Białaczka plazmocytowa
|
|
|
- Jolanta Skrzypczak
- 6 lat temu
- Przeglądów:
Transkrypt
1 PRACA ORYGINALNA Original Article Acta Haematologica Polonica 2011, 42, Nr 2, str MARIA KRAJ Białaczka plazmocytowa Plasma cell leukemia Instytut Hematologii i Transfuzjologii w Warszawie Dyrektor: Prof. dr hab. med. Krzysztof Warzocha STRESZCZENIE W pracy przedstawiono aktualny stan wiedzy na temat etiologii, kliniki i leczenia białaczki plazmocytowej. SŁOWA KLUCZOWE: Białaczka plazmocytowa Diagnostyka Leczenie. SUMMARY Present status of knowledge on etiology, clinic and therapy of plasma cell leukemia is presented in this paper. KEY WORDS: Plasma cell leukemia Diagnostics Treatment. Białaczka plazmocytowa (BP) jest najbardziej agresywnym nowotworem plazmocytowym cechującym się obecnością komórek plazmatycznych we krwi obwodowej. Rozpoznanie opiera się na stwierdzeniu obecności komórek plazmatycznych we krwi obwodowej w ilości większej niŝ /L [1] lub względnej plazmocytozy powyŝej 20% krwinek białych [2]. W nowszej, uściślonej klasyfikacji uwzględniono liczbę krwinek białych i tak warunkiem rozpoznania BP jest obecność komórek plazmatycznych we krwi obwodowej w liczbie większej niŝ /L u osób z leukocytozą we krwi obwodowej powyŝej /L, a u osób z leukocytozą poniŝej 10 x 10 9 /L co najmniej 20% powinny stanowić komórki plazmatyczne [3]. Podczas gdy choroba pierwotna (pierwotna białaczka plazmocytowa pbp) pojawia się jako białaczka de novo, to wtórna transformacja do postaci białaczkowej (wtórna białaczka plazmocytowa wbp) powstaje w przebiegu szpiczaka plazmocytowego [2, 4] prawdopodobnie w wyniku transformacji klonalnej. Klasyfikacja WHO nowotworów hematologicznych [5] nie odróŝnia pbp od szpiczaka plazmocytowego, co w świetle ostatnich badań genetycznych świadczy o niedoskonałości tej klasyfikacji [6]. We wcześniejszych doniesieniach takie aberracje cytogenetyczne, jak hipodiploidalność, złoŝone nieprawidłowości oraz obecność monosomii 13, t(11;14) i t(14;16) były częściej opisywane w przebiegu pbp niŝ w przebiegu zaawansowanego szpiczaka [7, 8]. W badaniu IFM, którym objęto 34 chorych z pbp, u 68% pacjentów obserwowano monosomię 13, która mogła być odpowiedzialna za złe rokowanie chorych z BP [8]. Niedawno opublikowane badanie z Mayo Clinic (USA) przeprowadzone na grupie 41 chorych (18 z pbp i 23 z wbp) [6] umoŝliwiło lepsze zrozumienie podłoŝa genetycznego BP i zasugerowało, Ŝe pbp i wbp stanowią dwie odmienne jednostki chorobowe. Wykazano, Ŝe translokacje miejsca 14q32 w łańcuchach cięŝkich immunoglobulin znamiennie przewaŝają w pierwotnej i wtórnej BP (odpowiednio 82% i 87%). W pbp translokacje IgH dotyczą prawie wyłącznie 11q13 (CCND1), co przemawia za znaczeniem etiologicznym tej aberracji, podczas gdy w przypadku wbp znaczenie mają liczne sparowane onkogeny, w tym 11q13, 4p16 (FGFR3/MMSET) i 16q23 (MAF), co podsumowuje zmiany w szpiczaku plazmocytowym. Zarówno w przypadku pbp, jak i wbp obserwuje się inaktywację TP53 poprzez mutację kodującą lub delecję 17p13 anomalię genetyczną kojarzoną ze złym
2 286 M. KRAJ rokowaniem i krótkim przeŝyciem [6, 9] nawet w erze stosowania nowych leków [10]. pbp i wbp wykazują częste mutacje N-RAS lub K-RAS. Złe rokowanie w przebiegu pbp przewiduje się w obliczu obecności transformacji MYC [6]. W badaniu obejmującym 11 chorych z BP Chiechio i wsp. [11] wykazali, Ŝe deregulacja MYC stanowi podstawową zmianę molekularną, odpowiedzialną za onkogenezę BP. Białaczka plazmocytowa stanowi mniej niŝ 5% nowotworów plazmocytowych [12]. Spośród 6974 nowych rozpoznań szpiczaka plazmocytowego w Mayo Clinic, USA w okresie od 1960 do 2008 roku 90 chorych (1,3%) spełniało kryterium BP [13]. W badaniu obejmującym chorych na szpiczaka plazmocytowego, których dane zawarte były w bazie danych Surveillance, Epidemiology and End Results (SEER) USA, na przestrzeni lat , 291 chorych (0,5%) miało BP [14]. Rzadkie występowanie BP sprawiło, Ŝe dotychczas pojawiło się zaledwie kilka badań obejmujących kilkadziesiąt przypadków chorych z tą chorobą [2, 4, 6, 7, 8, 12, 15, 16, 17, 18]. Jednocześnie BP od dawna stanowi przedmiot zainteresowania Kliniki Hematologii Instytutu Hematologii i Transfuzjologii w Warszawie. Pierwszych 13 przypadków opisano juŝ w roku 1982 [19]. W następnej publikacji przedstawiono analizę 520 chorych na nowotwory złośliwe związane z proliferacją komórek plazmocytowych leczonych w Instytucie Hematologii w latach W tej grupie chorych pbp rozpoznano w 18 przypadkach (3,5%); w dalszych 12 przypadkach (2,3%) BP pojawiła się w terminalnym stadium szpiczaka plazmocytowego. We wspomnianej pracy przywiązano szczególną wagę do trudności diagnostycznych i do przedstawienia skuteczności chemioterapii konwencjonalnej [12]. W latach prowadzone były dalsze prospektywne badania kliniczne oraz immunofenotypowe [20, 21]. Od 1999 r. w leczeniu szpiczaka plazmocytowego i BP stosowane są nowe leki, takie jak talidomid, bortezomib lub lenalidomid. W kolejnej pracy przedstawiono wyniki analizy klinicznej, immunofenotypowania oraz skuteczności leczenia w grupie 63 chorych z BP 37 przypadków postaci pierwotnej, 26 postaci wtórnej [22, 23]. Ocena skuteczności leczenia obejmowała równieŝ nowe leki przeciwszpiczakowe. Badanie to naleŝy do trzech największych kiedykolwiek opublikowanych badań chorych na BP. We wspomnianej grupie chorych [22] rozpoznanie choroby poprzedzały takie objawy, jak utrata wagi ciała u 4 chorych oraz krwawienia patologiczne i niewydolność nerek, wymagająca dializoterapii w 8% przypadków. Pacjenci, u których stwierdzono pbp byli młodsi (mediana wieku 60,5 lat), niŝ pacjenci z wbp (mediana 62,5 lat). W przypadku wbp mediana czasu do wystąpienia progresji białaczkowej w przebiegu szpiczaka plazmocytowego sięgnęła połowy czasu (21,0 miesięcy; zakres: 4 90 miesięcy) pomiędzy rozpoznaniem szpiczaka plazmocytowego a medianą przeŝycia chorych na szpiczaka, co sugeruje, Ŝe transformacja z postaci szpiczaka plazmocytowego do postaci wbp nie pojawia się późno w toku choroby, lecz moŝe równieŝ wystąpić w okresie wcześniejszym. Pozaszpikowa lokalizacja choroby była bardziej ewidentna w przypadku pbp niŝ wbp. W przypadku pbp częściej stwierdzano hepatomegalię (60 vs 38%, p=0,19), splenomegalię (50 vs 27%, p=0.17) oraz limfadenopatię (20 vs 13%). W przypadku ośmiu chorych z wbp i 13 chorych z pbp stwierdzano róŝne postacie neuropatii, w 3 przypadkach przyjęły one postać poraŝenia nerwu okoruchowego. W 2 przypadkach pbp obserwowano nacieki białaczkowe w OUN, w jednym przypadku wbp stwierdzono nacieki komórek plazmocytowych w jądrze. Zmiany osteolityczne występowały częściej w przypadku wbp, co nie odbiega od typowego przebiegu schorzenia pierwotnego szpiczaka plazmocytowego (wbp 90% vs pbp 64%, p=0,17). W obu rodzajach białaczki obserwowano porównywalny odsetek występowania upośledzenia czynności nerek (51 vs 50%), aczkolwiek upośledzenie czynności nerek występowało częściej u chorych na pbp, niŝ w przypadku chorych ze świeŝo rozpoznanym szpiczakiem plazmocytowym. Chorzy na pbp prezentowali wyŝsze stęŝenie β2-mikroglobuliny (mediana 5,6 mg/l) niŝ chorzy na wbp (mediana 2,3 mg/l). PodwyŜszone stęŝenie wapnia w surowicy występowało częściej u chorych na pbp (56%), niŝ u chorych na wbp (25%). Obecność białka monoklonalnego stwierdzono w przypadku 95,3% chorych z BP, aczkolwiek odsetek chorych z nowotworem syntetyzującym wyłącznie łańcuchy lekkie był znamiennie wyŝszy w przypadku pbp (14,4%) niŝ w przypadku wbp (3,8%). Odwrotnie obecność izotypu monoklonalnego białka IgA stwierdzono wyłącznie w przypadku jednego chorego
3 Białaczka plazmocytowa 287 z pbp (2,9%) i w przypadku aŝ 42,4% chorych z wbp. W jednym przypadku pbp stwierdzono obecność wyjątkowo rzadko występującego białka monoklonalnego IgE. W przypadku 7 chorych, u których analiza immunofenotypowa była niedostępna [12] napotkano na trudności diagnostyczne. Problemy diagnostyczne związane były przede wszystkim ze znacznym pleomorfizmem komórek proliferujących. Ich rozbieŝności morfologiczne były bardzo duŝe i obejmowały dojrzałe plazmocyty, limfoplazmocyty, komórki limfoidalne i chłoniakopodobne lub nisko zróŝnicowane, atypowe komórki blastyczne. Badania histopatologiczne preparatów pozyskanych ze szpiku kostnego równieŝ nie umoŝliwiły postawienia jednoznacznego rozpoznania BP. Na podstawie cech histopatologicznych komórek nowotworowych rozrost kwalifikowano zazwyczaj jako limfoplazmocytoidalny lub jako chłoniak o niskim stopniu zróŝnicowania. JednakŜe w jednym przypadku pozorna niezgodność morfologiczna komórek proliferujących, pozyskanych ze szpiku kostnego i z krwi obwodowej, oraz porównanie obrazu tych komórek z wynikami badania histopatologicznego w preparacie węzła chłonnego dostarczyły dowodów na jednoczesne wystąpienie BP i drugiej choroby limfoproliferacyjnej limfadenopatii angioimmunoblastycznej. W jednym przypadku pbp, przebiegającym z hepatosplenomegalią, osteolizą i brakiem białka M w surowicy i moczu ocena histopatologiczna szpiku kostnego zaowocowała rozpoznaniem mielofibrozy, obecności nacieków plazmocytowych oraz nisko-zróŝnicowanych komórek [19]. W dwóch przypadkach badania immunohistochemiczne wykazały obecność immunoglobuliny monoklonalnej w cytoplazmie komórek proliferujących wyniki te miały podstawowe znaczenie dla rozpoznania BP [12]. W przypadkach, gdy napotyka się na trudności diagnostyczne stwierdzenie typowych objawów proliferacji monoklonalnych plazmocytów, takich jak osteoliza lub/i obecność białka monoklonalnego w surowicy/moczu moŝe się przyczynić do postawienia rozpoznania BP. W jednym przypadku pbp badanie immunohistochemiczne pozwoliło stwierdzić obecność fenotypu hybrydowego komórek proliferujących, które wykazywały zarówno ekspresję antygenów charakterystycznych dla plazmocytów (PCA), jak i typowych markerów limfocytów (CD20). W innym przypadku wbp, w którym w preparatach szpiku kostnego stwierdzano obecność wybitnie atypowych komórek nowotworowych, badania morfologiczne i immunohistochemiczne wykazały obecność markerów dla mielomonocytów (CD33 i CD14) na 22% spośród plazmocytów CD38 ++ CD Z kolei w jednym z przypadków pbp IgE w szpiku kostnym chorego występowały równolegle dwa podtypy komórek nowotworowych duŝe, ziarniste komórki CD38 ++, CD138 +, CD44 +, CD54 +, CD56 +, CD117, CD45, CD19 immunofenotypowo odpowiadające plazmocytom oraz mniej liczne komórki CD19 +dim, CD38 ++, CD138 + o cechach limfoplazmocytów. Przeprowadzona w Klinice Hematologii Instytutu Hematologii i Transfuzjologii w Warszawie [20, 21] za pomocą cytometrii przepływowej prospektywna analiza ekspresji antygenów komórek plazmatycznych, pozyskanych ze szpiku kostnego i z krwi obwodowej 36 chorych na BP, pozwoliła określić następujący immunofenotyp białaczkowej komórki plazmatycznej: CD38 ++, CD138 +, CD54 +, CD49d +, CD29 +, CD44 +, CD126 +, CD19, CD45. We wszystkich przebadanych przypadkach BP obserwowano silną ekspresję receptora IL-6 (CD126). IL-6 uznawana jest jako najwaŝniejszy czynnik wzrostu komórek szpiczaka, tak in vitro, jak i in vivo. IL-6 wpływa na przeŝycie i proliferację komórek szpiczaka poprzez mechanizmy autokrynne lub/i parakrynne. Przytoczone obserwacje mogą wyjaśniać agresywną proliferację komórek plazmatycznych u chorych z BP i sugerować, Ŝe zastosowanie przeciwciała przeciw IL-6, w połączeniu z przeciwciałem dla IL-6R, moŝe być bardziej skuteczne w leczeniu BP niŝ tylko przeciwciało przeciw IL-6 [24]. W przedstawionej grupie chorych [20] w 55% przypadków pbp komórki plazmatyczne nie wykazywały ekspresji CD56, podczas gdy częstość braku ekspresji CD56 u chorych na wbp nie odbiegała od obserwowanej w szpiczaku plazmocytowym [25]. Brak ekspresji CD56 na nowotworowych komórkach plazmatycznych u 81% chorych z pbp lub wbp był opisywany juŝ wcześniej [26]. Brak ekspresji CD56 na nowotworowych komórkach plazmatycznych na rozwój BP moŝe wynikać zarówno ze słabszych interakcji międzykomórkowych komórek szpiczaka, jak i ze słabszych interakcji komórek szpi-
4 288 M. KRAJ czaka z komórkami kości w szpiczaku plazmocytowym typu CD56 /weak, jak równieŝ z wydzielania MMP-9 przez komórki CD56, co z kolei prowadzi do degradacji błony podstawnej i pozaszpikowego przenikania komórek nowotworowych [26, 27]. Osłabienie ekspresji CD56 na plazmocytach pozyskanych ze szpiku kostnego uwaŝane było za czynnik niekorzystny oraz za zwiastun transformacji szpiczaka plazmocytowego do postaci białaczki plazmocytowej. Jednak nie potwierdzają tego nowsze badania, w których stwierdzono, Ŝe ekspresja CD56 nie wiąŝe się z prognozowaniem, a jej brak nie stanowi unikalnego czynnika rokowniczego ani przejawu przebiegu choroby u pacjentów ze szpiczakiem plazmocytowym [25]. Niektóre badania, poświęcone zaleŝnościom pomiędzy ekspresją CD56 i pojawianiem się zmian kostnych, potwierdzają skłonność do osteolizy w przypadku rozrostu plazmocytowego CD56 +. Ekspresja CD56 na komórkach szpiczaka plazmocytowego moŝe przyczyniać się do powstawania ognisk litycznych w kościach, w związku ze zmniejszeniem produkcji osteoidu in vivo. Ponadto moŝe dochodzić do uszkodzenia beleczek kostnych na skutek agregacji komórek szpiczaka CD56 + w grudki, do czego dochodzi w przebiegu homotypowych interakcji CD56 + [26, 27]. W przypadku ponad 1/4 chorych na BP [20, 21] plazmocyty wykazywały ekspresję CD117. C-kit (CD117), produkt protoonkogenu c-kit jest białkiem transmembranowym o cięŝarze 145 kd, przejawiającym aktywność wobec receptora klasy III kinazy tyrozynowej. Jak uprzednio wykazano, antygen c-kit moŝe być uznawany za,,marker nowotworowy i wraz z CD38 i CD138 moŝe mieć znaczenie w identyfikacji klonu nowotworowego w chorobie resztkowej [28]. MoŜe być takŝe uzasadnione rozwaŝanie uŝyteczności stosowania inhibitorów kinazy tyrozynowej w leczeniu c-kit dodatniej proliferacji plazmocytowej [29]. Mateo i wsp. sugerowali, Ŝe ekspresja CD117 wiąŝe się z lepszym rokowaniem [27, 30], jednak badania własne nie potwierdzają tej tezy [28]. W przypadku 1/4 chorych na BP [20, 21] komórki plazmatyczne wykazywały ekspresję CD71. Proliferujące komórki nowotworowe potrzebują Ŝelaza, a zatem ekspresja receptora 1 transferyny (CD71), jednego z klasycznych markerów ulegających regulacji w górę w wyniku aktywacji komórek B, jest waŝna. Ng i wsp. [31] opisali, Ŝe białko fuzyjne, złoŝone z rekombinowanego przeciwciała dla ludzkiego receptora dla transferyny i awidyny (anti- human transferrin receptor IgG3-avidin fusion protein) hamuje proliferację ludzkich nowotworowych komórek B i komórek plazmatycznych na drodze śmiertelnego zablokowania podaŝy Ŝelaza. Sugerują równieŝ, Ŝe wspomniana cząsteczka moŝe znaleźć zastosowanie w leczeniu nowotworów z komórek B, takich jak szpiczak plazmocytowy i BP. W materiale Instytutu Hematologii w Warszawie róŝnice w przeŝyciach chorych na BP, u których stwierdzano proliferację komórek CD71 + i CD71 nie róŝniły się statystycznie. Jedna osoba, u której w przypadku 87% komórek białaczkowych z silną ekspresją CD38 stwierdzono koekspresję CD71, przeŝyła 23 miesiące. Jak juŝ wspominano wcześniej, badanie immunofenotypowe moŝe być przydatne w rozpoznawaniu choroby resztkowej u chorych z ekspresją aberantnego antygenu i w celu poszukiwania substancji leczniczych skierowanych przeciwko swoistym antygenom powierzchniowym [24, 29, 32 37]. Immunofenotypowanie komórek białaczkowych pozwala na ich dokładną identyfikację co zapobiega opóźnianiu rozpoznania, z czym mieliśmy do czynienia w przypadku pierwszych chorych z BP [12]. Jednak nawet obecnie o trudnościach w rozpoznawaniu BP świadczą obserwacje brytyjskie. Gdy ślepe próbki dwóch chorych z BP zostały przesłane do oceny w laboratoriach w Zjednoczonym Królestwie to tylko 51% laboratoriów zdiagnozowało obie próbki prawidłowo jako BP [38]. Leczenie BP w doświadczeniu Instytutu Hematologii i Transfuzjologii w Warszawie W grupie chorych hospitalizowanych w Instytucie Hematologii i Transfuzjologii w Warszawie znaczna większość chorych z BP 49/63 otrzymywała chemioterapię skojarzoną, zazwyczaj wg protokołu VMBCP, VABCP lub naprzemiennych protokołów VMCP/VBAP; ponadto u dwóch chorych podawano cytarabinę z antracyklinami, u jednego zastosowano protokół EDAP, a u 8 nowe leki przeciw-
5 Białaczka plazmocytowa 289 szpiczakowe. U dwóch chorych przeprowadzono autologiczny przeszczep komórek macierzystych. Chemioterapię opartą tylko na melfalanie lub na połączeniu melfalanu z prednizonem zastosowano u 10 chorych U trzech chorych, którzy przeŝyli mniej niŝ miesiąc od rozpoznania zastosowano tylko deksametazon; jedna osoba zmarła przed rozpoczęciem leczenia. W dwóch przypadkach z zajęciem CUN zastosowano metotreksat dokanałowo, dodatkowo u jednego z tych chorych zastosowano napromienianie na obszar czaszki. Trzynastu chorych spośród 37 z rozpoznaniem pbp (tj. 35%) zmarło w ciągu dwóch miesięcy. Przypadki te zostały wyłączone z analizy skuteczności leczenia. W 4 spośród 24 analizowanych przypadków (tj. 17%) uzyskano CR, w 2 (8%) ncr, w 12 (50%) PR, w kolejnych 2 (8%) MR. U 4 (17%) chorych nie uzyskano jakiejkolwiek odpowiedzi na leczenie. Dobrą odpowiedź na leczenie obserwowano u 2 chorych leczonych monochemioterapią i u 16, u których stosowano chemioterapię złoŝoną. PrzeŜycia bez cech progresji wahały się od 2 to 33 miesięcy (mediana: 6 miesięcy). Czas przeŝycia chorych poddanych analizie, leczonych monochemioterapią lub z zastosowaniem chemioterapii złoŝonej, wahał się, odpowiednio, od 4 do 24 miesięcy i od 3 do 50 miesięcy. Mediana przeŝycia w grupie wszystkich chorych na pbp wyniosła 9 miesięcy a 10 chorych przeŝyło ponad 20 miesięcy. 7 chorych 4 z pbp i 3 z wbp leczonych było wg schematu: bortezomib + doksorubicyna + deksametazon (PAD) [39, 40]. U pierwszego spośród tych chorych z pbp, u którego odsetek plazmocytów w szpiku sięgnął 80%, bezwzględna liczba komórek plazmatycznych w krwi obwodowej wynosiła 3, /L, stęŝenie białka monoklonalnego IgGλ w surowicy wynosiło 8,5 g/dl, i u którego stwierdzano osteolizę, bortezomib podano dwukrotnie jako leczenie indukcyjne i powtórzono przy stwierdzeniu nawrotu. Osiągnięto prawie całkowitą remisję (ncr) (zniknięcie komórek plazmatycznych z krwi obwodowej i ze szpiku, brak stwierdzalnego białka M w elektroforezie, nadal stwierdzalne białko M w immunofiksacji), stosując indukcyjne leczenie wg schematu PAD. U tego pacjenta stwierdzano zakaŝenie Herpes zoster oraz toksyczność neurologiczną w stopniu 2. Po podaniu cyklofosfamidu i G-CSF, zebrano komórki macierzyste z krwi obwodowej. Po podaniu melfalanu w dawce 200 mg/m 2 wykonano autologiczny przeszczep komórek macierzystych, który zaowocował całkowitą remisją. CR utrzymywała się przez 7 miesięcy. Częściową remisję uzyskano po ponownym leczeniu według PAD nawrotu choroby, jednak towarzyszyła jej toksyczność hematologiczna, infekcje oraz nasilenie objawów obwodowej neuropatii czuciowej. Zgon z powodu progresji choroby nastąpił po 27 miesiącach od rozpoznania i po 8 miesiącach od nawrotu BP. W drugim przypadku pbp, z niewydolnością nerek wymagającą hemodializy i z cięŝką trombocytopenią leczenie PAD spowodowało częściową odpowiedź, z poprawą czynności nerek i zwiększeniem liczby płytek krwi. Po 8 cyklach PAD, 16 miesięcy od momentu rozpoznania PCL osoba ta pozostawała w stanie ogólnym dobrym. Trzecia osoba z nawrotem pbp po trwającej 33 miesiące remisji uzyskanej za pomocą chemioterapii konwencjonalnej, zmarła z powodu progresji choroby po zakończeniu dwóch cyklów leczenia bortezomibem, osiągając w sumie przeŝycie 46-miesięczne od chwili rozpoznania BP. W przypadku pbp IgE leczenie pierwszego rzutu z zastosowaniem VAD zapewniło częściową odpowiedź; w następnej kolejności zastosowano PAD, zapewniając ncr. Po leczeniu wysokimi dawkami melfalanu i przeprowadzeniu autologicznego przeszczepu komórek macierzystych uzyskano CR. Osoba ta pozostaje w obserwacji do chwili obecnej, tj. 28 miesięcy od rozpoznania i 15 miesięcy od uzyskania CR [40]. W jednym przypadku leczenie z zastosowaniem CTD (cyklofosfamid, talidomid, deksametazon), zastosowane jako pierwszy rzut terapii, zapewniło częściową remisję, utrzymującą się przez 14 miesięcy. Ze względu na cechy polineuropatii, które rozpoczęły się w okresie częściowej remisji po CTD, jako kolejny rzut leczenia zastosowano lenalidomid i deksametazon, które umoŝliwiły przedłuŝenie częściowej remisji o kolejne 7 miesięcy. Chory nadal pozostaje w leczeniu Kliniki 33 miesiące od rozpoznania pbp. Wśród 26 chorych na wbp, przejściową poprawę stanu klinicznego udało się uzyskać zaledwie w 3 przypadkach, a mediana przeŝycia wyniosła 2 miesiące. Nie uzyskano remisji. Analiza wpływu zasto-
6 290 M. KRAJ sowanego leczenia na przebieg choroby wykazała, Ŝe w 4 przypadkach transformacja szpiczaka plazmocytowego do postaci białaczkowej nastąpiła po leczeniu talidomidem, a w jednym przypadku do transformacji takiej doszło po jednym miesiącu leczenia rhu G-CSF. Leczenie BP w doniesieniach literaturowych Odsetek występowania odpowiedzi na leczenie oraz czas przeŝyć całkowitych w 11 większych i nowszych doniesieniach, w tym w przypadku serii 246 chorych na pbp, wyjściowo leczonych za pomocą standardowej chemioterapii, obejmującej pojedyncze lub skojarzone leki alkilujące, stosowane z lub bez sterydów lub wg schematów zawierających antracykliny, wahają się, odpowiednio, od 29% do 67% i od 2 do 12 miesięcy [2, 4, 6, 7, 12, 18, 19, 41, 42]. Autologiczny przeszczep komórek macierzystych jest obecnie zalecany u kwalifikujących się do niego chorych na pbp [43, 44]. Przeprowadzono badanie retrospektywne na grupie chorych ze szpiczakiem plazmocytowym i na grupie 272 chorych z pbp, u których pierwszy przeszczep autologiczny komórek macierzystych wykonywany był w latach , i których przypadki zostały zgłoszone do rejestru European Group for Blood and Marrow Transplantation. Pacjenci z BP kwalifikowani byli do przeszczepu relatywnie wcześniej, niŝ pacjenci ze szpiczakiem plazmocytowym (6,0 vs 7,7 miesięcy). Pacjenci z BP mieli większe prawdopodobieństwo uzyskania CR po przeszczepie, ale ich przeŝycia całkowite (mediana 25,7 miesięcy) były krótsze, w porównywaniu z przeŝyciami osiąganymi przez chorych na szpiczaka plazmocytowego (mediana 62,3 miesiąca). Wynikało to z krótkiego okresu odpowiedzi po przeszczepie i podwyŝszonej śmiertelności, niezwiązanej z nawrotami choroby. U chorych z BP średnia przeŝycia bez objawów choroby wynosiła 14,3 miesiąca [17]. Wyniki te nie powinny być uogólniane na potrzeby szerszej grupy chorych z BP istotnym ograniczeniem badania jest oparcie się na grupie chorych zgłoszonych do rejestru, a zatem analizowana populacja nie odpowiada całej grupie, u której wdraŝano leczenie. Wszyscy analizowani chorzy musieli wykazać pozytywną odpowiedź na leczenie, przeŝyć do czasu wykonania przeszczepu autologicznego, a przy medianie czasu upływającego do wykonania przeszczepu rzędu 6 miesięcy moŝna przewidywać, Ŝe od 1/4 do 1/3 chorych na BP umrze z powodu choroby podstawowej. Efekty leczenia opisywane przez Drake a i wsp. [17] są uwa- Ŝane za nieco lepsze, niŝ te, których moŝna się spodziewać obserwując chorych na BP w praktyce klinicznej. Dostępne na chwilę obecną dane dotyczące leczenia bortezomibem są skąpe i pochodzą, w znacznej większości, z opisów przypadków [39, 45 52]. Leczenie BP bortezomibem pozwalało na przywrócenie prawidłowych parametrów morfologii krwi obwodowej oraz na wyeliminowanie konieczności przetoczeń preparatów krwiopochodnych [53]. Katodritou i wsp. [50] opisali trzy przypadki chorych z pbp, u których stwierdzano negatywne cechy cytogenetyczne (delecję 13q14, translokację 4;14 oraz specyficzny immunofenotyp pod postacią silnej ekspresji antygenu CD27), u których udało się uzyskać doskonałą odpowiedź i długotrwałą remisję dzięki leczeniu bortezomibem i deksametazonem. Opisywano równieŝ CR i udaną mobilizację komórek macierzystych po leczeniu nawrotów BP bortezomibem [45]. W retrospektywnym badaniu przeprowadzonym we Włoszech, w którym opisano 12 chorych na BP leczonych bortezomibem, uzyskano 5 przypadków PR, 4 przypadki VGPR i dwa przypadki 2 CR, co odpowiada odsetkowi odpowiedzi na poziomie 92%. Ośmiu chorych z opisanej grupy Ŝyło nadal po upływie 6 do 21 miesięcy od zakończenia leczenia bortezomibem [44]. Kolejną analizą objęto 29 chorych na pbp nieselekcjonowanych i uprzednio nieleczonych. Pochodzili oni z 21 włoskich ośrodków hematologicznych. Otrzymywali bortezomib w połączeniu z innymi lekami jako leczenie pierwszego rzutu, a następnie wykonywano u nich autologiczny przeszczep komórek macierzystych. Całkowity odsetek odpowiedzi na leczenie wyniósł w tej grupie 79,3% (odpowiednio 12 przypadków PR, 3 przypadki VGPR, 8 przypadków CR). Po okresie obserwacji, którego mediana sięgnęła 24 miesięcy 16 chorych (55%) nadal Ŝyło, w tym u 12 trwała faza remisji, a u 4 pozostałych osób doszło do nawrotu choroby po upływie, odpowiednio, 4, 11, 16 i 31 miesięcy [54].
7 Białaczka plazmocytowa 291 Rola talidomidu w leczeniu BP pozostaje niejasna [55, 56, 57]. W jednym z badań skuteczności talidomidu w grupie pięciu chorych w Ŝadnym przypadku nie udało się uzyskać odpowiedzi na leczenie [58]. JednakŜe w innym doniesieniu dotyczącym 4 chorych z BP leczonych talidomidem opisano medianę obniŝenia stęŝenia białka M na poziomie 80%, a u jednego chorego VGPR [59]. W badaniu retrospektywnym 19 chorych leczonych w obrębie IFM wg schematów opartych na talidomidzie całkowity odsetek odpowiedzi na leczenie sięgnął 52% (10/19), obejmując 2 przypadki CR i 6 przypadków VGPR (31%) [60]. W przypadku 4 chorych leczonych w Instutucie Hematologii i Transfuzjologii w Warszawie do rozwinięcia BP doszło w trakcie leczenia szpiczaka plazmocytowego talidomidem w kaŝdym przypadku czas do agresywnej progresji pozaszpikowej wynosił 6 miesięcy od momentu włączenia leczenia talidomidem [61, 62]. Nie są jasne przyczyny ewentualnego pojawiania się agresywnej, pozaszpikowej postaci choroby po leczeniu talidomidem. RozwaŜane są takie przyczyny jak selektywne blokowanie dojrzałych linii komórek plazmatycznych czy tez ewoluowanie linii komórkowych [63]. Sugeruje się istnienie licznych mechanizmów działania talidomidu w szpiczaku takich jak działanie antyangiogenne, bezpośrednie hamowanie wzrostu komórek szpiczaka oraz modulowanie cząstek adhezyjnych [64]. Talidomid zaburza adhezję komórek szpiczaka do komórek zrębu w szpiku kostnym, co z kolei prowadzi do hamowania wytwarzania interleukiny 6 (IL-6) i innych cytokin wytwarzanych przez komórki zrębu. Obecność cytokin jest niezbędna dla przeŝycia i rozrostu komórek szpiczaka. Z drugiej strony modyfikacja przylegania komórek w obrębie szpiku kostnego moŝe powodować wytworzenie się oporności na leczenie i prowadzić do rozsiewu oraz naciekania innych tkanek w okolicy [65]. Była opisywana skuteczność terapii lenalidomidem w leczeniu BP, stosowanego zarówno samodzielnie, jak i w połączeniu z melfalanem i prednizonem [66, 67]. We włoskim badaniu GIMEMA w grupie 12 chorych ze świeŝo rozpoznaną pbp całkowity odsetek odpowiedzi na leczenie (mediana: 3 kursy lenalidomidu/deksametazonu w niskiej dawce; zakres: 1 5 kursów) wyniósł 75% (1 przypadek CR, 1 przypadek ncr, 3 przypadki VGPR oraz 4 przypadki PR). U dwóch chorych, którzy odpowiedzieli na leczenie pobrano komórki macierzyste z krwi obwodowej i wykonano autologiczny przeszczep. Jeden chory zmarł z powodu progresji choroby w trakcie pierwszego cyklu leczenia; u dwóch stwierdzono pozaszpikową postać choroby w trakcie leczenia lenalidomidem/deksametazonem, pomimo uzyskania całkowitej eliminacji krąŝących komórek plazmatycznych. Jedna z osób, u której uzyskano odpowiedź na leczenie, zmarła w trakcie PR z powodów niezwiązanych z pbp ani z leczeniem. Toksyczność hematologiczną w stopniu 3 i 4 obserwowano u 8 chorych. U 2 chorych doszło do zapalenia płuc, u 1 do perforacji jelita cienkiego. Mediana czasu obserwacji wyniosła 7 miesięcy po tym okresie 10 chorych (83,3%) Ŝyło; spośród nich 8 osób nadal wykazywało odpowiedź na leczenie [68]. We francuskim badaniu retrospektywnym 13 chorych leczonych lenalidomidem (zazwyczaj z powodu nawrotu) obserwowano odpowiedź na leczenie u 53% chorych (w tym 2 przypadki CR i 2 przypadki VGPR, tj. 30%) [60]. W tym samym badaniu IFM całkowita liczba chorych leczonych nowymi lekami i poddawanych przeszczepowi komórek macierzystych z powodu BP sięgnęła 31 osób. Autologiczny przeszczep komórek macierzystych wykonano u 19 osób, przeszczep allogeniczny u 5 osób; 24 chorym podawano bortezomib, 13 lenalidomid, 19 talidomid. Odsetek odpowiedzi na leczenie wyniósł 70% (17/24), w tym 11 przypadków CR i VGPR (45%). Mediana przeŝycia bez progresji choroby sięgnęła 8 miesięcy (zakres: 0 26), a mediana przeŝycia całkowitego 15 miesięcy (zakres: 6 108). Porównując te wyniki z 8-miesięczną medianą przeŝycia obserwowaną przed rokiem 1999 moŝna jednoznacznie stwierdzić, Ŝe stosowanie nowych leków (oraz chemioterapii z zastosowaniem wysokich dawek) znacznie poprawia przeŝycie chorych na BP [60].
8 292 M. KRAJ PIŚMIENNICTWO 1. Kyle RA, Maldonado JE, Bayrd ED. Plasma cell leukemia. Report on 17 cases. Arch Intern Med. 1974; 133: Noel P, Kyle RA. Plasma cell leukemia: an evaluation of response to therapy. Am J Med 1987; 83: Criteria for the classification of monoclonal gammopathies, multiple myeloma and related disorders: a report of the International Myeloma Working Group. Br J Haemat 2003; 121: Dimopoulos MA, Palumbo A, Delasalle KB i wsp. Primary plasma cell leukemia. Br J Haematol 1994; 88: Jaffe ES, Harris NL, Stein H, Vardiman JW. World Health Organization Classification of Tumours. Pathology and Genetics of Tumours of Haematopoietic and Lymphoid Tissues. IARC Press: Lyon, Tiedemann RE, Gonzalez-Paz N, Kyle RA i wsp. Genetic aberrations and survival in plasma cell leukemia. Leukemia 2008; 22: Garcia-Sanz R, Orfao A, Gonzalez M i wsp. Primary plasma cell leukemia: clinical, immunophenotypic, DNA ploidy, and cytogenetic characteristics. Blood 1999; 93: Avet-Loiseau H, Daviet A, Brigaudeau C i wsp. Cytogenetic, interphase and multicolor fluorescence in situ hybridization analyses in primary plasma cell leukemia: a study of 40 patients at diagnosis, on behalf of the Intergroupe Francophone du Myeloma and the Groupe Francais de Cytogenetique Hematologique. Blood 2001; 97: Gertz MA, Lacy MQ, Dispenzieri A i wsp. Clinical implications of t(11;14)(q13;q32), t(4;14)(p16,3; q32), and -17p13 in myeloma patients treated with high-dose therapy. Blood 2005; 106: Loiseau HA, Moreau P, Mathiot C i wsp. Induction with Velcade R/dexamethasone partially overcomes the poor prognosis of t(4; 14), but not that of del (17p), in young patients with multiple myeloma. Blood (ASH Annual Meeting Abstracts), 2009; 114: Chiecchio L, Dagrada GP, White HE i wsp. Frequent upregulation of MYC in plasma cell leukemia. Genes, Chromosomes Cancer 2009; 48: Pogłód R, Kraj M, Mendek-Czajkowska E i wsp. Plasma cell leukaemia: analysis of 30 cases. Materia Medica Polona 1998; 31: Gertz MA, Buadi FK. Plasma cell leukemia. Haematologica 2010; 95: Ramsingh G, Mehan P, Luo J i wsp. Primary plasma cell leukemia: a Surveillance, Epidemiology, and End Results database analysis between 1973 and Cancer 2009; 115: Cai ZJ. Primary plasma cell leukemia a comprehensive analysis of 44 cases. Zhonghua Zhong Liu Za Zhi 1990; 12: Costello R, Sainty D, Bouadallah R i wsp. Primary plasma cell leukaemia: a report of 18 cases. Leuk Res 2001; 25: Drake MB, Iacobelli S, van Biezen A i wsp. on behalf of the European Group for Blood and Marrow Transplantation and the European Leukemia Net. Primary plasma cell leukemia and autologous stem cell transplantation. Haematologica 2010; 95: ; doi: /haematol Chopra A, Kalita D, Raina V i wsp. Plasma cell leukemia: a study of 28 cases from India. Clinical Lymphoma and Myeloma 2009; 9 Suppl 1: S87 (abstract A 576). 19. Kraj M, Maj S, Rostkowska J i wsp. Białaczka plazmocytowa: opis 13 przypadków. Nowotwory 1982; 32: Kraj M, Kopeć-Szlęzak J, Pogłód R i wsp. Flow cytometric immunophenotypic characteristics of 36 cases of plasma cell leukemia. Leuk Res 2011; 35: Kraj M, Kopeć-Szlęzak J, Pogłód R, Kruk B. Flow cytometric immunophenotypic characteristics of plasma cell leukemia. Folia Histochemica et Cytobiologica 2011; 49: Kraj M. Pogłód R, Kopeć Szlęzak J i wsp. Plasma cell leukemia: clinical and immunophenotypic characteristics, treatment and survival. Nowotwory J Oncol 2011; 61 No 3: [29e-41e]. 23. Kraj M, Pogłód R, Kopeć-Szlęzak i wsp. Clinical and immunophenotypic characteristics of 63 plasma cell leukemia cases. Haematologica 2011; 96 Suppl 1: S Rossi JF, Manges RF, Sutherland HJ i wsp. Results of CNTO 328, an anti-interleukin-6 monoclonal antibody, in combination with bortezomib in the treatment of relapsed or refractory multiple myeloma. Blood 2008; 112: (abstract 867). 25. Kraj M, Sokołowska U, Kopeć-Szlęzak J i wsp. Clinicopathological correlates of plasma cells CD56 (NCAM) expression in multiple myeloma. Leuk Lymphoma 2008; 49: Pellat-Deceunynck C, Barille S, Jego G i wsp. The absence of CD56 (NCAM) on malignant plasma cells is a hallmark of plasma cell leukemia and of a special subset of multiple myeloma. Leukemia 1998; 12: Bataille, R, Jégo G, Robilard N i wsp. The phenotype of normal, reactive and malignant plasma cells. Identification of many and multiple myelomas and of new targets for myeloma therapy. Haematologica 2006; 91: Kraj M, Pogłód R, Kopeć-Szlęzak J i wsp. C-kit receptor (CD117) expression on plasma cells in monoclonal gammopathies. Leuk Lymphoma 2004; 45:
9 Białaczka plazmocytowa Pandiella A, Carvajal-Vergara X, Tabera S i wsp. Imatinib mesylate (STI571) inhibits multiple myeloma cell proliferation and potentiates the effect of common antimyeloma agents. Br J Haematol 2003; 123: Mateo G, Mateos MV, Rosinol L i wsp. Prognostic influence of antigenic markers in 587 multiple myeloma patients uniformly treated with high dose therapy. Haematologica 2005; 90: Ng PP, Helguera G, Daniels TR i wsp. Molecular events contributing to cell death in malignant human hematopoietic cells elicited by an IgG3-avidin fusion protein targeting the transferrin receptor. Blood 2006; 108: Chanan-Khan AA, Jagannath S, Munshi NC i wsp. Phase I study of hun901-dm1 (BB-10901) in patients with relapsed/refractory CD56-positive multiple myeloma. Blood 2007; 110: 356a (abstract 1174). 33. Tai YT, de Weers M, Li X-F i wsp. Daratumumab, a novel potent human anti-cd38 monoclonal antibody, induces significant killing of human multiple myeloma cells: therapeutic implication. Blood 2009; 114: 252 (abstract 608). 34. Podar K, Zimmerhackl DJ, Hainz U i wsp. Potential therapeutic role of the selective adhesion molecule (SAM) inhibitor Natalizumab in multiple myeloma. Blood 2009; 114: 734 (abstract 1850). 35. Tassone P, Gonzzini A, Goldmacher V i wsp. In vitro and in vivo antitumor activity of the maytansinoid immunoconjugate hu901-n2-deacetyl-n2-(3-mercapto-1-oxopropyl)- maytansine against CD56 + multiple myeloma cells. Cancer Res 2004; 64: Tassone P, Goldmacher V, Neri P i wsp. Cytotoxic activity of the maytansinoid immunoconjugate BB4-DM1 against CD138 + multiple myeloma cells. Blood 2004; 104: Liebisch P, Eppinger S, Schıpflin C i wsp. CD44v6, a target for novel antibody treatment approaches is frequently expressed in multiple myeloma and associated with deletion of chromosome arm13q. Haematologica 2005; 9: van Veen JJ, Reilly JT, Richards SJ i wsp. Diagnosis of plasma cell leukaemia: findings of the UK NEQAS for Leucocyte Immunophenotyping scheme. Clin Lab Haematol 2004; 26: Kraj M, Pogłód R, Szpila T, Warzocha K: The efficacy and safety of PAD regimen (bortezomib, doxorubicin, dexamethasone) in the treatment of plasma cell leukemia. 1. Haematologica 2008; 93 (s1): Nowotwory J Oncol 2009; 59: 181e-190e Pogłód R, Kraj M, Kruk B i wsp. Complete remission following treatment with bortezomib, doxorubicin, dexamethasone and autologous stem cell transplant in patient with immunoglobulin E multiple myeloma. Leuk Lymphoma 2010; 51: Peijing Q, Yan X, Yafei W i wsp. A retrospective analysis of thirty-one cases of plasma cell leukemia from a single center in China. Acta Haematol 2009; 121: Colović M, Janković G, Suvajdzić N i wsp. Thirty patients with primary plasma cell leukemia: a single center experience. Med Oncol 2008; 25: Saccaro S, Foseca R, Veillon DM i wsp. Primary plasma cell leukemia: report of 17 new cases treated with autologous or allogeneic stem cell transplantation and review of the literature. Am J Hematol 2005; 78: Musto P, Rossini F, Gay F i wsp. Efficacy and safety of bortezomib in patients with plasma cell leukemia. Cancer 2007; 109: Grassinger J, Südhoff T, Andreesen R i wsp. Complete remission and successful stem cell mobilization after treatment of refractory plasma cell leukemia with bortezomib. Ann Hematol 2006; 85: Esparis-Ogando A, Alegre A, Aquado B i wsp. Bortezomib is an efficient agent in plasma cell leukemias. Int J Cancer 2005; 114: Finnegan DP, Kettle P, Drake M i wsp. Bortezomib is effective in primary plasma cell leukemia. Leuk Lymphoma 2006; 47: Ataergin S, Arpaci F, Kaya A i wsp. VAD combination chemotherapy followed by bortezomib may be an effective treatment in secondary plasma cell leukemia. Am J Hematol 2006; 81: Capalbo S, Chiefa A, Delia M i wsp. Effective combination therapy of bortezomib and dexamethasone for a plasma cell leukemia patient with multiple osteolytic lesions and extramedullary involvement. Acta Oncol 2007; 46: Katodritou E, Verrou E, Gastari V i wsp. Response of primary plasma cell leukemia to the combination of bortezomib and dexamethasone: do specific cytogenetic and immunophenotypic characteristics influence treatment outcome? Leuk Res 2008; 32: Al.-Nawakil C, Tamburini J, Bardet V i wsp. Bortezomib, doxorubicin and dexamethasone association is an effective option for plasma cell leukemia induction therapy. Leuk Lymphoma 2008; 49: Kim SJ, Kim J, Cho Y i wsp. Combination chemotherapy with bortezomib, cyclophosphamide and dexamethasone may be effective for plasma cell leukemia. Jpn J Clin Oncol 2007; 37: Bernardeschi P, Pirrotta MT, Montenora I i wsp. Clonal evolution at leukemic relapse of multiple myeloma (secondary plasma cell leukemia) responding to re-treatment with bortezomib-based therapy. A case record. Leuk Res 2010; 34: e
10 294 M. KRAJ 54. Musto P, Valentini C, Auria FD i wsp. Bortezomib containing combinations as front line therapy in primary plasma cell leukemia: a retrospective study from Gimema Multiple Myeloma and Acute Leukemia Working Parties. Haematologica 2010; 95 (s2): Johnston RE, Abdalla SH: Thalidomide in low doses is effective for the treatment of resistant or relapsed multiple myeloma and for plasma cell leukaemia. Leuk Lymphoma 2002; 43: Bauduer F. Efficacy of thalidomide in the treatment of VAD-refractory plasma cell leukaemia appearing after autologous stem cell transplantation for multiple myeloma. Arch Pathol Lab Med 2003; 127: Tsiara S, Chidos A, Kapsali H i wsp. Thalidomide administration for the treatment of resistant plasma cell leukemia. Acta Haematol 2003; 109: Petrucci MT, Martini V, Levi A i wsp. Thalidomide does not modify the prognosis of plasma cell leukemia patients. Experience of a single centre. Leuk Lymphoma 2007; 48: Johnson MR, del Carpio-Jayo D, Lin P i wsp. Primary plasma cell leukemia: morphologic, immunophenotypic, and cytogenetic features of 4 cases treated with chemotherapy and stem cell transplantation. Ann Diagn Pathol 2006; 10: Chaoui D, Leleu X, Roussel M i wsp. Has the prognostic of primary plasma cell leukemia improved with new drugs: Blood 2009; 114: 1488 (abstract 3869). 61. Kraj M, Pogłód R, Szpila T i wsp. Development of extramedullary myeloma manifestations following thalidomide therapy. 1. Haematologica 2007; 92 (s2): Nowotwory J Oncol 2010; 60: 13e-16e Kraj M, Pogłód R, Ceglarek B i wsp. Development of high-grade B cell neoplasms and extramedullary myeloma manifestations following thalidomide therapy. Haematologica 2010; 95 (s2): 590 (abstract 1480). 63. Saba S, Epstein A, Niesvizky R i wsp. Development of high-grade B-cell neoplasmas following thalidomide therapy. Haematologica 2005; 90 (s1): Hideshima T, Chauhan D, Podar K i wsp. Novel therapies targeting the myeloma cell and its bone marrow environment. Semin Oncol 2001; 28: Alexandrescu DT, Koulova L, Wiernik PH. Unusual cutaneous involvement during plasma cell leukaemia phase in a multiple myeloma patient after treatment with thalidomide; a case report and review of the literature. Clin Exp Dermatol 2005; 30: Benson DM Jr, Smith MK. Effectiveness of lenalidomide (Revlimid) for the treatment of plasma cell leukemia. Leuk Lymphoma 2007; 48: Guglielmelli T, Merlini R, Giugliano E i wsp. Lenalidomide, melphalan, and prednisone association is an effective salvage therapy in relapsed plasma cell leukaemia. J Oncol 2009; 867: Musto P, Auria FD, Petrucci MT i wsp. Lenalidomide plus low dose dexamethasone as first line therapy in patients with primary plasma cell leukemia: planned interim analysis of a pilot study from the Gimema-Italian Myeloma Network. Haematologica 2010; 95 (s2): 394. Praca wpłynęła do Redakcji r. i została zakwalifikowana do druku r. Adres do korespondencji: Prof. dr hab. n. med. Maria Kraj Instytut Hematologii i Transfuzjologii ul. Indiry Gandhi Warszawa mkraj@ihit.waw.pl
Leki immunomodulujące-przełom w leczeniu nowotworów hematologicznych
 Leki immunomodulujące-przełom w leczeniu nowotworów hematologicznych Jadwiga Dwilewicz-Trojaczek Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny Warszawa
Leki immunomodulujące-przełom w leczeniu nowotworów hematologicznych Jadwiga Dwilewicz-Trojaczek Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny Warszawa
Maciej Korpysz. Zakład Diagnostyki Biochemicznej UM Lublin Dział Diagnostyki Laboratoryjnej Samodzielny Publiczny Szpital Kliniczny Nr 1 w Lublinie
 Nowe możliwości oceny białka monoklonalnego za pomocą oznaczeń par ciężki-lekki łańcuch immunoglobulin (test Hevylite) u chorych z dyskrazjami plazmocytowymi. Maciej Korpysz Zakład Diagnostyki Biochemicznej
Nowe możliwości oceny białka monoklonalnego za pomocą oznaczeń par ciężki-lekki łańcuch immunoglobulin (test Hevylite) u chorych z dyskrazjami plazmocytowymi. Maciej Korpysz Zakład Diagnostyki Biochemicznej
Międzynarodowe standardy leczenia szpiczaka plazmocytowego w roku 2014
 Międzynarodowe standardy leczenia szpiczaka plazmocytowego w roku 2014 Wiesław Wiktor Jędrzejczak, Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawskiego Uniwersytetu Medycznego Tak
Międzynarodowe standardy leczenia szpiczaka plazmocytowego w roku 2014 Wiesław Wiktor Jędrzejczak, Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawskiego Uniwersytetu Medycznego Tak
Skuteczność i bezpieczeństwo leczenia białaczki plazmocytowej według programu PAD (bortezomib + doksorubicyna + deksametazon)
 NOWOTWORY Journal of Oncology 2009 volume 59 Number 5 357 367 Skuteczność i bezpieczeństwo leczenia białaczki plazmocytowej według programu PAD (bortezomib doksorubicyna deksametazon) Maria Kraj, Ryszard
NOWOTWORY Journal of Oncology 2009 volume 59 Number 5 357 367 Skuteczność i bezpieczeństwo leczenia białaczki plazmocytowej według programu PAD (bortezomib doksorubicyna deksametazon) Maria Kraj, Ryszard
Szpiczak plazmocytowy. Grzegorz Helbig Klinika Hematologii i Transplantacji Szpiku Śląski Uniwersytet Medyczny w Katowicach
 Szpiczak plazmocytowy Grzegorz Helbig Klinika Hematologii i Transplantacji Szpiku Śląski Uniwersytet Medyczny w Katowicach MM - epidemiologia 90% przypadków rozpoznaje się powyżej 50 r.ż., Mediana wieku
Szpiczak plazmocytowy Grzegorz Helbig Klinika Hematologii i Transplantacji Szpiku Śląski Uniwersytet Medyczny w Katowicach MM - epidemiologia 90% przypadków rozpoznaje się powyżej 50 r.ż., Mediana wieku
Ocena immunologiczna i genetyczna białaczkowych komórek macierzystych
 Karolina Klara Radomska Ocena immunologiczna i genetyczna białaczkowych komórek macierzystych Streszczenie Wstęp Ostre białaczki szpikowe (Acute Myeloid Leukemia, AML) to grupa nowotworów mieloidalnych,
Karolina Klara Radomska Ocena immunologiczna i genetyczna białaczkowych komórek macierzystych Streszczenie Wstęp Ostre białaczki szpikowe (Acute Myeloid Leukemia, AML) to grupa nowotworów mieloidalnych,
NON-HODGKIN S LYMPHOMA
 NON-HODGKIN S LYMPHOMA Klinika Hematologii, Nowotworów Krwi i Transplantacji Szpiku We Wrocławiu Aleksandra Bogucka-Fedorczuk DEFINICJA Chłoniaki Non-Hodgkin (NHL) to heterogeniczna grupa nowotworów charakteryzująca
NON-HODGKIN S LYMPHOMA Klinika Hematologii, Nowotworów Krwi i Transplantacji Szpiku We Wrocławiu Aleksandra Bogucka-Fedorczuk DEFINICJA Chłoniaki Non-Hodgkin (NHL) to heterogeniczna grupa nowotworów charakteryzująca
Nowe podejście w leczeniu szpiczaka plazmocytowego
 Nowe podejście w leczeniu szpiczaka plazmocytowego Krzysztof Giannopoulos Centrum Onkologii Ziemi Lubelskiej Uniwersytet Medyczny w Lublinie Model przebiegu szpiczaka mnogiego 10 Choroba bezobjawowa Choroba
Nowe podejście w leczeniu szpiczaka plazmocytowego Krzysztof Giannopoulos Centrum Onkologii Ziemi Lubelskiej Uniwersytet Medyczny w Lublinie Model przebiegu szpiczaka mnogiego 10 Choroba bezobjawowa Choroba
Artykuły oryginalne Original articles
 NOWOTWORY Journal of Oncology 2011 volume 61 Number 3 230 243 Artykuły oryginalne Original articles Białaczka plazmocytowa: charakterystyka kliniczna i immunofenotypowa, leczenie i czas przeżycia chorych
NOWOTWORY Journal of Oncology 2011 volume 61 Number 3 230 243 Artykuły oryginalne Original articles Białaczka plazmocytowa: charakterystyka kliniczna i immunofenotypowa, leczenie i czas przeżycia chorych
LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0)
 Załącznik B.65. LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia dazatynibem ostrej białaczki limfoblastycznej z obecnością chromosomu
Załącznik B.65. LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia dazatynibem ostrej białaczki limfoblastycznej z obecnością chromosomu
Terapeutyczne Programy Zdrowotne 2012 Leczenie opornych postaci szpiczaka mnogiego (plazmocytowego)
 Załącznik nr 25 do zarządzenia 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 r. Nazwa programu: LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD-10 C 90.0 szpiczak mnogi Dziedzina
Załącznik nr 25 do zarządzenia 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 r. Nazwa programu: LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD-10 C 90.0 szpiczak mnogi Dziedzina
Białaczka limfatyczna
 www.oncoindex.org SUBSTANCJE CZYNNE W LECZENIU: Białaczka limfatyczna OBEJMUJE PRZEWLEKŁĄ BIAŁACZKĘ LIMFOCYTOWĄ (PBL) I OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ALL) Clofarabine Leczenie ostrej białaczki limfoblastycznej
www.oncoindex.org SUBSTANCJE CZYNNE W LECZENIU: Białaczka limfatyczna OBEJMUJE PRZEWLEKŁĄ BIAŁACZKĘ LIMFOCYTOWĄ (PBL) I OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ALL) Clofarabine Leczenie ostrej białaczki limfoblastycznej
Cel programu: 1. wydłużenie czasu przeżycia chorych na szpiczaka mnogiego ( plazmocytowego), 2. uzyskanie remisji choroby, 3. poprawa jakości życia.
 Nazwa programu LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD 10 C 90.0 szpiczak mnogi Dziedzina medycyny: hematologia. Cel programu: 1. wydłużenie czasu przeżycia chorych na szpiczaka
Nazwa programu LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD 10 C 90.0 szpiczak mnogi Dziedzina medycyny: hematologia. Cel programu: 1. wydłużenie czasu przeżycia chorych na szpiczaka
Trzykrotna remisja uzyskiwana leczeniem bortezomibem u chorej z dziesięcioletnim przebiegiem szpiczaka plazmocytowego
 NOWOTWORY Journal of Oncology 2009 volume 59 Number 3 198 202 Trzykrotna remisja uzyskiwana leczeniem bortezomibem u chorej z dziesięcioletnim przebiegiem szpiczaka plazmocytowego Maria Kraj, Ryszard Pogłód,
NOWOTWORY Journal of Oncology 2009 volume 59 Number 3 198 202 Trzykrotna remisja uzyskiwana leczeniem bortezomibem u chorej z dziesięcioletnim przebiegiem szpiczaka plazmocytowego Maria Kraj, Ryszard Pogłód,
Dr n. med. Norbert Grząśko w imieniu Polskiej Grupy Szpiczakowej Lublin, 12.04.2008
 Ocena skuteczności i bezpieczeństwa leczenia układem CTD (cyklofosfamid, talidomid, deksametazon) u chorych na szpiczaka plazmocytowego aktualizacja danych Dr n. med. Norbert Grząśko w imieniu Polskiej
Ocena skuteczności i bezpieczeństwa leczenia układem CTD (cyklofosfamid, talidomid, deksametazon) u chorych na szpiczaka plazmocytowego aktualizacja danych Dr n. med. Norbert Grząśko w imieniu Polskiej
Bortezomib w II linii leczenia szpiczaka plazmocytowego po nieskutecznej terapii talidomidem
 OPIS PRZYPADKU Hematologia 2015, tom 6, supl. A, 31 35 DOI: 10.5603/Hem.2015.0007 Copyright 2015 Via Medica ISSN 2081 0768 Bortezomib w II linii leczenia szpiczaka plazmocytowego po nieskutecznej terapii
OPIS PRZYPADKU Hematologia 2015, tom 6, supl. A, 31 35 DOI: 10.5603/Hem.2015.0007 Copyright 2015 Via Medica ISSN 2081 0768 Bortezomib w II linii leczenia szpiczaka plazmocytowego po nieskutecznej terapii
Prognostyczne i terapeutyczne znaczenie badań cytogenetycznych u chorych na szpiczaka mnogiego
 Prognostyczne i terapeutyczne znaczenie badań cytogenetycznych u chorych na szpiczaka mnogiego Ewa Wawrzyniak Katedra i Klinika Hematologii Uniwersytet Medyczny w Łodzi Polska Grupa Szpiczakowa Lublin
Prognostyczne i terapeutyczne znaczenie badań cytogenetycznych u chorych na szpiczaka mnogiego Ewa Wawrzyniak Katedra i Klinika Hematologii Uniwersytet Medyczny w Łodzi Polska Grupa Szpiczakowa Lublin
PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ I OSTRĄ BIAŁACZKĘ SZPIKOWĄ
 www.oncoindex.org SUBSTANCJE CZYNNE W LECZENIU: Białaczka szpikowa OBEJMUJE PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ I OSTRĄ BIAŁACZKĘ SZPIKOWĄ Dasatinib Dasatinib jest wskazany do leczenia dorosłych pacjentów z:
www.oncoindex.org SUBSTANCJE CZYNNE W LECZENIU: Białaczka szpikowa OBEJMUJE PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ I OSTRĄ BIAŁACZKĘ SZPIKOWĄ Dasatinib Dasatinib jest wskazany do leczenia dorosłych pacjentów z:
Terapeutyczne Programy Zdrowotne 2009 Leczenie opornych postaci szpiczaka mnogiego (plazmocytowego)
 Załącznik nr 28 do zarządzenia Nr 98/2008/DGL Prezesa NFZ z dnia 27 października 2008 roku Nazwa programu: LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD-10 C 90.0 szpiczak mnogi Dziedzina
Załącznik nr 28 do zarządzenia Nr 98/2008/DGL Prezesa NFZ z dnia 27 października 2008 roku Nazwa programu: LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD-10 C 90.0 szpiczak mnogi Dziedzina
Opis przypadków Cases report
 NOWOTWORY Journal of Oncology 2010 volume 60 Number 1 37 41 Opis przypadków Cases report Pozaszpikowa progresja szpiczaka plazmocytowego w następstwie leczenia talidomidem Maria Kraj, Ryszard Pogłód, Tomasz
NOWOTWORY Journal of Oncology 2010 volume 60 Number 1 37 41 Opis przypadków Cases report Pozaszpikowa progresja szpiczaka plazmocytowego w następstwie leczenia talidomidem Maria Kraj, Ryszard Pogłód, Tomasz
Transformacja plazmoblastyczna i pozaszpikowa progresja szpiczaka plazmocytowego u chorych leczonych talidomidem
 PRACA ORYGINALNA Original Article Acta Haematologica Polonica 2011, 42, Nr 4, str. 689 702 MARIA KRAJ, BERNADETA CEGLAREK, MONIKA CHEŁSTOWSKA, TOMASZ SZPILA, RENATA HAGEDORNA-TRONINA, RYSZARD POGŁÓD, EWA
PRACA ORYGINALNA Original Article Acta Haematologica Polonica 2011, 42, Nr 4, str. 689 702 MARIA KRAJ, BERNADETA CEGLAREK, MONIKA CHEŁSTOWSKA, TOMASZ SZPILA, RENATA HAGEDORNA-TRONINA, RYSZARD POGŁÓD, EWA
Czy warto wykonywać badania cytogenetyczne i molekularne w szpiczaku mnogim?
 Czy warto wykonywać badania cytogenetyczne i molekularne w szpiczaku mnogim? Jan Maciej Zaucha Gdański Uniwersytet Medyczny Gdyńskie Centrum Onkologii Kraków 19.04.2010 TAK WARTO Dziękuje za uwagę! Rola
Czy warto wykonywać badania cytogenetyczne i molekularne w szpiczaku mnogim? Jan Maciej Zaucha Gdański Uniwersytet Medyczny Gdyńskie Centrum Onkologii Kraków 19.04.2010 TAK WARTO Dziękuje za uwagę! Rola
Ocena czynników rokowniczych w raku płaskonabłonkowym przełyku w materiale Kliniki Chirurgii Onkologicznej AM w Gdańsku doniesienie wstępne
 Ocena czynników rokowniczych w raku płaskonabłonkowym przełyku w materiale Kliniki Chirurgii Onkologicznej AM w Gdańsku doniesienie wstępne Świerblewski M. 1, Kopacz A. 1, Jastrzębski T. 1 1 Katedra i
Ocena czynników rokowniczych w raku płaskonabłonkowym przełyku w materiale Kliniki Chirurgii Onkologicznej AM w Gdańsku doniesienie wstępne Świerblewski M. 1, Kopacz A. 1, Jastrzębski T. 1 1 Katedra i
Terapeutyczne Programy Zdrowotne 2009 Leczenie opornych postaci szpiczaka mnogiego (plazmocytowego)
 Załącznik nr 17 do Zarządzenia Nr 41/2009 Prezesa NFZ z dnia 15 września 2009 roku Nazwa programu: LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD-10 C 90.0 szpiczak mnogi Dziedzina medycyny:
Załącznik nr 17 do Zarządzenia Nr 41/2009 Prezesa NFZ z dnia 15 września 2009 roku Nazwa programu: LECZENIE OPORNYCH POSTACI SZPICZAKA MNOGIEGO (PLAZMOCYTOWEGO) ICD-10 C 90.0 szpiczak mnogi Dziedzina medycyny:
Konwencjonalna chemioterapia i długie przeżycia chorych na szpiczaka plazmocytowego
 NOWOTWORY Journal of Oncology 2010 volume 60 Number 4 318 326 Konwencjonalna chemioterapia i długie przeżycia chorych na szpiczaka plazmocytowego Maria Kraj, Ryszard Pogłód, Urszula Sokołowska, Barbara
NOWOTWORY Journal of Oncology 2010 volume 60 Number 4 318 326 Konwencjonalna chemioterapia i długie przeżycia chorych na szpiczaka plazmocytowego Maria Kraj, Ryszard Pogłód, Urszula Sokołowska, Barbara
Wydłużenie życia chorych z rakiem płuca - nowe możliwości
 Wydłużenie życia chorych z rakiem płuca - nowe możliwości Pulmonologia 2015, PAP, Warszawa, 26 maja 2015 1 Epidemiologia raka płuca w Polsce Pierwszy nowotwór w Polsce pod względem umieralności. Tendencja
Wydłużenie życia chorych z rakiem płuca - nowe możliwości Pulmonologia 2015, PAP, Warszawa, 26 maja 2015 1 Epidemiologia raka płuca w Polsce Pierwszy nowotwór w Polsce pod względem umieralności. Tendencja
Przewlekła białaczka limfocytowa
 Przewlekła białaczka limfocytowa Ewa Lech-Marańda Klinika Hematologii Instytutu Hematologii i Transfuzjologii Klinika Hematologii i Transfuzjologii CMKP Przewlekła białaczka limfocytowa (CLL) Początek
Przewlekła białaczka limfocytowa Ewa Lech-Marańda Klinika Hematologii Instytutu Hematologii i Transfuzjologii Klinika Hematologii i Transfuzjologii CMKP Przewlekła białaczka limfocytowa (CLL) Początek
IL-4, IL-10, IL-17) oraz czynników transkrypcyjnych (T-bet, GATA3, E4BP4, RORγt, FoxP3) wyodrębniono subpopulacje: inkt1 (T-bet + IFN-γ + ), inkt2
 Streszczenie Mimo dotychczasowych postępów współczesnej terapii, przewlekła białaczka limfocytowa (PBL) nadal pozostaje chorobą nieuleczalną. Kluczem do znalezienia skutecznych rozwiązań terapeutycznych
Streszczenie Mimo dotychczasowych postępów współczesnej terapii, przewlekła białaczka limfocytowa (PBL) nadal pozostaje chorobą nieuleczalną. Kluczem do znalezienia skutecznych rozwiązań terapeutycznych
Nowe możliwości leczenia ostrej białaczki limfoblastycznej
 Nowe możliwości leczenia ostrej białaczki limfoblastycznej Dr hab. med. Grzegorz W. Basak Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny Warszawa, 17.12.15
Nowe możliwości leczenia ostrej białaczki limfoblastycznej Dr hab. med. Grzegorz W. Basak Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny Warszawa, 17.12.15
Personalizacja leczenia w hematoonkologii dziecięcej
 MedTrends 2016 Europejskie Forum Nowoczesnej Ochrony Zdrowia Zabrze, 18-19 marca 2016 r. Personalizacja leczenia w hematoonkologii dziecięcej Prof. dr hab. n. med. Tomasz Szczepański Katedra i Klinika
MedTrends 2016 Europejskie Forum Nowoczesnej Ochrony Zdrowia Zabrze, 18-19 marca 2016 r. Personalizacja leczenia w hematoonkologii dziecięcej Prof. dr hab. n. med. Tomasz Szczepański Katedra i Klinika
Zespoły mielodysplastyczne
 Zespoły mielodysplastyczne J A D W I G A D W I L E W I C Z - T R O J A C Z E K K L I N I K A H E M ATO LO G I I, O N KO LO G I I I C H O R Ó B W E W N Ę T R Z N YC H WA R S Z AW S K I U N I W E R S Y T
Zespoły mielodysplastyczne J A D W I G A D W I L E W I C Z - T R O J A C Z E K K L I N I K A H E M ATO LO G I I, O N KO LO G I I I C H O R Ó B W E W N Ę T R Z N YC H WA R S Z AW S K I U N I W E R S Y T
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych www.aotm.gov.pl Rekomendacja nr 143/2013 z dnia 21 października 2013 r. Prezesa Agencji Oceny Technologii Medycznych w sprawie usunięcia świadczenia opieki zdrowotnej
Agencja Oceny Technologii Medycznych www.aotm.gov.pl Rekomendacja nr 143/2013 z dnia 21 października 2013 r. Prezesa Agencji Oceny Technologii Medycznych w sprawie usunięcia świadczenia opieki zdrowotnej
LECZENIE CHORYCH NA OPORNEGO LUB NAWROTOWEGO SZPICZAKA PLAZMOCYTOWEGO (ICD10 C90.0)
 Załącznik B.54. LECZENIE CHORYCH NA OPORNEGO LUB NAWROTOWEGO SZPICZAKA PLAZMOCYTOWEGO (ICD10 C90.0) ŚWIADCZENIOBIORCY 1. Leczenie lenalidomidem chorych na opornego lub nawrotowego szpiczaka plazmocytowego.
Załącznik B.54. LECZENIE CHORYCH NA OPORNEGO LUB NAWROTOWEGO SZPICZAKA PLAZMOCYTOWEGO (ICD10 C90.0) ŚWIADCZENIOBIORCY 1. Leczenie lenalidomidem chorych na opornego lub nawrotowego szpiczaka plazmocytowego.
Bendamustyna w leczeniu opornych postaci szpiczaka mnogiego
 Bendamustyna w leczeniu opornych postaci szpiczaka mnogiego Iwona Hus, Joanna Mańko Klinika Hematonkologii i Transplantacji Szpiku Uniwersytetu Medycznego w Lublinie Nałęczów 22 listopada 2008 Bendamustyna
Bendamustyna w leczeniu opornych postaci szpiczaka mnogiego Iwona Hus, Joanna Mańko Klinika Hematonkologii i Transplantacji Szpiku Uniwersytetu Medycznego w Lublinie Nałęczów 22 listopada 2008 Bendamustyna
Skuteczność minimalnej dawki lenalidomidu w leczeniu nawrotowej postaci szpiczaka plazmocytowego
 OPIS PRZYPADKU Hematologia 2011, tom 2, nr 1, 204 208 Copyright 2011 Via Medica ISSN 2081 0768 Skuteczność minimalnej dawki lenalidomidu w leczeniu nawrotowej postaci szpiczaka plazmocytowego Effectiveness
OPIS PRZYPADKU Hematologia 2011, tom 2, nr 1, 204 208 Copyright 2011 Via Medica ISSN 2081 0768 Skuteczność minimalnej dawki lenalidomidu w leczeniu nawrotowej postaci szpiczaka plazmocytowego Effectiveness
Polskie doświadczenia kliniczne z bendamustyną
 Polskie doświadczenia kliniczne z bendamustyną Iwona Hus Klinika Hematoonkologii i Transplantacji Szpiku UM w Lublinie XXIII Zjazd PTHiT Wrocław 2009 Bendamustyna w leczeniu PBL monoterapia Efficacy of
Polskie doświadczenia kliniczne z bendamustyną Iwona Hus Klinika Hematoonkologii i Transplantacji Szpiku UM w Lublinie XXIII Zjazd PTHiT Wrocław 2009 Bendamustyna w leczeniu PBL monoterapia Efficacy of
Rola badania cytogenetycznego w szpiczaku mnogim
 Rola badania cytogenetycznego w szpiczaku mnogim Czy łatwo i gdzie wykonywać badanie cytogenetyczne i molekularne w szpiczaku mnogim? dr Barbara Pieńkowska-Grela Samodzielna Pracownia Cytogenetyki, Centrum
Rola badania cytogenetycznego w szpiczaku mnogim Czy łatwo i gdzie wykonywać badanie cytogenetyczne i molekularne w szpiczaku mnogim? dr Barbara Pieńkowska-Grela Samodzielna Pracownia Cytogenetyki, Centrum
Nowotwory układu chłonnego
 Nowotwory układu chłonnego Redakcja: Krzysztof Warzocha, Monika Prochorec-Sobieszek, Ewa Lech-Marańda Zespół autorski: Sebastian Giebel, Krzysztof Jamroziak, Przemysław Juszczyński, Ewa Kalinka-Warzocha,
Nowotwory układu chłonnego Redakcja: Krzysztof Warzocha, Monika Prochorec-Sobieszek, Ewa Lech-Marańda Zespół autorski: Sebastian Giebel, Krzysztof Jamroziak, Przemysław Juszczyński, Ewa Kalinka-Warzocha,
wolna od leczenia? (TFR ang. Treatment Free Remission)
 Czy można bezpiecznie przerwać leczenie przewlekłej białaczki szpikowej Czym jest remisja wolna od leczenia (TFR ang. Treatment Free Remission) KILKA INFORMACJI NA POCZąTEK... Remisja wolna od leczenia
Czy można bezpiecznie przerwać leczenie przewlekłej białaczki szpikowej Czym jest remisja wolna od leczenia (TFR ang. Treatment Free Remission) KILKA INFORMACJI NA POCZąTEK... Remisja wolna od leczenia
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka szpikowa
Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka szpikowa
Oznaczenie Hevylite polega na rozpoznaniu epitopów pomiędzy stałymi regionami ciężkich i lekkich łańcuchów. lg oznacza lgg, A lub M.
 Unikatowy test do dokładnego oznaczania kompletnych cząsteczek immunoglobulin. Hevylite umożliwia lepsze monitorowanie pacjentów ze szpiczakiem mnogim. Łańcuch lekki κ Łańcuch lekki λ docelowy epitop dla
Unikatowy test do dokładnego oznaczania kompletnych cząsteczek immunoglobulin. Hevylite umożliwia lepsze monitorowanie pacjentów ze szpiczakiem mnogim. Łańcuch lekki κ Łańcuch lekki λ docelowy epitop dla
Lek. Dominika Kulej. Przebieg kliniczny a wyjściowy status białek oporności wielolekowej w leczeniu ostrej białaczki limfoblastycznej u dzieci
 Lek. Dominika Kulej Katedra i Hematologii Dziecięcej Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu Przebieg kliniczny a wyjściowy status białek oporności wielolekowej w leczeniu ostrej białaczki
Lek. Dominika Kulej Katedra i Hematologii Dziecięcej Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu Przebieg kliniczny a wyjściowy status białek oporności wielolekowej w leczeniu ostrej białaczki
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Dziennik Urzędowy Ministra Zdrowia 624 Poz. 71 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria
Dziennik Urzędowy Ministra Zdrowia 624 Poz. 71 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria
LECZENIE SZPICZAKA PLAZMATYCZNO KOMÓRKOWEGO (PLAZMOCYTOWEGO) (ICD-10 C 90)
 Załącznik B.13. LECZENIE SZPICZAKA PLAZMATYCZNO KOMÓRKOWEGO (PLAZMOCYTOWEGO) (ICD-10 C 90) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia bortezomibem 1.1 Leczenie bortezomibem nowo zdiagnozowanych
Załącznik B.13. LECZENIE SZPICZAKA PLAZMATYCZNO KOMÓRKOWEGO (PLAZMOCYTOWEGO) (ICD-10 C 90) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia bortezomibem 1.1 Leczenie bortezomibem nowo zdiagnozowanych
S T R E S Z C Z E N I E
 STRESZCZENIE Cel pracy: Celem pracy jest ocena wyników leczenia napromienianiem chorych z rozpoznaniem raka szyjki macicy w Świętokrzyskim Centrum Onkologii, porównanie wyników leczenia chorych napromienianych
STRESZCZENIE Cel pracy: Celem pracy jest ocena wyników leczenia napromienianiem chorych z rozpoznaniem raka szyjki macicy w Świętokrzyskim Centrum Onkologii, porównanie wyników leczenia chorych napromienianych
Piotr Potemski. Uniwersytet Medyczny w Łodzi, Szpital im. M. Kopernika w Łodzi
 Piotr Potemski Uniwersytet Medyczny w Łodzi, Szpital im. M. Kopernika w Łodzi VI Letnia Akademia Onkologiczna dla Dziennikarzy, Warszawa, 10-12.08.2016 1 Obserwowane są samoistne regresje zmian przerzutowych
Piotr Potemski Uniwersytet Medyczny w Łodzi, Szpital im. M. Kopernika w Łodzi VI Letnia Akademia Onkologiczna dla Dziennikarzy, Warszawa, 10-12.08.2016 1 Obserwowane są samoistne regresje zmian przerzutowych
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej u dorosłych imatinibem 1.1 Kryteria kwalifikacji Świadczeniobiorcy
Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej u dorosłych imatinibem 1.1 Kryteria kwalifikacji Świadczeniobiorcy
LECZENIE CHORYCH NA PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ (ICD-10 C 92.1)
 Załącznik B.14. LECZENIE CHORYCH NA PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka
Załącznik B.14. LECZENIE CHORYCH NA PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka
Synchroniczne zachorowanie na nowotwór podścieliska przewodu pokarmowego i szpiczaka plazmocytowego z ekspresją c-kit opis przypadku
 OPIS PRZYPADKU Ryszard Pogłód 1, Maria Kraj 1, Beata Kwaśniak 1, Renata Maryniak 2, Ewa Kalinka-Warzocha 3, Krzysztof Warzocha 1 1 Klinika Hematologii Instytutu Hematologii i Transfuzjologii w Warszawie
OPIS PRZYPADKU Ryszard Pogłód 1, Maria Kraj 1, Beata Kwaśniak 1, Renata Maryniak 2, Ewa Kalinka-Warzocha 3, Krzysztof Warzocha 1 1 Klinika Hematologii Instytutu Hematologii i Transfuzjologii w Warszawie
Szpiczak plazmocytowy zasady postępowania w Instytucie Hematologii i Transfuzjologii
 PRACA POGLĄDOWA Hematologia 2013, tom 4, nr 4, 339 357 Copyright 2013 Via Medica ISSN 2081 0768 Szpiczak plazmocytowy zasady postępowania w Instytucie Hematologii i Transfuzjologii Plasma cell myeloma
PRACA POGLĄDOWA Hematologia 2013, tom 4, nr 4, 339 357 Copyright 2013 Via Medica ISSN 2081 0768 Szpiczak plazmocytowy zasady postępowania w Instytucie Hematologii i Transfuzjologii Plasma cell myeloma
Skuteczność i bezpieczeństwo bortezomibu (Velcade) w leczeniu nawrotowej i opornej postaci szpiczaka plazmocytowego. Doniesienie wstępne
 NOWOTWORY Journal of Oncology 2007 volume 57 Number 2 160 169 Skuteczność i bezpieczeństwo bortezomibu (Velcade) w leczeniu nawrotowej i opornej postaci szpiczaka plazmocytowego. Doniesienie wstępne Krzysztof
NOWOTWORY Journal of Oncology 2007 volume 57 Number 2 160 169 Skuteczność i bezpieczeństwo bortezomibu (Velcade) w leczeniu nawrotowej i opornej postaci szpiczaka plazmocytowego. Doniesienie wstępne Krzysztof
BEZOBJAWOWY SZPICZAK PLAZMOCYTOWY
 CZĘŚĆ III. KLINICZNA 9. BEZOBJAWOWY SZPICZAK PLAZMOCYTOWY Iwona Hus Definicja i epidemiologia Bezobjawowy szpiczak plazmocytowy (asymptomatic multiple myeloma AMM), określany inaczej jako tlący (smouldering
CZĘŚĆ III. KLINICZNA 9. BEZOBJAWOWY SZPICZAK PLAZMOCYTOWY Iwona Hus Definicja i epidemiologia Bezobjawowy szpiczak plazmocytowy (asymptomatic multiple myeloma AMM), określany inaczej jako tlący (smouldering
Obiecujące kierunki w leczeniu chorób hematologicznych
 AKADEMIA DZIENNIKARZY MEDYCZNYCH Obiecujące kierunki w leczeniu chorób hematologicznych Grzegorz W. Basak Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny
AKADEMIA DZIENNIKARZY MEDYCZNYCH Obiecujące kierunki w leczeniu chorób hematologicznych Grzegorz W. Basak Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny
starszych na półkuli zachodniej. Typową cechą choroby jest heterogenny przebieg
 STRESZCZENIE Przewlekła białaczka limfocytowa (PBL) jest najczęstszą białaczką ludzi starszych na półkuli zachodniej. Typową cechą choroby jest heterogenny przebieg kliniczny, zróżnicowane rokowanie. Etiologia
STRESZCZENIE Przewlekła białaczka limfocytowa (PBL) jest najczęstszą białaczką ludzi starszych na półkuli zachodniej. Typową cechą choroby jest heterogenny przebieg kliniczny, zróżnicowane rokowanie. Etiologia
Uniwersytet Przyrodniczy we Wrocławiu. Wydział Medycyny Weterynaryjnej. Katedra Biochemii, Farmakologii i Toksykologii.
 Uniwersytet Przyrodniczy we Wrocławiu Wydział Medycyny Weterynaryjnej Katedra Biochemii, Farmakologii i Toksykologii Aleksandra Pawlak CHARAKTERYSTYKA FENOTYPOWA KOMÓREK CHŁONIAKÓW I BIAŁACZEK PSÓW ORAZ
Uniwersytet Przyrodniczy we Wrocławiu Wydział Medycyny Weterynaryjnej Katedra Biochemii, Farmakologii i Toksykologii Aleksandra Pawlak CHARAKTERYSTYKA FENOTYPOWA KOMÓREK CHŁONIAKÓW I BIAŁACZEK PSÓW ORAZ
Rysunek. Układ limfatyczny.
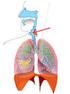 Informacja dotyczy rodzaju chłoniaka nieziarniczego zwanego chłoniakiem z małych limfocytów B. Warto również przeczytać informacje na temat przewlekłej białaczki limfocytowej (CLL), która jest podobnym
Informacja dotyczy rodzaju chłoniaka nieziarniczego zwanego chłoniakiem z małych limfocytów B. Warto również przeczytać informacje na temat przewlekłej białaczki limfocytowej (CLL), która jest podobnym
Rysunek. Układ limfatyczny.
 Poniższa informacja dotyczy rodzaju chłoniaka nieziarniczego, zwanego chłoniakiem anaplastycznym z dużych komórek. Chłoniak nieziarniczy Chłoniak nieziarniczy jest nowotworem układu chłonnego, który jest
Poniższa informacja dotyczy rodzaju chłoniaka nieziarniczego, zwanego chłoniakiem anaplastycznym z dużych komórek. Chłoniak nieziarniczy Chłoniak nieziarniczy jest nowotworem układu chłonnego, który jest
Nowe leki w terapii szpiczaka mnogiego
 PRACA POGLĄDOWA Review Article Acta Haematologica Polonica 2010, 41, Nr 3, str. 417 422 HALINA URBAŃSKA-RYŚ Nowe leki w terapii szpiczaka mnogiego Novel drugs in multiple myeloma therapy Klinika Hematologii
PRACA POGLĄDOWA Review Article Acta Haematologica Polonica 2010, 41, Nr 3, str. 417 422 HALINA URBAŃSKA-RYŚ Nowe leki w terapii szpiczaka mnogiego Novel drugs in multiple myeloma therapy Klinika Hematologii
ASH 2018: Immunomodulacja - fundamentem leczenia szpiczaka plazmocytowego
 ASH 2018: Immunomodulacja - fundamentem leczenia szpiczaka plazmocytowego dr hab. n. med. Aleksandra Butrym, Zakład Profilaktyki i Leczenia Chorób Nowotworowych, Uniwersytetu Medycznego we Wrocławiu Oddział
ASH 2018: Immunomodulacja - fundamentem leczenia szpiczaka plazmocytowego dr hab. n. med. Aleksandra Butrym, Zakład Profilaktyki i Leczenia Chorób Nowotworowych, Uniwersytetu Medycznego we Wrocławiu Oddział
Skale i wskaźniki jakości leczenia w OIT
 Skale i wskaźniki jakości leczenia w OIT Katarzyna Rutkowska Szpital Kliniczny Nr 1 w Zabrzu Wyniki leczenia (clinical outcome) śmiertelność (survival) sprawność funkcjonowania (functional outcome) jakość
Skale i wskaźniki jakości leczenia w OIT Katarzyna Rutkowska Szpital Kliniczny Nr 1 w Zabrzu Wyniki leczenia (clinical outcome) śmiertelność (survival) sprawność funkcjonowania (functional outcome) jakość
PROTOKÓŁ BADANIA BGD
 PROTOKÓŁ BADANIA BGD TYTUŁ Badanie obserwacyjne dotyczące zastosowania bendamustyny w połączeniu z gemcytabiną i deksametazonem (BGD) w leczeniu chorych na chłoniaka Hodgkina w fazie oporności lub nawrotu
PROTOKÓŁ BADANIA BGD TYTUŁ Badanie obserwacyjne dotyczące zastosowania bendamustyny w połączeniu z gemcytabiną i deksametazonem (BGD) w leczeniu chorych na chłoniaka Hodgkina w fazie oporności lub nawrotu
Aktualne miejsce bortezomibu w leczeniu szpiczaka mnogiego
 Współczesna Onkologia (2008) vol. 12; 9 (415 420) Szpiczak mnogi (SzM) pozostaje nieuleczalnym nowotworem układu chłonnego. Zastosowanie nowych leków w terapii tej choroby, w tym inhibitora proteasomu
Współczesna Onkologia (2008) vol. 12; 9 (415 420) Szpiczak mnogi (SzM) pozostaje nieuleczalnym nowotworem układu chłonnego. Zastosowanie nowych leków w terapii tej choroby, w tym inhibitora proteasomu
Szpiczak plazmocytowy
 Szpiczak plazmocytowy Krzysztof Jamroziak Konferencja Onkologia 2018 podsumowanie roku 11.12.2018 Podano daty pierwszych rejestracji na świecie lub datę publikacji istotnych doniesień dotyczących Transplantacje
Szpiczak plazmocytowy Krzysztof Jamroziak Konferencja Onkologia 2018 podsumowanie roku 11.12.2018 Podano daty pierwszych rejestracji na świecie lub datę publikacji istotnych doniesień dotyczących Transplantacje
Nowe horyzonty leczenia szpiczaka plazmocytowego
 PRACA POGLĄDOWA Review Article Acta Haematologica Polonica 2009, 40, Nr 2, str. 333 348 MARIA KRAJ Nowe horyzonty leczenia szpiczaka plazmocytowego New horizons for plasmocytic myeloma therapy Klinika
PRACA POGLĄDOWA Review Article Acta Haematologica Polonica 2009, 40, Nr 2, str. 333 348 MARIA KRAJ Nowe horyzonty leczenia szpiczaka plazmocytowego New horizons for plasmocytic myeloma therapy Klinika
Immunologia komórkowa
 Immunologia komórkowa ocena immunofenotypu komórek Mariusz Kaczmarek Immunofenotyp Definicja I Charakterystyczny zbiór antygenów stanowiących elementy różnych struktur komórki, związany z jej różnicowaniem,
Immunologia komórkowa ocena immunofenotypu komórek Mariusz Kaczmarek Immunofenotyp Definicja I Charakterystyczny zbiór antygenów stanowiących elementy różnych struktur komórki, związany z jej różnicowaniem,
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych www.aotm.gov.pl Rekomendacja nr 189/2014 z dnia 4 sierpnia 2014 r. Prezesa Agencji Oceny Technologii Medycznych w sprawie usunięcia świadczenia gwarantowanego obejmującego
Agencja Oceny Technologii Medycznych www.aotm.gov.pl Rekomendacja nr 189/2014 z dnia 4 sierpnia 2014 r. Prezesa Agencji Oceny Technologii Medycznych w sprawie usunięcia świadczenia gwarantowanego obejmującego
Choroby krwi i układu krwiotwórczego najnowsze doniesienia z EHA
 Choroby krwi i układu krwiotwórczego najnowsze doniesienia z EHA Krzysztof Giannopoulos Centrum Onkologii Ziemi Lubelskiej Uniwersytet Medyczny w Lublinie XXI zjazd Europejskiego Towarzystwa Hematologicznego
Choroby krwi i układu krwiotwórczego najnowsze doniesienia z EHA Krzysztof Giannopoulos Centrum Onkologii Ziemi Lubelskiej Uniwersytet Medyczny w Lublinie XXI zjazd Europejskiego Towarzystwa Hematologicznego
Rysunek. Układ Limfatyczny.
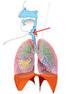 Informacja dotyczy chłoniaka rozlanego z dużych komórek B, będącego odmianą chłoniaka nieziarniczego. Chłoniak nieziarniczy Chłoniak nieziarniczy jest nowotworem układu chłonnego, który jest częścią systemu
Informacja dotyczy chłoniaka rozlanego z dużych komórek B, będącego odmianą chłoniaka nieziarniczego. Chłoniak nieziarniczy Chłoniak nieziarniczy jest nowotworem układu chłonnego, który jest częścią systemu
Zastosowanie bortezomibu w I linii leczenia chorych na szpiczaka plazmocytowego i niewydolność nerek
 OPIS PRZYPADKU Hematologia 2015, tom 6, supl. A, 1 6 DOI: 10.5603/Hem.2015.0001 Copyright 2015 Via Medica ISSN 2081 0768 Zastosowanie bortezomibu w I linii leczenia chorych na szpiczaka plazmocytowego
OPIS PRZYPADKU Hematologia 2015, tom 6, supl. A, 1 6 DOI: 10.5603/Hem.2015.0001 Copyright 2015 Via Medica ISSN 2081 0768 Zastosowanie bortezomibu w I linii leczenia chorych na szpiczaka plazmocytowego
Znaczenie PFS oraz OS w analizach klinicznych w onkologii
 Znaczenie PFS oraz OS w analizach klinicznych w onkologii experience makes the difference Magdalena Władysiuk, lek. med., MBA Cel terapii w onkologii/hematologii Kontrola rozwoju choroby Kontrola objawów
Znaczenie PFS oraz OS w analizach klinicznych w onkologii experience makes the difference Magdalena Władysiuk, lek. med., MBA Cel terapii w onkologii/hematologii Kontrola rozwoju choroby Kontrola objawów
Aktywność fosfatazy alkalicznej w neutrofilach u pacjentów z przewlekłą białaczką szpikową
 Aktywność fosfatazy alkalicznej w neutrofilach u pacjentów z przewlekłą białaczką szpikową Radosław Charkiewicz praca magisterska Zakład Diagnostyki Hematologicznej Uniwersytet Medyczny w Białymstoku Przewlekła
Aktywność fosfatazy alkalicznej w neutrofilach u pacjentów z przewlekłą białaczką szpikową Radosław Charkiewicz praca magisterska Zakład Diagnostyki Hematologicznej Uniwersytet Medyczny w Białymstoku Przewlekła
czerniak (nowotwór skóry), który rozprzestrzenił się lub którego nie można usunąć chirurgicznie;
 EMA/524789/2017 EMEA/H/C/003820 Streszczenie EPAR dla ogółu społeczeństwa pembrolizumab Niniejszy dokument jest streszczeniem Europejskiego Publicznego Sprawozdania Oceniającego (EPAR) dotyczącego leku.
EMA/524789/2017 EMEA/H/C/003820 Streszczenie EPAR dla ogółu społeczeństwa pembrolizumab Niniejszy dokument jest streszczeniem Europejskiego Publicznego Sprawozdania Oceniającego (EPAR) dotyczącego leku.
OPIS PRZYPADKU. Katedra i Klinika Hematologii, Onkologii i Chorób Wewnętrznych, Warszawski Uniwersytet Medyczny, Warszawa
 OPIS PRZYPADKU Hematologia 2015, tom 6, supl. A, 7 11 DOI: 10.5603/Hem.2015.0002 Copyright 2015 Via Medica ISSN 2081 0768 Bortezomib w skojarzeniu z melfalanem i deksametazonem w leczeniu I linii u chorego
OPIS PRZYPADKU Hematologia 2015, tom 6, supl. A, 7 11 DOI: 10.5603/Hem.2015.0002 Copyright 2015 Via Medica ISSN 2081 0768 Bortezomib w skojarzeniu z melfalanem i deksametazonem w leczeniu I linii u chorego
CENTRUM LECZENIA SZPICZAKA KLINIKA HEMATOLOGII CM UJ. 27. 10. 2008 rok
 Człowiek jest wielki nie przez to, co posiada, lecz przez to, kim jest; nie przez to, co ma, lecz przez to, czym dzieli się z innymi" Jan Paweł II (1920-2005) CENTRUM LECZENIA SZPICZAKA KLINIKA HEMATOLOGII
Człowiek jest wielki nie przez to, co posiada, lecz przez to, kim jest; nie przez to, co ma, lecz przez to, czym dzieli się z innymi" Jan Paweł II (1920-2005) CENTRUM LECZENIA SZPICZAKA KLINIKA HEMATOLOGII
Leczenie zaawansowanych (nieresekcyjnych i/lub przerzutowych) GIST Nieoperacyjny lub rozsiany GIST jest oporny na konwencjonalną chemioterapię.
 Leczenie zaawansowanych (nieresekcyjnych i/lub przerzutowych) GIST Nieoperacyjny lub rozsiany GIST jest oporny na konwencjonalną chemioterapię. Rola radioterapii nie jest ostatecznie ustalona. Dotychczasowe
Leczenie zaawansowanych (nieresekcyjnych i/lub przerzutowych) GIST Nieoperacyjny lub rozsiany GIST jest oporny na konwencjonalną chemioterapię. Rola radioterapii nie jest ostatecznie ustalona. Dotychczasowe
Program dotyczy wyłącznie kontynuacji leczenia pacjentów włączonych do programu do dnia 30.03.2008.
 załącznik nr 7 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Program dotyczy wyłącznie kontynuacji leczenia pacjentów włączonych do programu do dnia 30.03.2008. 1. Nazwa programu:
załącznik nr 7 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Program dotyczy wyłącznie kontynuacji leczenia pacjentów włączonych do programu do dnia 30.03.2008. 1. Nazwa programu:
Dr hab. n. med. Paweł Blecharz
 BRCA1 zależny rak piersi i jajnika odmienności diagnostyczne i kliniczne (BRCA1 dependent breast and ovarian cancer clinical and diagnostic diversities) Paweł Blecharz Dr hab. n. med. Paweł Blecharz Dr
BRCA1 zależny rak piersi i jajnika odmienności diagnostyczne i kliniczne (BRCA1 dependent breast and ovarian cancer clinical and diagnostic diversities) Paweł Blecharz Dr hab. n. med. Paweł Blecharz Dr
Czy chore na raka piersi z mutacją BRCA powinny otrzymywać wstępną. Klinika Onkologii i Radioterapii
 Czy chore na raka piersi z mutacją BRCA powinny otrzymywać wstępną chemioterapię z udziałem cisplatyny? Jacek Jassem Klinika Onkologii i Radioterapii Gdańskiego ń Uniwersytetu t Medycznego Jaka jest siła
Czy chore na raka piersi z mutacją BRCA powinny otrzymywać wstępną chemioterapię z udziałem cisplatyny? Jacek Jassem Klinika Onkologii i Radioterapii Gdańskiego ń Uniwersytetu t Medycznego Jaka jest siła
Czym jest medycyna personalizowana w kontekście wyzwań nowoczesnej onkologii?
 Czym jest medycyna personalizowana w kontekście wyzwań nowoczesnej onkologii? Wykorzystanie nowych technik molekularnych w badaniach nad genetycznymi i epigenetycznymi mechanizmami transformacji nowotworowej
Czym jest medycyna personalizowana w kontekście wyzwań nowoczesnej onkologii? Wykorzystanie nowych technik molekularnych w badaniach nad genetycznymi i epigenetycznymi mechanizmami transformacji nowotworowej
Atypowa morfologia limfocytów: niekorzystny rokowniczo czynnik związany z ekspresją antygenu CD38 na komórkach przewlekłej białaczki limfocytowej
 14 S. Chełstowska i wsp.: Atypowa morfologia limfocytów: niekorzystny rokowniczo czynnik ORIGINAL PAPERS / PRACE ORYGINALNE Atypowa morfologia limfocytów: niekorzystny rokowniczo czynnik związany z ekspresją
14 S. Chełstowska i wsp.: Atypowa morfologia limfocytów: niekorzystny rokowniczo czynnik ORIGINAL PAPERS / PRACE ORYGINALNE Atypowa morfologia limfocytów: niekorzystny rokowniczo czynnik związany z ekspresją
Bia³aczka plazmatyczno-komórkowa: wysoce agresywna gammapatia monoklonalna z niekorzystnym rokowaniem
 PRACE POGL DOWE Artur JURCZYSZYN Daria ZAWIRSKA Aleksander B. SKOTNICKI Bia³aczka plazmatyczno-komórkowa: wysoce agresywna gammapatia monoklonalna z niekorzystnym rokowaniem Plasma cell leukemia: a highly
PRACE POGL DOWE Artur JURCZYSZYN Daria ZAWIRSKA Aleksander B. SKOTNICKI Bia³aczka plazmatyczno-komórkowa: wysoce agresywna gammapatia monoklonalna z niekorzystnym rokowaniem Plasma cell leukemia: a highly
Rola leczenia podtrzymującego w terapii szpiczaka plazmocytowego
 PRACA POGLĄDOWA Hematologia 2011, tom 2, nr 3, 256 265 Copyright 2011 Via Medica ISSN 2081 0768 Rola leczenia podtrzymującego w terapii szpiczaka plazmocytowego Role of maintenance therapy in the treatment
PRACA POGLĄDOWA Hematologia 2011, tom 2, nr 3, 256 265 Copyright 2011 Via Medica ISSN 2081 0768 Rola leczenia podtrzymującego w terapii szpiczaka plazmocytowego Role of maintenance therapy in the treatment
Analysis of infectious complications inf children with acute lymphoblastic leukemia treated in Voivodship Children's Hospital in Olsztyn
 Analiza powikłań infekcyjnych u dzieci z ostrą białaczką limfoblastyczną leczonych w Wojewódzkim Specjalistycznym Szpitalu Dziecięcym w Olsztynie Analysis of infectious complications inf children with
Analiza powikłań infekcyjnych u dzieci z ostrą białaczką limfoblastyczną leczonych w Wojewódzkim Specjalistycznym Szpitalu Dziecięcym w Olsztynie Analysis of infectious complications inf children with
USG Power Doppler jest użytecznym narzędziem pozwalającym na uwidocznienie wzmożonego przepływu naczyniowego w synovium będącego skutkiem zapalenia.
 STRESZCZENIE Serologiczne markery angiogenezy u dzieci chorych na młodzieńcze idiopatyczne zapalenie stawów - korelacja z obrazem klinicznym i ultrasonograficznym MIZS to najczęstsza przewlekła artropatia
STRESZCZENIE Serologiczne markery angiogenezy u dzieci chorych na młodzieńcze idiopatyczne zapalenie stawów - korelacja z obrazem klinicznym i ultrasonograficznym MIZS to najczęstsza przewlekła artropatia
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 98/2012 z dnia 29 października 2012 r. w sprawie usunięcia z wykazu świadczeń gwarantowanych albo zmiany poziomu
Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 98/2012 z dnia 29 października 2012 r. w sprawie usunięcia z wykazu świadczeń gwarantowanych albo zmiany poziomu
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 268/2013 z dnia 30 grudnia 2013 r. w sprawie usunięcia świadczenia obejmującego podawanie nelarabiny w rozpoznaniach
Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 268/2013 z dnia 30 grudnia 2013 r. w sprawie usunięcia świadczenia obejmującego podawanie nelarabiny w rozpoznaniach
CHŁONIAKI ZŁOŚLIWE U DZIECI
 Prof. dr hab.med. Jacek Wachowiak CHŁONIAKI ZŁOŚLIWE PODZIAŁ CHŁONIAKI ZŁOŚLIWE 1. CHŁONIAKI NIEZIARNICZE 2. CHOROBA HODGKINA (ZIARNICA ZŁOŚLIWA) EPIDEMIOLOGIA - OK. 10% NOWOTWORÓW Klinika Onkologii, Hematologii
Prof. dr hab.med. Jacek Wachowiak CHŁONIAKI ZŁOŚLIWE PODZIAŁ CHŁONIAKI ZŁOŚLIWE 1. CHŁONIAKI NIEZIARNICZE 2. CHOROBA HODGKINA (ZIARNICA ZŁOŚLIWA) EPIDEMIOLOGIA - OK. 10% NOWOTWORÓW Klinika Onkologii, Hematologii
Praktyczne stosowanie terapii celowanej w hematologii aktualne problemy
 Prof. Andrzej Hellmann Katedra i Klinika Hematologii i Transplantologii Gdański Uniwersytet Medyczny Praktyczne stosowanie terapii celowanej w hematologii aktualne problemy Seminarium Edukacyjne Innowacje
Prof. Andrzej Hellmann Katedra i Klinika Hematologii i Transplantologii Gdański Uniwersytet Medyczny Praktyczne stosowanie terapii celowanej w hematologii aktualne problemy Seminarium Edukacyjne Innowacje
Rak piersi. Doniesienia roku Renata Duchnowska Klinika Onkologii Wojskowy Instytut Medyczny w Warszawie
 Rak piersi Doniesienia roku 2014 Renata Duchnowska Klinika Onkologii Wojskowy Instytut Medyczny w Warszawie Miejscowe leczenie Skrócone napromienianie części piersi (accelerated partial breast irradiation;
Rak piersi Doniesienia roku 2014 Renata Duchnowska Klinika Onkologii Wojskowy Instytut Medyczny w Warszawie Miejscowe leczenie Skrócone napromienianie części piersi (accelerated partial breast irradiation;
Rekomendacja nr 88/2012 z dnia 29 października 2012 r. Prezesa Agencji Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych www.aotm.gov.pl Rekomendacja nr 88/2012 z dnia 29 października 2012 r. Prezesa Agencji Oceny Technologii Medycznych w sprawie usunięcia z wykazu świadczeń gwarantowanych
Agencja Oceny Technologii Medycznych www.aotm.gov.pl Rekomendacja nr 88/2012 z dnia 29 października 2012 r. Prezesa Agencji Oceny Technologii Medycznych w sprawie usunięcia z wykazu świadczeń gwarantowanych
Rola przeszczepienia krwiotwórczych komórek macierzystych w leczeniu chorych na szpiczaka plazmocytowego
 PRACA POGLĄDOWA Hematologia 2011, tom 2, nr 2, 131 139 Copyright 2011 Via Medica ISSN 2081 0768 Rola przeszczepienia krwiotwórczych komórek macierzystych w leczeniu chorych na szpiczaka plazmocytowego
PRACA POGLĄDOWA Hematologia 2011, tom 2, nr 2, 131 139 Copyright 2011 Via Medica ISSN 2081 0768 Rola przeszczepienia krwiotwórczych komórek macierzystych w leczeniu chorych na szpiczaka plazmocytowego
CZYNNIKI WPŁYWAJĄCE NA PRZEŻYCIE CHORYCH NA CHŁONIAKI ZŁOŚLIWE
 CZYNNIKI WPŁYWAJĄCE NA PRZEŻYCIE CHORYCH NA CHŁONIAKI ZŁOŚLIWE Jan Walewski, Centrum Onkologii Instytut im. Marii Skłodowskiej-Curie, Warszawa Grzegorz Harańczyk, StatSoft Polska Sp. z o.o. W latach 1997
CZYNNIKI WPŁYWAJĄCE NA PRZEŻYCIE CHORYCH NA CHŁONIAKI ZŁOŚLIWE Jan Walewski, Centrum Onkologii Instytut im. Marii Skłodowskiej-Curie, Warszawa Grzegorz Harańczyk, StatSoft Polska Sp. z o.o. W latach 1997
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Dziennik Urzędowy Ministra Zdrowia 618 Poz. 51 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria
Dziennik Urzędowy Ministra Zdrowia 618 Poz. 51 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria
Rak trzustki - chemioterapia i inne metody leczenia nieoperacyjnego. Piotr Wysocki Klinika Onkologiczna Centrum Onkologii Instytut Warszawa
 Rak trzustki - chemioterapia i inne metody leczenia nieoperacyjnego Piotr Wysocki Klinika Onkologiczna Centrum Onkologii Instytut Warszawa RAK TRZUSTKI U 50% chorych w momencie rozpoznania stwierdza się
Rak trzustki - chemioterapia i inne metody leczenia nieoperacyjnego Piotr Wysocki Klinika Onkologiczna Centrum Onkologii Instytut Warszawa RAK TRZUSTKI U 50% chorych w momencie rozpoznania stwierdza się
Informacja prasowa. Ruszył drugi cykl spotkań edukacyjnych dla chorych na szpiczaka mnogiego
 Informacja prasowa Ruszył drugi cykl spotkań edukacyjnych dla chorych na szpiczaka mnogiego Warszawa, 28 października Chorzy na szpiczaka mnogiego w Polsce oraz ich bliscy mają możliwość uczestniczenia
Informacja prasowa Ruszył drugi cykl spotkań edukacyjnych dla chorych na szpiczaka mnogiego Warszawa, 28 października Chorzy na szpiczaka mnogiego w Polsce oraz ich bliscy mają możliwość uczestniczenia
Typ histopatologiczny
 Typ histopatologiczny Wiek Stopieo zróżnicowania nowotworu Typ I (hormonozależny) Adenocarcinoma Adenoacanthoma Naciekanie przestrzeni naczyniowych Wielkośd guza Typ II (hormononiezależny) Serous papillary
Typ histopatologiczny Wiek Stopieo zróżnicowania nowotworu Typ I (hormonozależny) Adenocarcinoma Adenoacanthoma Naciekanie przestrzeni naczyniowych Wielkośd guza Typ II (hormononiezależny) Serous papillary
Profilaktyka i leczenie czerniaka. Dr n. med. Jacek Calik
 Profilaktyka i leczenie czerniaka Dr n. med. Jacek Calik Czerniaki Czerniaki są grupą nowotworów o bardzo zróżnicowanej biologii, przebiegu i rokowaniu. Nowotwory wywodzące się z melanocytów. Pochodzenie
Profilaktyka i leczenie czerniaka Dr n. med. Jacek Calik Czerniaki Czerniaki są grupą nowotworów o bardzo zróżnicowanej biologii, przebiegu i rokowaniu. Nowotwory wywodzące się z melanocytów. Pochodzenie
This article appeared in a journal published by Elsevier. The attached copy is furnished to the author for internal non-commercial research and
 This article appeared in a journal published by Elsevier. The attached copy is furnished to the author for internal non-commercial research and education use, including for instruction at the authors institution
This article appeared in a journal published by Elsevier. The attached copy is furnished to the author for internal non-commercial research and education use, including for instruction at the authors institution
Unikatowy test do dokładnego oznaczania kompletnych cząsteczek immunoglobulin.
 Unikatowy test do dokładnego oznaczania kompletnych cząsteczek immunoglobulin. Testy Hevylite pozwalają na lepsze monitorowanie pacjentów ze szpiczakiem mnogim. Spis treści 1 Analiza par łańcuchów ciężki/lekki
Unikatowy test do dokładnego oznaczania kompletnych cząsteczek immunoglobulin. Testy Hevylite pozwalają na lepsze monitorowanie pacjentów ze szpiczakiem mnogim. Spis treści 1 Analiza par łańcuchów ciężki/lekki
