Dr hab. n. med. Janusz Skowronek, Kierownik Zakładu Brachyterapii Wielkopolskiego Centrum Onkologii. 1. Wprowadzenie.
|
|
|
- Błażej Madej
- 9 lat temu
- Przeglądów:
Transkrypt
1 BRACHYTERAPIA OGÓLNA Dr hab. n. med. Janusz Skowronek, Kierownik Zakładu Brachyterapii Wielkopolskiego Centrum Onkologii. 1. Wprowadzenie. Brachyterapia ( brachy, z greckiego - z bliska) jest jedną z metod radioterapii nowotworów. Wykorzystuje się w niej energię fotonów lub cząstek pochodzącą z rozpadu izotopów promieniotwórczych umieszczanych w guzie lub w jego bezpośrednim sąsiedztwie. Ze względu na sposób emisji promieniowania możemy podzielić metody radioterapii na dwie grupy: 1) Teleradioterapię, inaczej radioterapię wiązkami zewnętrznymi, powstającymi w przyspieszaczach liniowych, gammatronach, cyklotronach, betatronach emitujących promieniowanie fotonowe oraz cząstkowe, 2) Brachyterapię, inaczej curieterapię (od nazwiska Marie Skłodowskiej-Curie). Współczesne wskazania do brachyterapii obejmują obecnie leczenie nie tylko nowotworów złośliwych. Możemy wśród nich wskazać: 1) Leczenie nowotworów złośliwych, 2) Leczenie innych chorób: a. układu krążenia: stenozy de novo, restenozy tętnic obwodowych oraz stenozy de novo, restenozy tętnic wieńcowych, b. leczenie keloidu, choroba Rendu Oslera, c. leczenie nadczynności tarczycy, d. leczenie czerwienicy prawdziwej, trombocytozy, e. leczenie chorób gałki ocznej profilaktyka rozrostu naczyń po transplantacji rogówki, f. uzupełniająco po usunięciu pterygium (skrzydlika). Brachyterapia może być stosowana jako: 1) Samodzielne leczenie radykalne, 2) Jako część skojarzonego leczenia radykalnego razem z chirurgią i/lub teleradioterapią, 3) Jako samodzielne leczenie paliatywne, 4) Jako część skojarzonego leczenia paliatywnego razem z chirurgią i/lub teleradioterapią, 5) Jako brachyterapia ratunkowa. 2. Historia brachyterapii. Brachyterapia zaczęła rozwijać się pod koniec XIX wieku po odkryciu pierwszych pierwiastków promieniotwórczych, jej początek zbiegł się nieomal równocześnie z odkryciem przez Wilhelma Roentgena promieniowania X w 1895 roku. Najważniejsze wydarzenia przedstawiono chronologicznie: odkrycie naturalnego promieniowania uranu (Becquerel), odkrycie radu (Piotr i Maria Curie), 1
2 pierwsze doniesienia o zastosowaniu radu w brachyterapii Abbe (Nowy York) i Strebel (Monachium) leczenie raka skóry, keloidu, rozwinięcie śródtkankowej brachyterapii, założenie Instytutu Radowego w Manchester, zastosowanie tubek radowych w ginekologii, rozwój brachyterapii w szpitalach Radium Hemmet (Stockholm), Memorial Hospital (New York), Radium Institute (Paris), opracowanie zasad planowania leczenia - systemu Sztokholmskiego, opracowanie zasad planowania leczenia - systemu Paryskiego, opracowanie zasad planowania - systemu Manchesterskiego, zasad Patersona Parkera (zasady implantacji izotopów, sposób obliczania dawki podstawowych założeń, które legły u podstaw współczesnej brachyterapii), wykrycie sztucznej promieniotwórczości (Irena i Frederic Joliot-Curie). Można określić lata jako okres dominacji radu stosowanego przede wszystkim w ginekologii, przez chirurgów i patologów. Okres ten charakteryzował się brakiem technicznych możliwości obliczania dawki promieniowania, niedoskonałymi metodami dozymetrii. Wyniki leczenia były często dalekie od oczekiwań. Postęp nastąpił w latach 50 tych kiedy odkryto i zaczęto stosować sztuczne pierwiastki promieniotwórcze w brachyterapii nowotworów złośliwych. Szczególne znaczenie miało odkrycie izotopów Irydu, Jodu i Cezu opracowano podstawy bezpromiennego ładowania źródeł ( afterloadingu, Haenschke i Hilaris) oraz zasady leczenia źródłami promieniotwórczymi o wysokiej mocy dawki odkrycie Irydu 192, obecnie podstawowego izotopu promieniotwórczego stosowanego w brachyterapii. Dla rozwoju brachyterapii istotne znaczenie miało skonstruowanie oraz wprowadzanie do leczenia kolejnych generacji nowoczesnych aparatów do brachyterapii: Cathetron (Co-60), Gammamed I (Iryd-192), II (1976), Gammamed [High Dose Rate], Gammamed III - 12 kanałów, Gammamed 12i [do brachyterapii pulsacyjnej, Pulsed Dose Rate] Microselectron HDR /PDR W latach 50 tych, 60 tych, 70 tych teleradioterapia rozwijala się szybciej w porównaniu z brachyterapią ze względu na postęp w budowie aparatury (przyspieszacze liniowe) i rozwój technik napromieniania wiązkami zewnętrznymi. Brachyterapia straciła na znaczeniu przede wszystkim z powodu trudności w zapewnieniu ochrony radiacyjnej personelowi. Wykrycie nowych izotopów promieniotwórczych, doskonalenie systemów komputerowych przy znacznym zmniejszeniu narażenia personelu na promieniowanie spowodowało renesans brachyterapii aż do lat 90-tych, kiedy możemy mówić o bardzo szybkim rozszerzaniu wskazań do brachyterapii nowotworów złośliwych oraz innych chorób. Efektem tego jest wprowadzenie do użytku aparatów do brachyterapii opartych na zasadach bezpromiennego ładowania źródeł ( afterloading ) oraz wykorzystujących niewielkie źródła mieszczące się w specjalnych aplikatorach. Ponadto wprowadzono do praktyki klinicznej systemy komputerowe umożliwiające planowanie trójwymiarowe i dokładne odzwierciedlenie rozkładu dawki w obszarze leczonym oraz narządach krytycznych. Innym powodem opracowania nowych metod brachyterapii była chęć zapewnienia lepszej ochrony radiobiologicznej pacjentowi oraz personelowi leczącemu. 2
3 Na rycinie 1 przedstawiono microselectron HDR (High Dose Rate), na rycinie 2 komputerowy system planowania leczenia PLATO. Rycina 1. Microselectron HDR. Rycina 2. System planowania brachyterapii PLATO. W tabeli 1 przedstawiono najważniejsze właściwości izotopów promieniotwórczych najczęściej stosowanych w brachyterapii (metoda stosowania, średnia energia, czas półrozpadu). Tabela 1. Izotopy promieniotwórcze najczęściej stosowane w brachyterapii. Izotop promieniotwórczy Metoda stosowania Średnia energia Czas półrozpadu promieniowania Ir 192 (PDR, HDR) 0,397 MeV T= 73,8 dni Co 60 (HDR) 1,25 MeV T = 5,26 lat Cs 137 (LDR, HDR) 0,662 MeV T = 30,3 lat Tantal 182 (LDR) 0,07-1,23 MeV T = 115 dni Rad 226 (LDR) 0,19-2,43 MeV (0,83) T = 1626 lat Itr 90 (LDR) 2,24 MeV T = 2,5 dnia J 131 0,61 MeV (beta) T = 8 dni 0,35 MeV (gamma) Stront 89 1,7 MeV (beta) T = 14,3 dni J 125 (implanty stałe) 1,46 MeV (beta) T = 50,6 dni Paladium 103 (implanty stałe) 0,028 MeV T = 59,6 dni P 32 Au 198 (implanty stałe) 0,02 MeV T = 17 dni Ruthenium 106 0,412 MeV T = 2,7 dnia Stront 90 / Itr 90 2,07 3,63 MeV (beta) T = 368 dni Radon 222 2,24 MeV (beta) T = 28,9 lat Californ 252 0,83 MeV T = 3,8 dni 3. Zasady, metody brachyterapii Podstawowe zasady stosowania brachyterapii. 1) Efektem umieszczenia izotopu promieniotwórczego w obrębie guza lub jego otoczeniu jest możliwość precyzyjnej koncentracji wysokiej dawki promieniowania w bezpośrednim sąsiedztwie izotopu w większym stopniu niż przy użyciu napromieniania wiązkami zewnętrznymi. 3
4 2) Podwyższa to odsetek wyleczalności miejscowej nowotworu, ponadto ze względu na fizyczne właściwości promieniowania (spadek natężenia dawki proporcjonalnie z kwadratem odległości od źródła) umożliwia lepszą ochronę otaczających zdrowych tkanek, w tym ważnych narządów krytycznych dla organizmu. 3) Warunkiem uzyskania tego efektu jest dostępność guza (możliwość założenia aplikatora) oraz jego znana, z reguły niewielka wielkość. 4) Implantacja aplikatorów często wymaga wykonania różnych zabiegów, takich jak - bronchoskopia, gastroskopia, resekcja guza, craniotomia, laparotomia połączona z częściową resekcją guza lub z implantacją aplikatorów, itp. 5) W przeciwieństwie do teleradioterapii brachyterapia jest często metodą inwazyjną, wymaga implantacji aplikatorów w znieczuleniu miejscowym lub ogólnym Metody brachyterapii. Ze względu na sposób umieszczenia izotopu dzieli się brachyterapię na: 1) Śródtkankową - stosowaną w leczeniu nowotworów jamy ustnej, gardła, wargi, skóry, prącia, cewki moczowej, pęcherza moczowego, gruczołu krokowego, piersi, mózgu, mięsaków, trzustki, sromu, 2) Śródjamową (plesiobrachytherapy) stosowaną w leczeniu nowotworów szyjki macicy, trzonu macicy, pochwy, oskrzela, tchawicy, przełyku, dróg żółciowych. Do metody tej zalicza się również podawanie izotopu jodu 125 doustnie w niektórych postaciach raka tarczycy, izotopu złota 98 dopęcherzowo w raku pęcherza moczowego. Brachyterapia śródjamowa dzieli się na: 1) Wewnątrzprzewodową (intraluminal) nowotwory przełyku, oskrzela, dróg żółciowych, 2) Wewnątrzjamową (intracavitary) nowotwory szyjki macicy, trzonu macicy, 3) Wewnątrznaczyniową (endovascular) restenozy tętnic wieńcowych, obwodowych, 4) Powierzchniową (surface) nowotwory skóry. Ze względu na czas pozostawania źródeł w obrębie tkanek dzielimy brachyterapię na: 1) stałą (implanty stałe) - (jod rak prostaty, guzy mózgu, trzustki), paladium 103 rak prostaty, złoto 98 - rak pęcherza, radon 222, cez 131 rak prostaty), 2) czasową - (pozostałe izotopy). Ze względu na aktywność źródła (moc dawki) brachyterapię dzieli się na: 1) LDR (Low Dose Rate) 1-2 mci/cm ( 0,4-2 Gy /h) 2) PDR (Pulsed Dose Rate) 1 Ci/cm ( 0,5-1 Gy/h ) 3) MDR (Medium Dose Rate) 100 mci/cm ( 2-12 Gy/h ) (metoda historyczna) 4) HDR (High Dose Rate) 10 Ci/cm. ( >12 Gy /h ) 5) Ultra LDR (stałe implanty) (0,01-0,3 Gy/h) Ze względu na sposób aplikacji brachyterapię dzieli się na: 1) Klasyczną, konwencjonalną ( ręczny afterloading ). 2) Remote Afterloading. Termin afterloading oznacza bezpromieniowe przygotowanie zabiegu poprzez wprowadzenie aplikatorów (cewników, prowadnic) służących następnie do automatycznego 4
5 wprowadzenia źródeł, radiologiczną kontrolę ich rozmieszczenia, zaprojektowanie planu leczenia z następczym zdalnym automatycznym lub manualnym ładowaniem źródeł. Takie postępowanie pozwala na precyzyjne rozmieszczenie źródeł, co jest bardzo istotne dla uzyskania pożądanego rozłożenia mocy dawki oraz ograniczenie lub eliminację narażenia personelu i otoczenia na promieniowanie. Postęp technologiczny istotnie wpłynął na udoskonalenie metod brachyterapii. W szczególności umożliwił: 1. przestrzenną, trójwymiarową rekonstrukcję guza wraz z założonymi prowadnicami przy pomocy tomografii komputerowej, radiogramów, obrazów NMR lub USG, 2. wprowadzenie techniki niewielkiego, pojedynczego źródła przesuwającego się w aplikatorach, 3. metodę afterloadingu umożliwiającą zastosowanie indywidualnego rozkładu dawki i automatyczną optymalizację rozkładu dawki i czasu leczenia. Pozwala to na dokładne określenie obszaru do leczenia (nowotworu, loży guza po jego usunięciu) oraz rozkładu dawki w narządach krytycznych Metody brachyterapii Brachyterapia LDR, brachyterapia z użyciem źródeł o niskiej mocy dawki. Aktywność źródła: 1-2 mci/cm, moc dawki: <2 Gy /h. W metodzie tej stosuje się najczęściej izotop Cezu 137. Tabela 2. Zalety i wady brachyterapii LDR Zalety: 1. sprawdzona skuteczność na dużych grupach chorych, 2. większe prawdopodobieństwo procesów naprawczych uszkodzeń zdrowych komórek, (sublethal damage repair) w trakcie napromieniania, 3. niewielki odsetek odczynów popromiennych wczesnych i późnych, 4. wysoki współczynnik terapeutyczny ograniczony jedynie zdolnością do repopulacji, 5. krótszy czas leczenia niż w przypadku teleradioterapii. Wady: 1. mała dokładność w określaniu rzeczywistego rozkładu dawki, 2. długi czas leczenia, 3. niewielka liczba leczonych chorych, 4. niewielki komfort leczenia dla pacjenta, 5. większe narażenie personelu na działanie promieni jonizujących Metoda HDR (High Dose Rate), brachyterapia z użyciem źródeł o wysokiej mocy dawki. Aktywność źródła: 10 Ci/cm, moc dawki: >12 Gy /h. W metodzie tej najczęściej jest stosowany izotop Irydu 192 o aktywności pierwotnej 370 GBq (10 Ci). Jest to metoda stosowana w systemie afterloadingu, automatycznego ładowania źródeł. W metodzie HDR tak jak i w PDR tej do wszystkich założonych prowadnic jest wprowadzane pojedyncze źródło, które umiejscawiane jest na podstawie zaplanowanego wcześniej obszaru do leczenia oraz pod kontrolą komputerowego systemu planowania leczenia. Źródło przesuwa się 5
6 wzdłuż osi prowadnicy na zaplanowaną odległość. Odległość ta w przybliżeniu odpowiada rozmiarom guza. Rycina 3. Schemat źródła promieniotwórczego Iryd 192. Do stalowego kabla przymocowany jest mały kawałek izotopu (2 pellets), cały izotop ma wielkość 1.1mm na 0.5 mm. Warunkiem stosowania metody HDR są dobre możliwości diagnostyczne ośrodka leczącego, wyposażenie w tomograf komputerowy i/lub rezonans magnetyczny oraz komputerowy system planowania leczenia Metoda PDR (Pulsed Dose Rate), brachyterapia pulsacyjna. W metodzie PDR stosuje się izotop promieniotwórczy Irydu 192 o aktywności pierwotne GBq (0,5-1 Ci), mocy dawki: 0,5-1 Gy/h. Źródło jest umieszczone w kapsule o średnicy 1,1 mm i długości 2,5 mm. Brachyterapia metodą PDR jest znana i stosowana od początku lat 90-tych, niemniej jednak w niewielu ośrodkach onkologicznych opublikowano dotąd wyniki leczenia nowotworów tą metodą. Po raz pierwszy leczono chorych tą metodą na Uniwersytecie Kalifornijskim w San Francisco w 1992 roku. W Polsce aparaturę do brachyterapii PDR posiadają 5 ośrodków: oddziały Instytutu Onkologii w Krakowie i Gliwicach, Klinika Onkologii i Radioterapii AM w Gdańsku, Centrum Onkologii w Bydgoszczy oraz Wielkopolskie Centrum Onkologii w Poznaniu. Podstawową przyczyną opracowania i wprowadzenia brachyterapii PDR była próba zastąpienia ciągłego napromieniania izotopami promieniotwórczymi o niskiej aktywności stosowanymi w metodzie LDR napromienianiem impulsami z zaplanowaną przerwą przy zastosowaniu izotopów o wyższej aktywności. 6
7 Rycina 4. Porównanie schematów brachyterapii PDR i LDR; górny schemat obrazuje podawanie impulsów w dawce ok. 3.0 Gy w określonych stałych odstępach czasu (najczęściej co godzinę), dolny schemat obrazuje ciągłe podawanie dawki wielkości ok. 0.6 Gy/h, oś x - całkowity czas leczenia, oś y - wielkość dawki w Gy. W metodzie tej wielkość dawki można regulować poprzez wydłużenie czasu trwania impulsu oraz zwiększenie liczby impulsów. Pozwala to na skojarzenie korzystnych fizycznych właściwości metody HDR (lepsza optymalizacja rozkładu dawki w obszarze leczonym, ochrona radiacyjna personelu) z pozytywnymi radiobiologicznymi cechami metody LDR (lepsza ochrona zdrowych tkanek). W porównaniu do metody LDR, metoda PDR stwarza choremu oraz opiekującemu się nim personelowi lepszy komfort leczenia poprzez występowanie przerw między impulsami. Personel może zająć się chorym w czasie przerwy bez przerywania leczenia. Poprzez wydłużenie czasu trwania impulsu można również skrócić czas trwania leczenia. W tabeli 3 i 4 przedstawiono zalety i wady brachyterapii HDR i PDR. Tabela 3. Zalety brachyterapii HDR i PDR HDR 1. krótki czas leczenia (źródło o wysokiej aktywności), 2. wysoka odtwarzalność objętości napromienianej (skuteczna stabilizacja aplikatorów stosowanych w krótkim czasie), 3. dobra ochrona narządów krytycznych, 4. poprawa komfortu leczenia w stosunku do metody LDR, 5. zmniejszenie kosztów leczenia (leczenie ambulatoryjne), 6. dobra ochrona radiacyjna personelu, 7. wysoki odsetek unieszkodliwionych komórek (logarytmiczna zależność od mocy dawki). PDR 1. Skojarzenie korzystnych fizycznych właściwości metody HDR (lepsza optymalizacja rozkładu izodoz w obszarze leczonym, ochrona radiacyjna personelu) z pozytywnymi radiobiologicznymi cechami metody LDR (lepsza ochrona zdrowych - niewielki odsetek odczynów wczesnych i późnych tkanek). 2. Możliwość indywidualnego doboru dawek, czasu leczenia, długości impulsów i przerw między nimi, 3. Lepszy komfort leczenia poprzez występowanie przerw miedzy impulsami, 4. Personel może zająć się chorym w czasie przerwy między impulsami bez przerywania leczenia. Tabela 4. Wady brachyterapii HDR i PDR HDR 1. ograniczona możliwość korekcji błędu, 2. w przypadku błędu planowania niski współczynnik terapeutyczny wysoka dawka w narządach zdrowych, 3. wzrost ryzyka ostrych i późnych odczynów popromiennych, 4. konieczność budowy bunkra podobnie jak w przypadku przyspieszaczy liniowych. PDR 1. ryzyko odkształcenia oraz przesunięcia aplikatorów podczas wielogodzinnego leczenia, 2. ryzyko wynikające z wielokrotnego wsuwania i wysuwania źródła do tego samego aplikatora, 3. konieczność hospitalizacji chorych zwiększającej koszty leczenia, 4. niewielka liczba leczonych chorych. 7
8 4. Brachyterapia nowotworów pozaginekologicznych - wskazania do leczenia, przeciwwskazania, zalecane dawki. Współczesna brachyterapia opiera się na standardach leczenia opracowywanych oddzielnie dla każdego nowotworu złośliwego. Kwalifikacja do brachyterapii leczenia opiera się na dokładnym określeniu stopnia zaawansowania klinicznego wg klasyfikacji TNM oraz na typie histologicznym i stopniu złośliwości nowotworu. Ma to szczególnie istotne znaczenie w przypadku leczenia radykalnego, mniejsze w przypadku brachyterapii paliatywnej, kiedy celem leczenia jest poprawa jakości życia chorego (Quality of Life) a nie wyleczenie nowotworu Nowotwory głowy i szyi. Jest to grupa wielu różnych nowotworów leczonych według odmiennych schematów oraz istotnie różniących się pod względem rokowania. Wskazania do brachyterapii w tej grupie mniej więcej po połowie określamy jako radykalne i jako paliatywne. Leczenie radykalne jest najczęściej elementem leczenia skojarzonego z teleradioterapią, jako tzw. boost, leczenie paliatywne najczęściej polega na brachyterapii wznowy w obszarze poprzednio napromienianym Rak języka. 1) Leczenie samodzielne, radykalne, 2) Leczenie uzupełniające po niedoszczętnym zabiegu chirurgicznym, 3) Podwyższenie miejscowe ( boost ) dawki po teleradioterapii, 4) Leczenie paliatywne wznowy po teleradioterapii. Część ustna języka: 1) T1N0 - samodzielna brachyterapia, 2) T2N0 brachyterapia przy lokalizacji w linii środkowej + elektywna teleradioterapia na układ chłonny szyi), 3) Przy wzroście ryzyka zajęcia węzłów chłonnych - brachyterapia stosowana jest po operacji lub teleradioterapii, 4) Po zabiegu: w stopniu T1 i T2 N0 (w przypadku pozytywnego marginesu lub mniejszego od 5 mm), 5) W pojedynczych przypadkach po zabiegu: w stopniu T3 i T4 N0 (prowadnice zakładane są w trakcie operacji), 6) Leczenie paliatywne wznów po teleradioterapii. Przeciwskazania: 1) Naciek żuchwy, 2) Gdy guz o zaawansowaniu T1 jest na stronie trzewnej języka lub na czubku - leczeniem z wyboru chirurgia - brachyterapia pozostaje leczeniem uzupełniającym w przypadku nieradykalnego wycięcia, 3) Gdy więcej niż 1 cm 2 języka otrzyma metodą teleradioterapii dawkę cgy. Podstawa języka: 1) "Boost" po teleradioterapii na obszar resztkowego nacieku, 2) Ograniczone nawroty po teleradioterapii, 3) Małe guzy (T1-2 N0) o płytkim naciekaniu. Na rycinie 5 A i B przedstawiono obraz raka ruchomej części języka. 8
9 Rycina 5 A i B dwa przypadki raka ruchomej części języka Na rycinie 6 przedstawiono przykład zastosowania brachyterapii w leczeniu raka podstawy języka. Rycina 6 A i B. Chory na raka płaskonabłonkowego podstawy języka (T2N2cM0). Leczenie pierwotne: teleradioterapia do dawki 5400 cgy i 5000 cgy na pole szyjne przednie. Zastosowano implanty czasowe (A). Boczne zdjęcie rtg obrazuje położenie aplikatorów z markerami (B) Rak dna jamy ustnej. 1) T1-2 N0, o średnicy < 30mm, przy nacieku > 0,5 cm od żuchwy, 2) Przy guzach o grubości powyżej 1cm wskazana wcześniejsza teleradioterapia, potem boost z brachyterapii, 3) Leczenie paliatywne wznowy po teleradioterapii. Przeciwwskazania: 1) Guz umiejscowiony bliżej niż 0,5 cm od żuchwy, 2) T > 30 mm. 9
10 Brachyterapia kontaktowa może być stosowana jedynie przy guzach o grubości do 5mm, brachyterapia śródtkankowa stosowana jest w pozostałych przypadkach. Na rycinie 7 przedstawiono przykład zastosowania brachyterapii w leczeniu zaawansowanego raka dna ustnej. Rycina 7 A i B. A chora z zaawansowanym rakiem dna jamy ustnej, widoczne założone dwa aplikatory typu single-leader, kończące się na powierzchni skóry (w celu ich umocowania), dodatkowo przymocowane są szwami w kąciku ust, B obraz rtg tych cewników z markerami w środku które służą do planowania leczenia Rak gardła środkowego (oprócz podstawy języka) (podniebienie miękkie, migdałki podniebienne, języczek). 1) Guzy o zaawansowaniu T1-3N0M0 jako leczenie skojarzone z teleradioterapią, bez naciekania przestrzeni przygardłowej, 2) Rzadziej - guzy o zaawansowaniu T4N0M0, jako leczenie skojarzone z teleradioterapią, 3) Leczenie wznów po teleradioterapii. Przeciwskazania: 1) Naciekanie kąta zatrzonowcowego, nosogardła, krtani, gardła dolnego, okolicznych kości, 2) Guzy o średnicy powyżej 50 mm, 3) N > 2. Na rycinie 8 A i B przedstawiono obraz raka migdałka oraz raka ściany tylnej gardła środkowego. 10
11 Rycina 8 A i B. Obraz raka migdałka podniebiennego prawego oraz obraz raka ściany tylnej gardła środkowego Rak podniebienia twardego. 1) Jako element leczenia skojarzonego z teleradioterapią w T1-2 N0, T3N0, 2) Leczenie paliatywne wznów po teleradioterapii Rak nosogardła. 1) Guzy o zaawansowaniu T1-3 N0 M0, o grubości poniżej 10 mm, jako leczenie skojarzone z teleradioterapią, 2) Guzy ulegające regresji po teleradioterapii, 3) Leczenie ograniczonej wznowy po teleradioterapii. Przeciwwskazania: 1) Naciekanie kości, dołu podskrzydłowego, 2) Guzy o średnicy większej niż 10mm. Na rycinie 9 A i B przedstawiono obraz raka nosogardła. Rycina 9. Dwa obrazy raka nosogardła. 11
12 Rycina 9 A i B. Przykład dwóch nowotworów nosogardła Powikłania: 1) Perforacja podniebienia lub ściany zatoki klinowej. 2) Martwica błony śluzowej nosogardła. Rycina 10. Chory z rakiem nosogardła, leczony metodą skojarzoną (teleradioterapią i brachyterapią), na zdjęciu rtg widoczny aplikator z markerem w środku Rak policzka. 1) T1-2 N0 przy T < 1,5cm, bez naciekania rowka policzkowo - żuchwowego, kąta międzyszczękowego lub żuchwy wyłącznie brachyterapia, 2) T2 (przy T > 1,5 cm) N1-3 jako element leczenia skojarzonego (po teleradioterapii do dawki całkowitej 5000 cgy), 3) Leczenie wznów po teleradioterapii. Przeciwwskazania: 1) Naciek okolicy zatrzonowcowej, 2) Naciek załamka policzkowo dziąsłowego Rak wargi dolnej. Ponad 90% guzów wargi może być wyleczone metodą samodzielnej brachyterapii. 1) Guzy o zaawansowaniu T1, T2 N0, (przy leczeniu zmian < 3cm - wyniki jak po leczeniu chirurgicznym), 2) Po zabiegu: guzy T1 i T2 N0 (w przypadku pozytywnego marginesu lub mniejszego od 5 mm), 3) Po zabiegu: guzy T3 i T4 N0 (prowadnice zakładane w trakcie operacji). Czas od zabiegu do rozpoczęcia brachyterapii - 4 do 13 dni (średnio tydzień). Warunki: 1) Osłona zębów z ołowiu przygotowywana indywidualnie, 2) Margines zdrowych tkanek objęty izodozą 85% powinien wynosić co najmniej 5mm. 12
13 Na rycinach 11 A,B,C przedstawiono chorego z rakiem wargi dolnej leczonego przy pomocy aplikatorów elastycznych, na rycinie 12 - chorego z rakiem wargi dolnej leczonego przy pomocy igły stalowej. Aplikatory założono w znieczuleniu miejscowym.. Rycina 11 A,B,C. Obraz raka płaskonabłonkowego wargi dolnej (T2N0) przed (A) i 6 miesięcy po (B) brachyterapii. Leczony przy pomocy BT czasowej, założono aplikatory elastyczne śródtkankowe (C). 13
14 Rycina 12 A i B. Brachyterapia raka wargi (T2N0) przy pomocy igły stalowej założonej w znieczuleniu miejscowym Rak przedsionka nosa. 1) T1N0 leczenie samodzielne, 2) T2 N0-3 jako element leczenia skojarzonego z teleradioterapią Drugi nowotwór lub wznowa w obrębie głowy i szyi. Jest to częsty i istotny problem kliniczny ze względu na wysoki odsetek wznów nowotworów głowy i szyi mimo zastosowania radykalnego leczenia chirurgicznego i teleradioterapią. 1) Upływ ponad 5 lat od zakończenia leczenia pierwszego guza możliwość leczenia radykalnego, 2) Leczenie w obszarze uprzednio napromienianym, 3) Wznowa tego samego nowotworu. Częstym powodem do kwalifikacji do brachyterapii paliatywnej jest wznowa w obszarze usuniętych i następnie napromienianych węzłów chonnych szyi. W takim przypadku zakłada się aplikatory w znieczuleniu ogólnym (rycina 13). 14
15 Rycina 13 A i B. Aplikatory elastyczne założone w obszarze wznowy w układzie chłonnym na szyi, stan po teleradioterapii brak możliwości powtórnego leczenia Nowotwory OUN. 1) Leczenie wznów po teleradioterapii, 2) Leczenie wznów nie operacyjnych, 3) Leczenie pierwotnych guzów nie operacyjnych, 4) Leczenie pojedynczych przerzutów w wybranych indywidualnych przypadkach (dobry stan ogólny, nie zaawansowany miejscowo nowotwór, brak innych przerzutów, rak o wysokim stopniu złośliwości). Przeciwskazania: 1) Zły stan ogólny, 2) Wzmożone ciśnienie śródczaszkowe, 3) Słaby kontakt z chorym, 4) Niemożność założenia prowadnic. Warunki: 1) Chorzy w dobrym stanie ogólnym, Karnofsky < 70, 2) Guzy wielkości do 5cm (objętość 125 ml) w największym wymiarze, 3) Umiejscowienie guza umożliwiające założenie prowadnic, 4) Brak dowodów na naciekanie układu komór, przestrzeni podpajęczynówkowej, 5) Prowadnice są zakładane przez neurochirurga w znieczuleniu ogólnym. Rycina 14 przedstawia chorą z założonym aplikatorem do brachyterapii, przygotowaną do leczenia metodą PDR. Rycina 14 A i B. Pacjentka ze wznową glejaka wielopostaciowego po zabiegu i teleradioterapii, z założonym aplikatorem do brachyterapii w trakcie zabiegu neurochirurgicznego, przygotowana do leczenia metodą PDR. 15
16 Rycina 15 A i B. Obraz aplikatora założonego brachyterapii OUN, zdjęcia rtg. w trakcie zabiegu neurochirurgicznego do 4.4. Rak przełyku. Prawie wszyscy chorzy na raka przełyku są dyskwalifikowani od zabiegu chirurgicznego lub radykalnej teleradio- i chemioterapii ze względu na późne rozpoznawanie i wysokie zaawansowanie choroby w momencie rozpoznania. Leczenie paliatywne metodą brachyterapiii odgrywa w tej grupie chorych istotne znaczenie ponad 90% chorychh trafia wcześniej czy później do brachyterapeuty. Podstawowym celem brachyterapii jest poprawienie możliwościi połykania zmniejszenie dysfagii. Wskazania do leczenia: 1) Leczenie radykalne (w skojarzeniu z teleradioterapią): I i III st. zaawansowania klinicznego - chorzy zdyskwalifikowanii od zabiegu z powodu: a. lokalizacji w części szyjnej, piersiowej, b. p -wskazań medycznych, c. braku zgody chorego na zabieg, 2) Leczenie radykalne samodzielne: a. w rzadkich przypadkach powierzchniowych T1, 3) Leczenie paliatywne: a. chorzy z dysfagią, b. chorzy w starszym wieku, c. chorzy wyniszczeni, d. chorzy z odległymi przerzutami, e. chorzy ze wznową po teleradioterapii, f. chorzy z progresją po teleradioterapii, Przeciwskazania: 1) Naciek wpustu żołądka, 2) Przetoka przełykowo-tchawicza. Na rycinie 16 A i B przedstawiono zdjęcie rtg przełyku z kontrastem, widoczny zwężony, nacieczony przez raka odcinek przełyku, na rycinie 17 przedstawionoo obraz raka przełyku widoczny w trakcie gastroskopii, na rycinie 18 widać aplikator do brachyterapii z założonym do środka markerem. 16
17 Rycina 16 A i B. Rak przełyku, zdjęcie rtg z kontrastem, widoczny nieregularny, nacieczony odcinek przełyku. Rycina 17 i 18. Rak przełyku w obrazie gastroskopowym oraz obraz markera w aplikatorze przełykowym, zdjęcie rtg 4.5. Rak płuca, tchawicy. Brachyterapia w leczeniu nowotworów płuc polega na śródtkankowej lub śródoskrzelowej aplikacji izotopów promieniotwórczych w trakcie torakotomii lub badania endoskopowego. Ze względu na bardzo częste wykrywanie raka płuca w zaawansowanym stadium klinicznym zdecydowaną większość wskazań do brachyterapii stanowią wskazania paliatywne (ponad 90% chorych). Podstawowym celem tego leczenia jest ułatwienie możliwości oddychania, czyli zmniejszenie nasilenia duszności, co ma istotny wpływ na poprawę jakości życia chorego. Brachyterapia śródtkankowa jest wykonywana jedynie w nielicznych przypadkach, w renomowanych ośrodkach głównie w USA i Japonii. 17
18 Wskazania do leczenia: 1) Leczenie radykalne: a. podwyższenie dawki po teleradioterapii boost T1-2 N0-1 M0: - u chorych kwalifikowanych do samodzielnej skojarzonej radioterapii radykalnej, w połączeniu lub bez udziału chemioterapii, podwyższenie dawki z brachyterapii (boost) ma na celu przede wszystkim poprawę odsetka wyleczeń miejscowych - przed teleradioterapią - upowietrznienie płuca, weryfikacja zaawansowania, zmniejszenie pól EBRT. b. samodzielna brachyterapia - guzy o zaawansowaniu T1-2 N0 M0: - chorzy z guzami potencjalnie resekcyjnymi, na ogół o średnicy do 2 cm, u których nie można przeprowadzić leczenia chirurgicznego lub teleradioterapii z innych powodów niż zaawansowanie guza. c. leczenie uzupełniające (z teleradioterapią lub bez) po zabiegu: - brachyterapia może odgrywać dużą rolę w wypadku zmian pierwotnie leczonych operacyjnie, w których nie zachowano odpowiedniego marginesu cięcia w kikucie oskrzela 2) Leczenie paliatywne: a. wznowa miejscowa po uprzedniej teleradioterapii, b. przerzuty innych nowotworów z komponentą wewnątrzoskrzelową, c. chorzy z nie drobnokomórkowym rakiem oskrzela z objawami choroby, głównie z dusznością wywołaną miejscową obturacją drzewa oskrzelowego, kaszlem, krwiopluciem, stanami zapalnymi płuca lub jego części niedodmowej w przebiegu zmian obturacyjnych. Przeciwwskazania: 1) Guz zlokalizowany w części obwodowej płuca, 2) Guz Pancoasta, 3) Ucisk oskrzeli z zewnątrz (brak komponenty wewnątrzoskrzelowej). Kryteria kwalifikacji do leczenia zawierają: zadowalającą wydolność chorego (skala wydolności wg Karnofsky ego >50), niezbędną weryfikację histologiczną guza (z wyjątkiem stanów zagrożenia życia), położenie guza dostępne endoskopii. Na rycinach 19 i 20 przedstawiono schemat lokalizacji aplikatorów w drzewie oskrzelowym, na rycinach 21 i 22 przedstawiono obraz uzyskany w trakcie badania endoskopowego - widać założone aplikatory do brachyterapii. Na rycinach 23 i 24 przedstawiono obraz rtg założonych do oskrzeli aplikatorów typu French, wewnątrz umieszczono markery z podziałką niezbędne do obliczeń. 18
19 Rycina 19. Implantacja aplikatora do brachyterapii, aplikator znajduje się w oskrzelu języczka płuca lewego Rycina 20. Implantacja 2 aplikatorów do brachyterapii, aplikatory znajdują się w oskrzelu dolnopłatowym płuca lewego Rycina 21 i 22. Aplikacja śródoskrzelowa, cewnik obturujący prawie całkowicie światło oskrzela głównego, obraz endoskopowy Rycina 23. Rak płuca obraz cewnika z markerem, oskrzele górnopłatowe lewe, zdjęcie a-p Rycina 24. Obustronny rak płuca 2 cewniki z markerami, oskrzele główne prawe i lewe, zdjęcie a-p 4.6. Rak gruczołu piersiowego. Brachyterapia raka piersi pełni istotną rolę w leczeniu radykalnym uzupełniającym leczenie oszczędzające. Coraz częściej jest stosowana jako samodzielne leczenie radykalne po zabiegu bez wcześniejszej teleradioterapii. Jej istotnym atutem jest skrócenie czasu leczenia oraz szansa na lepszy efekt kosmetyczny. Wymagania przed leczeniem: 19
20 1) Dokładna ocena wielkości guza i jego umiejscowienia (badanie kliniczne, mammografia, USG, czasami NMR) przed zabiegiem, 2) Klasyfikacja guza wg TNM, dokładny opis badania histopatologicznego, 3) Decyzja o metodzie leczenia powinna być podjęta wspólnie przez chirurga, radioterapeutę, chemioterapeutę, 4) W trakcie zabiegu oszczędzającego wskazane jest pozostawienie 4 do 6 klipsów na granicy usuwanej tkanki, w osi przednio tylnej, boczno przyśrodkowej i strzałkowej, 5) W sytuacji rozpoczęcia leczenia od neoadjuwantowej chemioterapii, hormonoterapii lub teleradioterapii przez brachyterapią należy ocenić regresję guza (mammografia, USG, NMR). 1. Jako leczenie uzupełniające teleradioterapię, po oszczędzającym zabiegu chirurgicznym (kwadrantectomia, tumorectomia). Warunki: a/ oddzielne cięcie dla tumorectomii i lymphadenectomii b/ Guz T1 T2 N0, średnica < 30 mm, w kwadrantach górnych zewnętrznych i dużych piersiach - < 50 mm. Leczenie : a/ "boost" jedną frakcją po zakończeniu teleterapii dawką 5000 cgy na okolicę piersi, b/ w okresie pooperacyjnym przed teleradioterapią (elastyczne prowadnice są zakładane w trakcie zabiegu, brachyterapia bezpośrednio po zabiegu). 2. Leczenie uzupełniające po oszczędzającym zabiegu chirurgicznym (bez teleradioterapii) w niektórych przypadkach małych guzów z grupy niskiego ryzyka T1, niektóre T2N0-1 (tzw. Partial Breast Irradiation, PBI) Przeciwskazania: a/ guz położony w odległości poniżej 1 cm od ściany klatki piersiowej lub skóry, b/ wyjątkiem jest rak przewodowy in situ - zaleca się napromienianie brodawki. 3. Brachyterapia jako element radioterapii w przypadku raka sutka nie zakwalifikowanego pierwotnie do zabiegu oszczędzającego. Warunki: 1. Stopień kliniczny IIB, III, guzy o średnicy 30 do 70 mm, bez przerzutów odległych, z niewielkimi przerzutami do węzłów chłonnych (N1), 2. po leczeniu indukcyjnym chemioterapią i teleradioterapią, po uzyskaniu częściowej remisji, 3. chore nie zakwalifikowane do leczenia operacyjnego z przyczyn internistycznych, 4. Niektóre chore mogą być zakwalifikowane do zabiegu oszczędzającego po uzyskaniu remisji, przed implantacją cewników do brachyterapii. 4. Leczenie uzupełniające po neoadjuwantowej chemioterapii, hormonoterapii i teleradioterapii zaawansowanego raka sutka (stopień kliniczny III). Warunki: 1. Uzyskanie remisji po pierwotnym leczeniu, 2. Dyskwalifikacja od mastektomii. 5. Leczenie wznowy miejscowej po mastectomii oraz teleradioterapii: a/ w skojarzeniu (lub bez) z zabiegiem chirurgicznym. Przeciwskazania: 1) Guz położony w odległości poniżej 1 cm od ściany klatki piersiowej lub skóry, wyjątkiem jest rak przewodowy in situ - zaleca się wtedy objęcie obszarem CTV brodawki i otoczki sutkowej, 2) Wieloogniskowy rak sutka, 3) Choroba Pageta sama lub w połączeniu z guzem w sutku, 4) Zły efekt kosmetyczny po zabiegu oszczędzającym uniemożliwiający założenie igieł i optymalny efekt kosmetyczny po brachyterapii, 20
21 5) Mastitis Carcinomatosa, 6) Obecność przerzutów odległych, 7) W przypadku wznów w ścianie klatki piersiowej obszar targetu > 40 cm 2 lub grubość guza powyżej 5 mm w przypadku brachyterapii kontaktowej. Na rycinie 25 przedstawiono obraz implantowanych igieł u chorej na niezaawansowanego raka piersi po tumorektomii, obejmującej kwadrant zewnętrzny górny. Na rycinie 26 przedstawiono obraz implantowanych igieł u chorej z zaawansowanym, nieoperacyjnym rakiem piersi. Rycina 25. Rak piersi, stan po leczeniu oszczędzającym, implantowane 6 igieł do brachyterapii. Rycina 26. Zaawansowany, nieoperacyjny rak piersi, implantowane 9 igieł do brachyterapii Nowotwory skóry. 1) Leczenie uzupełniające po zabiegu nieradykalnym (rak podstawnokomórkowy, kolczystokomórkowy), 2) Leczenie samodzielne radykalne zmiany do 5-6 cm średnicy, wszystkie guzy możliwe do objęcia układem prowadnic, o grubości guza nie przekraczającej 2 cm. 21
22 Rycina 27. Aplikatory są umiejscawiane 1 2 cm bocznie poza brzegiem obszaru leczonegoo (CTV) oraz 2-5 cm do przodu i ku tyłowi od CTV. Przeciwskazania: 1) Przetoki, 2) Obecność przerzutów do węzłów chłonnych, 3) Naciek kości. Inne nowotwory skóry, w których leczeniu można zastosować brachyterapię to: mięsakii Kaposi ego, Mycosis fungoides, chłoniaki, rzadziej keratoacanthoma, czerniak, rak z komórekk Merkla, angiosarcoma, choroba Bowena. Rycina rak podstawnokomórkowy - przed brachyterapią. 222
23 Rycina 32. Ra płaskonabłonkowy skóry policzka. Stan przed brachyterapią. Rycina 33. Rak skóry czaszki z naruszeniem kości czaszki - obraz 3 miesiące po brachyterapii Rak prostaty. Zachorowalność na raka prostaty stale wzrasta w wielu krajach świata, a w USA, Hiszpanii jest on najczęściej wykrywalnym nowotworem. Brachyterapia staje się stopniowo podstawową metodą leczenia tego nowotworu. Jej podstawowym atutem jest krótki czas leczenia (wygoda dla chorego), dobre wyniki leczenia oraz niewielki odsetek późnych powikłań, takich jak nieotrzymanie moczu i impotencja. W leczeniu raka prostaty wykorzystuje się brachyterapię przy pomocy implantów stałych lub brachyterapię HDR. Pierwsza metoda jest metodą samodzielnego, radykalnego leczenia, HDR jest najczęściej elementem leczenia skojarzonego z teleradioterapią. Brachyterapia przy pomocy implantów stałych (J 125, Paladium 103 ) jest obecnie najczęściej stosowaną metodą leczenia raka prostaty w USA. W Polsce jest stosowana jedynie metoda brachyterapii HDR ze względu na wysokie koszty leczenia przy pomocy implantów. 1) Leczenie radykalne samodzielne: a. T1-2 N0, bez przerzutów odległych, objętość prostaty nie powinna przekraczać 50 cm 3, b. PSA <10 ug/l, Gleason <7, 2) Leczenie radykalne skojarzone: a. teleradioterapia + brachyterapia HDR: każde PSA, Gleason. 3) Inne zastosowania brachyterapii: a. mierzalne wznowy po prostatektomii, b. wznowy po radykalnej radioterapii, c. leczenie paliatywne. W tabeli 5 przedstawiono zalecenia Amerykańskiego Towarzystwa Brachyterapii (ABS) dotyczące wskazań do brachyterapii raka prostaty. 23
24 Tabela 5. Podział na 3 grupy chorych w zależności od wartości czynników rokowniczych. Czynnik rokowniczy BRT zalecana, rokowanie dobre BRT opcjonalna, rokowanie dość dobre BRT w trakcie badań klinicznych, rokowanie złe PSA (ng/ml) < >20 skala Gleasona Stopień T T1c T2a T2b T2c T3 IPSS >20 Objętość prostaty < >60 (cm 3 ) Qmin (ml/s) > <10 Objętość >200 rezydualna (cm 3 ) TURP + + IPSS International Prostate Score System, Q dynamika przepływu moczu w ml/s, TURP w przeszłości transurektalna biopsja. Zalecenia: 1) PSA >20, Gleason >8, T3 najpierw hormonoterapia, decyzja o leczeniu po osiągnięciu remisji. 2) PSA 10 20, Gleason = 7, stopień T2B-C najpierw hormonoterapia. 3) Objętość prostaty > 50 cm 3 najpierw hormonoterapia, potem ponowna kwalifikacja do brachyterapii. Badania niezbędne przed rozpoczęciem leczenia: 1) wartość markeru PSA. 2) USG doodbytnicze. 3) TK lub NMR miednicy mniejszej celem oceny węzłów chłonnych. 4) Przy PSA > 10 scyntygrafia kośćca. 5) Biopsja przezodbytnicza celem oceny histopatologicznej oraz oceny skali Gleasona. 24
25 Rycina 34 i 35. Źródła promieniotwórcze (implanty stały) stosowane w leczeniu raka prostaty. Rycina 36. Schemat wprowadzania do prostaty implantów stałych. Widoczna sonda USG transrektalnego, igła wprowadzana przez płytkę mocującą (template) do miąższu prostaty (Template płytka mocująca, Needle igła przez którą wprowadza się implanty, TRUS sonda endorektalna USG). Rycina 37. Brachyterapia HDR. Widoczna sonda USG transrektalnego, igły elastyczne z mandrynami wprowadzone przez płytkę mocującą do miąższu prostaty. 25
26 Rycina 38. Zdjęcie rtg implantów stałych umieszczonych w miąższu prostaty Rak penisa. Wskazania do leczenia: 1) T1-2 N0 M0: a. implantacja w znieczuleniu nadoponowym po obrzezaniu, b. zalecana lympadenektomia pachwinowa, 2) T1-2 N1-2, T3N0: a. implantacja w znieczuleniu nadoponowym po obrzezaniu, b. zawsze lympadenektomia pachwinowa (przy zajęciu więcej niż jednego węzła chłonnego lub naciekania poza torebkę teleradioterapia uzupełniająca), 3) T3,4 N0 M0 - w indywidualnych przypadkach zamiast operacji można stosować brachyterapię 4) Leczenie skojarzone po nieradykalnym zabiegu (mikroskopowo naciek w linii cięcia (T1,2). 5) Leczenie uzupełniające po amputacji (mikroskopowo naciek w linii cięcia). 6) Leczenie paliatywne wznowy po leczeniu chirurgicznym. 7) Leczenie ratunkowe po usunięciu wznowy. Metody brachyterapii: Implantacja śródtkankowa cewników w znieczuleniu ogólnym lub zastosowanie aplikatora zewnętrznego brachyterapia kontaktowa Rak pęcherza moczowego. 1) Leczenie w skojarzeniu z częściową cystektomią.(najczęściej w linii zeszycia pecherza), tumorektomią. chorzy z guzem T1,T2,T3a o średnicy mniejszej niż 5 cm, bez naciekania dna pęcherza, którzy z powodów internistycznych nie mogą mieć wykonanej nadłonowej cystektomii. Technika: Implantacja cewnika (ów) w trakcie laparotomii; wykonanie zabiegu pozwala na ocenę węzłów chłonnych miednicznych 2) Leczenie radykalne samodzielne: T1,2,3a, guz pojedynczy lub wieloogniskowy ale w bezpośredniej bliskości siebie, N0, bez naciekania dna pęcherza, grubośc guza do 1cm. 3) Leczenie w skojarzeniu z teleterapią. 26
27 4.11. Rak trzustki. Szereg narządów krytycznych: jelito cienkie, żołądek, wątroba, nerki, rdzeń kręgowy. Z tego powodu zastosowanie teleterapii jest utrudnione problem z właściwym rozkładem dawki 1) Implantacja przez chirurga cewników do guza nieoperacyjnego (średnica do 6-7 cm). 2) Implantacja przez chirurga cewników do pozostałości guza (makroskopowo). 3) Po nieradykalnym usunięciu guza uzupełniająca radioterapia. Rycina 39 i 40. Zdjęcia wykonane w trakcie implantacji do nieoperacyjnego guza trzustki aplikatorów do brachyterapii. Aplikatory te można stosować zarówno w brachyterapii HDR jak i PDR. Po zakończeniu leczenia aplikatory są usuwane. Rycina 41. Obraz trzech aplikatorów do brachyterapii umieszczonych w guzie głowy trzustki, zdjęcie przeglądowe rtg Nowotwory wątroby. Brachyterapia jest leczeniem umożliwiającym podanie wysokiej dawki na ograniczonym obszarze wątroby. 27
28 Ograniczenia metody: 1) Trudność techniczna implantacji cewnika i jego umocowania (przesunięcie w trakcie leczenia). 2) Ryzyko krwotoku. 3) Ryzyko zakażenia. Brachyterapia jest wykonywana w wyspecjalizowanych ośrodkach akademickich, najczęściej w ramach protokołów klinicznych. Leczenie to stosuje się w: przerzutach do wątroby pochodzących z jelita grubego, żołądka, trzustki. Stosuje się brachyterapię przy pomocy implantów stałych ( 125 J, 103 Pd) Rak odbytu. Podstawową metodą brachyterapii jest brachyterapia śródtkankowa. Leczenie enduluminalne stosowane jest rzadko, ze względu na wysoką dawkę podawaną na śluzówkę, stosowane bywa jedynie w przypadkach T1 o grubości guza do 5mm. Wymagania przed leczeniem: 1) Dokładna kliniczna klasyfikacja TNM, w tym wykonanie TK miednicy mniejszej, USG endorektalnego, rektoskopii, czasami w znieczuleniu ogólnym. Jeśli to możliwe należy założyć metalowe klipsy markujące zasięg guza. Leczenie radykalne: a. T1 samodzielna brachyterapia lub teleradioterapia i brachyterapia. b. T2 teleradioterapia i brachyterapia. c. T3 teleradioterapia z chemioterapią + brachyterapia. Podsumowanie: 1) Guzy o zaawansowaniu T1 2 + T3. 2) Naciekające mniej niż 2/3 obwodu odbytu. 3) N0 (wyjątkowo małe węzły w okolicy odbytu możliwe do objęcia izodozą 85%). 4) M0. Leczenie paliatywne: a. wznowa nieoperacyjna, b. wznowa po radioterapii, c. jako leczenie p bólowe guza nieoperacyjnego, Leczenie wznowy po częściowej cytoredukcji lub bez zabiegu chirurgicznego Przeciwwskazania: 1) Niewielka regresja guza po wstępnej chemioradioterapii raka płaskonabłonkowego lub kloakogennego. 2) Guzy naciekające więcej niż 2/3 obwodu odbytu ze względu na duże ryzyko zwężenia i martwicy, wymagających często założenia sztucznego odbytu. 3) Guzy o niewyczuwalnym proksymalnym końcu w badaniu per rectum. 4) Guzy o zaawansowaniu T4. 5) Zajęte regionalne węzły chłonne, w niektórych przypadkach możliwe jest skojarzenie radiochemioterapii z objęciem węzłów chłonnych miednicowych oraz brachyterapii (kwalifikacja indywidualna) Rak odbytnicy. Wymagania przed leczeniem: 1) Leczenie winno być prowadzone w ramach protokołów klinicznych. 2) Dokładna diagnostyka, znany rozmiar guza, wykluczenie przerzutów. 3) Dobra współpraca z chirurgiem. 28
29 4) W planie leczenia należy zwrócić szczególną uwagę na narządy krytyczne. 5) Względna radiowrażliwość guza. 1) Leczenie radykalne: a. T1 i T2 N0, guz o średnicy < 3 cm, aplikatory zakładane w trakcie laparotomii, b. Zmiany umiejscowione w odległości od 3 do 10 cm powyżej odbytu, w skojarzeniu z teleradioterapią, o średnicy < 6 cm, aplikator wewnątrzjamowy, c. Chorzy odmawiający zabiegu, lub zdyskwalifikowani z przyczyn internistycznych, 2) Leczenie paliatywne: a. po leczeniu chirurgicznym i teleradioterapii, aplikatory zakładane w trakcie laparotomii, wznowy miejscowe, bez naciekania kości krzyżowej, wielkości do 4-5 cm, Rak dróg żółciowych. Nowotwory dróg żółciowych dzielą się na trzy grupy: 1) Nowotwory brodawki Vatera dystalnego odcinka dróg żółciowych częściej operacyjne, lepsze rokowanie. 2) Nowotwory przewodu pęcherzykowego, bliższego odcinka dróg żółciowych, pęcherzyka rzadko operacyjne, gorsze rokowanie. 3) Guz Klatskina (przewód wątrobowy, wnęka) najgorzej rokuje, nieoperacyjny. 1) Leczenie radykalne (uzupełniające po niedoszczętnym wycięciu). 2) Leczenie radykalne samodzielne: a. nieoperacyjne guzy (w skojarzeniu z teleradioterapią), b. leczenie uzupełniające po leczeniu chirurgicznym, 3) Leczenie paliatywne celem ułatwienia odpływu żółci. Technika: 1) Implantacja aplikatora do dróg żółciowych podczas gastroduodenoskopii, często konieczne jest udrożnienie ujścia na brodawce Vatera, 2) Technika rendez-vous jeden aplikator zakłada się przez otwór roboczy gastroduodenoskopu, drugi z dojścia przezskórnego przez miąższ wątroby, następnie aplikator do brachyterapii wyciąga się w stronę brodawki Vatera i dwunastnicy, 3) Implantacja cewnika w trakcie laparotomii (gdy metoda opisana powyżej jest niemożliwa) rzadko wykonywana. 29
30 Rycina 42 i 43. Aplikator przezskórny do brachyterapii założony drogą przeskórną przez miąższ wątroby, widoczny nacieczony (węższy) odcinek dróg żółciowych uwidoczniony w trakcie cholangiografii. W środku aplikatora znajduje się marker niezbędny do planowania leczenia Nowotwory przestrzeni zaotrzewnowej. Brachyterapię stosuje się w leczeniu wielu odmiennych nowotworów, takich jak: mięsaki, chłoniaki, nowotwory zarodkowe, neuroblastoma, nowotwory układu nerwowego. Radykalne leczenie utrudnia fakt naciekania struktur sąsiednich w 60 70% przypadków. Do radykalnej chirurgii istnieje szereg przeciwwskazań, takich jak: naciek aorty, żyły głównej, naczyń biodrowych, krezkowych, kręgosłupa, splotów nerwowych, otrzewnej, obecność przerzutów odległych. Większość chorych wymaga uzupełniającej radioterapii po zabiegu. Obecnie preferowana jest w wielu ośrodkach teleterapia przedoperacyjna (do dawki całkowitej 45 Gy) z ewentualnym boostem z brachyterapii (15 Gy) po zabiegu. Do plusów napromieniania przed zabiegiem zalicza się przesuwanie przez guz narządów krytycznych (jelita, nerka) z pola napromienianego. Zmniejszenie guza zwiększa wtedy szansę na radykalność zabiegu. Ustalenie dokładnego rozpoznania histologicznego ma istotny wpływ na kwalifikację do brachyterapii. Wskazania do BRT: liposarcoma, fibrosarcoma, leiomyosarcoma, unclassified sarcoma, rhabdomyosarcoma, neurofibrosarcoma, malignant fibrous histiocytoma Przeciwwskazania do BRT: lymphoma, neuroblastoma, schwannoma, guzy zarodkowe. 1) Leczenie paliatywne: a. zaawansowane nieoperacyjne nowotwory jamy brzusznej, miednicy, szczególnie - rak trzustki, prostaty, mięsaki okolicy zaotrzewnowej (zwłaszcza wznowy), raki jelita grubego, 2) Leczenie radykalne - leczenie skojarzone (chirurgia + brachyterapia): a. guzy nieoperacyjne o średnicy do 5-6 cm, bez nacieku narządów krytycznych, b. implantacja cewników następuje w trakcie laparotomii, Nowotwory tkanek miękkich. Kojarzenie metod (chirurgii, radioterapii) pozwala często na wykonanie zabiegu oszczędzającego kończynę. Brachyterapia jest zalecana w przypadku istotnego ryzyka wznowy miejscowej po zabiegu, dotyczy nowotworów o wysokiej złośliwości. Nie wykazano wpływu leczenia uzupełniającego na długość przeżycia, wykazano jednak mniejszy odsetek wznów miejscowych. Nie zaleca się stosowania brachyterapii w mięsakach o stopniu złośliwości G1(wskazana teleterapia). 1) Leczenie uzupełniające po zabiegu (w stopniu G2-3) - samodzielna brachyterapia. 2) Leczenie uzupełniające po nie radykalnym zabiegu: a. skojarzona teleterapia i brachyterapia, Warunki: 1) Implantacja cewników w trakcie zabiegu (dobra orientacja zasięgu naciekania guza). 2) Dzieci: brachyterapia w leczeniu uzupełniającym mięsaków pozwala na uniknięcie powikłań teleterapii zaburzeń wzrostu Nowotwory wielu dziecięcego. Leczenie powinno być prowadzone jedynie w ośrodkach mających duże doświadczenie oraz odpowiednią bazę diagnostyczną, w tym NMR. 30
31 1) Leczenie uzupełniające resztkowego guza po chemioterapii indukcyjnej mięsaków: a. głowy i szyi (bruzda nosowowargowa, język, podniebienie miękkie, dno jamy ustnej, szyja), b.kończyn, c. pęcherza moczowego i prostaty, d.narządów płciowych (pochwa, srom, macica), e. odbyt i odbytnica, f. nawracające guzy oczodołu, 2) Brachyterapię należy rozważyć szczególnie w przypadku: a. niewielkiego guza, b. nawrotu w obszarze napromienianym, c. gdy zwłoka w rozpoczęciu teleradioterapii może pogorszyć rokowanie, 3) Najczęściej leczone typy histologiczne: rhabdomyosarcoma, clear cell adenocarcinoma. 4) Ze względu na duże szanse wyleczenia oraz zwiększone ryzyko powikłań późnych stosuje się metodę LDR lub PDR a nie HDR Brachyterapia naczyń wieńcowych. Restenoza jest patologiczną odpowiedzią naczynia na jego uszkodzenie podczas angioplastyki. W następstwie uszkodzenia poszczególnych warstw naczynia uruchamiane są procesy naprawcze podobne do procesów naprawy tkanek. Poszukuje się metod zapobiegania restenozie na każdym z jej czterech etapów (skurcz sprężysty, proliferacja błony wewnętrznej, późne obkurczenie naczynia bierne obkurczenie się uprzednio rozciągniętych elementów sprężystych ściany naczynia ( elastic recoil ), procesy zakrzepowe. Mechanizm restenozy, który jest powodem wykorzystania napromieniania w leczeniu to rozrost dzielących się komórek mięśni gładkich ściany tętnicy. Brachyterapia wewnątrznaczyniowa pozwala na precyzyjne podanie wysokiej dawki promieniowania na obszar uszkodzonego naczynia tętniczego z minimalnym ryzykiem uszkodzenia tkanek otaczających. Celem brachyterapii jest zatrzymanie podziałów komórkowych komórek mięśni gładkich. W ostatnim okresie wskazania do brachyterapii uległy zawężeniu ze względu na rozpowszechnienie się stentów powlekanych cytostatykami. W leczeniu stosuje się izotopy: A/ Stront 90, Itr 90, Fosfor 32 emitery promieniowania cząstkowego beta B/ Iryd 192 emiter promieniowania gamma 1) Restenoza w stencie najczęstsze wskazanie do brachyterapii, 2) Restenoza w bypassie, 3) Zwężenia de-novo, 4) Zwężenia de-novo na tle cukrzycy,. 5) Zamknięcie całkowite tętnicy. 31
32 Rycina 44. W trakcie koronarografiii uwidoczniono zwężenie koncentryczne w tętnicy wieńcowej prawej, kolejne zdjęcia (od lewej do prawej, rzędami) przedstawiają przebieg angioplastyki przy pomocy cewnika z balonikiem, ostatnie zdjęcie przedstawiaa nawrót restenozę Brachyterapia naczyń obwodowych. Mechanizmy restenozy i zasady jej zapobiegania są podobne do tych w tętnicach wieńcowych. A/ aktualnie stosowane: 1/ zwężenia tętnic nerkowych de novo 2/ zwężenia tętnic udowych po PTA 3/ zwężenia tętnic podkolanowych po PTA B/ potencjalne: 4/ zwężenia tętnic udowych de novo 5/ zwężenia układuu żyły wrotnej 6/ zwężenia w obrębie przetok tętniczo-żylnych wykorzystywanych do dializoterapii 7/ zwężenia tętnic podobojczykowych 8/ zwężenia tętnic łokciowychh 32
Brachyterapia radykalna nowotworów
 Brachyterapia radykalna nowotworów głowy i szyi wyniki wstępne Janusz Skowronek Zakład Brachyterapii Wielkopolskie Centrum Onkologii, Poznań 04.08.2006 04.08.2006 1 Metody brachyterapii stosowane w radykalnym
Brachyterapia radykalna nowotworów głowy i szyi wyniki wstępne Janusz Skowronek Zakład Brachyterapii Wielkopolskie Centrum Onkologii, Poznań 04.08.2006 04.08.2006 1 Metody brachyterapii stosowane w radykalnym
Dr hab. n. med. JANUSZ SKOWRONEK Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, Polska
 Brachyterapia Dr hab. n. med. JANUSZ SKOWRONEK Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, Polska 1 Brachyterapia 1. Brachyterapia, curietherapia ( brachy, z greckiego - z bliska) jest
Brachyterapia Dr hab. n. med. JANUSZ SKOWRONEK Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, Polska 1 Brachyterapia 1. Brachyterapia, curietherapia ( brachy, z greckiego - z bliska) jest
Brachyterapia - seminarium
 Brachyterapia - seminarium Prof. dr hab. n. med. Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, Polska www.wco.pl/zb 1 Brachyterapia 1. Brachyterapia, curietherapia ( brachy,
Brachyterapia - seminarium Prof. dr hab. n. med. Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, Polska www.wco.pl/zb 1 Brachyterapia 1. Brachyterapia, curietherapia ( brachy,
Dr hab. n. med. Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań
 Brachyterapia Dr hab. n. med. Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań Brachyterapia 1. Brachyterapia, curietherapia ( brachy, z greckiego - z bliska) jest jedną z
Brachyterapia Dr hab. n. med. Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań Brachyterapia 1. Brachyterapia, curietherapia ( brachy, z greckiego - z bliska) jest jedną z
Dr hab. n. med. Janusz Skowronek
 Dr hab. n. med. Janusz Skowronek Zakład Brachyterapii Wielkopolskie Centrum Onkologii 19 maja 2007 r. 1 RT raka płuca 19.05.2007 2 1. LECZENIE RADYKALNE A. chorzy nie wyrażający zgody na zabieg, B. chorzy
Dr hab. n. med. Janusz Skowronek Zakład Brachyterapii Wielkopolskie Centrum Onkologii 19 maja 2007 r. 1 RT raka płuca 19.05.2007 2 1. LECZENIE RADYKALNE A. chorzy nie wyrażający zgody na zabieg, B. chorzy
BRACHYTERAPIA Grzegorz Knor Proseminarium magisterskie 15 XI 2007
 BRACHYTERAPIA Grzegorz Knor Proseminarium magisterskie 15 XI 2007 Plan seminarium: 1. Krótka historia brachyterapii 2. Podział brachyterapii 3. Sprzęt 4. Stosowane źródła 5. Dwa przykłady zastosowania
BRACHYTERAPIA Grzegorz Knor Proseminarium magisterskie 15 XI 2007 Plan seminarium: 1. Krótka historia brachyterapii 2. Podział brachyterapii 3. Sprzęt 4. Stosowane źródła 5. Dwa przykłady zastosowania
Ośrodki medyczne wykonujące procedury diagnostyczno-terapeutyczne powinny mieć następujące możliwości:
 REKOMENDACJE KONSULTANTA KRAJOWEGO W DZIEDZINIE CHIRURGII ONKOLOGICZNEJ ORAZ POLSKIEGO TOWARZYSTWA CHIRURGII ONKOLOGICZNEJ W ZAKRESIE DIAGNOSTYKI I LECZENIA CHORYCH NA RAKA JELITA GRUBEGO REKOMENDACJE
REKOMENDACJE KONSULTANTA KRAJOWEGO W DZIEDZINIE CHIRURGII ONKOLOGICZNEJ ORAZ POLSKIEGO TOWARZYSTWA CHIRURGII ONKOLOGICZNEJ W ZAKRESIE DIAGNOSTYKI I LECZENIA CHORYCH NA RAKA JELITA GRUBEGO REKOMENDACJE
X. Techniki radioterapii w Polsce. Monika Paluch Ferszt
 X. Techniki radioterapii w Polsce Monika Paluch Ferszt X.1. Wstęp do radioterapii Radioterapia jest najstarszą po chirurgii metodą leczenia chorób nowotworowych - mimo to wciąż budzi obawy. Może dlatego,
X. Techniki radioterapii w Polsce Monika Paluch Ferszt X.1. Wstęp do radioterapii Radioterapia jest najstarszą po chirurgii metodą leczenia chorób nowotworowych - mimo to wciąż budzi obawy. Może dlatego,
S T R E S Z C Z E N I E
 STRESZCZENIE Cel pracy: Celem pracy jest ocena wyników leczenia napromienianiem chorych z rozpoznaniem raka szyjki macicy w Świętokrzyskim Centrum Onkologii, porównanie wyników leczenia chorych napromienianych
STRESZCZENIE Cel pracy: Celem pracy jest ocena wyników leczenia napromienianiem chorych z rozpoznaniem raka szyjki macicy w Świętokrzyskim Centrum Onkologii, porównanie wyników leczenia chorych napromienianych
Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011
 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki,
Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki,
Janusz Skowronek. Zakład Brachyterapii Wielkopolskie Centrum Onkologii, Poznań
 Modele radiobiologiczne w brachyterapii Janusz Skowronek Zakład Brachyterapii Wielkopolskie Centrum Onkologii, Poznań Metody frakcjonowania Ze względu na aktywność źródła (moc dawki) brachyterapię dzieli
Modele radiobiologiczne w brachyterapii Janusz Skowronek Zakład Brachyterapii Wielkopolskie Centrum Onkologii, Poznań Metody frakcjonowania Ze względu na aktywność źródła (moc dawki) brachyterapię dzieli
Radioterapia w leczeniu raka pęcherza moczowego - zalecenia
 Radioterapia w leczeniu raka pęcherza moczowego - zalecenia Radioterapia w leczeniu raka pęcherza moczowego może być stosowana łącznie z leczeniem operacyjnym chemioterapią. Na podstawie literatury anglojęzycznej
Radioterapia w leczeniu raka pęcherza moczowego - zalecenia Radioterapia w leczeniu raka pęcherza moczowego może być stosowana łącznie z leczeniem operacyjnym chemioterapią. Na podstawie literatury anglojęzycznej
Metody brachyterapii stosowane w leczeniu chorób nowotworowych
 Metody brachyterapii stosowane w leczeniu chorób nowotworowych Anna Gumowska Opracowanie zaliczeniowe z przedmiotu: "Metody i Technologie Jądrowe" Prowadzący: prof. dr hab. Jan Pluta rok akademicki 2013/2014
Metody brachyterapii stosowane w leczeniu chorób nowotworowych Anna Gumowska Opracowanie zaliczeniowe z przedmiotu: "Metody i Technologie Jądrowe" Prowadzący: prof. dr hab. Jan Pluta rok akademicki 2013/2014
SpiS TreśCi chirurgia narządowa 51. nowotwory układu pokarmowego VII
 Spis treści CHIRURGIA NARZĄDOWA... 1005 51. Nowotwory układu pokarmowego... 1007 51.1. Nowotwory przełyku Andrzej W. Szawłowski... 1007 51.1.1. Wstęp... 1007 51.1.2. Patologia... 1008 51.1.3. Rozpoznanie...
Spis treści CHIRURGIA NARZĄDOWA... 1005 51. Nowotwory układu pokarmowego... 1007 51.1. Nowotwory przełyku Andrzej W. Szawłowski... 1007 51.1.1. Wstęp... 1007 51.1.2. Patologia... 1008 51.1.3. Rozpoznanie...
PACLITAXELUM. Zał cznik C.47. NAZWA SUBSTANCJI CZYNNEJ ORAZ, JEŻELI DOTYCZY- DROGA PODANIA
 Zał cznik C.47. PACLITAXELUM Lp 1. PACLITAXELUM C00 NOWOTWORY ZŁOŚLIWE WARGI 2. PACLITAXELUM C00.0 POWIERZCHNIA ZEWNĘTRZNA WARGI GÓRNEJ 3. PACLITAXELUM C00.1 POWIERZCHNIA ZEWNĘTRZNA WARGI DOLNEJ 4. PACLITAXELUM
Zał cznik C.47. PACLITAXELUM Lp 1. PACLITAXELUM C00 NOWOTWORY ZŁOŚLIWE WARGI 2. PACLITAXELUM C00.0 POWIERZCHNIA ZEWNĘTRZNA WARGI GÓRNEJ 3. PACLITAXELUM C00.1 POWIERZCHNIA ZEWNĘTRZNA WARGI DOLNEJ 4. PACLITAXELUM
Przerzut raka żołądka do migdałka podniebiennego
 Dariusz Kaczmarczyk Przerzut raka żołądka do migdałka podniebiennego Klinika Chirurgii Nowotworów Głowy i Szyi Uniwersytetu Medycznego w Łodzi Kierownik: Prof. dr hab. med. Alina Morawiec Sztandera Opis
Dariusz Kaczmarczyk Przerzut raka żołądka do migdałka podniebiennego Klinika Chirurgii Nowotworów Głowy i Szyi Uniwersytetu Medycznego w Łodzi Kierownik: Prof. dr hab. med. Alina Morawiec Sztandera Opis
Nowotwory kobiece narządu płciowego: diagnostyka i terapia
 Nowotwory kobiece narządu płciowego: diagnostyka i terapia Zachorowania i zgony na nowotwory złośliwe narzadu płciowego u kobiet w Polsce w latach 1987, 1996, 3 i szacunkowe na 1 r. 1987 1996 3 1 Zachorowania
Nowotwory kobiece narządu płciowego: diagnostyka i terapia Zachorowania i zgony na nowotwory złośliwe narzadu płciowego u kobiet w Polsce w latach 1987, 1996, 3 i szacunkowe na 1 r. 1987 1996 3 1 Zachorowania
Nowotwory rejonu głowy i szyi trudności diagnostyczne
 Ewa Osuch-Wójcikiewicz Nowotwory rejonu głowy i szyi trudności diagnostyczne Katedra i Klinika Otolaryngologii Warszawskiego Uniwersytetu Medycznego Kierownik: Prof. dr hab. n. med. K. Niemczyk Konferencja
Ewa Osuch-Wójcikiewicz Nowotwory rejonu głowy i szyi trudności diagnostyczne Katedra i Klinika Otolaryngologii Warszawskiego Uniwersytetu Medycznego Kierownik: Prof. dr hab. n. med. K. Niemczyk Konferencja
Leczenie skojarzone w onkologii. Joanna Streb, Oddział Kliniczny Onkologii Szpitala Uniwersyteckiego
 Leczenie skojarzone w onkologii Joanna Streb, Oddział Kliniczny Onkologii Szpitala Uniwersyteckiego Zastosowanie leczenia skojarzonego w onkologii Chemioradioterapia sekwencyjna lub jednoczasowa: Nowotwory
Leczenie skojarzone w onkologii Joanna Streb, Oddział Kliniczny Onkologii Szpitala Uniwersyteckiego Zastosowanie leczenia skojarzonego w onkologii Chemioradioterapia sekwencyjna lub jednoczasowa: Nowotwory
Rodzaj działalności leczniczej oraz zakres udzielanych świadczeń zdrowotnych
 Rodzaj działalności leczniczej oraz zakres udzielanych świadczeń zdrowotnych 1. Centrum Medyczne Magnetica prowadzi działalność leczniczą w rodzaju ambulatoryjne świadczenia zdrowotne. 2. Zakres udzielanych
Rodzaj działalności leczniczej oraz zakres udzielanych świadczeń zdrowotnych 1. Centrum Medyczne Magnetica prowadzi działalność leczniczą w rodzaju ambulatoryjne świadczenia zdrowotne. 2. Zakres udzielanych
CENNIK PROCEDUR MEDYCZNYCH WYKONYWANYCH W PRACOWNI ULTRASONOGRAFII ŚWIĘTOKRZYSKIEGO CENTRUM ONKOLOGII W KIELCACH NA 2019 ROK
 1 USG tarczycy 60,00 2 USG piersi 90,00 3 USG worka mosznowego 70,00 4 USG dołów pachowych, nad i podobojczykowych 60,00 5 USG jam opłucnych i worka osierdziowego 60,00 6 USG blizn pooperacyjnych 60,00
1 USG tarczycy 60,00 2 USG piersi 90,00 3 USG worka mosznowego 70,00 4 USG dołów pachowych, nad i podobojczykowych 60,00 5 USG jam opłucnych i worka osierdziowego 60,00 6 USG blizn pooperacyjnych 60,00
ZAKŁAD RADIOLOGII. Nazwa procedury
 CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII (Obowiązuje od 1.08.2014r.) Pracownie Radiologii Nazwa procedury jednostkowa 1 87.04.1 Tomografia siodła tureckiego 68,00 2 87.092 RTG krtani bez kontrastu
CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII (Obowiązuje od 1.08.2014r.) Pracownie Radiologii Nazwa procedury jednostkowa 1 87.04.1 Tomografia siodła tureckiego 68,00 2 87.092 RTG krtani bez kontrastu
FIZYCZNE PODSTAWY RADIOTERAPII ZASADY RADIOTERAPII ŹRÓDŁA PROMIENIOWANIA TERAPEUTYCZNEGO ENERGIA PROMIENIOWANIA RODZAJE PROMIENIOWANIA
 FIZYCZNE PODSTAWY RADIOTERAPII ZASADY RADIOTERAPII WILHELM CONRAD ROENTGEN PROMIENIE X 1895 ROK PROMIENIOWANIE JEST ENERGIĄ OBEJMUJE WYSYŁANIE, PRZENOSZENIE I ABSORPCJĘ ENERGII POPRZEZ ŚRODOWISKO MATERIALNE
FIZYCZNE PODSTAWY RADIOTERAPII ZASADY RADIOTERAPII WILHELM CONRAD ROENTGEN PROMIENIE X 1895 ROK PROMIENIOWANIE JEST ENERGIĄ OBEJMUJE WYSYŁANIE, PRZENOSZENIE I ABSORPCJĘ ENERGII POPRZEZ ŚRODOWISKO MATERIALNE
RADIOTERAPIA NOWOTWORÓW UKŁADU MOCZOWO PŁCIOWEGO U MĘŻCZYZN DOSTĘPNOŚĆ W POLSCE
 RADIOTERAPIA NOWOTWORÓW UKŁADU MOCZOWO PŁCIOWEGO U MĘŻCZYZN DOSTĘPNOŚĆ W POLSCE Marcin Hetnał Centrum Onkologii Instytut im. MSC; Kraków Ośrodek Radioterapii Amethyst RTCP w Krakowie Radioterapia Radioterapia
RADIOTERAPIA NOWOTWORÓW UKŁADU MOCZOWO PŁCIOWEGO U MĘŻCZYZN DOSTĘPNOŚĆ W POLSCE Marcin Hetnał Centrum Onkologii Instytut im. MSC; Kraków Ośrodek Radioterapii Amethyst RTCP w Krakowie Radioterapia Radioterapia
CZĘŚĆ SZCZEGÓŁOWA NAJCZĘSTSZE NOWOTWORY OBJAWY, ROZPOZNAWANIE I LECZENIE
 CZĘŚĆ SZCZEGÓŁOWA ROZDZIA 4 NAJCZĘSTSZE NOWOTWORY OBJAWY, ROZPOZNAWANIE I LECZENIE Arkadiusz Jeziorski W Polsce do lekarzy onkologów zgłasza się rocznie ponad 130 tysięcy nowych pacjentów; około 80 tysięcy
CZĘŚĆ SZCZEGÓŁOWA ROZDZIA 4 NAJCZĘSTSZE NOWOTWORY OBJAWY, ROZPOZNAWANIE I LECZENIE Arkadiusz Jeziorski W Polsce do lekarzy onkologów zgłasza się rocznie ponad 130 tysięcy nowych pacjentów; około 80 tysięcy
CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII
 CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII LP KOD ICD-9 Nazwa procedury Cena badania w zł Pracownia radiologii (rtg) 1 87.04.1 Tomografia siodła tureckiego 64,00 2 87.092 RTG krtani bez kontrastu (zdjęcia
CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII LP KOD ICD-9 Nazwa procedury Cena badania w zł Pracownia radiologii (rtg) 1 87.04.1 Tomografia siodła tureckiego 64,00 2 87.092 RTG krtani bez kontrastu (zdjęcia
pierwiastek promieniotwórczy jest umieszczany wewnątrz zmiany nowotworowej z dużą dokładnością
 Dr n. med. Dariusz Kieszko lek. med. Justyna Podlodowska Brachyterapia Poradnik dla Pacjenta Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 Brachyterapia jest to metoda radioterapii
Dr n. med. Dariusz Kieszko lek. med. Justyna Podlodowska Brachyterapia Poradnik dla Pacjenta Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 Brachyterapia jest to metoda radioterapii
PACLITAXELUM. Załącznik C.47. NAZWA SUBSTANCJI CZYNNEJ ORAZ, JEŻELI DOTYCZY- DROGA PODANIA
 Załącznik C.47. PACLITAXELUM Lp 1. PACLITAXELUM C00 NOWOTWORY ZŁOŚLIWE WARGI 2. PACLITAXELUM C00.0 POWIERZCHNIA ZEWNĘTRZNA WARGI GÓRNEJ 3. PACLITAXELUM C00.1 POWIERZCHNIA ZEWNĘTRZNA WARGI DOLNEJ 4. PACLITAXELUM
Załącznik C.47. PACLITAXELUM Lp 1. PACLITAXELUM C00 NOWOTWORY ZŁOŚLIWE WARGI 2. PACLITAXELUM C00.0 POWIERZCHNIA ZEWNĘTRZNA WARGI GÓRNEJ 3. PACLITAXELUM C00.1 POWIERZCHNIA ZEWNĘTRZNA WARGI DOLNEJ 4. PACLITAXELUM
Podstawy diagnostyki onkologicznej. Podstawy diagnostyki onkologicznej. Marcin Stępie. pień
 Marcin Stępie pień Katedra Onkologii i Klinika Onkologii Ginekologicznej AM Wrocław, Dolnośląskie Centrum Onkologii we Wrocławiu. Cele diagnostyki rozpoznanie choroby nowotworowej; ocena zaawansowania
Marcin Stępie pień Katedra Onkologii i Klinika Onkologii Ginekologicznej AM Wrocław, Dolnośląskie Centrum Onkologii we Wrocławiu. Cele diagnostyki rozpoznanie choroby nowotworowej; ocena zaawansowania
VII. ŚWIADCZENIA MEDYCYNY NUKLEARNEJ. LP. Nazwa świadczenia gwarantowanego Warunki realizacji świadczeń
 VII. ŚWIADCZENIA MEDYCYNY NUKLEARNEJ LP. Nazwa świadczenia gwarantowanego Warunki realizacji świadczeń 1. Scyntygrafia i radioizotopowe badanie czynnościowe tarczycy 1) gamma kamera planarna lub scyntygraf;
VII. ŚWIADCZENIA MEDYCYNY NUKLEARNEJ LP. Nazwa świadczenia gwarantowanego Warunki realizacji świadczeń 1. Scyntygrafia i radioizotopowe badanie czynnościowe tarczycy 1) gamma kamera planarna lub scyntygraf;
leczenie miejscowe leczenie systemowe leczenie skojarzone Leczenie chirurgiczne wznowy miejscowej leczenie radykalne
 Leczenie W terapii raka jelita grubego stosuje się trzy podstawowe metody leczenia onkologicznego: chirurgię, radioterapię oraz chemioterapię. Dwie pierwsze określa się jako leczenie miejscowe, ostania
Leczenie W terapii raka jelita grubego stosuje się trzy podstawowe metody leczenia onkologicznego: chirurgię, radioterapię oraz chemioterapię. Dwie pierwsze określa się jako leczenie miejscowe, ostania
Warszawa, dnia 3 lipca 2018 r. Poz. 52
 Warszawa, dnia 3 lipca 2018 r. Poz. 52 OBWIESZCZENIE MINISTRA ZDROWIA 1) z dnia 2 lipca 2018 r. w sprawie mierników oceny prowadzenia diagnostyki onkologicznej i leczenia onkologicznego Na podstawie art.
Warszawa, dnia 3 lipca 2018 r. Poz. 52 OBWIESZCZENIE MINISTRA ZDROWIA 1) z dnia 2 lipca 2018 r. w sprawie mierników oceny prowadzenia diagnostyki onkologicznej i leczenia onkologicznego Na podstawie art.
Rak prostaty męska sprawa. Dr med. Piotr Machoy
 Rak prostaty męska sprawa Dr med. Piotr Machoy Wstęp Rocznie w Europie ok. 10% zgonów u mężczyzn z powodu chorób nowotworowych spowodowanych jest przez raka prostaty Rak prostaty (RS) jest jednym z trzech
Rak prostaty męska sprawa Dr med. Piotr Machoy Wstęp Rocznie w Europie ok. 10% zgonów u mężczyzn z powodu chorób nowotworowych spowodowanych jest przez raka prostaty Rak prostaty (RS) jest jednym z trzech
Wznowa raka gardła. Możliwości rekonstrukcji.
 Wznowa raka gardła. Możliwości rekonstrukcji. A. Rzepakowska, prof. K. Niemczyk Katedra i Klinika Otolaryngologii Pacjentka 65 lat, w lipcu 2015r. Przyjęta do Kliniki z powodu raka ustnej i krtaniowej
Wznowa raka gardła. Możliwości rekonstrukcji. A. Rzepakowska, prof. K. Niemczyk Katedra i Klinika Otolaryngologii Pacjentka 65 lat, w lipcu 2015r. Przyjęta do Kliniki z powodu raka ustnej i krtaniowej
Rak gruczołu krokowego - materiały informacyjne dla pacjentów. Pytania i odpowiedzi które warto znać.
 W TROSCE O PACJENTA CHOREGO NA RAKA GRUCZOŁU KROKOWEGO Ogólnopolski program edukacyjny Rak gruczołu krokowego - materiały informacyjne dla pacjentów. Pytania i odpowiedzi które warto znać. Program realizowany
W TROSCE O PACJENTA CHOREGO NA RAKA GRUCZOŁU KROKOWEGO Ogólnopolski program edukacyjny Rak gruczołu krokowego - materiały informacyjne dla pacjentów. Pytania i odpowiedzi które warto znać. Program realizowany
FLUOROURACILUM. Załącznik C.26. NAZWA SUBSTANCJI CZYNNEJ ORAZ, JEŻELI DOTYCZY- DROGA PODANIA. Dziennik Urzędowy Ministra Zdrowia 1039 Poz.
 Dziennik Urzędowy Ministra Zdrowia 1039 Poz. 42 Załącznik C.26. FLUOROURACILUM 1 FLUOROURACILUM C00 NOWOTWORY ZŁOŚLIWE WARGI 2 FLUOROURACILUM C00.0 POWIERZCHNIA ZEWNĘTRZNA WARGI GÓRNEJ 3 FLUOROURACILUM
Dziennik Urzędowy Ministra Zdrowia 1039 Poz. 42 Załącznik C.26. FLUOROURACILUM 1 FLUOROURACILUM C00 NOWOTWORY ZŁOŚLIWE WARGI 2 FLUOROURACILUM C00.0 POWIERZCHNIA ZEWNĘTRZNA WARGI GÓRNEJ 3 FLUOROURACILUM
Lublin, 26 maja, 2015 roku
 Lublin, 26 maja, 2015 roku Recenzja pracy doktorskiej lek. Iwony Kubickiej- Mendak pt. Ocena przyczyn niepowodzenia leczenia i ryzyka późnych powikłań brachyterapii LDR i HDR chorych na raka szyjki macicy
Lublin, 26 maja, 2015 roku Recenzja pracy doktorskiej lek. Iwony Kubickiej- Mendak pt. Ocena przyczyn niepowodzenia leczenia i ryzyka późnych powikłań brachyterapii LDR i HDR chorych na raka szyjki macicy
OPIS PRZEDMIOTU UMOWY Część L - Opis świadczenia POZYTONOWA TOMOGRAFIA EMISYJNA (PET)
 Załącznik nr 4 do zarządzenia Nr 88/2013/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 18 grudnia 2013 r. OPIS PRZEDMIOTU UMOWY Część L - Opis świadczenia POZYTONOWA TOMOGRAFIA EMISYJNA (PET) 1. Charakterystyka
Załącznik nr 4 do zarządzenia Nr 88/2013/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 18 grudnia 2013 r. OPIS PRZEDMIOTU UMOWY Część L - Opis świadczenia POZYTONOWA TOMOGRAFIA EMISYJNA (PET) 1. Charakterystyka
Efektywna kontrola chorych po leczeniu nowotworów jąder
 Efektywna kontrola chorych po leczeniu nowotworów jąder Marzena Wełnicka-Jaśkiewicz Klinika Onkologii i Radioterapii Gdańskiego Uniwersytetu Medycznego Efektywna kontrola ścisła obserwacja po leczeniu
Efektywna kontrola chorych po leczeniu nowotworów jąder Marzena Wełnicka-Jaśkiewicz Klinika Onkologii i Radioterapii Gdańskiego Uniwersytetu Medycznego Efektywna kontrola ścisła obserwacja po leczeniu
POSTĘPOWANIE OKOŁOOPERACYJNE W NOWOTWORACH JELITA GRUBEGO
 Andrzej W. SZAWŁOWSKI POSTĘPOWANIE OKOŁOOPERACYJNE W NOWOTWORACH z -Instytutu im. Marii Skłodowskiej-Curie w Warszawie Kroki milowe postępu w chirurgii ZNIECZULENIE leczenie bólu ANTYBIOTYKI leczenie zakażeń
Andrzej W. SZAWŁOWSKI POSTĘPOWANIE OKOŁOOPERACYJNE W NOWOTWORACH z -Instytutu im. Marii Skłodowskiej-Curie w Warszawie Kroki milowe postępu w chirurgii ZNIECZULENIE leczenie bólu ANTYBIOTYKI leczenie zakażeń
PTC Czech. To nejlepší pro život. Najlepsza dla życia.
 PTC Czech Głównym celem radioterapii jest nieodwracalne uszkodzenie komórek nowotworowych, uszkadzając przy tym komórki zdrowych tkanek jedynie w sposób odwracalny lub wcale. Obecnie terapia protonowa
PTC Czech Głównym celem radioterapii jest nieodwracalne uszkodzenie komórek nowotworowych, uszkadzając przy tym komórki zdrowych tkanek jedynie w sposób odwracalny lub wcale. Obecnie terapia protonowa
Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
 R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
Dzia? Brachyterapii i Hipertermii [1]
![Dzia? Brachyterapii i Hipertermii [1] Dzia? Brachyterapii i Hipertermii [1]](/thumbs/92/110902575.jpg) Dzia? Brachyterapii i Hipertermii [1] Dane kontaktowe: sekretariat 41 36 74 026 Kierownik: dr n. med. Iwona Kubicka-Mendak Z-ca kierownika: lek. med Iwona Stawiarska Koordynator: mgr Iwona Kucharczyk-specjalista
Dzia? Brachyterapii i Hipertermii [1] Dane kontaktowe: sekretariat 41 36 74 026 Kierownik: dr n. med. Iwona Kubicka-Mendak Z-ca kierownika: lek. med Iwona Stawiarska Koordynator: mgr Iwona Kucharczyk-specjalista
Cena brutto w zł RTG nosogardzieli bez kontrastu (1 projekcja) Rtg nosa (1 projekcja) Rodzaj usługi
 Zarz. Dyr. SP ZOZ MSWiA z W-M CO w Olsztynie nr 9 z dnia 15 stycznia 2019 roku 4. DIAGNOSTYKA OBRAZOWA 4.1. RADIOLOGIA 1 87.094 RTG nosogardzieli bez kontrastu (1 projekcja) 2 87.164 Rtg zatok nosa (1
Zarz. Dyr. SP ZOZ MSWiA z W-M CO w Olsztynie nr 9 z dnia 15 stycznia 2019 roku 4. DIAGNOSTYKA OBRAZOWA 4.1. RADIOLOGIA 1 87.094 RTG nosogardzieli bez kontrastu (1 projekcja) 2 87.164 Rtg zatok nosa (1
Nowotwory złośliwe u dzieci w 2006 roku
 Nowotwory złośliwe u dzieci w 2006 roku Joanna Didkowska, Urszula Wojciechowska, Zakład Epidemiologii i Prewencji Nowotworów, Centrum Onkologii Instytut, Warszawa Krajowy Rejestr Nowotworów Niniejsze opracowanie
Nowotwory złośliwe u dzieci w 2006 roku Joanna Didkowska, Urszula Wojciechowska, Zakład Epidemiologii i Prewencji Nowotworów, Centrum Onkologii Instytut, Warszawa Krajowy Rejestr Nowotworów Niniejsze opracowanie
Leczenie i przeżycia 5-letnie dolnośląskich kobiet chorych na nowotwory złośliwe piersi z lat 2004-2008
 Leczenie i przeżycia 5-letnie dolnośląskich kobiet chorych na nowotwory złośliwe piersi z lat 2004-2008 W latach 2004-2008 w Dolnośląskim Rejestrze Nowotworów zarejestrowaliśmy 6.125 zachorowań na inwazyjne
Leczenie i przeżycia 5-letnie dolnośląskich kobiet chorych na nowotwory złośliwe piersi z lat 2004-2008 W latach 2004-2008 w Dolnośląskim Rejestrze Nowotworów zarejestrowaliśmy 6.125 zachorowań na inwazyjne
W01 Świadczenie pohospitalizacyjne. W11 Świadczenie specjalistyczne 1-go typu. W12 Świadczenie specjalistyczne 2-go typu
 W01 Świadczenie pohospitalizacyjne zgodnie z definicją świadczenia W11 Świadczenie specjalistyczne 1-go typu zgodnie z definicją świadczenia W12 Świadczenie specjalistyczne 2-go typu konieczne wykazanie
W01 Świadczenie pohospitalizacyjne zgodnie z definicją świadczenia W11 Świadczenie specjalistyczne 1-go typu zgodnie z definicją świadczenia W12 Świadczenie specjalistyczne 2-go typu konieczne wykazanie
Radioterapia radykalna i paliatywna w szpiczaku plazmocytowym. Dr n. med. Katarzyna Pudełek
 Radioterapia radykalna i paliatywna w szpiczaku plazmocytowym Dr n. med. Katarzyna Pudełek Rola radioterapii w szpiczaku plazmocytowym Radykalna radioterapia szpiczaka odosobnionego kostnego i pozakostnego
Radioterapia radykalna i paliatywna w szpiczaku plazmocytowym Dr n. med. Katarzyna Pudełek Rola radioterapii w szpiczaku plazmocytowym Radykalna radioterapia szpiczaka odosobnionego kostnego i pozakostnego
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ
 ZAKŁAD DIAGNOSTYKI OBRAZOWEJ PRACOWNIA RTG 1. Czaszka twarzoczaszka 70,00 2. Czaszka oczodoły 70,00 3. Czaszka zatoki 70,00 4. Czaszka żuchwa PA boczna 100,00 5. Czaszka PA i prawoboczne 100,00 6. Czaszka
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ PRACOWNIA RTG 1. Czaszka twarzoczaszka 70,00 2. Czaszka oczodoły 70,00 3. Czaszka zatoki 70,00 4. Czaszka żuchwa PA boczna 100,00 5. Czaszka PA i prawoboczne 100,00 6. Czaszka
Cykl kształcenia 2013-2016
 203-206 SYLABUS Nazwa Fizjoterapia kliniczna w chirurgii, onkologii i medycynie paliatywnej. Nazwa jednostki prowadzącej przedmiot Wydział Medyczny, Instytut Fizjoterapii Kod Studia Kierunek studiów Poziom
203-206 SYLABUS Nazwa Fizjoterapia kliniczna w chirurgii, onkologii i medycynie paliatywnej. Nazwa jednostki prowadzącej przedmiot Wydział Medyczny, Instytut Fizjoterapii Kod Studia Kierunek studiów Poziom
ROZPOZNAWANIE I LECZENIE WYBRANYCH NOWOTWORÓW ZŁOŚLIWYCH wprowadzenie do tematu. Sylwia Grodecka-Gazdecka Katedra Onkologii AM w Poznaniu
 ROZPOZNAWANIE I LECZENIE WYBRANYCH NOWOTWORÓW ZŁOŚLIWYCH wprowadzenie do tematu Sylwia Grodecka-Gazdecka Katedra Onkologii AM w Poznaniu 2004 Nowotwór jest chorobą o podłożu genetycznym czyli procesem
ROZPOZNAWANIE I LECZENIE WYBRANYCH NOWOTWORÓW ZŁOŚLIWYCH wprowadzenie do tematu Sylwia Grodecka-Gazdecka Katedra Onkologii AM w Poznaniu 2004 Nowotwór jest chorobą o podłożu genetycznym czyli procesem
Grzegorz Bielęda Zakład Fizyki Medycznej Wielkopolskie Centrum Onkologii
 Grzegorz Bielęda Zakład Fizyki Medycznej Wielkopolskie Centrum Onkologii Historia implanty stałe 1911 Pasteau -pierwsze doniesienie na temat brachyterapii w leczeniu raka prostaty. Leczenie polegało na
Grzegorz Bielęda Zakład Fizyki Medycznej Wielkopolskie Centrum Onkologii Historia implanty stałe 1911 Pasteau -pierwsze doniesienie na temat brachyterapii w leczeniu raka prostaty. Leczenie polegało na
Dziennik Urzędowy Ministra Zdrowia 1097 Poz. 42 Załącznik C.35. IRINOTECANUM
 Dziennik Urzędowy Ministra Zdrowia 1097 Poz. 42 Załącznik C.35. IRINOTECANUM 1. IRINOTECANUM C15 RAK PRZEŁYKU 2. IRINOTECANUM C15.0 SZYJNA CZĘŚĆ PRZEŁYKU 3. IRINOTECANUM C15.1 PIERSIOWA CZĘŚĆ PRZEŁYKU
Dziennik Urzędowy Ministra Zdrowia 1097 Poz. 42 Załącznik C.35. IRINOTECANUM 1. IRINOTECANUM C15 RAK PRZEŁYKU 2. IRINOTECANUM C15.0 SZYJNA CZĘŚĆ PRZEŁYKU 3. IRINOTECANUM C15.1 PIERSIOWA CZĘŚĆ PRZEŁYKU
!"!!#! $ Wielkopolskie Centrum Onkologii Pozna, 2004 1
 !"!# $ Wielkopolskie Centrum Onkologii Pozna, 2004 1 1. Wprowadzenie Brachyterapia ( brachy, z greckiego - z bliska) jest jedn z metod radioterapii nowotworów. Wykorzystuje si w niej energi fotonów lub
!"!# $ Wielkopolskie Centrum Onkologii Pozna, 2004 1 1. Wprowadzenie Brachyterapia ( brachy, z greckiego - z bliska) jest jedn z metod radioterapii nowotworów. Wykorzystuje si w niej energi fotonów lub
10. DIAGNOSTYKA OBRAZOWA RADIOLOGIA
 10. DIAGNOSTYKA OBRAZOWA 10.1. RADIOLOGIA 1 87.094 RTG nosogardzieli bez kontrastu (1 projekcja) 25,00 zw 25,00 2 87.164 Rtg zatok nosa (1 projekcja) 25,00 zw 25,00 3 87.165 Rtg nosa (1 projekcja) 25,00
10. DIAGNOSTYKA OBRAZOWA 10.1. RADIOLOGIA 1 87.094 RTG nosogardzieli bez kontrastu (1 projekcja) 25,00 zw 25,00 2 87.164 Rtg zatok nosa (1 projekcja) 25,00 zw 25,00 3 87.165 Rtg nosa (1 projekcja) 25,00
Diagnostyka węzłów chłonnych (Lymph nodes assessment) Joanna Anioł
 Diagnostyka węzłów chłonnych (Lymph nodes assessment) Joanna Anioł Joanna Anioł Wykształcenie: wyższe Studia na Wydziale Lekarskim Collegium Medium UJ w Krakowie 1989 1995 Kształcenie podyplomowe: Specjalizacja
Diagnostyka węzłów chłonnych (Lymph nodes assessment) Joanna Anioł Joanna Anioł Wykształcenie: wyższe Studia na Wydziale Lekarskim Collegium Medium UJ w Krakowie 1989 1995 Kształcenie podyplomowe: Specjalizacja
Radiologia zabiegowa. Radiologia zabiegowa. Radiologia zabiegowa. dr n.med. Jolanta Meller
 Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
RAK JAMY USTNEJ, WARG I JĘZYKA (Carcinomas of the Lip and Oral Cavity) Józef Kobos
 RAK JAMY USTNEJ, WARG I JĘZYKA (Carcinomas of the Lip and Oral Cavity) Józef Kobos 1. Opis umiejscowienia materiału (wycinka) Otrzymano Materiał świeŝy (nieutrwalony) Materiał utrwalony w formalinie Nieokreślono
RAK JAMY USTNEJ, WARG I JĘZYKA (Carcinomas of the Lip and Oral Cavity) Józef Kobos 1. Opis umiejscowienia materiału (wycinka) Otrzymano Materiał świeŝy (nieutrwalony) Materiał utrwalony w formalinie Nieokreślono
Zakład Radiologii. Cena jednostkowa badania w zł. LP KOD ICD-9 Nazwa procedury Tomografia siodła tureckiego 69,00
 Zakład Radiologii LP KOD ICD-9 Nazwa procedury 1 87.04.1 Tomografia siodła tureckiego 69,00 2 87.092 RTG krtani bez kontrastu (zdjęcia warstwowe) 1 3 87.092.1 Tomogram krtani 1 4 87.094.1 RTG III migdała
Zakład Radiologii LP KOD ICD-9 Nazwa procedury 1 87.04.1 Tomografia siodła tureckiego 69,00 2 87.092 RTG krtani bez kontrastu (zdjęcia warstwowe) 1 3 87.092.1 Tomogram krtani 1 4 87.094.1 RTG III migdała
Nowotwory złośliwe skóry. Katedra Onkologii AM w Poznaniu
 Nowotwory złośliwe skóry Katedra Onkologii AM w Poznaniu Nowotwory złośliwe skóry Raki: rak podstawnokomórkowy rak kolczystokomórkowy rak płakonabłonkowy Czerniak Nowotwory złośliwe skóryrak podstawnokomórkowy
Nowotwory złośliwe skóry Katedra Onkologii AM w Poznaniu Nowotwory złośliwe skóry Raki: rak podstawnokomórkowy rak kolczystokomórkowy rak płakonabłonkowy Czerniak Nowotwory złośliwe skóryrak podstawnokomórkowy
RAK USTNEJ CZĘŚCI GARDŁA
 RAK USTNEJ CZĘŚCI GARDŁA TECHNICZNE ASPEKTY RADIOTERAPII I RADIOCHEMIOTERAPII wykład na konferencji: 3R Krzysztof Składowski Dyrektor Oddziału COI w Gliwicach Kierownik I Kliniki Radioterapii i Chemioterapii
RAK USTNEJ CZĘŚCI GARDŁA TECHNICZNE ASPEKTY RADIOTERAPII I RADIOCHEMIOTERAPII wykład na konferencji: 3R Krzysztof Składowski Dyrektor Oddziału COI w Gliwicach Kierownik I Kliniki Radioterapii i Chemioterapii
I. Rentgenodiagnostyka
 UNIWERSYTECKIE CENTRUM KLINICZNE Zakład Radiologii ul. Smoluchowskiego 17, 80-214 Gdańsk, tel. (058) 727 05 05 UWAGA: Jeżeli badanie nie jest z zakresu opieki medycznej, służącej profilaktyce, zachowaniu,
UNIWERSYTECKIE CENTRUM KLINICZNE Zakład Radiologii ul. Smoluchowskiego 17, 80-214 Gdańsk, tel. (058) 727 05 05 UWAGA: Jeżeli badanie nie jest z zakresu opieki medycznej, służącej profilaktyce, zachowaniu,
Janusz Skowronek. Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, 11.10.2007
 Brachyterapia raka piersi i Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, 11.10.2007 Cechy złośliwego guza w lewej piersi Rembrandt van Rijn (1606-1669) 1669) Bathseba;
Brachyterapia raka piersi i Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, 11.10.2007 Cechy złośliwego guza w lewej piersi Rembrandt van Rijn (1606-1669) 1669) Bathseba;
IRINOTECANUM. Załącznik C.35.a. NAZWA SUBSTANCJI CZYNNEJ ORAZ, JEŻELI DOTYCZY- DROGA PODANIA
 Załącznik C.35.a. IRINOTECANUM Lp 1. IRINO TECANUM C15 RAK PRZEŁYKU 2. IRINO TECANUM C15.0 SZYJNA CZĘŚĆ PRZEŁYKU 3. IRINO TECANUM C15.1 PIERSIOWA CZĘŚĆ PRZEŁYKU 4. IRINO TECANUM C15.2 BRZUSZNA CZĘŚĆ PRZEŁYKU
Załącznik C.35.a. IRINOTECANUM Lp 1. IRINO TECANUM C15 RAK PRZEŁYKU 2. IRINO TECANUM C15.0 SZYJNA CZĘŚĆ PRZEŁYKU 3. IRINO TECANUM C15.1 PIERSIOWA CZĘŚĆ PRZEŁYKU 4. IRINO TECANUM C15.2 BRZUSZNA CZĘŚĆ PRZEŁYKU
Rola brachyterapii w leczeniu wznowy miejscowej raka stercza
 Rola brachyterapii w leczeniu wznowy miejscowej raka stercza dr hab. med. Roman Makarewicz, prof. UMK Katedra i Klinika Onkologii i Brachyterapii Collegium Medicum UMK Centrum Onkologii w Bydgoszczy JASTRZĘBIA
Rola brachyterapii w leczeniu wznowy miejscowej raka stercza dr hab. med. Roman Makarewicz, prof. UMK Katedra i Klinika Onkologii i Brachyterapii Collegium Medicum UMK Centrum Onkologii w Bydgoszczy JASTRZĘBIA
Zalecenia PTFM dotyczące prowadzenia kontroli ułożenia pacjentów leczonych wiązkami zewnętrznymi. Część III - Struktury anatomiczne
 Polish Journal of Medical Physics and Engineering 2015;21(1):27-31 doi: 10.1515/pjmpe-2015-0003 Zalecenia Polskiego Towarzystwa Fizyki Medycznej Zalecenia PTFM dotyczące prowadzenia kontroli ułożenia pacjentów
Polish Journal of Medical Physics and Engineering 2015;21(1):27-31 doi: 10.1515/pjmpe-2015-0003 Zalecenia Polskiego Towarzystwa Fizyki Medycznej Zalecenia PTFM dotyczące prowadzenia kontroli ułożenia pacjentów
Brachyterapia w ginekologii. Grażyna Ibron Katarzyna Pawłów-Pyrka Michał Górzyński SP ZOZ MSW z WMCO OLSZTYN
 Brachyterapia w ginekologii Grażyna Ibron Katarzyna Pawłów-Pyrka Michał Górzyński SP ZOZ MSW z WMCO OLSZTYN Na początku trochęhistorii: 1896 Henri Becquerel odkrywa promieniotwórczość uranu 1898 Maria
Brachyterapia w ginekologii Grażyna Ibron Katarzyna Pawłów-Pyrka Michał Górzyński SP ZOZ MSW z WMCO OLSZTYN Na początku trochęhistorii: 1896 Henri Becquerel odkrywa promieniotwórczość uranu 1898 Maria
Postępy w Gastroenterologii. Poznań 2013. Janusz Milewski, Klinika Gastroenterologii CSK MSW.
 Postępy w Gastroenterologii. Poznań 2013. Janusz Milewski, Klinika Gastroenterologii CSK MSW. Rak trzustki na drugim miejscu pośród nowotworów w gastroenterologii. Na 9 miejscu pod względem lokalizacji
Postępy w Gastroenterologii. Poznań 2013. Janusz Milewski, Klinika Gastroenterologii CSK MSW. Rak trzustki na drugim miejscu pośród nowotworów w gastroenterologii. Na 9 miejscu pod względem lokalizacji
RAK PŁUCA NAJCZĘSTSZY NOWOTWÓR ZWIĄZANY Z NAŁOGIEM PALENIA TYTONIU DR N. MED. M. MATECKA NOWAK 21 KWIETNIA 2007
 RAK PŁUCA NAJCZĘSTSZY NOWOTWÓR ZWIĄZANY Z NAŁOGIEM PALENIA TYTONIU DR N. MED. M. MATECKA NOWAK 21 KWIETNIA 2007 PIERWOTNY RAK PŁUCA I MIEJSCE W ZACHOROWALNOŚCI I UMIERALNOŚCI NA NOWOTWORY ZŁOŚLIWE WŚRÓD
RAK PŁUCA NAJCZĘSTSZY NOWOTWÓR ZWIĄZANY Z NAŁOGIEM PALENIA TYTONIU DR N. MED. M. MATECKA NOWAK 21 KWIETNIA 2007 PIERWOTNY RAK PŁUCA I MIEJSCE W ZACHOROWALNOŚCI I UMIERALNOŚCI NA NOWOTWORY ZŁOŚLIWE WŚRÓD
Załącznik do OPZ nr 8
 Załącznik do OPZ nr 8 Lista raportów predefiniowanych Lp. Tytuł raportu Potencjalny użytkownik raportu 1. Lista chorych na raka stercza w zależności od poziomu antygenu PSA (w momencie stwierdzenia choroby)
Załącznik do OPZ nr 8 Lista raportów predefiniowanych Lp. Tytuł raportu Potencjalny użytkownik raportu 1. Lista chorych na raka stercza w zależności od poziomu antygenu PSA (w momencie stwierdzenia choroby)
Centrum Onkologii-Instytut im. Marii Skłodowskiej-Curie w Warszawie ul. Wawelska 15B, Warszawa, Polska
 C ertyfikat N r: 2 5 8 756-2018-AQ-POL-RvA Data pierws zej c ertyfikacji: 0 6 kwietnia 2 012 Ważnoś ć c ertyfikatu: 2 7 maja 2 0 1 9-0 5 kwietnia 2 021 Niniejszym potwierdza się, że system zarządzania
C ertyfikat N r: 2 5 8 756-2018-AQ-POL-RvA Data pierws zej c ertyfikacji: 0 6 kwietnia 2 012 Ważnoś ć c ertyfikatu: 2 7 maja 2 0 1 9-0 5 kwietnia 2 021 Niniejszym potwierdza się, że system zarządzania
typ 3, sporadyczny; Techniki Obrazowe
 Guz neuroendokrynny żołądka typ 3, sporadyczny; Techniki Obrazowe Mariusz I.Furmanek CSK MSWiA i CMKP Warszawa Ocena wyjściowa, metody strukturalne WHO 2 (rak wysoko zróżnicowany); Endoskopia i/lub EUS;
Guz neuroendokrynny żołądka typ 3, sporadyczny; Techniki Obrazowe Mariusz I.Furmanek CSK MSWiA i CMKP Warszawa Ocena wyjściowa, metody strukturalne WHO 2 (rak wysoko zróżnicowany); Endoskopia i/lub EUS;
Spis treści. 1. Rehabilitacja w chirurgii zagadnienia ogólne... 13 Marek Woźniewski, Jerzy Kołodziej, Maciej Mraz
 Spis treści 1. Rehabilitacja w chirurgii zagadnienia ogólne... 13 Marek Woźniewski, Jerzy Kołodziej, Maciej Mraz 1.1. Wstęp.... 13 Marek Woźniewski, Jerzy Kołodziej 1.2. Znaczenie rehabilitacji w chirurgii...
Spis treści 1. Rehabilitacja w chirurgii zagadnienia ogólne... 13 Marek Woźniewski, Jerzy Kołodziej, Maciej Mraz 1.1. Wstęp.... 13 Marek Woźniewski, Jerzy Kołodziej 1.2. Znaczenie rehabilitacji w chirurgii...
Propozycja ujednoliconego programu nauczania onkologii w Polsce. Katedra Onkologii Akademii Medycznej we Wrocławiu
 Propozycja ujednoliconego programu nauczania onkologii w Polsce Katedra Onkologii Akademii Medycznej we Wrocławiu Wytyczne: POLANICA 1998 POZNAŃ 1999 KRAKÓW 2000 Wrocław 2006 Rozporządzenie ministra edukacji
Propozycja ujednoliconego programu nauczania onkologii w Polsce Katedra Onkologii Akademii Medycznej we Wrocławiu Wytyczne: POLANICA 1998 POZNAŃ 1999 KRAKÓW 2000 Wrocław 2006 Rozporządzenie ministra edukacji
GEMCYTABINUM. Załącznik C.28. NAZWA SUBSTANCJI CZYNNEJ ORAZ, JEŻELI DOTYCZY- DROGA PODANIA. Dziennik Urzędowy Ministra Zdrowia 1050 Poz.
 Dziennik Urzędowy Ministra Zdrowia 1050 Poz. 42 Załącznik C.28. GEMCYTABINUM 1 GEMCYTABINUM C11 NOWOTWÓR ZŁOŚLIWY CZĘŚCI NOSOWEJ GARDŁA (NASOPHARYNX) 2 GEMCYTABINUM C11.0 ŚCIANA GÓRNA CZĘŚCI NOSOWEJ GARDŁA
Dziennik Urzędowy Ministra Zdrowia 1050 Poz. 42 Załącznik C.28. GEMCYTABINUM 1 GEMCYTABINUM C11 NOWOTWÓR ZŁOŚLIWY CZĘŚCI NOSOWEJ GARDŁA (NASOPHARYNX) 2 GEMCYTABINUM C11.0 ŚCIANA GÓRNA CZĘŚCI NOSOWEJ GARDŁA
Arteriografia pnia trzewnego i tętnicy krezkowej górnej
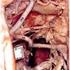 ' Załącznik Nr 1 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 lutego 2016 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny
' Załącznik Nr 1 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 lutego 2016 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny
Nowotwory złośliwe u dzieci w 2005 roku
 Nowotwory złośliwe u dzieci w 2005 roku Urszula Wojciechowska, Joanna Didkowska Zakład Epidemiologii i Prewencji Nowotworów, Centrum Onkologii - Instytut, Warszawa Krajowy Rejestr Nowotworów Niniejsze
Nowotwory złośliwe u dzieci w 2005 roku Urszula Wojciechowska, Joanna Didkowska Zakład Epidemiologii i Prewencji Nowotworów, Centrum Onkologii - Instytut, Warszawa Krajowy Rejestr Nowotworów Niniejsze
Epidemiologia. Czynniki ryzyka. Predyspozycje genetyczne. Polipy gruczołowe. Predyspozycje genetyczne. Rak jelita grubego. Zachorowalność w 2003 roku:
 Epidemiologia Rak jelita Szkolenie dla lekarzy rodzinnych 2007 Igor Madej Oddział Chirurgii Onkologicznej II Dolnośląskiego Centrum Onkologii Katedra Onkologii i Klinika Onkologii Onkologicznej Akademii
Epidemiologia Rak jelita Szkolenie dla lekarzy rodzinnych 2007 Igor Madej Oddział Chirurgii Onkologicznej II Dolnośląskiego Centrum Onkologii Katedra Onkologii i Klinika Onkologii Onkologicznej Akademii
Leczenie nowotworów tarczycy Dr hab. n. med. Sylwia Grodecka-Gazdecka 2007
 Leczenie nowotworów tarczycy Dr hab. n. med. Sylwia Grodecka-Gazdecka 2007 Klasyfikacja guzów tarczycy wg WHO Guzy nabłonkowe 1. Łagodne 2. Złośliwe Gruczolak pęcherzykowy Inne gruczolaki 2.1. Rak pęcherzykowy
Leczenie nowotworów tarczycy Dr hab. n. med. Sylwia Grodecka-Gazdecka 2007 Klasyfikacja guzów tarczycy wg WHO Guzy nabłonkowe 1. Łagodne 2. Złośliwe Gruczolak pęcherzykowy Inne gruczolaki 2.1. Rak pęcherzykowy
Program dotyczy wyłącznie kontynuacji leczenia pacjentów włączonych do programu do dnia 30.03.2008.
 załącznik nr 7 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Program dotyczy wyłącznie kontynuacji leczenia pacjentów włączonych do programu do dnia 30.03.2008. 1. Nazwa programu:
załącznik nr 7 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Program dotyczy wyłącznie kontynuacji leczenia pacjentów włączonych do programu do dnia 30.03.2008. 1. Nazwa programu:
Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~
 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny 1. 2. 3. 4.
Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny 1. 2. 3. 4.
W01 Świadczenie pohospitalizacyjne. W11 Świadczenie specjalistyczne 1-go typu. W12 Świadczenie specjalistyczne 2-go typu
 W01 Świadczenie pohospitalizacyjne zgodnie z definicją świadczenia W11 Świadczenie specjalistyczne 1-go typu zgodnie z definicją świadczenia W12 Świadczenie specjalistyczne 2-go typu konieczne wykazanie
W01 Świadczenie pohospitalizacyjne zgodnie z definicją świadczenia W11 Świadczenie specjalistyczne 1-go typu zgodnie z definicją świadczenia W12 Świadczenie specjalistyczne 2-go typu konieczne wykazanie
Personalizacja leczenia rozsianego raka nerki.
 RAFAŁ STEC Personalizacja leczenia rozsianego raka nerki. Warszawa, 13 października 2018 roku Opis przypadku nr 1. Rozpoznanie Data rozpoznania: 07.11.2007 r. Pacjent: 65 lat, K Dane na temat guza: - Stopień
RAFAŁ STEC Personalizacja leczenia rozsianego raka nerki. Warszawa, 13 października 2018 roku Opis przypadku nr 1. Rozpoznanie Data rozpoznania: 07.11.2007 r. Pacjent: 65 lat, K Dane na temat guza: - Stopień
Założenia i cele. Ogromny postęp, który dokonał się w dziedzinie chirurgii rekonstrukcyjnej w ostatnich dekadach, sprawił, że stało się możliwe
 Założenia i cele. Ogromny postęp, który dokonał się w dziedzinie chirurgii rekonstrukcyjnej w ostatnich dekadach, sprawił, że stało się możliwe zaopatrywanie rozległych ubytków poresekcyjnych praktycznie
Założenia i cele. Ogromny postęp, który dokonał się w dziedzinie chirurgii rekonstrukcyjnej w ostatnich dekadach, sprawił, że stało się możliwe zaopatrywanie rozległych ubytków poresekcyjnych praktycznie
BRACHYTERAPIA RAKA PŁUCA. P o radn ik d la Pacjent ó w
 BRACHYTERAPIA RAKA PŁUCA P o radn ik d la Pacjent ó w INFORMACJE O PUBLIKACJI SPIS TREŚCI 2 3 Opracowanie tekstu dr hab. n. med. Janusz Skowronek Opracowanie graficzne Aleksandra Robaszkiewicz, GoldFish
BRACHYTERAPIA RAKA PŁUCA P o radn ik d la Pacjent ó w INFORMACJE O PUBLIKACJI SPIS TREŚCI 2 3 Opracowanie tekstu dr hab. n. med. Janusz Skowronek Opracowanie graficzne Aleksandra Robaszkiewicz, GoldFish
BRACHYTERAPIA RAKA PŁUCA. P o radn ik d la Pacjent ó w
 BRACHYTERAPIA RAKA PŁUCA P o radn ik d la Pacjent ó w 2 INFORMACJE O PUBLIKACJI Opracowanie tekstu dr hab. n. med. Janusz Skowronek Opracowanie graficzne Aleksandra Robaszkiewicz, GoldFish Studio Konsultacja
BRACHYTERAPIA RAKA PŁUCA P o radn ik d la Pacjent ó w 2 INFORMACJE O PUBLIKACJI Opracowanie tekstu dr hab. n. med. Janusz Skowronek Opracowanie graficzne Aleksandra Robaszkiewicz, GoldFish Studio Konsultacja
Rak piersi. Doniesienia roku Renata Duchnowska Klinika Onkologii Wojskowy Instytut Medyczny w Warszawie
 Rak piersi Doniesienia roku 2014 Renata Duchnowska Klinika Onkologii Wojskowy Instytut Medyczny w Warszawie Miejscowe leczenie Skrócone napromienianie części piersi (accelerated partial breast irradiation;
Rak piersi Doniesienia roku 2014 Renata Duchnowska Klinika Onkologii Wojskowy Instytut Medyczny w Warszawie Miejscowe leczenie Skrócone napromienianie części piersi (accelerated partial breast irradiation;
EPIRUBICINUM. Załącznik C.23. NAZWA SUBSTANCJI CZYNNEJ ORAZ, JEŻELI DOTYCZY- DROGA PODANIA. Dziennik Urzędowy Ministra Zdrowia 1009 Poz.
 Dziennik Urzędowy Ministra Zdrowia 1009 Poz. 66 Załącznik C.23. EPIRUBICINUM 1 EPIRUBICINUM C11 NOWOTWÓR ZŁOŚLIWY CZĘŚCI NOSOWEJ GARDŁA (NASOPHARYNX) 2 EPIRUBICINUM C11.0 ŚCIANA GÓRNA CZĘŚCI NOSOWEJ GARDŁA
Dziennik Urzędowy Ministra Zdrowia 1009 Poz. 66 Załącznik C.23. EPIRUBICINUM 1 EPIRUBICINUM C11 NOWOTWÓR ZŁOŚLIWY CZĘŚCI NOSOWEJ GARDŁA (NASOPHARYNX) 2 EPIRUBICINUM C11.0 ŚCIANA GÓRNA CZĘŚCI NOSOWEJ GARDŁA
OD ROZPOZNANIA DO NAPROMIENIANIA. Edyta Dąbrowska
 OD ROZPOZNANIA DO NAPROMIENIANIA Edyta Dąbrowska METODY LECZENIA NOWOTWORÓW - chirurgia - chemioterapia - radioterapia CEL RADIOTERAPII dostarczenie wysokiej dawki promieniowania do objętości tarczowej
OD ROZPOZNANIA DO NAPROMIENIANIA Edyta Dąbrowska METODY LECZENIA NOWOTWORÓW - chirurgia - chemioterapia - radioterapia CEL RADIOTERAPII dostarczenie wysokiej dawki promieniowania do objętości tarczowej
w Wielkopolskim Centrum Onkologii Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, 10.10.2008 15.11.
 Historia brachyterapii w Wielkopolskim Centrum Onkologii Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, 10.10.2008 15.11.2006 1 Brachyterapia Brachyterapia, curietherapia
Historia brachyterapii w Wielkopolskim Centrum Onkologii Janusz Skowronek Zakład Brachyterapii, Wielkopolskie Centrum Onkologii, Poznań, 10.10.2008 15.11.2006 1 Brachyterapia Brachyterapia, curietherapia
WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI
 WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI Elżbieta Adamkiewicz-Drożyńska Katedra i Klinika Pediatrii, Hematologii i Onkologii Początki choroby nowotworowej u dzieci Kumulacja wielu zmian genetycznych
WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI Elżbieta Adamkiewicz-Drożyńska Katedra i Klinika Pediatrii, Hematologii i Onkologii Początki choroby nowotworowej u dzieci Kumulacja wielu zmian genetycznych
SpiS TreśCi chirurgia narządowa 40. nowotwory głowy i szyi VII
 Spis treści CHIRURGIA NARZĄDOWA... 545 40. Nowotwory głowy i szyi... 547 40.1. Rak części ustnej języka Marcin Kozakiewicz... 547 40.1.1. Epidemiologia... 547 40.1.2. Etiologia i czynniki ryzyka... 547
Spis treści CHIRURGIA NARZĄDOWA... 545 40. Nowotwory głowy i szyi... 547 40.1. Rak części ustnej języka Marcin Kozakiewicz... 547 40.1.1. Epidemiologia... 547 40.1.2. Etiologia i czynniki ryzyka... 547
NARODOWY PROGRAM ZWALCZANIA CHORÓB NOWOTWOROWYCH
 Załącznik nr 1 opis programu MINISTERSTWO ZDROWIA DEPARTAMENT POLITYKI ZDROWOTNEJ Nazwa programu: NARODOWY PROGRAM ZWALCZANIA CHORÓB NOWOTWOROWYCH Nazwa zadania: OGRANICZENIE NIEPEŁNOSPRAWNOŚCI U DZIECI
Załącznik nr 1 opis programu MINISTERSTWO ZDROWIA DEPARTAMENT POLITYKI ZDROWOTNEJ Nazwa programu: NARODOWY PROGRAM ZWALCZANIA CHORÓB NOWOTWOROWYCH Nazwa zadania: OGRANICZENIE NIEPEŁNOSPRAWNOŚCI U DZIECI
Terapeutyczne Programy Zdrowotne 2012 Leczenie glejaków mózgu Załącznik nr 6 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 r.
 Załącznik nr 6 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 r. Nazwa programu: LECZENIE GLEJAKÓW MÓZGU ICD-10 C71 nowotwór złośliwy mózgu Dziedzina medycyny: Onkologia kliniczna,
Załącznik nr 6 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 r. Nazwa programu: LECZENIE GLEJAKÓW MÓZGU ICD-10 C71 nowotwór złośliwy mózgu Dziedzina medycyny: Onkologia kliniczna,
ZBYT PÓŹNE WYKRYWANIE RAKA NERKI ROLA LEKARZA PIERWSZEGO KONTAKTU
 ZBYT PÓŹNE WYKRYWANIE RAKA NERKI ROLA LEKARZA PIERWSZEGO KONTAKTU 14 czerwca 2012 r dr n. med. Piotr Tomczak Klinika Onkologii U.M. Poznań Epidemiologia raka nerki RCC stanowi 2 3% nowotworów złośliwych
ZBYT PÓŹNE WYKRYWANIE RAKA NERKI ROLA LEKARZA PIERWSZEGO KONTAKTU 14 czerwca 2012 r dr n. med. Piotr Tomczak Klinika Onkologii U.M. Poznań Epidemiologia raka nerki RCC stanowi 2 3% nowotworów złośliwych
ASTRO 2018 Brachyterapia. Mateusz Dąbkowski, Warszawa,
 ASTRO 2018 Brachyterapia Mateusz Dąbkowski, Warszawa, 15.06.2018 Poverty, P. Picasso, 1903 The Withworth Gallery, Manchester Plan prezentacji 1. Rak stercza NRG/RTOG0232- jakość życia LDR vs HDR (LDR-like)
ASTRO 2018 Brachyterapia Mateusz Dąbkowski, Warszawa, 15.06.2018 Poverty, P. Picasso, 1903 The Withworth Gallery, Manchester Plan prezentacji 1. Rak stercza NRG/RTOG0232- jakość życia LDR vs HDR (LDR-like)
Rak pęcherza moczowego - chemioterapia jako element leczenia skojarzonego
 Rak pęcherza moczowego - chemioterapia jako element leczenia skojarzonego Elżbieta Senkus-Konefka Klinika Onkologii i Radioterapii Gdański Uniwersytet Medyczny Kliknij ikonę, aby dodać obraz 888 cystektomii
Rak pęcherza moczowego - chemioterapia jako element leczenia skojarzonego Elżbieta Senkus-Konefka Klinika Onkologii i Radioterapii Gdański Uniwersytet Medyczny Kliknij ikonę, aby dodać obraz 888 cystektomii
Kliniczne podstawy fizjoterapii w wybranych nowotworach
 Kliniczne podstawy fizjoterapii w wybranych nowotworach Rak płuca Główna przyczyna zgonów z powodu nowotworów złośliwych Na Dolnym Śląsku zachorowania kobiet 10%, mężczyzn 28% Przeżycia 5-letnie u mężczyzn
Kliniczne podstawy fizjoterapii w wybranych nowotworach Rak płuca Główna przyczyna zgonów z powodu nowotworów złośliwych Na Dolnym Śląsku zachorowania kobiet 10%, mężczyzn 28% Przeżycia 5-letnie u mężczyzn
tel. (012) 424-77 - 65 39 88.012.23 TK miednicy bez i z kontr. wielof. z pojeniem 460,00
 Załącznik 1 Zakład Diagnostyki Obrazowej ul. Kopernika 19: I Pracownia Tomografii Komputerowej, Pracownia Ultrasonografii, Pracownia Mammografii, I Zespół Pracowni RTG ul. Kopernika 17: II Pracownia RTG
Załącznik 1 Zakład Diagnostyki Obrazowej ul. Kopernika 19: I Pracownia Tomografii Komputerowej, Pracownia Ultrasonografii, Pracownia Mammografii, I Zespół Pracowni RTG ul. Kopernika 17: II Pracownia RTG
RADIO TERA PIA. informacje dla lekarzy. Opracowanie: dr hab. n. med. Iwona Gisterek prof. nadzw.
 RADIO TERA PIA RT informacje dla lekarzy Opracowanie: dr hab. n. med. Iwona Gisterek prof. nadzw. Spis treści 4 Radioterapia zasada działania 5 Rodzaje radioterapii 6 Wskazania do radioterapii 7 Przygotowanie
RADIO TERA PIA RT informacje dla lekarzy Opracowanie: dr hab. n. med. Iwona Gisterek prof. nadzw. Spis treści 4 Radioterapia zasada działania 5 Rodzaje radioterapii 6 Wskazania do radioterapii 7 Przygotowanie
