Znaczenie stanów zapalnych błony śluzowej nosa w astmie oskrzelowej
|
|
|
- Robert Olejniczak
- 7 lat temu
- Przeglądów:
Transkrypt
1 Znaczenie stanów zapalnych błony śluzowej nosa w astmie oskrzelowej Importance of allergic rhinitis in a patient with asthma Bolesław Samoliński 1,2, Adam Sybilski 1,3 1Zakład Profilaktyki Zagrożeń Środowiskowych i Alergologii Warszawskiego Uniwersytetu Medycznego, kierownik Zakładu: prof. dr hab. n. med. Bolesław Samoliński 2Zakład Alergologii i Immunologii SPCSK w Warszawie, kierownik Zakładu: prof. dr hab. n. med. Bolesław Samoliński 3Oddział Chorób Dziecięcych i Noworodkowych, Centralny Szpital Kliniczny MSWiA w Warszawie, ordynator Oddziału: dr n. med. Adam Sybilski Post Dermatol Alergol 2010; XXVII, 3: Streszczenie Od wielu lat wiadomo, że zapalenie błony śluzowej nosa istotnie wpływa na przebieg astmy oskrzelowej. Potwierdzają to wyniki wielu badań epidemiologicznych oraz fizjologiczne i patofizjologiczne związki między górnymi a dolnymi drogami oddechowymi. Autorzy potwierdzają istotny wpływ leczenia nieżytów nosa na przebieg astmy oskrzelowej, świadczy to o często występującym, równoległym współistnieniu dwóch chorób. Autorzy niniejszego opracowania prezentują najnowsze doniesienia i obecny stan wiedzy na temat znaczenia stanu zapalnego nosa w astmie oskrzelowej. Słowa kluczowe: atopowy nieżyt nosa, astma, patomechanizm, leczenie. Abstract For a few years, it has been known that rhinitis plays an important role in the outcome of asthma. Numerous epidemiological data confirm that fact. The upper and lower respiratory tract have a similar structure this is a fact supporting the above hypothesis. The treatment of atopic rhinitis is successful in asthma because these two dis - eases frequently coexist. The author presents fresh data and current opinions on the importance of atopic rhinitis and bronchial hypersensitivity. Key words: atopic rhinitis, asthma, pathomechanism, treatment. Wprowadzenie Wpływ zapalenia nabłonka nosa na przebieg astmy oskrzelowej (AO) znajduje uzasadnienie zarówno w fizjologicznych związkach między górnym i dolnym odcinkiem drogi oddechowej, jak i w patomechanizmie reakcji zapalnej. Zjawisko współwystępowania obu schorzeń, doskonale udowodnione epidemiologicznie, nie dotyczy jednak wszystkich rodzajów zapalenia dróg oddechowych. Wzajemne zależności nieżytów nosa (NN) i astmy obserwuje się przede wszystkim, a być może wyłącznie, w procesach chorobowych, u podłoża których stwierdza się generowane przez komórki eozynofilowe odczyny zarówno w podścielisku nabłonka nosa, jak i śluzówki drzewa oskrzelowego. Poniższy przegląd danych z piśmiennictwa poświęconych temu zagadnieniu ma na celu przedstawienie aktualnego stanu wiedzy oraz rozwianie niektórych mitów. Może to pomóc w wytyczeniu prawidłowej drogi postępowania zarówno w profilaktyce rozwoju astmy u chorego, u którego stwierdzono NN, jak i w sytuacji, gdy już współwystępują obie jednostki chorobowe. Adres do korespondencji: Zakład Profilaktyki Zagrożeń Środowiskowych i Alergologii Warszawskiego Uniwersytetu Medycznego, ul. Banacha 1a, Warszawa Postępy Dermatologii i Alergologii XXVII; 2010/3 223
2 Bolesław Samoliński, Adam Sybilski Epidemiologia Dyskusja nad częstością współwystępowania NN i AO ma odzwierciedlenie w wielu publikacjach powstałych od początku lat 80. ubiegłego wieku do dnia dzisiejszego. W badaniach przeprowadzonych przez Evansa w latach za pomocą standaryzowanych kwestionariuszy w grupie 478 chorych wykazały, że rhinitis towarzyszy AO o podłożu alergicznym u 99% dorosłych oraz u 93% młodych osób [1]. Z badań Blaira i Settipane a wynika, że AO występowała u 38% chorych z alergicznym zapaleniem błony śluzowej nosa, podczas gdy w populacji ogólnej częstość występowania astmy wynosiła w owym czasie jedynie 3 5% [2, 3]. Włoskie analizy epidemiologiczne wskazują na współwystępowanie NN i AO na poziomie 60%, przy czym osoby z NN wykazują 8-krotnie większe ryzyko wystąpienia astmy niż osoby bez NN [4]. Z kolei na podstawie badania ISSAC Vitalpur i wsp. wykazali, że NN jest czynnikiem 4-krotnie zwiększającym ryzyko wystąpienia astmy u dzieci, prowadzącym do częstszych hospitalizacji na oddziałach intensywnej opieki medycznej, szczególnie w grupie osób, w której NN nie były leczone [5]. Obserwacja Settipane a i wsp. trwająca 23 lata sugeruje, że w grupie osób z NN późniejszy rozwój astmy jest 3,5-krotnie częstszy w porównaniu z grupą osób, która w dzieciństwie nie miała NN [6]. Analiza oparta na grupie 9522 dzieci z AO wykazała, że współistniejący NN zwiększa o 50% liczbę wizyt w gabinetach lekarskich (p < 0,0001) oraz odpowiada za 3-krotnie częstsze hospitalizacje na oddziałach intensywnej opieki medycznej (p < 0,0001), a także wyższe koszty leczenia, niezależnie od stopnia nasilenia astmy [7]. Kluczowe znaczenie ma publikacja Leynaerta i wsp. [8] oparta na badaniu osób w wieku lata (European Respiratory Health Survey). Na podstawie zbiorczego zestawienia badań przeprowadzonych na początku lat 90. XX w. w grupie liczącej osób z Hiszpanii, Włoch, Francji, Beneluksu, Wielkiej Brytanii, Skandynawii, Australii z Nową Zelandią i Stanów Zjednoczonych stwierdzono, że astma bez współtowarzyszącego NN występuje u 1 6%, a astma z NN u 7,6 22,6% populacji. Nieżyt nosa bez astmy zanotowano u 10,5 36,2% osób badanych, ale wśród astmatyków aż u 50 77,1%. Iloraz szans współwystępowania obu jednostek chorobowych wynosił 7,03 [przedział ufności (confidence interval CI) 6,25 7,9, p < 0,001]. W drugiej edycji badania (koniec lat 90. ubiegłego wieku) astmę bez NN stwierdzono u 2%, a z NN u 13,4% badanej populacji (ponad 6-krotna różnica!). U 71% chorych współwystępowała astma i NN. Nadreaktywność oskrzeli stwierdzono u 9,5% badanych bez NN i 25,3% z NN. Wśród osób z wykluczoną AO ryzyko wystąpienia nadreaktywności oskrzeli stwierdzono u 19,3% osób z NN i 8,3% osób bez NN. Związek między AO i NN był większy w grupie badanych, w której nie stwierdzono nadwrażliwości atopowej. Autorzy wnioskowali, że najistotniejszym czynnikiem ryzyka rozwoju AO jest właśnie NN, szczególnie w grupie wykazującej nadreaktywność oskrzeli. Według badaczy dużo mniejsze znaczenie miały takie czynniki, jak: immunoglobuliny E (IgE), rodzinny wywiad występowania astmy i uczulenia na alergeny. Potwierdzono również mało istotną rolę alergenów pyłków roślin letnich w rozwoju astmy, w przeciwieństwie do alergenów odzwierzęcych i pleśniowych [8]. Również Gautrin i wsp. w prospektywnych 3-letnich obserwacjach dotyczących 769 studentów stwierdzili, że podstawowym czynnikiem predysponującym do rozwoju astmy jest występowanie Rhinoconjunctivitis, szczególnie wśród osób z nadreaktywnością oskrzeli. Atopia nie miała istotnego znaczenia predykcyjnego [9]. Występowanie równoległych zmian zapalnych w dolnych i górnych drogach oddechowych jest przedmiotem wielu doniesień. Stwierdzono, że nadwrażliwość oskrzeli wykazuje odwrotną korelację z eozynofilią nosową i ekspresją międzykomórkowej cząsteczki adhezyjnej 1 (intercellular adhesion molecule-1 ICAM-1) nabłonka nosowego [10]. Fizjologiczne związki między górnymi i dolnymi drogami oddechowymi Nos, dzięki swoim właściwościom, stwarza odpowiednie warunki homeostatyczne dla oskrzeli, kontrolując temperaturę, wilgotność i zanieczyszczenie wdychanego powietrza. Generuje 50% więcej oporów dla przepływu powietrza niż oddychanie ustami u osób zdrowych, co prowadzi do 10 20% większej podaży tlenu i jego wychwytu w płucach. Budowa anatomiczna oraz histologiczna jam nosowych i oskrzeli wskazuje z jednej strony na ich wspólnotę czynnościową, natomiast z drugiej wyznacza różnice implikujące odmienny wpływ substancji czynnych farmakologicznie na nos i oskrzela. W oskrzelach występuje mięśniówka gładka odpowiedzialna za ich skurcz. Nie ma jej w błonie śluzowej nosa. Z kolei w warstwie podśluzowej jam nosowych znajdują się naczynia pojemnościowe, których nie ma w oskrzelach. Zastój krwi w naczyniach pojemnościowych prowadzi do obrzęku błony śluzowej nosa i jego blokady, co determinuje stopień przepływu powietrza. Obserwuje się również fizjologiczne naprzemienne po lewej i prawej stronie zmniejszenie i powiększenie jam nosowych, zwane cyklem nosowym. Zjawisko to nie występuje w oskrzelach, których przekrój jest stały, i zmniejszenie jej jest świadectwem patologii. Obecność receptorów α1 i α2 w nabłonku nosa wpływa w istotny sposób na napięcie i wypełnienie naczyń pojemnościowych. Leki oddziałujące na receptor β praktycznie nie odgrywają roli w leczeniu NN, natomiast mają istotne znaczenie rozkurczowe w terapii astmatycznego skurczu oskrzeli. Nie stwierdza się przy tym istotnych różnic w budowie nabłonka jam nosowych i drzewa oskrzelowego. Błona śluzowa nosa jest bogato unerwiona przez czuciowe włókna nerwu trójdzielnego, których podrażnianie 224 Postępy Dermatologii i Alergologii XXVII; 2010/3
3 Znaczenie stanów zapalnych błony śluzowej nosa w astmie oskrzelowej drogą eferentą jest przekazywane na włókna układu przywspółczulnego i współczulnego. Cholinergiczne włókna przywspółczulnej części nerwu błędnego stanowią ramię zstępujące łuku odruchowego prowadzącego również do skurczowej reakcji oskrzelowej i tym samym do wzrostu oporu oskrzelowego. Kauffman i wsp. wywołali skurcz oskrzeli aplikacją donosową cząsteczek silikonu. Odruch ten znosi resekcja nerwu trójdzielnego oraz ogólnoustrojowe podanie atropiny. Miejscowe znieczulenie błony śluzowej nosa lub blokada cholinergiczna wywołana inhalacją bromku ipratropium znosi wzrost oporu oskrzelowego wywołanego drażnieniem błony śluzowej nosa zimnym powietrzem [11, 12]. Patofizjologiczne związki miedzy górnymi i dolnymi drogami oddechowymi Donosowa aplikacja histaminy powoduje zmniejszenie nasilonej objętości wydechowej 1-sekundowej (forced expiratory flow in first second FEV 1 ), choć nie stwierdza się za pomocą znaczników radioaktywnych jej penetracji do drzewa oskrzelowego [13]. Corren i wsp. natomiast zanotowali pojawienie się nadreaktywności oskrzeli po donosowej próbie alergenowej w sezonowym alergicznym NN z AO. Nie stwierdzili przy tym przedostawania się alergenu do płuc [14]. Downie i wsp. wykazali, że 1/3 chorych z NN bez AO ma cechy nadreaktywności oskrzeli oraz 46,5% osób z NN miało jednocześnie nasilenie objawów nosowych i oskrzelowych [15]. Obrzęk błony śluzowej nosa koreluje z objawami astmy u chorych z AO i NN w porównaniu z grupą kontrolną [16]. Występuje wprost proporcjonalna zależność między nasileniem objawów NN i objawów AO w przebiegu pyłkowicy [17]. Ciprandi i wsp. opisali występowanie ujemnej zależności między eozynofilią nosową i przepływami nosowymi a FEV 1 [18]. Wyniki badania stężenia wydychanego z płuc tlenku azotu (eno), markera procesu zapalnego, wykazały, że stanom zapalnym nabłonka nosa towarzyszą nieme klinicznie odczyny oskrzelowe [15]. Stężenie eno jest większe w alergicznych NN niż niealergicznych NN [19]. W AO stężenie eno jest duże, a w NN małe (p = 0,006). Po prowokacji alergenowej dooskrzelowej u osób z NN bez astmy następuje jednak zwiększenie stężenia eno do wartości prawie równych w czynnej astmie. Zjawisku temu towarzyszy również zmniejszenie wartości parametrów spirometrycznych i wzrost nadreaktywności oskrzeli. Obserwuje się więc uwrażliwienie nabłonka oskrzeli na alergeny również u chorych z czystym alergicznym zapaleniem błony śluzowej nosa bez towarzyszących objawów zapalnych oskrzeli. Odczyn ten ma charakter późny, choć częściowe nasilenie zwiększenia eno w grupie NN jest obserwowane już w 1. godz. [20]. U osób z NN bez AO po prowokacji alergenowej po 6 godz. stwierdza się: nadreaktywność oskrzeli, wzrost eozynofilowego białka kationowego (eosinophil cationic protein ECP), eozynofilii we krwi oraz ECP w plwocinie [21]. Prowokacja alergenowa do oskrzela segmentowego powoduje wystąpienie odczynu zapalnego w obrębie nabłonka nosa [22], podobnie jak prowokacja donosowa powoduje zwiększenie stężenia cząsteczek adhezyjnych w nabłonku nosa i oskrzelach [23]. Obserwuje się więc zarówno reakcję oskrzelową na prowokację donosową, jak i reakcję nosową na prowokację dooskrzelową. Przeniesienie procesu zapalnego z jednej części dróg oddechowych do innej ma jednak charakter późny. Od dawna próbowano wyjaśnić związek przyczynowo- -skutkowy wspólnego zapalenia dróg oddechowych. Dawne teorie dotyczące zespołu zatokowo-oskrzelowego jako przyczynę podają mechaniczne przeniesienie procesów zapalnych, będące skutkiem spływania wydzieliny po tylnej ścianie gardła do drzewa oskrzelowego [24, 25]. Jednak Bardin i wsp. ich nie potwierdzili [26]. Wykorzystując znacznik radioizotopowy aplikowany do zatoki szczękowej podczas punkcji terapeutycznych, w ciągu kolejnych 24 godz. nie zaobserwowali jego obecności w drzewie oskrzelowym. Z kolei badania na zwierzętach, polegające na podaniu królikom do zatoki czynnika C5a układu dopełniacza, wywoływały zwiększoną reaktywność drzewa oskrzelowego na prowokację histaminową. Nadwrażliwość oskrzeli nie występowała jednak po założeniu intubacji blokującej drenaż zapalnej wydzieliny z górnych dróg oddechowych poprzez krtań do oskrzeli, a także po ułożeniu zwierząt w pozycji do góry nogami [27]. Występowanie tych samych mediatorów i komórek zapalnych w obrębie górnych i dolnych dróg oddechowych przemawia za wspólnym mechanizmem procesu zapalnego w astmie i NN. Nieznana była jednak droga jego przenoszenia. Czy mediatory reakcji zapalnych są przenoszone w obrębie dróg oddechowych, czy występują niezależnie? Durham i wsp. na podstawie badań ekspresji RNA dla IgE wykazali, że immunoglobulina ta jest syntetyzowana lokalnie w miejscu próby prowokacyjnej [28]. Efekt ten znoszą miejscowo podawane steroidy. Należy więc sądzić, że decydujące znaczenie w rozwoju zapalenia eozynofilowego mają miejscowe reakcje antygen przeciwciało. Obrzęk oraz nadmierna ilość wydzieliny towarzyszące stanom zapalnym błony śluzowej nosa powodują blokadę przewodów nosowych i zmieniają tor oddechowy na ustny, co prowadzi do bezpośredniej penetracji alergenu do płuc. Dochodzi do alergicznych reakcji zapalnych w obrębie drzewa oskrzelowego. Wdychane przez jamę ustną powietrze nie jest odpowiednio ogrzane, nawilżone, a także zawiera znacznie większe ilości zanieczyszczeń i alergenów. Shturman-Ellstein i wsp. potwierdzają, że ustny tor oddychania powoduje zaostrzenia w przebiegu AO wywoływanej przez wysiłek fizyczny [29]. Także wyniki badań Griffina i wsp. [30] udowadniają, że nosowy tor oddychania łagodzi objawy AO. Inny mechanizm istotnie wpływający na przeniesienie procesów zapalnych wykazano w badaniach Beeha i wsp. Postępy Dermatologii i Alergologii XXVII; 2010/3 225
4 Bolesław Samoliński, Adam Sybilski [31] oraz w eksperymentach na zwierzętach przeprowadzonych przez Dueza i wsp. [32]. Po donosowej próbie prowokacyjnej z alergenem następuje zwiększenie poziomu interleukiny 5 (IL-5) w surowicy. Jej transport do innych narządów, szpiku i krwiobiegu płucnego najprawdopodobniej jest odpowiedzialny za późną fazę reakcji: nacieki eozynofilowe, eozynofilię w plwocinie, wzrost ECP, a co za tym idzie za nadreaktywność oskrzeli i zwiększenie stężenia eno. Model zwierzęcy dodatkowo dostarcza informacji o możliwej drodze limfatycznej rozprzestrzenienia się IL-5, gdyż jej duże wartości obserwowano w piersiowych węzłach chłonnych w ciągu 24 godz. po donosowej próbie prowokacyjnej z alergenem u myszy. Corren i wsp. dowodzą, że ujawnienie cech astmy zależy od stopnia nasilenia procesów zapalnych. Chorzy manifestujący tylko NN mają mniejsze odczyny immunologiczne w wyniku ekspozycji alergenowej niż osoby, które mają równoczesną manifestację kliniczną NN i astmy [33]. Na poziomie molekularnym proces ten jest bardzo złożony i wieloczynnikowy. Wpływ leczenia nieżytów nosa na przebieg astmy W 1984 r. Henriksen i Wenzel zauważyli istotny wpływ glikokortykosteroidów donosowych na przebieg astmy [34]. Po 4 tyg. podawania donosowo beklometazonu nadwrażliwość oskrzeli ustąpiła w znacznym stopniu. Analogiczne obserwacje poczynili Welsh i wsp. podczas leczenia pyłkowicy wywołanej uczuleniem na ambrozję [35]. Aplikowane donosowo glikokortykosteroidy powodowały poprawę przebiegu towarzyszącej łagodnej AO o podłożu alergicznym. W 1992 r. Corren i wsp. stwierdzili, że przedsezonowe leczenie alergicznego zapalenia błony śluzowej nosa donosowym dipropionianem beklometazonu wpływa na zmniejszenie nadreaktywności oskrzeli w szczycie sezonu [36]. Według Watsona, mimo że do płuc przeniknęło niecałe 2% podawanego beklometazonu, nadwrażliwość oskrzeli znacznie się zmniejszyła [37]. Poprawa przebiegu AO i redukcja nadwrażliwości oskrzeli wiążą się więc ze skuteczną terapią nieżytu górnych dróg oddechowych, a nie z bezpośrednim działaniem leku w obrębie drzewa oskrzelowego. Należało jednak odpowiedzieć na pytanie: czy donosowe stosowanie glikokortykosteroidów w AO ma istotne znaczenie dla poprawy jakości monitorowania jej przebiegu? W wielu publikacjach udowodniono ich korzystny wpływ na zapalenie alergiczne nabłonka nosa [38, 39]. Czy to oznacza, że podczas leczenia astmy należy wdrożyć jednoczesne leczenie NN, nawet jeśli nie stwierdza się ich klinicznych objawów? Adams i wsp. na podstawie 3-letniej obserwacji osób z AO wykazali, że niestosowanie glikokortykosteroidów donosowych jest przyczyną zwiększenia częstości hospitalizacji od 30% do 50% (iloraz szans 0,52 0,66). Liczba hospitalizacji znacznie się zmniejsza wraz z liczbą przepisywanych rocznie recept na donosowe glikokortykosteroidy. Ryzyko względne zmniejszyło się do 0,50 przy 3 lub więcej preskrypcjach rocznie [40]. W publikacji zespołu Correna najlepsze wyniki profilaktyki hospitalizacji z powodu astmy z zastosowaniem farmakoprofilaktyki leczenia NN uzyskano, stosując glikokortykosteroidy donosowe odrębnie lub w połączeniu z lekami przeciwhistaminowymi [41]. Efekty terapeutyczne leków przeciwhistaminowych w astmie są bardzo słabe. Niemniej jednak na podstawie wyników badania ETAC można stwierdzić, że mają one pewne zastosowanie w farmakoprofilaktyce AO, gdyż zmniejsza ją prawie o 50% pojawienie się jej jako kolejnego kroku w marszu alergicznym u dzieci cierpiących na atopowe zapalenie skóry [42]. Czy podobne wnioski można wyciąg - nąć na temat roli leków przeciwhistaminowych w leczeniu NN i towarzyszącej AO? Mimo bardzo ważnej roli histaminy w patogenezie skurczu oskrzeli, leki przeciwhistaminowe mają niewielki i jedynie przejściowy wpływ na funkcję dolnego odcinka dróg oddechowych. Grant i wsp. po podaniu cetyryzyny u pacjentów z sezonowym rhinitis allergica i astmą uzyskali jednak wyraźną poprawę w kontroli przebiegu AO [43]. Podobnie Corren i wsp. po zastosowaniu loratadyny łącznie z pseudoefedryną u chorych z sezonowym nieżytem alergicznym błony śluzowej nosa i AO uzyskali zniesienie objawów astmy, poprawę parametrów szczytowego pomiaru wydechu (PEF) i FEV 1 w badaniach spirometrycznych [44]. Mediatorowy mechanizm reakcji zapalnych jest taki sam w obrębie całego układu oddechowego. Ostatecznie pojawiające się objawy kliniczne są jednak różne, co jest skutkiem anatomicznych i histologicznych odmienności obu regionów dróg oddechowych. Pozytywne wyniki obserwuje się po zastosowaniu preparatów cholinergicznych, które w AO odpowiadają głównie za relaksację mięśniówki oskrzeli, natomiast aplikowane miejscowo na błonę śluzową nosa hamują sekrecję gruczołów śluzowych. Grossman zastosował donosowy preparat 0,03% bromku ipratropium u 285 pacjentów z przewlekłym niealergicznym zapaleniem błony śluzowej nosa i wykazał, że jest on szczególnie efektywny w zwalczaniu wodnistego kataru (poprawę stwierdzono u 94% pacjentów) [45]. Zmniejszone zostały dawki pozostałych leków, tzn. leków przeciwhistaminowych, α-mimetyków oraz donosowych glikokortykosteroidów. Nie zaobserwowano poważnych, ogólnoustrojowych działań niepożądanych. Najczęściej występującymi miejscowymi objawami niepożądanymi były suchość błony śluzowej nosa (10%) oraz krwawienia z nosa (4%). Mygind i Borum po przeanalizowaniu wyników 9 badań klinicznych sprawdzających działanie bromku ipratropium w NN zauważyli jednak, że lek ten jest skuteczny w redukcji wodnistej wydzieliny, natomiast nie ma wpływu na redukcję napadów kichania i złagodnienie blokady przewodów nosowych [45 47]. Jedną z najnowszych grup leków przeciwzapalnych są antagoniści leukotrienów. Mechanizm ich działania pole- 226 Postępy Dermatologii i Alergologii XXVII; 2010/3
5 Znaczenie stanów zapalnych błony śluzowej nosa w astmie oskrzelowej ga na hamowaniu syntezy leukotrienów z kwasu arachidonowego lub blokowaniu receptorów dla leukotrienów w tkankach docelowych, np. mięśniówce gładkiej oskrzeli. Leukotrieny są prozapalnymi mediatorami odgrywającymi ważną rolę w patomechanizmie astmatycznego skurczu oskrzeli, wzroście przepuszczalności naczyń oraz hipersekrecji śluzowej wydzieliny w drogach oddechowych. Wyniki wielu badań klinicznych dowodzą, że antyleukotrieny są skuteczne w leczeniu AO. Odpowiadają m.in. za relaksację mięśniówki gładkiej drzewa oskrzelowego [48, 49]. Ulualp i wsp., badając skuteczność leków antyleukotrienowych u chorych z objawami triady aspirynowej, wykazali, że terapia antyleukotrienowa może być pomocna, jeżeli mimo leczenia chirurgicznego zapalenia zatok utrzymują się objawy przewlekłego nieżytu błony śluzowej nosa i zatok przynosowych [50]. Meltzer i wsp. w badaniu w grupie pacjentów z sezonowym alergicznym zapaleniem błony śluzowej nosa i spojówek porównali efekty terapeutyczne zastosowania loratadyny, montelukastu, loratadyny łączonej z montelukastem oraz placebo [51]. Najbardziej skuteczna w zwalczaniu objawów rhino - conjunctivitis okazała się terapia obydwoma preparatami (loratadyna + montelukast). Doskonałe doniesienie autorstwa polskich uczonych Kurowskiego i wsp. dokumentuje farmakoprofilaktyczne znaczenie połączonego stosowania leków antyleukotrienowych i przeciwhistaminowych (montelukastu i cetyryzyny) w przedsezonowym leczeniu pyłkowicy [52]. Według Philipa i wsp. montelukast poprawiał objawy NN w ciągu dnia oraz samopoczucie podczas spoczynku nocnego. Był skuteczny w umiarkowanej astmie z towarzyszącym NN. Poprawiał jakość życia w objawach rhinoconjunctivitis [53]. Istotne dla wskazania roli preparatów antyleukotrienowych w terapii astmy z NN okazało się badanie Compact. Porównano dawkę 1600 mg budezonidu z 800 mg budezonidu wraz z 10 mg montelukastu, uzyskując na podstawie badania PEF porównywalny efekt w obu grupach [54]. Szczegółowa analiza wykazała, że w grupie osób z astmą i towarzyszącym NN istotnie korzystniejszy przebieg kliniczny obserwowano przy jednoczesnym stosowaniu montelukastu z 800 mg budezonidu niż przy stosowaniu samego budezonidu w podwójnej dawce 1600 mg. Co ciekawe, obserwacji tej nie potwierdzono wśród chorych na astmę bez NN. Generalnie więc u osób z astmą i współistniejącym alergicznym NN dodanie montelukastu do budezonidu pozwoliło na zmniejszenie dawki wziewnego glikokortykosteroidu, przynosząc jednocześ - nie lepszy efekt kliniczny w przebiegu astmy i NN [53, 54]. Podobne wyniki uzyskali Busse i wsp., badając podczas pylenia uczulających alergenów pyłkowych skuteczność montelukastu w sezonowym alergicznym NN u chorych z przewlekłą AO [55]. Na podstawie przedstawionego przeglądu piśmiennictwa należy podkreślić istotną rolę leków antyleukotrienowych w leczeniu NN współistniejących z astmą. Metaanaliza przeprowadzanych dotychczas badań klinicznych wykazuje jednak, że największe znaczenie kliniczne w łagodzeniu objawów towarzyszącej astmy u osób z NN ma donosowa aplikacja glikokortykosteroidów [56 58]. Stosowanie donosowych preparatów bromku ipratropium redukuje znacznie wodnistą wydzielinę towarzyszącą przewlekłym, niealergicznym NN, ale pozostaje bez wpływu na przebieg dychawicy oskrzelowej. Wyniki badań klinicznych przeprowadzonych w ostatnich latach dowodzą skuteczności terapii antyleukotrienowej w leczeniu alergicznych sezonowych nieżytów górnych dróg oddechowych oraz przewlekłych zapaleń błony śluzowej nosa, co integruje leczenie astmy z współtowarzyszącymi NN, jednak nie odpowiada na pytanie, czy mechanizm pozytywnego wpływu leków antyleukotrienowych wiąże się z istotnym wpływem na nieżyt górnych dróg oddechowych, dając wtórnie zmniejszenie objawów astmy, czy też zjawiska te są niezależne. Podobne efekty obserwuje się przy zastosowaniu immunoterapii swoistej czy leczeniu anty-ige [58]. Należy sądzić, że jedna droga oddechowa, jeden mechanizm choroby skutkują jednakowym wpływem ogólnoustrojowego preparatu na kontrolę zapalenia na wszystkich piętrach układu oddechowego. Jedno nie pozostawia wątpliwości bardzo ważne jest wczesne, skuteczne leczenie alergicznych NN, gdyż wpływa to na profilaktykę rozwoju nadwrażliwości dolnych dróg oddechowych i AO. W diagnostyce NN wskazane jest więc wczesne rozpoznanie nadreaktywności oskrzeli i monitorowanie jej z uwzględnieniem stanu nabłonka jam nosowych. W przypadku rozpoznania astmy należy koniecznie zwrócić uwagę na stan górnych dróg oddechowych. W razie stwierdzenia stanu zapalnego błony śluzowej nosa zaleca się leczenie przeciwzapalne i odpo wiednie monitorowanie zgodnie z zaleceniami ARIA. Konieczne są dalsze badania w celu wyjaśnienia, czy terapia NN bez astmy, ale z nadreaktywnością oskrzeli jest wskazaniem do profilaktycznego leczenia tej nadreaktywności oraz czy leczenie glikokortykosteroidami NN jest wystarczające do profilaktyki rozwoju astmy. Piśmiennictwo 1. Evans RM, Mullally DI, Wilson RW, et al. National trends in the morbidity and mortality of asthma in the U.S.: prevalence, hospitalization, and death from asthma over two decades Chest 1987; 91: Blair H. Natural history of childhood asthma: 20-year followup. Arch Dis Child 1997; 52: Settipane GA. Allergic rhinitis update. Otolaryngology Head Neck Surg 1986; 94: Bugiani M, Canosso A, Migliore E, et al. Allergic rhinitis and astma comorbidity in a survey of young adults in Italy. Allergy 2005; 60; Vitalpur GV, Moore CM, Mangat RK, et al. Among children rusing the emergency Departament for Acute Asthma Care. Ammergy Clin Immunol Int 2004; 16: Postępy Dermatologii i Alergologii XXVII; 2010/3 227
6 Bolesław Samoliński, Adam Sybilski 6. Settipane RJ, Hagy GW, Settipane GA. Longterm risk factors for developing asthma and allergic rhinitis: a 23-year followup study of college students. Allergy Proc 1994; 15: Thomas M, Sazonov-Kocevar V, Zhang Q, et al. Asthma-related heath care resorce use among asthmatic children with and without concomitant allergic srinitis. Pediatrics 2005; 115: Leynaert B, Neukirch C, Kony S, et al. Association between asthma and rhinitis according to atopic sensitization in a population-based study. J Allergy Clin Immunol 2004; 113: Gautrin D, Ghezzo H, Malo JL. Rhinoconjunctivitis, bronchial responsiveness, and atopy as determinants for incydent nonwork-related asthma symptoms in apprentices expose to high-molecular-weight allergens. Allergy 2003; 58: Sale R, Silvestri M, Battistini E, et al. Nasal inflammation and bronchial reactivity to methacholine in atopic children with respiratory symptoms. Allergy 2003; 58: Kauffman J, Chen J, Wright GW. The effect of trigeminal resection on reflex bronchoconstriction after nasal and nasopharyngeal irritation in man. Am Rev Respiro Dis 1970; 101: Kauffman J, Wright GW. The effect of nasal and nasopharyngeal irritation on airway resistance in man. Am Rev Respir Dis 1969; 100: Yan K, Salome C. The response of the airways to nasal stimulation in asthmatics with rhinitis. Eur J Respir Dis 1983; 64 (Suppl 128): Corren J, Adinoff AD, Irvin CG. Changes in bronchial responsiveness following nasal provocation with allergen. J Allergy Clin Immunol 1992; 89: Downie SR, Andersson M, Rimmer J, et al. Association between nasal and bronchial symptoms in subjects with persistent allergic rhinitis. Allergy 2004; 59: Hellgren J, Toren K, Balder B, et al. Increased nasal mucosal swelling in subjects with asthma. Clin Exp Allergy 2002; 32: Bousquet J, Boushey HA, Busse WW, et al. Characteristics of patients with seasonal allergic rhinitis and concomitant asthma. Clin Exp Allergy 2004; 34: Ciprandi G, Cirillo I, Vizzaccaro A, et al. Airway function and nasal inflammation in seasonal allergic rhinitis and asthma. Clin Exp Allergy 2004; 34: Jouaville LF, Annesi-Maesano I, Nguyen LT, et al. Interrelationships among asthma, atopy, rhinitis and exhaled nitric oxide in a opulation-based sample of children. Clin Exp Allergy 2003; 33: Lopuhaä CE, Koopmans JG, Jansen HM, et al. Similar levels of nitric oxide in non-asthmatic rhinitis and astma after bronchial alergen challenge. Allergy 2003; 58: Alvarez MJ, Olaguibel JM, Garcia BE, et al. Comparison of alergen-indeced changes in bronchial hyperresponsiveness and airway inflammation between mildly allergic asthma patients and allergic rhinitis patients. Allergy 2000; 55: Braunstahl GJ, Overbeek SE, Fokkens WJ, et al. Segmental bronchoprovocation in allergic rhinitis patients affects mast cell and basophil numbers in nasal and bronchial mucosa. Am J Respir Crit Care Med 2001; 164: Braunstahl GJ, Overbeek SE, Kleinjan A, et al. Nasal allergen provocation induces adhesion molecule expression and tissue eosinophilia in upper and lower airways. J Allergy Clin Immunol 2001; 107: Mullen WV, Wyder CT. Experimental lesions of lungs produced by the inhalation of fluid from the nose and throat. Am Rev Tuberc 1920; 4: McLaurin JG. Chest complications of sinus disease. Ann Otol Rhinol Laryngol 1932; 41: Bardin PG, Van Heerden BB, Joubert JR. Absence of pulmonary aspiration of sinus contents in patients with asthma and sinusitis. J Allergy Clin Immunol 1990; 86: Brugman SM, Larsen GL, Henson PM, et al. Increased lower airways responsiveness associated with sinusitis in a rabbit model. Am Rev Respir Dis 1993; 147: Durham SR, Gould HJ, Hamid Q. Local IgE and nasal allergy. Int Archs Appl Allergy Immunol 1997; 113: Shturman-Ellstein R, Zeballos RJ, Buckley JM, Souhrada JF. The benefficial effect of nasal breathing on exercise-induced bronchoconstriction. Am Rev Respir Dis 1978; 118: Griffin MP, McFadden ER, Ingram RH. Airway cooling in asthmatic and nonasthmatic subject during nasal and oral breathing. J Allergy Clin Immunol 1982; 69: Beeh KM, Beier J, Kornmann O, et al. A single nasal alergen challenge increases induced sputum inflammatory markers in non-asthmatic subjects with seasonal allergic rhinitis: correlation with plasma interleukin-5. Clin Exp Allergy 2003; 33: Duez C, Dakhama A, Tomkinson A, et al. Migration and accumulation of eosinophils toward regional lymph nodes after airway alergen challenge. J Allergy Clin Immunol 2004; 114: Corren J, Fish H, Gumarange J. Nasal response to natural cat allergen exposure is significantly greater inpatients with rhinitis and asthma than in patients with rhinitis alone. J Allergy Clin Immunol 2005; 115: Henriksen JW, Wenzel A. Effect of an intranasally administered corticosteroid (budesonide) on nasal obstruction, mouth breathing and asthma. Am Rev Respir Dis 1984; 130: Welsh PW, Stricker EW, Chu-Pin C, et al. Efficacy of beclomethasone nasal solution, flunisolide and cromolyn in relieving symptoms of ragweed allergy. Mayo Clin Proc 1987; 62: Corren J, Adinoff AD, Buchmeier AD, Irvin CG. Nasal beclomethasone prevents the seasonal increase in bronchial responsiveness in patients with allergic rhinitis and asthma. J Allergy Clin Immunol 1992; 90: Watson WT, Becker AB, Simsons FE. Treatment of allergic rhinitis with intranasal corticosteroid in patients with mild asthma: effect on lower airway responsiveness. J Allergy Clin Immunol 1993; 91: Bousguet J, van Cauwenberge P, Khaltaev N, et al. Allergic rhinitis and its impact on ashtma. ARIA workshop report. J Allergy Clin Immunol 2001; 108 (5 Suppl): S Holm AF, Fokkens WJ. Topical corticosteroids in allergic rhinitis; effects on nasal inflammatory cells and nasal mucosa. Clin Exp Allergy 2001; 31: Adams RJ, Fuhlbrigge AL, Finkelstein JA, Weiss ST. Intranasal steroids and the risk of emergency departament visits for asthma. J Allergy Clin Immunol 2002; 109: Corren J, Manning BE, Thompson SF, et al. Rhinitis therapy and the prevention of hospital care for asthma: a case-control study. J Allergy Clin Immunol 2004; 113: Warner JO; ETAC Study Group. Early Treatment of the Atopic Child. A double-blinded, randomized, placebo-controlled trial of cetirizine in preventing the onset of asthma in children with atopic dermatitis: 18 months' treatment and 18 months posttreatment follow-up. J Allergy Clin Immunol 2001; 108: Grant JA, Nicodemus CF, Findlay SR, et al. Cetirizine in patients with seasonal allergic rhinitis and concomitant asthma: prospective, randomized, placebo-controlled trial. J Allergy Clin Immunol 1995; 95: Postępy Dermatologii i Alergologii XXVII; 2010/3
7 Znaczenie stanów zapalnych błony śluzowej nosa w astmie oskrzelowej 44. Corren J, Harris AG, Aaronson D, et al. Efficacy and safety of loratadine plus pseudoephedrine in patients with seasonal allergic rhinitis and mild asthma. J Allergy Clin Immunol 1997; 100: Grossman J, Banov C, Boggs P, et al. Use of ipratropium bromide nasal spray in chronic treatment of nonallergic perennial rhinitis, alone and in combination with other perennial rhinitis medications. J Allergy Clin Immunol 1995; 95: Bronsky EA, Druce H, Findlay SR, et al. A clinical trial of ipratropium bromide nasal spray in patients with perennial nonallergic rhinitis. J Allergy Clin Immunol 1995; 95: Mygind N, Borum P. Anticholinergic treatmen of watery rhinorrhea. Am J Rhinol 1990; 4: Lewis RA, Austen KF, Soberman RJ. Leukotrienes and other products of 5-lipoxygenase pathway bochemistry and relation to pathobiology in human disease. N Engl J Med 1990; 323: Diamant Z, Sampson AP. Anti-leukotrien drugs. In: Anti-inflamatory drugs in asthma. In series: Progress in inflammation research. Parnham JM (ed). Birkhauser-Verlag, Basel 1999; Ulualp SO, Sterman BM, Toohill RJ. Antileukotrien therapy for the relief of sinus symptoms in aspirin triad disease. Ear Nose Throat J 1999; 78: 604-6, 608, Meltzer EO, Malmstrom K, Lu S, et al. Concomitant montelukast and loratadine as treatment for seasonal allergic rhinitis: a randomized, placebo-controlled clinical trial. J Allergy Clin Immunol 2000; 105: Kurowski M, Kuna P, Gorski P. Montelukast plus cetirizine in the prophylactic treatment of seasonal allergic rhinitis: influence on clinical symptoms and nasal allergic inflammation. Allergy 2004; 9: Philip G, Nayak AS, Berger WE, et al. The effect of montelukast on rhinitis symptoms in patients with asthma and seasonal allergic rhinitis. Curr Med Res Opin 2004; 20: Price DB, Hernandez D, Magyar P, et al. Clinical Outcomes with Montelukast as a Partner Agent to Corticosteroid Therapy (COMPACT) International Study Group. Randomised controlled trial of montelukast plus inhaled budesonide versus double dose inhaled budesonide in adult patients with asthma. Thorax 2003; 58: Busse WW, Casale TB, Dykewicz MS, et al. Efficacy of montelukast during the allergy season in patients with chronic asthma and seasonal aeroallergen sensitivity. Ann Allergy Asthma Immunol 2006; 96: Cruz AA. The united airways require an holistic approach to management. Allergy 2005; 60: Dahl R, Nielsen LP, Kips J, et al. Intranasal and inhaled fluticasone propionate for pollen-induced rhinitis and asthma. Allergy 2005; 60: Bousquet J, van Cauwenberge P, AI.. t Khaled N, et al. Pharmacologic and anti-ige treatment of allergic rhinitis ARIA update (in collaboration with GA 2 LEN). Allergy 2006; 61: Postępy Dermatologii i Alergologii XXVII; 2010/3 229
Prof. nadzw. UM dr hab. n. med.
 autor(); Prof. nadzw. UM dr hab. n. med. Bolesław Samoliński Kierownik Zakładu Profilaktyki Zagrożeń Środowiskowych i Alergologii UM w Warszawie Kierownik Zakładu Alergologii i Immunologii Klinicznej SP
autor(); Prof. nadzw. UM dr hab. n. med. Bolesław Samoliński Kierownik Zakładu Profilaktyki Zagrożeń Środowiskowych i Alergologii UM w Warszawie Kierownik Zakładu Alergologii i Immunologii Klinicznej SP
Adam J. Sybilski. Zakład Profilaktyki Zagrożeo Środowiskowych i Alergologii WUM
 Adam J. Sybilski Zakład Profilaktyki Zagrożeo Środowiskowych i Alergologii WUM Typowe objawy astmy Typowe objawy alergicznego nieżytu nosa dusznośd kaszel ściskanie w klatce piersiowej świszczący oddech.
Adam J. Sybilski Zakład Profilaktyki Zagrożeo Środowiskowych i Alergologii WUM Typowe objawy astmy Typowe objawy alergicznego nieżytu nosa dusznośd kaszel ściskanie w klatce piersiowej świszczący oddech.
Astma oskrzelowa. Zapalenie powoduje nadreaktywność oskrzeli ( cecha nabyta ) na różne bodźce.
 Astma oskrzelowa Astma jest przewlekłym procesem zapalnym dróg oddechowych, w którym biorą udział liczne komórki, a przede wszystkim : mastocyty ( komórki tuczne ), eozynofile i limfocyty T. U osób podatnych
Astma oskrzelowa Astma jest przewlekłym procesem zapalnym dróg oddechowych, w którym biorą udział liczne komórki, a przede wszystkim : mastocyty ( komórki tuczne ), eozynofile i limfocyty T. U osób podatnych
Profil alergenowy i charakterystyka kliniczna dorosłych. pacjentów uczulonych na grzyby pleśniowe
 lek. Krzysztof Kołodziejczyk Profil alergenowy i charakterystyka kliniczna dorosłych pacjentów uczulonych na grzyby pleśniowe Rozprawa na stopień doktora nauk medycznych Promotor: dr hab. n. med. Andrzej
lek. Krzysztof Kołodziejczyk Profil alergenowy i charakterystyka kliniczna dorosłych pacjentów uczulonych na grzyby pleśniowe Rozprawa na stopień doktora nauk medycznych Promotor: dr hab. n. med. Andrzej
pteronyssinus i Dermatophagoides farinae (dodatnie testy płatkowe stwierdzono odpowiednio u 59,8% i 57,8% pacjentów) oraz żółtko (52,2%) i białko
 8. Streszczenie Choroby alergiczne są na początku XXI wieku są globalnym problemem zdrowotnym. Atopowe zapalenie skóry (AZS) występuje u 20% dzieci i u ok. 1-3% dorosłych, alergiczny nieżyt nosa dotyczy
8. Streszczenie Choroby alergiczne są na początku XXI wieku są globalnym problemem zdrowotnym. Atopowe zapalenie skóry (AZS) występuje u 20% dzieci i u ok. 1-3% dorosłych, alergiczny nieżyt nosa dotyczy
11. Liebhard J., Małolepszy J., Wojtyniak B. i wsp. Prevalence and risk factors for asthma in Poland: Results from the PMSEAD Study.
 1. Wstęp Alergia uznawana jest za chorobę cywilizacyjną XX wieku. W wielu obserwacjach epidemiologicznych stwierdzono znaczący wzrost częstości występowania alergicznego nieżytu nosa i astmy oskrzelowej
1. Wstęp Alergia uznawana jest za chorobę cywilizacyjną XX wieku. W wielu obserwacjach epidemiologicznych stwierdzono znaczący wzrost częstości występowania alergicznego nieżytu nosa i astmy oskrzelowej
1.1. Słowo wstępne Patofizjologia w aspekcie historycznym Diagnostyka Leczenie... 3
 Spis treści 1. Kamienie milowe postępu wiedzy o patofizjologii i leczeniu astmy w XX wieku 1 1.1. Słowo wstępne......................... 1 1.2. Patofizjologia w aspekcie historycznym............ 1 1.3.
Spis treści 1. Kamienie milowe postępu wiedzy o patofizjologii i leczeniu astmy w XX wieku 1 1.1. Słowo wstępne......................... 1 1.2. Patofizjologia w aspekcie historycznym............ 1 1.3.
Tlenek azotu w powietrzu wydychanym u chorych na alergiczny sezonowy nie yt nosa
 Ziêtkowski Z., Bodzenta- ukaszyk A., Tomasiak M.M. Tlenek azotu (NO) w powietrzu wydychanym u chorych... ARTYKU Y ORYGINALNE93 Alergia Astma Immunologia, 0, 9(), 93-9 Tlenek azotu w powietrzu wydychanym
Ziêtkowski Z., Bodzenta- ukaszyk A., Tomasiak M.M. Tlenek azotu (NO) w powietrzu wydychanym u chorych... ARTYKU Y ORYGINALNE93 Alergia Astma Immunologia, 0, 9(), 93-9 Tlenek azotu w powietrzu wydychanym
Unikatowe rozwiązanie w leczeniu alergicznego nieżytu nosa
 Unikatowe rozwiązanie w leczeniu alergicznego nieżytu nosa Innovative solution for the treatment of alllergic rhinitis dr n. med. Piotr Rapiejko 1 Klinika Otolaryngologii, Wojskowy Instytut Medyczny w
Unikatowe rozwiązanie w leczeniu alergicznego nieżytu nosa Innovative solution for the treatment of alllergic rhinitis dr n. med. Piotr Rapiejko 1 Klinika Otolaryngologii, Wojskowy Instytut Medyczny w
Długotrwałe efekty immunoterapii alergenowej.
 Długotrwałe efekty immunoterapii alergenowej. Prof. dr hab. n. med. Krzysztof Kowal Klinika Alergologii i Chorób Wewnętrznych Zakład Alergologii i Immunologii Doświadczalnej UM Białystok T E R A P I A
Długotrwałe efekty immunoterapii alergenowej. Prof. dr hab. n. med. Krzysztof Kowal Klinika Alergologii i Chorób Wewnętrznych Zakład Alergologii i Immunologii Doświadczalnej UM Białystok T E R A P I A
Astma trudna w leczeniu czy możemy bardziej pomóc choremu? Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi
 Astma trudna w leczeniu czy możemy bardziej pomóc choremu? Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi Astma trudna do leczenia CIĘŻKA UMIARKO WANA ŁAGODNA
Astma trudna w leczeniu czy możemy bardziej pomóc choremu? Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi Astma trudna do leczenia CIĘŻKA UMIARKO WANA ŁAGODNA
Czy to nawracające zakażenia układu oddechowego, czy może nierozpoznana astma oskrzelowa? Zbigniew Doniec
 Czy to nawracające zakażenia układu oddechowego, czy może nierozpoznana astma oskrzelowa? Zbigniew Doniec Klinika Pneumonologii, Instytut Gruźlicy i Chorób Płuc OT w Rabce-Zdroju Epidemiologia Zakażenia
Czy to nawracające zakażenia układu oddechowego, czy może nierozpoznana astma oskrzelowa? Zbigniew Doniec Klinika Pneumonologii, Instytut Gruźlicy i Chorób Płuc OT w Rabce-Zdroju Epidemiologia Zakażenia
Zastosowanie, skuteczność i tolerancja preparatów cetyryzyny w codziennej praktyce klinicznej
 Zastosowanie, skuteczność i tolerancja preparatów cetyryzyny w codziennej praktyce klinicznej The indications, efficacy and tolerance of cetirizine in daily clinical practice Jerzy Chudek Katedra i Zakład
Zastosowanie, skuteczność i tolerancja preparatów cetyryzyny w codziennej praktyce klinicznej The indications, efficacy and tolerance of cetirizine in daily clinical practice Jerzy Chudek Katedra i Zakład
4 NA 5 CHORYCH NA ASTMĘ
 4 NA 5 CHORYCH NA ASTMĘ CIERPI NA PODRAŻNIENIE GÓRNYCH DRÓG ODDECHOWYCH 1,2 3w1 nebulizator Górne drogi Środkowe drogi Dolne drogi A3 COMPLETE UNIKALNY NEBULIZATOR EFEKTYWNE LECZENIE SCHORZEŃ PŁUC I GÓRNYCH
4 NA 5 CHORYCH NA ASTMĘ CIERPI NA PODRAŻNIENIE GÓRNYCH DRÓG ODDECHOWYCH 1,2 3w1 nebulizator Górne drogi Środkowe drogi Dolne drogi A3 COMPLETE UNIKALNY NEBULIZATOR EFEKTYWNE LECZENIE SCHORZEŃ PŁUC I GÓRNYCH
Aleksandra Semik-Orzech
 STĘŻENIE INTERLEUKINY 17 W POPŁUCZYNACH NOSOWYCH I INDUKOWANEJ PLWOCINIE U PACJENTÓW Z ALERGICZNYM NIEŻYTEM NOSA PO PROWOKACJI DONOSOWEJ ALERGENEM Aleksandra Semik-Orzech Wydział Lekarski, Śląska Akademia
STĘŻENIE INTERLEUKINY 17 W POPŁUCZYNACH NOSOWYCH I INDUKOWANEJ PLWOCINIE U PACJENTÓW Z ALERGICZNYM NIEŻYTEM NOSA PO PROWOKACJI DONOSOWEJ ALERGENEM Aleksandra Semik-Orzech Wydział Lekarski, Śląska Akademia
LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45)
 Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
Klinika Chorób Wewnętrznych, Astmy i Alergii Kierownik Kliniki: prof. dr hab. med. P. Kuna 2
 Praca oryginalna Brak korelacji między stężeniem tlenku azotu w powietrzu wydychanym (eno) a klinicznymi wskaźnikami nasilenia choroby i jakością życia w grupie chorych na lekką i umiarkowaną astmę oskrzelową
Praca oryginalna Brak korelacji między stężeniem tlenku azotu w powietrzu wydychanym (eno) a klinicznymi wskaźnikami nasilenia choroby i jakością życia w grupie chorych na lekką i umiarkowaną astmę oskrzelową
Immunoterapia alergenowa u chorych na astm
 Immunoterapia alergenowa u chorych na astm Dr hab. n. med. Krzysztof Kowal Klinika Alergologii i Chorób Wewnętrznych UM Białystok Kierownik Kliniki: Prof dr hab. n. med. Anna Bodzenta-Łukaszyk T E R A
Immunoterapia alergenowa u chorych na astm Dr hab. n. med. Krzysztof Kowal Klinika Alergologii i Chorób Wewnętrznych UM Białystok Kierownik Kliniki: Prof dr hab. n. med. Anna Bodzenta-Łukaszyk T E R A
LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45)
 Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45)
 Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
This copy is for personal use only - distribution prohibited.
 276 równawcza ocena wyników leczenia alergicznych i niealergicznych Comparative assessment of cryosurgical treatment results in allergic and non-allergic rhinitis SUMMARY procedures. - the inferior nasal
276 równawcza ocena wyników leczenia alergicznych i niealergicznych Comparative assessment of cryosurgical treatment results in allergic and non-allergic rhinitis SUMMARY procedures. - the inferior nasal
Proponowany schemat stopniowego leczenia astmy dorosłych (GINA 2016)
 Proponowany schemat stopniowego leczenia astmy dorosłych (GINA 2016) STOPIEŃ 2 STOPIEŃ 3 STOPIEŃ 4 STOPIEŃ 5 STOPIEŃ 1 Niskie dawki ICS Niskie dawki ICS/LABA Średnie lub wysokie dawki ICS/LABA Dodatkowe
Proponowany schemat stopniowego leczenia astmy dorosłych (GINA 2016) STOPIEŃ 2 STOPIEŃ 3 STOPIEŃ 4 STOPIEŃ 5 STOPIEŃ 1 Niskie dawki ICS Niskie dawki ICS/LABA Średnie lub wysokie dawki ICS/LABA Dodatkowe
LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45)
 Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
Załącznik B.44. LECZENIE CIĘŻKIEJ ASTMY ALERGICZNEJ IGE ZALEŻNEJ (ICD-10 J 45.0) ORAZ CIĘŻKIEJ ASTMY EOZYNOFILOWEJ (ICD-10 J 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie ciężkiej
Aerozol pulsujący. Nowa jakość w leczeniu zapalenia zatok. skuteczne, dokładne i bezpieczne leczenie zapalenia zatok
 Nowa jakość w leczeniu zapalenia zatok Aerozol pulsujący skuteczne, dokładne i bezpieczne leczenie zapalenia zatok PARI SINUS Terapia inhalacyjna stosowana w ostrych i przewlekłych chorobach górnych dróg
Nowa jakość w leczeniu zapalenia zatok Aerozol pulsujący skuteczne, dokładne i bezpieczne leczenie zapalenia zatok PARI SINUS Terapia inhalacyjna stosowana w ostrych i przewlekłych chorobach górnych dróg
KOMPLEKSOWA AMBULATORYJNA OPIEKA SPECJALISTYCZNA NAD PACJENTEM Z ALERGIĄ LECZONYM IMMUNOTERAPIĄ
 KOMPLEKSOWA AMBULATORYJNA OPIEKA SPECJALISTYCZNA NAD PACJENTEM Z ALERGIĄ LECZONYM IMMUNOTERAPIĄ Charakterystyka problemu zdrowotnego Alergia uznawana jest za chorobę cywilizacyjną XX wieku. W wielu obserwacjach
KOMPLEKSOWA AMBULATORYJNA OPIEKA SPECJALISTYCZNA NAD PACJENTEM Z ALERGIĄ LECZONYM IMMUNOTERAPIĄ Charakterystyka problemu zdrowotnego Alergia uznawana jest za chorobę cywilizacyjną XX wieku. W wielu obserwacjach
Powiązania patogenetyczne i kliniczne pomiędzy. astmą oskrzelową niealergiczną, a niealergicznymi schorzeniami górnych dróg oddechowych
 Powiązania patogenetyczne i kliniczne pomiędzy astmą oskrzelową niealergiczną, a niealergicznymi schorzeniami górnych dróg oddechowych Prof. dr hab. n. med. Bernard Panaszek Kierownik Katedry i Kliniki
Powiązania patogenetyczne i kliniczne pomiędzy astmą oskrzelową niealergiczną, a niealergicznymi schorzeniami górnych dróg oddechowych Prof. dr hab. n. med. Bernard Panaszek Kierownik Katedry i Kliniki
Aneks II. Wnioski naukowe
 Aneks II Wnioski naukowe 5 Wnioski naukowe Dipropionian beklometazonu (ang. beclometasone dipropionate, BDP) jest lekiem z grupy glikokortykosteroidów i prolekiem dla aktywnego metabolitu 17-monopropionianu
Aneks II Wnioski naukowe 5 Wnioski naukowe Dipropionian beklometazonu (ang. beclometasone dipropionate, BDP) jest lekiem z grupy glikokortykosteroidów i prolekiem dla aktywnego metabolitu 17-monopropionianu
POSTÊPY W CHIRURGII G OWY I SZYI 1/2008 19
 Zalecenia diagnostyczno-terapeutyczne w zakresie rynologii Klasyfikacja zapaleñ zatok przynosowych i zalecenia Europejskiego Towarzystwa Rynologicznego Na stronie internetowej Polskiego Towarzystwa Otorynolaryngologów
Zalecenia diagnostyczno-terapeutyczne w zakresie rynologii Klasyfikacja zapaleñ zatok przynosowych i zalecenia Europejskiego Towarzystwa Rynologicznego Na stronie internetowej Polskiego Towarzystwa Otorynolaryngologów
3 MAJA MIĘDZYNARODOWY DZIEŃ ASTMY I ALERGII
 3 MAJA MIĘDZYNARODOWY DZIEŃ ASTMY I ALERGII Astma jest przewlekłą chorobą zapalną dróg oddechowych, charakteryzującą się nawracającymi atakami duszności, kaszlu i świszczącego oddechu, których częstotliwość
3 MAJA MIĘDZYNARODOWY DZIEŃ ASTMY I ALERGII Astma jest przewlekłą chorobą zapalną dróg oddechowych, charakteryzującą się nawracającymi atakami duszności, kaszlu i świszczącego oddechu, których częstotliwość
Rupatadyna ocena skuteczności w typowej praktyce ambulatoryjnej
 Rupatadyna ocena skuteczności w typowej praktyce ambulatoryjnej Dr n.med. Dorota Brzostek Takeda Polska Sp z o.o. Al. Jerozolimskie 146 A 02-305 Warszawa T E R A P I A P R A C A O R Y G I N A L N A Rupatadine
Rupatadyna ocena skuteczności w typowej praktyce ambulatoryjnej Dr n.med. Dorota Brzostek Takeda Polska Sp z o.o. Al. Jerozolimskie 146 A 02-305 Warszawa T E R A P I A P R A C A O R Y G I N A L N A Rupatadine
Diagnozowanie i leczenie nieżytu nosa (rhinitis): Praktyczne wskazówki
 DONIESIENIE PRASOWE Diagnozowanie i leczenie nieżytu nosa (rhinitis): Praktyczne wskazówki Płynotok nosowy (rhinorhea), zatkany nos, swędzenie i częste kichanie należą do typowych objawów nieżytu nosa.
DONIESIENIE PRASOWE Diagnozowanie i leczenie nieżytu nosa (rhinitis): Praktyczne wskazówki Płynotok nosowy (rhinorhea), zatkany nos, swędzenie i częste kichanie należą do typowych objawów nieżytu nosa.
Stężenie tlenku azotu w powietrzu wydychanym koreluje ze zmianą FEV1 w próbie odwracalności obturacji oskrzeli u dzieci chorych na astmę
 ARTYKUŁY ORYGINALNE 203 Stężenie tlenku azotu w powietrzu wydychanym koreluje ze zmianą FEV1 w próbie odwracalności obturacji oskrzeli u dzieci chorych na astmę Fractional exhaled nitric oxide correlates
ARTYKUŁY ORYGINALNE 203 Stężenie tlenku azotu w powietrzu wydychanym koreluje ze zmianą FEV1 w próbie odwracalności obturacji oskrzeli u dzieci chorych na astmę Fractional exhaled nitric oxide correlates
Najczęstsze choroby błony śluzowej nosa i zatok. Poradnik dla pacjenta Dr Grzegorz Warkowski
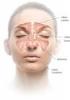 Najczęstsze choroby błony śluzowej nosa i zatok Poradnik dla pacjenta Dr Grzegorz Warkowski 1. Błona śluzowa nosa i zatok. Budowa i znaczenie dla organizmu Bariera przeciw zakażeniom i zanieczyszczeniom
Najczęstsze choroby błony śluzowej nosa i zatok Poradnik dla pacjenta Dr Grzegorz Warkowski 1. Błona śluzowa nosa i zatok. Budowa i znaczenie dla organizmu Bariera przeciw zakażeniom i zanieczyszczeniom
Stosowanie schematów terapeutycznych a jakość życia i stopień kontroli objawów astmy oskrzelowej współwystępującej z alergicznym nieżytem nosa
 Tekst: dr n. med. Mikołaj Dąbrowski, Klinika Chirurgii Kręgosłupa, Ortopedii Onkologicznej i Traumatologii, Ortopedyczno-Rehabilitacyjny Szpital Kliniczny im. Wiktora Degi Uniwersytetu Medycznego im. Karola
Tekst: dr n. med. Mikołaj Dąbrowski, Klinika Chirurgii Kręgosłupa, Ortopedii Onkologicznej i Traumatologii, Ortopedyczno-Rehabilitacyjny Szpital Kliniczny im. Wiktora Degi Uniwersytetu Medycznego im. Karola
Jeden układ dwa pomiary stężenia tlenku azotu w donosowej próbie prowokacyjnej z alergenem
 Obtułowicz A i wsp. Tryptase and histamine in patients with angioedema... 111 Jeden układ dwa pomiary stężenia tlenku azotu w donosowej próbie prowokacyjnej z alergenem A single system: two measurements
Obtułowicz A i wsp. Tryptase and histamine in patients with angioedema... 111 Jeden układ dwa pomiary stężenia tlenku azotu w donosowej próbie prowokacyjnej z alergenem A single system: two measurements
sicam-1 w surowicy chorych na alergiczny nieżyt nosa leczonych feksofenadyną lub flutykazonem
 Praca oryginalna sicam-1 w surowicy chorych na alergiczny nieżyt nosa leczonych feksofenadyną lub flutykazonem Serum sicam-1 in patients suffering from allergic rhinitis treated with fexofenadine or fluticasone
Praca oryginalna sicam-1 w surowicy chorych na alergiczny nieżyt nosa leczonych feksofenadyną lub flutykazonem Serum sicam-1 in patients suffering from allergic rhinitis treated with fexofenadine or fluticasone
Zastosowanie azelastyny w postaci sprayu do nosa poprawia współpracę z chorymi na alergiczny nieżyt nosa
 Zastosowanie azelastyny w postaci sprayu do nosa poprawia współpracę z chorymi na alergiczny nieżyt nosa The use of azelastine nasal spray improves the compliance of patients with allergic rhinitis dr
Zastosowanie azelastyny w postaci sprayu do nosa poprawia współpracę z chorymi na alergiczny nieżyt nosa The use of azelastine nasal spray improves the compliance of patients with allergic rhinitis dr
Waldemar TOMALAK. Zakład Fizjopatologii Układu Oddychania, Instytut Gruźlicy i Chorób Płuc, Oddział w Rabce-Zdroju.
 Waldemar TOMALAK Zakład Fizjopatologii Układu Oddychania, Instytut Gruźlicy i Chorób Płuc, Oddział w Rabce-Zdroju. Technika znana od lat 90tych XX wieku Pomiary szybkie, powtarzalne, możliwe do stosowania
Waldemar TOMALAK Zakład Fizjopatologii Układu Oddychania, Instytut Gruźlicy i Chorób Płuc, Oddział w Rabce-Zdroju. Technika znana od lat 90tych XX wieku Pomiary szybkie, powtarzalne, możliwe do stosowania
Azelastyna w aerozolu do nosa: lek pierwszego wyboru przy alergicznym nieżycie nosa
 KOMUNIKAT PRASOWY Azelastyna w aerozolu do nosa: lek pierwszego wyboru przy alergicznym nieżycie nosa Alergiczny nieŝyt nosa (ANN) jest jednostką chorobową obejmującą ponad 25% populacji. Najczęstsze objawy
KOMUNIKAT PRASOWY Azelastyna w aerozolu do nosa: lek pierwszego wyboru przy alergicznym nieżycie nosa Alergiczny nieŝyt nosa (ANN) jest jednostką chorobową obejmującą ponad 25% populacji. Najczęstsze objawy
Farmakoterapia drugiej linii u dzieci i młodzieży chorych na astmę przewlekłą
 Prof. dr hab. n. med. Anna Jung Klinika Pediatrii i Nefrologii Dziecięcej WIM w Warszawie; kierownik: prof. dr hab. n. med. Anna Jung Farmakoterapia drugiej linii u dzieci i młodzieży chorych na astmę
Prof. dr hab. n. med. Anna Jung Klinika Pediatrii i Nefrologii Dziecięcej WIM w Warszawie; kierownik: prof. dr hab. n. med. Anna Jung Farmakoterapia drugiej linii u dzieci i młodzieży chorych na astmę
Nieżyty nosa, definiowane są jako stany zapalne
 GKS w nieżytach nosa T E R A P I A Glicocorticosteroids in Rhinitis S U M M A R Y The classification of rhinitis arises from different pathomechanizm of mucosal inflammation. Glicocortycosteroids therapy
GKS w nieżytach nosa T E R A P I A Glicocorticosteroids in Rhinitis S U M M A R Y The classification of rhinitis arises from different pathomechanizm of mucosal inflammation. Glicocortycosteroids therapy
8 głównych powodów, dla których warto stosować donosowe glikokortykosteroidy w leczeniu alergicznych nieżytów nosa
 8 głównych powodów, dla których warto stosować donosowe glikokortykosteroidy w leczeniu alergicznych nieżytów nosa 8 main reasons for choosing intranasal corticosteroids in the treatment of allergic rhinitis
8 głównych powodów, dla których warto stosować donosowe glikokortykosteroidy w leczeniu alergicznych nieżytów nosa 8 main reasons for choosing intranasal corticosteroids in the treatment of allergic rhinitis
Znaczenie stanów zapalnych b³ony œluzowej nosa w astmie oskrzelowej. Wspó³istnienie ANN i astmy oskrzelowej
 Samoliñski Alergia Astma B, Sybilski Immunologia AJ. Znaczenie 2007, 12(1): stanów 7-14 zapalnych b³ony œluzowej nosa w astmie oskrzelowej 7 Znaczenie stanów zapalnych b³ony œluzowej nosa w astmie oskrzelowej.
Samoliñski Alergia Astma B, Sybilski Immunologia AJ. Znaczenie 2007, 12(1): stanów 7-14 zapalnych b³ony œluzowej nosa w astmie oskrzelowej 7 Znaczenie stanów zapalnych b³ony œluzowej nosa w astmie oskrzelowej.
Przewlekły alergiczny nieżyt nosa w przebiegu uczulenia na alergeny pyłku traw. Opis przypadku
 Przewlekły alergiczny nieżyt nosa w przebiegu uczulenia na alergeny pyłku traw. Opis przypadku Perennial allergic rhinitis in the course of grass pollen allergy. Case discussion dr n. med. Agnieszka Lipiec
Przewlekły alergiczny nieżyt nosa w przebiegu uczulenia na alergeny pyłku traw. Opis przypadku Perennial allergic rhinitis in the course of grass pollen allergy. Case discussion dr n. med. Agnieszka Lipiec
Podział nieżytów nosa
 Podział nieżytów nosa Dr n. med. Piotr Rapiejko 1,2 Dr n. med. Agnieszka Lipiec 2 Klinika Otolaryngologii Wojskowego Instytutu Medycznego w Warszawie Kierownik Klinik: Prof. dr hab. n. med. Dariusz Jurkiewicz
Podział nieżytów nosa Dr n. med. Piotr Rapiejko 1,2 Dr n. med. Agnieszka Lipiec 2 Klinika Otolaryngologii Wojskowego Instytutu Medycznego w Warszawie Kierownik Klinik: Prof. dr hab. n. med. Dariusz Jurkiewicz
Spis treści. 1. Historia astmy Wacław Droszcz 1. 2. Definicja i podział astmy Wacław Droszcz 37
 Spis treści 1. Historia astmy Wacław Droszcz 1 1.1. Słowo wstępne... 1 1.2. Okres dawny... 1 1.3. Średniowiecze i czasy nowożytne... 2 1.4. Wiek XIX i XX... 4 1.4.1. Obraz kliniczny... 5 1.4.2. Badania
Spis treści 1. Historia astmy Wacław Droszcz 1 1.1. Słowo wstępne... 1 1.2. Okres dawny... 1 1.3. Średniowiecze i czasy nowożytne... 2 1.4. Wiek XIX i XX... 4 1.4.1. Obraz kliniczny... 5 1.4.2. Badania
WELLMUNE. (składnik IMMUNOSTART) BADANIA KLINICZNE
 WELLMUNE (składnik IMMUNOSTART) BADANIA KLINICZNE KLINICZNE #1 Grupa otrzymująca 250mg Beta-Glukanów w formie płynnej Wellmune w stosunku do grupy placebo odznaczała się: 45% mniejszymi objawami zapalenia
WELLMUNE (składnik IMMUNOSTART) BADANIA KLINICZNE KLINICZNE #1 Grupa otrzymująca 250mg Beta-Glukanów w formie płynnej Wellmune w stosunku do grupy placebo odznaczała się: 45% mniejszymi objawami zapalenia
Zależności pomiędzy górnymi i dolnymi drogami oddechowymi w chorobach alergicznych układu oddechowego
 PRACA POGLĄDOWA Aleksandra Semik-Orzech, Szymon Skoczyński, Adam Barczyk, Władysław Pierzchała Katedra i Klinika Pneumonologii Śląskiej Akademii Medycznej w Katowicach Kierownik: prof. dr hab. med. Władysław
PRACA POGLĄDOWA Aleksandra Semik-Orzech, Szymon Skoczyński, Adam Barczyk, Władysław Pierzchała Katedra i Klinika Pneumonologii Śląskiej Akademii Medycznej w Katowicach Kierownik: prof. dr hab. med. Władysław
4. Wyniki streszczenie Komunikat
 4. Wyniki streszczenie Komunikat Aby przygotować powyższe zestawienia objęliśmy programem ponad 22.700 osób w 9 regionach kraju, z czego prawie ¼ przeszła szczegółowe badania lekarskie. Program ten jest
4. Wyniki streszczenie Komunikat Aby przygotować powyższe zestawienia objęliśmy programem ponad 22.700 osób w 9 regionach kraju, z czego prawie ¼ przeszła szczegółowe badania lekarskie. Program ten jest
Opieka po operacjach endoskopowych zatok (FEOZ) z oceną regeneracji błony śluzowej na podstawie badań cytologicznych
 Opieka po operacjach endoskopowych zatok (FEOZ) z oceną regeneracji błony śluzowej na podstawie badań cytologicznych Dr n. med. Jacek Schmidt Oddział Otolaryngologiczny ZOZ MSWiA w Łodzi Operacje endoskopowe
Opieka po operacjach endoskopowych zatok (FEOZ) z oceną regeneracji błony śluzowej na podstawie badań cytologicznych Dr n. med. Jacek Schmidt Oddział Otolaryngologiczny ZOZ MSWiA w Łodzi Operacje endoskopowe
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych Rada Przejrzystości Opinia Rady Przejrzystości nr 38/2012 z dnia 27 marca 2012 r. w sprawie objęcia refundacją budesonidu w produktach leczniczych podawanych w leczeniu
Agencja Oceny Technologii Medycznych Rada Przejrzystości Opinia Rady Przejrzystości nr 38/2012 z dnia 27 marca 2012 r. w sprawie objęcia refundacją budesonidu w produktach leczniczych podawanych w leczeniu
EBM w farmakoterapii
 EBM w farmakoterapii Dr Przemysław Niewiński Katedra i Zakład Farmakologii Klinicznej AM we Wrocławiu Katedra i Zakład Farmakologii Klinicznej AM Wrocław EBM Evidence Based Medicine (EBM) "praktyka medyczna
EBM w farmakoterapii Dr Przemysław Niewiński Katedra i Zakład Farmakologii Klinicznej AM we Wrocławiu Katedra i Zakład Farmakologii Klinicznej AM Wrocław EBM Evidence Based Medicine (EBM) "praktyka medyczna
Prawidłowe zasady podawania leków donosowo
 Prawidłowe zasady podawania leków donosowo WSKAZANIA do podawania leków donosowo 1) ostre infekcyjne zapalenie błony śluzowej nosa 2) alergiczne zapalenie błony śluzowej nosa 3) idiopatyczny nieżyt nosa
Prawidłowe zasady podawania leków donosowo WSKAZANIA do podawania leków donosowo 1) ostre infekcyjne zapalenie błony śluzowej nosa 2) alergiczne zapalenie błony śluzowej nosa 3) idiopatyczny nieżyt nosa
Lek BI w porównaniu z lekiem Humira u pacjentów z umiarkowaną lub ciężką łuszczycą plackowatą
 Lek w porównaniu z lekiem u pacjentów z umiarkowaną lub ciężką łuszczycą plackowatą Jest to podsumowanie badania klinicznego dotyczącego łuszczycy plackowatej. Podsumowanie sporządzono dla ogółu społeczeństwa.
Lek w porównaniu z lekiem u pacjentów z umiarkowaną lub ciężką łuszczycą plackowatą Jest to podsumowanie badania klinicznego dotyczącego łuszczycy plackowatej. Podsumowanie sporządzono dla ogółu społeczeństwa.
Standardy leczenia astmy -czy GINA zgadza się z NFZ?
 Standardy leczenia astmy -czy GINA zgadza się z NFZ? Marta Krawiec Klinika Pneumonologii i Alergologii Wieku Dziecięcego Warszawskiego Uniwersytetu Medycznego Kierownik Kliniki prof. dr hab. n. med. Marek
Standardy leczenia astmy -czy GINA zgadza się z NFZ? Marta Krawiec Klinika Pneumonologii i Alergologii Wieku Dziecięcego Warszawskiego Uniwersytetu Medycznego Kierownik Kliniki prof. dr hab. n. med. Marek
.~~y INSTYTUl MEDYCZNY
 .~~y INSTYTUl MEDYCZNY "'turu~~nętr.mvch, Pneumonologi A~lIllmmuno'ogij Klinicznej ~alnego Szpitala Klinicznego MO~ ~141 Warszawa, ul. Szaserów 128 ~ -.n; 015294487; NIP; 11~ -, -1- Warszawa, 28 grudnia
.~~y INSTYTUl MEDYCZNY "'turu~~nętr.mvch, Pneumonologi A~lIllmmuno'ogij Klinicznej ~alnego Szpitala Klinicznego MO~ ~141 Warszawa, ul. Szaserów 128 ~ -.n; 015294487; NIP; 11~ -, -1- Warszawa, 28 grudnia
Podobieństwa i różnice alergenowej immunoterapii podskórnej i podjęzykowej
 Podobieństwa i różnice alergenowej immunoterapii podskórnej i podjęzykowej Similarities and differences between subcutaneous and sublingual immunotherapy T E R A P I A S U M M A R Y Subcutaneous (SCIT)
Podobieństwa i różnice alergenowej immunoterapii podskórnej i podjęzykowej Similarities and differences between subcutaneous and sublingual immunotherapy T E R A P I A S U M M A R Y Subcutaneous (SCIT)
PROGRAM SZCZEGÓŁOWY Piątek 23 kwietnia 2010 r.
 PROGRAM SZCZEGÓŁOWY Piątek 23 kwietnia 2010 r. Warsztaty Szkoleniowe V 7.15 8.45 Warsztaty spirometryczne Sesja B Sala 3/5 Warsztaty organizowane w ramach grantu naukowo szkoleniowego przyznanego przez
PROGRAM SZCZEGÓŁOWY Piątek 23 kwietnia 2010 r. Warsztaty Szkoleniowe V 7.15 8.45 Warsztaty spirometryczne Sesja B Sala 3/5 Warsztaty organizowane w ramach grantu naukowo szkoleniowego przyznanego przez
Symptomatologia chorób alergicznych u dzieci marsz alergiczny
 PODYPLOMOWA SZKOŁA PEDIATRII / POSTGRADUATE SCHOOL OF PAEDIATRICS 141 Symptomatologia chorób alergicznych u dzieci marsz alergiczny The symptomatology of allergic diseases in children allergic march Grażyna
PODYPLOMOWA SZKOŁA PEDIATRII / POSTGRADUATE SCHOOL OF PAEDIATRICS 141 Symptomatologia chorób alergicznych u dzieci marsz alergiczny The symptomatology of allergic diseases in children allergic march Grażyna
Epidemiologia, immunologia i leczenie alergicznego nieżytu nosa
 Epidemiologia, immunologia i leczenie alergicznego nieżytu nosa Epidemiology, immunology and treatment of allergic rhinitis dr n. med. Robert Kuthan Szpital Kliniczny Dzieciątka Jezus w Warszawie Oddano
Epidemiologia, immunologia i leczenie alergicznego nieżytu nosa Epidemiology, immunology and treatment of allergic rhinitis dr n. med. Robert Kuthan Szpital Kliniczny Dzieciątka Jezus w Warszawie Oddano
Rola alergenów roztoczy kurzu domowego w astmie
 Rola alergenów roztoczy kurzu domowego w astmie Dr hab. n. med. Krzysztof Kowal 1 Dr n. med. Paweł Bernatowicz 2 1 Klinika Alergologii i Chorób Wewnętrznych UM Białystok Kierownik Kliniki: Prof dr hab.
Rola alergenów roztoczy kurzu domowego w astmie Dr hab. n. med. Krzysztof Kowal 1 Dr n. med. Paweł Bernatowicz 2 1 Klinika Alergologii i Chorób Wewnętrznych UM Białystok Kierownik Kliniki: Prof dr hab.
Nadwrażliwość czy alergia na leki?
 Nadwrażliwość czy alergia na leki? Alicja Grzanka Katedra i Oddział Kliniczny Chorób Wewnętrznych, Dermatologii i Alergologii w Zabrzu Śląskiego Uniwersytetu Medycznego w Katowicach Nadwrażliwość czy alergia?
Nadwrażliwość czy alergia na leki? Alicja Grzanka Katedra i Oddział Kliniczny Chorób Wewnętrznych, Dermatologii i Alergologii w Zabrzu Śląskiego Uniwersytetu Medycznego w Katowicach Nadwrażliwość czy alergia?
Zbigniew Doniec. Ocena skuteczności i tolerancji leczenia salmeterolem w przewlekłej obturacyjnej chorobie płuc i astmie oskrzelowej
 Zbigniew Doniec Ocena skuteczności i tolerancji leczenia salmeterolem w przewlekłej obturacyjnej chorobie płuc i astmie oskrzelowej Klinika Pneumonologii Instytut Gruźlicy i Chorób Płuc, Oddział Terenowy
Zbigniew Doniec Ocena skuteczności i tolerancji leczenia salmeterolem w przewlekłej obturacyjnej chorobie płuc i astmie oskrzelowej Klinika Pneumonologii Instytut Gruźlicy i Chorób Płuc, Oddział Terenowy
Alergiczne choroby oczu
 Alergiczne choroby oczu Podział alergicznych chorób oczu wg obrazu klinicznego Do alergicznych chorób oczu zaliczamy obecnie następujące jednostki chorobowe (podział zaproponowany przez polskich autorów)*:
Alergiczne choroby oczu Podział alergicznych chorób oczu wg obrazu klinicznego Do alergicznych chorób oczu zaliczamy obecnie następujące jednostki chorobowe (podział zaproponowany przez polskich autorów)*:
12 SQ-HDM Grupa farmakoterapeutyczna: Wyciągi alergenowe, kurz domowy; Kod ATC: V01AA03
 SUBSTANCJA CZYNNA (INN) GRUPA FARMAKOTERAPEUTYCZNA (KOD ATC) PODMIOT ODPOWIEDZIALNY NAZWA HANDLOWA PRODUKTU LECZNICZEGO, KTÓREGO DOTYCZY PLAN ZARZĄDZANIA RYZYKIEM 12 SQ-HDM Grupa farmakoterapeutyczna:
SUBSTANCJA CZYNNA (INN) GRUPA FARMAKOTERAPEUTYCZNA (KOD ATC) PODMIOT ODPOWIEDZIALNY NAZWA HANDLOWA PRODUKTU LECZNICZEGO, KTÓREGO DOTYCZY PLAN ZARZĄDZANIA RYZYKIEM 12 SQ-HDM Grupa farmakoterapeutyczna:
Alergiczny nieżyt nosa i astma oskrzelowa koncepcja ARIA jako wyzwanie dla lekarza
 STANOWISKA I ZALECENIA 7 Alergiczny nieżyt nosa i astma oskrzelowa koncepcja ARIA jako wyzwanie dla lekarza Allergic Rhinitis and Asthma ARIA concept as a challenge for a practitioner ANNA LEWANDOWSKA-POLAK
STANOWISKA I ZALECENIA 7 Alergiczny nieżyt nosa i astma oskrzelowa koncepcja ARIA jako wyzwanie dla lekarza Allergic Rhinitis and Asthma ARIA concept as a challenge for a practitioner ANNA LEWANDOWSKA-POLAK
skurczu oskrzeli, ma duże znaczenie w praktyce klinicznej. Spośród dostępnych glikokortykosteroidów wziewnych stosowanych w leczeniu astmy
 VII. STRESZCZENIE Astma oskrzelowa jest heterogenną chorobą cechującą się przewlekłym zapaleniem dróg oddechowych. Charakteryzuje się występowaniem takich objawów jak duszność, świszczący oddech, uczucie
VII. STRESZCZENIE Astma oskrzelowa jest heterogenną chorobą cechującą się przewlekłym zapaleniem dróg oddechowych. Charakteryzuje się występowaniem takich objawów jak duszność, świszczący oddech, uczucie
Ocena wczesnej skuteczności immunoterapii alergenowej u dzieci chorych na astmę uczulonych na roztocze kurzu domowego
 ARTYKUŁY ORYGINALNE 27 Ocena wczesnej skuteczności immunoterapii alergenowej u dzieci chorych na astmę uczulonych na roztocze kurzu domowego Early effectiveness of allergen immunotherapy in children with
ARTYKUŁY ORYGINALNE 27 Ocena wczesnej skuteczności immunoterapii alergenowej u dzieci chorych na astmę uczulonych na roztocze kurzu domowego Early effectiveness of allergen immunotherapy in children with
Rola cytokin z rodziny interleukiny 17 w rozwoju alergicznej reakcji zapalnej w układzie oddechowym
 Praca poglądowa Rola cytokin z rodziny interleukiny 17 w rozwoju alergicznej reakcji zapalnej w układzie oddechowym The role of interleukin 17 cytokine family in inducing allergic inflammation in the pulmonary
Praca poglądowa Rola cytokin z rodziny interleukiny 17 w rozwoju alergicznej reakcji zapalnej w układzie oddechowym The role of interleukin 17 cytokine family in inducing allergic inflammation in the pulmonary
Terapeutyczne możliwości i efekty kliniczne modulacji stężenia przeciwciał klasy IgE w chorobach alergicznych
 Praca poglądowa Terapeutyczne możliwości i efekty kliniczne modulacji stężenia przeciwciał klasy IgE w chorobach alergicznych Therapeutic possibilities and clinical effects of IgE level modulation in allergic
Praca poglądowa Terapeutyczne możliwości i efekty kliniczne modulacji stężenia przeciwciał klasy IgE w chorobach alergicznych Therapeutic possibilities and clinical effects of IgE level modulation in allergic
ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 439 SECTIO D 2005
 ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 439 SECTIO D 2005 Klinika Otolaryngologii, Wojskowy Instytut Medyczny w Warszawie 1 Department of Otolaryngology, Military
ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 439 SECTIO D 2005 Klinika Otolaryngologii, Wojskowy Instytut Medyczny w Warszawie 1 Department of Otolaryngology, Military
Alergia a przeziębienie różnice i zasady postępowania.
 Alergia a przeziębienie różnice i zasady postępowania. Dr n. farm. Małgorzata Wrzosek Sponsorem programu jest producent leku nasic Alergia Przeziębienie Rozwój stanu zapalnego Objawy z górnych dróg oddechowych
Alergia a przeziębienie różnice i zasady postępowania. Dr n. farm. Małgorzata Wrzosek Sponsorem programu jest producent leku nasic Alergia Przeziębienie Rozwój stanu zapalnego Objawy z górnych dróg oddechowych
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 13/2012 z dnia 26 marca 2012 r w zakresie zasadności zakwalifikowania leków Clatra (bilastinum) 20 mg, tabletki,
Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 13/2012 z dnia 26 marca 2012 r w zakresie zasadności zakwalifikowania leków Clatra (bilastinum) 20 mg, tabletki,
Postępowanie w astmie oskrzelowej - współczesność i perspektywy
 Problemy kliniczne w alergii i astmie 13 Prof. zw. dr hab. med. Marek L. Kowalski Lek. med. Barbara Bieńkiewicz Katedra i Zakład Immunologii Klinicznej, Ośrodek Diagnostyki i Leczenia Astmy i Alergii Uniwersytetu
Problemy kliniczne w alergii i astmie 13 Prof. zw. dr hab. med. Marek L. Kowalski Lek. med. Barbara Bieńkiewicz Katedra i Zakład Immunologii Klinicznej, Ośrodek Diagnostyki i Leczenia Astmy i Alergii Uniwersytetu
Obturacyjne choroby płuc - POCHP
 Obturacyjne choroby płuc - POCHP POCHP to zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe. Ograniczenie to wynika
Obturacyjne choroby płuc - POCHP POCHP to zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe. Ograniczenie to wynika
Leki przeciwleukotrienowe w leczeniu obturacyjnych chorób płuc i nieżytu nosa
 PRACA ORYGINALNA EDUKACJA Lucyna Mastalerz, Aleksander Kania Klinika Pulmonologii II Katedry Chorób Wewnętrznych Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie Kierownik Katedry: prof. dr hab.
PRACA ORYGINALNA EDUKACJA Lucyna Mastalerz, Aleksander Kania Klinika Pulmonologii II Katedry Chorób Wewnętrznych Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie Kierownik Katedry: prof. dr hab.
Wst p Jerzy Kruszewski... 15 PiÊmiennictwo... 18. Rozdzia 1. Immunologiczne podstawy patogenezy chorób alergicznych Krzysztof Zeman...
 Spis treêci Wst p Jerzy Kruszewski....................... 15 PiÊmiennictwo........................... 18 Rozdzia 1. Immunologiczne podstawy patogenezy chorób alergicznych Krzysztof Zeman.....................
Spis treêci Wst p Jerzy Kruszewski....................... 15 PiÊmiennictwo........................... 18 Rozdzia 1. Immunologiczne podstawy patogenezy chorób alergicznych Krzysztof Zeman.....................
Kliniczne znaczenie pomiarów stężenia tlenku azotu w powietrzu wydychanym w chorobach układu oddechowego
 SZKOLENIE PODYPLOMOWE 215 Kliniczne znaczenie pomiarów stężenia tlenku azotu w powietrzu wydychanym w chorobach układu oddechowego Exhaled nitric oxide measurements in the diagnosis of respiratory diseases
SZKOLENIE PODYPLOMOWE 215 Kliniczne znaczenie pomiarów stężenia tlenku azotu w powietrzu wydychanym w chorobach układu oddechowego Exhaled nitric oxide measurements in the diagnosis of respiratory diseases
ALERGIA kwartalnik dla lekarzy Tlenek azotu w powietrzu wydychanym praktyczne zasady wykonywania oraz interpretacji wyników
 autor(); Dr hab. n. med. Ziemowit Ziętkowski 1, mgr Elżbieta Ziętkowska 2,3, Prof. dr hab. n. med. Anna Bodzenta-Łukaszyk 1 1 Klinika Alergologii i Chorób Wewnętrznych U Kierownik Kliniki: Prof. dr hab.
autor(); Dr hab. n. med. Ziemowit Ziętkowski 1, mgr Elżbieta Ziętkowska 2,3, Prof. dr hab. n. med. Anna Bodzenta-Łukaszyk 1 1 Klinika Alergologii i Chorób Wewnętrznych U Kierownik Kliniki: Prof. dr hab.
ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 328 SECTIO D 2005
 ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 328 SECTIO D 2005 1 Poradnia Alergologiczna NZOZ Euromedica The Allergology Outpatient Department Euromedica, Grudziadz,
ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 328 SECTIO D 2005 1 Poradnia Alergologiczna NZOZ Euromedica The Allergology Outpatient Department Euromedica, Grudziadz,
Odrębności kliniczne i terapeutyczne alergicznego nieżytu nosa u dzieci
 Problemy kliniczne w alergii i astmie 19 Dr hab. n. med. Andrzej Emeryk 1 Dr med. Małgorzata Bartkowiak-Emeryk 2 1 Klinika Chorób Płuc i Reumatologii Akademii Medycznej w Lublinie 2 Zakład Immunologii
Problemy kliniczne w alergii i astmie 19 Dr hab. n. med. Andrzej Emeryk 1 Dr med. Małgorzata Bartkowiak-Emeryk 2 1 Klinika Chorób Płuc i Reumatologii Akademii Medycznej w Lublinie 2 Zakład Immunologii
Astma u dzieci zalecenia Światowej Inicjatywy Zwalczania Astmy (GINA) 2006
 Astma u dzieci zalecenia Światowej Inicjatywy Zwalczania Astmy (GINA) 2006 Asthma in children and Global Initiative for Asthma (GINA) 2006 guidelines Andrzej Bant S t r e s z c z e n i e Astma oskrzelowa
Astma u dzieci zalecenia Światowej Inicjatywy Zwalczania Astmy (GINA) 2006 Asthma in children and Global Initiative for Asthma (GINA) 2006 guidelines Andrzej Bant S t r e s z c z e n i e Astma oskrzelowa
Astma i POChP. Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi
 Astma i POChP Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi Epidemia alergii i astmy Devereux G. 2006. Nature Rev Immunol 6;869-874. Epidemiologia astmy i chorób
Astma i POChP Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi Epidemia alergii i astmy Devereux G. 2006. Nature Rev Immunol 6;869-874. Epidemiologia astmy i chorób
Roztocze spiżarniane jako czynnik etiologiczny przewlekłego alergicznego nieżytu nosa
 Artykuł oryginalny/original paper Roztocze spiżarniane jako czynnik etiologiczny przewlekłego alergicznego nieżytu nosa Storage mite sensitivity in patients suffering from perennial rhinitis Damian Tworek
Artykuł oryginalny/original paper Roztocze spiżarniane jako czynnik etiologiczny przewlekłego alergicznego nieżytu nosa Storage mite sensitivity in patients suffering from perennial rhinitis Damian Tworek
VENTODISK. salbutamol
 salbutamol VENTODISK zawiera mieszaninę mikrocząsteczek SALBUTAMOLU (w postaci siarczanu) które podczas inhalacji przenikają głęboko do drzewa oskrzelowego i większych cząsteczek laktozy, pozostających
salbutamol VENTODISK zawiera mieszaninę mikrocząsteczek SALBUTAMOLU (w postaci siarczanu) które podczas inhalacji przenikają głęboko do drzewa oskrzelowego i większych cząsteczek laktozy, pozostających
ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 329 SECTIO D 2005
 ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 329 SECTIO D 2005 1 Poradnia Alergologiczna NZOZ Euromedica The Allergology Outpatient Department Euromedica, Grudziadz,
ANNALES UNIVERSITATIS MARIAE CURIE-SKŁODOWSKA LUBLIN - POLONIA VOL.LX, SUPPL. XVI, 329 SECTIO D 2005 1 Poradnia Alergologiczna NZOZ Euromedica The Allergology Outpatient Department Euromedica, Grudziadz,
Ulotka dołączona do opakowania: informacja dla użytkownika. Mucofluid, 50 mg/ml, aerozol do nosa, roztwór. Mesnum
 Ulotka dołączona do opakowania: informacja dla użytkownika Mucofluid, 50 mg/ml, aerozol do nosa, roztwór Mesnum Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem leku, ponieważ zawiera ona
Ulotka dołączona do opakowania: informacja dla użytkownika Mucofluid, 50 mg/ml, aerozol do nosa, roztwór Mesnum Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem leku, ponieważ zawiera ona
Zanieczyszczenia powietrza a obturacyjne choroby płuc
 Zanieczyszczenia powietrza a obturacyjne choroby płuc Dr med. Piotr Dąbrowiecki Wojskowy Instytut Medyczny Polska Federacja Stowarzyszeń Chorych na Astmę Alergię i POCHP Obturacyjne choroby płuc - ASTMA
Zanieczyszczenia powietrza a obturacyjne choroby płuc Dr med. Piotr Dąbrowiecki Wojskowy Instytut Medyczny Polska Federacja Stowarzyszeń Chorych na Astmę Alergię i POCHP Obturacyjne choroby płuc - ASTMA
Rozpoznanie i leczenie alergicznego nieżytu nosa Allergic rhinitis diagnosis and treatment
 Anna Grad, Ludmiła Bartoszewicz, Bolesław Kalicki, Anna Jung Pediatr Med Rodz 2009, 5 (3), p. 199-203 Pierwotnie w: Pediatr Med Rodz 2008, 4 (3), p. 154-158 Received: 03.10.2008 Accepted: 09.10.2008 Published:
Anna Grad, Ludmiła Bartoszewicz, Bolesław Kalicki, Anna Jung Pediatr Med Rodz 2009, 5 (3), p. 199-203 Pierwotnie w: Pediatr Med Rodz 2008, 4 (3), p. 154-158 Received: 03.10.2008 Accepted: 09.10.2008 Published:
Alergia 2008 badanie obserwacyjne 977 chorych
 Alergia 2008 badanie obserwacyjne 977 chorych Allergy 2008 observational study of 977 patients Dr n. med. Piotr Rapiejko 1, dr n. med. Agnieszka Lipiec 2, dr hab. n. med. Beata Zielnik-Jurkiewicz 3 1.
Alergia 2008 badanie obserwacyjne 977 chorych Allergy 2008 observational study of 977 patients Dr n. med. Piotr Rapiejko 1, dr n. med. Agnieszka Lipiec 2, dr hab. n. med. Beata Zielnik-Jurkiewicz 3 1.
Przewodnik postępowania ambulatoryjnego w przewlekłej obturacyjnej chorobie płuc (POChP)
 Przewodnik postępowania ambulatoryjnego w przewlekłej obturacyjnej chorobie płuc (POChP) Na podstawie Światowej strategii rozpoznawania, leczenia i prewencji przewlekłej obturacyjnej choroby płuc GLOBAL
Przewodnik postępowania ambulatoryjnego w przewlekłej obturacyjnej chorobie płuc (POChP) Na podstawie Światowej strategii rozpoznawania, leczenia i prewencji przewlekłej obturacyjnej choroby płuc GLOBAL
Losy pacjentów po wypisie z OIT Piotr Knapik
 Losy pacjentów po wypisie z OIT Piotr Knapik Oddział Kliniczny Kardioanestezji i Intensywnej Terapii Śląskie Centrum Chorób Serca w Zabrzu Jaki sens ma to co robimy? Warto wiedzieć co się dzieje z naszymi
Losy pacjentów po wypisie z OIT Piotr Knapik Oddział Kliniczny Kardioanestezji i Intensywnej Terapii Śląskie Centrum Chorób Serca w Zabrzu Jaki sens ma to co robimy? Warto wiedzieć co się dzieje z naszymi
Jesteśmy tym czym oddychamy?
 Jesteśmy tym czym oddychamy? Jak działają płuca Najczęstsze choroby płuc Dr med. Piotr Dąbrowiecki Wojskowy Instytut Medyczny Polska Federacja Stowarzyszeń Chorych na Astmę Alergię i POCHP ANATOMIA UKŁADU
Jesteśmy tym czym oddychamy? Jak działają płuca Najczęstsze choroby płuc Dr med. Piotr Dąbrowiecki Wojskowy Instytut Medyczny Polska Federacja Stowarzyszeń Chorych na Astmę Alergię i POCHP ANATOMIA UKŁADU
Nowy trend w terapii astmy doraźne leczenie przeciwzapalne. Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi
 Nowy trend w terapii astmy doraźne leczenie przeciwzapalne Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi GINA 2017 STEP 5 STEP 4 PREFERRED CONTROLLER CHOICE
Nowy trend w terapii astmy doraźne leczenie przeciwzapalne Maciej Kupczyk Klinika Chorób Wewnętrznych, Astmy i Alergii, Uniwersytet Medyczny w Łodzi GINA 2017 STEP 5 STEP 4 PREFERRED CONTROLLER CHOICE
Alergia. Ciesz się pełnią życia z Systemem oczyszczania powietrza Atmosphere Sky!
 Alergia Ciesz się pełnią życia z Systemem oczyszczania powietrza Atmosphere Sky! 01 Wprowadzenie Alergie są często występującym schorzeniem, a liczba dotkniętych nimi osób rośnie z każdym rokiem. Ponad
Alergia Ciesz się pełnią życia z Systemem oczyszczania powietrza Atmosphere Sky! 01 Wprowadzenie Alergie są często występującym schorzeniem, a liczba dotkniętych nimi osób rośnie z każdym rokiem. Ponad
Raport końcowy z badania dotyczącego obserwacji zależności nasilenia objawów alergicznego nieżytu nosa od współwystępowania innych chorób o podłożu
 Raport końcowy z badania dotyczącego obserwacji zależności nasilenia objawów alergicznego nieżytu nosa od współwystępowania innych chorób o podłożu alergicznym Celem badania była obserwacja zależności
Raport końcowy z badania dotyczącego obserwacji zależności nasilenia objawów alergicznego nieżytu nosa od współwystępowania innych chorób o podłożu alergicznym Celem badania była obserwacja zależności
ALERGIA kwartalnik dla lekarzy Wpływ hipertonicznego roztworu wody morskiej na upośledzenie drożności nosa
 autor(); Dr n. med. Piotr Rapiejko, Prof. dr hab. n. med. Dariusz Jurkiewicz Klinika Otolaryngologii, WIM w Warszawie Kierownik Kliniki: Prof. dr hab. n. med. Dariusz Jurkiewicz keywords (); TERAPIA PRACA
autor(); Dr n. med. Piotr Rapiejko, Prof. dr hab. n. med. Dariusz Jurkiewicz Klinika Otolaryngologii, WIM w Warszawie Kierownik Kliniki: Prof. dr hab. n. med. Dariusz Jurkiewicz keywords (); TERAPIA PRACA
Praktyczne wytyczne postępowania w alergicznym nieżycie nosa
 nowości w praktyce 9 dr n. med. Adam J. Sybilski Zakład Profilaktyki Zagrożeń Środowiskowych i Alergologii, Warszawski Uniwersytet Medyczny Oddział Chorób Dziecięcych i Noworodkowych z Centrum Alergologii
nowości w praktyce 9 dr n. med. Adam J. Sybilski Zakład Profilaktyki Zagrożeń Środowiskowych i Alergologii, Warszawski Uniwersytet Medyczny Oddział Chorób Dziecięcych i Noworodkowych z Centrum Alergologii
Przewlekła obturacyjna choroba płuc. II Katedra Kardiologii
 Przewlekła obturacyjna choroba płuc II Katedra Kardiologii Definicja Zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe.
Przewlekła obturacyjna choroba płuc II Katedra Kardiologii Definicja Zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe.
