Wewnątrzmaciczne ograniczenie wzrastania płodu
|
|
|
- Aleksander Klimek
- 6 lat temu
- Przeglądów:
Transkrypt
1 PRACA POGLĄDOWA Ginekologia i Perinatologia Praktyczna 2018 tom 3, nr 3, strony Copyright 2018 Via Medica ISSN Wewnątrzmaciczne ograniczenie wzrastania płodu Intrauterine growth restriction Agata Karowicz-Bilińska I Katedra Ginekologii i Położnictwa Uniwersytetu Medycznego w Łodzi, Klinika Patologii Ciąży, Łódź, Polska Streszczenie Hipotrofia wewnątrzmaciczna (FGR, IUGR) według definicji przyjętej przez WHO jest powikłaniem ciąży polegającym na urodzeniu płodu o masie znajdującej się poniżej 10. centyla. Czynniki ryzyka wystąpienia IUGR można podzielić na matczyne, płodowe i związane z łożyskiem. Wśród nich wymienia się obecność nieprawidłowych stężeń markerów biochemicznych białka PAPPA, łożyskowego czynnika wzrostu PIGF oraz rozpuszczalnego receptora VEGF sflt-1. Hipotrofii wewnątrzmacicznej towarzyszą również efekty odległe, takie jak: niedobór masy ciała i mały wzrost, zaburzenia odporności, zaburzenia neuropsychiatryczne, zespół metaboliczny, dna moczanowa. Badanie ultrasonograficzne jest najbardziej precyzyjną metodą diagnostyki IUGR. Hipotrofia wewnątrzmaciczna dzieli się na postać wczesną i późną, a według dawnej klasyfikacji na symetryczną, asymetryczną, mieszaną i konstytucjonalną. Stopień nasilenia ocenia się według uzyskanego centyla. Leczenie w większości przypadków jest mało efektywne. Postępowanie jest uzależnione od czasu trwania ciąży oraz wyników monitorowania stanu wewnątrzmacicznego płodu. Wnioski: IUGR jest trudna do skutecznego leczenia ze względu na wieloprzyczynowość i brak jednej skutecznej metody terapeutycznej. Nie mija w momencie urodzenia i powoduje odlegle skutki zdrowotne. Przedwczesne zakończenie ciąży jest zalecane w przypadku nieprawidłowych wyników badań monitorujących stan płodu. Konieczne jest zapobieganie hipotrofii w grupach ryzyka. Słowa kluczowe: IUGR, FGR, diagnostyka, leczenie, nadzór nad płodem Gin. Perinat. Prakt. 2018; 3, 3: Wstęp Wewnątrzmaciczne ograniczenie wzrastania płodu nazywane również hipotrofią wewnątrzmaciczną według definicji przyjętej przez Światową Organizację Zdrowia (WHO, World Health Organization) jest powikłaniem ciąży polegającym na urodzeniu płodu o masie znajdującej się poniżej 10. centyla według siatek centylowych dla odpowiedniego wieku ciążowego. W pierwszej definicji płodu z niską masą urodzeniową wprowadzonej przez WHO w 1948 roku nie było odniesienia do wieku ciążowego [1]. Według innej definicji jest to uzyskanie mniejszej masy niż potencjał wzrastania, który jest trudny do określenia, ponieważ decydują o nim czynniki genetyczne [2]. Rozpoznanie nieadekwatnej masy w odniesieniu do aktualnego wieku ciążowego obserwuje się w około 10% wszystkich ciąż. W wielu przypadkach ma to związek z mniejszą od przewidywanej średnią masą ciała, która nie jest związana z zaburzeniami metabolicznymi i podwyższonym ryzykiem okołoporodowym (IUGR/FGR), a jedynie z mniejszą masą płodu [płód zbyt mały w stosunku do wieku ciążowego (SGA, small for gestational age)]. Płody urodzone z hipotrofią wewnątrzmaciczną określane są też jako noworodki z niską masą urodzeniową (LBW, low birth weight). W tym sformułowaniu zawiera się także grupa noworodków o masie ciała poniżej 2500 gramów bez uwzględnienia wieku ciążowego, a więc również noworodki urodzone przedwcześnie. Ze Adres do korespondencji: Agata Karowicz-Bilińska, I Katedra Ginekologii i Położnictwa Uniwersytetu Medycznego w Łodzi, Łódź ul. Wileńska 37, agakar@interia.pl 93
2 Ginekologia i Perinatologia Praktyczna 2018, tom 3, nr 3 względu na masę urodzeniową podzielono tę grupę na podgrupy noworodków z bardzo niską masą urodzeniową (VLBW, very low birth weight) o masie urodzeniowej poniżej 1500 gramów oraz z ekstremalnie niską masą urodzeniową (ELBW, extremely low birth weight) o masie niższej od 1000 gramów. Płody z niską masą urodzeniową odniesioną do aktualnego wieku ciążowego (zbyt małe w stosunku do wieku ciążowego) są definiowane jako SGA. Ciężkie SGA (severe SGA) stwierdza się, gdy masa ciała noworodka znajduje się poniżej 2,5-krotności odchylenia standardowego poniżej średniej- poniżej 5 centyla [3]. Do określenia zahamowania wewnątrzmacicznego wzrastania płodu powszechnie używa się skrótu IUGR (intrauterine growth restriction). Wcześniej definiowano go jako intrauterine growth retardation, czyli opóźnienie wzrastania wewnątrzmacicznego, obecnie jednak to określenie nie obowiązuje. Coraz powszechniej natomiast w piśmiennictwie spotyka się termin FGR oznaczający płodowe ograniczenie wzrastania (fetal growth restriction) [4]. Płody z hipotrofią wewnątrzmaciczną charakteryzuje podwyższone ryzyko umieralności okołoporodowej i chorobowości, na którą składają się ryzyko krwawień dokomorowych, dysplazja oskrzelowo-płucna, martwicze zapalenie jelit, zakażenia, krwawienia do płuc, hipotermia i hipoglikemia [5]. Zarówno American Congress of Obstetricians and Gynecologists (ACOG), jak i Royal College of Obstetricians and Gynecologists (RCOG) są zgodne co do przyjęcia za granicę występowania FGR/IUGR masy poniżej 10. centyla. Brak natomiast jednoznacznej oceny co do znaczenia objętości płynu owodniowego w diagnostyce FGR/IUGR. Nie ma wątpliwości, że badania zaburzenia przepływu w tętnicy pępowinowej (UA, umbilical artery), mimo że nie są metodą rozpoznawania IUGR/FGR, są nieocenionym narzędziem do monitorowania płodów z rozpoznaną hipotrofią. Kanadyjskie Towarzystwo Położników i Ginekologów postuluje, że oprócz masy płodu poniżej 10. centyla do bardziej precyzyjnego rozpoznawania hipotrofii przydatne jest dodatkowo oszacowanie przepływów oraz ocena morfologii łożyska [6]. Dla tego tak ważne jest rozpoznanie hipotrofii, monitorowanie stanu płodu, leczenie i zakończenie ciąży w najbardziej optymalnym terminie. Czynniki ryzyka IUGR Czynniki ryzyka IUGR można podzielić na matczyne, płodowe i związane z łożyskiem. Wśród czynników matczynych należy wymienić: nikotynizm, uzależnienie od leków i substancji psychoaktywnych, cukrzycę przedciążową (PGDM, pre-gestational diabetes mellitus) i ciążową (GDM, gestational diabetes mellitus), choroby układu krążenia, przewlekłe choroby płuc, uszkodzenie nerek, nadciśnienie, ciężką anemię, celiakię, niski status socjoekonomiczny, stan przedrzucawkowy w wywiadzie, hipotrofię płodu w wywiadzie, ekstremalnie wysoką lub niską masę ciała, zaawansowany wiek ciężarnej, pierworództwo, trombofilie, choroby z autoagresji: toczeń trzewny (lupus erythematodes), zespół antyfosfolipidowy, zgon wewnątrzmaciczny płodu w wywiadzie. Przyczyny płodowe to nieprawidłowości genetyczne: aneuploidie i zespoły genetyczne oraz zakażenia wertykalne, na przykład grupa TORCH (toksoplazmoza, różyczka, cytomegalia, opryszczka typu 2) oraz wirusy Coxsackie, ospy wietrznej, Chlamydia, wirus HIV, wirus Zika, zarodziec malarii oraz prątek gruźlicy. Ostatnią, najczęściej spotykaną grupą czynników ryzyka są zmiany dotyczące funkcji łożyska: niewydolność łożyska, brzeżny lub błoniasty przyczep pępowiny, pępowina dwunaczyniowa, mozaicyzm łożyska, stan przedrzucawkowy, ciąża wielopłodowa i nieprawidłowości budowy macicy [6 8]. Istnieje również dość duża grupa czynników genetycznych związanych zarówno z matką, jak i płodem (tab. 1). Tabela 1. Czynniki genetyczne IUGR Łożyskowe Matczyne Płodowe Placental 11B-Hydroxysteroid Dehydrogenase, Type 2 mrna reduced activity, Placental growth factor (PlGF) under-expression, SERPINA3 upregulation, Homeobox (DLX3, DLX4, MSX2 and GAX, ESX1 L, HLX1) under-expression, Cullin (CUL4B and CUL7), STOX1, NEAT1 (Nuclear Paraspeckle Assembly Transcript 1) over-expression, Trophoblastic mirnas (micro RNA) (mirna-424 and mirna-141) over- -expression, Anti-apoptosis Bcl-2 under-expression, Placental Insulin-like growth factor 1 (IGF-1) under-expression, Placental Insulin-like growth factor 2 (IGF-2) over-expression, Insulin like growth factor binding protein (IGFBP)-3 over-expression, Epidermal growth factor (EGF) under-expression Endothelin-1 (ET-1) over-expression, Leptin under-expression, Visfatin over-expression, Thrombophilia genes (factor V G1691 A or factor II A (20210)) mutation, Soluble vascular cellular adhesion molecule-1 (svcam-1) higher level, higher soluble e-selectin (se-selectin) level, higher maternal serum and neonatal umbilical cord Asymmetric dimethylarginine (ADMA) levels High urinary Protein S100B, Genetic deletion of IGF-1 (Insulin Like growth factor 1) and SHOX, Insulin-like growth factors 1 receptor (IGF-1R) mutation leading to decreased IGF-I-receptor function, N-terminal parathyroid hormone-related protein under-expression, Low Nitric Oxide* Na podstawie Clin Med Insights Pediatr Intrauterine Growth Restriction: Antenatal and Postnatal Aspects 94
3 Agata Karowicz-Bilińska, Wewnątrzmaciczne ograniczenie wzrastania płodu Wśród czynników ryzyka coraz częściej wymienia się obecność nieprawidłowych stężeń markerów biochemicznych białka PAPPA poniżej 0,4 MoM, obniżenie wartości łożyskowego czynnika wzrostu (PIGF, placental growth factor) oraz wzrostu ilości rozpuszczalnego receptora VEGF- sflt-1 (soluble VEGF receptor) [9, 10]. Noworodek z hipotrofią wewnątrzmaciczną Noworodek urodzony z hipotrofią wewnątrzmaciczną może manifestować drżenia mięśniowe, drgawki spowodowane niedoborem glukozy, wapnia, apatię lub nadwrażliwość na bodźce zewnętrzne, zaburzenia oddychania, zaburzenia termoregulacji związane z niedoborem tkanki tłuszczowej oraz prezentować efekty przewlekłego niedotlenienia. Zmiany, które mogą się pojawiać we krwi noworodka urodzonego z hipotrofią wewnątrzmaciczną, to spadek stężenia glukozy (jako wyraz niewystarczającego zapasu glikogenu w wątrobie płodu), wzrost aktywności lipazy lipoproteinowej i tym samym wzrost stężenia wolnych kwasów tłuszczowych oraz trójglicerydów (będący skutkiem zużywania tłuszczów do glukoneogenezy), wzrost stężenia azotu pozabiałkowego, kwasu moczowego, mocznika (jako efekt uzyskiwania energii z białek). W wyniku zużywania białek może nastąpić spadek ich stężenia, co prowadzi do powstawania obrzęków na tle hipoalbuminemii [11]. Obserwuje się również zmniejszenie stężenia płytek krwi, zwiększenie stężenia hematokrytu, wzrost stężenia produktów degradacji fibrynogenu (FDP, fibrinogen/fibrin degradation products), wzrost stężenia erytropoetyny (jako wyrazu przewlekłego niedotlenienia) oraz wzrost stężenia białka s-100b będącego markerem uszkodzenia ośrodkowego układu nerwowego [12]. Obserwowana jest również zmiana proporcji między stężeniami glicyny i waliny wzrost stężenia glicyny, jako skutek braku możliwości wykorzystania jej w procesach glukoneogenezy przy jednoczesnym zużyciu waliny, jest również efektem przewlekłego niedotlenienia [13]. W ciążach powikłanych obserwuje się wyższy odsetek wcześniactwa i umieralności okołoporodowej. Nie ma natomiast zwiększenia zagrożenia porodem przedwczesnym. Charakterystyczny jest wzrost częstości występowania niedotlenienia wewnątrzmacicznego, a dzięki metodom nadzoru biofizycznego nad płodem, takim jak analiza dopplerowska przepływów naczyniowych, KTG, zwiększa się efektywność wykrywania zagrożeń, co umożliwia podjęcie właściwej decyzji o wcześniejszym zakończeniu ciąży (jatrogenne wcześniactwo). Efekty odległe Hipotrofii wewnątrzmacicznej towarzyszą efekty odległe, takie jak: niedobór masy ciała i niski wzrost ostateczny, zaburzenia odporności (skłonność do infekcji), nadciśnienie tętnicze, zaburzenia metabolizmu cholesterolu (wzrost stężenia cholesterolu frakcji LDL), cukrzyca typu II, zaburzenia neuropsychiatryczne, elementy zespołu metabolicznego: otyłość, zaburzenia gospodarki lipidowej, zaburzona tolerancja glukozy, zaburzenia hemostazy ze wzrostem stężenia fibrynogenu produktów degradacji fibryny oraz dna moczanowa [14]. Metylacja DNA będąca wyrazem uszkodzenia łańcucha DNA jest czułym wskaźnikiem podatności na wystąpienie chorób przewlekłych. Metylacja łańcucha DNA (Line 1) wzrasta między innymi u noworodków ze skrajnie niską masą urodzeniową hipotrofików i wcześniaków. Może być również przyczyną zmian epigenetycznych [15]. Jednym z najważniejszych niekorzystnych następstw hipotrofii wewnątrzmacicznej będącej efektem przewlekłej niewydolności łożyska (CPI, chronic placental insufficiency) może być również obniżenie objętości istoty białej w ośrodkowym układzie nerwowym z ograniczeniem rozwoju i mielinizacji oligodendrocytów w okresie prenatalnym. Poprawa warunków zewnętrznych postnatalnie poprawia mielinizację i objętość istoty białej [16]. Kolejnym niekorzystnym zjawiskiem pourodzeniowym jest kompensacja wzrastania (CUG, catch-up growth). Proces ten rozpoczyna się tuż po urodzeniu, około tygodnia życia, i jest szczególnie nasilony w pierwszych 2 latach życia. Następuje aktywacja receptorów insulinowych (IR, insulin receptor) na adipocytach i hepatocytach oraz brak wrażliwości IR na insulinę w miocytach. Powoduje to wtórny hiperinsulinizm i wzrost insulinowrażliwości tkanki tłuszczowej. Na tym tle dochodzi do wzrostu ilości tkanki tłuszczowej w porównaniu z beztłuszczową masą ciała, co wpływa na rozwój otyłości i innych powikłań zespołu metabolicznego. Wyrównanie lub nadrobienie urodzeniowego niedoboru masy ciała w okresie noworodkowym i dzieciństwa nasila insulinooporność, powodując cukrzycę oraz zaburzenia metabolizmu lipidowego [17]. Diagnostyka IUGR Badanie kliniczne jest badaniem niedokładnym. Stwierdzając mniejszą wielkość macicy od oczekiwanej w danym wieku ciążowym, można się spodziewać mniejszej masy płodu czy zmniejszenia objętości płynu owodniowego. Mniejsza wielkość macicy może również być związana z późniejszą gestacją. W ciąży mnogiej nie ma możliwości rozpoznania hipotrofii w trakcie badania klinicznego. Badanie ultrasonograficzne jest najprecyzyjniejszą metodą diagnostyki zaburzeń wzrastania płodu. Pomiary biometryczne płodu należy odnieść do przewidywanego na podstawie badania ultrasonograficznego przewidywanego terminu porodu. Ze względu na precyzję pomiaru najmniejszy błąd w ocenie czasu trwania ciąży uzyskuje 95
4 Ginekologia i Perinatologia Praktyczna 2018, tom 3, nr 3 się około 12. tygodnia, rozrzut wyników nie przekracza wówczas 7 dni. Jest to pomiar, według którego powinno się określać czas trwania ciąży, ponieważ w III trymestrze różnica wynikająca z rozrzutu wartości pomiarów biometrycznych może wynosić nawet 4 tygodnie. Ocena trofii według wzorów Sheparda i Hadlocka może odbiegać o około 20% od masy urodzeniowej. Ważna jest również ocena objętości płynu owodniowego. W około 75% przypadków IUGR stwierdza się zmniejszenie objętości płynu owodniowego spowodowane ograniczeniem przepływu przez nerki dającym spadek filtracji nerkowej. Stwierdzenie obniżonej wartości pomiaru objętości płynu owodniowego (AFI, amniotic fluid index) poniżej 5 cm lub pomiar średnicy największego zbiornika płynu wynoszący mniej niż 2 cm wskazuje na możliwą korelację z hipotrofią [18]. Stwierdzono, że również ocena wielkości łożyska może być przydatna w diagnostyce hipotrofii. Im mniejsze wymiary łożyska, tym mniejsza masa płodu. Brak jednak standaryzacji pomiaru i norm dla masy łożyskowej w poszczególnych tygodniach ciąży, ponadto wykonanie takiego szacunku wymaga dostępności do sprzętu z możliwością pomiarów 3D i 4D. Ocena dojrzałości łożyska w hipotrofii często może wskazywać wyższy stopień w skali Grannuma od spodziewanego w danym wieku ciążowym. Zjawisko takie obserwowane jest również przy niedoborze antytrombiny III (AT III). Z hipotrofią wewnątrzmaciczną związane są także zaburzenia przepływu przez tętnice maciczne. Pomiar wskaźników przepływu w tętnicach macicznych jest również wykorzystywany w predykcji hipotrofii w I trymestrze ciąży. Podział na hipotrofię wczesną (E-IUGR) i późną (L- -IUGR) z punktem odcięcia w 32. tygodniu ciąży jest uzasadniany zróżnicowaniem IUGR ze względu na czas powstania, rozwój, zmiany w zakresie analizy dopplerowskiej przepływów oraz efekty pourodzeniowe [19, 20]. Hipotrofia wczesna jest wywołana znaczącym uszkodzeniem łożyska lub jego dysfunkcją występującą w I lub II trymestrze ciąży, spowodowaną najprawdopodobniej nieprawidłową inwazją trofoblastu do tętnic spiralnych. Ten typ hipotrofii ma podłoże naczyniowe polegające na nieprawidłowościach w obrębie naczyń trzeciorzędowych kosmków, rozwija się powoli, co pozwala na adaptację płodu do pogarszających się warunków odżywienia wewnątrzmacicznego. Hipotrofia wczesna jest dosyć częsta u pacjentek ze stanem przedrzucawkowym, hipotrofii późnej nie obserwuje się w tych przypadkach [20, 21]. W diagnostyce nieprawidłowości naczyniowych, a tym samym ryzyka wystąpienia IUGR, największą przydatność ma badanie przepływów w tętnicach pępowinowych w I trymestrze ciąży, swoistość badania ocenia się wówczas na 93,3%, a czułość na 15,4%. W odniesieniu do wczesnego IUGR swoistość badania jest podobna, a czułość wynosi około 39% [22, 23]. Hipotrofia rozpoznawana do 32. tygodnia ciąży nazywana jest hipotrofią wczesną i dość często jest to postać symetryczna. Rozpoznanie to ustala się, gdy szacunkowa masa płodu (EFW, estimated fetal weight) znajduje się poniżej 10. centyla i obserwuje się zmniejszenie się wszystkich wymiarów płodu (nawet OCF- punkt kostnienia nasady bliższej kości udowej, jako skutek słabszego uwapniania kośćca). Czynnik sprawczy działa we wczesnym okresie ciąży do 16. tygodnia, w okresie hiperplazji komórek, co powoduje zmniejszenie liczby komórek docelowych, lub w okresie hiperplazji i hipertrofii komórek, a więc w tygodniu. Jego efektem może być zmniejszenie liczby nefronów i pojawienie się w okresie dorosłości nadciśnienia tętniczego. Oparta na pomiarach biometrycznych płodu oraz przepływie w tętnicy pępowinowej ocena obecności późnego IUGR ma czułość szacowaną jedynie na 15 50%, a częstość wyników fałszywie pozytywnych to około 30%. Znacznie bardziej przydatny w diagnostyce późnego IUGR jest wskaźnik mózgowo-pępowinowy (CPR, cerebral-to- -placental resistance ratio). Przewlekłe niedotlenienie wewnątrzmaciczne prowadzi do zmian adaptacyjnych zmniejszających zużycie tlenu przez płód, co pozwala na normalizację przepływów w naczyniach. Zjawisko to może powodować ograniczenie przydatności oceny przepływu w tętnicy środkowej mózgu w predykcji zagrożenia nieprawidłowego rozwoju ośrodkowego układu nerwowego płodu. Postać konstytucjonalna SGA: charakteryzuje się niskim wzrostem ostatecznym i niedoborem masy ciała, co jest uzależnione genetycznie. Nie wymaga leczenia ani wzmożonego monitorowania, nie wpływa na wzrost zagrożenia płodu w okresie okołoporodowym, ponieważ brak jest zmian biochemicznych. Istnieją trudności diagnostyczne w różnicowaniu hipotrofii konstytucjonalnej z hipotrofią symetryczną, co sprawia, że około 40% pacjentek jest niepotrzebnie poddawanych wzmożonemu nadzorowi nad płodem. W różnicowaniu pomocne może być badanie stężenia łożyskowego czynnika wzrostu (PIGF, placental growth factor) we krwi matczynej. Obniżone wartości PIGF obserwuje się w IUGR pochodzenia łożyskowego, prawidłowe zaś w postaci konstytucjonalnej. Czułość tej metody oceniana jest na 100%, a jej specyficzność na 86% [20]. Przyczyną hipotrofii symetrycznej mogą być zarówno infekcje wertykalne w I trymestrze ciąży, jak i podłoże genetyczne. Mogą to być zmiany jakościowe: translokacje, delecje, duplikacje, translokacje zrównoważone (4p-, 5p-, 13q-, 18q-), jak również zmiany ilościowe, trisomie (21 zespół Downa, 18 zespół Edwardsa, 13 zespół Patau i 8 zespół Warkany ego 2). 96
5 Agata Karowicz-Bilińska, Wewnątrzmaciczne ograniczenie wzrastania płodu Typ mieszany ma cechy obydwu hipotrofii symetrycznej i asymetrycznej i stanowi 2 7% ogółu hipotrofii. Najczęściej spotykany jest w ciążach wielopłodowych (30% IUGR w ciążach mnogich), co jest zazwyczaj związane z nieprawidłowościami łożyskowymi. Ostatnio zwraca się również uwagę na znaczącą rolę czynników prozapalnych interleukiny 6 (IL-6) i czynnika martwicy nowotworów alfa (TNF-alfa, tumor necrosis factor alfa) oraz ich polimorfizmów w patomechanizmie IUGR. Kluczowe znaczenie w diagnostyce IUGR ma porównanie danych z USG przeprowadzonego w I trymestrze z kolejnymi badaniami ultrasonograficznymi oraz tworzenie tak zwanych kanałów wzrastania. Jest to ocena dynamiki zaburzenia wzrastania, dokonywana na podstawie wyników seryjnych badań z oceną biometrii. W I trymestrze ciąży w celu oceny wieku ciążowego stosuje się pomiar długości ciemieniowo-siedzeniowej (CRL, crown rump length), natomiast podczas pomiarów biometrycznych płodu w kolejnych trymestrach ocenia się wymiar dwuciemieniowy główki płodu (BPD, bi-parietal diameter), obwód główki płodu (HC, head circumference), obwód brzuszka płodu (AC, abdominal circumference), dokonuje się pomiaru długości kości udowej płodu (FL, femur lenght) i ewentualnie ocenia się wymiar poprzeczny móżdżku (TCD, transverse cerebellar diameter), dzięki czemu uzyskuje się szacunkową masę płodu (EFW, estimated fetal weight). Ocena EFW poniżej 10. centyla i pomiar obwodu brzuszka dokonany na wysokości odejścia sznura pępowinowego pozwala na podejrzenie obecności hipotrofii. Oblicza się również wskaźnik HC/AC, który może być prawidłowy w przypadku wczesnego IUGR, wskazując na rozwijające się zaburzenia łożyskowe, wrodzone zakażenia wirusowe, pierwotniakowe drogą wertykalną oraz zaburzenia genetyczne. Podwyższony wskaźnik HC/AC stwierdzany jest w przypadkach hipotrofii późnej, wskazując na zaburzenie wzrastania pochodzenia łożyskowego. Niski wskaźnik HC/AC i niski wskaźnik HC/FL mogą świadczyć o małogłowiu (np. wirus Zika). W przypadku dysplazji kończyn wskaźniki HC/FL i AC/FL są wysokie. Bardzo przydatną metodą oceny stanu wewnątrzmacicznego płodu jest badanie przepływów naczyniowych analiza przepływu przez tętnicę pępowinową (UA, umbilical artery), w której można zaobserwować wzrost oporu przepływu, brak przepływu późnorozkurczowego czy falę wsteczną przepływu w fazie późnorozkurczowej pracy serca. Ocena przepływu przez tętnicę środkową mózgu (MCA, middle cerebral artery) może pomóc wykryć spadek oporu przepływu w stosunku do oporu w tętnicy macicznej, a analiza przepływu przez przewód żylny (DV, ductus venosus) może wykazać inne niepokojące zjawiska jak wzrost oporu przepływu czy falę wsteczną [23]. Nasilenie hipotrofii ma znaczenie w dalszym rokowaniu. Dokonano podziału stopnia nasilenia hipotrofii w odniesieniu do siatek centylowych. Pomiędzy 10. a 5. centylem o średnim nasileniu (LBV- low birth weight), poniżej 5. centyla a 3. centylem ciężka (VLBV- very low birth weight), poniżej 3. centyla skrajnie ciężka (ELBV- ekstemely low birth weight). Wraz ze stopniem nasilenia hipotrofii następuje wzrost ryzyka powikłań okresu okołoporodowego i odsetka wcześniactwa. Wzrost ryzyka okołoporodowego obserwuje się już w przedziale pomiędzy 10. a 15. centylem [24]. Częstość występowania hipotrofii w Europie waha się od 5% do 15% w zależności od populacji i wynosi średnio 10%. Dla Polski (wg Instytutu Matki i Dziecka) wynosi około 14%, w tym poniżej 3. centyla około 1% ogółu hipotrofii. Osiemdziesiąt procent stanowi hipotrofia asymetryczna, a 20% symetryczna. W tej grupie w około 20% stwierdza się współistnienie wad genetycznych lub rozwojowych. Czynniki regulujące masę płodu Pourodzeniowo o masie decydują genotyp, odżywienie, produkcja hormonu wzrostu przez przysadkę mózgową. Przedurodzeniowo na masę wpływają zaopatrzenie w składniki odżywcze (stan naczyń łożyskowych), prawidłowa placentacja, prawidłowy przepływ krwi, odpowiednie stężenie substancji budulcowych i energetycznych we krwi matki, prawidłowy stan hormonalny, hormony łożyskowe, insulina płodowa i insulinopodobne czynniki wzrostu (IGF, insulin-like growth factor), takie jak IGF-1 i IGF-2. Insulinopodpobny czynnik wzrostu wpływa na wzrost i różnicowanie się komórek przez specyficzne receptory na powierzchni błon cytoplazmatycznych, jego stężenie jest zależne od stężenia białek wiążących (IGFBP, insulin-like growth factor binding protein). Dziewięćdziesiąt pięć procent białka wiążącego IGF (IGFBP) stanowi IGFBP-3 mające głównie funkcję transportową, ale również zdolność do modyfikowania aktywności czynników wzrostu przez zmianę wrażliwości receptorów lub stymulację komórki do wzrostu bez udziału IGF. Somatomedyny regulują metabolizm węglowodanów, tłuszczów, pobudzają mitozy komórkowe, wpływają na metabolizm tkanki łącznej, a ich działanie jest zależne od hormonu wzrostu (GH, growth hormone), który wpływa na stężenie krążącego IGF-1. Stężenie IGF1-BP zależy od insuliny i jej działania: regulując dostępność wewnątrzkomórkową glukozy, wpływa na masą płodu. Białko IGFBP-1, znane wcześniej jako łożyskowe białko 12 (PP-12, plasma protein-12), jest syntetyzowane w endometrium, łożysku, tkankach płodu, obecne w płynie owodniowym od I trymestru ciąży, wykazuje wyższe powinowactwo do IGF niż receptory komórkowe. Łożysko przez produkcję specyficznych hormonów: kortykotropiny łożyskowej (PACTH, placental adrenocorticotropic hormone), folikulotropiny łożyskowej (PFSH, placental 97
6 Ginekologia i Perinatologia Praktyczna 2018, tom 3, nr 3 follicle-stimulating hormone), luteotropiny łożyskowej (PLH, placental luteinizing hormone) i laktogenu łożyskowego (HPL, human placental lactogen) wpływa na produkcję IGF i w ten sposób na trofię płodu [25]. Leptyna to substancja białkowa o masie 16 kda, produkowana przez komórki tłuszczowe, mózg, łożysko i mięśnie pod wpływem hormonów płciowych, glukozy, glikokortykosteroidów, cytokin. Wysokie stężenie leptyny może powodować uszkadzanie śródbłonka naczyń przez wzrost proliferacji i migracji komórek naczyniowych mięśni gładkich (VSMC, vascularsmooth muscle cells) oraz przez wzrost aktywności MAP-kinazy powodującej stymulację procesów fosforylacji [26]. Również białko S wpływa na odżywienie wewnątrzmaciczne, jest związane z procesem krzepnięcia jako kofaktor aktywowanego białka C uczestniczący w inaktywacji czynników Va i VIIIa. Jest aktywne w formie wolnej, kodowane na chromosomie 3. lokus 3p11.1-q11.2. produkowane przez hepatocyty, śródbłonek naczyniowy i megakariocyty. Niedobór białka S- wolnego i związanego z białkiem C4b koreluje z wystąpieniem zespołu ograniczonego wzrastania płodu [26, 27]. Najczęstszy mechanizm powstawania hipotrofii, dotyczący około 80% ogółu przypadków, jest bezpośrednio związany z zaburzeniami przepływu maciczno- -łożyskowego. Jest to proces nieprawidłowej placentacji prowadzącej do obturacji naczyń i uszkodzenia śródbłonka naczyniowego. Uszkodzenie śródbłonka naczyniowego zwiększa agregację płytek, powodując dalsze uszkodzenie śródbłonka naczyniowego, czego efektem jest niedobór tlenku azotu (NO, nitric oxide), również prowadzący do dalszej obturacji naczyń skutkującej zaburzeniem przepływu maciczno-łożyskowego. Macierz zewnątrzkomórkowa (ECM, extracellular matrix) to proteiny syntetyzowane przez mezenhymalne komórki łożyska (PMCs, human placental mesenchymal cells), stanowi ona strukturalny zrąb dla kosmków łożyska. Obniżenie syntezy ECM powoduje wzrost stężenia fibronektyny płodowej (FFN, fetal fibronectin), który jest markerem uszkodzenia śródbłonka naczyniowego. Jego podwyższone wartości wpływają na syntezę kolagenu (COL I, COL IV), korelując z występowaniem hipotrofii [28]. Leczenie IUGR Od lat podejmowane są próby wewnątrzmacicznego leczenia IUGR. Początkowo były to infuzje kroplowe roztworu glukozy (stosowane jako odpowiedź na teorię niedoboru glukozy jako przyczyny IUGR), które jak się okazało powodowały kwasicę metaboliczną u płodu. Stosowano również wlewy kroplowe galaktozy, która nie powoduje kwasicy, ale okazały się nieskuteczne. Kolejną metodą była hiperalimentacja z dużymi dawkami białka zwierzęcego, która również okazała się nieefektywna, dając wzrost stężenia puryn i mocznika. Kolejne próby terapii to wlewy dożylne aminokwasów, podawanie 5- i 20-procentowych roztworów albumin, które wiązały się z wysokim ryzykiem immunizacji ciężarnej. Stosowano również podawanie doowodniowe IGF-1 czy GH. Kolejnymi próbami było doustne stosowanie antyoksydantów witaminy E, witaminy C czy kokarboksylazy z witaminą C. Przełomowe było zastosowanie małych dawek kwasu acetylosalicylowego 75 mg dziennie. Heparyna również została wprowadzona w monoterapii w dawkach profilaktycznych. Podjęto także próbę zastosowania leków działających obwodowo na naczynia w postaci metyloksantyn czy sildenafilu. Działanie kwasu acetylosalicylowego polega na hamowaniu cyklooksygenazy płytkowej, dając efekt antyagregacyjny, oraz na hamowaniu enzymu syntazy tromboksanu, co powodowało zmianę proporcji między tromboksanem a prostacykliną na korzyść prostacykliny działającej relaksacyjnie na naczynia [29, 30]. Wyniki badań wieloośrodkowych wskazują na dużą skuteczność zastosowania małych dawek kwasu acetylosalicylowego w ciąży poniżej 16. tygodnia w prewencji stanu przedrzucawkowego, ale również zapobieganiu powikłaniom ciążowym, w tym zespołowi ograniczonego wzrastania płodu [29]. Obecnie za dawkę skuteczną coraz częściej uznaje się 150 mg na dobę, jednakże nawet takie postępowanie nie gwarantuje poprawy perfuzji łożyskowej. Biorąc pod uwagę najbardziej prawdopodobny mechanizm polegający na restrykcji naczyń, od 1998 roku włączono do terapii IUGR L-argininę, łącząc ją początkowo z małymi dawkami kwasu acetylosalicylowego i/lub z heparyną drobnocząsteczkową. Około 80% przypadków IUGR/FGR wynika z restrykcji naczyń wywołanej uszkodzeniem śródbłonka naczyniowego i deficytem tlenku azotu (NO), dlatego do terapii wprowadzono L-argininę aminokwas stanowiący substrat do produkcji tlenku azotu w obecności śródbłonkowej syntazy tlenku azotu (e-nos- endothelial nitric oxide synthase). Odłączenie od argininy tlenku azotu powoduje jej przejście w cytrulinę. L-arginina ma również właściwości antyagregacyjne. Pobudza syntezę wewnątrzpłytkowego cyklicznego adenozynomonofosforanu (camp, cyclic adenosine monophosphate), zmniejszając stężenie wapnia w płytkach krwi i powodując hamowanie agregacji trombocytów. Niesie to ze sobą niewielki wzrost ryzyka hiperkaliemii. W badaniach in vitro potwierdzono wpływ argininy na stymulację ścieżki sygnałowej rapamycyny (mtor, mammalian target of rapamycin) i syntezy białek w komórkach tzw. trophoectodermy [ptr2] Tłumaczy to brak wpływu niedoboru NO w obecności L-argininy na zaburzenia transportu białek, stanowiąc promocję prawidłowego wzrastania [31, 32] 98
7 Agata Karowicz-Bilińska, Wewnątrzmaciczne ograniczenie wzrastania płodu Zastosowanie melatoniny wydaje się obiecujące. Obniża ona konsekwencje nieprawidłowego przepływu krwi w pępowinie w ciążach powikłanych IUGR w warunkach prawidłowej perfuzji łożyskowej [33]. Kwasy omega-3 zapobiegają zaburzeniom mielinizacji, mają działanie antyagregacyjne przez hamowanie produkcji fibryny. Mogą być przydatne w prewencji w grupie ryzyka, dając obniżenie ryzyka IUGR [34]. Monitorowanie ciężarnych z IUGR Monitorowanie opiera się na ocenie ultrasonograficznej badaniu biometrycznym, analizie przepływów naczyniowych, ocenie AFI, ocenie biofizycznej (test Manninga) oraz monitorowaniu kardiotokograficznym (KTG) z analizą jakościową (STV, short term variancy) i oceną akceleracji. Objawy niedotlenienia płodu w IUGR w analizie dopplerowskiej można podzielić na wczesne, do których należą: wzrost indeksu (czynnika) pulsacji (PI, pulsatility index) w UA, obniżenie PI w MCA, centralizacja krążenia obniżenie wskaźnika CPR, oraz objawy późne: brak późnorozkurczowej prędkości przepływu w UA lub jego odwrócenie, zwiększona pulsacja DV (nieobecna lub odwrócona fala w DV/pulsacja w UA). Objawy niedotlenienia płodu w IUGR w analizie kardiotokograficznej również dzieli się na wczesne (jak umiarkowana tachykardia, zmniejszająca się oscylacja i redukcja liczby akceleracji) oraz późne (zawężona i milcząca oscylacja, STV poniżej 3,5, deceleracje samoistne, bez czynności skurczowej). W zakresie profilu biofizycznego objawy wczesne to zmniejszenie AFI, spadek aktywności ruchowej płodu i brak ruchów oddechowych płodu. Objawy późne to wystąpienie małowodzia/bezwodzia, obniżone napięcie mięśni płodu, brak aktywności ruchowej, ocena profilu biofizycznego poniżej 6 punktów. Aktywność ruchowa płodu zależy od czasu trwania ciąży oraz nasilenia kwasicy metabolicznej, która wpływa na zmniejszenie tej aktywności, aż do jej stopniowego zaniku i wystąpienia braku ruchów oddechowych i braku napięcia mięśniowego [35 38]. Termin zakończenia ciąży wskazania do rozwiązania Monitorowanie stanu wewnątrzmacicznego płodu za pomocą oceny przepływów naczyniowych jest podstawowym narzędziem pozwalającym na podjęcie właściwej decyzji dotyczącej czasu zakończenia ciąży. Im poważniejsze zaburzenia, tym wcześniej należy rozważyć zakończenie ciąży (ryc. 1). Proponuje się przyjęcie, że po upływie 34. tygodnia ciąży wskazaniami do jej zakończenia są: wysoki wskaźnik pulsacji (PI) w UA lub/i DV, obniżający się wskaźnik PI w MCA i ocena AFI poniżej 5. Do 34. tygodnia ciąży, a po upływie 31. tygodnia należy zakończyć ciążę, jeżeli stwierdza się brak przepływu końcowo-rozkurczowego w UA, brak fali alfa w DV, wielkość największej kieszonki płynu owodniowego poniżej 2 cm oraz brak ruchów płodu. Między 31. tygodniem a końcem 28. tygodnia ciąży wskazaniami do zakończenia ciąży jest obecność fali wstecznej w DV, odwrócenie przepływu końcowo-rozkurczowego w UA, wielkość największej kieszonki płynu owodniowego poniżej 2 cm oraz brak ruchów płodu. Ekstremalnie wcześnie poniżej 28. tygodnia ciąży wskazaniami do jej zakończenia są pojawienie się fali wstecznej alfa w DV i odwrócenie przepływu końcowo- -rozkurczowego w UA, wielkość największej kieszonki płynu owodniowego poniżej 2 cm oraz brak ruchów płodu. U ciężarnych z IUGR/FGR przy prawidłowym AFI i właściwych przepływach w UA i MCA, STV powyżej 5 zaleca się wykonywanie zapisu KTG z analizą cyfrową, dokonywanie oceny STV, określenie profilu biofizycznego oraz przepływu UA i MCA nie rzadziej niż raz w tygodniu. W przypadku nieprawidłowego CPR i/lub spadku przepływu w MCA i/lub małowodzia w ciąży powyżej 37. tygodnia zaleca się jej zakończenie, a poniżej 37. tygodnia wykonywanie zapisu KTG z analizą cyfrową, dokonywanie oceny STV, określanie profilu biofizycznego oraz przepływu UA i MCA dwa razy w tygodniu. Zanik przepływu późnorozkurczowego (ADEF, absent end- diastolic flow), wsteczny przepływ późnorozkurczowy (RDEF, reversed end-diastolic flow) w ciąży powyżej 34. tygodnia są wskazaniem do jej zakończenia, natomiast poniżej 34. tygodnia zaleca się steroidoterapię oraz wykonywanie zapisu KTG z analizą cyfrową, przeprowadzenie oceny STV, określenie profilu biofizycznego, przepływu UA i MCA. Zwiększona pulsacja w DV i/lub STV poniżej 4 powyżej 32. tygodnia ciąży jest wskazaniem do zakończenia ciąży, natomiast poniżej 32. tygodnia zalecane są steroidoterapia, KTG z analizą cyfrową, STV, profil biofizyczny oraz przepływy UA i MCA. Brak lub odwrócona fala przepływu w DV i/lub STV poniżej 3,5 ms jest wskazaniem do rozwiązania ciąży w ośrodku o III stopniu referencyjności wyposażonym w OIOM neonatologiczny [35 38]. Wnioski Wewnątrzmaciczne ograniczenie wzrastania płodu jest trudne do skutecznego leczenia ze względu na wieloprzyczynowość i jak dotąd brak jednej skutecznej metody terapeutycznej. Nie mija w momencie urodzenia i powoduje odlegle skutki zdrowotne w dorosłym życiu. Przedwczesne zakończenie ciąży jest zalecane w przypadku nieprawidłowych wyników badań monitorujących stan płodu. Konieczne jest zapobieganie hipotrofii w grupach ryzyka. 99
8 Ginekologia i Perinatologia Praktyczna 2018, tom 3, nr 3 Nieprawidłowy wynik USG EFW < 10. centyla, HC/AC < 10. centyla Badanie przepływów w tętnicy pępowinowej Prawidłowe Nieprawidłowe AREDV Powtórne badanie za 3 tygodnie Kontrola przepływów w DV Codziennie, aż do wyniku nieprawidłowego CPR > 1,08 CPR < 1,08 Kontrola przepływów za 7 dni < 31. tyg. Codziennie tydz. 2 dziennie > 34. tyg. Rozważyć rozwiązanie Kontrola przepływów w DV i profilu biofizycznego AC (abdominal circumference) obwód brzuszka płodu; AREDV (absent end- diastolic flow (AEDF), or reversed end-diastolic flow (REDF)).; CPR (cerebral-to-placental resistance ratio) wskaźnik mózgowo-pępowinowy; DV (ductus venosus) przewód żylny; EFW (estimated fetal weight) szacunkowa masa płodu; HC (head circumference) obwód główki płodu Rycina 1. Proponowane postępowanie diagnostyczne (wg [39]) Abstract Intrauterine growth restriction (IUGR, FGR) due to WHO definition is a pregnancy condition in which fetus achieves growth less than 10 th percentile for estimated fetal weight (EFW). Risk factors of IUGR could be divided into maternal, fetal and utero-placental. Between risk factors actually presence of abnormal concentration of biochemical markers as protein PAPPA, placental growth factor PIGF and soluble receptor VEGF sflt-1 were found. Long term effect is connected to intrauterine growth restriction as body mass deficiency, short height, immunological disturbances, neuropsychiatric disorders, metabolic syndrome, gout. Ultrasound examination is the most precise diagnostic method of IUGR. IUGR is divided into early and late, previously divided into symmetrical, asymmetrical, mixed and constitutional. The grade of IUGR is estimated due to achieved percentile of EFW. Treatment in majority of cases is non-effective. Mode of action is dependent of pregnancy timing and results of fetal wellbeing monitoring. Conclusion. IUGR is not easy to successful treatment because of multifactor origin and still there is no effective therapeutic method. IUGR is not passing by delivery and cause long term effects. Preterm delivery is recommended in case of abnormal results of fetal wellbeing monitoring results. There is the need of prevention of IUGR in IUGR risk factors group. Key words: IUGR, FGR, diagnosis, treatment, fetal monitoring Gin. Perinat. Prakt. 2018; 3, 3:
9 Agata Karowicz-Bilińska, Wewnątrzmaciczne ograniczenie wzrastania płodu Piśmiennictwo 1. Mamelle N, Cochet V, Claris O. Definition of fetal growth restriction according to constitutional growth potential. Biol Neonate. 2001; 80(4): , doi: / , indexed in Pubmed: Fay R, Ellwood D. Categories of intrauterine growth retardation. Fetal and Maternal Medicine Review. 1993; 5(04): , doi: /s Unterscheider J, Daly S, Geary MP, et al. Optimizing the definition of intrauterine growth restriction: the multicenter prospective PORTO Study. Am J Obstet Gynecol. 2013; 208(4): 290.e e290, doi: /j.ajog , indexed in Pubmed: Copel JA, Bahtiyar MO. A practical approach to fetal growth restriction. Obstet Gynecol. 2014; 123(5): , doi: / AOG , indexed in Pubmed: Garite TJ, Clark R, Thorp JA. Intrauterine growth restriction increases morbidity and mortality among premature neonates. Am J Obstet Gynecol. 2004; 191(2): , doi: /j. ajog , indexed in Pubmed: Unterscheider J, Daly S, Geary MP, et al. Optimizing the definition of intrauterine growth restriction: the multicenter prospective PORTO Study. Am J Obstet Gynecol. 2013; 208(4): 290.e1 290.e6, doi: /j.ajog , indexed in Pubmed: Albu AR, Anca AF, Horhoianu VV, et al. Predictive factors for intrauterine growth restriction. J Med Life. 2014; 7(2): , indexed in Pubmed: De Falco S. The discovery of placenta growth factor and its biological activity. Exp Mol Med. 2012; 44(1): 1 9, doi: / emm , indexed in Pubmed: Karagiannis G, Akolekar R, Sarquis R, et al. Prediction of small-for-gestation neonates from biophysical and biochemical markers at weeks. Fetal Diagn Ther. 2011; 29(2): , doi: / , indexed in Pubmed: Ong CY, Lee CP, Leung KY, et al. First trimester maternal serum free beta human chorionic gonadotrophin and pregnancy associated plasma protein A as predictors of pregnancy complications. BJOG. 2000; 107(10): , indexed in Pubmed: Intrauterine Growth Restriction. SpringerReference., doi: /springerreference_ Thelin EP, Nelson DW, Bellander BM. A review of the clinical utility of serum S100B protein levels in the assessment of traumatic brain injury. Acta Neurochir (Wien). 2017; 159(2): , doi: /s , indexed in Pubmed: Hibbard ED, Kenna AP. Valine/glycine ratio in newborn infants. Biol Neonate. 1975; 27(1-2): 56 60, doi: / , indexed in Pubmed: Chan P, Morris J, Leslie G, et al. The Long-Term Effects of Prematurity and Intrauterine Growth Restriction on Cardiovascular, Renal, and Metabolic Function. International Journal of Pediatrics. 2010; 2010: 1 10, doi: /2010/ Koukoura O, Sifakis S, Spandidos DA, et al. DNA methylation in the human placenta and fetal growth (review). Mol Med Rep. 2012; 5(4): , doi: /mmr , indexed in Pubmed: Tolcos M, Markwick R, O Dowd R, et al. Intrauterine Growth Restriction: Effects on Neural Precursor Cell Proliferation and Angiogenesis in the Foetal Subventricular Zone. Developmental Neuroscience. 2015; 37(4-5): , doi: / Lim K, Armitage J, Stefanidis A, et al. IUGR in the Absence of Postnatal Catch-Up Growth Leads to Improved Whole Body Insulin Sensitivity in Rat Offspring. Pediatric Research. 2011; 70(4): , doi: /pdr.0b013e31822a65a Deter RL, Lee W, Sangi-Haghpeykar H, et al. Personalized third-trimester fetal growth evaluation: comparisons of individualized growth assessment, percentile line and conditional probability methods. J Matern Fetal Neonatal Med. 2016; 29(2): , doi: / , indexed in Pubmed: Savchev S, Figueras F, Sanz-Cortes M, et al. Evaluation of an optimal gestational age cut-off for the definition of early- and late-onset fetal growth restriction. Fetal Diagn Ther. 2014; 36(2): , doi: / , indexed in Pubmed: Baschat AA. Neurodevelopment after fetal growth restriction. Fetal Diagn Ther. 2014; 36(2): , doi: / , indexed in Pubmed: Mifsud W, Sebire NJ. Placental pathology in early-onset and late-onset fetal growth restriction. Fetal Diagn Ther. 2014; 36(2): , doi: / , indexed in Pubmed: Velauthar L, Plana MN, Kalidindi M, et al. First-trimester uterine artery Doppler and adverse pregnancy outcome: a meta-analysis involving 55,974 women. Ultrasound Obstet Gynecol. 2014; 43(5): , doi: /uog.13275, indexed in Pubmed: Turan OM, Turan S, Gungor S, et al. Progression of Doppler abnormalities in intrauterine growth restriction. Ultrasound Obstet Gynecol. 2008; 32(2): , doi: /uog.5386, indexed in Pubmed: Buscicchio G, Milite V, D Emidio L, et al. Analysis of fetal biometric measurements in the last 30 years. J Prenat Med. 2008; 2(1): 11 13, indexed in Pubmed: Lehnen H, Mosblech N, Reineke T, et al. Prenatal Clinical Assessment of sflt-1 (Soluble fms-like Tyrosine Kinase-1)/PlGF (Placental Growth Factor) Ratio as a Diagnostic Tool for Preeclampsia, Pregnancy-induced Hypertension, and Proteinuria. Geburtshilfe Frauenheilkd. 2013; 73(5): , doi: /s , indexed in Pubmed: Pasqualini JR, Chetrite GS. The formation and transformation of hormones in maternal, placental and fetal compartments: biological implications. Horm Mol Biol Clin Investig. 2016; 27(1): 11 28, doi: /hmbci , indexed in Pubmed: De Bonis M, Sabatini L, Galeazzi LR, et al. Maternal serum protein S forms in pregnancies complicated by intrauterine growth restriction. Eur J Obstet Gynecol Reprod Biol. 2012; 160(2):
10 Ginekologia i Perinatologia Praktyczna 2018, tom 3, nr 3 146, doi: /j.ejogrb , indexed in Pubmed: Oefner CM, Sharkey A, Gardner L, et al. Collagen type IV at the fetal-maternal interface. Placenta. 2015; 36(1): 59 68, doi: /j.placenta , indexed in Pubmed: Cui Y, Zhu B, Zheng F. Low-dose aspirin at 16 weeks of gestation for preventing preeclampsia and its maternal and neonatal adverse outcomes: A systematic review and meta-analysis. Exp Ther Med. 2018; 15(5): , doi: /etm , indexed in Pubmed: Ali MK, Amin ME, Amin AF, et al. Evaluation of the effectiveness of low-dose aspirin and omega 3 in treatment of asymmetrically intrauterine growth restriction: A randomized clinical trial. Eur J Obstet Gynecol Reprod Biol. 2017; 210: , doi: /j. ejogrb , indexed in Pubmed: Karowicz-Bilińska A, Kuś E, Kowalska-Koprek U. [The total antioxidative activity measured by FRAP method in women with intrauterine growth restriction treated by L-arginine]. Przegl Lek. 2005; 62(12): , indexed in Pubmed: Tan B, Li X, Wu G, et al. Dynamic changes in blood flow and oxygen consumption in the portal-drained viscera of growing pigs receiving acute administration of (L)-arginine. Amino Acids. 2012; 43(6): , doi: /s , indexed in Pubmed: Lemley CO, Camacho LE, Meyer AM, et al. Dietary melatonin supplementation alters uteroplacental amino acid flux during intrauterine growth restriction in ewes. Animal. 2013; 7(9): , doi: /S , indexed in Pubmed: Haghiac M, Yang Xh, Presley L, et al. Dietary Omega-3 Fatty Acid Supplementation Reduces Inflammation in Obese Pregnant Women: A Randomized Double-Blind Controlled Clinical Trial. PLoS One. 2015; 10(9): e , doi: /journal.pone , indexed in Pubmed: Mandruzzato GP, Meir YJ, Maso G, et al. Monitoring the IUGR fetus. J Perinat Med. 2003; 31(5): , doi: / JPM , indexed in Pubmed: Senat MV, Tsatsaris V. [Prenatal management of isolated IUGR]. J Gynecol Obstet Biol Reprod (Paris). 2013; 42(8): , doi: /j.jgyn , indexed in Pubmed: Marsál K. Obstetric management of intrauterine growth restriction. Best Pract Res Clin Obstet Gynaecol. 2009; 23(6): , doi: /j.bpobgyn , indexed in Pubmed: Sharma D, Shastri S, Sharma P. Intrauterine Growth Restriction: Antenatal and Postnatal Aspects. Clin Med Insights Pediatr. 2016; 10: 67 83, doi: /CMPed.S40070, indexed in Pubmed: Aditya I, Tat V, Sawana A, et al. Use of Doppler velocimetry in diagnosis and prognosis of intrauterine growth restriction (IUGR): A Review. J Neonatal Perinatal Med. 2016; 9(2): , doi: /NPM , indexed in Pubmed:
W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska.
 W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska. Dzięki wczesnej diagnostyce możemy wykryć 94% takich przypadków i podjąć leczenie, zapobiegając
W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska. Dzięki wczesnej diagnostyce możemy wykryć 94% takich przypadków i podjąć leczenie, zapobiegając
IUGR. prof. dr hab. n. med. Krzysztof Sodowski
 IUGR prof. dr hab. n. med. Krzysztof Sodowski definicja postacie znaczenie diagnostyka monitoring decyzje porodowe mały płód - SGA prawidłowy - brak cech wad, chorób genetycznych, infekcji nieprawidłowy
IUGR prof. dr hab. n. med. Krzysztof Sodowski definicja postacie znaczenie diagnostyka monitoring decyzje porodowe mały płód - SGA prawidłowy - brak cech wad, chorób genetycznych, infekcji nieprawidłowy
Wewnątrzmaciczne ograniczenie wzrastania płodu (IUGR)
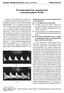 Perinatologia, Neonatologia i Ginekologia, tom 7, zeszyt 2, 112-116, 2014 SYTUACJA KLINICZNA #18 Wewnątrzmaciczne ograniczenie wzrastania płodu (IUGR) Pacjentka l. 36 przyjęta została do szpitala w 32.
Perinatologia, Neonatologia i Ginekologia, tom 7, zeszyt 2, 112-116, 2014 SYTUACJA KLINICZNA #18 Wewnątrzmaciczne ograniczenie wzrastania płodu (IUGR) Pacjentka l. 36 przyjęta została do szpitala w 32.
Ultrasonografia diagnostyczna i interwencyjna
 Ultrasonografia diagnostyczna i interwencyjna Click to edit Master subtitle style dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa
Ultrasonografia diagnostyczna i interwencyjna Click to edit Master subtitle style dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa
Metody monitorowania stanu płodu. I Katedra i Klinika Położnictwa i Ginekologii WUM
 Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Metody monitorowania stanu płodu. I Katedra i Klinika Położnictwa i Ginekologii WUM
 Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Ultrasonograficzna ocena wzrastania płodów w I i II trymestrze ciąży w populacyjnym programie badań prenatalnych wad wrodzonych w regionie lubelskim
 Lek. med. Izabela Wnuczek-Mazurek Ultrasonograficzna ocena wzrastania płodów w I i II trymestrze ciąży w populacyjnym programie badań prenatalnych wad wrodzonych w regionie lubelskim Promotor: Dr hab.
Lek. med. Izabela Wnuczek-Mazurek Ultrasonograficzna ocena wzrastania płodów w I i II trymestrze ciąży w populacyjnym programie badań prenatalnych wad wrodzonych w regionie lubelskim Promotor: Dr hab.
Hubert Huras Klinika Położnictwa i Perinatologii Uniwersytetu Jagiellońskiego Collegium Medicum
 Hubert Huras Klinika Położnictwa i Perinatologii Uniwersytetu Jagiellońskiego Collegium Medicum W krajach rozwijających się problem hipotrofii dotyka 3-10% noworodków. Dla 36 letniej nieródki ryzyko IUGR
Hubert Huras Klinika Położnictwa i Perinatologii Uniwersytetu Jagiellońskiego Collegium Medicum W krajach rozwijających się problem hipotrofii dotyka 3-10% noworodków. Dla 36 letniej nieródki ryzyko IUGR
dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa i Ginekologii
 dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa i Ginekologii najbardziej popularna metoda wizualizacji duża dostępność względnie
dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa i Ginekologii najbardziej popularna metoda wizualizacji duża dostępność względnie
Wewnątrzmaciczne zahamowanie wzrastania płodu schemat diagnostyczny i postępowanie
 PRACA POGLĄDOWA Ginekologia i Perinatologia Praktyczna 2016 tom 1, nr 3, strony 107 114 Copyright 2016 Via Medica ISSN 2451 0122 Wewnątrzmaciczne zahamowanie wzrastania płodu schemat diagnostyczny i postępowanie
PRACA POGLĄDOWA Ginekologia i Perinatologia Praktyczna 2016 tom 1, nr 3, strony 107 114 Copyright 2016 Via Medica ISSN 2451 0122 Wewnątrzmaciczne zahamowanie wzrastania płodu schemat diagnostyczny i postępowanie
Zaburzenia wzrastania wewnątrzmacicznego. Justyna Tołłoczko Klinika Neonatologii i Intensywnej Terapii Noworodka WUM
 Zaburzenia wzrastania wewnątrzmacicznego Justyna Tołłoczko Klinika Neonatologii i Intensywnej Terapii Noworodka WUM Hipotrofia < 10. centyla Eutrofia 10-90 centyl Hipertrofia > 90. centyla IUGR Intrauterine
Zaburzenia wzrastania wewnątrzmacicznego Justyna Tołłoczko Klinika Neonatologii i Intensywnej Terapii Noworodka WUM Hipotrofia < 10. centyla Eutrofia 10-90 centyl Hipertrofia > 90. centyla IUGR Intrauterine
Wyniki badań dopplerowskich u płodów matek z wczesną i późną postacią stanu przedrzucawkowego
 Wyniki badań dopplerowskich u płodów matek z wczesną i późną postacią stanu przedrzucawkowego Results of Doppler examinations in fetuses of mothers with earlyand late-onset preeclampsia Klinika Rozrodczości,
Wyniki badań dopplerowskich u płodów matek z wczesną i późną postacią stanu przedrzucawkowego Results of Doppler examinations in fetuses of mothers with earlyand late-onset preeclampsia Klinika Rozrodczości,
Przemysław Oszukowski Spała, Kurs USG, 10 listopada 2012.
 Przemysław Oszukowski Spała, Kurs USG, 10 listopada 2012. odsetek zjawiska w różnych populacjach może sięgać 8%. zahamowanie wewnątrzmacicznego wzrastania płodu jest przyczyną zgonów wewnątrzmacicznych
Przemysław Oszukowski Spała, Kurs USG, 10 listopada 2012. odsetek zjawiska w różnych populacjach może sięgać 8%. zahamowanie wewnątrzmacicznego wzrastania płodu jest przyczyną zgonów wewnątrzmacicznych
Obecność czynników ryzyka wystąpienia hipotrofii wewnątrzmacicznej a zastosowanie kwasu acetylosalicylowego
 Perinatologia, Neonatologia i Ginekologia, tom 1, zeszyt 3, 222-226, 2008 Obecność czynników ryzyka wystąpienia hipotrofii wewnątrzmacicznej a zastosowanie kwasu acetylosalicylowego AGATA KAROWICZ-BILIŃSKA
Perinatologia, Neonatologia i Ginekologia, tom 1, zeszyt 3, 222-226, 2008 Obecność czynników ryzyka wystąpienia hipotrofii wewnątrzmacicznej a zastosowanie kwasu acetylosalicylowego AGATA KAROWICZ-BILIŃSKA
Standardy opieki okołoporodowej w przypadkach występowania określonych powikłań
 praca POGLĄDOWA Ginekologia i Perinatologia Praktyczna 2016 tom 1, nr 1, strony 1 9 Copyright 2016 Via Medica ISSN 2451 0122 Standardy opieki okołoporodowej w przypadkach występowania określonych powikłań
praca POGLĄDOWA Ginekologia i Perinatologia Praktyczna 2016 tom 1, nr 1, strony 1 9 Copyright 2016 Via Medica ISSN 2451 0122 Standardy opieki okołoporodowej w przypadkach występowania określonych powikłań
Lek. Ewelina Litwińska
 Lek. Ewelina Litwińska Rozprawa doktorska pt.: Markery biochemiczne i biofizyczne w predykcji powikłań nadciśnienia tętniczego w ciąży Promotor: dr hab. n. med. Piotr Kaczmarek STRESZCZENIE Wprowadzenie:
Lek. Ewelina Litwińska Rozprawa doktorska pt.: Markery biochemiczne i biofizyczne w predykcji powikłań nadciśnienia tętniczego w ciąży Promotor: dr hab. n. med. Piotr Kaczmarek STRESZCZENIE Wprowadzenie:
TOMASZ FUCHS, MICHAŁ POMORSKI, ARTUR WIATROWSKI, MARIUSZ ZIMMER
 Perinatologia, Neonatologia i Ginekologia, tom 4, zeszyt 1, 22-26, 2011 Ocena stanu płodu w przypadkach wewnątrzmacicznego ograniczenia wzrastania płodu (IUGR) oraz nadciśnienia indukowanego ciążą (PIH),
Perinatologia, Neonatologia i Ginekologia, tom 4, zeszyt 1, 22-26, 2011 Ocena stanu płodu w przypadkach wewnątrzmacicznego ograniczenia wzrastania płodu (IUGR) oraz nadciśnienia indukowanego ciążą (PIH),
poło nictwo Kornacki Jakub 1, Kornacka Alicja 2, Rajewski Marcin 1, Goździewicz Tomasz 1, Skrzypczak Jana 1, Szczapa Jerzy 2
 Ginekol Pol. 2009, 80, 839-844 P R A C E O R Y G I N A L N E poło nictwo Czy nieprawidłowe wyniki badania dopplerowskiego u płodów z wewnątrzmacicznym ograniczeniem wzrastania zwiększają częstość powikłań
Ginekol Pol. 2009, 80, 839-844 P R A C E O R Y G I N A L N E poło nictwo Czy nieprawidłowe wyniki badania dopplerowskiego u płodów z wewnątrzmacicznym ograniczeniem wzrastania zwiększają częstość powikłań
Fetuina i osteopontyna u pacjentów z zespołem metabolicznym
 Fetuina i osteopontyna u pacjentów z zespołem metabolicznym Dr n med. Katarzyna Musialik Katedra Chorób Wewnętrznych, Zaburzeń Metabolicznych i Nadciśnienia Tętniczego Uniwersytet Medyczny w Poznaniu *W
Fetuina i osteopontyna u pacjentów z zespołem metabolicznym Dr n med. Katarzyna Musialik Katedra Chorób Wewnętrznych, Zaburzeń Metabolicznych i Nadciśnienia Tętniczego Uniwersytet Medyczny w Poznaniu *W
LP Panel tarczycowy 1. TSH 2. Ft3 3. Ft4 4. Anty TPo 5. Anty Tg. W przypadku występowania alergii pokarmowych lub wziewnych
 Proszę o wykonanie następujących badań laboratoryjnych (z krwi), na część z nich można uzyskać skierowanie od lekarza*: Dodatkowo: Badania podstawowe: W przypadku podejrzenia nieprawidłowej pracy tarczycy
Proszę o wykonanie następujących badań laboratoryjnych (z krwi), na część z nich można uzyskać skierowanie od lekarza*: Dodatkowo: Badania podstawowe: W przypadku podejrzenia nieprawidłowej pracy tarczycy
Metody intensywnego nadzoru w ciąży i porodzie
 Metody intensywnego nadzoru w ciąży i porodzie Jacek Sieńko II Katedra i Klinika Położnictwa i Ginekologii Warszawskiego Uniwersytetu Medycznego Nadzór położniczy Nad płodem Samoocena aktywności ruchowej
Metody intensywnego nadzoru w ciąży i porodzie Jacek Sieńko II Katedra i Klinika Położnictwa i Ginekologii Warszawskiego Uniwersytetu Medycznego Nadzór położniczy Nad płodem Samoocena aktywności ruchowej
Załącznik nr 5 do zarządzenia Nr 53/2006 Prezesa Narodowego Funduszu Zdrowia. Program badań prenatalnych
 Program badań prenatalnych 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU BADAŃ PRENATALNYCH, zwanego dalej Programem. 1. Opis problemu zdrowotnego W ostatnich latach wzrasta systematycznie średni wiek
Program badań prenatalnych 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU BADAŃ PRENATALNYCH, zwanego dalej Programem. 1. Opis problemu zdrowotnego W ostatnich latach wzrasta systematycznie średni wiek
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ ( )
 ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
Zapytaj swojego lekarza.
 Proste, bezpieczne badanie krwi, zapewniające wysoką czułość diagnostyczną Nieinwazyjne badanie oceniające ryzyko wystąpienia zaburzeń chromosomalnych, takich jak zespół Downa; opcjonalnie umożliwia również
Proste, bezpieczne badanie krwi, zapewniające wysoką czułość diagnostyczną Nieinwazyjne badanie oceniające ryzyko wystąpienia zaburzeń chromosomalnych, takich jak zespół Downa; opcjonalnie umożliwia również
Retrograde diastolic blood flow in the aortic isthmus is not a simple marker of abnormal fetal outcome in pregnancy complicated by IUGR a pilot study
 Retrograde diastolic blood flow in the aortic isthmus is not a simple marker of abnormal fetal outcome in pregnancy complicated by IUGR a pilot study Obecność wstecznego przepływu rozkurczowego w cieśni
Retrograde diastolic blood flow in the aortic isthmus is not a simple marker of abnormal fetal outcome in pregnancy complicated by IUGR a pilot study Obecność wstecznego przepływu rozkurczowego w cieśni
Ciąża bliźniacza jako czynnik ryzyka wystąpienia krwawienia do komór bocznych mózgu u noworodków
 Ginekol Pol. 2015, 86, 137-142 P R A C E O R Y G I N A L N E Ciąża bliźniacza jako czynnik ryzyka wystąpienia krwawienia do komór bocznych mózgu u noworodków Twin pregnancy as the risk factor for neonatal
Ginekol Pol. 2015, 86, 137-142 P R A C E O R Y G I N A L N E Ciąża bliźniacza jako czynnik ryzyka wystąpienia krwawienia do komór bocznych mózgu u noworodków Twin pregnancy as the risk factor for neonatal
Ocena przydatności stężenia rozpuszczalnej endogliny jako czynnika predykcyjnego
 Ginekol Pol. 2013, 84, 835-840 P R A C E O R Y G I N A L N E Ocena przydatności stężenia rozpuszczalnej endogliny jako czynnika predykcyjnego wystąpienia stanu przedrzucawkowego u ciężarnych z nadciśnieniem
Ginekol Pol. 2013, 84, 835-840 P R A C E O R Y G I N A L N E Ocena przydatności stężenia rozpuszczalnej endogliny jako czynnika predykcyjnego wystąpienia stanu przedrzucawkowego u ciężarnych z nadciśnieniem
Materiały edukacyjne. Diagnostyka i leczenie nadciśnienia tętniczego
 Materiały edukacyjne Diagnostyka i leczenie nadciśnienia tętniczego Klasyfikacja ciśnienia tętniczego (mmhg) (wg. ESH/ESC )
Materiały edukacyjne Diagnostyka i leczenie nadciśnienia tętniczego Klasyfikacja ciśnienia tętniczego (mmhg) (wg. ESH/ESC )
Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci.
 Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci. dr n. med. Agnieszka Ołdakowska Klinika Chorób Zakaźnych Wieku Dziecięcego Warszawski Uniwersytet Medyczny Wojewódzki Szpital Zakaźny w Warszawie
Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci. dr n. med. Agnieszka Ołdakowska Klinika Chorób Zakaźnych Wieku Dziecięcego Warszawski Uniwersytet Medyczny Wojewódzki Szpital Zakaźny w Warszawie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.
 Dziennik Urzędowy Ministra Zdrowia 701 Poz. 9 Załącznik B.64. LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.9)
Dziennik Urzędowy Ministra Zdrowia 701 Poz. 9 Załącznik B.64. LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.9)
Tyreologia opis przypadku 6
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 6 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 23-letna kobieta zgłosił się do Poradni Endokrynologicznej.
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 6 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 23-letna kobieta zgłosił się do Poradni Endokrynologicznej.
Niedożywienie i otyłość a choroby nerek
 Niedożywienie i otyłość a choroby nerek Magdalena Durlik Klinika Medycyny Transplantacyjnej, Nefrologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny Częstość przewlekłej choroby nerek na świecie
Niedożywienie i otyłość a choroby nerek Magdalena Durlik Klinika Medycyny Transplantacyjnej, Nefrologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny Częstość przewlekłej choroby nerek na świecie
Piotr Socha. Interdyscyplinarna szkoła zimowa, 2014
 Piotr Socha Klinika Gastroenterologii, Hepatologii i Zaburzeń Odżywiania Instytut Pomnik-Centrum Zdrowia Dziecka Interdyscyplinarna szkoła zimowa, 2014 Zdjęcie Holenderki Zima 1944/45 2414 urodzonych w
Piotr Socha Klinika Gastroenterologii, Hepatologii i Zaburzeń Odżywiania Instytut Pomnik-Centrum Zdrowia Dziecka Interdyscyplinarna szkoła zimowa, 2014 Zdjęcie Holenderki Zima 1944/45 2414 urodzonych w
KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI
 KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI CELE KSZTAŁCENIA Patologia ogólna łączy wiedzę z zakresu podstawowych nauk lekarskich. Stanowi pomost pomiędzy kształceniem przed klinicznym i klinicznym. Ułatwia zrozumienie
KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI CELE KSZTAŁCENIA Patologia ogólna łączy wiedzę z zakresu podstawowych nauk lekarskich. Stanowi pomost pomiędzy kształceniem przed klinicznym i klinicznym. Ułatwia zrozumienie
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy. Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi
 Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
STRESZCZENIE. Wstęp. Cele pracy
 STRESZCZENIE Wstęp Hormon wzrostu (GH) jest jednym z najważniejszych hormonów anabolicznych promujących proces wzrastania człowieka. GH działa lipolitycznie, wpływa na metabolizm węglowodanów, białek i
STRESZCZENIE Wstęp Hormon wzrostu (GH) jest jednym z najważniejszych hormonów anabolicznych promujących proces wzrastania człowieka. GH działa lipolitycznie, wpływa na metabolizm węglowodanów, białek i
NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau
 NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau Nieinwazyjne badania prenatalne, polegające na ocenia parametrów biochemicznych, takie jak
NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau Nieinwazyjne badania prenatalne, polegające na ocenia parametrów biochemicznych, takie jak
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT.
 EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
NADCIŚNIENIE ZESPÓŁ METABOLICZNY
 NADCIŚNIENIE ZESPÓŁ METABOLICZNY Poradnik dla pacjenta i jego rodziny Konsultacja: prof. dr hab. med. Zbigniew Gaciong CO TO JEST ZESPÓŁ METABOLICZNY Nadciśnienie tętnicze (inaczej podwyższone ciśnienie
NADCIŚNIENIE ZESPÓŁ METABOLICZNY Poradnik dla pacjenta i jego rodziny Konsultacja: prof. dr hab. med. Zbigniew Gaciong CO TO JEST ZESPÓŁ METABOLICZNY Nadciśnienie tętnicze (inaczej podwyższone ciśnienie
Pytania z zakresu położnictwa
 Pytania z zakresu położnictwa - 2017 1. Proszę omówić zapotrzebowanie na składniki mineralne i witaminowe u kobiet ciężarnych i karmiących piersią ze szczególnym uwzględnieniem znaczenia profilaktyki jodowej.
Pytania z zakresu położnictwa - 2017 1. Proszę omówić zapotrzebowanie na składniki mineralne i witaminowe u kobiet ciężarnych i karmiących piersią ze szczególnym uwzględnieniem znaczenia profilaktyki jodowej.
PRISCA 5.0 Nieinwazyjna diagnostyka prenatalna
 OCENA RYZYKA GENETYCZNYCH WAD PŁODU PRISCA 5.0 Nieinwazyjna diagnostyka prenatalna SPECJALISTYCZNY PROGRAM KOMPUTEROWY DO OCENY RYZYKA WAD CHROMOSOMOWYCH PŁODU I WAD ROZWOJOWYCHUKŁADU NERWOWEGO NA PODSTAWIE
OCENA RYZYKA GENETYCZNYCH WAD PŁODU PRISCA 5.0 Nieinwazyjna diagnostyka prenatalna SPECJALISTYCZNY PROGRAM KOMPUTEROWY DO OCENY RYZYKA WAD CHROMOSOMOWYCH PŁODU I WAD ROZWOJOWYCHUKŁADU NERWOWEGO NA PODSTAWIE
Rodzaj przyczepu pępowiny a stan urodzeniowy bliźniąt
 Perinatologia, Neonatologia i Ginekologia, tom 2, zeszyt 1, 12-16, 2009 przyczepu pępowiny a stan urodzeniowy bliźniąt SŁAWOMIR SZYMAŃSKI 1, WITOLD MALINOWSKI 1, ELŻBIETA RONIN-WALKNOWSKA 2 Streszczenie
Perinatologia, Neonatologia i Ginekologia, tom 2, zeszyt 1, 12-16, 2009 przyczepu pępowiny a stan urodzeniowy bliźniąt SŁAWOMIR SZYMAŃSKI 1, WITOLD MALINOWSKI 1, ELŻBIETA RONIN-WALKNOWSKA 2 Streszczenie
Markery biochemiczne w diagnostyce prenatalnej
 Diagnostyka prenatalna Spała 09.11.2012 Markery biochemiczne w diagnostyce prenatalnej - test podwójny - nowe markery biochemiczne dr hab. n. med. Dariusz Borowski Warszawski Uniwersytet Medyczny rekomendacja
Diagnostyka prenatalna Spała 09.11.2012 Markery biochemiczne w diagnostyce prenatalnej - test podwójny - nowe markery biochemiczne dr hab. n. med. Dariusz Borowski Warszawski Uniwersytet Medyczny rekomendacja
Charakterystyka obrotu kostnego u kobiet w ciąży fizjologicznej i powikłanej porodem przedwczesnym streszczenie.
 Anastasiya Zasimovich Charakterystyka obrotu kostnego u kobiet w ciąży fizjologicznej i powikłanej porodem przedwczesnym streszczenie. Ciąża jest to specyficzny, fizjologiczny stan organizmu kobiety. O
Anastasiya Zasimovich Charakterystyka obrotu kostnego u kobiet w ciąży fizjologicznej i powikłanej porodem przedwczesnym streszczenie. Ciąża jest to specyficzny, fizjologiczny stan organizmu kobiety. O
Stabilizacja dziecka z PPROM. Janusz Świetliński
 Stabilizacja dziecka z PPROM Janusz Świetliński Uproszczona klasyfikacja Klasyfikacja Charakterystyka ROM Odejście wód płodowych PROM Przedłużony PROM Odejście wód płodowych wcześniej niż na godzinę przed
Stabilizacja dziecka z PPROM Janusz Świetliński Uproszczona klasyfikacja Klasyfikacja Charakterystyka ROM Odejście wód płodowych PROM Przedłużony PROM Odejście wód płodowych wcześniej niż na godzinę przed
Zastosowanie badania dopplerowskiego w drugiej połowie ciąży
 DOI: 10.17772/gp/57867! "! # Zastosowanie badania dopplerowskiego w drugiej połowie ciąży The use of Doppler in the second half of pregnancy Klinika Rozrodczości, Katedra Ginekologii, Położnictwa i Onkologii
DOI: 10.17772/gp/57867! "! # Zastosowanie badania dopplerowskiego w drugiej połowie ciąży The use of Doppler in the second half of pregnancy Klinika Rozrodczości, Katedra Ginekologii, Położnictwa i Onkologii
POSTĘPOWANIE W CUKRZYCY I OPIEKA NAD DZIECKIEM W PLACÓWKACH OŚWIATOWYCH
 POSTĘPOWANIE W CUKRZYCY I OPIEKA NAD DZIECKIEM W PLACÓWKACH OŚWIATOWYCH CUKRZYCA.? cukrzyca to grupa chorób metabolicznych charakteryzujących się hiperglikemią (podwyższonym poziomem cukru we krwi) wynika
POSTĘPOWANIE W CUKRZYCY I OPIEKA NAD DZIECKIEM W PLACÓWKACH OŚWIATOWYCH CUKRZYCA.? cukrzyca to grupa chorób metabolicznych charakteryzujących się hiperglikemią (podwyższonym poziomem cukru we krwi) wynika
Nitraty -nitrogliceryna
 Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.
 Załącznik B.64. LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.9) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY
Załącznik B.64. LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.9) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY
Universitäts-Frauenklinik Essen
 Universitäts-Frauenklinik Essen Badanie przesiewowe w pierwszym trymestrze ciąży Co to jest z badanie przesiewowe w pierwszym trymestrze ciąży? W badaniu przesiewowym w pierwszym trymestrze ciąży okreslane
Universitäts-Frauenklinik Essen Badanie przesiewowe w pierwszym trymestrze ciąży Co to jest z badanie przesiewowe w pierwszym trymestrze ciąży? W badaniu przesiewowym w pierwszym trymestrze ciąży okreslane
Noworodki SGA w oddziale intensywnej terapii grupa ryzyka przewlekłych zaburzeń wzrastania.
 Noworodki SGA w oddziale intensywnej terapii grupa ryzyka przewlekłych zaburzeń wzrastania. M. Kęsiak, A. Stolarczyk, T. Talar, B. Cyranowicz, E. Gulczyńska Klinika Neonatologii ICZMP, kierownik kliniki
Noworodki SGA w oddziale intensywnej terapii grupa ryzyka przewlekłych zaburzeń wzrastania. M. Kęsiak, A. Stolarczyk, T. Talar, B. Cyranowicz, E. Gulczyńska Klinika Neonatologii ICZMP, kierownik kliniki
Universitäts-Frauenklinik Essen. Medycyna prenatalna i medycyna płodowa Centrum perinatologiczne I. Stopnia
 Universitäts-Frauenklinik Essen Medycyna prenatalna i medycyna płodowa Centrum perinatologiczne I. Stopnia Szanowni Państwo, Drodzy Rodzice, Nasze Centrum medycyny prenatalnej oferuje Państwu pełne spektrum
Universitäts-Frauenklinik Essen Medycyna prenatalna i medycyna płodowa Centrum perinatologiczne I. Stopnia Szanowni Państwo, Drodzy Rodzice, Nasze Centrum medycyny prenatalnej oferuje Państwu pełne spektrum
BEZPIECZENSTWO USG. A-s L-ow A-s R-easonable A-chievable ALARA. minimalne ryzyko badania. minimum ekspozycji. minimalna intensywność ekspozycji
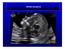 OPISZ ZDJĘCIA T BS IT CP CM NT MB T (Thalamus) wzgórze MB (Mid Brain) śródmózgowie BS (Brainstem) pień mózgu IT (Intracranial Translucency) przezierność wewnątrzczaszkowa CP (Chorionic Plexus) sploty naczyniówkowe
OPISZ ZDJĘCIA T BS IT CP CM NT MB T (Thalamus) wzgórze MB (Mid Brain) śródmózgowie BS (Brainstem) pień mózgu IT (Intracranial Translucency) przezierność wewnątrzczaszkowa CP (Chorionic Plexus) sploty naczyniówkowe
INSTYTUT MATKI I DZIECKA w Warszawie, Klinika Patologii i Intensywnej Terapii Noworodka
 Ocena ryzyka nieprawidłowego rozwoju dzieci urodzonych przedwcześnie Wczesne wspomaganie rozwoju dziecka i pomoc rodzinie doświadczenia i rekomendacje Warszawa, 10 12 grudnia 2007 Ewa Helwich Klinika Neonatologii
Ocena ryzyka nieprawidłowego rozwoju dzieci urodzonych przedwcześnie Wczesne wspomaganie rozwoju dziecka i pomoc rodzinie doświadczenia i rekomendacje Warszawa, 10 12 grudnia 2007 Ewa Helwich Klinika Neonatologii
ZAKŁAD DIAGNOSTYKI LABORATORYJNEJ I IMMUNOLOGII KLINICZNEJ WIEKU ROZOJOWEGO AM W WARSZAWIE.
 ZAKŁAD DIAGNOSTYKI LABORATORYJNEJ I IMMUNOLOGII KLINICZNEJ WIEKU ROZOJOWEGO AKADEMII MEDYCZNEJ W WARSZAWIE. ZAKŁAD DIAGNOSTYKI LABORATOTORYJNEJ WYDZIAŁU NAUKI O ZDROWIU AKADEMII MEDYCZNEJ W WARSZAWIE Przykładowe
ZAKŁAD DIAGNOSTYKI LABORATORYJNEJ I IMMUNOLOGII KLINICZNEJ WIEKU ROZOJOWEGO AKADEMII MEDYCZNEJ W WARSZAWIE. ZAKŁAD DIAGNOSTYKI LABORATOTORYJNEJ WYDZIAŁU NAUKI O ZDROWIU AKADEMII MEDYCZNEJ W WARSZAWIE Przykładowe
Kinga Janik-Koncewicz
 Kinga Janik-Koncewicz miażdżyca choroby układu krążenia cukrzyca typu 2 nadciśnienie choroby układu kostnego nowotwory Światowa Organizacja Zdrowia szacuje, że około 7-41% nowotworów jest spowodowanych
Kinga Janik-Koncewicz miażdżyca choroby układu krążenia cukrzyca typu 2 nadciśnienie choroby układu kostnego nowotwory Światowa Organizacja Zdrowia szacuje, że około 7-41% nowotworów jest spowodowanych
Uniwersytet Jagielloński Collegium Medicum Wydział Nauk o Zdrowiu. Małgorzata Radoń-Pokracka
 Uniwersytet Jagielloński Collegium Medicum Wydział Nauk o Zdrowiu Małgorzata Radoń-Pokracka Związek występowania markerów stresu oksydacyjnego i sposobu zakończenia ciąży powikłanej wewnątrzmacicznym ograniczeniem
Uniwersytet Jagielloński Collegium Medicum Wydział Nauk o Zdrowiu Małgorzata Radoń-Pokracka Związek występowania markerów stresu oksydacyjnego i sposobu zakończenia ciąży powikłanej wewnątrzmacicznym ograniczeniem
pomiędzy październikiem 2012 a grudniem 2014 roku. Ciężarne były kwalifikowane do badań podczas pobytu w Klinice, po uprzednim dokładnym zebraniu
 1. STRESZCZENIE W dzisiejszych czasach mimo rozwoju medycyny perinatalnej, późne powikłania położnicze stanowią w dalszym ciągu problem i wyzwanie dla współczesnych położników. Według danych zawartych
1. STRESZCZENIE W dzisiejszych czasach mimo rozwoju medycyny perinatalnej, późne powikłania położnicze stanowią w dalszym ciągu problem i wyzwanie dla współczesnych położników. Według danych zawartych
Kalendarz badań USG w ciąży. Po co robić i jak dobrze zinterpretować wynik?
 Kalendarz badań USG w ciąży. Po co robić i jak dobrze zinterpretować wynik? Zrobiłaś test ciążowy i jest pozytywny? Kiedy powinnaś wybrać się do lekarza i zrobić pierwsze USG? Jeszcze 60 lat temu niewyobrażalne
Kalendarz badań USG w ciąży. Po co robić i jak dobrze zinterpretować wynik? Zrobiłaś test ciążowy i jest pozytywny? Kiedy powinnaś wybrać się do lekarza i zrobić pierwsze USG? Jeszcze 60 lat temu niewyobrażalne
Marzena Woźniak Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie
 Marzena Woźniak Rozprawa doktorska na stopień doktora nauk medycznych Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie Okresy ciąży i połogu są wymieniane
Marzena Woźniak Rozprawa doktorska na stopień doktora nauk medycznych Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie Okresy ciąży i połogu są wymieniane
Cukrzyca typu 2 Novo Nordisk Pharma Sp. z o.o.
 Cukrzyca typu 2 Cukrzyca typu 2 Jeśli otrzymałeś tę ulotkę, prawdopodobnie zmagasz się z problemem cukrzycy. Musisz więc odpowiedzieć sobie na pytania: czy wiesz, jak żyć z cukrzycą? Jak postępować w wyjątkowych
Cukrzyca typu 2 Cukrzyca typu 2 Jeśli otrzymałeś tę ulotkę, prawdopodobnie zmagasz się z problemem cukrzycy. Musisz więc odpowiedzieć sobie na pytania: czy wiesz, jak żyć z cukrzycą? Jak postępować w wyjątkowych
Czynniki genetyczne sprzyjające rozwojowi otyłości
 Czynniki genetyczne sprzyjające rozwojowi otyłości OTYŁOŚĆ Choroba charakteryzująca się zwiększeniem masy ciała ponad przyjętą normę Wzrost efektywności terapii Czynniki psychologiczne Czynniki środowiskowe
Czynniki genetyczne sprzyjające rozwojowi otyłości OTYŁOŚĆ Choroba charakteryzująca się zwiększeniem masy ciała ponad przyjętą normę Wzrost efektywności terapii Czynniki psychologiczne Czynniki środowiskowe
Czy jest możliwe skuteczne leczenie cukrzycy w grupie chorych otyłych ze znaczną insulinoopornością?
 Jerzy Maksymilian Loba Klinika Chorób Wewnętrznych i Diabetologii Uniwersytet Medyczny w Łodzi Czy jest możliwe skuteczne leczenie cukrzycy w grupie chorych otyłych ze znaczną insulinoopornością? Definicja
Jerzy Maksymilian Loba Klinika Chorób Wewnętrznych i Diabetologii Uniwersytet Medyczny w Łodzi Czy jest możliwe skuteczne leczenie cukrzycy w grupie chorych otyłych ze znaczną insulinoopornością? Definicja
STRESZCZENIE PRACY DOKTORSKIEJ
 mgr Bartłomiej Rospond POSZUKIWANIE NEUROBIOLOGICZNEGO MECHANIZMU UZALEŻNIENIA OD POKARMU - WPŁYW CUKRÓW I TŁUSZCZÓW NA EKSPRESJĘ RECEPTORÓW DOPAMINOWYCH D 2 W GRZBIETOWYM PRĄŻKOWIU U SZCZURÓW STRESZCZENIE
mgr Bartłomiej Rospond POSZUKIWANIE NEUROBIOLOGICZNEGO MECHANIZMU UZALEŻNIENIA OD POKARMU - WPŁYW CUKRÓW I TŁUSZCZÓW NA EKSPRESJĘ RECEPTORÓW DOPAMINOWYCH D 2 W GRZBIETOWYM PRĄŻKOWIU U SZCZURÓW STRESZCZENIE
LECZENIE WTÓRNEJ NADCZYNNOŚCI PRZYTARCZYC U PACJENTÓW HEMODIALIZOWANYCH ICD-10 N
 Załącznik nr 42 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE WTÓRNEJ NADCZYNNOŚCI PRZYTARCZYC U PACJENTÓW HEMODIALIZOWANYCH ICD-10 N 25.8 Inne zaburzenia
Załącznik nr 42 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE WTÓRNEJ NADCZYNNOŚCI PRZYTARCZYC U PACJENTÓW HEMODIALIZOWANYCH ICD-10 N 25.8 Inne zaburzenia
LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.
 Dziennik Urzędowy Ministra Zdrowia 879 Poz. 133 Załącznik B.64. LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.9)
Dziennik Urzędowy Ministra Zdrowia 879 Poz. 133 Załącznik B.64. LECZENIE HORMONEM WZROSTU NISKOROSŁYCH DZIECI URODZONYCH JAKO ZBYT MAŁE W PORÓWNANIU DO CZASU TRWANIA CIĄŻY (SGA lub IUGR) (ICD-10 R 62.9)
Załącznik nr 1 do zarządzenia Nr 53/2006 Prezesa Narodowego Funduszu Zdrowia. Program profilaktyki chorób układu krążenia
 Program profilaktyki chorób układu krążenia 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI CHORÓB UKŁADU KRĄŻENIA, zwanego dalej Programem. 1. Opis problemu zdrowotnego. Choroby układu krążenia
Program profilaktyki chorób układu krążenia 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI CHORÓB UKŁADU KRĄŻENIA, zwanego dalej Programem. 1. Opis problemu zdrowotnego. Choroby układu krążenia
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości
 VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
Współczesne metody monitorowania dobrostanu płodu w ciąży powikłanej wewnątrzmacicznym zahamowaniem wzrostu (IUGR)
 Ginekol Pol. 2016, 87, 135-142 DOI: 10.17772/gp/61179 Współczesne metody monitorowania dobrostanu płodu w ciąży powikłanej wewnątrzmacicznym zahamowaniem wzrostu (IUGR) Modern methods of monitoring fetuses
Ginekol Pol. 2016, 87, 135-142 DOI: 10.17772/gp/61179 Współczesne metody monitorowania dobrostanu płodu w ciąży powikłanej wewnątrzmacicznym zahamowaniem wzrostu (IUGR) Modern methods of monitoring fetuses
Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez:
 2 Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez: Prof. dr hab. med. Katarzyna Cypryk Klinika Diabetologii i Chorób Przemiany Materii Uniwersytet Medyczny w Łodzi,
2 Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez: Prof. dr hab. med. Katarzyna Cypryk Klinika Diabetologii i Chorób Przemiany Materii Uniwersytet Medyczny w Łodzi,
Stany nadkrzepliwości (trombofilie)
 Stany nadkrzepliwości (trombofilie) DEFINICJA I ETIOPATOGENEZA Genetycznie uwarunkowana lub nabyta skłonność do zakrzepicy żylnej lub (rzadko) tętniczej, związana z nieprawidłowościami hematologicznymi.
Stany nadkrzepliwości (trombofilie) DEFINICJA I ETIOPATOGENEZA Genetycznie uwarunkowana lub nabyta skłonność do zakrzepicy żylnej lub (rzadko) tętniczej, związana z nieprawidłowościami hematologicznymi.
Jakie metody diagnostyki obrazowej powinny być zastosowane w przypadku niedotlenienia-niedokrwienia u noworodków?
 Jakie metody diagnostyki obrazowej powinny być zastosowane w przypadku niedotlenienia-niedokrwienia u noworodków? A. USG przezciemiączkowe B. USG i w drugiej kolejności TK C. USG i MR D. USG, TK i MR Badanie
Jakie metody diagnostyki obrazowej powinny być zastosowane w przypadku niedotlenienia-niedokrwienia u noworodków? A. USG przezciemiączkowe B. USG i w drugiej kolejności TK C. USG i MR D. USG, TK i MR Badanie
CHOLESTONE NATURALNA OCHRONA PRZED MIAŻDŻYCĄ. www.california-fitness.pl www.calivita.com
 CHOLESTONE NATURALNA OCHRONA PRZED MIAŻDŻYCĄ Co to jest cholesterol? Nierozpuszczalna w wodzie substancja, która: jest składnikiem strukturalnym wszystkich błon komórkowych i śródkomórkowych wchodzi w
CHOLESTONE NATURALNA OCHRONA PRZED MIAŻDŻYCĄ Co to jest cholesterol? Nierozpuszczalna w wodzie substancja, która: jest składnikiem strukturalnym wszystkich błon komórkowych i śródkomórkowych wchodzi w
Podsumowanie sezonu zachorowań oraz program profilaktyki zakażeń 2016/2017
 Profilaktyka zakażeń RSV w Polsce od 1.1.213 Profilaktyka zakażeń wirusem RS (ICD-1 P 7.2, P 27.1) Podsumowanie sezonu zachorowań oraz program profilaktyki zakażeń 216/217 Ewa Helwich Klinika Neonatologii
Profilaktyka zakażeń RSV w Polsce od 1.1.213 Profilaktyka zakażeń wirusem RS (ICD-1 P 7.2, P 27.1) Podsumowanie sezonu zachorowań oraz program profilaktyki zakażeń 216/217 Ewa Helwich Klinika Neonatologii
USG Power Doppler jest użytecznym narzędziem pozwalającym na uwidocznienie wzmożonego przepływu naczyniowego w synovium będącego skutkiem zapalenia.
 STRESZCZENIE Serologiczne markery angiogenezy u dzieci chorych na młodzieńcze idiopatyczne zapalenie stawów - korelacja z obrazem klinicznym i ultrasonograficznym MIZS to najczęstsza przewlekła artropatia
STRESZCZENIE Serologiczne markery angiogenezy u dzieci chorych na młodzieńcze idiopatyczne zapalenie stawów - korelacja z obrazem klinicznym i ultrasonograficznym MIZS to najczęstsza przewlekła artropatia
Informacje na temat badań prenatalnych
 Informacje na temat badań prenatalnych PODSTAWOWE INFORMACJE Z ZAKRESU BIOLOGII BIOLOGIA Nasz organizm zbudowany jest z miliardów komórek. W każdej z nich zawarty jest materiał genetyczny, czyli DNA (ang.
Informacje na temat badań prenatalnych PODSTAWOWE INFORMACJE Z ZAKRESU BIOLOGII BIOLOGIA Nasz organizm zbudowany jest z miliardów komórek. W każdej z nich zawarty jest materiał genetyczny, czyli DNA (ang.
APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor)
 APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor) W Polsce rodzi się około 24 000 wcześniaków z masą ciała poniżej 2500 g. W ciągu
APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor) W Polsce rodzi się około 24 000 wcześniaków z masą ciała poniżej 2500 g. W ciągu
Przydatność spektroskopii MR u noworodków
 Przydatność spektroskopii MR u noworodków DR HAB. MED. PRZEMKO KWINTA, PROF. UJ KLINIKA CHORÓB DZIECI KATEDRY PEDIATRII, INSTYTUT PEDIATRII WL UJ W KRAKOWIE Nowe techniki MR Obrazowanie dyfuzyjne DWI diffusion-
Przydatność spektroskopii MR u noworodków DR HAB. MED. PRZEMKO KWINTA, PROF. UJ KLINIKA CHORÓB DZIECI KATEDRY PEDIATRII, INSTYTUT PEDIATRII WL UJ W KRAKOWIE Nowe techniki MR Obrazowanie dyfuzyjne DWI diffusion-
Jak prowadzić poród w 23. tygodniu ciąży
 GRZEGORZ JAKIEL Jak prowadzić poród w 23. tygodniu ciąży I Klinika Położnictwa i Ginekologii Centrum Medyczne Kształcenia Podyplomowego w Warszawie Peri- viable birth Poród na granicy przeżywalności AGENDA
GRZEGORZ JAKIEL Jak prowadzić poród w 23. tygodniu ciąży I Klinika Położnictwa i Ginekologii Centrum Medyczne Kształcenia Podyplomowego w Warszawie Peri- viable birth Poród na granicy przeżywalności AGENDA
OCENA ROZPRAWY NA STOPIEŃ DOKTORA NAUK MEDYCZNYCH
 KLINIKA NEONATOLOGII PUM 72-010 Police, ul. Siedlecka 2 Kierownik kliniki: Prof. dr. hab. n. med. Maria Beata Czeszyńska Tel/fax. 91 425 38 91 adres e- mail beataces@pum.edu.pl Szczecin, dnia 11. 06. 2018r
KLINIKA NEONATOLOGII PUM 72-010 Police, ul. Siedlecka 2 Kierownik kliniki: Prof. dr. hab. n. med. Maria Beata Czeszyńska Tel/fax. 91 425 38 91 adres e- mail beataces@pum.edu.pl Szczecin, dnia 11. 06. 2018r
KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI
 KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI CELE KSZTAŁCENIA Patologia ogólna łączy wiedzę z zakresu podstawowych nauk lekarskich. Stanowi pomost pomiędzy kształceniem przed klinicznym i klinicznym. Ułatwia zrozumienie
KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI CELE KSZTAŁCENIA Patologia ogólna łączy wiedzę z zakresu podstawowych nauk lekarskich. Stanowi pomost pomiędzy kształceniem przed klinicznym i klinicznym. Ułatwia zrozumienie
Aneks II. Niniejsza Charakterystyka Produktu Leczniczego oraz ulotka dla pacjenta stanowią wynik procedury arbitrażowej.
 Aneks II Zmiany dotyczące odpowiednich punktów Charakterystyki Produktu Leczniczego oraz ulotki dla pacjenta przedstawione przez Europejską Agencję Leków (EMA) Niniejsza Charakterystyka Produktu Leczniczego
Aneks II Zmiany dotyczące odpowiednich punktów Charakterystyki Produktu Leczniczego oraz ulotki dla pacjenta przedstawione przez Europejską Agencję Leków (EMA) Niniejsza Charakterystyka Produktu Leczniczego
Diagnostyka i leczenie ciąży ektopowej. Klinika Położnictwa i Chorób Kobiecych
 Diagnostyka i leczenie ciąży ektopowej Klinika Położnictwa i Chorób Kobiecych Co to jest ciąża ektopowa? Ciąża ektopowa- lokalizacja Ciąża ektopowa - lokalizacja Najczęstsza lokalizacja bańka jajowodu
Diagnostyka i leczenie ciąży ektopowej Klinika Położnictwa i Chorób Kobiecych Co to jest ciąża ektopowa? Ciąża ektopowa- lokalizacja Ciąża ektopowa - lokalizacja Najczęstsza lokalizacja bańka jajowodu
PORONIENIA CIĄŻA OBUMARŁA ZESPÓŁ ANTYFOSFOLIPIDOWY KOAGULOPATIE. Katarzyna Luterek Natalia Mazanowska
 PORONIENIA CIĄŻA OBUMARŁA ZESPÓŁ ANTYFOSFOLIPIDOWY KOAGULOPATIE Katarzyna Luterek Natalia Mazanowska Definicja Zakończenie ciąży (samoistne lub sztuczne) do 22 tygodnia jej trwania 22 Hbd + 1 dzień= poród
PORONIENIA CIĄŻA OBUMARŁA ZESPÓŁ ANTYFOSFOLIPIDOWY KOAGULOPATIE Katarzyna Luterek Natalia Mazanowska Definicja Zakończenie ciąży (samoistne lub sztuczne) do 22 tygodnia jej trwania 22 Hbd + 1 dzień= poród
8. STRESZCZENIE Celem niniejszej pracy jest:
 8. STRESZCZENIE Zadaniem lekarza pracującego w oddziale neonatologicznym jest dbanie, aby przebieg adaptacji noworodka do życia zewnątrzmacicznego był prawidłowy, została nawiązana więź między matką a
8. STRESZCZENIE Zadaniem lekarza pracującego w oddziale neonatologicznym jest dbanie, aby przebieg adaptacji noworodka do życia zewnątrzmacicznego był prawidłowy, została nawiązana więź między matką a
Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez:
 2 Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez: Prof. dr hab. med. Katarzyna Cypryk Klinika Diabetologii i Chorób Przemiany Materii Uniwersytet Medyczny w Łodzi,
2 Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez: Prof. dr hab. med. Katarzyna Cypryk Klinika Diabetologii i Chorób Przemiany Materii Uniwersytet Medyczny w Łodzi,
CMC/2015/03/WJ/03. Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca
 CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
Kardiotokografia. Czynniki wpływające na częstotliwość akcji serca płodu czynniki biochemiczne czynniki neurogenne czynniki hemodynamiczne
 Kardiotokografia Kardiotokografia Stosowana jest do nadzoru płodu przed porodem i w czasie porodu Dzięki ciągłemu nadzorowi kardiotokograficznemu możliwe jest wczesne rozpoznanie niedotlenienia płodu i
Kardiotokografia Kardiotokografia Stosowana jest do nadzoru płodu przed porodem i w czasie porodu Dzięki ciągłemu nadzorowi kardiotokograficznemu możliwe jest wczesne rozpoznanie niedotlenienia płodu i
Osoby z cukrzycą pomagają innym prewencja cukrzycy w rodzinie
 3 Osoby z cukrzycą pomagają innym prewencja cukrzycy w rodzinie Samokontrolne, przesiewowe rozpoznanie ryzyka stanu przedcukrzycowego lub cukrzycy utajonej mogą wykonać pacjenci w swoich rodzinach. W praktyce
3 Osoby z cukrzycą pomagają innym prewencja cukrzycy w rodzinie Samokontrolne, przesiewowe rozpoznanie ryzyka stanu przedcukrzycowego lub cukrzycy utajonej mogą wykonać pacjenci w swoich rodzinach. W praktyce
inwalidztwo rodzaj pracy
 Zdrowie jest najważniejsze Wykłady wraz z konsultacjami medycznymi realizowane przez Stowarzyszenia na rzecz rozwoju wsi Bogufałów Źródło Baryczy w ramach wspierania realizacji zadania publicznego przez
Zdrowie jest najważniejsze Wykłady wraz z konsultacjami medycznymi realizowane przez Stowarzyszenia na rzecz rozwoju wsi Bogufałów Źródło Baryczy w ramach wspierania realizacji zadania publicznego przez
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2
 załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
u Czynniki ryzyka wystąpienia zakrzepicy? - przykłady cech osobniczych i stanów klinicznych - przykłady interwencji diagnostycznych i leczniczych
 1 TROMBOFILIA 2 Trombofilia = nadkrzepliwość u Genetycznie uwarunkowana lub nabyta skłonność do występowania zakrzepicy żylnej, rzadko tętniczej, spowodowana nieprawidłowościami hematologicznymi 3 4 5
1 TROMBOFILIA 2 Trombofilia = nadkrzepliwość u Genetycznie uwarunkowana lub nabyta skłonność do występowania zakrzepicy żylnej, rzadko tętniczej, spowodowana nieprawidłowościami hematologicznymi 3 4 5
Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu
 Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu 2018-03-15 Czym jest ryzyko sercowo naczyniowe? Ryzyko sercowo-naczyniowe to
Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu 2018-03-15 Czym jest ryzyko sercowo naczyniowe? Ryzyko sercowo-naczyniowe to
Wmedycynie dorosłych badanie fizykalne pacjenta ma
 169 5 Przedporodowa ocena płodu za pomocą ultrasonografii: profil biofizyczny płodu Martin R. Chavez, Yinka Oyelese i Anthony M. Vintzileos Technika przeprowadzania oceny profilu biofizycznego Profil biofizyczny:
169 5 Przedporodowa ocena płodu za pomocą ultrasonografii: profil biofizyczny płodu Martin R. Chavez, Yinka Oyelese i Anthony M. Vintzileos Technika przeprowadzania oceny profilu biofizycznego Profil biofizyczny:
Czy mogą być niebezpieczne?
 Diety wysokobiałkowe w odchudzaniu Czy mogą być niebezpieczne? Lucyna Kozłowska Katedra Dietetyki SGGW Diety wysokobiałkowe a ryzyko zgonu Badane osoby: Szwecja, 49 261 kobiet w wieku 30 49 lat (1992 i
Diety wysokobiałkowe w odchudzaniu Czy mogą być niebezpieczne? Lucyna Kozłowska Katedra Dietetyki SGGW Diety wysokobiałkowe a ryzyko zgonu Badane osoby: Szwecja, 49 261 kobiet w wieku 30 49 lat (1992 i
NIPT Nieinwazyjny Test Prenatalny (ang. Non-Invasive Prenatal Test)
 NIPT Nieinwazyjny Test Prenatalny (ang. Non-Invasive Prenatal Test) Nieinwazyjne badanie krwi kobiety ciężarnej w kierunku wykluczenia najczęstszych trisomii u płodu Cel testu NIPT Celem testu NIPT jest
NIPT Nieinwazyjny Test Prenatalny (ang. Non-Invasive Prenatal Test) Nieinwazyjne badanie krwi kobiety ciężarnej w kierunku wykluczenia najczęstszych trisomii u płodu Cel testu NIPT Celem testu NIPT jest
