Ocena procesu wgajania protez wewnątrznaczyniowych i klasycznych w. operacjach tętniaków aorty brzusznej ROZPRAWA DOKTORSKA
|
|
|
- Mikołaj Bednarski
- 6 lat temu
- Przeglądów:
Transkrypt
1 Przemysław Szyber Ocena procesu wgajania protez wewnątrznaczyniowych i klasycznych w operacjach tętniaków aorty brzusznej ROZPRAWA DOKTORSKA Promotor: prof. dr hab. n. med. Artur Pupka Wrocław 2009
2 Składam serdeczne podziękowania mojemu Promotorowi Panu Profesorowi Arturowi Pupce za pomoc przy powstawaniu tej pracy.
3 3 Spis treści 1. Wstęp Terminologia Rys historyczny Epidemiologia tętniaków aorty brzusznej Zarys anatomiczny i histologiczny Patofizjologia Patomorfologia Diagnostyka Objawy i przebieg kliniczny Leczenie Przyszłość Założenia i cel pracy Materiał i metody Badanie scyntygraficzne Angio - TK Ankieta do badania jakości życia Wyniki i ich omówienie Badanie scyntygraficzne Angio - TK Zmiana komfortu życia po operacji Własna ankieta Anamneza pooperacyjna Dyskusja Wnioski Piśmiennictwo... 76
4 1. Wstęp 1.1. Terminologia Termin tętniak (łac. aneurysmd) pochodzi od greckiego słowa oznaczającego poszerzenie. Tętniak prawdziwy to miejscowe zwiększenie średnicy wszystkich warstw ściany danej tętnicy o ponad 50% wymiaru zdrowego naczynia powyżej zmienionego miejsca (14,55,56). W przypadku aorty brzusznej przyjmuje się, że prawidłowa średnica naczynia mieści się w zakresie mm. Zależy ona od płci i jest proporcjonalna do wieku i powierzchni ciała. Zdrowa aorta u mężczyzn stopniowo zmniejsza swoją średnicę średnio od 28 mm w odcinku piersiowym do 20 mm w części brzusznej. Wymiary te są średnio o około 2 mm mniejsze w przypadku kobiet. Ponieważ średnica aorty wynosi przeciętnie 2 cm, w odcinku brzuszn3nn jako tętniak początkowo traktowano poszerzenie tego nacz5mia przekraczające 3 cm. Ta definicja była polecana ze względu na niezależność od płci i powierzchni ciała. Była ona właściwa dla dużej części populacji, ale praktyka kliniczna pokazała, że diagnoza powinna być stawiana indywidualnie dla konkretnego pacjenta. Obecnie tętniaka aorty brzusznej rozpoznaje się gdy jej poszerzenie przekroczy o 50% i więcej wymiar zdrowego odcinka naczynia powyżej. Odnosi się to szczególnie do pacjentów z wyjątkowo wąskimi naczyniami. U nich tętniakiem może być już poszerzenie do 2,5 cm przy średnicy aorty 1,5 cm (34,35,65). Tętniaki aorty brzusznej osiągają wymiary od 3 do 15 i więcej centymetrów. Niewielkie poszerzenie naczynia to znaczy o mniej niż połowę prawidłowego wymiaru nazywa się tętniakowatością. Tętniak prawdziwy zawiera wewnątrz przyścienny zakrzep i liczne blaszki miażdżycowe. Tętniak aorty brzusznej (łac. aneurysma aortae abdominalis, ang. abdominal aortic aneurysm, AAA) może być rozumiany dosłownie jako tętniak położony podprzeponowo, jednak w praktyce klinicznej termin ten jest zarezerwowany dla tętniaków zlokalizowanych poniżej odejścia tętnic nerkowych, albo rozpoczynający się tuż nad nimi. Taki tętniak nie obejmuje pnia trzewnego, ani tętnicy krezkowej górnej.
5 1. 2. Rys historyczny Tętniaki były rozpoznawane już w starożytności. Najstarszy opis pochodzi z 2000 r p.n.e. Został on zawarty w dziele znanym jako Papirus z Ebers. Przedstawia on pourazowe tętniaki naczyń obwodowych. W pierwszej połowie II wieku n.e. Galen zdefiniował tętniaka jako pulsujący guz, znikający pod wpływem ucisku. Pojęcie tętniaka jako choroby znano już w II wieku n.e. dzięki opisowi rzymskiego lekarza Antyllosa: Są dwa rodzaje tętniaków, jeden w którym dochodzi do miejscowego rozszerzenia się tętnicy, i drugi - powstający na skutek pęknięcia tętnicy i przemieszczenia się krwi poza nią (16). Wprowadził on metodę operacji tętniaków poprzez podwiązanie proks3mialnego i dystalnego odcinka naczynia. Sposób ten stanowił standard leczenia przez następne 1500 lat. Pierwszy opis tętniaka aorty brzusznej pochodzi z XVI wieku z pracy Yesaliusa. Na przełomie XVIII i XIX wieku Cooper opisał pierwotną przetokę aortalno - dwunastuiczą. W 1923 roku Matas wykonał podwiązanie aorty u pacjenta z pękniętym tętniakiem. Znane były także próby indukowania skrzepliny w tętniaku poprzez wprowadzanie zwojów drutu do światła tętniaka. Historia współczesnego leczenia operacyjnego tętniaków aorty brzusznej liczy około 60 lat. Po raz pierwszy skutecznie zoperowano tętniaka dopiero w 1944 roku. Dokonał tego Ochsner, który w trakcie zabiegu odciął worek tętniaka i zaszył otwór w aorcie na stycznie założonym zacisku. Aneurysmorafię opisywali także inni autorzy (13). W 1948 roku Rea zastosował metodę wzmacniania ściany tętniaka poprzez owinięcie folią celofanową. Tą metodą był operowany w 1949 roku przez Nissena sam Albert Einstein, który zmarł z powodu pęknięcia tętniaka aorty 6 lat później. W 1951 roku Dubost po raz pierwszy zastąpił tętniaka aorty brzusznej przeszczepem allogenicznym, pobranym od zmarłej 20-letniej kobiety (9,16,61). W 1952 roku Voorhees, Jaretzki i Blakemoore zaproponowali zastosowanie sztucznych protez naczyniowych. W tamtym okresie dostępne były protezy wykonane z dakronu, stworzonego w 1939 roku w laboratorium koncernu DuPont i wykorzystywanego w przemyśle tekstylnym od 1946 roku (20,28, 71,89). W 1953 roku De Bakey po raz pierwszy użył protezy sztucznej do zaopatrzenia tętniaka aorty. Opracowana przez niego metoda stanowi do dzisiaj standard operacji tętniaków aorty
6 brzusznej. Rozwój tej techniki opierał się głównie na niepowodzeniach stosowanych wcześniej metod nieresekcyjnych - podwiązanie tętniaka, owijanie go, próby indukcji zakrzepnięcia tętniaka (32). W 1969 roku R.W. Gore opracował metodę ekspandowania (porowania) politetrafluoroetylenu. W 1972 roku T. Soyer jako pierwszy opisał wyniki badań doświadczalnych nad syntetycznymi protezami z ekspandowanego politetrafluoroetylenu - eptfe (10,20,86). W Polsce pierwszą operację tętniaka wykonał prof. Wiktor Bross, który poza torakochirurgią zajmował się również chirurgią naczyniową. W 1957 roku wykonał on wycięcie tętniaka aorty brzusznej z zastąpieniem ubytku ściany naczynia liofilizowanym homograftem tętniczym pobranym ze zwłok ludzkich (14,16,55,59). W Polsce rozpoczęto wytwarzanie syntetycznych protez naczyniowych z włókien poliestrowych w 1959 roku osiągając światowy poziom ich jakości (43,44,57,58,62,76,84,90). Próbą ograniczenia inwazyjności zabiegu naprawczego było wprowadzenie technik laparoskopowych na etapie preparowania szyi tętniaka i tętnic biodrowych. Metoda ta nie przyjęła się jednak, ponieważ czas zabiegu, czas pobytu pacjenta na oddziale intens}wnej terapii oraz ogólny czas hospitalizacji był porównywalny do tradycyjnego postępowania (39). Natomiast obszycie tętniaka siatką bez implantacji protezy redukuje ryzyko operacyjne u pacjentów mocno obciążonych i wciąż znajduje zastosowanie w przypadku przeciwwskazań do leczenia wewnątrznaczyniowego (98). Na początku lat 90-tych J.C. Parodii wdrożył do praktyki klinicznej pierwszą protezę wewnątrznaczyniową (63). Obecne sukcesy w leczeniu tętniaków aorty brzusznej zawdzięcza się przede wszystkim nowym rodzajom protez naczyniowych, materiałów szewnych, postępowi w rozwoju anestezjologii oraz metodom endowaskulamych Epidemiologia tętniaków aorty brzusznej W ciągu ostatnich 20 lat częstość występowania tętniaków aorty brzusznej pozornie wzrosła. Jest to związane ze starzeniem się populacji oraz zwiększeniem się wykrywalności dzięki znacznie lepszej dostępności różnych metod diagnostycznych. W przesiewowych badaniach
7 ultrasonograficznych jamy brzusznej stwierdzano występowanie tętniaka u 4,4% osób w wieku lat i u około 6% w wieku powyżej 75 lat (64,81). Choroba ta dotyczy przede wszystkim mężczyzn. Obejmuje 3-9% mężczyzn i 1-2% kobiet. Takie proporcje wynikają z większego odsetka palaczy wśród mężczyzn, a palenie tytoniu jest udowodnionym czynnikiem ryzyka rozwoju miażdżycy. Zwiększa ono 4-5 krotnie ryzyko powstania tętniaka. Częstotliwość występowania tętniaków rośnie wraz z wiekiem, szczególnie po przekroczeniu 50 roku życia. Rasa biała choruje około trzech razy częściej, niż czarna (79). Tętniaki aorty brzusznej są odpowiedzialne za 1-3% zgonów w krajach rozwiniętych wśród osób pomiędzy 65 a 85 rokiem życia. Zdecydowana większość tych tętniaków pozostaje bezobjawowa, aż do momentu ich pęknięcia. W USA (najlepsze opracowania statystyczne) pęknięte tętniaki aorty znajdują się na 15 miejscu wszystkich przyczyn zgonów. Są jednocześnie 10 przyczyną śmiertelności u pacjentów po 55 roku życia (80). Co roku w USA pęknięcie tętniaka powoduje zgon 8-9 tysięcy pacjentów hospitalizowanych (19). Należy pamiętać, że jest wynik zaniżony, gdyż 30-50% pacjentów z pękniętym tętniakiem umiera przed dotarciem do szpitala. Kolejne 30-40% pacjentów, którzy dotrą do szpitala umiera jeszcze przed rozpoczęciem operacji (6). Zsumowanie tych wyników z śmiertelnością okołooperacyjną około 40-50% daje łączną śmiertelność dochodzącą do 80-90% w przypadku tętniaka pękniętego. Ten wysoki odsetek śmiertelności niestety nie zmienił się w ciągu ostatnich 20 lat mimo ciągłego udoskonalania techniki operacyjnej i odpowiedniego prowadzenia pacjentów w okresie okołooperacyjnym. Dla porównania - operacje planowe tętniaka aorty brzusznej charakteryzują się śmiertelnością poniżej 5% (2,5,8,17,27,29,30,38). Tętniaki wykryte przypadkowo (np. podczas diagnostyki innych chorób w jamie brzusznej) są zwykle niewielkich rozmiarów i nie wymagają natychmiastowego leczenia chirurgicznego. Mogą jednak powiększać się i pęknąć w późniejszym czasie. Bardzo rzadko tętniaki występują u dzieci. Istnieją pojedyncze doniesienia o występowaniu wrodzonych tętniaków aorty brzusznej, współistniejących z innymi wadami wrodzonymi u żywych noworodków (52).
8 1. 4. Zarys anatomiczny i histologiczny W jamie brzusznej aorta biegnie w przestrzeni zaotrzewnowej z przodu i nieco na lewo od kręgosłupa, przylegając tylną ścianą do więzadła podłużnego przedniego. Aorta brzuszna zaczyna się nominalnie w miejscu przejścia przez rozwór aortalny w przeponie na wysokości Thl2 i kończy się podziałem na tętnice biodrowe wspólne na wysokości L4. Oddaje po drodze między innymi pień trzewny, tętnicę krezkową górną, tętnice nerkowe, tętnicę krezkowa dolną oraz tętnice lędźwiowe. Wymienione naczynia mają znaczenie kliniczne. Pomiędzy pniem trzewnym a tętnicą krezkową górną znajduje się trzustka. Poniżej aortę krzyżuje żyła śledzionowa, żyła nerkowa lewa, dwunastnica oraz korzeń krezki jelita cienkiego. Taki układ anatomiczny warunkuje dostępy chirurgiczne oraz ma znaczenie dla występowania konkretnych objawów tętniaka. Aorta jest tętnicą typu sprężystego. Oznacza to, że dzięki specyficznej budowie ściany posiada zdolność biernego rozciągania się pod wpływem narastającego ciśnienia krwi (skurcz serca) oraz kurczenia się w czasie jego spadku (faza rozkurczu). Prowadzi to do zmiany pulsacyjnego przepływu krwi na bardziej stały i odpowiada za utrzymanie ciśnienia rozkurczowego, mającego znaczenie w utrzymaniu stałego dopływu krwi do narządów. Ściana aorty zbudowana jest z trzech głównych warstw. Najbardziej wewnętrzną z nich jest śródbłonek. Następną jest błona środkowa, tworzona przez mięśnie gładkie i włókna sprężyste. Na zewnątrz naczynie otoczone jest łącznotkankową przydanką, zawierającą naczynia odżywcze {vasa vasorum). W odcinku brzusznym naczynia te tworzą stosunkowo mało anastomoz, co odpowiada za relatywnie słabsze unaczynienie tej części ściany aorty (56,95). Za rozciągliwość tętnic typu sprężystego odpowiada charakterystyczna budowa błony środkowej. Tworzą ją przede wszystkim liczne włókna sprężyste, zbudowane z elastyny i kolagenu. Pomiędzy nimi lokalizują się pojedyncze komórki mięśniówki gładkiej. Elastyna jest białkiem budującym włókna sprężyste. Układają się one okrężnie, tworząc warstw w aorcie. Ich liczba jest największa w okolicach serca i łuku aorty i stopniowo maleje w kierunku obwodu do około połowy wartości wyjściowej. Wpływa to na różnicę
9 elastyczności i wytrzymałości różnych odcinków aorty, która najmniejsza jest w odcinku brzusznym. Elastyna jest syntezowana tylko w ciągu kilku pierwszych lat życia. Później liczba blaszek nie zwiększa się. Oznacza to brak odnowy uszkodzonych włókien. Dzięki 70 - letniemu okresowi póbrwania tego białka nie jest to konieczne o ile nie ujawni się choroba oraz naturalne zużycie. Wyjaśnia to powstawanie tętniaków głównie w wieku podeszłym. Kolagen typu I i III jest białkiem fibrylamym, odpowiedzialnym przede wszystkim za wytrzymałość mechaniczną ściany naczynia. Nie posiada takiej elastyczności jak elastyna, ale za to jest wielokrotnie wytrzymalszy na zrywanie. W warunkach fizjologicznych siły rozciągające przenoszone są przez włókna sprężyste, a sieć kolagenowa jedynie określa zakres rozciągliwości. Taka budowa zapewnia znaczną elastyczność i odporność na ciśnienie panujące wewnątrz naczynia. Jednocześnie nie jest możliwa czynna zmiana średnicy światła tak, jak w tętnicach typu mięśniowego, odpowiedzialnych za regulację przepływu krwi przez narządy. Trwałość takiej konstrukcji jest duża, ale ograniczona. Po przekroczeniu pewnej wartości obciążenia następuje utrata elastyczności i zmęczenie włókien sprężystych. Ulegają one wtedy trwałemu odkształceniu, co w konsekwencji prowadzi to do tętniakowatego poszerzenia aorty (14,40,56,79,95) Patofizjologia Znane jest wiele czynników powodujących osłabienie ściany aorty. Mimo to nie udało się do tej pory jednoznacznie określić, które z nich odpowiedzialne są za powstawanie tętniaków. Czynniki infekcyjne W obrębie wszystkich tętniaków aorty występuje stan zapalny o różnym nasileniu. Składają się na niego interakcje komórek odpornościowych, wytwarzanych przez nie enzymów i cytokin, układu dopełniacza, układu krzepnięcia i proliferacji naczyń włosowatych. Według współczesnej teorii jest on skierowany przeciwko antygenowi zawartemu w ścianie aorty, którym może być Chlamydia Pneumoniae - atypowa bakteria wewnątrzkomórkowa. Wykrywa się ją w połowie ścian
10 10 tętniaków pękniętych, jednej trzeciej tętniaków objawowych, natomiast nie występuje w śeianie zdrowego naczynia (68,74,97). Inne możliwe czynniki infekcyjne to: Helicobacter pylorii, Brucella, Salmonella, Mycobacterium Tuberculosis, Treponema Pallidum. Wspomniane enzymy proteolityczne są wytwarzane przez neutroflle i makrofagi. Ponadto udział biorą limfocyty T i B i wytwarzane przez nie interleukiny. Szczególną rolę przypisuje się IL-1, która zwiększa aktywność kolagenazy; TNF-a, który stymuluje angiogenezę, a w konsekwencji zwiększenie naciekania błony środkowej przez komórki zapalne. W ścianie tętniaka stwierdza się także obecność, IL-6, INF-y i IL-8. Cytokinom tym przypisuje się rolę zaburzania równowagi między syntezą a degradacją białek substancji międzykomórkowej. Do powstawania tętniaków predysponują także ehoroby zapałne naczyń, takie jak choroba Takayasu i Behęeta (78). W około 10% wszystkich tętniaków stan zapalny jest tak nasilony, że nazywa się je tętniakami zapalnymi (ang. mycotic aneurysms, inflammatory aneurysms). Czynniki genetyczne Znane jest powiązanie między występowaniem tętniaka aorty brzusznej, a mutacjami w zakresie genów położonych na długim ramieniu ł6 chromosomu. W przypadku zaistnienia mutacji w którymś z tych genów dochodzi do syntezy białka o zmienionej budowie oraz mniejszej wytrzymałości niż białko prawidłowe. Tak osłabiona ściana naczynia łatwo ulega deformacji pod wpływem ciśnienia krwi. Zmutowany gen może być dziedziczony, prowadząc do rodzinnego występowania tętniaków. Według niektórych badań nawet 15-19% choryeh posiada przynajmniej jednego krewnego pierwszego stopnia z tętniakiem (15). Istnieje kilka opisanych zespołów genetyeznyeh, u podłoża których leży defekt włókien tkanki łącznej predysponuj ąey do występowania tętniaków aorty. Najbardziej znane to zespół Marfana ( pająkowata sylwetka, i eharakterystyczny tętniak rozwarstwiający luku aorty) i Ehlersa - Danlosa (bardzo rozciągliwa skóra, wiotkie powięzie i więzadła). Część białek budująeych błonę środkową jest identyezna z tymi, które wchodzą w skład powięzi mięśni i więzadeł. Wyjaśnia to fakt częstego współistnienia przepuklin (szczególnie pachwinowych) i wad narządu ruchu obok tętniaków aorty (23,56). Do
11 11 innych czynników genetycznych należy zaliczyć wrodzone defekty inhibitorów proteaz (np. aiantytrypsyny). leh dysfunkcja prowadzi do słabo poznanego jeszcze proeesu degradaeji włókien sprężystych. Najczęściej do powstania tętniaka doehodzi przy koineydencji predyspozycji genetycznej oraz sprzyjających czynników środowiskowych. Do rzadkości należy czysto genetyczne tło choroby (15). Zakrzep przyścienny Zachodzące w ścianie aorty procesy zapalne aktywują układ krzepnięcia. Prowadzi to do powstania przyściennej skrzepimy. Na jej obszarze przebiegają procesy flbrynolizy. Wzmagają one trombogenność na zasadzie sprzężenia zwrotnego w kaskadzie krzepnięcia. Aktywowane w tyeh proeesaeh enzymy wykazują aktywność proteolityczną, która ma wpływ także na białka ściany naczynia. Niektóre badanie przypisują progresji zakrzepu przyściennego większą wartość predykcyjną pęknięeia niż wzrostowi średnicy tętniaka (87). Czynniki mechaniczne W patofizjologii poszerzania się aorty ważną rolę odgrywają siły rozciągające, wywierane przez ciśnienie krwi. Są one szezególnie duże w przypadku nadciśnienia tętniczego nie leczonego lub źle leczonego. W niektóryeh badaniaeh wykazano powiązanie między średnim eiśnieniem tętniczym i zwiększeniem się podatnośei na rozciąganie ściany naczynia, a tym samym zwiększaniem się jego średnicy (52). Innym czynnikiem mechanicznym może być uraz, ale ten prowadzi najczęściej do powstania tętniaka rzekomego lub rozwarstwiającego. Degradacja elastyny i kolagenu U osób z czynnikami ryzyka powstania tętniaka (np. wspomniany niedobór inhibitorów proteaz) w śeianie aorty doehodzi do procesów proteolityeznych, w których biorą udział enz5nny o aktywności metaloproteaz (MMP, metal matrix prothease) remodelujące tkankę łączną: kolagenaza neutrofilowa (MMP-8), kolagenaza fibroblastów (MMP-1), proteazy serynowe i elastazy (MMP-2, h f ' 'f-
12 12 MMP-9, MMP-12). Reakcje te prowadzą do stopniowego zmniejszania się ilości włókien sprężystych, a w konsekwencji do utraty elastyczności ściany naczynia, które zwiększa swoją średnicę. Siły rozciągające zaczynają być przenoszone bezpośrednio na włókna kolagenowe. Ponieważ te nie mogą się dalej rozciągać, jeśli zostanie przekroczona ich w5^zymałość, może to prowadzić już tylko do pęknięcia tętniaka. Miażdżyca Klinicznie miażdżyca jest czynnikiem najsilniej wiązanym z powstawaniem tętniaków aorty brzusznej. Zawdzięcza to częstej lokalizacji w końcowym odcinku aorty, co koreluje z najczęstszą lokalizacją tych tętniaków ponieważ około 95% z nich umiejscawia się obwodowo od tętnic nerkowych. Jednocześnie w skład zawartości tętniaka praktycznie zawsze wchodzi blaszka miażdżycowa. W świetle współczesnych badań naukowych nie udowodniono jej głównej roli przyczynowej, a jedynie współistnienie (15,23,78) Patomorfologia W jamie brzusznej występują prawie wyłącznie tętniaki prawdziwe. Relatywnie rzadziej stwierdza się tętniaki rozwarstwiające. Około 95% tętniaków aorty brzusznej lokalizuje się poniżej odejścia tętnic nerkowych. Większość też kończy się przed podziałem aorty, ale zdarza się, że przechodzą na jedną, bądź obie tętnice biodrowe wspólne. Ze względu na kształt tętniaki dzielą się na wrzecionowate (ang. fusiform aneurysms), w których równomiernie zwiększa się cały obwód naczynia i workowate (ang. saccular aneurysms), gdzie tylko część obwodu ulega uwypukleniu. Podział ten ma znaczenie przy ocenie ryzyka pęknięcia, które jest większe w przypadku tętniaków workowatych. Są one jednocześnie najczęstszym wariantem tętniaków aorty brzusznej (56,23). Duży tętniak może doprowadzić do powstania ubytku w postaci odcisku w trzonach kręgów kręgosłupa (40) Gdy zanikowi ulegnie część ściany tętniaka, która przylega do kręgosłupa, tylną ścianę kanału przepływu krwi może stanowić więzadło podłużne przednie. Jest to sytuacja jedynie odraczająca pęknięcie.
13 Diagnostyka Zdecydowana większość tętniaków wykrywana jest przypadkowo podczas badania pacjenta w innym kierunku (36). Badanie fizykalne W przypadku osób szczupłych lub tętniaka o dużym rozmiarze możliwe jest jego wymacanie podczas oburęcznego badania brzucha. Wyczuwa się wówczas tętniący guz w nadbrzuszu lub poszerzone tętnienie w tej lokalizacji. Możliwe jest też dostrzeżenie unoszenia powłok zgodnego z tętnem. W przypadku tętniaka pękniętego wspomniane objawy będą nasilone. Dodatkowo będzie towarzyszyła im tkliwość lub klasyczne objawy wynikające z podrażnienia otrzewnej ściennej przez wynaczynioną krew. Powłoki są wtedy uniesione i napięte. Dodatkowo łatwe do zaobserwowania będą objawy wstrząsu krwotocznego - bladość, wilgotna i zimna skóra, tachykardia i hipotensja oraz ciężki stan ogólny pacjenta. Ultrasonografia Badanie ultrasonograflczne jamy brzusznej jest najprostszym, najłatwiej dostępnym i najtańszym badaniem przesiewowym (48). Poza stwierdzeniem obecności tętniaka daje możliwość wykonania jego pomiarów, określenia lokalizacji względem innych narządów i stwierdzenia nacieku zapalnego. W przypadku zastosowania tej metody rozszerzonej o znakowanie kolorem przepływu krwi możliwe jest w niektórych przypadkach wysunięcie podejrzenia wynaczynienia krwi, a czasem także przybliżone wskazanie miejsca ewentualnego pęknięcia. Wadą tej metody jest konieczność przygotowania pacjenta (szczególnie odgazowanie), mała dokładność w przypadku pacjentów otyłych i wymagane doświadczenie badającego. Staje się to szczególnie ważne w przypadku badań kontrolnych, określających wzrost tętniaka, które powinny być wykonywane stale przez jedną osobę.
14 14 Tomografia komputerowa Jest to metoda bardziej skomplikowana, dość droga, wymagająca specjalistycznego sprzętu i obsługi, ale dająca za to możliwość bardzo dokładnego określenia wielkości, położenia i oceny otoczenia tętniaka. Podanie kontrastu do krwiobiegu (angiografia tomografii komputerowej, angio - TK) daje możliwość potwierdzenia lub wykluczenia pęknięcia, a także bardzo dokładne określenie miejsca odejścia od aorty ważnych naczyń. W tym względzie dobrze wykonane badanie angio-tk jest porównywalne pod względem dokładności do arteriografii subtrakcyjnej. Przewyższa ją natomiast ze względu na jednoczesne obrazowanie całego przekroju tętniaka i jego otoczenia, a nie tylko kanału przepływu krwi. Tomografia komputerowa dostarcza dużą ilość danych, która po cyfrowej obróbce przez komputer pozwala na tworzenie przestrzennych modeli aorty i jej odgałęzień. Badanie to stanowi ona obecnie złoty standard w diagnostyce tętniaków objawowych oraz przed każdym zabiegiem wewnątrznaczyniowym. Tomografia komputerowa jest także badaniem z wyboru w przypadku podejrzenia tętniaków zapalnych. Pozwala też na rozpoznanie wariantów anatomicznych układu żylnego, jak na przykład położenie lewej żyły nerkowej za aortą, zdwojenie żyły głównej dolnej. W tym badaniu również można rozpoznać nerkę podkowiastą lub zstępującą do miednicy. Informacje te mają wpływ na planowanie odpowiedniego dostępu i techniki operacyjnej. W ośrodkach z doświadczeniem w diagnostyce radiologicznej angio-tk może zastąpić przezskómą arteriografię. Ośrodki posiadające odpowiedni sprzęt i oprogramowanie mogą użyć tej metody zamiast arteriografii z cewnikiem kalibrowanym. W takim przypadku program komputerowy na podstawie pomiarów średnicy naczynia na wielu poziomach wykonuje rekonstrukcję osiową całej aorty z jednoczesnym określeniem wymiarów podłużnych i poprzecznych.
15 Senes; 2 Img; 414 > /CT/2008 r*".? - # r ^ ' I -aa.i SP; XY-223,9mm ST; 0.6mm W; 350 C: :44;17 LightSpeed VCT 'Akademicki Szp.Kliniczny... Obraz 1. Tętniak aorty brzusznej w badaniu angio-tk Oblique Ex: 136 Se t 3 +1 A: 6.1 DF0V 26.0 cm STHD.' + Hkademicki Szp.Kliniczny Wrocław SftR EUBULA IGNACY ^ J'-'i Sep S E/ ifa.y,. A- 5i :26:'^^Cm* ^ Obraz 2. Cyfrowa rekonstrukcja tętniaka aorty brzusznej zaopatrzonego stent-graftem w badaniu angio-tk
16 16 Rezonans magnetyczny Jest porównywalny z tomografią komputerową pod względem dokładności pomiaru tętniaka. Pozwala na uniknięcie podawania kontrastu, w czym przewyższa tomografię komputerową. Mimo swoich zalet metoda ta nie jest powszechnie stosowana w Polsce ze względu na słabą dostępność, wysoką cenę oraz porównywalną dokładność spiralnej tomografii komputerowej Arteriografia subtrakcyjna (DSA) Popularność i dokładność metod nieinwazyjnych, szczególnie angio-tk rezerwuje tą metodę do pomiarów przed zabiegiem endowaskulamym oraz do oceny położenia protez wewnątrznaczyniowych i ich szczelności. Odmianą tego badania jest zastosowanie tak zwanego cewnika kalibrowanego, posiadającego widoczne w promieniach rentgenowskich znaczniki jednostek długości. Służy on do określania wymiaru podłużnego stent-graftu. Badanie to jest także integralną częścią zabiegu wewnątrznaczyniowego na etapie planowania punktu zakotwiczenia protezy oraz kontroli szczelności tego miejsca. Obraz 3. Tętniak aorty brzusznej w arteriografii z cewnikiem kalibrowanym
17 Objawy i przebieg kliniczny Klinicznie tętniaki dzieli się na bezobjawowe, objawowe i pęknięte. Podział ten uwzględnia stan pacjenta w danym momencie, ponieważ stadia te stanowią naturalną ewolucję tętniaka (17,56,78,79). Tętniaki bezobjawowe Około 20% tętniaków nie daje nigdy objawów klinicznych. Niewielkie tętniaki nie powodują najczęściej żadnych charakterystycznych dolegliwości. Ich wzrost może pozostać niezauważony ze względu na dość dużą ilość miejsca w przestrzeni zaotrzewnowej i podatność na rozciąganie otrzewnej ściennej. Podczas zbierania ukierunkowanego wywiadu pacjenci mogą zgłosić uczucie pełności po jedzeniu, odczuwalne tętnienie w brzuchu oraz niezidentyfikowane pobolewania w tej okolicy. Objawem rzadko wiązanym z obecnością tętniaka jest mikrozatorowość obwodowa, tak zwany zespół sinego palucha (ang. blue toe syndrome). Powodowana jest ona stopniowym odrywaniem się niewielkich fragmentów skrzepliny towarzyszącej tętniakowi, które płyną z prądem krwi i zatykają niewielkie tętnice kończyn dolnych, prowadząc do zasinienia i martwicy palców stóp. Tętniaki objawowe Objawy, które może dawać tętniak związane są przede wszystkim z uciskaniem struktur przylegających. Mogą one wystąpić, gdy tętniak osiągnie dość znaczne rozmiary. Są to najczęściej dolegliwości bólowe w okolicy krzyżowo-lędźwiowej (ucisk splotu lędźwiowego) przypominające rwę kulszową. Mogą one promieniować do podbrzusza, pachwin, ud, moszny. Ucisk na żyłę czczą dolną lub żyły biodrowe prowadzi do powstania obrzęku kończyn dolnych. Możliwe też jest powstanie przetoki aortalno-czczej (94). Ucisk na moczowód powoduje zastój moczu i wodonercze. Objawy takie, połączone z obserwowanym powiększaniem się wymiarów zwiastują pęknięcie w niedługim czasie.
18 18 Tętniaki pęknięte Pęknięcie tętniaka jest końcowym etapem jego rozwoju. Jest to stan zagrożenia życia w wyniku ciężkiego wstrząsu krwotocznego. Śmiertelność tego stanu sięga 80%. Pacjent zwykle odczuwa początkowo gwałtowny ból w okolicy lędźwiowej. Często dochodzi do utraty przytomności. Pełen obraz pęknięcia może przebiegać dwuetapowo. W pierwszym etapie następuje wynaczynienie krwi do przestrzeni zaotrzewnowej. Z uwagi na jej ograniczoną pojemność następuje czasowa (kilka godzin - kilka dni, a nawet tygodni) autotamponada, czyli zahamowanie krwawienia w mechanizmie wyrównania ciśnień między światłem naczynia, a przestrzenią zaotrzewnową. Stan taki często objawia się widocznym krwiakiem moszny lub okolicy okołoodbytniczej. Drugim etapem jest przebicie się powstałego krwiaka do jamy otrzewnej. Ponieważ jej pojemność jest wielokrotnie większa, w ciągu kilku minut następuje wykrwawienie się do tej przestrzeni często zakończone zgonem chorego. Jako bezpieczne uznaje się pęknięcia tylnej ściany aorty, ponieważ jest ona zrośnięta z więzadłem podłużnym kręgosłupa, które w tym przypadku tworzy ścianę zastępczą i znacznie ogranicza krwawienie. Najbardziej niebezpiecznym jest pęknięcie przedniej ściany tętniaka bezpośrednio do jamy otrzewnej. Taki pacjent zwykle ma niewielkie szanse na doczekanie do operacji. Rzadko zdarzają się pęknięcia tętniaka do światła sąsiadujących narządów rurowych. Pęknięcie do światła dwunastnicy powoduje krwotok do przewodu pokarmowego. Pęknięcie do żyły czczej dolnej (4%) powoduje powstanie olbrzymiej przetoki z charakterystycznym szmerem i poszerzeniem żył układu powierzchownego (94) Leczenie Tętniaki leczy się wyłącznie operacyjnie. Średnica tętniaka aorty brzusznej przekraczająca mm stanowi wskazanie do operacji. Ze względu na obraz kliniczny operacja ta może odbyć się w trybie nagłym, pilnym, bądź planowym. Podstawą kwalifikacji pacjenta do zabiegu jest ocena ryzyka pęknięcia tętniaka i porównanie go do ryzyka operacji (7,12 14,56, 78,85,91).
19 19 Tętniak pęknięty Tylko natychmiastowy zabieg może uratować życie pacjenta. Wszelką diagnostykę należy ograniczyć do minimum. Do rozpoznania tego stanu powinno wystarczyć badanie fizykalne, obraz kliniczny i wykładniki wstrząsu krwotocznego. Wszystkie działania powinny być ukierunkowane na jak najszybsze zatrzymanie krwawienia. Przygotowanie pacjenta polega na zwalczaniu wstrząsu, zgromadzeniu niezbędnego zapasu krwi i jak najszybszym transporcie na blok operacyjny. Takie warunki znacznie zwiększają śmiertelność okołooperacyjną i możliwość powikłań, ale ryzyko to jest ciągle znacząco mniejsze od praktycznie pewnej śmierci pacjenta w przypadku opóźnienia lub zaniechania działań. Tętniak objawowy Jest wskazaniem do hospitalizacji i pilnej diagnostyki. U takiego pacjenta należy dążyć do wykonania pilnego angio - TK. Jeżeli potwierdzi ono lub nie wykluczy pęknięcia, należy przeprowadzić natychmiastową operację. W przypadku wykluczenia wynaczynienia krwi zabieg można przeprowadzić planowo. Zwykle pozwala to na doprowadzenie pacjenta do optymalnego stanu (szersza diagnostyka, niezbędne konsultacje, podjęcie leczenia chorób obciążających) przez co warunki zabiegu oraz rokowanie znacznie się poprawiają. O ile nie istnieje konieczność nagłej operacji to należy rozważyć ewentualne przeciwwskazania. Najważniejsze z nich to niewydolność krążenia (powodowana np. chorobą niedokrwienną serca, ciężkimi wadami zastawkowymi), niewydolność oddechowa (ciężkie choroby restrykcyjne lub obturacyjne) oraz niewydolność nerek (poziom kreatyniny >3 mg%) i krytyczne zwężenie tętnic szyjnych. Stany te powinny być leczone wcześniej w trybie pilnym. Względnym przeciwwskazaniem do operacji jest wiek pacjenta ponad 85 lat. Należy przy tym brać pod uwagę fakt, że po 70 roku życia ryzyko zabiegu jest większe ze względu na występujące z reguły wspomniane wcześniej choroby współistniejące, ale zawsze decyduje stan kliniczny konkretnego pacjenta.
20 Operacja tętniaka aorty brzusznej polega na wszczepieniu w jego światło protezy naczyniowej. Można to osiągnąć stosując metody klasyczne albo endowaskulame. 20 Metoda klasyczna Operację przeprowadza się w znieczuleniu ogólnym z dostępu przezotrzewnowego lub zaotrzewnowego. Cięcie pośrodkowe przezotrzewnowe można wykonać bardzo szybko i zapewnia ono szeroki dostęp do jamy brzusznej. Wiąże się ono jednak z większą ilością powikłań pulmonologicznych, powodowanych bólem pooperacyjnym. U pacjentów z niewydolnością oddechową czasem stosuje się dostęp zaotrzewnowy. Cięcie zaotrzewnowe biegnące wzdłuż zewnętrznego brzegu lewego mięśnia prostego zapewnia dobry dostęp do odcinka aorty zarówno nad jak i pod odejściem tętnic nerkowych, ale ogranicza dostęp do prawej tętnicy nerkowej i biodrowej (78). Jednocześnie nie jest możliwe dokładne zbadanie narządów jamy brzusznej położonych wewnątrzotrzewnowe. Wyjątkowo stosuje się prawy dostęp zaotrzewnowy (11). Jeżeli tętniak obejmuje również tętnice biodrowe wspólne i zewnętrzne, potrzebny jest także dostęp do tętnic udowych. Wykonuje się wtedy dodatkowo cięcia w pachwinach. W pierwszym etapie operacji dąży się do odsłonięcia przestrzeni zaotrzewnowej i zlokalizowania szyi tętniaka, na którą zakłada się zacisk naczyniowy. Na tym etapie konieczne jest odpreparowanie dwunastnicy, która zwykle przylega do przedniej ściany tętniaka. Należy także zwrócić uwagę na lewą żyłę nerkową, krzyżującą aortę zwykle tuż nad szyją tętniaka. W razie problemów ze stworzeniem warunków do założenia zacisku na aortę żyłę tą można podwiązać i przeciąć. W takiej sytuacji przecięcie powinno być wykonane jak najbliżej jej ujścia do żyły głównej dolnej, aby umożliwić odpływ krwi żylnej z nerki przez krążenie oboczne. W większości przypadków nie jest konieczne ponowne zespolenie przeciętego naczynia. Jeżeli tętniak zaczyna się bardzo blisko tętnic nerkowych lub je obejmuje, bezpieczniej jest założyć zacisk ponad pniem trzewnym zamiast między tętnicą krezkową górną a tętnicami nerkowymi (mniejsze zaciski zakłada się na naczynia trzewne i nerkowe). Wykazano większą śmiertelność śródoperacyjną (32% w stosunku do 3%) i częstszą niewydolność
21 21 nerek wymagającą dializ (23% w stosunku do 3%) gdy aorta była zaciśnięta między tętnicą krezkową górną a tętnicami nerkowymi niż gdy zacisk znajdował się nad pniem trzewnym (24). Wiąże się to z większym prawdopodobieństwem odwarstwienia blaszki miażdżycowej w okolicy odejścia tętnic nerkowych, niż ponad pniem trzewnym. Rzadko udaje się założyć dystalny zacisk na aortę ponad jej podziałem. Zwykle jednak okolica ta jest objęta zmianami miażdżycowymi i zwapnieniami. Z tego powodu preferowane jest zakładanie zacisków na obie tętnice biodrowe. Należy do tego wybrać odcinki jak najmniej zmienione, aby zapobiec uszkodzeniu naczynia i zmobilizowaniu materiału zatorowego. W niektórych przypadkach tętnice biodrowe są objęte zmianami na odcinku uniemożliwiającym bezpieczne zaciśnięcie. Stosuje się wtedy cewnik z balonem (cewnik Foley a) zamykającym tętnicę lub wszczepia się protezę rozwidloną aortalnodwubiodrową lub aortalno-dwuudową. W większości przypadków nie ma potrzeby preparowania całego obwodu tętnic biodrowych, gdyż zaciski można założyć w płaszczyźnie strzałkowej naczyń. Pozostawienie niewypreparowanej tylnej ściany tętnic biodrowych zmniejsza ryzyko uszkodzenia żył biodrowych i lędźwiowych. Jeśli zlokalizowana na tylnej ścianie tętnicy biodrowej blaszka miażdżycowa wymusza pionowe założenie zacisku należy bardzo ostrożnie w}qdreparować także tylną ścianę naczynia. Fotografia 1. Obraz śródoperacyjny tętniaka aorty brzusznej
22 22 Po założeniu zacisków naczyniowych na szyję tętniaka i tętnice biodrowe rozcina się przednią ścianę tętniaka i usuwa materiał zakrzepowy. Wykonuje się podkłucie krwawiących wstecznie tętnic lędźwiowych, aby zapobiec późniejszemu krwawieniu do zaszytego worka tętniaka. Kluczowym etapem operacji jest wszycie protezy naczyniowej: prostej (aortalno-aortalnej) lub rozwidlonej (aortalno-dwubiodrowej, aortalno-dwuudowej) w zależności od rozległości tętniaka. U około połowy pacjentów zabieg obejmuje wszczepienie protezy prostej. Jest to możliwe kiedy tętnice biodrowe nie są zmienione tętniakowato i bez masywnych blaszek miażdżycowych (35,60). Jako pierwsze wykonuje się zespolenie proksymalne, a następnie dystalne. Protezę obszywa się nadmiarem pozostawionej ściany tętniaka tworząc mufę uszczelniającą i ułatwiająca wgajanie protezy. Metoda ta ogranicza kontakt górnego zespolenia protezy ze ścianą dwunastnicy, a tym samym zmniejsza ryzyko powstania wtórnej przetoki aortalno-dwunastniczej. Współcześnie stosowane protezy naczyniowe to w większości protezy szczelne - nie wymagające impregnacji krwią pacjenta. Szczelność osiąga się poprzez fabryczną impregnację kolagenem. Ich zastosowanie przyczyniło się do skrócenia czasu zabiegu, utrat krwi i związanych z tym komplikacji. Marginalne zastosowanie znajduje poprzednia generacja protez - protezy uszczelniane krwią pacjenta, czyli wymagające tak zwanego..preclottingu". Istnieją doniesienia o ich mniejszej trombogenności w porównaniu z protezami szczelnymi i szybszemu wgajaniu. Do wyrobu protez stosuje się poliestry, głównie dacron i ekspandowany politetrafluoroetylen (eptfe). Nie ma dowodów na wyraźną przewagę któregoś z wymienionych typów protez. Produkuje się tak zwane protezy dziane. Ich układ włókien zapewnia mniejsze ryzyko strzępienia się niezależnie od kąta docinania, czyli większą trwałość zespolenia. Jednostronne lub obustronne welurowanie (porowatość) sprzyja przerastaniu protezy przez tkanki. W celu zapobieżenia infekcji protezy niektóre modele dodatkowo nasyca się antybiotykiem (np. ryfampicyną) lub solami srebra. Pod względem kształtu protezy dzieli się na proste i rozwidlone. Dostępne są w różnych średnicach, a ich długość umożliwia swobodne docinanie na żądany wymiar (21,51,83,99).
23 23 Fotografia 2. Dakronowa proteza naczyniowa rozwidlona Powikłania metody klasycznej Istotnymi czynnikami mającymi wpływ na ilość powikłań są rozmiary oraz lokalizacja tętniaka. Szczególnie duża liczba powikłań występuje w przypadku tętniaków sięgających powyżej tętnic nerkowych. U takich chorych w przebiegu pooperacyjnym częściej występuje niewydolność nerek, jako następstwo czasowego ich niedokrwienia. Na podkreślenie zasługuje występowanie zespołu zwolnienia aorty (ang. declamping syndrome) w momencie przywrócenia krążenia. Charakteryzuje się on nagłym spadkiem ciśnienia krwi w wyniku zaburzeń elektrolitowych (znaczna hiperkaliemia powodowana zatrzymaniem pracy Na/K - ATPazy w warunkach beztlenowych) i kwasowo-zasadowych (kwasica metaboliczna) oraz pojawieniem się zaburzeń w układzie krzepnięcia. Wyraźna różnica w częstości występowania powikłań zależy głównie od tego, w którym okresie rozwoju choroby jest wykonywany zabieg operacyjny. Najmniej powikłań
24 24 obserwuje się u chorych operowanych w okresie bezobjawowym. Grupa ta obejmuje ok. 50% wszystkich operowanych chorych. Drugą grupę stanowią chorzy operowani w trybie pilnym. Ta grupa jest obciążona większą ilością powikłań, a śmiertelność pooperacyjna wynosi 15-25%. Grupa ta obejmuje ok. 25% wszystkich chorych. Śmiertelność w obu grupach wynosi łącznie ok. 10%. Trzecią grupę stanowią chorzy operowani z powodu pękniętych tętniaków. Stanowi ona ok. 20% wszystkich chorych, a śmiertelność okołooperacyjna wynosi 35-60%. Występujące powikłania możemy ująć w trzy zasadnicze grupy: śródoperacyjne, wczesne (do 30 doby po zabiegu) i późne (powyżej 30 dni od zabiegu). Wśród powikłań śródoperacyjnych najczęstsze są krwotoki w trakcie wszywania protezy naczyniowej. Mogą być one spowodowane również uszkodzeniem żyły czczej dolnej, żyły biodrowej lub żyły nerkowej lewej. W związku z tym zachodzi niekiedy konieczność podwiązania i przecięcia żyły nerkowej lewej. Jest to zabieg, który w większości przypadków nie wywołuje poważniejszych powikłań, jednak może być jedną z przyczyn czasowej lub trwałej niewydolności lewej nerki, a nawet jej pęknięcia. Często istnieje konieczność podwiązania tętnicy krezkowej dolnej. W zdecydowanej większości przypadków po jej podwiązaniu w miejscu odejścia od aorty krążenie oboczne jest zachowane, a jedynie w nielicznych wypadkach dochodzi do niedokrwienia jelita grubego. U operowanych chorych występują również śródoperacyjne powikłania anestezjologiczne, w tym najczęściej kwasica, niedokrwienie mięśnia sercowego i hipowolemia. Drugą grupę stanowią powikłania wczesne, występujące do 30 doby po zabiegu. Powikłania wczesne możemy podzielić na miejscowe i ogólne. Do powikłań miejscowych należą krwotoki w miejscu zespoleń naczyniowych, zakrzepice protezy, zatory tętnic obwodowych. Niekiedy mogą występować przejściowe objawy niedokrwienia lewej połowy okrężnicy, wymagające wnikliwej kontroli endoskopowej. Zdarzają się również limfotoki. Mogą też występować infekcje. Wczesne pooperacyjne powikłania ogólne to niewydolność oddechowa, niewydolność krążenia, ostra niewydolność nerek, krwawienia do przewodu pokarmowego, powikłania ze strony układu nerwowego i koagulopatie (np. DIC). Powikłania późne to przede wszystkim niedrożność i infekcja protezy naczyniowej. Występująca zakrzepica ramienia protezy
25 25 może być wywołana błędem technicznym w czasie zabiegu operacyjnego lub progresją zmian miażdżycowych. Kolejnym powikłaniem jest występowanie tętniaków w miejscach zespoleń, najczęściej przy współistnieniu infekcji protezy. Bardzo niebezpiecznymi powikłaniami są przetoki pomiędzy aortą (w miejscu jej zespolenia z protezą naczyniową) i żyłą czczą dolną lub ze światłem dwunastnicy. Wymagają one interwencji chirurgicznej w trybie nagłym (85,91). Technika endowaskularna W 199Ir J.C. Parodii wdrożył do praktyki klinicznej pierwszą protezę wewnątrznaczyniową (63). W kolejnych latach trwał rozwój techniczny tej metody oraz opracowywanie jej aspektów klinicznych (np. wskazań do zastosowania). W ciągu ostatnich pięciu lat obserwuje się bardzo dynamiczny postęp w leczeniu tętniaków aorty przy użyciu technik endowaskularnych. Endoprotezy naczyniowe naz3wane są popularnie stent-graftami. W ogólnym zarysie jest to połączenie klasycznego stentu (metalowej sprężyny lub siatki) i klasycznej protezy naczyniowej. Ich rusztowanie stanowi wykonany z biologicznie neutralnego metalu (stal, nitinol, inne stopy) stent o średnicy konkretnego odcinka aorty. Jest on pokryty tworzywem stosowan5mi do produkcji klasycznych protez naczyniowych (dakron, politetrafluoroetylen). W zależności od założeń technologicznych stent-graft może być powleczony w całości lub mieć niepowleczone segmenty końcowe. Umożliwia to pozycjonowanie w poprzek istotnych pni naczyniowych. Innym sposobem rozwiązania tego problemu jest pozostawienie okienka w powłoce (tzw. stent-grafty fenestrowane). Ostatnie lata zaowocowały wprowadzeniem na zachodzie specjalnych stent-graftów rozgałęzionych, umożliwiających wprowadzenie oddzielnej nóżki do ważnych odgałęzień aorty. W części systemów występują haczyki mocujące protezę do ściany naczynia, w innych mocowanie odbywa się na zasadzie docisku. W odcinku brzusznym stosuje się na ogół protezy rozwidlone. Podzielić je można na wielomodułowe i jednomodułowe. W pierwszym przypadku poszczególne elementy konstrukcji wprowadza się kolejno, łącząc je ze sobą, w drugim stent-graft wprowadzany
26 26 jest w całości do światła aorty i tam rozprężany. Jeżeli implantowany jest stent-graft prosty do jednej tętnicy biodrowej, konieczne jest jednoczasowe wykonanie bypassu udowo-udowego nadłonowego w celu zapobieżenia niedokrwieniu kończyny dolnej i wszczepieniu do przeciwnej tętnicy biodrowej tak zwanego ocluderd\ Przed implantacją endoproteza jest ściśnięta i umieszczona w urządzeniu wprowadzającym o średnicy 6-8 mm. Implantacja polega na jej uwolnieniu i rozprężeniu pod kontrolą RTG - skopii w wyniku zsuwania otaczającej ją koszulki urządzenia wprowadzającego. Ze względu na średnicę aplikatura zabieg jest wykonywany z dostępu przez chirurgiczne wyeksponowaną tętnicę udową wspólną nad jej podziałem. Fotografia 3. Wypreparowany podział tętnicy udowej - pole operacyjne do implantacji stent-graftu
27 27 Fotografia 4. Moduł stent-graftu aortalno-dwubiodrowego przed implantacją Jeszcze kilka lat temu ze względu na ograniczoną wiedzę dotyczącą wyników odległych zabiegu, uważało się, że metoda ta powinna być zastrzeżona dla pacjentów najwyższego ryzyka lub całkowicie nie kwalifikujących się do operacji klasycznej ze względu na występowanie obciążeń internistycznych. Obecnie wskazania do implantacji stent-graftu nie różnią się niczym od proponowanych dla metody klasycznej. Utrudnieniem zabiegu endowaskulamego jest szyja tętniaka krótsza niż lomm. Uniemożliwia ona wtedy zakotwiczenie jakiegokolwiek systemu w sposób oszczędzający tętnice nerkowe, gdyż brak jest możliwości zespolenia ich z protezą, jak podczas zabiegu klasycznego. W takim przypadku należy zastosować stent-graft rozgałęziony lub zakwalifikować pacjenta do zabiegu klasycznego lub hybrydowego.
28 28 W przypadku zabiegu wewnątrznaczyniowego zachowane muszą być kryteria implantacyjne. Termin ten oznacza stosunek tętniaka do przylegających odcinków aorty. Wyznacza się je na podstawie angio-tk i angiografii subtrakcyjnej z cewnikiem kalibrowanym. Do określenia wymiarów poprzecznych najlepiej nadaje się angio-tk, a do podłużnych angiografia z cewnikiem kalibrowanym. Określa się wtedy średnicę obu końców stent-graftu, jego długość i ewentualnie ilość modułów koniecznych do zaopatrzenia całego tętniaka o krętym świetle. Podstawowymi rodzajami stent-graftów są Talent (Medtronic), Zenith (Cook), PowerLink, Excluder (Gore), AneuRx (Medtronic), Yanguard II (Boston Scientiflc). W przeszłości istniały także inne modele (Stentor, Yanguard), które wycofano z użycia ze względu na udowodniony zwiększony odsetek powikłań. Wymienione modele różnią się między sobą zastosowanymi materiałami, układem drucików tworzących rusztowanie, sposobem łączenia modułów oraz rozwiązaniem konstrukcji segmentu kotwiczącego (77). Powikłania metody endowaskularnej Najczęściej występującym powikłaniem techniki wewnątrznaczyniowej jest przeciek krwi do worka tętniaka (ang. endoleak). Może on stanowić powikłanie śródoperacyjne, jak i późne. Ze względu na jego charakter dzieli się na cztery rodzaje: Typ I - wynika z nieszczelnego przylegania koron stentu do ścian zaopatrywanych nacz)m. Jego wynikiem jest napływ krwi do tętniaka mimo jego pozornego zaopatrzenia. Powodowany jest niewłaściwym dopasowaniem stent-graftu (np. błędy pomiarowe, migracja endoprotezy), bądź błędem technicznym podczas implantacji (np. zbyt słabe dociśnięcie). Typ II - zależy od wstecznego napływu krwi do światła tętniaka z tętnic lędźwiowych i tętnicy krezkowej dolnej, których nie można zaopatrzyć podczas zabiegu wewnątrznaczyniowego. Typ III - powstaje w wyniku nieszczelności pomiędzy modułami stent-graftu, albo uszkodzenia powłoki protezy. Typ ly - jest zależny od porowatości materiału, z którego wykonana jest powłoka protezy.
29 29 Wystąpienie przecieku typu III (zawsze) i I (większość przypadków) pociąga za sobą konieczność dostawienia dodatkowego modułu, aby zapobiec napływowi do tętniaka krwi pod dużym ciśnieniem, a w rezultacie dalszego powiększania się tętniaka ze wszystkimi konsekwencjami. W typie II napływ odbywa się pod ciśnieniem niskim. Daje to możliwość leczenia selektywną embolizacją, laparoskopową obliteracją, bądź podania materiału trombogennego do światła tętniaka. Innym powikłaniem jest migracja protezy. Oznacza ona zmianę położenia stent-graftu o ponad 5 mm w stosunku do pierwotnego położenia. Może prowadzić do wystąpienia przecieku. Do jej wystąpienia predysponują błędy implantacji, powiększanie się szyi tętniaka i zmiany patologiczne ściany naczynia. Kolejnym powikłaniem jest zakrzepica protezy. Każdy umieszczony w naczyniu obcy materiał indukuje kaskadę krzepnięcia. Prowadzi to do powstania przyściennego zakrzepu. Do pewnego stopnia jest to zjawisko korzystne, ponieważ oddziela sztuczną powierzchnię od krwiobiegu. Z biegiem czasu może jednak doprowadzić do niebezpiecznego zwężenia światła protezy, a w konsekwencji do objawów przewlekłego lub ostrego niedokrwienia kończyn dolnych. Zakrzep powstaje także w miejscach zagięć, rozwidleń. Z uwagi na możliwość takiego powikłania stosuje się przewlekle leki przeciwpłytkowe. W przypadku zakrzepnięcia protezy konieczne są zabiegi rekanalizacji radiologicznej (tromboliza) lub chirurgicznej (trombektomia), bądź otwarte metody wytworzenia połączeń omijających. Groźnym powikłaniem jest infekcja protezy wewnątrznaczyniowej. Najczęściej jest ona wewnątrzpochodna - drobnoustroje pochodzą z istniejących źródeł infekcyjnych (ropień, próchniczy ząb, owrzodzenie, ognisko martwicy) i przechodzą na protezę drogą krwiobiegu. Ze względu na znikome szanse na usunięcie zainfekowanej protezy i jej wymianę powikłanie to kończy się praktycznie w 100% śmiertelnie. Wielu autorów poleca w takiej sytuacji leczenie zachowawcze antybiotykami, a jedynie w ostateczności próbę operacyjnego usunięcia protezy.
30 30 Powikłaniem zwykle śmiertelnym jest pęknięcie tętniaka w mechanizmach omówionych wyżej. Znane są przypadki powstania przebicia do światła przewodu pokarmowego (18). Możliwość wystąpienia licznych powikłań śródoperacyjnych wymaga zabezpieczenia w postaci szybkiego dostępu do sali operacyjnej i zespołu chirurgów naczyniowych ze względu na konieczność wykonania konwersji na metodę otwartą (18,77). Obserwacja ( watchful waiting ) W ściśle określonych przypadkach możliwe jest postępowanie zachowawcze. Dotyczy ono tylko tętniaków małych - poniżej mm, nie dających żadnych objawów. Polega ono na eliminowaniu odwracalnych czynników ryzyka i kontroli rozwoju tętniaka w określonych interwałach. Podstawą takiego postępowania jest całkowite zaprzestanie palenia tytoniu (22,97). W znacznym stopniu redukuje to szybkość rozwoju miażdżycy i związanych z tym zmian w ścianie naczynia. Poprawia to także ogólną odporność organizmu na wiele czynników infekcyjnych (np. Chlamydia). Innym kierunkiem działań jest redukcja i stabilizacja ciśnienia tętniczego, które jest najważniejszym czynnikiem mechanicznym rozwoju tętniaka. W praktyce oznacza to farmakoterapię i zmianę stylu życia. W przypadku niewielkich tętniaków z ryzykiem pęknięcia nie przekraczającym 5% uzasadnione wyczekiwanie i okresowa kontrola średnicy tętniaka. Badaniem wystarczającym jest USG jamy brzusznej, ale wykonywane musi być ono na dobrym, w miarę możliwości stale tym samym sprzęcie i przez doświadczonego diagnostę. Dokładniejsze jest badanie TK. U pacjentów z tętniakiem o średnicy <45mm powinno być wykonywane co 6 miesięcy. Jeśli tętniak mieści się miedzy 45-50mm, badanie to należy wykonywać co 3-6 miesięcy. Po przekroczeniu średnicy 50mm należy rozważyć operację u pacjentów z czynnikami ryzyka, którymi są płeć żeńska (mniejsza wyjściowa średnica aorty), występowanie rodzinne, wysoki poziom metaloproteinaz w surowicy i udowodniony szybki wzrost (porównanie do badań poprzednich). U pozostałych pacjentów można czekać do osiągnięcia przez tętniak średnicy 55mm. Ideą takiego postępowania jest wychwycenie właściwego momentu do operacji u pacjentów z
31 31 przypadkowo stwierdzonym, małym tętniakiem, nie kwalifikującym się w danym momencie do leczenia chirurgicznego. U pacjentów z przeciwwskazaniami do operacji daje to czas na lepsze przygotowanie do przyszłego zabiegu. Warunkiem bezpieczeństwa takiej strategii jest ścisłe przestrzeganie terminów kolejnych badań. Ominięcie którejkolwiek kontroli może prowadzić do przeoczenia początku przyśpieszenia wzrostu tętniaka, a w efekcie przeoczenie momentu, gdy pacjent powinien być już operowany. Może to doprowadzić do pęknięcia tętniaka i śmierci pacjenta. Według niektórych źródeł, w przypadku spełnienia wspomnianych warunków, ten sposób prowadzenia pacjentów pozwala w 100% uniknąć pęknięcia tętniaka, tzn. wyznaczyć właściwy moment do planowej operacji. Z drugiej strony te same badania dowodzą, że w razie niedotrzymywania terminów kontroli pacjenci podlegają większemu ryzyku śmierci, niż temu, gdyby byli w danym momencie poddani zabiegowi (78,93). Niektóre ośrodki podejmowały próby opracowania metody pozwalającej na przewidzenie tempa wzrostu obliczenie ryzyka pęknięcia danego tętniaka na podstawie ciśnienia tętniczego i pomiarów jego średnicy podczas skurczu i rozkurczu. Wykazały one, że większe tętniaki rosną szybciej, natomiast ryzyka pęknięcia nie da się przewidzieć (96) Przyszłość Znajomość procesów patologicznych na poziomie komórkowym i tkankowym w ścianie tętniaka pozwala poszukiwać nowych sposobów leczenia zachowawczego. Udowodnioną rolę patologiczną mają metaloproteazy (MMP - enzymy biorące udział w degradacji białek macierzy ściany naczynia). W chwili obecnej wiadomo, że pochodne tetracyklin hamują u zwierząt MMPzależny wzrost tętniaka. Niektóre badania rekomendują długoterminową terapię doxycykliną w celu zmniejszenia nasilenia ekspresji czynników degradujących ścianę aorty w celu konsolidacji efektu leczenia endowaskulamego (26). Substancje te posiadają także od dawna znaną aktywność wobec atypowych czynników infekcyjnych. Prowadzi się także badania nad syntetycznymi inhibitorami
32 32 metaloproteaz (np. batimastat). Działanie ochronne przypisuje się także niektór}nn statynom (np. cerivastatyna). Poza znaną funkcją obniżania stężenia cholesterolu (zmniejszenie ryzyka miażdżycy) zaobserwowano, że zmniejsza ona aktywność MMP-9 - silnie korelującej z wielkością tętniaka (69,78). Inną metodą hamowania procesów degradacji elastyny może być implantacja komórek z hiperekspresjągenu kodującego antyproteazę (78).
33 33 2. Założenia i cel pracy Stosunkowo krótki okres stosowania protez wewnątrznaczyniowych w praktyce klinicznej, relatywnie nieduża ilość publikacji w piśmiennictwie polskim na ich temat oraz brak badań nad wgajaniem się tych protez w układ naczyniowy stanowiły inspirację do powstania tej pracy. Tętniaki aorty brzusznej stanowią istotny problem w chirurgii naczyniowej. Ich obecność nieustannie zagraża życiu pacjentów dotkniętych tą chorobą. Ze względu na specyfikę klasycznej operacji naprawczej aorty, jej rozległość i związane z tym ryzyko, w wielu przypadkach stanowi ona nieprzekraczalną barierę dzielącą pacjenta od życia bez poczucia ciężkiej choroby. Fakt ten skłonił zespoły naukowców i kłinicystów do poszukiwań alternatywnych rozwiązań. W ten sposób skonstruowano protezy wewnątrznaczyniowe, które implantuje się przez naczynia obwodowe unikając powikłań związanych z otwarciem jamy brzusznej. Wprowadzenie do powszechnego zastosowania stent-graflów umożliwił wyleczenie pacjentów, którzy ze względu na współistniejące choroby najprawdopodobniej nie przeżyliby operacji klasycznej lub okresu pooperacyjnego. Obecnie w Stanach Zjednoczonych Ameryki i w Europie Zachodniej stosunek wszczepianych protez wewnątrznaczyniowych i klasycznych jest zbliżony do 1:1, a w niektórych ośrodkach przesuwa się nawet na korzyść protez wewnątrznaczyniowych. W Polsce ciągle dominują operacje klasyczne ze względu na wysoki koszt stent-graftów, niskie nakłady na służbę zdrowia i nieprecyzyjne przepisy regulujące refundację procedur medycznych. W takiej sytuacji stało się konieczne zawężenie wskazań do implantacji protez wewnątrznaczyniowych w taki sposób, aby otrzymali je pacjenci, dla których stanowią one jedyną szansę na wyleczenie. Czas zastosowania protez wewnątrznaczyniowych w praktyce klinicznej nie pozwala jeszcze na ocenę odległych powikłań. Stanowi to problem w przypadku osób z przewidywalnym czasem przeżycia dłuższym niż 10 lat. Należy w takiej sytuacji zadać sobie pytanie, czy implantując stent-graft nie narażamy danego pacjenta na nieznane do tej pory powikłania i czy nie lepiej przeprowadzić operację klasyczną, posiadającą odpowiednio długą historię i uznaną pozycję w terapii. W
34 34 przypadku pacjentów starszych i obciążonych proteza wewnątrznaczyniowa wydaje się stanowić idealne rozwiązanie. Należy oczekiwać, że w ciągu kilku najbliższych lat doczekamy się długoterminowej oceny protez wewnątrznaczyniowych i rozszerzenia wskazań do ich zastosowania. Wtedy będzie możliwe wybranie sposobu operacji spośród dwóch uznanych metod tylko i wyłącznie na podstawie medycznej oceny pacjenta. Można też przypuszczać, że protezy wewnątrznaczyniowe w przyszłości zdominują leczenie tętniaków aorty brzusznej. Do oceny skuteczności implantacji protez klasycznych i wewnątrznnaczyniowych stosuje się obecnie najezęściej nieinwazyjne i bardzo dokładne badania obrazowe, takie jak spiralna tomografia komputerowa z podaniem donaczyniowym środka cieniującego (angio-tk). Pozwala ona na ocenę szczelności zespoleń, położenia protezy i wielkości worka tętniaka. Należy jednak pamiętać, że każda proteza jako ciało obce wywołuje w organizmie szereg reakcji odpornościowych i zapalnych, niewidocznych w tradycyjnych badaniach obrazowych. W celu ich uwidocznienia wprowadzono scyntygrafię leukocytami znakowanymi Technetem 99m, które mają tendencję do gromadzenia się w ognisku zapalnym, czyli wokół protezy naczyniowej, a w szczególności w miejscach zespoleń (zakotwiczenia) stent-graftu z tętnicami). Zmniejszanie się w kolejnych badaniach powierzchni gromadzenia leukocytów świadczy o prawidłowym wgajaniu się protezy, natomiast wzrost ich liczby może świadczyć o zaburzeniu tego procesu lub o powikłaniu infekcyjnym. Celem tej pracy jest próba rozwiązania następujących problemów: 1. Jakie są różnice we wgajaniu się protez klasycznych i wewnątrznaczyniowych w tętniakach aorty brzusznej na podstawie badania scyntygraficznego w okresie pooperacyjnym? 2. Ocena przydatności badania scyntygraficznego z zastosowaniem leukocytów znakowanych Technetem 99m w diagnostyce zakażeń protez wewnątrznaczyniowych w okresie pooperacyjnym.
35 35 3. Jakie są różnice w występowaniu powikłań pooperacyjnych u chorych leczonych metodą klasyczną i wewnątrznaczyniową w obserwacji 12 miesięcznej? 4. Jaki jest poziom komfortu życia pacjentów po obu typach operacji?
36 36 3. Materiał i metody Do badania zakwalifikowano 64 pacjentów operowanych w latach z powodu tętniaka aorty brzusznej z zastosowaniem metody klasycznej albo wewnątrznaczyniowej. Badanie zostało przeprowadzone po uzyskaniu zgody Komisji Bioetycznej Akademii Medycznej we Wrocławiu. Głównym wskazaniem do operacji była obecność tętniaka aorty brzusznej o średnicy przekraczającej 50mm lub ponad dwukrotnie większej od średnicy zdrowego odcinka aorty nad tętniakiem. Kwalifikacja do określonego typu operacji odbywała się na podstawie analizy stanu ogólnego pacjenta, jego obciążeń internistycznych oraz ocenie morfologii tętniaka. W celu stworzenia maksymalnie jednorodnych grup wybrałem pacjentów operowanych w trybie planowym, z wszczepionym stent-graftem lub protezą aortalno-dwubiodrową ze względu na ich podobny rozmiar i kształt. Wszystkie operacje były przeprowadzane w Katedrze i Klinice Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej Akademii Medycznej we Wrocławiu (kierownik prof. Piotr Szyber). Zabiegi klasyczne były wykonywane przez różnych operatorów - specjalistów chirurgii naczyniowej z dużym doświadczeniem. Implantacje protez wewnątrznaczyniowych przeprowadził dr hab. med. Jerzy Garcarek w asyście członków naszego zespołu. Włączeni do badania pacjenci byli w wieku od 46 do 84 lat. Średnia wieku wynosiła 66 lat. Zdecydowaną większość (89%) badanych stanowili mężczyźni. Wszyscy byli zakwalifikowani do operacji z powodu tętniaka aorty brzusznej w odcinku podnerkowym o średnicy od 4,8 do 8,5 centymetra. Było to podstawowe kryterium kwalifikujące do badania. Średnia wielkość tętniaka W}mosiła 6 centymetrów. Pacjenci zostali podzieleni na dwie równe grupy: Grupa I - Pacjenci, którzy zostali zakwalifikowani do implantacji stent-graftu z powodu obciążeń internistycznych. Grupa składała się z 29 mężczyzn i 3 kobiet. Średnia wieku w tej grupie wynosiła 73 lata. Średnia wielkość tętniaka wynosiła 5,9 centymetra.
37 37 Grupa II - Pacjenci, u których wszczepiono klasyczną protezę rozwidloną aortalnodwubiodrową. Grupa składała się z 28 mężczyzn i 4 kobiet. Średnia wieku w tej grupie wynosiła 61,5 roku. Średnia wielkość tętniaka wynosiła 6,2 centymetra. Dane demograficzne badanych, wielkość tętniaków oraz ich rozkład statystyczny przedstawiają poniższe wykresy. wiek 90 [lata] Kobiety Mężczyźni Kobiety Mężczyźni Stent-grafty Protezy klasyczne Wykres 1. Wiek i płeć pacjentów średnica tętniaka 8 [cm] 7 Grupa I Grupa II Wykres 2. Średnica tętniaków
38 38 86 Stent graft^ wiek płeć Protezy klasyczr ^ 68 0) Kobiety Mężczyźni Kobiety Mężczyźni Grupa ±Odch. std. I I ±Błąd std. Średnia Wykres 3. Statystyczny rozkład wieku i płci pacjentów w obu grupach (Statistica) Wielkość tętniaków GRUPAJ GRUPA_2 ±Odch. std. 1 I ±Błąd std. o Średnia Wykres 4. Statystyczny rozkład wielkości tętniaków w obu grupach (Statistica)
39 39 Poza badaniami podstawowymi wszyscy pacjenci przed planowaną operacją mieli wykon)rwane badanie ultrasonograficzne lub tomograficzne w celu potwierdzenia obecności i wymiarów tętniaka. Diagnostykę obrazową rozszerzano o badanie dopplerowskie tętnic szyjnych, aby wykluczyć ich krytyczne zwężenie. W kilku przypadkach stwierdzono istotne hemodynamicznie zmiany w zakresie tych naczyń i pacjentów zakwalifikowano do endarterectomii tętnic szyjnych w celu prewencji udaru podczas przyszłej procedury angiochirurgicznej. Wszyscy pacjenci byli konsultowani przez kardiologa, który oeeniał ryzyko operacyjne. Część pacjentów zakwalifikowanych do operacji planowej musiała być poddana weześniej rozszerzonej diagnostyce kardiologieznej (echokardiografia, próba dobutaminowa, koronarografla) i ewentualnemu leczeniu. Wynik oceny internistycznej w dużym stopniu decydował o kwalifikacji do typu zabiegu. Pacjenci o podwyższonym ryzyku operacyjnym byli wstępnie kwalifikowani do procedury wewnątrznaczyniowej i wchodzili na dodatkowy tor diagnostyczny. Obligatoryjnie wykonywano u nich badanie angio-tk i arteriografię z cewnikiem kalibrowanym, aby precyzyjnie określić wymiary zamawianej protezy i sprawdzić spełnienie kryteriów implantacyjnych. W razie braku możliwości przeprowadzenia operacji wewnątrznaczyniowej decydowano się na operację klasyczną o podwyższonym ryzyku ze wskazań życiowych. Najczęstsze choroby współistniejące u paejentów z obu grup przedstawia wykres.
40 40 Grupa i Grupa II o? Wykres 5. Najczęstsze obciążenia internistyczne w poszczególnych grupach pacjentów Wszyscy badani byli operowani w trybie planowym w znieczuleniu ogólnym. Rozmiar protezy klasycznej wybierał operator podczas operacji w zależności od istniejących warunków anatomicznych. Dobór protezy wewnątrznaczyniowej odbywał się w okresie przygotowawczym na podstawie arteriografii z cewnikiem kalibrowanym i angio-tk. Do operacji tętniaków aorty w grupie II używano wyłącznie rozwidlonych protez dakronowych uszczelnianych kolagenem polskiej firmy Hand-Prod (Intervascular). Operator docinał protezę do żądanego rozmiaru podczas operacji i wszczepiał ją według przyjętego w Klinice standardu.
41 41 Stosowane w grupie I stent-grafty miały konstrukcję modułową. Składały się z głównego modułu aortalno-biodrowego oraz dodatkowego modułu biodrowego (tzw. nóżki ). Obie części były implantowane poprzez oddzielne systemy wprowadzające przez tętnice udowe w obu pachwinach. Stosowane protezy pochodziły od następujących producentów: Cook (11 sztuk), Gore (12 sztuk) i Medtronic (9 sztuk). ± H IZ " 9 o "I l Cook Gore Medtronic Wykres 6. Zastosowane protezy wewnątrznaczyniowe Wszyscy badani mieli wykonywane badanie scyntygraficzne w 3-4 dobie pooperacyjnej, po trzech miesiącach, po sześciu miesiącach i po roku. Badania angio-tk wykorzystywane w tej pracy stanowiły integralną część nadzoru pooperacyjnego u pacjentów z grupy I, natomiast w grupie II przeprowadzane były tylko na potrzeby tej pracy. Wykonywane były one w trzecim, szóstym i dwunastym miesiącu od operacji.
42 Badanie scyntygraficzne Po wszczepieniu protezy naczyniowej dowolnego typu powstaje wokół niej stan zapalny jako reakcja organizmu na ciało obce. Biorą w nim udział ezynniki komórkowe i humoralne. Leukocyty mają tendencję do gromadzenia się wokół świeżo wszczepionej protezy. Cytokiny są kolejn}nn elementem proeesu zapalnego. Ich stężenie odpowiada jego nasileniu. Wraz z postępem procesu wgajania zmniejsza się nasilenie stanu zapalnego w wyniku ezego liczba leukocytów wokół protezy naezyniowej także się zmniejsza. W przypadku zastosowania leukoc5dów znakowanych technetem-99 oraz gamma-kamery istnieje możliwość śledzenia procesu ich migracji. Badania zostały wykonane w Pracowni Izotopowej ASK. Obserwacja pacjentów w okresie odległym pozwoliła też na ocenę powikłań infekeyjnych. Diagnostykę stanu zapalnego i stopień jego nasilenia opierano na badaniu scyntygraficznym leukocytami znakowanymi Technetem-99m. Badania wykonywano w Pracowni Izotopowej Akademickiego Szpitala Klinicznego we Wrocławiu (kierownik: mgr M. Rynowiecka) według metody Petersa używając zestawu Leuco-Seint zawierającego w każdej z trzech ampułek liofilizowaną dawkę preparatu odczynników znakujących, szczelnie zamknięty eh w atmosferze azotowej tak, aby nadawały się do oznaczania leukocytów in vitro. W skład zestawu wehodziły także trzy ampułki roztworu antykoagulantu ACD i kolejne trzy ampułki 6% hydrokryetylowanej skrobii (Plasmasteril) służącej jako plazmaekspander - płyn zwiększający objętość osocza (75,82). Wszystkie z wymienionych substancji były sterylne i wolne od czynników pirogennych. W warunkach ciągłej aseptyki do każdej z 4 sterylnych strzykawek o objętości 20 ml dodawano 2 ml roztworu ACD, 3 ml plasmaekspandera Plasmasteril i uzupełniano pobraną krwią od ehorego (15 ml) oraz odstawiano w pozycji pionowej na minut. Po zebraniu supematantu i oddzieleniu leukocytów od trombocytów przez odwirowanie, do zawiesiny krwinek białyeh dodawano radiofarmaceutyk heksametylopropylen-aminooksym (HMP-AO) znakowany Teehnetem-99m i całość inkubowano przez 10 minut w temperaturze pokojowej. Po zmierzeniu radioaktywności
43 43 uzyskanej zawiesiny komórek (50 MBq) bezzwłocznie przeprowadzano jej retransflizję do krwi obwodowej chorego. Badanie przeprowadzano przy użyciu gamma-kamery MB-9200 firmy Gamma w 60 minut po podaniu znacznika. Wykonywano jedną do trzech akwizycji zbierając 500 tys. zliczeń. Otrzymane scyntygramy miały postać map bitowych (75,82). Obiektywizacja badania scyntygraficznego była możliwa dzięki zastosowaniu programu komputerowego do obliczania pola powierzchni AREA TRACER. Program ten został opracowany w naszym ośrodku i udoskonalony celem zastosowania w scyntygrafii (37,75). Był on stosowany między innymi w pracy habilitacyjnej profesora Artura Pupki i w pracy doktorskiej doktora Grzegorza Kałuży, pracujących w naszym ośrodku. Program ten daje możliwość wprowadzenie obrazu scyntygraficznego do pamięci i obrysowanie obszaru wychwytu izotopu co umożliwiało obliczenie pola powierzchni gromadzenia leukocytów znakowanych Tc-99m. W programie zaimplementowano zarówno morfologiczne metody analizy obrazu jak i prostą planimetryczną metodę estymacji pola powierzchni wybranego fragmentu obrazu. Otrzymane scyntygramy, jako mapy bitowe zostały poddane obróbce cyfrowej. Stosowane metody morfologiczne miały na celu poprawę jakości i czytelności obrazów scyntygraficznych oraz wyostrzenie granicy kumulacji leukocytów znakowanych Tc-99m. Opierały się one na redukcji przestrzeni barwowej według tego samego algorytmu. Do tego celu użyto programu graficznego GIMP. Metoda zastosowana do obliczenia pola powierzchni gromadzenia się leukocytów opierała się na ręcznym zaznaczaniu konturu mierzonej powierzchni i precyzyjnego pomiaru pola opartego na zliczaniu pikseli w przestrzeni kratowej obrazu. Kontur powierzchni gromadzenia się leukocytów wyznaczany był przez określenie koloru limitującego granice zaznaczenia. Ponieważ każdy scyntygram był skalowany do rozmiaru 555 x 555 pikseli, pole powierzchni także wyrażano w pikselach, a wyniki nadawały się do bezpośredniego porównania. Poszczególne etapy obróbki scyntygramu przedstawiają obrazy na następnych stronach.
44 ? 10:33 Nazwisko I«it! ] I I Ui9k 78 Data bad t7 Raport l«ts Str. 1 PRACOWIR IZOTOPOUA ASK Uroctaw ut.poniatowski*90 2 tal. /?!/ SC endoporotezy Obraz 4. Surowy scyntygram - wydruk z komputera Obraz 5. Scyntygram wycięty i przeskalowany
45 45 Obraz 6. Zredukowana przestrzeń barwowa wyostrza granicę wychwytu znakowanych leukocytów. Etap ten wykonywano w programie graficznym zawsze według tego samego algorytmu. 1 ^ 3m2a-bmp Area Tracer U P I C I FKk OtBZ«1 WyrAj Irfo 1 Obraz 7. Precyzyjne zaznaczenie konturu w programie Area Tracer umożliwia obliczenie powierzchni wychwytu znakowanych leukocytów (obraz poglądowy).
46 46 Bardzo ważnym elementem tej metody było ręczne zaznaczanie konturu gromadzenia się znakowanych leukocytów wokół protezy i zasługuje ono na osobny komentarz. Po analizie wielu scyntygramów doszedłem do wniosku, że nie można brać pod uwagę całego obszaru oznaczonego kolorem czerwonym. Znakowane leukocyty gromadzą się także w narządach miąższowych (np. nerki, wątroba) i narządach bogatych w tkankę limfatyczną (np. żołądek, jelita). W wyborze obliczanego obszaru wspomagałem się prostym szkicem anatomicznym nakładanym po przeskalowaniu w programie graficznym na budzący wątpliwości scyntygram. Przykłady wychwyconych w ten sposób artefaktów przedstawiają poniższe obrazy. Obraz 8. Znakowane leukocyty gromadzące się w obu nerkach
47 47 Obraz 9. Znakowane leukocyty zgromadzone w tkance limfatycznej poprzecznicy i żołądka
48 Angio - TK Ta zaawansowana metoda diagnostyczna opiera się na tworzeniu serii obrazów z wielu odczytów pochodzących z obracającej się wokół pacjenta lampy rentgenowskiej i detektora położonych naprzeciw siebie. Otrzymane skany warstwowe mogą być łączone komputerowo w trój wymi arowe rekonstrukcj e. Współczesne tomografy spiralne, w tym posiadany przez Akademię Medyczną, mogą w jednym cyklu lampy wykonać akwizycję kilkudziesięciu (np. 16, 32, 64 - tak zwana rzędowość tomografu) obrazów warstwowych odległych od siebie o ułamki milimetra (np. 0,6mm). Wykorzystanie pełnej rozdzielczości daje możliwość uzyskania bardzo szczegółowych rekonstrukcji, natomiast zwiększenie skoku lampy skraca czas badania przy jednoczesnej utracie części szczegółów. Podanie kontrastu do naczyń pozwala na uzyskanie szczegółowych rekonstrukcji układu naczyniowego, przewyższających angiografię klasyczną i subtrakcyjną pod względem możliwości oglądania w trzech wymiarach. Metoda ta nazywana jest angiografią tomografii komputerowej lub w skrócie angio-tk (ang. angio-ct). Badanie to bardzo dobrze nadaje się do obrazowania tętniaków aorty i stanowi obecnie złoty standard w ich diagnostyce oraz w planowaniu procedur endowaskulamych, a także jako element nadzoru pooperacyjnego. Badanie to mieli wykonywane wszyscy pacjenci, u których postawiono wskazania do procedury wewnątrznaczyniowej zarówno na etapie kwalifikacji, jak i kontroli odległej. Było ono przeprowadzane w Zakładzie Diagnostyki Obrazowej Akademii Medycznej we Wrocławiu przy ulicy Pasteura 5. Wykorzystywano tomograf 32 rzędowy, umożliwiający szybkie (kilka sekund) i wystarczająco dokładne badanie odcinka podprzeponowego aorty i tętnic biodrowych. Otrzymane obrazy pozwalały na bardzo dokładne pomiary średnicy całego tętniaka oraz szerokości światła szyi tętniaka. Wymiary te stanowiły podstawę do zamawiania protezy wewnątrznaczyniowej dla danego pacjenta.
49 49 Środek kontrastujący był podawany za pomocą automatycznej pompy dającej pełną kontrolę nad ilością i szybkością podawania środka cieniującego przez tradycyjny venflon umieszczony w żyle kończyny górnej. Rozpoczęcie akwizycji obrazów odbywało się w momencie, gdy kontrast znalazł się w aorcie. Do tego celu używano podglądu w czasie rzeczywistym i ręcznego uruchomienia skanowania. Aparat podążał za przepływającą partię środka cieniującego. W ten sposób minimalizowano ilość potrzebnego kontrastu. Umożliwiało to zapobieżenie niewydolności nerek u pacjentów z ich pierwotną niewydolnością. Badanie mogło być wykonywane ambulatoryjnie, gdyż pacjenci nie wymagali po nim żadnego specjalnego nadzoru. Wymagane było tylko pozostawanie na czczo przed badaniem oraz dobre nawodnienie. Obraz 10. Cyfrowa rekonstrukcja 3D tętniaka w angio-tk
50 Ankieta do badania komfortu życia Współcześnie jednym z elementów nadzoru nad pacjentem po ciężkiej operacji jest ocena jego jakości życia. Kilkanaście lat temu nie kontrolowano takiego parametru. Zakończenie procesu terapeutycznego było równoznaczne z sukcesem lekarza. Tymczasem okazało się, że wyleczenie danej choroby nie zawsze prowadziło do znaczących pozytywnych zmian w życiu codziennym pacjenta. Niektóre metody terapeutyczne doprowadzały do wyleczenia choroby podstawowej, ale jednocześnie mogły być przyczyną dyskomfortu w dalszym życiu pacjenta. Bezdyskusyjne są sytuacje, gdy nie istniała alternatywna metoda lub zaistniały wskazania życiowe. Jeśli jednak znane jest kilka sposobów leczenia danej choroby to należy wybrać najbardziej odpowiedni dla konkretnego pacjenta również pod kątem jego funkcjonowania po zakończeniu leczenia. Wobec powyższego wprowadzenie oceny jakości życia należy uważać za postęp w medycynie (72). Do oceny jakości życia pacjentów stworzono specjalistyczne narzędzia. Najpopularniejsze z nich to formularze SF-36 i WHOQOL-BREF. Pozwalają one na ilościową ocenę jakości życia w dowolnej sytuacji. Taka standaryzacja niestety wiąże się z utratą informacji ważnych dla określonej jednostki chorobowej. Aby tego uniknąć autorzy prac często do gotowej ankiety dodają kilka pytań mających na celu dostosowanie tego narzędzia do badanej grupy chorych. Autor pracy ułożył własną ankietę pozwalającą na ocenę konkretnych elementów codziennego życia pacjenta, które mogły się zmienić po wykonaniu operacji. Formularz składał się 2 10 pytań wraz z możliwą skalą odpowiedzi. Interpretacja wyników była jakościowa. Sprawdzono, jak zmieniają się odpowiedzi na poszczególne pytania na przestrzeni około 12 miesięcy w poszczególnych grupach pacjentów. Formularz ankiety jest przedstawiony na następnej stronie. Jakość i komfort życia codziennego w opinii autora jest odczuciem wybitnie subiektywnym i indywidualnym. Z tego powodu poza wspomnianą ankietą autor przeprowadzał rozmowy z pacjentami podczas wizyt kontrolnych dając możliwość swobodnej wypowiedzi na temat ich komfortu życia. Zostały one zebrane w postaci opracowania przedstawionego w dalszych rozdziałach.
51 51 Proste O wypełnienie poniższef ankiety priei laznaczenfe odpowledii Imię I nazwisko... /steńt-graft / operacja ankieta numer ł ( H.... Lęk o swoje zdrowie Nie występuje Średni, Znaciny; Dolegliwoici bólowe Nie występują Średnie Znaczne Trudności w poruszaniu się Nie występują średnie X- Znaczne Problemy z koncentracją Nie występują ^Średnie J Znaczne Problemy z zasypianiem Nie występują Średnie / ' Znaczne Potrzeba przyjmowania leków Nie występuje średnia'. Znaczna Problemy z załatwianiem spraw codziennych Nie występują średnie (' Znaczne V Czy jest Pani / Pan zadowolony z operacp? Czy poddałaby się Pani / poddałby się Pan Jeszcze raz operacji tego samego typu? TAK NIC Jak ocenia Pani / Pan swój obecny komfort życia? ziy Ani dobry, ani zły Dobry Obraz 11. Formularz ankiety do badania komfortu życia
52 52 4. Wyniki badań i ich omówienie. Wszystkich 64 pacjentów przeżyło operację oraz zaplanowany 12 miesięczny okres badań. W zdecydowanej większości przypadków (n=61 tj. 95%) przebieg pooperacyjny byl wolny od poważnych powikłań. Pacjenci zgłaszali się na badania kontrolne w wyznaczonych ramach czasowych. Przeprowadzano następujące rodzaje badań: - badanie scyntygraficzne w czterech punktach czasowych (3-4 dzień, 3,6,12 miesiąc po operacji) - badanie angio-tk w trzech punktach czasowych (3,6,12 miesiąc po operacji) - ankietę i rozmowę o jakości życia w dwóch punktach czasowych (przed wypisem ze szpitala, rok po operacji)
53 Badanie scyntygraficzne U pacjentów z obu grup wykonano łącznie 256 odczytów scyntygraficznych. Odbywały się one w 3-4 dobie pooperacyjnej oraz w 3, 6 i ł2 miesiącu po zabiegu. Ich wyniki przedstawia poniższa tabela. Grupa I Grupa II miesiąc miesiąc doba miesiąc miesiąc doba miesiąc miesiąc Tabela 1. Pola powierzchni gromadzenia się znakowanych leukocytów podane w pikselach.
54 Wyliczone średnie wartości dla obu grup w poszczególnych punktach czasowych oraz ich rozkład statystyczny przedstawiają poniższe wykresy: 54 Grupa I Grupa II Wykres 7. Wartości średnie pola powierzchni gromadzenia się znakowanych leukocytów. Pole powierzchni gromadzenia się znakowanych leukocytów Grupa 1 I ±Odch. std. L. I ±Błąd std. Średnia Wykres 8. Rozkład statystyczny pola powierzchni gromadzenia się znakowanych leukocytów u pacjentów z grupy I (Statistica).
55 55 Pole powierzchni gromadzenia się znakowanych leukocytów Grupa 2 I I ±Odch. std. I ±Błądstd. Średnia Wykres 9. Rozkład statystyczny pola powierzchni gromadzenia się znakowanych leukocytów u pacjentów z grupy II (Statistica). Największe różnice w polu powierzchni gromadzenia się leukocytów występowały w okresie okołooperacyjnym. W grupie II było ono w tym czasie średnio o 36% większe. Różnica ta była istotna statystycznie. W ciągu kolejnych trzech miesięcy wielkość pola gromadzenia się leukocytów w obu grupach ulegała stopniowemu zmniejszeniu się do praktycznie identycznej Wartości. Pole powierzchni w tym punkcie czasowym było tylko o 7,6 promila większe w grupie II. Różnica ta nie była istotna statystycznie. W czasie kolejnych trzech miesięcy w obu grupach wystąpiło dalsze zmniejszenie się pola wychwytu leukocytów. W szóstym miesiącu w grupie II było ono średnio o 23,5% większe. Jego wielkość stanowiła w tej grupie około Ya wartości poprzedniego pomiaru. W grupie I była to Vs wartości poprzedniej więc były to spadki znaczne. W
56 56 kolejnym półroczu obszar gromadzenia się leukocytów w badanych grupach uległ dalszemu zmniejszeniu się. W grupie I uległ redukcji do V3, a w grupie II do V2 poprzedniej wartości. Ogólnie w czasie trwania badania pole gromadzenia się leukocytów w grupie I uległo 17-krotnej redukcji (do 5,9% wartości wyjściowej), a w grupie II 12-krotnemu zmniejszeniu się (do 8,5% wartości wyjściowej). W obu grupach zmniejszenie się wartości wyjściowej o około 80% miało miejsce w ciągu pierwszych 6 miesięcy. Różnica w gromadzeniu się leukocytów wokół wszczepionej protezy naczyniowej była spowodowana rodzajem wszczepionej protezy naczyniowej i metodą zastosowanego leczenia operacyjnego. Powłokę protez wewnątrznaczyniowych wykonano z politetrafluroetylenu i nie wywołują takiej reakcji zapalnej jak klasyczne protezy dakronowe uszczelniane czynnikami organicznymi (kolagen). Również uraz tkankowy związany z zabiegiem klasycznym jest powodem masywnej migracji leukocytów Tomografia komputerowa z podaniem kontrastu (angio-tk) U wszystkich badanych pacjentów wykonano łącznie 192 badania tomograflczne z podaniem donaczyniowym środka cieniującego. Badania były wykonane w 3, 6 i 12 miesiącu po operacji. Otrzymane wyniki były oceniane pod kątem występowania następujących powikłań: - przeciek, migracja, zakrzepica, infekcja - dla protez wewnątrznaczyniowych - tętniak rzekomy, zakrzepica, infekcja - dla protez klasycznych Powikłania te są klasyfikowane jako poważne, ponieważ zagrażają życiu pacjenta i wymagają szybkiego postępowania terapeutycznego. W grupie I wystąpiły trzy przypadki przecieków: typ la - przeciek obok korony stent-graftu - (n=l; 3%), typ Ib - przeciek koło dolnego zakotwiczenia - n=l, 3%, typ IV - przesączanie się krwi przez porowatości powłoki protezy -
57 57 (n=l; 3%). W pierwszym przypadku konieczne było implantowanie dodatkowego modułu uszczelniającego. W drugim przypadku przeciek doprowadził do powstania i pęknięcia tętniaka tętnicy biodrowej wspólnej, wymagającego pilnej operacji (podwiązanie lewej nóżki stent-graftu i wytworzenie ekstraanatomicznego połączenia - bypassu udowo-udowego nadłonowego). Trzeci pacjent wymagał uzupełnienia masy płytkowej (rozpoznana małopłytkowość samoistna), aby możliwe było uszczelnienie się porowatości powłoki protezy. Powikłania te w sumie wystąpiły u 9% pacjentów (n=3) z grupy I. Badanie tomograficzne także wykazało u jednego pacjenta z tej grupy obecność ropnia w mięśniu biodrowo-lędźwiowym, który trzeba było ewakuować operacyjnie, ale infekcja samej protezy wewnątrznaczyniowej nie została ostatecznie potwierdzona. W grupie II nie wystąpiło żadne spośród wymienionych powikłań. Zarys stwierdzonych ciężkich powikłań w obu grupach przedstawia poniższa tabela. Grupa 1- stent-graft przeciek typu 1a (korona) n=1 3% przeciek typu 1b (dolne zakotwiczenie) n=1 3% przeciek typu IV (powłoka) n=1 3% Grupa II - proteza klasyczna bez powikłań 0% Tabela 2. Stwierdzone w angio-tk ciężkie powikłania u pacjentów z obu grup. Powikłania pooperacyjne o charakterze angiochirurgicznych wystąpiły tylko w grupie chorych z wszczepionymi protezami wewnątrznaczyniowymi i były to powikłania wczesne. Związane były z samą metodyką zabiegu jak i z mniejszym doświadczeniem zespołu operującego w porównaniu do klasycznej metody wszczepienia protezy naczyniowej.
58 Zmiana komfortu życia po operacji. Jednym ze stawianych na wstępie pracy problemów był komfort życia badanych. Świadomość ciężkiej choroby oraz fakt przejścia operacji musiał wpłynąć na samopoczucie pacjentów. Próbę zbadania wpływu przebytej operacji na komfort życia pacjentów oparłem na bezpośrednich rozmowach z nimi podczas umówionych wizyt i własnej ankiecie sprawdzającej wybrane dziedziny życia codziennego. Nie stosowałem żadnych specjalistycznych narzędzi do oceny jakości życia i oparłem się także na swobodnych wypowiedziach badanych ponieważ komfort życia danego pacjenta jest pojęciem wybitnie subiektywnym i indywidualnym Własna ankieta Każdy z badanych pacjentów wypełniał dwukrotnie taką samą ankietę w odstępie miesięcznym. Pierwsza ankieta miała oceniać komfort życia w bliskim okresie pooperacyjnym jeszcze przed wypisaniem, a więc w momencie największych zmian w organizmie. Druga natomiast sprawdzała jak wygląda powrót do życia codziennego. Porównałem wyniki obu ankiet w poszczególnych dziedzinach klasyfikując je na trzy zakresy: poprawa, brak zmian i pogorszenie. Zebrane wyniki zostały przedstawione w tabeli i na wykresach.
59 59 Problem - pytanie z ankiety G rupa 1 G rupa II popraw a bez zm ian pogorszenie poprawa bez zm ian pogorszenie Lęk 0 swoje zdrowie Dolegliwości bólowe Trudności w poruszaniu się Problemy z koncentracją Problemy z zasypianiem Potrzeba przyjmowania leków Problemy z załatwianiem spraw codziennych Czy jest Pani / Pan zadowolony z operacji? Ocena swojego obecnego komfort życia? Czy poddałaby się Pani / poddałby się Pan jeszcze raz operacji tego samego typu? (odp. po 1 roku) TAK NIE TAK NIE Tabela 3. Wyniki ankiety oceniające zmianę komfortu życia w rok po operacji. Grupa I poprawa bez zmian pogorszenie.o?' /ś^ ^ ^ (S>' aa'" <S> ^ s - A""- / y / ^ ^ cfi jt <y o<9 ^ Wykres 10. Zmiana komfortu życia w rok po operacji u pacjentów z implantowanym stent-graftem.
60 60 Już na pierwszy rzut oka widać, że w grupie I większość pacjentów nie odczuwa istotnej zmiany w komforcie życia. Potwierdzają to liczby, ponieważ aż 67,5% odpowiedzi można sklasyfikować jako brak zmian, 18% jako poprawę, natomiast 14,5% jako pogorszenie. 31% (n=10) reprezentujących tę grupę mniej obawia się o swoje zdrowie w przeciwieństwie do 15,5% (n=5), u których obawy w tej kwestii zwiększyły się. 9% (n=3) odczuwa mniejsze dolegliwości bólowe niż w okresie okołooperacyjnym, natomiast u 6% (n=2) nasilenie odczuwanego bólu zwiększyło się. Tyle samo osób (6%, n=2) odczuło poprawę sprawności, ale 9% (n=3) zgłosiło pogorszenie w tej dziedzinie. 12% (n=4) pacjentów z tej grupy ma mniejsze problemy z koncentracją w przeciwieństwie do jednej osoby (3%, n=l), u której te problemy się zwiększyły. 25% (n=8) osób ma mniejsze kłopoty z zasypianiem, niż w okresie okołooperacyjnym. U dwukrotnie mniejszej ilości pacjentów (12%, n=4) te problemy się nasiliły. 9% pacjentów (n=3) przyjmuje mniej leków, natomiast 25% (n=8) w}miagało dodatkowej farmakoterapii lub zwiększenia dawek dotychczas przyjmowanych leków. 16% (n=5) pacjentów deklarowało poprawę w możliwości radzenia sobie ze sprawami życia codziennego. 12% (n=4) zgłosiło zmniejszenie swojej wydolności w tej kwestii. 34% (n=ll) pacjentów wyraziło ostatecznie zadowolenie z przebytej operacji, natomiast u 22% (n=7) nie spełniła ona ich oczekiwań. 81% (n=26) ponownie zdecydowałaby się na podobny zabieg, a 12% (n=4) w ostatecznym rachunku zmieniło swoją decyzję w tej kwestii na twierdzącą, natomiast 6% (n=2) nie poddałoby się ponownie podobnemu zabiegowi. Podobny odsetek pacjentów (25%, n=8 vs 22%, n=7) odczuł odpowiednio poprawę albo pogorszenie w subiektywnie odczuwanym komforcie życia po operacji.
61 61 Grupa II poprawa bez zmian pogorszenie ^ -o Wykres 11. Zmiana komfortu życia w rok po operacji u pacjentów z protezą klasyczną. W grupie pacjentów operowanych klasycznie sytuacja przedstawia się zupełnie odmiennie. W 50% odpowiedzi obserwuje się poprawę w stosunku do okresu okołooperacyjnego, a w jedynie 15% pogorszenie. 50% (n=16) pacjentów z tej grupy zaczęła mniej bać się o swoje zdrowie. Tylko 9% (n=3) obawia się bardziej, niż tuż po operacji. Aż 56% (n=18) odczuwa niniejsze dolegliwości bólowe niż w okresie okołooperacyjnym, a u 22% (n=7) nasilenie bólu zwiększyło się. 65%, (n=21) odczuło poprawę sprawności po roku od operacji, a tylko 6% (n=2) zgłosiło jej pogorszenie. 53% (n=17) pacjentów z tej grupy ma mniejsze problemy z koncentracją w przeciwieństwie do dwóch osób (6%, n=2), u których te problemy się zwiększyły. U 53% (n=17) pacjentów poprawił się komfort snu w porównaniu z okresem okołooperacyjnym. U czterech pacjentów (12%, n=4) nasiliły się problemy z zasypianiem. Aż 59% pacjentów (n=19) zaczęło przyjmować więcej leków, natomiast tylko 6% (n=2) zredukowało ilość przyjmowanych leków. 78% (n=25) pacjentów deklarowało poprawę w możliwości radzenia sobie ze sprawami życia codziennego. Jeden pacjent
62 62 (3%, n=l) zgłosił pogorszenie w tej kwestii. 72% (n=23) pacjentów zmieniło złe zdanie o przebytej operacji, a tylko jedna osoba (3%, n=7) wycofała się z pierwotnie pozytywnej opinii. 59% (n=19) zmieniło swoją decyzję na twierdzącą i ostatecznie zdecydowałaby się ponownie na podobny zabieg, 22% (n=7) pozostało przy opinii twierdzącej, 9% (n=3) zmieniło zdanie i nie poddałoby się ponownie podobnemu zabiegowi. Tyle samo osób (9%, n=3) nie zmieniło zdania i nadal nie poddałoby się podobnej operacji. 53% (n=17) odczuło poprawę odczuwanego komfortu życia po operacji. U 34% (n=l 1) nic się w tej kwestii nie zmieniło, a tylko 12% (n=4) podało pogorszenie się komfortu życia po przeb)4ym zabiegu. Zabiegi wewnątrznaczyniowe były wykonywane u pacjentów obciążonych chorobowo. Ich komfort życia po zabiegu operacyjn3nn nie ulegał poprawie gdyż o jakości życia fizycznego decydują również czynniki psychiczne. Utrzymujące się po leczeniu wewnątrznaczyniowym obciążenia chorobowe miały wpływ na brak komfortu psychicznego. Pacjenci po leczeniu klasycznym byli ogólnie w dobrej formie fizycznej. U tych chorych pozbawienie psychicznego obciążenia poważną chorobą naczyniową sprzyjało poprawie komfortu życia po operacji Anamneza pooperacyjna. Podczas wizyt kontrolnych rozmawiałem swobodnie z pacjentami dając im możliwość wypowiedzenia się na temat komfortu ich życia. Z uwagi na subiektywny charakter tematu nie da się przedstawić uzyskanych w ten sposób danych w postaci liczbowej, więc postanowiłem je ująć w formie krótkiego omówienia przedstawionego w następnym rozdziale.
63 63 5. Dyskusja Od czasu zrozumienia patofizjologii tętniaków i wprowadzenia do praktyki klinicznej syntetycznych protez naczyniowych zasada leczenia tej choroby nie zmieniła się. Wśród klinicystów panuje zgodne przekonanie, że należy wyłączyć z krwiobiegu osłabiony chorobowo odcinek aorty za pomocą protezy z tworzywa sztucznego. Wynalezienie przez Parodi ego protezy wewnątrznaczyniowej uzupełniło skuteczną, ale niejednokrotnie obeiążającą chorego klasyczną metodę leczenia tętniaków aorty brzusznej z otwarciem jamy brzusznej. Oba sposoby leezenia z użyciem protez naczyniowyeh polegają na wyłąezeniu tętniaka aorty z krążenia, czyli spełniają podstawowy warunek leczenia tej choroby. Główną różnicą pomiędzy nimi jest stopień inwazyjności zabiegu operacyjnego i obciążenie chorego. Klasyczna operacja jest jednym z najcięższych zabiegów angiochirurgicznych. Jest wymagająca zarówno dla operatora pod względem doświadczenia i sprawności, jak i dla pacjenta, którego organizm musi znieść znaczne wahania ciśnienia i utraty krwi. Właśnie z uwagi na duże ryzyko operacji, szczególnie u pacjentów obciążonych różnymi schorzeniami, poszukiwano mniej inwazyjnej metody leczenia. Opracowano sposób implantacji protezy naczyniowej do światła tętniaka przez naczynie obwodowe bez konieczności otwierania jamy brzusznej i zakładania zaeisku na aortę. Wyeliminowano tym samym dwa najważniejsze elementy odpowiedzialne za wysokie ryzyko operaeyjne tętniaka - zaciśnięcia aorty brzusznej i późniejszą reperfuzję niedokrwionych części ciała. Metoda wewnątrznaczyniowa wydaje się zatem najbardziej odpowiednia do leczenia wszystkich pacjentów z tętniakiem aorty brzusznej. Wyjątkiem są pacjenci z morfologią tętniaka uniemożliwiającą implantację stent-graftu. Pierwsze lata stosowania metody wewnątrznaczyniowej w praktyce klinicznej pozwoliły na wstępną ocenę wyników leczenia z jej zastosowaniem. Część systemów protez została wycofana ze względu na zwiększony odsetek powikłań wynikający z niedopracowanej konstrukcji i zostały one zastąpione doskonalszymi odpowiednikami (77). Wzrosło także doświadczenie zespołów
64 64 zajmujących się wewnątrznaczyniowymi zabiegami naprawczymi aorty. Na początku XXI wieku w USA i Europie Zachodniej istniały już ośrodki, w których większość chorych z tętniakami aorty brzusznej była leczona nową metodą. Optymistyczne wyniki badań w okresie wczesnym i w pierwszych latach po zabiegu wewnątrznaczyniowym oraz obniżenie cen stent-graftów przez firmy produkujące sprzęt medyczny doprowadziły do uznania techniki wewnątrznaczyniowej za metodę z wyboru w leczeniu tętniaków aorty brzusznej. Należy podkreślić, że dzieje się tak szczególnie w krajach o wysokich nakładach na ochronę zdrowia i dobrą organizacją w systemie dystrybucji protez. Jednak nawet w tych krajach istnieją ograniczenia w stosowaniu protez wewnątrznaczyniowych. Priorytet w stosowaniu tej nowoczesnej metody mają pacjenci z tzw. wysokim ryzykiem operacyjnym, czyli z zagrożeniem życia w przebiegu leczenia metodą klasyczną. W Polsce metoda implantacji stent-graftów została wprowadzona w drugiej połowie lat 90tych ubiegłego wieku. Natychmiast doszło do zderzenia z surowymi realiami ekonomicznymi naszego kraju. Protezy wewnątrznaczyniowe okazały się być ponad dziesięcio-dwudziestokrotnie droższe od protez klasycznych. Bardzo kosztowna była także aparatura rentgenowska niezbędna do przeprowadzenia procedury wewnątrznaczyniowej. Z powodu braku odpowiednich funduszy szpitali jedynie zdecydowana mniejszość pacjentów mogła być leczona zgodnie ze światowymi standardami (22). Kolejną przeszkodą w rozpowszechnieniu się metody wewnątrznaczyniowej w Polsce był ograniczony dostęp do protez. Są one produkowane tylko w USA, a ich dystrybucją zajmują się przedstawicielstwa w krajach docelowych. Polscy pośrednicy nie byli w stanie sprowadzić odpowiednio dużej partii stent-graftów, gdyż byłaby to inwestycja bardzo niepewna w warunkach niestabilnej sytuacji finansowania służby zdrowia. Takie problemy doprowadziły do ustalania ścisłych wskazań do przeprowadzenia operacji wewnątrznaczyniowej. Protezy wewnątrznaczyniowe stosowane są przede wszystkim u chorych zagrożonych zgonem przy zastosowaniu operacji klasycznej i jednoczesnym spełnieniu wszystkich kryteriów imp lantacyj ny ch.
65 65 W Klinice Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej Akademii Medyeznej we Wrocławiu, w latach wykonano 312 operacji z powodu tętniaka aorty brzusznej. Spośród nich 14% (n=46) stanowiły implantacje stent-graftów, a resztę operacje klasyczne (59 - protezy aortalno-dwubiodrowe, protezy proste i 64 - protezy aortalno-dwuudowe). Jedynie dwie operacje endowaskulame w tym czasie odbyły się w czasie ostrego dyżuru naczyniowego z powodu pękniętych tętniaków. Dysproporcja ta wynikła z omówionych wcześniej uwarunkowań ekonomicznych i organizacyjnych. Dopiero od 2007 roku liczba wykonanych procedur endowaskulamych znacząco wzrosła. Do operacji planowej byli kwalifikowani pacjenci z tętniakiem przekraczającym 50-55mm lub z tętniakiem o szybko powiększających się rozmiarach. Wszyscy chorzy podlegali kontroli kardiologicznej i anestezjologicznej mającej na celu wykrycie ewentualnych czynników obciążających. Jeżeli u pacjenta stwierdzano chorobę niedokrwienną serca, przewlekłą niewydolność nerek, niewydolność oddechową lub inny czynnik ryzyka oceniany w skali ASA na III lub IV stopień to takiego chorego przygotowywano do wszczepienia stentgraftu. Procedura taka składała się z wykonania badania angio-tk, aortografii z cewnikiem kalibrowanym oraz konsultacji z radiologiem, który wspólnie z chirurgiem naczyniowym miał przeprowadzić ewentualny zabieg. Procedura ta różniła się nieco od tej proponowanej przez wielu autorów, gdyż w ośrodkach o większym doświadczeniu już kilka lat temu zrezygnowano z inwazyjnej aortografii. Została ona całkowicie wyparta przez nowoczesne tomografy wyposażone w specjalistyczne oprogramowanie umożliwiające pomiary podłużne tętniaka. Fakt wykonywania w naszym ośrodku inwazyjnej procedury diagnostycznej wynikał z braku w okresie badawczym odpowiedniego tomografu i oprogramowania. Na podstawie skanów tomograficznych i arteriografii sprawdzano, czy dany pacjent spełniał wszystkie kryteria implantacyjne. Były one zgodne z wytycznymi podawanymi przez literaturę (3,70,74,77). Zostały one przedstawione w tabeli.
66 66 długość średnica kształt stożka zagięcie szyja tętniaka ponad lomm poniżej 30mm różnica średnic odcinka proksymalnego i dystalnego poniżej 5mm poniżej 60^ średnica wewnętrzna skrzepłina w szyi tętniaka zajmuje mniej niż 60% obwodu tętnice biodrowe wspólne i zewnętrzne (osie biodrowe) 7mm - 13mm inne brak zwapnień w tętnicach biodrowych, brak współistniejących chorób jamy brzusznej wymagających interwencji chirurgicznej, brak zapalnej etiologii tętniaka, wybór pacjenta Tabela 4. Kryteria implantacyjne Jeżeli pacjent został zdyskwalifikowany od operacji wewnątrznaczyniowej z powodu niespełnienia któregoś z wymienionych kryteriów to był automatycznie kwalifikowany do operacji klasycznej. Wspomniane wcześniej problemy ekonomiczno-organizacyjne i związane z nimi surowe kryteria kwalifikacyjne doprowadziły do powstania skrajnie różniących się grup pacjentów. Ich jedyną wspólną cechą jest zbliżony rozkład płci, zdecydowanie zdominowany przez mężczyzn. Stanowią oni 9ł% w grupie I i 88% w grupie II. Wynika to z opisywanej we wstępie epidemiologii tętniaków aorty brzusznej. Pierwszą rzucającą się w oczy różnicą jest wiek. Pacjenci zakwalifikowani do procedury wewnątrznaczyniowej byli średnio o prawie 10 lat starsi w przypadku mężczyzn i aż o 13 lat w przypadku kobiet. Należy jednak zauważyć, że wysoka średnia wieku kobiet z implantowanym stent-graftem wynika z faktu, że jedna pacjentka była wyraźnie starsza od pozostałych, co miało wpływ na ogólny wynik przy małej liczbie kobiet biorących udział w badaniu. Analiza wykazała, że różnica średniej wieku pomiędzy płciami w grupie I nie jest istotna statystycznie. W grupie II średnia wieku kobiet również jest wyższa niż mężczyzn, ale różnica ta jest mała i nieistotna statystycznie. Różnica średnich wieku pomiędzy grupami jest
67 67 związana z występowaniem chorób współistniejących, które zwykle pojawiają się w wieku późniejszym, a mają wpływ na ewentualną kwalifikację do procedury wewnątrznaczyniowej. Obciążenia internistyczne, głównie kardiologiczne, są kolejną cechą różniącą grupy badane. Analiza chorób współistniejących wykazała, że podstawowym czynnikiem ryzyka była choroba niedokrwienna serca. Występowała ona u 78% (n=25) pacjentów z grupy I i u 31% (n=10) w grupie II. Różnica w jej występowaniu jest istotna statystycznie. Pokrywa się to z danymi z literatury, że choroba niedokrwienna serca jest najczęściej występującym obciążeniem i podstawą do kwalifikacji do procedury wewnątrznaczyniowej. Częstość występowania tej choroby w grupie I pokrywa się z tą podawaną w literaturze (około 80%) u pacjentów kwalifikowanych do zabiegu wewnątrznaczyniowego. W grupie II jest ona znacznie mniejsza. Bardzo częstym obciążeniem internistycznym w obu grupach było nadciśnienie tętnicze. Występowało ono z podobną częstotliwością, odpowiednio u 65% (n=21) i 59% (n=19) dla I i II grupy. Różnica w jego częstości występowania nie jest istotna statystycznie. Należy podkreślić, że u około 60% pacjentów z grupy II leczenie tej choroby rozpoczęto dopiero w okresie okołooperacyjnym. Było to najczęściej włączenie leku beta-adrenolitycznego, który ma udowodniony w badaniach klinicznych wpływ na poprawę rokowania u pacjentów po operacji tętniaka aorty. Otyłość stwierdzono u połowy (n=16) pacjentów z grupy I i u 40% (n=13) osób z grupy II. W około połowie przypadków towarzyszyła ona cukrzycy (28%, n=9 w grupie I vs 22%, n=7 w grupie II) i nadciśnieniu tętniczemu w ramach zespołu metabolicznego. W momencie włączenia do badania paliło tytoń 43% (n=14) pacjentów z grupy I i 46% (n=15) z grupy II. Podobieństwo pomiędzy grupami w tym okresie wynika z faktu, że praktycznie drugie tyle pacjentów reprezentujących grupę II porzuciło nałóg dopiero w okresie po rozpoznaniu choroby i zakwalifikowaniu do zabiegu planowego, często tylko kilka tygodni przed operacją. Przewlekła niewydolność nerek i przewlekła obturacyjna choroba płuc (POChP, ang. COPD) występowały u podobnej liczby pacjentów z obu grup (12-24%, n=4-8), minimalnie częściej w grupie II. Najmłodszy pacjent z grupy I (48 lat) był zakwalifikowany do operacji wewnątrznaczyniowej z powodu stwardnienia rozsianego (SM) i związanego z tym dużego ryzyka
68 68 niewydolności mięśni oddechowych. Średnia wielkość tętniaka w obu grupach była niemalże identyczna (5,9 vs 6,1 cm), a jej różnica nieistotna statystycznie. W grupie II obserwowano większe odchylenie w wielkości tętniaka. Fakt operacji dużych tętniaków przekraczających nawet 8cm wynikł z ich bezobjawowej natury i związanego z tym ich późnego wykrycia. Badanie scyntygraficzne z zastosowaniem znakowanych łeukocytów jest uznaną metodą służącą do diagnostyki infekcji protez naczyniowych. Opiera się ono na znajomości patofizjologii procesu zapalnego, a szczególnie jego składowej komórkowej. Gromadzenie się leukoc)dów wokół protezy może oznaczać infekcję, natomiast w wyniku zastosowanego łeczenia ich liczba spada, co świadczy o ustępowaniu infekcji (1,25,33,41,47,53,54,67,75,82,88). Autorzy przyjęli, że reakcja organizmu na wszczepione ciało obce - protezę naczyniową - również powoduje powstanie stanu zapalnego, a wgajanie się jej jest równoznaczne z ustępowaniem tego stanu. Badanie rezerwowane do tej pory do diagnostyki powikłań infekcyjnych może służyć także do śledzenia wgajania się protez naczyniowych. Literatura światowa do tej pory nie zaproponowała takiego zastosowania scyntygrafii. Ocena procesu wgajania się protez naczyniowych opiera się na śledzeniu poziomu wybranych cytokin w surowicy. Analiza wyników wykonanych scyntygrafii pokazuje, że pole powierzchni gromadzenia się znakowanych leukocytów zmniejsza się z czasem. Ponieważ w obu badanych grupach pacjentów ocena kliniczna i wykonane badania tomograflczne z reguły wykluczały jakąkołwiek patologię to można przyjąć, że scyntygrafia obrazowała proces prawidłowego wgajania się protez obu typów. Próba oceny i opracowania kilkuset scyntygramów dała autorowi pracy do zrozumienia, że ocena badania scyntygraficznego wszczepionych protez naczyniowych wymaga dużego doświadczenia i staranności. Trudności z oceną badań związane są z położeniem anatomicznym przestrzeni zaotrzewnowej, w której znajduje się proteza. Jest ona przysłonięta od przodu dwunastnicą i jelitem cienkim, poprzecznicą i siecią większą. U góry znajduje się żołądek, a u dołu pęcherz moczowy. Wszystkie wymienione narządy charakteryzują się bardzo bogato rozwiniętą tkanką limfatyczną, w której także gromadzą się znakowane leukocyty. Scyntygram jest obrazem
69 69 dwuwymiarowym i nie daje informacji o głębokości miejsca, z którego pochodzi dany odczyt, a jedynie o położeniu jego rzutu na płaszczyźnie detektora gamma-kamery. Zastosowany przez autora algorytm obróbki scyntygramów zmniejszył możliwość popełnienia błędu poprzez niewłaściwe wskazanie miejsca położenia protezy naczyniowej. Pewnym mankamentem jest brak obrazu scyntygraficznego uzyskanego przed operacją, którego wykonanie nie było dopuszczone w pierwotnych założeniach i w zatwierdzonym protokole badania. Jednak znajomość anatomii okolicy wszczepienia protezy naczyniowej i zastosowanie sprawdzonych programów komputerowych do oceny migracji leukocytów wyeliminowało ewentualne pomyłki. Zdaniem autora największe wątpliwości budzi okres od operacji do trzeciego miesiąca, w którym występowały największe różnice w polu gromadzenia się leukocytów. W każdej z grup występowały różne elementy potencjalnie wpływające na wspomnianą różnicę w wynikach i utrudnienie oceny odczynu zapalnego na wszczepioną protezę naczyniową. W grupie pacjentów z implantowanym stentgraftem nie usuwa się obecnego w tętniaku zakrzepu przyściennego, wokół którego gromadzą się leukocyty w wyniku nieustannie toczącego się w jego obrębie procesu zapalnego. Stosunkowo duża wielkość skrzepliny sugeruje znaczny wpływ na ilość odczytów. Operacja klasyczna wykonana w drugiej grupie pacjentów była związana z olbrzymim urazem tkanek. Zabieg taki wykonuje się z dużego cięcia w linii pośrodkowej ciała, po rozcięciu tylnej blaszki otrzewnej ściennej i otwarciu worka tętniaka. Skrzeplina zostaje usunięta ze światła tętniaka, ale często w przestrzeni zaotrzewnowej pozostaje niewielki krwiak. Uraz i wchłaniający się krwiak wokół wszczepionej protezy mają również wpływ na pole gromadzenia się leukocytów. Wątpliwości te zostały rozwiane po lekturze prac napisanych przez pracowników naszej Kliniki, którzy już wcześniej stosowali scyntygrafię (33,75,82). Wykazali oni, że wspomniane elementy mają mały wpływ na otrzymywane wyniki, ale największy odczyn powoduje rzeczywiście ciało obce - proteza naczyniowa i w nieco mniejszym stopniu uraz tkanek. Istotną statystycznie różnicę w nasileniu stanu zapalnego w okresie okołooperacyjnym można uzasadnić na dwa sposoby. Zakładając, że stent-graft i proteza aortalnodwubiodrowa mają podobną wielkość i kształt, a więc podobną powierzchnię kontaktu tkanek z
70 70 ciałem obcym można wnioskować, że za różnicę w odczynie odpowiedzialny jest uraz operacyjny - nacięcie skóry, otrzewnej i naczynia. Z drugiej strony jednak trzeba pamiętać, ze stosowane protezy różniły się materiałem, z którego zostały wykonane. Stent-grafty miały szkielety stalowe lub nitinolowe, a powłoki wykonane z eptfe, natomiast protezy klasyczne były w całości wykonane z dakronu uszczelnianego kolagenem. Według literatury w okresie odległym nie ma różnic we wgajaniu się protez, a więc także w odczynie przez nie powodowanym, ale nie ma doniesień o okresie okołooperacyjnym. Pozostawia to miejsce na wątpliwości, czy dakron nie powoduje większego stanu zapalnego, czyli czy nie wgaja się gorzej w ciągu pierwszych miesięcy po implantacji. W ciągu kolejnych miesięcy (drugi kwartał po zabiegu) nie ma istotnych różnic we wgajaniu się protez obu rodzajów. W ciągu tego czasu nasilenie stanu zapalnego maleje o około 80% niezależnie od typu protezy, czyli wgajają się one jednakowo dobrze. Kolejne półrocze przynosi dalsze zmniejszenie się odczynu zapalnego, ale nie jest on już tak spektakularny, jak poprzednio. Można zauważyć, że choć nasilenie stanu zapalnego po roku stanowi mały ułamek wartości wyjściowej, to jednak w przypadku protezy klasycznej odczyn jest dwukrotnie większy niż dla stent-graftu. Może to wynikać z faktu, że czyste tworzywo sztuczne (eptfe, nitinol) daje trochę mniejszy odczyn zapalny niż tworzywo (dakron) połączone z obcym białkiem (kolagen bydlęcy). Badanie tomograflczne z podaniem kontrastu do naczyń (angio-tk) jest obecnie standardem w kontroli pooperacyjnej u pacjentów z implantowaną protezą wewnątrznaczyniową. Nie wykonuje się go rutynowo po zabiegach klasycznych, ponieważ kilka dekad ich obecności w praktyce klinicznej pozwoliło na dokładną ocenę ich skuteczności i częstości występowania powikłań. Angio-TK wykonywane w ustalonych punktach czasowych ma na celu wczesne wykrycie ewentualnych powikłań wymagających zdecydowanego postępowania leczniczego. Niektóre z tych powikłań jest charakterystyczne tylko dla protez wewnątrznaczyniowych. Są to przecieki krwi do worka tętniaka prowadzące do jego dalszego powiększania się oraz migracja protezy. Wynikają one ze sposobu mocowania stent-graftu jedynie poprzez docisk do ściany aorty. Klasyczna proteza jest zespalana z naczyniem tętniczym szwami niewchłanialnymi, więc jest wolna od takich powikłań. W
71 71 jej przypadku jednak może dojść do odprucia się zespolenia w przypadku błędu technicznego podczas doszywania jej do ściany tętniaka zamiast do prawidłowej ściany aorty albo przy infekcji zespolenia. Dochodzi wtedy do powstawania tętniaków rzekomych. Zakrzepica protezy i infekcja są powikłaniami wspóln3mii dla obu typów protez. Badanie angio-tk pozwala na wykrycie każdej z wymienionych komplikacji. W grupie 1 u trzech pacjentów wykryto przecieki. U pierwszego był to przeciek typu la (obok korony stent-graftu), który wystąpił w trzecim miesiącu od operacji. W tym przypadku konieczne było implantowanie dodatkowego modułu uszczelniającego. Zabieg odbył się w trybie pilnym z dobrym efektem. U drugiego pacjenta stwierdzono przeciek typu Ib (koło dolnego zakotwiczenia). Doprowadził on do powstania i pęknięcia tętniaka tętnicy biodrowej wspólnej, wymagającego pilnej operacji. Podwiązano lewą nóżkę stent-graftu i wszyto przęsło pozaanatomiczne nadłonowe. U tego samego pacjenta badanie tomograflczne miesiąc wcześniej wykazało obecność ropnia w mięśniu biodrowo-lędźwiowym, który trzeba było ewakuować operacyjnie, ale infekcja samej protezy wewnątrznaczyniowej nie została ostatecznie potwierdzona. Trzeci pacjent miał przeciek typu IV (przesączanie się krwi przez porowatości powłoki protezy). Do tego powikłania doszło w wyniku rozpoznanej małopłytkowości samoistnej. Przeciek ten wystąpił w 6 miesiącu po operacji, czyli znacznie wykroczył poza ramy czasowe uznawane w literaturze za charakterystyczne dla tego powikłania (42). Pacjent ten wymagał uzupełnienia masy płytkowej, aby możliwe było uszczelnienie się porowatości powłoki protezy. Powikłania te wystąpiły w sumie u 9% pacjentów (n=3) z grupy 1. W grupie II nie wystąpiło żadne spośród wymienionych ciężkich powikłań. Statystyki te pokrywają się z doniesieniami z literatury (45,70). Wielokrotne rozmowy z pacjentami z obu grup jeszcze przed operacją pozwoliły stwierdzić, że wszyscy oni bez wyjątku odczuwali strach płynący ze świadomości swojej choroby oraz obawy przed czekającym ich zabiegiem. Ten dyskomfort bez wyjątku pojawiał się od momentu rozpoznania tętniaka i wyjaśnienia pacjentowi charakteru choroby. W wypowiedziach pacjentów często powtarzał się termin bomba zegarowa którym opisywali oni swojego tętniaka. To obrazowe określenie potwierdzało, że rozumieli oni patomechanizm choroby i byli świadomi
72 72 zagrożenia życia w przypadku pęknięcia tętniaka. Życie pod taką presją trudno było nazwać komfortowym. Trzech spośród wszystkich badanych przyjmowało przewlekle leki przeciwdepresyjne. Wydaje się także, że ten strach stanowił bodziec do wyrażenia zgody na proponowaną operację mimo przedstawianego ryzyka. Praktycznie wszyscy pacjenci wyrazili zgodę już podczas pierwszej rozmowy, podkreślając, że z takim obciążeniem dłużej nie da się żyć. Tuż po planowym przyjęciu na oddział wszyscy pacjenci odczuwali ulgę płynącą z poczucia bezpieczeństwa, które dawała bliskość ewentualnej pomocy lekarskiej oraz fakt rychłego wyleczenia choroby. Natomiast bezpośrednio przed samą operacją, szczególnie w noc poprzedzającą ponownie pojawiał się u pacjentów strach, ale tym razem przed zabiegiem. Ponad połowa z nich wymagała premedykacji krótkodziałającymi benzodiazepinami. W okresie przedoperacyjnym wypowiedzi pacjentów były zbliżone niezależnie od grupy, natomiast po zabiegu dały się zauważyć pierwsze różnice. Jedynym wspólnym problemem był ból pooperacyjny. Dawał się on dość łatwo zwalczać odpowiednio dawkowan)nni lekami przeciwbólowymi i szybko przestawał stanowić problem. Pacjenci po implantacji stent-graftu często już wieczorem w dniu zabiegu otrzymywali picie i lekką kolację. Z uwagi na niewielkie rany pooperacyjne i związane z tym mniejsze dolegliwości bólowe zgłaszali oni znacznie lepsze samopoczucie, niż pacjenci operowani klasycznie. O ile nie występowały u nich powikłania (związane najczęściej z zaostrzeniem chorób współistniejących np. choroby niedokrwiennej serca) to świadomość wyleczenia ciężkiej choroby wydawała się stanowić punkt zwrotny w ich życiu. Inaczej sytuacja wyglądała w grupie operowanej klasycznie. Rozległy uraz operacyjny, związany z tym ból, zaburzenia perystaltyki i żywienie pozajelitowe wpływały negatywnie na samopoczucie tej grupy pacjentów. Dopiero po kilku (zwykle 3-4) dniach, podczas których zostali uruchomieni i wrócili do żywienia doustnego osiągnęli oni deklarowany poziom komfortu zbliżony do pacjentów po procedurze wewnątrznaczyniowej. Pod koniec badań, czyli po około roku od zabiegu prosiłem pacjentów o podanie spostrzeżeń dotyczących samopoczucia po powrocie do życia codziennego. W wypowiedziach ponownie dało się zauważyć różnice pomiędzy badanymi grupami. Pacjenci
73 73 operowani klasycznie w większości zdawali się już nie pamiętać o zabiegu. Prawie wszyscy wrócili do normalnej aktywności (także zawodowej) i deklarowali, że wyleczenie tętniaka znacząco poprawiło ich komfort życia. Wiązali to z usunięciem jedynego czynnika ograniczającego, którym była obecność tętniaka i związane z tym zagrożenie. Jedynym elementem ocenianym jako pogorszenie komfortu jest konieczność przyjmowania włączonych w okresie okołooperacyjnym nowych leków, szczególnie beta-blokerów. Natomiast w grupie po zabiegu wewnątrznaczyniowym praktycznie nic się nie zmieniło w stosunku do okresu przed operacją. Okazało się, że u tych pacjentów czynnikami ograniczającymi codzienną aktywność były choroby współistniejące. Osoby te podały poprawę samopoczucia związaną z brakiem zagrożenia życia po zabiegu naprawczym, ale jednocześnie zgłaszały dyskomfort płynący z konieczności ciągłego przyjmowania dużych ilości leków oraz okresowego zaostrzania chorób internistycznych. Wiele z tych osób ograniczyło swoją aktywność do podstawowych czynności życiowych wykonywanych w domu. Jedna trzecia pacjentów z tej grupy uważała kontrolne wizyty w poradni w ramach nadzoru pooperacyjnego i moich badań za bardzo obciążające. Od rodzin dwóch pacjentów po implantacji stent-graftu dowiedziałem się, że ci prywatnie podają znacznie gorsze samopoczucie po zabiegu, niż przed mimo deklarowanej mi i innym lekarzom poprawy. Subiektywna ocena pozwala stwierdzić, że w okresie przedoperacyjnym główną rolę kształtującą komfort życia - niezależnie od grupy do której pacjent został zakwalifikowany - odgrywa lęk wynikający z posiadania choroby nieustannie zagrażającej życiu. Wszystkich pacjentów dotyczy także obawa przed czekającą ich ciężką operacją. Różnice pojawiają się już w okresie tuż po zabiegu. Pacjenci operowani klasycznie odczuwają znacznie większy dyskomfort, który wynika z faktu przejścia bardzo rozległej operacji. W tym samym czasie pacjenci z drugiej grupy odczuwają znacznie mniejsze dolegliwości. W okresie odległym sytuacja się zmienia. Pacjenci zakwalifikowani do operacji klasycznej, czyli młodsi i mniej obciążeni wracają do normalnej aktywności. Wyleczenie tętniaka wyraźnie poprawia ich komfort życia w okresie odległym. Odmiennie sprawa wygląda u pacjentów po zabiegu wewnątrznaczyniowym. Likwidacja czynnika zagrażającego życiu przenosi na pierwszy plan
74 74 objawy chorób współistniejących, z powodu których pacjent był zdyskwałifikowany od operacji klasycznej. Okazuje się, że pomimo operacji pacjenci ci nie odczuwają praktyeznie żadnej poprawy samopoczucia w życiu codziennym. Ankieta dotycząca jakości życia po leczeniu operacyjnym tętniaka aorty brzusznej nie do końca odzwierciedla obiekt}wne korzyści płynące z zastąpienia tętniaka protezą naczyniową. Dotyczy to głównie paejentów z licznymi chorobami towarzyszącymi, którzy byli operowani metodą wewnątrznaczyniową (4,31,46,49,50,66,73).
75 75 6. Wnioski 1. Obserwacja 12-miesięczna wykazała istotne statystycznie różnice we wgajaniu się protez wewnątrznaczyniowych i klasycznych. Większy odczyn na wszczepioną protezę naczyniową obserwuje się w przypadku leczenia klasycznego co należy wiązać z urazem tkankowym towarzyszącym tak rozległej operacji naczyniowej i rodzajem użytej protezy (dakron uszczelniany kolagenem). Proteza naczyniowa uszczelniana obcym białkiem wywołuje większą migrację leukocytów. 2. Badanie scyntygraficzne z użyciem leukocytów znakowanych Technetem 99m jest przydatną metodą do oceny postępu wgajania się protez wewnątrznaczyniowych w układ tętniczy. W celu monitorowania dynamiki procesu wgajania się protezy naczyniowej konieczna jest jednak seria badań w kilku punktach czasowych. Wymagana jest także znajomości anatomii układu naczyniowego i otaczających go struktur celem wyeliminowania ewentualnych błędnych odczytów. 3. Powikłania pooperacyjne charakterystyczne dla danego typu zabiegów angiochirurgicznych występowały istotnie statystycznie częściej w przypadku zastosowania metody wewnątrznaczyniowej. Były to najczęściej różnego rodzaju przecieki w okolicach zespoleń protezy z naczyniem. 4. Większy komfort życia po leczeniu operacyjnym tętniaków aorty brzusznej dotyczy chorych, u których zastosowano operację klasyczną. Związane jest to z większym obciążeniem chorobowym i bardziej zaawansowanym wiekiem pacjentów leczonych wewnątrznaczyniowe, co rzutuje na ich subiektywne odczucia.
76 76 7. Piśmiennictwo 1. Aburano T, Taki J, Kinuya S, et al: Clinical application of Tc-99m HMPAO labeled leukocyte imaging in inflammatory disease. Kaku Igaku 1991; 28: Adam DJ, Mohan IV, Stuart WP, et al: Community and hospital outcome from ruptured abdominal aortic aneurysm within the catchment area of a regional vascular surgical service. J Vasc Surg 30:922, Al Omran M, Verma S, Lindsay TF, et al. Clinical decision making for endovascular repair of abdominal aortic aneurysm. Circulation 2004; 110: e517-e Aquino R.V., Jones M.A., Zullo T.G. i wsp.: Quality of life assessment in patients undergoing endovascular or conventional AAA repair. J. Endovasc. Ther., 2001, 8(5), Bengtsson H, Bergqvist D: Ruptured abdominal aortic aneurysm: A population-based study. J Vasc Surg 18:74, Bengtsson H, Nilsson P, Bergqvist D: Natural history of abdominal aortic aneurysm detected by screening. Br J Surg 80: 718, Brewster DC, Cronenwett JL, Hallett JW Jr, et al: Guidelines for the treatment of abdominal aortic aneurysms: Report of a subcommittee of the Joint Council of the American Association for Yascular Surgery and Society for Yascular Surgery. J Yasc Surg 37:1106, Brown MJ, Sutton AJ, Bell PR, Sayers RD: A meta-analysis of 50 years of ruptured aortic aneurysm repair. Br J Surg 89: 714, Callow AD: Arterial homografts. Eur J Yasc Endovasc Surg 1996, 12, Callow AD: Historical development of yascular graft. In: Yascular grafts. Sawyer PN, Kaplitt MJ, ed. Appleton Century-Crofts, New York 1978, Chang BB, Paty PS, Shah DM, et al: The right retroperitoneal approach for abdominal aortic surgery. Am J Surg 158:156, 1989
77 Creager MA, Dzau VJ, Loscalzo J, Rzucidlo EM, Cronenwett JL: Yascular Medicine, Surgical Treatment of Abdominal Aortic Aneurysms. 39: Creech O jr: Endo-aneurysmoraphy and treatment of aortic aneurysm. Ann Surg 164: 935, Cronenwett J: Arterial aneurysms. Vasc. Surg. red. Rutherford 2005, 99, Curci J., Baxter B., Thompson R.: Arterial aneurysms. J Vasc. Surg. red. Rutherford 2005, 29, Dubost C, Allary M, Oeconomos N.: Resection of an aneurysm of the abdominal aorta: reestablishment of the continuity by a preserved human arterial graft, with result after five months. Arch. Surg. 1952; 64: Ernst CB: Abdominal aortic aneurysm. N Engl J Med 328:1167, Gattuso R, Gossetti B: Aorto-enteric fistula following abdominal aortic aneurysm repair by endograft. EJYES Extra 4,48-51 (2002) 19. Gillum RF: Epidemiology of aortic aneurysm in the United States. J Clin Epidemiol 48:1289, Girvin GW, Wilhelm MC, Merendino KA: Het use of Teflon fabric as arterial grafts. Am J Surg 1956, 92, Głowiński S et al.: Wpływ tworzyw różnych typów protez naczyniowych na płytki krwi, układ krzepnięcia i fibrynolizę. Pol Med, 1992, 22, Gnus J, Witkiewicz W, Hauzer W, Pfanhauser M: The evaluation of costs of the abdominal aortic aneurysm endovascular treatment. Pol Merkur Lekarski May;24(143): Grange J, Davis Y: Pathogenesis of abdominal aortic aneurysm: an update and look toward the futurę. Cardiovascular surgery ; vol 5, (1997) 24. Green RM, Ricotta JJ, Ouriel K, et al: Results of suprarceliac aortic clamping in the difficult elective resection of infrarenal abdominal aortic aneurysm. J Yasc Surg 9:124, 1989
78 Gutowski P, Birkenfeld B, Cnotliwy M.: Ocena przydatności badania znakowanymi Tc 99m- HM-PAO leukocytami w diagnostyce zakażenia protezy naczyniowej. Pol Przeg Chir 1997, 69, Hackmann AE, Rubin BG, Sanehez LA, et al: A randomized, placebo-controlled trial of doxycycline after endoluminal aneurysm repair. J Vasc Surg 2008; 48: Hallin A, Bergqvist D, Holmberg L: Literaturę reviev of surgical management of abdominal aortic aneurysm. Eur J Vasc Endovasc Surg 22:197, Harrison JH, Swanson DS., Lincoln AF: A comparison of the tissue reactions to plastic materials: Dacron, ivalon sponge, nylon, orlon and teflon. Arch Surg 1957, 104, Heikkinen M, Salenius JP, Auvinen O: Ruptured abdominal aortic aneurysm in a well-defined geographic area. J Vasc Surg 36:291, Heller J, Weinberg A, Arons R, et al: Two decades of abdominal aortic aneurysm repair: Have we madę any progress? J Vasc Surg 32:1091, Hennessy A., Barry M.C., MeGee H. i wsp.: Quality of life following repair of ruptured and elective abdominal aortic aneurysm. Eur. J. Surg., 1998, 164(9), Inahara T, Geary GL, Mukherjee D, et al: The contrary position to the nonresective treatment for abdominal aortie aneurysm. J Vasc Surg 2:42, Janczak D, Skóra J, Chudoba P, Jeleń M, Polak W, Korta K: Porównanie zaehowania się otrzewnej ściennej oraz protezy naczyniowej w układzie tętniczym monitorowane badaniami izotopowymi oraz badaniami odpowiedzi humoralnej i komórkowej organizmu. Polim Med. 1998, 28, Johnston KW, Rutherford RB, Tilson MD, et al: Suggested standards for reporting on arterial aneurysms. Subcommittee on Reporting Standards for Arterial Aneurysms, Ad Hoc Committee on Reporting Stabdards, Society for Yaseular Surgery and North American Chapter, International Soeiety for Cardiovaseular Surgery. J Vasc Surg 13:
79 Johnston KW, Scobie TK: Multicenter prospective study of nonruptured abdominal aortic aneurysms. I. Population and operative management. J Vasc Surg 7:69, Kakost C, Mukhopadhyay U: Abdominal aortic aneurysm: The role of clinieal examination and opportunistic detection EJVES 19, (2000) 37. Kałuża G., Rybak Z, Pupka A, Jurkiewicz P, Patrzałek D, Langner P, Szyber P: Własna metoda oceny skuteczności leczenia owrzodzeń żylnyeh goleni na podstawie zmian ich pola powierzchni. Przeg Flebol 2003, 11, Kantonen I, Lepantalo M, Brommels M, et al: Mortality in ruptured abdominal aortic aneurysms. The Finnvasc Study Group. Eur J Vasc Endovasc Surg 17:208, Kline RG, D Angelo AJ, Chen MH, et al: Laparoscopieally assisted abdominal aortic aneurysm repair: First 20 cases. J Vase Surg 27:81, Kruś S: Anatomia patologiczna, PZWL 2000, str lV Krznaric E, Nevelsteen A, van Hoe L, de Roo M, Schiepers C, Yerbruggen A, i wsp. Diagnostic value of 99Tem-d,l-HMPAO-labelled leukoeyte scintigraphy in the deteetion of vascular graft infections. Nuci Med Commun 1994; 15: Kuczmik W, Ziaja D, Kostyra J, Szaniewski K: Przeciek okołoprotezowy typu I po implantacji stent-graftu w przebiegu leczenia tętniaka podnerkowego aorty brzusznej - opis przypadku. Chir Pol 2003, 5, 1, Kuś H, Szewczak E: Prototypy protez naczyniowych produkcji krajowej. Post Hig Med. Dośw 1962, 16, Kuś H, Szewczak E, Baron R: Zastosowanie protezy naczyniowej produkcji polskiej w przypadku urazu dużyeh naczyń kończyny górnej. Pol Tyg Lek 1962, 17, Laheij RJ, Buth J, Harris PL, et al. Need for secondary interventions after endovascular repair of abdominal aortic aneurysms. Intermediate-term follow-up results of a European collaborative registry (EUROSTAR). Br J Surg 2000; 87:
80 Lederle F.A., Johnson G.R., Wilson S.E. i wsp.: Quality of life, impotence, and activity level in a randomized trial of immediate repair versus surveillance of smali abdominal aortic aneurysm. J. Vasc. Surg., 2003, 38, Liberatore M, lurilli AP, Ponzo F, Prosperi D, Santini C, Baiocchi P, Rizzo L, Speziale F, Fiorani P, Colella AC: Clinical useflilness of technetium-99m-hmpao-labeled leukocyte scan in prosthetic vascular graft infections. J Nuci Med 1998, 39, Lindholt J: Screening for abdominal aortic aneurysms. EJVES 25, (2003) 49. Lindholt J.S, Vammen S., Fasting H. i wsp.: Psychological conseąuences of screening for abdominal aortic aneurysm and conservative treatment of smali abdominal aortic aneurysm. Eur. J. Vasc. Endovasc. Surg., 2000, 20(1), Malina M., Nilsson M., Bmnkwall J. i wsp.: Quality of life before and after endovascular and open repair of asymptomatic AAAs: a prospective study. J. Endovasc. Ther., 2000, 7(5), Matuszyński M, Osiecki M: Leczenie chorych z tętniakami aorty brzusznej przy użyciu rozwidlonych stent-graftów aortalnych. Merkuriusz Lekarski XVIII, (2005) 52. Merhall JR, Saltzman DA: Congenital abdominal aortic aneurysm in the infant-case report. J Ped Surg 36: Mortelemans L, Yerlooy H, Nevelsteen A, Wilms G, Roo M: Clinical useflilness of Tc-99m HMPAO labeled white blood celi imaging in prosthetic vascular graft infections. Clin Nuci Medl992, 17, Muhammad SR, Jeddy TA, Chamberlain J: 99TCm-labeled leucocyte scan for detecting infection of vascular graft involving groin. J Pak Med Assoc 2000, 50, Noszczyk W: Rys historyczny leczenia chorób naczyń. Chirurgia tętnic i żył obwodowych, PZWL 1998, 1, Noszczyk W: Tętniak aorty brzusznej. Chirurgia tętnic i żył obwodowych, PZWL 1998,
81 Noszczyk W, Lucer C, Maliński B: Wyniki badań doświadczalnych wgajania nowej serii krajowych poliestrowych protez tętniczych. Pol Przeg Chir 1968, 40, Noszczyk W, Stryga W, Kopciński J, Lucer C, Pałka J, Rykowski H: Przydatność protez Dallon do rekonstrukcji tętnic. Pol Med. 1981, 11, Nowakowski P, et al.: Secondary aortic surgery. Polish Surgery 2003, 5, Olsen PS, Schroeder T, Agerskov K, et al: Surgery for abdominal aortic aneurysms: A survey of 656 patients. J Cardiovasc Surg 32:636, Oudot J, Beaconsfield P: Thrombosis of the aortic bifurcation treated by resection and homograft replacement. Arch Surg 1953, 66, Paluch D, Staniszewska-Kuś J, Rutowski R, Szymonowicz M., Solski L: Próby modyfikacji poliestrowych protez naczyniowych. Pol Med. 1992, 22, Parodi JC, Palmaz JC, Barone HD: Transfemoral intraluminal grafl implantation for abdominal aortic aneurysms. Ann Vasc Surg 5:491, Pateci Ml, Hardam D., Fisher C.: Current view on the parthogenesis of abdominal aortic aneurysm. J.Am. Coli.Surg., 1995, 181, Pearce WH, Slaughter MS, et al: Aortic diameter as a function of age, gender, and body surface area. Surgery 114:691, Perkins J.M., Magee T.R., Hands L.J. i wsp.: Prospective evaluation of ąuality of life after conventional abdominal aortic aneurysm surgery. Eur. J. Vasc. Endovasc. Surg., 1998, 16(3), Peters AM, Danpure HJ, Osman S, Hawker RJ, Henderson BL, Hodgson HJ, i wsp. Clinical experience with 99mTc-hexamethylpropylene-amineoxime for labelling leucocytes and imaging inflammation. Lancet 1986; 25: Petersen E, Boman J: In vitro degradation of aortic elastin by chlamydia pneumoniae. EJVS 22, (2001)
82 Petersen E., Gineitis A: Activity of Matrix Metaloproteinase 2 and 9 in abdominal aortic aneurysm. Relation to size and rupture. EJVES 20, (2000) 70. Polaków P, Łukasiewicz A, Kordecki K, Polaków J, Janica J: Ocena porównawcza wyników wewnątrznaczyniowego i operacyjnego leczenia pacjentów z tętniakiem aorty brzusznej. Pol J Radiol, 2006; 71(3): B: Yascular grafts: textile structures and their performance. Textile Progress 1986, 15, Price P, Harding K: Quality of life (Letter to the Editor) Lancet. 1995:346(8972): Prinssen M., Buskens E., Blankensteijn J.D.: Quality of Life after Endovascular and Open AAA reapair. Result of a Randomised Trial. Eur. J. Vasc. Endovasc. Surg., 2004, 27, Pupka A, Skóra J, Kałuża G, Szyber P: The detection of Chlamydia pneumoniae in aneurysm of abdominal aorta and in normal aortic wali of organ donors. Folia Microbiol (Praha) 2004;49(l): Pupka A, Kałuża G, Skóra J, Rynowiecka M, Szyber P: Ocena gromadzenia leukocytów znakowanych technetem-99m. w leczeniu zakażeń protez naczyniowych. Problemy Medyc}my Nuklearnej 2003, 17, Pupka A, Stępiński P, Pawłowski S, Kałuża G, Szyber P: Ocena sposobu preclottingu protezy naczyniowej w operacjach naprawczych dużych tętnic. Inż. Biomat 2003, 6, Rowiński O, Szmidt J: Wewnątrznaczyniowe leczenie tętniaków aorty. Podręcznik angiologii, rozdz Sakalihasan N, Limet R: Abdominal aortic aneurysm. Lancet, (2005) 79. Schermerhom M., J. Cronenwett.: Abdominal aortic and iliac aneurysms. Vasc. Surg. red. Rutherford 2005, 100, Silverberg E, Boring CC, Sąuires TS: Cancer statistics, Cancer 40:9, Simoni G. et al.: Screening for abdominal aortic aneurysms and associated risk factors in a generał population. Eur.J.Yasc.Surg., 1995,10,207.
83 Skóra J: Udział leukocytów w procesie wgajania się syntetycznej protezy naczyniowej. Praca habilitacyjna str Skóra J: Wczesna odpowiedź komórkowa i humoralna po wszczepieniu protezy naczyniowej w układ tętniczy. Pol Med, 1997, 27, Skóra J, Janczak D, Jeleń M, Polak W, Pawłowski S, Korta K, Chudoba P: Wczesna odpowiedź komórkowa i humoralna po wszczepieniu protezy naczyniowej w układ tętniczy. PolimMed. 1997, 27, Skóra K, Szydłowski Z, Szyber P, Janczak D; Ocena wpływu wybranych czynników na śmiertelność po operacjach tętniaków aorty brzusznej, Polski Przegląd Chirurgiczny 63 (1991) 86. Soyer T, Lempinen M, Cooper P, Norton L, Eisman B: A new venous prosthesis. Surgery 1972, 72, Stenbaek J, Kalin B, Swedenborg J: Growth of Thrombus may be a Better Predictor of Rupture than Diameter in Patients with Abdominal Aortic Aneurysms. Eur J Vasc Endovasc Surg 20, 5, Stryga W, Grabowski Z, Królicki L, Andziak P: Wstępne obserwacje kliniczne nad zastosowaniem znakowanych radioizotopowe leukocytów w rozpoznawaniu procesu zapalnego w okolicy protez naczyniowych. Pol Przegl Chir, 1992, 64, Szilagyi DE, Rodriguez FJ, Smith RF, Elliot JP: Late fate of arterial allografts: Observations 6 to 15 years after implantation. Arch Surg 1970, 101, Szyber P: Własne obserwacje i doświadczenia w stosowaniu protezy Dallon H w zabiegach naczyniowych. Pol Med. 2003, 33, Szyber P, Janczak D, Skóra J: Czynniki wpływające na wyniki leczenia operacyjnego tętniaków aorty brzusznej. Terapia VIII (2000) 92. Trębacz J, Rowiński O, Zmudka K: Zalecenia dotyczące stosowania endoprotez w leczeniu tętniaków aorty. Kardiologia Polska 2005; 63: 5 (supl. 3)
84 Yalentine R, DeCaprio J: Watchful waiting in cases of smali abdominal aortic aneurysm. J Yasc Surg, VIII, (2000) 94. Van Keulen C, Teijink J: Inferior vena cava thrombosis, aortocaval fistula and aortic aneurysm: auniąue combination. EJYS 12, (1996) 95. Welsh U: Histologia. red. Zabel M. U&P 1998, Wilson A, Whyman M: The relationship between abdominal aortic wali compliance, max diameter and growth ratę. J Cardiovasc Surg, 7, (1997) 97. Witkiewicz W, Gnus JJ, Drohomirecka A: The role of Chlamydia pneumoniae in the pathogenesis of abdominal aortic aneurysm. Pol Merkur Lekarski Mar;18(105): Review. Polish. 98. Ziaja K, Kuczmik W, Kostyra J, Ziaja D, Nowakowski P, Biolok G, Urbanek T: Obszycie siatką dakronową tętniaka aorty brzusznej - akt rozpaczy czy metoda z wyboru?. Chir Pol 2007, 9, 3, Zimoch L et al.:porównanie procesów wgajania się protez naczyniowych Dallon standard i Dallon dwustronny welur. Pol Med, 1992, 22, 4 w
Elżbieta Sosnowska Instytut Hematologii i Transfuzjologii Warszawa
 Endowaskularne leczenie podnerkowych tętniaków aorty brzusznej w odniesieniu do procedur radiologicznych. Zastosowanie ochrony radiologicznej w Sali Hybrydowej. Elżbieta Sosnowska Instytut Hematologii
Endowaskularne leczenie podnerkowych tętniaków aorty brzusznej w odniesieniu do procedur radiologicznych. Zastosowanie ochrony radiologicznej w Sali Hybrydowej. Elżbieta Sosnowska Instytut Hematologii
Tętniaki aorty brzusznej i tętnic obwodowych.
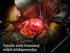 Tętniaki aorty brzusznej i tętnic obwodowych. Grzegorz Oszkinis Krzysztof Wachal UM w Poznaniu - Klinika Chirurgii Ogólnej i Naczyń Definicja. Tętniak jest workowatym poszerzeniem tętnicy w następstwie
Tętniaki aorty brzusznej i tętnic obwodowych. Grzegorz Oszkinis Krzysztof Wachal UM w Poznaniu - Klinika Chirurgii Ogólnej i Naczyń Definicja. Tętniak jest workowatym poszerzeniem tętnicy w następstwie
Radiologia zabiegowa. Radiologia zabiegowa. Radiologia zabiegowa. dr n.med. Jolanta Meller
 Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
ZABIEGI WEWNĄTRZNACZYNIOWE W TĘTNIAKACH AORTY BRZUSZNEJ I TĘTNIC OBWODOWYCH. Dr hab. n.med. Tomasz Zubilewicz
 ZABIEGI WEWNĄTRZNACZYNIOWE W TĘTNIAKACH AORTY BRZUSZNEJ I TĘTNIC OBWODOWYCH Dr hab. n.med. Tomasz Zubilewicz KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr
ZABIEGI WEWNĄTRZNACZYNIOWE W TĘTNIAKACH AORTY BRZUSZNEJ I TĘTNIC OBWODOWYCH Dr hab. n.med. Tomasz Zubilewicz KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr
dr n.med. Bartosz Żabicki Zakład Radiologii Klinicznej Szpital Kliniczny Przemienienia Pańskiego UM w Poznaniu
 dr n.med. Bartosz Żabicki Zakład Radiologii Klinicznej Szpital Kliniczny Przemienienia Pańskiego UM w Poznaniu Aorta piersiowa i brzuszna Tętnice kończyn dolnych Tętnice kończyn górnych Tętnice dogłowowe
dr n.med. Bartosz Żabicki Zakład Radiologii Klinicznej Szpital Kliniczny Przemienienia Pańskiego UM w Poznaniu Aorta piersiowa i brzuszna Tętnice kończyn dolnych Tętnice kończyn górnych Tętnice dogłowowe
Protezy naczyniowe Wskazania do wszczepienia Niedrożność aortalno-biodrowa Niedrożność udowo-podkolanowa
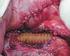 Protezy naczyniowe Protezy naczyniowe Protezy naczyniowe Protezy naczyniowe Wskazania do wszczepienia Niedrożność aortalno-biodrowa Niedrożność udowo-podkolanowa Niedrożności obwodowe (zarówno kończyny
Protezy naczyniowe Protezy naczyniowe Protezy naczyniowe Protezy naczyniowe Wskazania do wszczepienia Niedrożność aortalno-biodrowa Niedrożność udowo-podkolanowa Niedrożności obwodowe (zarówno kończyny
TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII
 TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII Prof. nadzw. dr hab. med. Marek Jemielity Klinika Kardiochirurgii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII
TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII Prof. nadzw. dr hab. med. Marek Jemielity Klinika Kardiochirurgii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII
lek Magdalena Puławska-Stalmach STRESZCZENIE
 lek Magdalena Puławska-Stalmach tytuł pracy: Kliniczne i radiologiczne aspekty tętniaków wewnątrzczaszkowych a wybór metody leczenia STRESZCZENIE Tętniak to miejscowe, nieprawidłowe poszerzenie światła
lek Magdalena Puławska-Stalmach tytuł pracy: Kliniczne i radiologiczne aspekty tętniaków wewnątrzczaszkowych a wybór metody leczenia STRESZCZENIE Tętniak to miejscowe, nieprawidłowe poszerzenie światła
Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
 R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
Przezskórne wszczepienie zastawki aortalnej TAVI. Nowe wyzwanie w Kardiochirurgii Paulina Falkowska Klinika Kardiochirurgii USK Białystok
 Przezskórne wszczepienie zastawki aortalnej TAVI. Nowe wyzwanie w Kardiochirurgii Paulina Falkowska Klinika Kardiochirurgii USK Białystok TAVI Od początku XXI wieku rozwija się metoda przezskórnego wszczepienia
Przezskórne wszczepienie zastawki aortalnej TAVI. Nowe wyzwanie w Kardiochirurgii Paulina Falkowska Klinika Kardiochirurgii USK Białystok TAVI Od początku XXI wieku rozwija się metoda przezskórnego wszczepienia
Załącznik dla Części 4 poz. 1
 Załącznik dla Części 4 poz. 1 Stentgraft aortalny rozwidlony, wieloczęściowy do leczenia tętniaków aorty brzusznej. 1. Stentgraftu rozwidlony umożliwiający fiksację nadnerkową 2. Budowa złożona wielomodułowa
Załącznik dla Części 4 poz. 1 Stentgraft aortalny rozwidlony, wieloczęściowy do leczenia tętniaków aorty brzusznej. 1. Stentgraftu rozwidlony umożliwiający fiksację nadnerkową 2. Budowa złożona wielomodułowa
Marzena Woźniak Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie
 Marzena Woźniak Rozprawa doktorska na stopień doktora nauk medycznych Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie Okresy ciąży i połogu są wymieniane
Marzena Woźniak Rozprawa doktorska na stopień doktora nauk medycznych Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie Okresy ciąży i połogu są wymieniane
Wojciech Król Wojciech Braksator Katedra i Klinika Kardiologii, Nadciśnienia Tętniczego i Chorób Wewnętrznych II WL WUM
 Wojciech Król Wojciech Braksator Katedra i Klinika Kardiologii, Nadciśnienia Tętniczego i Chorób Wewnętrznych II WL WUM Plan Anatomia Metody obrazowania: Echo Angio CT Angio MRI Tętniak aorty piersiowej.
Wojciech Król Wojciech Braksator Katedra i Klinika Kardiologii, Nadciśnienia Tętniczego i Chorób Wewnętrznych II WL WUM Plan Anatomia Metody obrazowania: Echo Angio CT Angio MRI Tętniak aorty piersiowej.
Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym
 5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Leczenie żylaków. Warianty usługi: estetyka.luxmed.pl
 Leczenie żylaków Przewlekła niewydolność żylna to choroba objawiająca się zmęczeniem, obrzękiem i bólem nóg, szpecącymi pajączkami żylnymi, żylakami czy owrzodzeniami żylnymi. Zabiegi usunięcia żylaków
Leczenie żylaków Przewlekła niewydolność żylna to choroba objawiająca się zmęczeniem, obrzękiem i bólem nóg, szpecącymi pajączkami żylnymi, żylakami czy owrzodzeniami żylnymi. Zabiegi usunięcia żylaków
Jakie znaczenie dla pacjentek planujących zabieg rekonstrukcji piersi ma zastosowanie macierzy Bezkomórkowej -ADM Accellular Dermal Matrix
 Jakie znaczenie dla pacjentek planujących zabieg rekonstrukcji piersi ma zastosowanie macierzy Bezkomórkowej -ADM Accellular Dermal Matrix Prof. WSZUIE Dr hab. med Dawid Murawa wstęp Współczesne implanty
Jakie znaczenie dla pacjentek planujących zabieg rekonstrukcji piersi ma zastosowanie macierzy Bezkomórkowej -ADM Accellular Dermal Matrix Prof. WSZUIE Dr hab. med Dawid Murawa wstęp Współczesne implanty
Zespół Metaboliczny w praktyce chirurga naczyniowego
 Zespół Metaboliczny w praktyce chirurga naczyniowego Wacław Karakuła Katedra i Klinika Chirurgii Naczyń i Angiologii U.M. w Lublinie Kierownik Kliniki prof. Tomasz Zubilewicz Lublin, 27.02.2016 Zespół
Zespół Metaboliczny w praktyce chirurga naczyniowego Wacław Karakuła Katedra i Klinika Chirurgii Naczyń i Angiologii U.M. w Lublinie Kierownik Kliniki prof. Tomasz Zubilewicz Lublin, 27.02.2016 Zespół
niedostatecznego rozwój części kręgu (półkręg, kręg klinowy, kręg motyli) nieprawidłowego zrostu między kręgami (płytka lub blok kręgowy)
 Kifozy wrodzone Błędy w rozwoju kręgosłupa w okresie wewnątrzmacicznym prowadzą do powstawania wad wrodzonych kręgosłupa. Istnienie wady w obrębie kręgosłupa nie jest równoznaczne z powstaniem deformacji
Kifozy wrodzone Błędy w rozwoju kręgosłupa w okresie wewnątrzmacicznym prowadzą do powstawania wad wrodzonych kręgosłupa. Istnienie wady w obrębie kręgosłupa nie jest równoznaczne z powstaniem deformacji
Zaawansowany. Zaliczenie pierwszego semestru z anatomii i z patologii
 1 Kierunek: PILĘGNIARSTWO Nazwa przedmiotu Chirurgia i pielęgniarstwo chirurgiczne Kod przedmiotu Poziom przedmiotu Rok studiów Semestr Liczba punktów Metody nauczania Język wykładowy Imię i nazwisko wykładowcy
1 Kierunek: PILĘGNIARSTWO Nazwa przedmiotu Chirurgia i pielęgniarstwo chirurgiczne Kod przedmiotu Poziom przedmiotu Rok studiów Semestr Liczba punktów Metody nauczania Język wykładowy Imię i nazwisko wykładowcy
NOWOCZESNE KARDIOCHIRURGICZNE METODY LECZENIA TĘTNIAKÓW AORTY
 NOWOCZESNE KARDIOCHIRURGICZNE METODY LECZENIA TĘTNIAKÓW AORTY Prof. dr hab. med. Marek Jemielity Klinika Kardiochirurgii i Transplantologii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TĘTNIAKI
NOWOCZESNE KARDIOCHIRURGICZNE METODY LECZENIA TĘTNIAKÓW AORTY Prof. dr hab. med. Marek Jemielity Klinika Kardiochirurgii i Transplantologii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TĘTNIAKI
Lek. Marcin Polok. Katedra i Klinika Chirurgii i Urologii Dziecięcej UM we Wrocławiu. Ocena skuteczności operacyjnego leczenia wodonercza u dzieci
 Lek. Marcin Polok Katedra i Klinika Chirurgii i Urologii Dziecięcej UM we Wrocławiu Ocena skuteczności operacyjnego leczenia wodonercza u dzieci Rozprawa na stopień doktora nauk medycznych w zakresie medycyny
Lek. Marcin Polok Katedra i Klinika Chirurgii i Urologii Dziecięcej UM we Wrocławiu Ocena skuteczności operacyjnego leczenia wodonercza u dzieci Rozprawa na stopień doktora nauk medycznych w zakresie medycyny
Dr n. med. Piotr Malinowski,
 Plan ćwiczeń z chirurgii naczyniowej IV rok kierunek lekarski 2012 5 dni po 6 godzin ( Ćwiczą 2 grupy 5-osobowe ) Osoba odpowiedzialna za realizację programu ćwiczeń Dr n. med. Piotr Malinowski, Dr n.
Plan ćwiczeń z chirurgii naczyniowej IV rok kierunek lekarski 2012 5 dni po 6 godzin ( Ćwiczą 2 grupy 5-osobowe ) Osoba odpowiedzialna za realizację programu ćwiczeń Dr n. med. Piotr Malinowski, Dr n.
Obraz kliniczny chorych z venectazjami lub żyłami siatkowatymi.
 1 Obraz kliniczny przewlekłej niewydolności żylnej Autor: Marek Ciecierski Na obraz kliniczny składają się dolegliwości związane z zaburzonym odpływem krwi z żył kończyn dolnych. Jest to całe spectrum
1 Obraz kliniczny przewlekłej niewydolności żylnej Autor: Marek Ciecierski Na obraz kliniczny składają się dolegliwości związane z zaburzonym odpływem krwi z żył kończyn dolnych. Jest to całe spectrum
Tętniaki aorty. Druga co do częstości choroba aorty. Powiększenie tętnicy z utratą równoległości jej ścian
 Choroby aorty Tętniaki aorty Druga co do częstości choroba aorty Powiększenie tętnicy z utratą równoległości jej ścian Tętniaki aorty klasyfikacja Ze względu na kształt: - workowate i wrzecionowate Ze
Choroby aorty Tętniaki aorty Druga co do częstości choroba aorty Powiększenie tętnicy z utratą równoległości jej ścian Tętniaki aorty klasyfikacja Ze względu na kształt: - workowate i wrzecionowate Ze
Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym
 Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym workiem zwanym osierdziem. Wewnętrzna powierzchnia osierdzia
Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym workiem zwanym osierdziem. Wewnętrzna powierzchnia osierdzia
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
CHOROBY AORTY. Dr n. med. Karolina Supeł
 CHOROBY AORTY Dr n. med. Karolina Supeł Segmenty aorty wstępującej i zstępującej Aorta pełni funkcję transportową (średnio transportuje 200 mln litrów krwi do tkanek), kontroluje układowy opór naczyniowy
CHOROBY AORTY Dr n. med. Karolina Supeł Segmenty aorty wstępującej i zstępującej Aorta pełni funkcję transportową (średnio transportuje 200 mln litrów krwi do tkanek), kontroluje układowy opór naczyniowy
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011
 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki,
Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki,
INSTRUKCJA OBSŁUGI CONFORMABLE
 INSTRUKCJA OBSŁUGI CONFORMABLE Polska INSTRUKCJA UŻYTKOWANIA ENDOPROTEZA AORTY PIERSIOWEJ GORE TAG Przed użyciem należy uważnie przeczytać wszystkie instrukcje. Należy przestrzegać wszystkich ostrzeżeń
INSTRUKCJA OBSŁUGI CONFORMABLE Polska INSTRUKCJA UŻYTKOWANIA ENDOPROTEZA AORTY PIERSIOWEJ GORE TAG Przed użyciem należy uważnie przeczytać wszystkie instrukcje. Należy przestrzegać wszystkich ostrzeżeń
układu krążenia Paweł Piwowarczyk
 Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
 PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH
 CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH KATEDRA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab.n. med. Jacek Wroński UDROŻNIENIE T. SZYJNEJ WEWNĘTRZNEJ WSKAZANIA
CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH KATEDRA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab.n. med. Jacek Wroński UDROŻNIENIE T. SZYJNEJ WEWNĘTRZNEJ WSKAZANIA
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
Wrodzone wady wewnątrzkanałowe
 Wrodzone wady wewnątrzkanałowe Występują one w przebiegu wad tworzenia się tzw. struny grzbietowej ( rozwoju kręgosłupa i rdzenia). Określane są inaczej terminem dysrafii. Wady te przyjmują postać: rozszczepu
Wrodzone wady wewnątrzkanałowe Występują one w przebiegu wad tworzenia się tzw. struny grzbietowej ( rozwoju kręgosłupa i rdzenia). Określane są inaczej terminem dysrafii. Wady te przyjmują postać: rozszczepu
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
CENNIK PROCEDUR MEDYCZNYCH WYKONYWANYCH W PRACOWNI ULTRASONOGRAFII ŚWIĘTOKRZYSKIEGO CENTRUM ONKOLOGII W KIELCACH NA 2019 ROK
 1 USG tarczycy 60,00 2 USG piersi 90,00 3 USG worka mosznowego 70,00 4 USG dołów pachowych, nad i podobojczykowych 60,00 5 USG jam opłucnych i worka osierdziowego 60,00 6 USG blizn pooperacyjnych 60,00
1 USG tarczycy 60,00 2 USG piersi 90,00 3 USG worka mosznowego 70,00 4 USG dołów pachowych, nad i podobojczykowych 60,00 5 USG jam opłucnych i worka osierdziowego 60,00 6 USG blizn pooperacyjnych 60,00
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
ZBYT PÓŹNE WYKRYWANIE RAKA NERKI ROLA LEKARZA PIERWSZEGO KONTAKTU
 ZBYT PÓŹNE WYKRYWANIE RAKA NERKI ROLA LEKARZA PIERWSZEGO KONTAKTU 14 czerwca 2012 r dr n. med. Piotr Tomczak Klinika Onkologii U.M. Poznań Epidemiologia raka nerki RCC stanowi 2 3% nowotworów złośliwych
ZBYT PÓŹNE WYKRYWANIE RAKA NERKI ROLA LEKARZA PIERWSZEGO KONTAKTU 14 czerwca 2012 r dr n. med. Piotr Tomczak Klinika Onkologii U.M. Poznań Epidemiologia raka nerki RCC stanowi 2 3% nowotworów złośliwych
Seminarium dla studentów Przemysław Pyda
 Seminarium dla studentów - 2016 Przemysław Pyda Historia wyników transplantacji jelit 1967 1972 1985 Pierwsze przeszczepienie jelit Lillehei Uniwesytet Minesota Pierwsze 10 transplantacji jelit najdłuższe
Seminarium dla studentów - 2016 Przemysław Pyda Historia wyników transplantacji jelit 1967 1972 1985 Pierwsze przeszczepienie jelit Lillehei Uniwesytet Minesota Pierwsze 10 transplantacji jelit najdłuższe
WSKAZANIA DO LECZENIA CHIRURGICZNEGO W CHOROBACH ZAPALNYCH JELIT. Zuzanna Kaszycka Klinika Chirurgii Gastroenterologicznej i Transplantologii
 WSKAZANIA DO LECZENIA CHIRURGICZNEGO W CHOROBACH ZAPALNYCH JELIT Zuzanna Kaszycka Klinika Chirurgii Gastroenterologicznej i Transplantologii Choroba Crohna Zapalenie przewodu pokarmowego w chorobie Crohna
WSKAZANIA DO LECZENIA CHIRURGICZNEGO W CHOROBACH ZAPALNYCH JELIT Zuzanna Kaszycka Klinika Chirurgii Gastroenterologicznej i Transplantologii Choroba Crohna Zapalenie przewodu pokarmowego w chorobie Crohna
UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA.... (imię i nazwisko)
 UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA... (imię i nazwisko) III rok (semestr 5/6) wykłady seminaria ćwiczenia I Klinika Chirurgii Ogólnej i Endokrynologicznej II Klinika Chirurgii Ogólnej
UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA... (imię i nazwisko) III rok (semestr 5/6) wykłady seminaria ćwiczenia I Klinika Chirurgii Ogólnej i Endokrynologicznej II Klinika Chirurgii Ogólnej
Podstawowe badania obrazowe. Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii
 Podstawowe badania obrazowe Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Prawidłowe myślenie lekarskie Zebranie podstawowych danych (badanie podmiotowe i przedmiotowe)
Podstawowe badania obrazowe Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Prawidłowe myślenie lekarskie Zebranie podstawowych danych (badanie podmiotowe i przedmiotowe)
Rezonans magnetyczny 3D z kontrastem może być najlepszy do oceny rozwarstwienia aorty
 Rezonans magnetyczny 3D z kontrastem może być najlepszy do oceny rozwarstwienia aorty Jak twierdzi grupa badaczy z Changhai Hospital z Szanghaju w Chinach trójwymiarowa angiografia rezonansem magnetycznym
Rezonans magnetyczny 3D z kontrastem może być najlepszy do oceny rozwarstwienia aorty Jak twierdzi grupa badaczy z Changhai Hospital z Szanghaju w Chinach trójwymiarowa angiografia rezonansem magnetycznym
Urologiczne leczenie paliatywne zaawansowanych raków nerki. Dr n. med. Roman Sosnowski Klinika Nowotworów Układu Moczowego, COI, Warszawa
 Urologiczne leczenie paliatywne zaawansowanych raków nerki Dr n. med. Roman Sosnowski Klinika Nowotworów Układu Moczowego, COI, Warszawa Nefrektomia Nefrektomia jest metodą umożliwiającą całkowite wyleczenie
Urologiczne leczenie paliatywne zaawansowanych raków nerki Dr n. med. Roman Sosnowski Klinika Nowotworów Układu Moczowego, COI, Warszawa Nefrektomia Nefrektomia jest metodą umożliwiającą całkowite wyleczenie
Ośrodki medyczne wykonujące procedury diagnostyczno-terapeutyczne powinny mieć następujące możliwości:
 REKOMENDACJE KONSULTANTA KRAJOWEGO W DZIEDZINIE CHIRURGII ONKOLOGICZNEJ ORAZ POLSKIEGO TOWARZYSTWA CHIRURGII ONKOLOGICZNEJ W ZAKRESIE DIAGNOSTYKI I LECZENIA CHORYCH NA RAKA JELITA GRUBEGO REKOMENDACJE
REKOMENDACJE KONSULTANTA KRAJOWEGO W DZIEDZINIE CHIRURGII ONKOLOGICZNEJ ORAZ POLSKIEGO TOWARZYSTWA CHIRURGII ONKOLOGICZNEJ W ZAKRESIE DIAGNOSTYKI I LECZENIA CHORYCH NA RAKA JELITA GRUBEGO REKOMENDACJE
Zabiegi wewnątrznaczyniowe w chorobach niedokrwiennych kończyn i OUN
 Zabiegi wewnątrznaczyniowe w chorobach niedokrwiennych kończyn i OUN KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab. n. med. Jacek Wroński Techniki wewnątrznaczyniowe
Zabiegi wewnątrznaczyniowe w chorobach niedokrwiennych kończyn i OUN KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab. n. med. Jacek Wroński Techniki wewnątrznaczyniowe
zakrzepicy żył głębokich i zatoru tętnicy płucnej
 Rozpoznanie zakrzepicy żył głębokich i zatoru tętnicy płucnej Objawy zakrzepicy żył głębokich kończyn dolnych są bardzo mało charakterystyczne. Najczęściej występują ból i obrzęk, znacznie rzadziej zaczerwienienie
Rozpoznanie zakrzepicy żył głębokich i zatoru tętnicy płucnej Objawy zakrzepicy żył głębokich kończyn dolnych są bardzo mało charakterystyczne. Najczęściej występują ból i obrzęk, znacznie rzadziej zaczerwienienie
Twoje wyniki pokazują dużej wielkości tętniaka aorty brzusznej (AAA), które może wymagać operacji
 Twoje wyniki pokazują dużej wielkości tętniaka aorty brzusznej (AAA), które może wymagać operacji Co teraz? Szybkie, bezpłatne i badanie bezbolesne USG badanie dla mężczyzn USG dla w mężczyzn 65 roku w
Twoje wyniki pokazują dużej wielkości tętniaka aorty brzusznej (AAA), które może wymagać operacji Co teraz? Szybkie, bezpłatne i badanie bezbolesne USG badanie dla mężczyzn USG dla w mężczyzn 65 roku w
dr n. med. Andrzej Zieliński - specjalista chirurgii ogólnej i onkologicznej
 Kierownik oddziału: dr n. med. Andrzej Zieliński - specjalista chirurgii ogólnej i onkologicznej Z-ca kierownika: lek. med. Henryk Napora - specjalista chirurgii ogólnej Pielęgniarka koordynująca: mgr
Kierownik oddziału: dr n. med. Andrzej Zieliński - specjalista chirurgii ogólnej i onkologicznej Z-ca kierownika: lek. med. Henryk Napora - specjalista chirurgii ogólnej Pielęgniarka koordynująca: mgr
Regulamin nauczania przedmiotu :,,Chirurgia Pielęgniarstwo w chirurgii naczyniowej obowiązujący w Katedrze Chirurgii
 Regulamin nauczania przedmiotu :,,Chirurgia Pielęgniarstwo w chirurgii naczyniowej obowiązujący w Katedrze Chirurgii 1. Zajęcia z chirurgii odbywają się w Klinice Chirurgii Ogólnej ZOZ MSWiA z WM-CO, w
Regulamin nauczania przedmiotu :,,Chirurgia Pielęgniarstwo w chirurgii naczyniowej obowiązujący w Katedrze Chirurgii 1. Zajęcia z chirurgii odbywają się w Klinice Chirurgii Ogólnej ZOZ MSWiA z WM-CO, w
Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~
 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny 1. 2. 3. 4.
Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny 1. 2. 3. 4.
Imię i nazwisko Pacjenta: PESEL/Data urodzenia:... FORMULARZ ZGODY
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury
1. I Oddział Kardiologiczno - Angiologiczny ul. Sanatoryjna 7 43-450 Ustroń tel./fax: (+48) (33) 854 58 57; 854 58 59
 PLACÓWKA MEDYCZNA 1. I Oddział Kardiologiczno - Angiologiczny ul. Sanatoryjna 7 43-450 Ustroń tel./fax: (+48) (33) 854 58 57; 854 58 59 ZAKRES ŚWIADCZEŃ MEDYCZNYCH zabiegi angioplastyki wieńcowej z implantacją
PLACÓWKA MEDYCZNA 1. I Oddział Kardiologiczno - Angiologiczny ul. Sanatoryjna 7 43-450 Ustroń tel./fax: (+48) (33) 854 58 57; 854 58 59 ZAKRES ŚWIADCZEŃ MEDYCZNYCH zabiegi angioplastyki wieńcowej z implantacją
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Imię i nazwisko Pacjenta: PESEL/Data urodzenia:... FORMULARZ ZGODY
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:..... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:..... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury
Specyfikacja asortymentowo - cenowa załącznik nr 4 do SIWZ. brutto zł Nazwa l.p.
 Specyfikacja asortymentowo - cenowa załącznik nr 4 do SIWZ Część 3 Stent - grafty z fiksacją nadnerkową oraz do aorty piersiowej. Cena j.netto zł. netto zł Stawka Kwota brutto zł Nazwa l.p. Nazwa j.m.
Specyfikacja asortymentowo - cenowa załącznik nr 4 do SIWZ Część 3 Stent - grafty z fiksacją nadnerkową oraz do aorty piersiowej. Cena j.netto zł. netto zł Stawka Kwota brutto zł Nazwa l.p. Nazwa j.m.
Program specjalizacji w CHIRURGII NACZYNIOWEJ
 CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w CHIRURGII NACZYNIOWEJ Warszawa 2000 (c) Copyright by Centrum Medyczne Kształcenia Podyplomowego, Warszawa 2000 Program specjalizacji przygotował
CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w CHIRURGII NACZYNIOWEJ Warszawa 2000 (c) Copyright by Centrum Medyczne Kształcenia Podyplomowego, Warszawa 2000 Program specjalizacji przygotował
Poszerzenie aorty piersiowej, co z tego wynika?
 Poszerzenie aorty piersiowej, co z tego wynika? Zbigniew Gaciong Katedra i Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii, Warszawski Uniwersytet Medyczny Poszerzenie aorty piersiowej,
Poszerzenie aorty piersiowej, co z tego wynika? Zbigniew Gaciong Katedra i Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii, Warszawski Uniwersytet Medyczny Poszerzenie aorty piersiowej,
dniu przyjęcia oraz w przypadku chorych z krwotokiem dodatkowo dwukrotnie podczas hospitalizacji po embolizacji lub klipsowaniu tętniaka mózgu.
 1 STRESZCZENIE Krwotok podpajęczynówkowy w przebiegu pękniętego tętniaka mózgu ze względu na młodszy wiek zachorowania niż w przypadku innych schorzeń sercowonaczyniowych oraz wysoką śmiertelność wymaga
1 STRESZCZENIE Krwotok podpajęczynówkowy w przebiegu pękniętego tętniaka mózgu ze względu na młodszy wiek zachorowania niż w przypadku innych schorzeń sercowonaczyniowych oraz wysoką śmiertelność wymaga
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Twoje wyniki pokazują średniej wielkości tętniaka aorty brzusznej (AAA)
 Twoje wyniki pokazują średniej wielkości tętniaka aorty brzusznej (AAA) Co teraz? Szybkie, bezpłatne i bezbolesne badanie USG dla mężczyzn w wieku 65 lat i więcej Wynik Twojego badania przesiewowego Zauważyliśmy,
Twoje wyniki pokazują średniej wielkości tętniaka aorty brzusznej (AAA) Co teraz? Szybkie, bezpłatne i bezbolesne badanie USG dla mężczyzn w wieku 65 lat i więcej Wynik Twojego badania przesiewowego Zauważyliśmy,
Układ moczowy metody diagnostyczne
 Układ moczowy metody diagnostyczne Ultrasonografia (USG) Tomografia komputerowa Zdjęcie przeglądowe jamy brzusznej Urografia Angiografia Cystografia mikcyjna Pielografia wstępujaca Tomografia rezonansu
Układ moczowy metody diagnostyczne Ultrasonografia (USG) Tomografia komputerowa Zdjęcie przeglądowe jamy brzusznej Urografia Angiografia Cystografia mikcyjna Pielografia wstępujaca Tomografia rezonansu
Spis treści. Przedmowa Badanie pacjenta z chorobami sercowo-naczyniowymi... 13
 Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
II KATEDRA KARDIOLOGII CM UMK
 II KATEDRA KARDIOLOGII CM UMK 2014 Zawał serca ból wieńcowy p30 min +CPK +Troponiny Zawał serca z p ST STEMI ( zamknięcie dużej tętnicy wieńcowej) Z wytworzeniem załamka Q Zawał serca bez pst NSTEMI Zamknięcie
II KATEDRA KARDIOLOGII CM UMK 2014 Zawał serca ból wieńcowy p30 min +CPK +Troponiny Zawał serca z p ST STEMI ( zamknięcie dużej tętnicy wieńcowej) Z wytworzeniem załamka Q Zawał serca bez pst NSTEMI Zamknięcie
Opieka pielęgniarska nad pacjentem w oddziale chirurgii ogólnej, po zabiegu operacyjnym, w wybranych jednostkach chorobowych.
 Opieka pielęgniarska nad pacjentem w oddziale chirurgii ogólnej, po zabiegu operacyjnym, w wybranych jednostkach chorobowych. Aby ujednolicić opis opieki pielęgniarskiej nad pacjentem po zabiegu operacyjnym
Opieka pielęgniarska nad pacjentem w oddziale chirurgii ogólnej, po zabiegu operacyjnym, w wybranych jednostkach chorobowych. Aby ujednolicić opis opieki pielęgniarskiej nad pacjentem po zabiegu operacyjnym
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Lp. Zakres świadczonych usług i procedur Uwagi
 Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:..
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
57.94 Wprowadzenie na stałe cewnika do pęcherza moczowego
 ICD9 kod Nazwa 03.31 Nakłucie lędźwiowe 03.311 Nakłucie lędźwiowe w celu pobrania płynu mózgowo-rdzeniowego 100.62 Założenie cewnika do żyły centralnej 23.0103 Porada lekarska 23.0105 Konsultacja specjalistyczna
ICD9 kod Nazwa 03.31 Nakłucie lędźwiowe 03.311 Nakłucie lędźwiowe w celu pobrania płynu mózgowo-rdzeniowego 100.62 Założenie cewnika do żyły centralnej 23.0103 Porada lekarska 23.0105 Konsultacja specjalistyczna
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Torbiele przymiedniczkowe nie mogą być mylone z wodonerczem i torbielami okołomiedniczkowymi.
 Torbiele przymiedniczkowe nie mogą być mylone z wodonerczem i torbielami okołomiedniczkowymi. Przypadek kliniczny 9 Case courtesy of Dr Ahmed Abd Rabou rid: 24528 Dziewczynka, 8 lat Bóle w lewej okolicy
Torbiele przymiedniczkowe nie mogą być mylone z wodonerczem i torbielami okołomiedniczkowymi. Przypadek kliniczny 9 Case courtesy of Dr Ahmed Abd Rabou rid: 24528 Dziewczynka, 8 lat Bóle w lewej okolicy
Endoskopowa dyscektomia piersiowa
 Opracowanie zawiera opis przebiegu operacji wraz ze zdjęciami śródoperacyjnymi. Zawarte obrazy mogą być źle tolerowane przez osoby wrażliwe. Jeśli nie jesteście Państwo pewni swojej reakcji, proszę nie
Opracowanie zawiera opis przebiegu operacji wraz ze zdjęciami śródoperacyjnymi. Zawarte obrazy mogą być źle tolerowane przez osoby wrażliwe. Jeśli nie jesteście Państwo pewni swojej reakcji, proszę nie
Kręgozmyk, choroba Bechterowa, reumatyzm stawów, osteoporoza
 Kręgozmyk, choroba Bechterowa, reumatyzm stawów, osteoporoza Kręgozmyk (spondylolisteza) - jest to zsunięcie się kręgu do przodu (w kierunku brzucha) w stosunku do kręgu położonego poniżej. Dotyczy to
Kręgozmyk, choroba Bechterowa, reumatyzm stawów, osteoporoza Kręgozmyk (spondylolisteza) - jest to zsunięcie się kręgu do przodu (w kierunku brzucha) w stosunku do kręgu położonego poniżej. Dotyczy to
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ Cennik badań
 ZAKŁAD DIAGNOSTYKI OBRAZOWEJ Cennik badań Badania RTG 1 Zdjęcia klatki piersiowej ( p-a lub boczne) 2 40,00 2 Zdjęcie przeglądowe jamy brzusznej - 30,00 3 Zdjęcie czaszki 2 40,00 4 Zdjęcie celowane siodełka
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ Cennik badań Badania RTG 1 Zdjęcia klatki piersiowej ( p-a lub boczne) 2 40,00 2 Zdjęcie przeglądowe jamy brzusznej - 30,00 3 Zdjęcie czaszki 2 40,00 4 Zdjęcie celowane siodełka
OCENA PRZYCZYN I KONSEKWENCJI WYSTĘPOWANIA TĘTNIAKA TĘTNICY PŁUCNEJ U PACJENTÓW Z NADCIŚNIENIEM PŁUCNYM
 OCENA PRZYCZYN I KONSEKWENCJI WYSTĘPOWANIA TĘTNIAKA TĘTNICY PŁUCNEJ U PACJENTÓW Z NADCIŚNIENIEM PŁUCNYM Marcin Kurzyna, Instytut Gruźlicy i Chorób Płuc w Warszawie Grzegorz Harańczyk, StatSoft Polska Choroby
OCENA PRZYCZYN I KONSEKWENCJI WYSTĘPOWANIA TĘTNIAKA TĘTNICY PŁUCNEJ U PACJENTÓW Z NADCIŚNIENIEM PŁUCNYM Marcin Kurzyna, Instytut Gruźlicy i Chorób Płuc w Warszawie Grzegorz Harańczyk, StatSoft Polska Choroby
Opracował: Arkadiusz Podgórski
 Opracował: Arkadiusz Podgórski Serce to pompa ssąco-tłocząca, połoŝona w klatce piersiowej. Z zewnątrz otoczone jest workiem zwanym osierdziem. Serce jest zbudowane z tkanki mięśniowej porzecznie prąŝkowanej
Opracował: Arkadiusz Podgórski Serce to pompa ssąco-tłocząca, połoŝona w klatce piersiowej. Z zewnątrz otoczone jest workiem zwanym osierdziem. Serce jest zbudowane z tkanki mięśniowej porzecznie prąŝkowanej
Problemy kostne u chorych ze szpiczakiem mnogim doświadczenia własne
 Problemy kostne u chorych ze szpiczakiem mnogim doświadczenia własne dr n.med. Piotr Wojciechowski Szpiczak Mnogi Szpiczak Mnogi (MM) jest najczęstszą przyczyną pierwotnych nowotworów kości u dorosłych.
Problemy kostne u chorych ze szpiczakiem mnogim doświadczenia własne dr n.med. Piotr Wojciechowski Szpiczak Mnogi Szpiczak Mnogi (MM) jest najczęstszą przyczyną pierwotnych nowotworów kości u dorosłych.
Przemysław Pyda. Przeszczepianie trzustki
 Przemysław Pyda Przeszczepianie trzustki Przeszczepianie trzustki na świecie Wskazania i rodzaj przeszczepu (I) Cukrzyca powikłana nefropatią; podwójny przeszczep nerka trzustka jednoczasowo z nerką SPK
Przemysław Pyda Przeszczepianie trzustki Przeszczepianie trzustki na świecie Wskazania i rodzaj przeszczepu (I) Cukrzyca powikłana nefropatią; podwójny przeszczep nerka trzustka jednoczasowo z nerką SPK
Testy wysiłkowe w wadach serca
 XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
CMC/2015/03/WJ/03. Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca
 CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
Oddział IV - procedury lecznicze
 Oddział IV - procedury lecznicze W naszym oddziale stale wprowadzamy nowe techniki operacyjne i nowe rozwiązania techniczne. Poniżej nieco informacji o niektórych z stosowanych metod operacyjnych. W leczeniu
Oddział IV - procedury lecznicze W naszym oddziale stale wprowadzamy nowe techniki operacyjne i nowe rozwiązania techniczne. Poniżej nieco informacji o niektórych z stosowanych metod operacyjnych. W leczeniu
Badania obrazowe w diagnostyce chorób serca. II Katedra i klinika Kardiologii CM UMK
 Badania obrazowe w diagnostyce chorób serca II Katedra i klinika Kardiologii CM UMK RTG klatki piersiowej Ocenia zarys i wielkość serca, aorty, naczyń krążenia płucnego, wykrywa w ich rzucie zwapnienia
Badania obrazowe w diagnostyce chorób serca II Katedra i klinika Kardiologii CM UMK RTG klatki piersiowej Ocenia zarys i wielkość serca, aorty, naczyń krążenia płucnego, wykrywa w ich rzucie zwapnienia
LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2
 załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy. Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi
 Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1
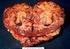 NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1 Niewydolność nerek Niewydolność nerek charakteryzuje się utratą zdolności do oczyszczania organizmu
NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1 Niewydolność nerek Niewydolność nerek charakteryzuje się utratą zdolności do oczyszczania organizmu
Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją?
 Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją? Dolnośląski Szpital Specjalistyczny im. T. Marciniaka Centrum Medycyny Ratunkowej stale podnosi jakość prowadzonego
Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją? Dolnośląski Szpital Specjalistyczny im. T. Marciniaka Centrum Medycyny Ratunkowej stale podnosi jakość prowadzonego
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Retinopatia cukrzycowa
 Retinopatia cukrzycowa Retinopatia cukrzycowa jest w krajach rozwiniętych jedną z głównych przyczyn ślepoty. Rozwija się u znacznej liczby pacjentów długo chorujących na cukrzycę, która może być przyczyną
Retinopatia cukrzycowa Retinopatia cukrzycowa jest w krajach rozwiniętych jedną z głównych przyczyn ślepoty. Rozwija się u znacznej liczby pacjentów długo chorujących na cukrzycę, która może być przyczyną
Urząd Miasta Bielsko-Biała - um.bielsko.pl Wygenerowano: /14:10: listopada - Światowym Dniem Walki z Cukrzycą
 14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:. PESEL/Data urodzenia Pacjenta:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Chirurgia - opis przedmiotu
 Chirurgia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia Kod przedmiotu 12.0-WL-Lek-Ch Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj studiów jednolite
Chirurgia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia Kod przedmiotu 12.0-WL-Lek-Ch Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj studiów jednolite
Twoje wyniki pokazują małego tętniaka aorty brzusznej (AAA)
 Twoje wyniki pokazują małego tętniaka aorty brzusznej (AAA) Co teraz? Szybkie, Szybkie, bezpłatne bezpłatne badanie i bezbolesne USG dla badanie mężczyzn USG w 65 dla roku mężczyzn w wieku życia 65 lat
Twoje wyniki pokazują małego tętniaka aorty brzusznej (AAA) Co teraz? Szybkie, Szybkie, bezpłatne bezpłatne badanie i bezbolesne USG dla badanie mężczyzn USG w 65 dla roku mężczyzn w wieku życia 65 lat
Zapalenie ucha środkowego
 Zapalenie ucha środkowego Poradnik dla pacjenta Dr Maciej Starachowski Ostre zapalenie ucha środkowego. Co to jest? Ostre zapalenie ucha środkowego jest rozpoznawane w przypadku zmian zapalnych w uchu
Zapalenie ucha środkowego Poradnik dla pacjenta Dr Maciej Starachowski Ostre zapalenie ucha środkowego. Co to jest? Ostre zapalenie ucha środkowego jest rozpoznawane w przypadku zmian zapalnych w uchu
Arteriografia pnia trzewnego i tętnicy krezkowej górnej
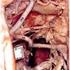 ' Załącznik Nr 1 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 lutego 2016 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny
' Załącznik Nr 1 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 lutego 2016 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny
Organizacje pozarządowe w diabetologii: realne problemy pacjentów. problem z postrzeganiem cukrzycy typu 2 POLSKIE STOWARZYSZENIE DIABETYKÓW
 POLSKIE STOWARZYSZENIE DIABETYKÓW Organizacje pozarządowe w diabetologii: realne problemy pacjentów problem z postrzeganiem cukrzycy typu 2 Małgorzata Marszałek POSTRZEGANIE CUKRZYCY TYPU 2 Łagodniejszy,
POLSKIE STOWARZYSZENIE DIABETYKÓW Organizacje pozarządowe w diabetologii: realne problemy pacjentów problem z postrzeganiem cukrzycy typu 2 Małgorzata Marszałek POSTRZEGANIE CUKRZYCY TYPU 2 Łagodniejszy,
Chirurgia naczyniowa - opis przedmiotu
 Chirurgia naczyniowa - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia naczyniowa Kod przedmiotu 12.0-WL-Lek-ChN Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny
Chirurgia naczyniowa - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia naczyniowa Kod przedmiotu 12.0-WL-Lek-ChN Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny
