Polskie zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty 2009
|
|
|
- Bogna Piekarska
- 9 lat temu
- Przeglądów:
Transkrypt
1 Zalecenia Chirurgia Polska 2009, 11, 1, 1 12 ISSN Copyright 2009 by Via Medica Polskie zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty 2009 Komisja ds. Zaleceń: Polskiego Towarzystwa Chirurgii Naczyniowej, Polskiego Towarzystwa Angiologicznego, Polskiego Towarzystwa Flebologicznego, Polskiego Towarzystwa Radiologicznego; pod przewodnictwem Konsultantów Krajowych w dziedzinie chirurgii naczyniowej, angiologii i radiologii oraz Konsultanta Krajowego w dziedzinie chirurgii naczyniowej ds. obronności w składzie: Rajmund Adamiec Piotr Andziak Jan Baron Piotr Ciostek Paweł Chęciński Andrzej Dorobisz Zbigniew Gałązka Piotr Gutowski Tomasz Jargiełło Arkadiusz Jawień Wacław Kuczmik Wacław Majewski Marek Maruszyński Lech Masłowski Marek Motyka Stanisław Molski Rafał Niżankowski Grzegorz Oszkinis Olgierd Rowiński Maciej Skórski Walerian Staszkiewicz angiologia Prezes Polskiego Towarzystwa Angiologicznego Prezes Polskiego Towarzystwa Chirurgii Naczyniowej radiologia Prezes Polskiego Lekarskiego Towarzystwa Radiologicznego Konsultant Krajowy w dziedzinie chirurgii naczyniowej radiologia Przewodniczący Sekcji Radiologii Zabiegowej PLTR Konsultant Krajowy w dziedzinie chirurgii naczyniowej ds. obronności angiologia Prezes Elekt Polskiego Towarzystwa Chirurgii Naczyniowej angiologia radiologia Konsultant Krajowy w dziedzinie radiologii Prezes Polskiego Towarzystwa Flebologicznego Małgorzata Szczerbo-Trojanowska radiologia Wiceprezes Europejskiego Towarzystwa Radiologicznego Jacek Szmidt Mieczysław Szostek Piotr Szyber Tomasz Urbanek Adam Uryniak Jacek Wroński Prezes Elekt Polskiego Towarzystwa Angiologicznego Wojciech Witkiewicz Prezes Towarzystwa Chirurgów Polskich Maciej Zaniewski Krzysztof Ziaja Konsultant Krajowy w dziedzinie angiologii 1
2 Endovascular treatment of peripheral artery and aortic diseases polish guidelines 2009 Polish Surgery 2009, 11, 1 2 Niniejsze zasady stworzono z myślą o zapewnieniu wysokiej jakości świadczenia usług oraz zagwarantowaniu maksymalnego bezpieczeństwa pacjentom poddanym terapii wewnątrznaczyniowej naczyń obwodowych. Zalecenia obejmują zabiegi wewnątrznaczyniowe gałęzi łuku aorty, w tym tętnic szyjnych wewnętrznych, tętnic trzewnych (pień trzewny, tętnice krezkowe, tętnice nerkowe), tętnic kończyn dolnych (tętnice biodrowe, tętnice udowe, tętnice podkolanowe, tętnice podudzia) oraz zabiegi wewnątrznaczyniowe aorty piersiowej i brzusznej. 1. Zalecenia dotyczące ośrodków wykonujących zabiegi wewnątrznaczyniowe Zabiegi wewnątrznaczyniowe mogą być wykonywane wyłącznie w Ośrodkach (Centrach) Leczenia Chorób Naczyń. Ośrodek jest rozumiany jako jedna lokalizacja. W jego skład musi wchodzić: Oddział Chirurgii Naczyniowej z całodobowym dyżurem przez 7 dni w tygodniu; Pracownia Terapii Wewnątrznaczyniowej lub Pracownia Radiologii Zabiegowej; OIOM lub wydzielone łóżka intensywnego nadzoru z możliwością monitorowania chorego z wykorzystaniem kardiomonitora (zapis EKG, ciśnienie tętnicze, saturacja krwi) oraz prowadzenia respiratoroterapii; Pracownia Tomografii Komputerowej; Pracownia Ultrasonografii wyposażona w aparat ultrasonograficzny z opcją badań naczyniowych (color doppler); Oddział Neurologii lub łóżka udarowe na OIOM-ie w przypadku wykonywania zabiegów na tętnicach domózgowych (tętnice szyjne, tętnice kręgowe); Poradnia Chorób Naczyń/Poradnia Chirurgii Naczyniowej; Laboratorium analityczne z możliwością 24-godzinnego wykonania oznaczeń laboratoryjnych. Do leczenia zabiegowego (wewnątrznaczyniowego lub chirurgicznego) w obrębie obwodowego układu krążenia kwalifikuje chirurg naczyniowy. Konsultacji chirurgicznej naczyniowej przed planowanym zabiegiem wewnątrznaczyniowym wymaga każdy chory, u którego jest planowane leczenie wewnątrznaczyniowe. Wynika to z faktu wyboru optymalnego sposobu leczenia i właściwego, wczesnego postępowania w przypadku wystąpienia ewentualnych powikłań. Diagnozowaniem chorych na choroby naczyń zajmuje się Ośrodek (Centrum) Leczenia Chorób Naczyń. W trakcie przygotowania i przeprowadzania procedur wewnątrznaczyniowych chory jest hospitalizowany na Oddziale Chirurgii Naczyniowej lub Oddziale Angiologii. Dalsze leczenie i kontrola po zabiegu są kontynuowane w Poradni Chorób Naczyń. Pracownia Terapii Wewnątrznaczyniowej lub Pracownia Radiologii Zabiegowej to wydzielone pomieszczenia spełniające wymogi bloku operacyjnego i standardy z zakresu ochrony radiologicznej lub sala operacyjna przystosowana do pracy z angiograficznym aparatem rentgenowskim posiadającym ramię C. W przypadku organizacji Pracowni Terapii Wewnątrznaczyniowej w sali operacyjnej mówimy o sali operacyjnej hybrydowej. Pracownia musi być wyposażona w stacjonarny angiograf cyfrowy subtrakcyjny o dużym wzmacniaczu minimum 40 cm średnicy lub detektorze minimum 30 cm 40 cm w trybie obrazowania cm. Tak duży wzmacniacz lub detektor jest konieczny ze względu na obrazowanie dużych obszarów naczyniowych. Aparat angiograf musi być wyposażony w: opcję roadmap, możliwość ilościowej oceny stopnia zwężenia oraz zapisu obrazu. Wymagany jest system automatycznego przesuwu stołu lub lampy. Ze względu na wymogi operacyjnego bloku naczyniowego dopuszcza się użytkowanie angiografu mobilnego (jezdnego) o dużym wzmacniaczu o polu obrazowania > 30 cm i wyposażonego w opcję roadmap oraz subtrakcji z możliwością ilościowej oceny stopnia zwężenia. W ośrodku konieczny jest aparat rezerwowy jako zabezpieczenie na wypadek awarii podczas wykonywania zabiegu na aparacie podstawowym. Aparat rezerwowy nie musi spełniać powyższych kryteriów konieczna jest fluoroskopia, która umożliwi bezpieczne zakończenie zabiegu. Pracownia Terapii Wewnątrznaczyniowej i Pracownie Radiologii Zabiegowej, w których wykonywane są zabiegi diagnostyczne i terapeutyczne w obszarze naczyń obwodowych i aorty, są podzielone na klasy w zależności od liczby i profilu wykonywanych zabiegów endowaskularnych oraz doświadczenia kadry wykonującej zabiegi: 1. Klasa A ośrodek referencyjny, szkoleniowy, wykonuje pełny profil zabiegów diagnostycznych i leczniczych na naczyniach obwodowych i aorcie, w liczbie nie mniejszej niż 750 zabiegów rocznie (w tej liczbie nie mogą być uwzględnione zabiegi na tętnicach wieńcowych i sercu), dysponujący co najmniej 3 osobami uprawnionymi do samodzielnego wykonywania zabiegów diagnostycznych i terapeutycznych w pełnym profilu. Posiada sprzęt o wyżej wymienionych parametrach. 2. Klasa B ośrodek wykonujący pełny profil zabiegów diagnostycznych i leczniczych na naczyniach obwodowych i aorcie w liczbie nie mniejszej niż 250 zabiegów rocznie (w tej liczbie nie mogą być uwzględnione zabiegi na tętnicach wieńcowych i sercu), dysponujący co najmniej dwoma lekarzami uprawnionymi do samodzielnego wykonywania zabiegów terapeutycznych w pełnym profilu. Posiada sprzęt o wyżej wymienionych parametrach. 3. Klasa C ośrodek wykonujący wybrane rodzaje zabiegów terapeutycznych, na przykład: implantacje stent-graftów aortalnych, angioplastykę tętnic szyjnych lub angioplastykę tętnic kończyn dolnych, dysponujący kadrą co najmniej 2 lekarzy posiadających uprawnienia do wykonywania danego rodzaju zabiegu. Pracownia wykonuje przynajmniej 100 zabiegów danego typu rocznie, na przykład 100 implantacji stent-graftów w patologii aorty lub 100 angioplastyk tętnic szyjnych albo 100 angioplastyk tętnic kończyn
3 Chirurgia Polska 2009, 11, 1 Polskie zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty 2009 dolnych rocznie w zależności od profilu ośrodka. Posiada sprzęt o wyżej wymienionych parametrach. Pełny profil zabiegów terapeutycznych oznacza zabiegi: angioplastyki, implantacji stentów, miejscowej fibrynolizy, tromboaspiracji, aterektomii, implantacji filtrów do dużych żył, terapeutycznej embolizacji, implantacji stent-graftów oraz usuwania ciał obcych z drzewa naczyniowego. Powyższe zabiegi powinny być wykonywane w pełnym obszarze naczyń obwodowych i aorcie, zatem obejmują: tętnice kończyn dolnych, w tym tętnice podudzia, oraz tętnice kończyn górnych; tętnice trzewne; tętnice zewnątrzczaszkowe; aortę; przetoki hemodializacyjne; żyły biodrowe, żyłę główną dolną i górną, żyły ramienno-głowowe, podobojczykowe i pachowe. Warunkiem uzyskania i utrzymania odpowiedniego poziomu fachowego kadry jest stałe samokształcenie (uczestnictwo w kursach, sympozjach, publikacja artykułów itp). Referencyjność do poszczególnych klas Pracowni Terapii Endowaskularnej/Radiologii Zabiegowej jest weryfikowana co 5 lat przez właściwych konsultantów wojewódzkich, na wniosek konsultantów krajowych, na podstawie liczby i rodzaju zabiegów wykonanych w pracowni oraz oceny wyników wykonanych procedur oraz przede wszystkim właściwego wyposażenia pracowni. Dalsze funkcjonowanie ośrodka wiąże się z uzyskaniem akceptacji pokontrolnej konsultantów wojewódzkich w dziedzinie angiologii, chirurgii naczyniowej, radiologii, na wniosek konsultantów krajowych. Obiektywna ocena wyników leczenia prowadzonego w danej pracowni jest dokonywana przez udział w ogólnopolskim rejestrze zabiegów terapii endowaskularnej naczyń. Istnieje konieczność wprowadzenia systemu kontroli jakości świadczonych usług medycznych przez NFZ. Taka obiektywna ocena mogłaby być ważnym elementem oceny poszczególnych ośrodków w przeprowadzanych okresowo kontrolach przez konsultantów wojewódzkich. W wypadku negatywnej weryfikacji ośrodek otrzymuje warunkową akredytację na 2 lata, która po tym czasie automatycznie traci ważność, jeśli pracownia nadal nie spełnia założonych w zaleceniach norm. W ciągu wspomnianych 2 lat warunkowej akredytacji, aby utrzymać poziom referencyjności, konieczne jest potwierdzenie standardów pracowni w kolejnych dwóch kontrolach przeprowadzonych w ciągu 2 lat warunkowej akredytacji, przez właściwego konsultanta wojewódzkiego na wniosek konsultanta krajowego. Jeśli pracownia nadal nie spełnia norm dla swojej klasy referencyjności, to w konsekwencji może spaść do niższej klasy referencyjności (jeżeli spełnia warunki niższej klasy referencyjności) lub utracić uprawnienia do wykonywania zabiegów wewnątrznaczyniowych. Ośrodek może się starać o ponowną akredytację lub o podwyższenie klasy referencyjności lub o otwarcie nowej pracowni po spełnieniu wszystkich warunków technicznych i formalnych związanych z funkcjonowaniem Ośrodka (Centrum) Leczenia Naczyń, w tym warunku wyszkolenia w innych centrach lub zatrudnienia lekarza lub lekarzy z aktualnymi uprawnieniami do wykonywania zabiegów endowaskularnych, w liczbie zależnej od klasy referencyjności; dane weryfikuje stosowny specjalista wojewódzki (w dziedzinach: chirurgii naczyniowej, angiologii, radiologii) i wydaje ostateczną decyzję. 2. Zalecenia dotyczące lekarzy wykonujących zabiegi wewnątrznaczyniowe Lekarze wykonujący samodzielnie zabiegi wewnątrznaczyniowe powinni posiadać specjalizacją z zakresu angiologii lub chirurgii naczyniowej lub radiologii, w zakresie wykonywania zabiegów implantacji stent- -graftów w patologii aorty piersiowej możliwe jest wykonywanie tych zabiegów przez specjalistów z zakresu kardiochirurgii. Lekarz musi spełniać wymogi dotyczące wiedzy o bezpieczeństwie stosowania promieniowania jonizującego, wynikające z Ustawy Prawo Atomowe z dnia 29 listopada 2000 roku opublikowanej w Dz.U. z 2004 roku Nr 161 poz Lekarz musi być przeszkolony w wytypowanych Oddziałach Chirurgii Naczyniowej lub Oddziałach Angiologii z zakresu zagadnień hemostazy, trombogenezy, leczenia fibrynolitycznego, przeciwpłytkowego oraz przeciwzakrzepowego oraz funkcji śródbłonka (kurs). Lekarz musi być przeszkolony w zakresie postępowania w przypadkach bezpośredniego zagrożenia życia we wstrząsie, nagłym krwotoku itp., które mogą powstać w związku z wykonywaniem procedur endowaskularnych. Lekarze specjaliści uzyskują na rok prawo do samodzielnego wykonywania zabiegów wewnątrznaczyniowych w pełnym lub ograniczonym zakresie po przedstawieniu corocznie właściwemu konsultantowi wojewódzkiemu dokumentów (wyciągów z księgi zabiegowej) potwierdzających wymaganą liczbę zabiegów; z tego obowiązku są zwolnieni lekarze, którzy po wykonaniu odpowiedniej liczby zabiegów otrzymali status operatora na stałe; ten status potwierdza odpowiedni konsultant wojewódzki, po przedstawieniu przez starającego się o taki status dokumentów (wyciągów z księgi zabiegowej) potwierdzających wymaganą liczbę zabiegów. Lekarzy wykonujących zabiegi dzieli się na 2 grupy zależnie od zdobytych umiejętności i doświadczenia: 1. lekarzy uprawnionych do samodzielnego wykonywania zabiegów endowaskularnych w pełnym zakresie; 2. lekarzy uprawnionych do wykonywania zabiegów endowaskularnych w ograniczonym zakresie. 3
4 Endovascular treatment of peripheral artery and aortic diseases polish guidelines 2009 Polish Surgery 2009, 11, 1 4 Uprawnienia do samodzielnego wykonywania zabiegów endowaskularnych Do samodzielnego wykonywania zabiegów endowaskularnych w pełnym zakresie uprawnione mogą być osoby, które wykonały podczas szkolenia co najmniej 200 zabiegów diagnostyczno-leczniczych pod nadzorem osoby szkolącej. Aby utrzymać uprawnienia do samodzielnego wykonywania zabiegów w pełnym zakresie, konieczne jest wykonanie rocznie 100 zabiegów leczniczych minimalna liczba zabiegów wymagana i zalecana w tak zwanej krzywej uczenia. Niespełnienie tego wymogu w ciągu trzech kolejnych lat skutkuje samoistnym wygaśnięciem wyżej wymienionego statusu. Przywrócenie statusu wymaga wykonania 50 zabiegów interwencyjnych pod kontrolą uprawnionego operatora w okresie nie dłuższym niż rok kalendarzowy i potwierdzenia tej liczby zabiegów przez stosownego konsultanta wojewódzkiego na podstawie dokumentacji medycznej wykonania powyższej liczby zabiegów (wyciągi z księgi zabiegowej). Samodzielne wykonanie 500 takich zabiegów powoduje przyznanie statusu samodzielnego operatora na stałe. Uprawnienia do samodzielnego wykonywania zabiegów diagnostycznych Do samodzielnego wykonywania zabiegów diagnostycznych (angiografii, pomiarów hemodynamicznych) uprawnieni są lekarze, którzy w trakcie szkolenia wykonali 150 takich zabiegów, w tym minimum 100 samodzielnie (pod nadzorem). Aby utrzymać takie uprawnienia, należy wykonywać co najmniej 50 wyżej wymienionych zabiegów rocznie. Niespełnienie tego wymogu w ciągu trzech kolejnych lat powoduje wygaśnięcie uprawnień. Przywrócenie uprawnień wymaga wykonania 50 badań pod kontrolą angiologia, radiologa lub chirurga naczyniowego uprawnionego dodatkowo do wykonywania zabiegów interwencyjnych (ze statusem samodzielnego operatora). Przekroczenie liczby 300 samodzielne wykonanych badań diagnostycznych powoduje przyznanie wyżej wymienionych uprawnień na stałe. Uprawnienia do samodzielnego wykonywania zabiegów endowaskularnych w ograniczonym zakresie Lekarze uprawnieni do wykonywania zabiegów w ograniczonym zakresie, na przykład do: implantacji stent-graftów aortalnych, angioplastyk tętnic zewnątrzczakowych (szyjnych) albo angioplastyk tętnic kończyn dolnych. Lekarze uzyskują uprawnienia do samodzielnego wykonywania zabiegów implantacji stent-graftów w patologii aorty w przypadku wykonania w trakcie szkolenia co najmniej 50 zabiegów, w tym 25 asyst i 25 samodzielnie wykonanych implantacji w asyście (pod nadzorem) doświadczonego operatora. Aby utrzymać takie uprawnienia, należy wykonywać co najmniej 20 wyżej wymienionych zabiegów rocznie. Niespełnienie tego wymogu w ciągu dwóch kolejnych lat powoduje wygaśnięcie uprawnień. Przywrócenie uprawnień wymaga wykonania co najmniej 20 zabiegów w ciągu roku pod kontrolą uprawnionego do wykonywania takich zabiegów specjalisty (ze statusem samodzielnego operatora). Przekroczenie liczby 100 samodzielne wykonanych implantacji stent-graftów powoduje przyznanie wyżej wymienionych uprawnień na stałe. Do samodzielnego wykonywania angioplastyki tętnic zewnątrzczaszkowych (w tym szyjnych z użyciem neuroprotekcji) uprawnione są osoby, które uczestniczyły w wykonaniu co najmniej 50 zabiegów pod nadzorem osoby w pełni wyszkolonej, w tym 40 wykonanych samodzielnie w asyście lekarza ze statusem samodzielnego operatora. Aby utrzymać uprawnienia do samodzielnego wykonywania zabiegów, należy wykonywać samodzielnie co najmniej 40 zabiegów tego rodzaju rocznie. Przekroczenie liczby 150 samodzielnie wykonanych zabiegów angioplastyki i implantacji stentów do tętnic szyjnych powoduje przyznanie uprawnień na stałe w zakresie angioplastyki tętnic szyjnych. Niespełnienie tego wymogu w ciągu dwóch lat skutkuje samoistnym wygaśnięciem wyżej wymienionego statusu. Przywrócenie statusu wymaga wykonania 40 zabiegów interwencyjnych pod kontrolą uprawnionego operatora w okresie nie dłuższym niż rok kalendarzowy. Do samodzielnego wykonywania angioplastyki tętnic kończyn dolnych uprawnione są osoby, które uczestniczyły w wykonaniu co najmniej 100 zabiegów pod nadzorem uprawnionego operatora (z czego 50 wykonały samodzielnie w asyście uprawnionego operatora). Aby utrzymać uprawnienia do samodzielnego wykonywania zabiegów, należy wykonywać samodzielnie co najmniej 50 zabiegów tego rodzaju rocznie. Niespełnienie tego wymogu w ciągu roku skutkuje samoistnym wygaśnięciem wyżej wymienionego statusu. Przywrócenie statusu wymaga wykonania 50 zabiegów interwencyjnych pod kontrolą uprawnionego operatora w okresie nie dłuższym niż rok kalendarzowy. Przekroczenie liczby 300 samodzielnie wykonanych zabiegów angioplastyki i implantacji stentów do tętnic kończyn dolnych powoduje przyznanie uprawnień na stałe w wyżej wymienionym zakresie. 3. Szczegółowe standardy postępowania w zabiegach wewnątrznaczyniowego udrażniania tętnic obwodowych A. Standardy leczenia wewnątrznaczyniowego miażdżycy tętnic kończyn dolnych (biodrowych, udowych, podkolanowych i tętnic goleni) Wskazania kliniczne: objawy chromania przestankowego o dystansie poniżej 200 m (lub dłuższym, gdy ten dystans w istotnym stopniu wpływa na komfort życia);
5 Chirurgia Polska 2009, 11, 1 Polskie zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty 2009 bóle stałe kończyny owrzodzenie lub martwica tkanek (palców, stopy). Wskazania morfologiczne: W 2007 roku opublikowano drugą wersję dokumentu TransAtlantic Inter-Society Consensus (TASC II), opracowanego przez przedstawicieli 16 towarzystw naukowych skupiających specjalistów zajmujących się leczeniem schorzeń naczyniowych. Przedstawione tam rekomendacje zostały oparte na dostępnych wówczas publikacjach i doświadczeniu własnym autorów dokumentu. Zgodnie z wytycznymi TASC II, leczenie wewnątrznaczyniowe jest metodą z wyboru w typie A zmian według klasyfikacji TASC, a w typach B i C może być podjęta próba leczenia wewnątrznaczyniowego. Jednoznacznym przeciwwskazaniem pozostają jednie zmiany typu D. 3.A.1. Odcinek aortalno-udowy Zmiany typu A według TASC w tętnicach odcinka aortalno-udowego podlegają leczeniu wewnątrznaczyniowemu. Typ A jednostronne lub obustronne zwężenie tętnicy biodrowej wspólnej; jednostronne lub obustronne pojedyncze krótkie zwężenia poniżej 3 cm tętnicy biodrowej zewnętrznej. Zmiany typów B i C według TASC w tętnicach odcinka aortalno-udowego mogą być leczone wewnątrznaczyniowo. Typ B krótkie 3 cm zwężenie aorty w odcinku podnerkowym; jednostronna niedrożność tętnicy biodrowej wspólnej; pojedyncze lub mnogie zwężenia obejmujące w sumie 3 10 cm długości tętnicy biodrowej zewnętrznej, a nieobejmujące tętnicy udowej wspólnej; jednostronna niedrożność tętnicy biodrowej zewnętrznej nieobejmująca odejścia tętnicy biodrowej wewnętrznej i tętnicy udowej wspólnej. Typ C obustronne zwężenie 3 10 cm tętnicy biodrowej zewnętrznej nieobejmujące tętnicy udowej wspólnej; obustronna okluzja tętnicy biodrowej wspólnej; jednostronne zwężenie tętnicy biodrowej zewnętrznej przechodzące na tętnicę udową wspólną; jednostronna niedrożność tętnicy biodrowej zewnętrznej obejmująca początek tętnicy biodrowej wewnętrznej i/lub tętnicy udowej wspólnej; mocno uwapniona jednostronna niedrożność tętnicy biodrowej zewnętrznej z zajęciem początkowego odcinka tętnicy biodrowej wewnętrznej lub bez zajęcia i/lub tętnicy udowej wspólnej. Zmiany typu D według TASC w tętnicach odcinka aortalno-udowego powinny być leczone chirurgicznie. Typ D podnerkowa niedrożność aortalno-biodrowa; rozlane zmiany miażdżycowe zajmujące aortę i obie tętnice biodrowe, wymagające leczenia; rozsiane liczne zwężenia zajmujące jednostronnie tętnicę biodrową wspólną, tętnicę biodrową zewnętrzną i tętnicę udową; jednostronna niedrożność zarówno tętnicy biodrowej wspólnej, jak i tętnicy biodrowej zewnętrznej; obustronna niedrożność tętnic biodrowych zewnętrznych; zwężenia tętnic biodrowych u pacjentów z podnerkowym tętniakiem aorty brzusznej, wymagające leczenia i niekwalifikujące się do implantacji stent-graftu lub inne zmiany wymagające zabiegu chirurgicznego na aorcie lub tętnicach biodrowych. 3.A.2. Odcinek udowo-podkolanowy Podobnie jak w przypadku zmian w odcinku aortalno-udowym, zgodnie z wytycznymi TASC leczenie wewnątrznaczyniowe jest metodą z wyboru w typie A zmian według klasyfikacji TASC, a w typach B i C może być podjęta próba leczenia wewnątrznaczyniowego tylko przez operatora o dużym doświadczeniu w zakresie tych zabiegów, natomiast w typie D leczeniem z wyboru jest rekonstrukcja chirurgiczna. Typ A pojedyncze zwężenie do 10 cm długości; pojedyncza niedrożność do 5 cm długości. Typ B liczne zmiany (zwężenia i niedrożności), każda o długości do 5 cm; pojedyncze zwężenie lub niedrożność długości do 15 cm, nieobejmująca tętnicy podkolanowej poniżej stawu kolanowego; pojedyncze lub mnogie zmiany przy niedrożności tętnic piszczelowych, uniemożliwiającej napływ do pomostu dystalnego; mocno uwapniona niedrożność o długości do 5 cm; pojedyncze zwężenie podkolanowe. Typ C liczne zwężenia lub niedrożności o łącznej długości powyżej 15 cm z silnymi zwapnieniami lub bez silnych zwapnień; nawracające zwężenia lub niedrożności wymagające leczenia po 2 interwencjach wewnątrznaczyniowych. Typ D przewlekła całkowita niedrożność tętnicy udowej wspólnej lub tętnicy udowej powierzchownej (> 20 cm, obejmująca tętnicę podkolanową); przewlekła całkowita niedrożność tętnicy podkolanowej i proksymalnych rozgałęzień. 3.A.3. Tętnice goleni (odcinek poniżej stawu kolanowego) Leczenie wewnątrznaczyniowe zwężeń i odcinkowych niedrożności tętnic goleni (dystalny odcinek tętnicy podkolanowej, pień piszczelowo-strzałkowy, tętnica piszczelowa przednia, tętnica piszczelowa tylna, tętnica strzałkowa) jest zalecane jako metoda z wyboru we wszystkich przypadkach realnego zagrożenia amputacją kończyny dolnej lub jej części, zatem w przypadkach krytycznego 5
6 Endovascular treatment of peripheral artery and aortic diseases polish guidelines 2009 Polish Surgery 2009, 11, 1 6 niedokrwienia. Dotyczy to zwłaszcza chorych z angiopatią cukrzycową, lecz również chorych ze zmianami miażdżycowymi i o typie zapalnym. Warunkiem podjęcia zabiegu jest możliwość zastosowania specjalistycznego sprzętu (mikroprowadniki, mikrocewniki balonowe) w ośrodku o dużym doświadczeniu. W przypadkach, gdy nie grozi amputacja kończyny lub jej części, można wykonać skuteczny zabieg wewnątrznaczyniowej angioplastyki u chorego z chromaniem przestankowym jedynie wtedy, gdy stwierdza się obecność prawidłowego krążenia obwodowego (tzw. outflow). Przy braku dostatecznego krążenia obwodowego zabiegi wewnątrznaczyniowe są nieskuteczne. 3.A.4. Wskazania do implantacji stentów w zabiegach udrażniania tętnic kończyn dolnych: nawrót zwężenia po wykonanej wcześniej angioplastyce balonowej (PTA, percutaneous transluminal angioplasty); elastic recoil nawrót zwężenia tuż po opróżnieniu balonu do angioplastyki; przewlekła niedrożność tętnicy, zwłaszcza o długości powyżej 6 cm; rozwarstwienie ścian tętnicy lub odwarstwienie blaszek miażdżycowych po PTA głównie zmiany istotne hemodynamicznie; gradient ciśnienia podczas przejścia przez zwężenie powyżej mm Hg; do tętnicy udowej powierzchownej oraz biodrowej zewnętrznej zaleca się implantację stentów samorozprężalnych; do tętnicy biodrowej wspólnej, zwłaszcza gdy zwężenie obejmuje podział aorty brzusznej, zaleca się stosowanie stentów zamontowanych na cewniku balonowym; to tętnic goleni zaleca się stosowanie stentów powlekanych antymitotykami (drug eluting) głównie zamontowanych na cewniku balonowym; szczególnym przypadkiem jest tętnica podkolanowa, gdzie zalecane są angioplastyka, krioplastyka, aterektomia jako metody leczenia z wyboru dla tej lokalizacji niedrożności, natomiast implantacja stentów ze względu na zakres ruchomości jest ostatecznością. w przypadku hemodynamicznie istotnego rozwarstwienia ściany tętnicy. 3.A.5. Przygotowanie do angioplastyki/ /stentowania tętnic kończyn dolnych: elektrolity, kreatynina, glukoza, grupa krwi; EKG; USG metodą Dopplera układu tętniczego kończyn dolnych; angiografia tętnic kończyn dolnych lub angio-tk (angio- -tomografia komputerowa) albo angio-mr (angio-rezonans magnetyczny); konsultacja internistyczna lub kardiologiczna w wypadku współwystępujących chorób; nasycenie chorego lekami przeciwpłytkowymi przynajmniej na 2 dni przed planowanym zabiegiem (kwas acetylosalicylowy) w dawce mg/dobę oraz tiklopidyna w dawce 500 mg/dobę lub klopidrogrel 75 mg/dobę). 3.A.6. Wykonanie angioplastyki/stentowania tętnic kończyn dolnych: zabieg może być wykonywany wyłącznie w ośrodku o strukturze przedstawionej w punkcie 1 niniejszych zaleceń; konieczna jest możliwość stałego monitorowania akcji serca, ciśnienia tętniczego, saturacji krwi podczas zabiegu; zabiegi można wykonywać po uzyskaniu dostępu do układu tętniczego przez nakłucie tętnic: udowej wspólnej, pachowej, ramiennej, a także w rzadkich przypadkach przez promieniową, podkolanową, piszczelową tylną czy grzbietową stopy; po uzyskaniu dostępu do stosownej tętnicy należy podać i.v. lub i.a. heparynę w dawce j.m.; wstępna angiografia; angioplastyka i ewentualnie implantacja stentu; kontrolna angiografia; hemostaza, opatrunek uciskowy; ponieważ duża część rekanalizacji w odcinku udowopodkolanowym wykonywanych jest techniką subintymalnej angioplastyki, w przypadkach kiedy istnieje duży problem z powrotem do prawdziwego światła tętnicy, pracownia powinna dysponować urządzeniami (Outback, Pionier itp.) pozwalającymi na powrót do właściwego światła tętnicy, personel zaś powinien być przeszkolony w zastosowaniu tych urządzeń. 3.A.7. Postępowanie po zabiegach angioplastyki/ /stentowania tętnic kończyn dolnych: 24-godzinna obserwacja na oddziale chirurgii naczyniowej lub angiologii; po zabiegu podana dożylnie w pompie infuzyjnej przez 24 godziny heparyna w dawce j.m./dobę pod kontrolą APTT; leki przeciwpłytkowe: kwas acetylosalicylowy ( mg/dzień) + tiklopidyna (500 mg/dzień) lub klopidrogrel (75 mg/dzień), minimalny czas terapii dwulekowej to co najmniej 4 6 tygodni, w przypadku zastosowania stentów lekowych co najmniej 12 miesięcy; dalsze leczenie pod nadzorem poradni chorób naczyń, ocena tętna w typowych miejscach na leczonej kończynie, badanie API; okresowe badania USG Doppler wykonywane zaraz po zabiegu oraz 1, 3, 6, 12 miesięcy po zabiegu, a dalej raz do roku; to badanie powinno być połączone z wizytą w Poradni Chorób Naczyń. B. Standardy leczenia wewnątrznaczyniowego łuku aorty (pnia ramienno-głowowego i tętnic podobojczykowych) 3.B.1. Wskazania do leczenia wewnątrznaczyniowego: zwężenia objawowe powyżej 50% (zespół podkradania, objawy niedokrwienia kończyny górnej);
7 Chirurgia Polska 2009, 11, 1 Polskie zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty 2009 odcinkowa niedrożność (zespół podkradania, objawy niedokrwienia kończyny górnej). 3.B.2. Przeciwwskazania do leczenia endowaskularnego: silnie uwapnione koncentryczne zwężenie lub uwapniona okluzja; brak proksymalnego kikuta udrażnianej tętnicy przy jednocześnie wąskiej w odcinku obwodowym i wąskiej tętnicy pachowej. 3.B.3. Wskazania do implantacji stentu: nawrót zwężenia po wcześniej wykonanej angioplastyce balonowej; elastic recoil; przewlekła niedrożność tętnicy; rozwarstwienie po PTA istotne hemodynamicznie; gradient ciśnienia podczas przejścia przez zwężenie powyżej mm Hg; w zmianach ostialnych zaleca się implantację stentów zamontowanych na cewniku balonowym. 3.B.4. Przygotowanie do angioplastyki/ /stentowania tętnic łuku aorty: elektrolity, kreatynina, glukoza, grupa krwi; EKG; USG Doppler układu tętniczego; angiografia/łukografia lub angio-tk albo angio-nmr; konsultacja internistyczna lub kardiologiczna w wypadku współwystępujących chorób; nasycenie chorego lekami przeciwpłytkowymi przynajmniej na 2 dni przed planowanym zabiegiem (kwas acetylosalicylowy w dawce mg/dobę oraz tiklopidyna w dawce 500 mg na dobę lub klopidrogrel 75 mg/dobę). 3.B.5. Wykonanie angioplastyki/stentowania tętnic łuku aorty: zabieg może być wykonywany wyłącznie w ośrodku, w którego strukturze znajduje się oddział chirurgii naczyń; sala operacyjna wyposażona w ramię C lub pracownia naczyniowa ze stacjonarnym angiografem i spełniająca warunki jałowości sali operacyjnej; możliwość stałego monitorowania akcji serca, ciśnienia tętniczego, saturacji krwi podczas zabiegu; uzyskanie dostępu do układu tętniczego przez nakłucie tętnic: udowej wspólnej, pachowej, ramiennej; podanie i.v. lub i.a. heparyny w dawce j.m.; wstępna angiografia; angioplastyka i ewentualnie implantacja stentu; kontrolna angiografia; hemostaza, opatrunek uciskowy. 3.B.6. Postępowanie po zabiegu angioplastyki/ stentowania tętnic łuku aorty: 24-godzinna obserwacja na oddziale chirurgii naczyniowej lub angiologii; po zabiegu podana dożylnie w pompie infuzyjnej przez 24 godziny heparyna w dawce j.m./dobę pod kontrolą APTT; standardowa farmakoterapia: kwas acetylosalicylowy ( mg/dzień) + tiklopidyna (500 mg/dzień) lub klopidrogrel (75 mg/dzień); dalsze leczenie pod nadzorem Poradni Chorób Naczyń typowa ocena tętna połączona z okresowym badaniem USG Doppler wykonywanym zaraz po zabiegu oraz 1, 3, 6, 12 miesięcy po zabiegu, a dalej 2 razy do roku. C. Standardy leczenia wewnątrznaczyniowego tętnic trzewnych (pnia trzewnego i tętnicy krezkowej górnej) 3.C.1. Wskazania do wewnątrznaczyniowego leczenia zwężeń tętnic trzewnych: zwężenie objawowe powyżej 50%, angina brzuszna spowodowana upośledzeniem ukrwienia narządów jamy brzusznej i spadkiem masy ciała chorego. 3.C.2. Przeciwwskazania do leczenia wewnątrznaczyniowego: silnie uwapnione koncentryczne zwężenie; całkowita niedrożność początkowego odcinka tętnicy; bardzo wąskie lub niedrożne tętnice zlokalizowane obwodowo w stosunku do zasadniczej niedrożności. 3.C.3. Wskazania do implantacji stentu do tętnic trzewnych: nawrót zwężenia po wcześniej wykonanej angioplastyce balonowej; elastic recoil; przewlekła niedrożność tętnicy; rozwarstwienie po PTA istotne hemodynamicznie gradient ciśnienia podczas przejścia przez zwężenie powyżej mm Hg; zwężenie ostialne zaleca się implantację stentów stalowych zamontowanych na cewniku balonowym (direct stenting). 3.C.4. Przygotowanie do angioplastyki/stentowania tętnic trzewnych: elektrolity, kreatynina, glukoza, grupa krwi; EKG; USG Doppler tętnic trzewnych; angiografia w dwóch projekcjach a-p (anterior-posterior) i boczna i/lub angio-tk albo angio-nmr; konsultacja internistyczna lub kardiologiczna w wypadku współwystępujących chorób; nasycenie chorego lekami przeciwpłytkowymi przynajmniej na 2 dni przed planowanym zabiegiem (kwas acetylosalicylowy w dawce mg/dobę oraz tiklopidyna w dawce 500 mg na dobę lub klopidrogrel 75 mg/dobę). 3.C.5. Wykonanie zabiegu angioplastyki/ /stentowania tętnic trzewnych zabieg może być wykonywany wyłącznie w ośrodku, w którego strukturze znajduje się oddział chirurgii naczyń; sala operacyjna wyposażona w ramię C lub pracownia naczyniowa ze stacjonarnym angiografem i spełniająca warunki jałowości sali operacyjnej; 7
8 Endovascular treatment of peripheral artery and aortic diseases polish guidelines 2009 Polish Surgery 2009, 11, 1 8 stałe monitorowanie akcji serca, ciśnienia tętniczego, saturacji krwi podczas zabiegu; uzyskanie dostępu do układu tętniczego przez nakłucie tętnic: udowej wspólnej, pachowej, ramiennej; podanie i.v. lub i.a. heparyny w dawce j.m.; wstępna angiografia w dwóch projekcjach a-p i boczna; angioplastyka i ewentualnie implantacja stentu; kontrolna angiografia; hemostaza, opatrunek uciskowy. 3.C.6. Postępowanie po zabiegu angioplastyki/ /stentowania tętnic trzewnych: 24-godzinna obserwacja na oddziale chirurgii naczyniowej lub angiologii; po zabiegu podana dożylnie w pompie infuzyjnej przez 24 godziny heparyna w dawce j.m./dobę pod kontrolą APTT; standardowa farmakoterapia: kwas acetylosalicylowy ( mg/dzień) + tiklopidyna (500 mg/dzień) lub klopidrogrel (75 mg/dzień); dalsze leczenie pod nadzorem Poradni Chorób Naczyń, połączone z okresowym badaniem USG Doppler wykonywanym zaraz po zabiegu oraz 1, 3, 6, 12 miesięcy po zabiegu, a dalej 2 razy do roku. D. Standardy leczenia wewnątrznaczyniowego zwężeń tętnic nerkowych 3.D.1. Wskazania do wewnątrznaczyniowego leczenia zwężeń tętnic nerkowych: jednostronne lub obustronne zwężenie tętnic nerkowych z nadciśnieniem tętniczym, zwłaszcza niepoddające się leczeniu farmakologicznemu z licznymi dodatkowymi czynnikami ryzyka; jednostronne lub obustronne zwężenie tętnic nerkowych powyżej 70% z upośledzeniem funkcji nerek; jednostronne lub obustronne zwężenie tętnic nerkowych powyżej 70% z nawracającym obrzękiem płuc; jednostronne lub obustronne zwężenie tętnic nerkowych powyżej 70% z niestabilną chorobą wieńcową i nawracającymi ciśnieniem tętniczym; ostra lub podostra niewydolność nerek wywołana niedrożnością lub ciasnym zwężeniem jednej lub obu tętnic nerkowych; zwężenie powyżej 70% tętnicy nerkowej u chorego z jedną funkcjonującą nerką; zwężenie ostialne ma najczęściej etiologię miażdżycową, natomiast zlokalizowane w przebiegu tętnicy częściej jest związane z dysplazją włóknisto-mięśniową. 3.D.2. Przeciwwskazania do wewnątrznaczyniowego leczenia zwężeń tętnic nerkowych: zwężenie u chorego przewlekle dializowanego; prognozowany krótki okres przeżycia niezwiązany ze schorzeniami układu krążenia. 3.D.3. Wskazania do implantacji stentu do tętnic nerkowych: zwężenie ostialne; nawrót zwężenia po wcześniej wykonanej angioplastyce balonowej; elastic recoil; rozwarstwienie po PTA istotne hemodynamicznie; gradient ciśnienia podczas przejścia przez zwężenie powyżej mm Hg; do tętnicy nerkowej zaleca się implantację stentów stalowych zamontowanych na cewniku balonowym. 3.D.4. Przygotowanie do zabiegu angioplastyki/ /stentowania tętnic nerkowych: elektrolity, kreatynina, glukoza, grupa krwi; EKG; USG Doppler układu tętniczego nerek; aortonefrografia lub angio-tk jamy brzusznej; konsultacja nefrologiczna; nasycenie chorego lekami przeciwpłytkowymi przynajmniej na 2 dni przed planowanym zabiegiem (kwas acetylosalicylowy w dawce mg/dobę oraz tiklopidyna w dawce 500 mg/dobę lub klopidrogrel 75 mg/dobę). 3.D.5. Wykonanie zabiegu angioplastyki/ /stentowania tętnic nerkowych: zabieg może być wykonywany wyłącznie w ośrodku, w którego strukturze znajduje się oddział chirurgii naczyń; sala operacyjna wyposażona w ramię C lub pracownia naczyniowa ze stacjonarnym angiografem i spełniająca warunki jałowości sali operacyjnej; stałe monitorowanie akcji serca, ciśnienia tętniczego, saturacji krwi podczas zabiegu; uzyskanie dostępu do układu tętniczego przez nakłucie tętnic: udowej wspólnej, pachowej, ramiennej; podanie i.v. lub i.a. heparyny w dawce j.m.; wstępna angiografia, w celu lepszego wyeksponowania odejścia tętnic nerkowych od aorty poleca się projekcje skośne; angioplastyka i rutynowa implantacja stentu w zwężeniach ostialnych; kontrolna angiografia; hemostaza, opatrunek uciskowy. 3.D.6. Postępowanie po zabiegu angioplastyki/ /stentowania tętnic nerkowych: 24-godzinna obserwacja na oddziale chirurgii naczyniowej lub angiologii; po zabiegu podana dożylnie w pompie infuzyjnej przez 24 godziny heparyna w dawce j.m./dobę pod kontrolą APTT; standardowa farmakoterapia: kwas acetylosalicylowy ( mg/dzień) + tiklopidyna (500 mg/dzień) lub klopidrogrel (75 mg/dzień); kontrola stężenia kreatyniny w krwi, pomiary ciśnienia tętniczego;
9 Chirurgia Polska 2009, 11, 1 Polskie zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty 2009 dalsze leczenie pod nadzorem poradni chorób naczyń i poradni nefrologicznej, połączone z okresowym badaniem USG Doppler. 4. Szczegółowe standardy postępowania w zabiegach wewnątrznaczyniowego stentowania tętnic szyjnych Zabiegi wewnątrznaczyniowego stentowania tętnic szyjnych w odcinkach przedczaszkowych zostały wyodrębnione z zabiegów dotyczących tętnic obwodowych, gdyż znacznie różnią się od pozostałych. Różnice nie dotyczą tylko techniki wykonania zabiegów, lecz przede wszystkim procesu kwalifikacji chorych. Technika wykonania zabiegów różni się przede wszystkim potrzebą stosowania neuroprotekcji, czyli systemów przeciwzatorowych (filtry, cewniki okluzyjne), oraz sprzętu specjalnie do tego celu stworzonego. O ocenie klinicznej decyduje przede wszystkim występowanie bądź niewystępowanie objawów niedokrwienia mózgu. Wiążąca ocena objawów niedokrwienia mózgu powinna być dokonana przez specjalistę neurologa. Ponadto, istotnym elementem kwalifikacji chorego do zabiegu jest ocena krążenia obocznego, czyli dokładna diagnostyka drożności wszystkich tętnic domózgowych oraz ocena funkcjonowania koła tętniczego mózgu (badania: TCD [transcranial Doppler] przezczaszkowe badanie USG, angio-tk, angio-mr oraz perfuzja mózgu). W procesie kwalifikacji do zabiegu należy ocenić morfologię blaszki miażdżycowej. Z powyższych przyczyn stentowanie przedczaszkowych tętnic szyjnych może być wykonywane wyłącznie w ośrodku o dużym doświadczeniu w wykonywaniu zabiegów wewnątrzczaszowych, posiadającym w swojej strukturze: oddział chirurgii naczyń, neurologii z pododdziałem udarowym, OIOM oraz zakład radiologii z możliwością pełnej diagnostyki w zakresie neuroobrazowania (TK, MR) Wskazania do leczenia zabiegowego zwężenia tętnicy szyjnej: zwężenie objawowe powyżej 50%, zwłaszcza u chorych z potwierdzonym: pojedynczym epizodem lub mnogimi epizodami TIA lub amaurosis fugas w ciągu ostatnich 6 miesięcy, udarem mózgu w ciągu ostatnich 6 miesięcy; bezobjawowe zwężenie powyżej 70%; jednostronne lub obustronne bezobjawowe zwężenie powyżej 50% u chorych przed CABG lub inną dużą operacją (AAA; zespołu Leriche a) jest wskazaniem do jednostronnego udrożnienia tętnicy szyjnej Wskazania do wewnątrznaczyniowego leczenia zwężenia tętnicy szyjnej: chorzy z grupy wysokiego ryzyka chirurgicznego; nawrót zwężenia po wcześniej wykonanej endarterektomii; zwężenie po radioterapii; wcześniejsze operacje okolicy szyi, mogące utrudniać chirurgiczny dostęp do tętnicy szyjnej; wysoko zlokalizowane zwężenie w obrębie tętnicy szyjnej wewnętrznej; nisko zlokalizowane zwężenie tętnicy szyjnej wspólnej (poniżej obojczyka); chory z tak zwaną krótką szyją; zwężenie tandemowe; porażenie przeciwległego nerwu krtaniowego. Grupa chorych wysokiego ryzyka chirurgicznego: niewydolność krążenia III/IV stopnia według NYHA choroba wieńcowa III/IV stopnia według CCS zawał serca powyżej 24 h i poniżej 30 dni zaawansowane przewlekłe choroby płuc nadciśnienie tętnicze niewydolność nerek chory w wieku powyżej 80 lat okluzja lub istotne zwężenie kontralateralnej tętnicy szyjnej wewnętrznej niewydolność koła tętniczego mózgu (koła Willisa) Przeciwwskazania do stentowania zwężeń tętnic szyjnych: zakrzep z owrzodziałą blaszką miażdżycową (blaszka niestabilna); rozległe zwężenie obejmujące tętnicę szyjną wspólną od łuku aorty aż po jej podział; silnie uwapnione koncentryczne zwężenie; trudny dostęp naczyniowy (kręty przebieg tętnicy szyjnej wspólnej, zagięcia kątowe w łuku aorty); przebyty udar mózgu (do 6 tygodni przed zabiegiem); zakrzepica tętnicza Przygotowanie do zabiegu stentowania tętnic szyjnych: elektrolity, kreatynina, glukoza, grupa krwi; EKG; badanie USG metodą Dopplera ocena stopnia zwężenia i morfologii blaszki miażdżycowej; arteriografia łuku aorty i angiografia wybiórcza tętnic szyjnych wspólnych (z oceną tętnic wewnątrzmózgowych); angio-tk i angio-nmr (w razie wątpliwości diagnostycznych); TK lub NMR głowy w wypadku przebytego udaru mózgu; TCD z oceną przepływów w tętnicach w odcinku wewnątrzczaszkowym; konsultacja neurologiczna; konsultacja internistyczna lub kardiologiczna w wypadku współwystępujących chorób dodatkowych; nasycenie chorego lekami przeciwpłytkowymi przynajmniej na 3 dni przed planowanym zabiegiem (kwas acetylosalicylowy w dawce mg/dobę oraz tiklopidyna w dawce 500 mg/dobę lub klopidrogrel 75 mg/dobę) Wykonanie zabiegu stentowania tętnic szyjnych z neuroprotekcją Stentem z wyboru do zabiegu poszerzenia zwężonej tętnicy szyjnej wewnętrznej jest obecnie stent sa- 9
10 Endovascular treatment of peripheral artery and aortic diseases polish guidelines 2009 Polish Surgery 2009, 11, 1 10 morozprężalny. Ze względu na fakt, że zwężenia miażdżycowe tętnic szyjnych lokalizują się z reguły w opuszce tętnicy szyjnej wewnętrznej i obejmują podział tętnicy szyjnej, stenty implantowane są przez podział tętnicy szyjnej tak, aby dystalny koniec stentu znalazł się w tętnicy szyjnej wewnętrznej powyżej zwężenia, a koniec proksymalny w tętnicy szyjnej wspólnej poniżej podziału szyjnego. Ocenia się, że taki sposób implantacji daje najlepsze wyniki w obserwacji odległej. Nie oznacza to jednak, że w wybranych przypadkach (zwłaszcza zwężeń pooperacyjnych) nie można wszczepić stentu jedynie do tętnicy szyjnej wewnętrznej. Obecnie nie wykonuje się zabiegów poszerzania zwężeń tętnic szyjnych jedynie balonem do angioplastyki wyjątkiem są zwężenia o etiologii innej niż miażdżycowa (dysplazja włóknisto-mięśniowa) u chorych poniżej 40. roku życia. Doświadczenia ostatnich lat dowiodły, że stosowanie neuroprotekcji istotnie zmniejszyło liczbę powikłań zatorowych zabiegów stentowania tętnic szyjnych. Obecnie zaleca się stosowanie neuroprotekcji do wszystkich zabiegów stentowania zwężeń pierwotnych (miażdżycowych) i zwężeń pooperacyjnych. Wybór systemu neuroprotekcyjnego należy do operatora po zaznajomieniu się ze specyfiką krążenia mózgowego i morfologią blaszki miażdżycowej chorego. zabieg może być wykonywany wyłącznie w Ośrodkach (Centrach) Leczenia Chorób Naczyń, o strukturze przedstawionej w punkcie 1 niniejszych zaleceń; konieczne jest stałe monitorowanie akcji serca, ciśnienia tętniczego, saturacji krwi podczas zabiegu; uzyskanie dostępu do układu tętniczego przez nakłucie tętnic: udowej wspólnej, pachowej, ramiennej; podanie i.v. lub i.a. heparyny w dawce j.m.; wstępna angiografia; w celu lepszego wyeksponowania tętnicy szyjnej wewnętrznej zaleca się projekcję boczną lub skośne; konieczne jest wykonanie angiografii tętnic wewnątrzczaszkowych przed zabiegiem i po zabiegu; wprowadzenie urządzenia do neuroprotekcji; podanie i.v. atropiny w dawce 0,5 1,0 mg; w wypadku zwężenia powyżej 90% wskazana jest predylatacja cewnikiem balonowym o średnicy 3 4 mm; implantacja stentu i postdylatacja cewnikiem balonowym o średnicy 5 6 mm; kontrolna angiografia; hemostaza, opatrunek uciskowy Postępowanie po zabiegu stentowania tętnic szyjnych: 24-godzinna obserwacja na oddziale chirurgii naczyniowej lub angiologii; badanie neurologiczne po zabiegu i monitorowanie ciśnienia tętniczego; leki przeciwkrzepliwe heparyna w dawce j.m./ /dobę pod kontrolą APTT; leki przeciwpłytkowe: kwas acetylosalicylowy ( mg/dzień) + tiklopidyna (500 mg/dzień) lub klopidrogrel (75 mg/dzień), dwulekowa terapia przeciwpłytkowa zalecana jest przez minimum 3 miesiące, natomiast stosowanie kwasu acetylosalicylowego przez resztę życia; okresowe badania USG metodą Dopplera ocena położenia, średnicy i drożności stentu (po zabiegu, następnie 1, 3, 6 i 12 miesięcy po zabiegu, a dalej raz do roku) + dalsze leczenie w Poradni Chorób Naczyń i Poradni Neurologicznej. 5. Szczegółowe standardy wewnątrznaczyniowej implantacji stent-graftów aortalnych A. Standardy wewnątrznaczyniowej implantacji stent-graftu aortalno-biodrowego do tętniaka aorty brzusznej Do zabiegu implantacji stent-graftu aortalno-biodrowego do tętniaka aorty brzusznej chorych kwalifikuje chirurg naczyniowy, angiolog oraz radiolog zabiegowy. Przed planowanym zabiegiem konieczna jest konsultacja anestezjologa, a także kardiologa i/lub internisty. Zabieg powinien być wykonywany przez zespół lekarzy złożony z chirurga naczyniowego oraz radiologa zabiegowego, ewentualnie angiologia. Konieczny jest nadzór anestezjologiczny nad chorym. Zabieg może być przeprowadzony w znieczuleniu ogólnym, zewnątrzoponowym lub miejscowym z sedacją. Lekarz wykonujący zabiegi musi posiadać udokumentowaną umiejętność implantacji stent-graftów piersiowych. Samodzielny operator powinien wcześniej wykonać 25 implantacji stent-graftu do aorty brzusznej pod kierunkiem doświadczonego w tych zabiegach specjalisty. W zespole operującym muszą znajdować się specjaliści z zakresu chirurgii naczyniowej, powinni do niego być włączeni również radiolodzy zabiegowi i/lub angiolodzy. 5.A.1. Wskazania do implantacji stent-graftu aortalno- -biodrowego: tętniak aorty brzusznej o średnicy powyżej 5 cm, u kobiet powyżej 4,5 cm; objawowy tętniak aorty brzusznej; szybki wzrost tętniaka powyżej 10 mm/rok; chory wysokiego ryzyka (ASA III, IV); spodziewany okres przeżycia poniżej 10 lat; dyskwalifikacja z leczenia operacyjnego za pomocą wszczepienia protezy naczyniowej; stan po licznych laparotomiach, obecność definitywnej kolostomii; spełnienie kryteriów anatomicznych do implantacji poszczególnych stent-graftów. 5.A.2. Przygotowanie do zabiegu implantacji stent- -graftu: elektrolity, bilirubina, kreatynina, glukoza, grupa krwi; angio-tk brzucha; aortografia z cewnikiem kalibrowanym ocena morfologii tętniaka, precyzyjne pomiary poszczególnych składowych tętniaka (długość i średnica szyi, maksymalny wymiar poprzeczny i długość tętniaka);
11 Chirurgia Polska 2009, 11, 1 Polskie zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty 2009 USG Doppler tętnic szyjnych w odcinku pozaczaszkowym; EKG, UKG ocena frakcji wyrzutowej lewej komory serca; konsultacja anestezjologiczna i kardiologiczna (internistyczna). 5.A.3. Wykonanie zabiegu implantacji stent-graftu: zabieg może być wykonywany wyłącznie w ośrodku, w którego strukturze znajduje się oddział chirurgii naczyń; zabieg implantacji stent-graftu jest wykonywany na sali operacyjnej wyposażonej w ramię C lub w pracowni naczyniowej posiadającej stacjonarny angiograf i spełniającej warunki jałowości sali operacyjnej; jeśli zabieg nie jest wykonywany na sali operacyjnej, konieczne jest zabezpieczenie na czas implantacji stosownej sali operacyjnej; znieczulenie miejscowe z sedacją, zewnątrzoponowe lub ogólne; monitorowanie podstawowych parametrów życiowych podczas zabiegu ciśnienie tętnicze, EKG, saturacja krwi; rodzaj stent-graftu jest uzależniony od warunków anatomicznych (długość szyi, jej kąt, przebieg tętnic biodrowych); warunkiem przeprowadzenia zabiegu jest drożność tętnic biodrowych i udowych umożliwiająca wprowadzenie stent-graftu do aorty, możliwe jest także wprowadzenie stent-graftu przez tak zwany rękaw techniczny wszyty do aorty brzusznej lub tętnicy biodrowej. 5.A.4. Postępowanie po zabiegu implantacji stent-graftu brzusznego: 24-godzinna obserwacja na OIOM-ie lub w sali pooperacyjnej oddziału chirurgii naczyniowej z monitorowaniem parametrów życiowych chorego; leki przeciwkrzepliwe heparyna w dawce j.m./ /dobę pod kontrolą APTT (heparyny drobnocząsteczkowe); leki przeciwpłytkowe kwas acetylosalicylowy ( mg/dzień) + tiklopidyna (500 mg/dzień) lub klopidrogrel (75 mg/dzień); dalsze leczenie pod nadzorem Poradni Chorób Naczyń; badanie USG metodą Dopplera ocena położenia i drożności stent-graftu oraz worka tętniaka po 3, 6, 12, 24 miesiącach; zdjęcie przeglądowe jamy brzusznej po 6, 12, 24 miesiącach (ocena położenia i konstrukcji stent-graftu); badanie TK jamy brzusznej (angio) w razie wątpliwości diagnostycznych po badaniach USG nie rzadziej niż raz w roku; arteriografia w przypadku planowanego dodatkowego zabiegu leczniczego. B. Standardy wewnątrznaczyniowej implantacji stent-graftu do aorty piersiowej zstępującej Do zabiegu implantacji stent-graftu do aorty piersiowej kwalifikuje chorych chirurg naczyniowy, anestezjolog oraz radiolog. Zabieg powinien być wykonywany przez zespół lekarzy złożony z chirurga naczyniowego oraz radiologa. Konieczny jest nadzór anestezjologiczny nad chorym. Zabieg może być przeprowadzony w znieczuleniu ogólnym, zewnątrzoponowym lub miejscowym z sedacją. Lekarz wykonujący zabiegi musi posiadać udokumentowaną umiejętność implantacji stent-graftów piersiowych. Samodzielny operator powinien wcześniej wykonać 20 implantacji stent-graftu do aorty piersiowej pod kierunkiem doświadczonego w tych zabiegach specjalisty. W zespole operującym muszą znajdować się specjaliści z zakresu chirurgii naczyniowej, powinni do niego być włączeni również radiolodzy zabiegowi ewentualnie angiolodzy. Po implantacji 100 stent-graftów uzyskuje się uprawnienia na stałe. 5.B.1. Wskazania do implantacji stent-graftu piersiowego: tętniak aorty piersiowej zstępującej o średnicy powyżej 5,5 cm; objawowy tętniak aorty piersiowej zstępującej; urazowy/rzekomy tętniak aorty piersiowej zstępującej; urazowe pęknięcie aorty piersiowej zstępującej; krwiak śródścienny aorty piersiowej zstępującej; rozwarstwienie aorty piersiowej: dysekcja typu B niestabilna progresja rozwarstwienia, poszerzenie aorty 5,5 cm, niepoddające się leczeniu farmakologicznemu nadciśnienie tętnicze, zespół upośledzonej perfuzji narządowej, dysekcja aorty piersiowej objawowa bólowa; owrzodzenie ściany aorty (wall ulcer); spełnienie kryteriów anatomicznych do implantacji poszczególnych typów stent-graftów. 5.B.2. Przygotowanie do implantacji stent-graftu piersiowego: elektrolity, bilirubina, kreatynina, glukoza, grupa krwi; angio-tk klatki piersiowej; w przypadkach wątpliwych dodatkowo aortografia z cewnikiem kalibrowanym, z dokładną oceną morfologii tętniaka; precyzyjne pomiary poszczególnych składowych tętniaka: długość i średnica szyi, proksymalny i dystalny maksymalny wymiar poprzeczny tętniaka oraz długość tętniaka; USG tętnic szyjnych i kręgowych odcinek pozaczaszkowy; EKG, UKG z oceną frakcji wyrzutowej lewej komory serca; ocena kardiologiczna i anestezjologiczna chorego. 5.B.3. Wykonanie zabiegu implantacji stent-graftu piersiowego: zabieg może być wykonywany wyłącznie w ośrodku, w którego strukturze znajduje się oddział chirurgii naczyń; 11
12 Endovascular treatment of peripheral artery and aortic diseases polish guidelines 2009 Polish Surgery 2009, 11, 1 zabieg implantacji stent-graftu jest wykonywany na sali operacyjnej wyposażonej w ramię C lub w pracowni naczyniowej posiadającej stacjonarny angiograf i spełniającej warunki jałowości sali operacyjnej jeśli zabieg nie jest wykonywany na sali operacyjnej, konieczne jest zabezpieczenie na czas implantacji stosownej sali operacyjnej; znieczulenie miejscowe z sedacją lub zewnątrzoponowe lub ogólne; monitowanie podstawowych parametrów życiowych podczas zabiegu ciśnienie tętnicze, EKG, saturacja krwi; warunkiem przeprowadzenia zabiegu jest drożność tętnic biodrowych i udowych umożliwiająca wprowadzenie stent-graftu do aorty, możliwe jest wprowadzenie stent-graftu przez tak zwany rękaw techniczny wszyty do aorty brzusznej lub tętnicy biodrowej; typ i rozmiary stent-graftu są uzależnione od warunków anatomicznych (długość szyi proksymalnej i dystalnej, kątowe zagięcia aorty, przebieg tętnic biodrowych). 5.B.4. Postępowanie po zabiegach implantacji stent-graftu piersiowego: 24-godzinna obserwacja na OIOM-ie lub w sali pooperacyjnej oddziału chirurgii naczyniowej z monitorowaniem chorego; leki przeciwkrzepliwe heparyna w dawce j.m./ /dobę pod kontrolą APTT; leki przeciwpłytkowe kwas acetylosalicylowy ( mg/dzień) + tiklopidyna (500 mg/dzień) lub klopidrogrel (75 mg/dzień); dalsze leczenie pod nadzorem Poradni Naczyniowej; ocena po 3, 6, 12, 24 miesiącach aorty w angio-tk klatki piersiowej; przeglądowe zdjęcie klatki piersiowej po 6, 12, 24 miesiącach; aortografia w razie wątpliwości diagnostycznych. 6. Tromboliza celowana Wskazania do trombolizy celowanej: zakrzepica tętnicza tętnic kończyn lub tętnic narządowych; zakrzepica żył głębokich kończyn dolnych, zwłaszcza w odcinkach proksymalnych; zakrzepica przetok dializacyjnych. Kluczowy jest czas od powstania zakrzepicy, winien on być krótszy niż 14 dni; szansa na powodzenie leczenia trombolitycznego jest tym większa, im wcześniej jest włączone. Przeciwwskazania do leczenia trombolitycznego: nieodwracalne zmiany niedokrwienne w kończynie/ /narządzie; aktywne krwawienie/krwotok; duży zabieg chirurgiczny; kraniotomia w ciągu 2 ostatnich miesięcy; guz mózgu; udar mózgu w ciągu ostatnich 6 miesięcy; demencja lub brak współpracy pacjenta; aktualnie choroba wrzodowa żołądka lub dwunastnicy. Leki trombolityczne: streptokinaza (najtańsza, nadal często stosowana w praktyce, białko nieenzymatyczne wiążące się z plazminogenem, bardzo silne właściwości antygenowe), T 1/2 około 20 minut; urokinaza (białko enzymatyczne z hodowli zarodkowych komórek nerkowych), T 1/2 około 15 minut; rt-pa (aktywuje plazminogen tylko w obecności spolimeryzowanej fibryny znajdującej się wewnątrz zakrzepu), T 1/2 około 6 minut. Technika zabiegu trombolizy: tromboliza za pomocą cewnika z bocznymi otworami i stałej podaży leku trombolitycznego cewnik 5F umieszczony tak, by przynajmniej jeden z bocznych otworów był umieszczony proksymalnie do czoła zakrzepu; do podania leku należy użyć wysokociśnieniowej pompy infuzyjnej. Dawki leków: streptokinaza j.m./h; urokinaza j.m./h; rt-pa 0,5 1,0 mg/h; r-pa 0,5 1,0 j.m./h; tromboliza techniką pulse spray, cewnik z bocznymi otworami należy przeprowadzić przez cały zakrzep. Dawki leków: urokinaza: j.m. w 9 ml j.m. w 1 ml; podaż 0,2 0,3 ml co 30 s; t-pa: 2 mg w 10 ml; podaż 0,2 ml (0,04 mg) co 30 s; r-pa: 2 j.m. w 10 ml; podaż 0,2 ml (0,04 j.m.) co 30 s. Konieczne przed przystąpieniem do zabiegu jest: uzyskanie dostępu do żyły centralnej; założenie cewnika do pęcherza moczowego; sonda umieszczona w żołądku. Powikłania: krwotok (krwawienie z przewodu pokarmowego, udar krwotoczny mózgu); krwiak przestrzeni zaotrzewnowej, krwiak miejscu nakłucia tętnicy; reakcje alergiczne; embolizacja obwodowa. Zgodnie z rozwojem technologii medycznych i wiedzy opartej na medycynie faktów niniejsze zalecenia będą modyfikowane. 12
Zalecenia. Zalecenia konsultowano z: 1. Informacje ogólne na temat zabiegów wewnątrznaczyniowych
 Zalecenia Chirurgia Polska 2006, 8, 1, 101 110 ISSN 1507 5524 Copyright 2006 by Via Medica Zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty Recommendations concerning endovascular
Zalecenia Chirurgia Polska 2006, 8, 1, 101 110 ISSN 1507 5524 Copyright 2006 by Via Medica Zalecenia wewnątrznaczyniowego leczenia chorób tętnic obwodowych i aorty Recommendations concerning endovascular
Polskie Zalecenia Wewnątrznaczyniowego Leczenia Chorób Tętnic Obwodowych i Aorty
 Polskie Zalecenia Wewnątrznaczyniowego Leczenia Chorób Tętnic Obwodowych i Aorty Komisja ds. Zaleceń: Polskiego Towarzystwa Chirurgii Naczyniowej, Polskiego Towarzystwa Angiologicznego, Polskiego Towarzystwa
Polskie Zalecenia Wewnątrznaczyniowego Leczenia Chorób Tętnic Obwodowych i Aorty Komisja ds. Zaleceń: Polskiego Towarzystwa Chirurgii Naczyniowej, Polskiego Towarzystwa Angiologicznego, Polskiego Towarzystwa
Elżbieta Sosnowska Instytut Hematologii i Transfuzjologii Warszawa
 Endowaskularne leczenie podnerkowych tętniaków aorty brzusznej w odniesieniu do procedur radiologicznych. Zastosowanie ochrony radiologicznej w Sali Hybrydowej. Elżbieta Sosnowska Instytut Hematologii
Endowaskularne leczenie podnerkowych tętniaków aorty brzusznej w odniesieniu do procedur radiologicznych. Zastosowanie ochrony radiologicznej w Sali Hybrydowej. Elżbieta Sosnowska Instytut Hematologii
dr n.med. Bartosz Żabicki Zakład Radiologii Klinicznej Szpital Kliniczny Przemienienia Pańskiego UM w Poznaniu
 dr n.med. Bartosz Żabicki Zakład Radiologii Klinicznej Szpital Kliniczny Przemienienia Pańskiego UM w Poznaniu Aorta piersiowa i brzuszna Tętnice kończyn dolnych Tętnice kończyn górnych Tętnice dogłowowe
dr n.med. Bartosz Żabicki Zakład Radiologii Klinicznej Szpital Kliniczny Przemienienia Pańskiego UM w Poznaniu Aorta piersiowa i brzuszna Tętnice kończyn dolnych Tętnice kończyn górnych Tętnice dogłowowe
Zabiegi wewnątrznaczyniowe w chorobach niedokrwiennych kończyn i OUN
 Zabiegi wewnątrznaczyniowe w chorobach niedokrwiennych kończyn i OUN KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab. n. med. Jacek Wroński Techniki wewnątrznaczyniowe
Zabiegi wewnątrznaczyniowe w chorobach niedokrwiennych kończyn i OUN KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab. n. med. Jacek Wroński Techniki wewnątrznaczyniowe
Radiologia zabiegowa. Radiologia zabiegowa. Radiologia zabiegowa. dr n.med. Jolanta Meller
 Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Program specjalizacji
 CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w CHIRURGII NACZYNIOWEJ Program dla lekarzy posiadających specjalizację II stopnia lub tytuł specjalisty w chirurgii ogólnej Warszawa 2002
CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w CHIRURGII NACZYNIOWEJ Program dla lekarzy posiadających specjalizację II stopnia lub tytuł specjalisty w chirurgii ogólnej Warszawa 2002
Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
 R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
WARUNKI KONKURSU. zgodnie z obowiązującymi przepisami oraz zasadami obowiązującymi u Udzielającego Zamówienia;
 Kraków, dnia 18 stycznia 2016 r. WARUNKI KONKURSU na udzielanie świadczeń zdrowotnych w okresie od 01.02.2016 r. do 31.01.2017 r. w następujących zakresach: 1. Oddział Chirurgii Naczyń z Pododdziałem Zabiegów
Kraków, dnia 18 stycznia 2016 r. WARUNKI KONKURSU na udzielanie świadczeń zdrowotnych w okresie od 01.02.2016 r. do 31.01.2017 r. w następujących zakresach: 1. Oddział Chirurgii Naczyń z Pododdziałem Zabiegów
Sprawozdanie z działalności Konsultanta Województwa Mazowieckiego w dziedzinie angiologii za rok
 Dr hab. med. Ireneusz Nawrot Konsultant dla województwa mazowieckiego w dziedzinie angiologii Katedra i Klinika Chirurgii Naczyniowej i Transplantacyjnej Warszawskiego Uniwersytetu medycznego ul. Banacha
Dr hab. med. Ireneusz Nawrot Konsultant dla województwa mazowieckiego w dziedzinie angiologii Katedra i Klinika Chirurgii Naczyniowej i Transplantacyjnej Warszawskiego Uniwersytetu medycznego ul. Banacha
Program specjalizacji w CHIRURGII NACZYNIOWEJ
 CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w CHIRURGII NACZYNIOWEJ Warszawa 2000 (c) Copyright by Centrum Medyczne Kształcenia Podyplomowego, Warszawa 2000 Program specjalizacji przygotował
CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w CHIRURGII NACZYNIOWEJ Warszawa 2000 (c) Copyright by Centrum Medyczne Kształcenia Podyplomowego, Warszawa 2000 Program specjalizacji przygotował
1. I Oddział Kardiologiczno - Angiologiczny ul. Sanatoryjna 7 43-450 Ustroń tel./fax: (+48) (33) 854 58 57; 854 58 59
 PLACÓWKA MEDYCZNA 1. I Oddział Kardiologiczno - Angiologiczny ul. Sanatoryjna 7 43-450 Ustroń tel./fax: (+48) (33) 854 58 57; 854 58 59 ZAKRES ŚWIADCZEŃ MEDYCZNYCH zabiegi angioplastyki wieńcowej z implantacją
PLACÓWKA MEDYCZNA 1. I Oddział Kardiologiczno - Angiologiczny ul. Sanatoryjna 7 43-450 Ustroń tel./fax: (+48) (33) 854 58 57; 854 58 59 ZAKRES ŚWIADCZEŃ MEDYCZNYCH zabiegi angioplastyki wieńcowej z implantacją
CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH
 CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH KATEDRA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab.n. med. Jacek Wroński UDROŻNIENIE T. SZYJNEJ WEWNĘTRZNEJ WSKAZANIA
CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH KATEDRA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab.n. med. Jacek Wroński UDROŻNIENIE T. SZYJNEJ WEWNĘTRZNEJ WSKAZANIA
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ
 ZAKŁAD DIAGNOSTYKI OBRAZOWEJ EPCW Zdjęcie panoramiczne zębów Zdjęcie panoramiczne zębów płyta CD Zdjęcie cefalomertyczne Zdjęcie cefalometryczne płyta CD Zdjęcie zębów stykowe cyfrowo (film) Zdjęcie zębów
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ EPCW Zdjęcie panoramiczne zębów Zdjęcie panoramiczne zębów płyta CD Zdjęcie cefalomertyczne Zdjęcie cefalometryczne płyta CD Zdjęcie zębów stykowe cyfrowo (film) Zdjęcie zębów
TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII
 TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII Prof. nadzw. dr hab. med. Marek Jemielity Klinika Kardiochirurgii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII
TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII Prof. nadzw. dr hab. med. Marek Jemielity Klinika Kardiochirurgii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TOMOGRAFIA KOMPUTEROWA W KARDIOCHIRURGII
CENNIK PROCEDUR MEDYCZNYCH WYKONYWANYCH W PRACOWNI ULTRASONOGRAFII ŚWIĘTOKRZYSKIEGO CENTRUM ONKOLOGII W KIELCACH NA 2019 ROK
 1 USG tarczycy 60,00 2 USG piersi 90,00 3 USG worka mosznowego 70,00 4 USG dołów pachowych, nad i podobojczykowych 60,00 5 USG jam opłucnych i worka osierdziowego 60,00 6 USG blizn pooperacyjnych 60,00
1 USG tarczycy 60,00 2 USG piersi 90,00 3 USG worka mosznowego 70,00 4 USG dołów pachowych, nad i podobojczykowych 60,00 5 USG jam opłucnych i worka osierdziowego 60,00 6 USG blizn pooperacyjnych 60,00
Przezskórne wszczepienie zastawki aortalnej TAVI. Nowe wyzwanie w Kardiochirurgii Paulina Falkowska Klinika Kardiochirurgii USK Białystok
 Przezskórne wszczepienie zastawki aortalnej TAVI. Nowe wyzwanie w Kardiochirurgii Paulina Falkowska Klinika Kardiochirurgii USK Białystok TAVI Od początku XXI wieku rozwija się metoda przezskórnego wszczepienia
Przezskórne wszczepienie zastawki aortalnej TAVI. Nowe wyzwanie w Kardiochirurgii Paulina Falkowska Klinika Kardiochirurgii USK Białystok TAVI Od początku XXI wieku rozwija się metoda przezskórnego wszczepienia
Rodzaj działalności leczniczej oraz zakres udzielanych świadczeń zdrowotnych
 Rodzaj działalności leczniczej oraz zakres udzielanych świadczeń zdrowotnych 1. Centrum Medyczne Magnetica prowadzi działalność leczniczą w rodzaju ambulatoryjne świadczenia zdrowotne. 2. Zakres udzielanych
Rodzaj działalności leczniczej oraz zakres udzielanych świadczeń zdrowotnych 1. Centrum Medyczne Magnetica prowadzi działalność leczniczą w rodzaju ambulatoryjne świadczenia zdrowotne. 2. Zakres udzielanych
Kierownik Oddziału: dr n. med. Ryszard Grzywna. Zastępca Kierownika Oddziału: lek. med. Tomasz
 Personel: Kierownik Oddziału: dr n. med. Ryszard Grzywna Chromiński Zastępca Kierownika Oddziału: lek. med. Tomasz Kierownik Pracowni Hemodynamiki: lek. med. Gerard Grossmann Samołyk Kierownik ds. Pielęgniarstwa:
Personel: Kierownik Oddziału: dr n. med. Ryszard Grzywna Chromiński Zastępca Kierownika Oddziału: lek. med. Tomasz Kierownik Pracowni Hemodynamiki: lek. med. Gerard Grossmann Samołyk Kierownik ds. Pielęgniarstwa:
ŚWIADCZENIA TOMOGRAFII KOMPUTEROWEJ. Kod. Lp. ICD TK głowy bez środka kontrastującego 1. Personel:
 ZALECENIA POLSKIEGO LEKARSKIEGO TOWARZYSTWA RADIOLOGICZNEGO DOTYCZĄCE MIMINAMLNYCH WYMAGAŃ DLA PRACOWNI TOMOGRAFII KOMUPTEROWEJ (TK) I REZONANSU MAGNETYCZNEGO (MR) DO WYKONYWANIA POSZCZEGÓLNYCH TYPÓW BADAŃ
ZALECENIA POLSKIEGO LEKARSKIEGO TOWARZYSTWA RADIOLOGICZNEGO DOTYCZĄCE MIMINAMLNYCH WYMAGAŃ DLA PRACOWNI TOMOGRAFII KOMUPTEROWEJ (TK) I REZONANSU MAGNETYCZNEGO (MR) DO WYKONYWANIA POSZCZEGÓLNYCH TYPÓW BADAŃ
ZABIEGI WEWNĄTRZNACZYNIOWE W TĘTNIAKACH AORTY BRZUSZNEJ I TĘTNIC OBWODOWYCH. Dr hab. n.med. Tomasz Zubilewicz
 ZABIEGI WEWNĄTRZNACZYNIOWE W TĘTNIAKACH AORTY BRZUSZNEJ I TĘTNIC OBWODOWYCH Dr hab. n.med. Tomasz Zubilewicz KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr
ZABIEGI WEWNĄTRZNACZYNIOWE W TĘTNIAKACH AORTY BRZUSZNEJ I TĘTNIC OBWODOWYCH Dr hab. n.med. Tomasz Zubilewicz KATERDA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr
NOWOCZESNE KARDIOCHIRURGICZNE METODY LECZENIA TĘTNIAKÓW AORTY
 NOWOCZESNE KARDIOCHIRURGICZNE METODY LECZENIA TĘTNIAKÓW AORTY Prof. dr hab. med. Marek Jemielity Klinika Kardiochirurgii i Transplantologii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TĘTNIAKI
NOWOCZESNE KARDIOCHIRURGICZNE METODY LECZENIA TĘTNIAKÓW AORTY Prof. dr hab. med. Marek Jemielity Klinika Kardiochirurgii i Transplantologii UM w Poznaniu Szpital Kliniczny Przemienienia Pańskiego TĘTNIAKI
Program specjalizacji
 CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w ANGIOLOGII Program dla lekarzy po uzyskaniu dyplomu lekarza medycyny. Czas trwania specjalizacji 5 lat ( 3 lata interna + 2 lata angiologia
CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w ANGIOLOGII Program dla lekarzy po uzyskaniu dyplomu lekarza medycyny. Czas trwania specjalizacji 5 lat ( 3 lata interna + 2 lata angiologia
UKŁAD NACZYNIOWY DIAGNOSTYKA OBRAZOWA ZABIEGI ENDOWASKULARNE
 UKŁAD NACZYNIOWY DIAGNOSTYKA OBRAZOWA ZABIEGI ENDOWASKULARNE Współczesne metody obrazowania chorób naczyń angiografia klasyczna metodą Seldingera cyfrowa angiografia subtrakcyjna (DSA) ultrasonografia
UKŁAD NACZYNIOWY DIAGNOSTYKA OBRAZOWA ZABIEGI ENDOWASKULARNE Współczesne metody obrazowania chorób naczyń angiografia klasyczna metodą Seldingera cyfrowa angiografia subtrakcyjna (DSA) ultrasonografia
Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~
 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny 1. 2. 3. 4.
Zakład Radiologii - Cennik usług ~ obowiązuje od 01 sierpnia 2014 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny 1. 2. 3. 4.
Procedury TK i MR - zalecenia PLTR
 Procedury TK i MR - zalecenia PLTR ZALECENIA POLSKIEGO LEKARSKIEGO TOWARZYSTWA RADIOLOGICZNEGO DOTYCZĄCE MINIMALNYCH WYMAGAŃ DLA: PRACOWNI TOMOGRAFII KOMPUTEROWEJ (TK) I REZONANSU MAGNETYCZNEGO (MR) DO
Procedury TK i MR - zalecenia PLTR ZALECENIA POLSKIEGO LEKARSKIEGO TOWARZYSTWA RADIOLOGICZNEGO DOTYCZĄCE MINIMALNYCH WYMAGAŃ DLA: PRACOWNI TOMOGRAFII KOMPUTEROWEJ (TK) I REZONANSU MAGNETYCZNEGO (MR) DO
LANGUAGE: SOFTWARE VERSION: COUNTRY: PHONE: / NOTIFICATION TECHNICAL: NOTIFICATION PUBLICATION:
 LANGUAGE: PL CATEGORY: ORIG FORM: F02 VERSION: R2.0.9.S01 SENDER: ENOTICES CUSTOMER: szpital-1 NO_DOC_EXT: 2017-XXXXXX SOFTWARE VERSION: 9.4.1 ORGANISATION: ENOTICES COUNTRY: EU PHONE: / E-mail: zamowienia@spsk1.lublin.pl
LANGUAGE: PL CATEGORY: ORIG FORM: F02 VERSION: R2.0.9.S01 SENDER: ENOTICES CUSTOMER: szpital-1 NO_DOC_EXT: 2017-XXXXXX SOFTWARE VERSION: 9.4.1 ORGANISATION: ENOTICES COUNTRY: EU PHONE: / E-mail: zamowienia@spsk1.lublin.pl
Warszawa, dnia 16 października 2018 r. Poz. 1985
 Warszawa, dnia 16 października 2018 r. Poz. 1985 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 11 października 2018 r. w sprawie programu pilotażowego dotyczącego leczenia ostrej fazy udaru niedokrwiennego
Warszawa, dnia 16 października 2018 r. Poz. 1985 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 11 października 2018 r. w sprawie programu pilotażowego dotyczącego leczenia ostrej fazy udaru niedokrwiennego
Zespół Metaboliczny w praktyce chirurga naczyniowego
 Zespół Metaboliczny w praktyce chirurga naczyniowego Wacław Karakuła Katedra i Klinika Chirurgii Naczyń i Angiologii U.M. w Lublinie Kierownik Kliniki prof. Tomasz Zubilewicz Lublin, 27.02.2016 Zespół
Zespół Metaboliczny w praktyce chirurga naczyniowego Wacław Karakuła Katedra i Klinika Chirurgii Naczyń i Angiologii U.M. w Lublinie Kierownik Kliniki prof. Tomasz Zubilewicz Lublin, 27.02.2016 Zespół
WARUNKI KONKURSU. w okresie od r. do r. w następujących zakresach:
 Kraków, dnia 12 grudnia 2016 r. WARUNKI KONKURSU na udzielanie świadczeń zdrowotnych: w okresie od 01.01.2017 r. do 31.12.2017 r. w następujących zakresach: 1. koordynacja pracy (lekarz kierujący) w Zakładzie
Kraków, dnia 12 grudnia 2016 r. WARUNKI KONKURSU na udzielanie świadczeń zdrowotnych: w okresie od 01.01.2017 r. do 31.12.2017 r. w następujących zakresach: 1. koordynacja pracy (lekarz kierujący) w Zakładzie
Stosowanie preparatu BioCardine900 u chorych. z chorobą wieńcową leczonych angioplastyką naczyń
 Jan Z. Peruga, Stosowanie preparatu BioCardine900 u chorych z chorobą wieńcową leczonych angioplastyką naczyń wieńcowych II Katedra Kardiologii Klinika Kardiologii Uniwersytetu Medycznego w Łodzi 1 Jednym
Jan Z. Peruga, Stosowanie preparatu BioCardine900 u chorych z chorobą wieńcową leczonych angioplastyką naczyń wieńcowych II Katedra Kardiologii Klinika Kardiologii Uniwersytetu Medycznego w Łodzi 1 Jednym
Warszawa, dnia 16 marca 2018 r. Poz. 558
 Warszawa, dnia 16 marca 2018 r. Poz. 558 OBWIESZCZENIE MINISTRA ZDROWIA z dnia 27 lutego 2018 r. w sprawie ogłoszenia jednolitego tekstu rozporządzenia Ministra Zdrowia w sprawie centrum urazowego dla
Warszawa, dnia 16 marca 2018 r. Poz. 558 OBWIESZCZENIE MINISTRA ZDROWIA z dnia 27 lutego 2018 r. w sprawie ogłoszenia jednolitego tekstu rozporządzenia Ministra Zdrowia w sprawie centrum urazowego dla
Wykaz kursów specjalizacyjnych z chirurgii naczyniowej w roku 2003
 Wykaz kursów specjalizacyjnych z chirurgii naczyniowej w roku 2003 Spis kursów specjalizacyjnych w nadchodzącym roku wg. publikacji CMKP Wykaz kursów specjalizacyjnych w roku 2003 Styczeń Nr kursu: 13-736-2003
Wykaz kursów specjalizacyjnych z chirurgii naczyniowej w roku 2003 Spis kursów specjalizacyjnych w nadchodzącym roku wg. publikacji CMKP Wykaz kursów specjalizacyjnych w roku 2003 Styczeń Nr kursu: 13-736-2003
Rozwój Neurologii Interwencyjnej
 Rozwój Neurologii Interwencyjnej Centra Interwencyjnego Leczenia Udaru Mózgu Adam Kobayashi Centrum Interwencyjnego Leczenia Udaru Mózgu II Klinika Neurologiczna INSTYTUT PSYCHIATRII I NEUROLOGII, WARSZAWA
Rozwój Neurologii Interwencyjnej Centra Interwencyjnego Leczenia Udaru Mózgu Adam Kobayashi Centrum Interwencyjnego Leczenia Udaru Mózgu II Klinika Neurologiczna INSTYTUT PSYCHIATRII I NEUROLOGII, WARSZAWA
Sala hybrydowa przyszłość chirurgii
 Sala hybrydowa przyszłość chirurgii Tekst - Prof. dr hab. n. med. Krzysztof Ziaja - wybitny chirurg naczyniowy i angiolog. W 1991 r. został kierownikiem Katedry i Kliniki Chirurgii Ogólnej i Naczyń ŚlAM
Sala hybrydowa przyszłość chirurgii Tekst - Prof. dr hab. n. med. Krzysztof Ziaja - wybitny chirurg naczyniowy i angiolog. W 1991 r. został kierownikiem Katedry i Kliniki Chirurgii Ogólnej i Naczyń ŚlAM
Zakład Diagnostyki Obrazowej i Radiologii Zabiegowej CENNIK BADAŃ od r.
 Wojewódzki Szpital Specjalistyczny im. Stefana Kardynała Wyszyńskiego Samodzielny Publiczny Zakład Opieki Zdrowotnej 20-718 Lublin, Al. Kraśnicka, 100, tel.(81) 537-44-28 Zał. Nr. 9 Zakład Diagnostyki
Wojewódzki Szpital Specjalistyczny im. Stefana Kardynała Wyszyńskiego Samodzielny Publiczny Zakład Opieki Zdrowotnej 20-718 Lublin, Al. Kraśnicka, 100, tel.(81) 537-44-28 Zał. Nr. 9 Zakład Diagnostyki
Czy można ograniczyć strefę udaru mózgu?
 Czy można ograniczyć strefę udaru mózgu? Agnieszka Słowik Klinika Neurologii UJ CM Epidemiologia udaru mózgu m w Polsce 70 000 przypadków rocznie 175/100 000 rocznie wśród mężczyzn 125/100 000 rocznie
Czy można ograniczyć strefę udaru mózgu? Agnieszka Słowik Klinika Neurologii UJ CM Epidemiologia udaru mózgu m w Polsce 70 000 przypadków rocznie 175/100 000 rocznie wśród mężczyzn 125/100 000 rocznie
W A R U N K I D L A O D D Z I A Ł Ó W A N E S T E Z J O L O G I I I I N T E N S Y WN E J T E R A P I I ORAZ ODDZIAŁÓW ANESTEZJOLOGII W SZPITALACH
 Załączniki do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych (Dz..) Załącznik
Załączniki do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych (Dz..) Załącznik
Zaawansowany. Zaliczenie pierwszego semestru z anatomii i z patologii
 1 Kierunek: PILĘGNIARSTWO Nazwa przedmiotu Chirurgia i pielęgniarstwo chirurgiczne Kod przedmiotu Poziom przedmiotu Rok studiów Semestr Liczba punktów Metody nauczania Język wykładowy Imię i nazwisko wykładowcy
1 Kierunek: PILĘGNIARSTWO Nazwa przedmiotu Chirurgia i pielęgniarstwo chirurgiczne Kod przedmiotu Poziom przedmiotu Rok studiów Semestr Liczba punktów Metody nauczania Język wykładowy Imię i nazwisko wykładowcy
REGULAMIN KONKURSU OFERT
 REGULAMIN KONKURSU OFERT o udzielenie zamówienia na świadczenia zdrowotne w dziedzinie: kardiologii, chorób wewnętrznych, anestezjologii i intensywnej terapii, kardiochirurgii, transplantologii klinicznej,
REGULAMIN KONKURSU OFERT o udzielenie zamówienia na świadczenia zdrowotne w dziedzinie: kardiologii, chorób wewnętrznych, anestezjologii i intensywnej terapii, kardiochirurgii, transplantologii klinicznej,
lek Magdalena Puławska-Stalmach STRESZCZENIE
 lek Magdalena Puławska-Stalmach tytuł pracy: Kliniczne i radiologiczne aspekty tętniaków wewnątrzczaszkowych a wybór metody leczenia STRESZCZENIE Tętniak to miejscowe, nieprawidłowe poszerzenie światła
lek Magdalena Puławska-Stalmach tytuł pracy: Kliniczne i radiologiczne aspekty tętniaków wewnątrzczaszkowych a wybór metody leczenia STRESZCZENIE Tętniak to miejscowe, nieprawidłowe poszerzenie światła
Program specjalizacji w ANGIOLOGII
 CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w ANGIOLOGII Warszawa 2000 (c) Copyright by Centrum Medyczne Kształcenia Podyplomowego, Warszawa 2000 Program specjalizacji przygotował
CENTRUM MEDYCZNE KSZTAŁCENIA PODYPLOMOWEGO Program specjalizacji w ANGIOLOGII Warszawa 2000 (c) Copyright by Centrum Medyczne Kształcenia Podyplomowego, Warszawa 2000 Program specjalizacji przygotował
PRAKTYCZNE ZASTOSOWANIE KONTRAPULSACJI WEWNĄTRZAORTALNEJ
 PRAKTYCZNE ZASTOSOWANIE KONTRAPULSACJI WEWNĄTRZAORTALNEJ PAWEŁ MONCZNIK, RAFAŁ DRWIŁA, TOMASZ DAROCHA ODDZIAŁ INTENSYWNEJ TERAPII KSS IM. JANA PAWŁA II HISTORIA KONTRAPULSACJI 1958 - Harken i Britwell
PRAKTYCZNE ZASTOSOWANIE KONTRAPULSACJI WEWNĄTRZAORTALNEJ PAWEŁ MONCZNIK, RAFAŁ DRWIŁA, TOMASZ DAROCHA ODDZIAŁ INTENSYWNEJ TERAPII KSS IM. JANA PAWŁA II HISTORIA KONTRAPULSACJI 1958 - Harken i Britwell
57.94 Wprowadzenie na stałe cewnika do pęcherza moczowego
 ICD9 kod Nazwa 03.31 Nakłucie lędźwiowe 03.311 Nakłucie lędźwiowe w celu pobrania płynu mózgowo-rdzeniowego 100.62 Założenie cewnika do żyły centralnej 23.0103 Porada lekarska 23.0105 Konsultacja specjalistyczna
ICD9 kod Nazwa 03.31 Nakłucie lędźwiowe 03.311 Nakłucie lędźwiowe w celu pobrania płynu mózgowo-rdzeniowego 100.62 Założenie cewnika do żyły centralnej 23.0103 Porada lekarska 23.0105 Konsultacja specjalistyczna
WARUNKI KONKURSU. w okresie od r. do r. w następujących zakresach:
 Kraków, dnia 7 grudnia 2017 r. WARUNKI KONKURSU na udzielanie świadczeń zdrowotnych: w okresie od 01.01.2018 r. do 31.12.2018 r. w następujących zakresach: 1. świadczenia zdrowotne w zakresie chorób płuc,
Kraków, dnia 7 grudnia 2017 r. WARUNKI KONKURSU na udzielanie świadczeń zdrowotnych: w okresie od 01.01.2018 r. do 31.12.2018 r. w następujących zakresach: 1. świadczenia zdrowotne w zakresie chorób płuc,
1. Zakład Radiologii z Pracownią Tomografii Komputerowej
 1. Zakład Radiologii z Pracownią Tomografii Komputerowej Lp. INDEKS NAZWA USŁUGI CENA 1 ZRTG-001 2 ZRTG-002 Komputerowa tomografia jamy brzusznej i miednicy bez kontrastu Komputerowa tomografia jamy brzusznej
1. Zakład Radiologii z Pracownią Tomografii Komputerowej Lp. INDEKS NAZWA USŁUGI CENA 1 ZRTG-001 2 ZRTG-002 Komputerowa tomografia jamy brzusznej i miednicy bez kontrastu Komputerowa tomografia jamy brzusznej
Uchwała Nr XII/134/2015 Sejmiku Województwa Opolskiego z dnia 22 grudnia 2015 r.
 Uchwała Nr XII/134/2015 Sejmiku Województwa Opolskiego z dnia 22 grudnia 2015 r. w sprawie zmiany statutu Wojewódzkiego Specjalistycznego Zespołu Neuropsychiatrycznego im. św. Jadwigi w Opolu. Na podstawie
Uchwała Nr XII/134/2015 Sejmiku Województwa Opolskiego z dnia 22 grudnia 2015 r. w sprawie zmiany statutu Wojewódzkiego Specjalistycznego Zespołu Neuropsychiatrycznego im. św. Jadwigi w Opolu. Na podstawie
Gorzów Wielkopolski 12.10.2012
 Utworzenie Centrum Urazowego w Szpitalu Wojewódzkim SP ZOZ w Zielonej Górze Gorzów Wielkopolski 12.10.2012 Przepisy prawne, które określają funkcjonowanie Centrów Urazowych: - ustawa z dnia 8 września
Utworzenie Centrum Urazowego w Szpitalu Wojewódzkim SP ZOZ w Zielonej Górze Gorzów Wielkopolski 12.10.2012 Przepisy prawne, które określają funkcjonowanie Centrów Urazowych: - ustawa z dnia 8 września
Ośrodki medyczne wykonujące procedury diagnostyczno-terapeutyczne powinny mieć następujące możliwości:
 REKOMENDACJE KONSULTANTA KRAJOWEGO W DZIEDZINIE CHIRURGII ONKOLOGICZNEJ ORAZ POLSKIEGO TOWARZYSTWA CHIRURGII ONKOLOGICZNEJ W ZAKRESIE DIAGNOSTYKI I LECZENIA CHORYCH NA RAKA JELITA GRUBEGO REKOMENDACJE
REKOMENDACJE KONSULTANTA KRAJOWEGO W DZIEDZINIE CHIRURGII ONKOLOGICZNEJ ORAZ POLSKIEGO TOWARZYSTWA CHIRURGII ONKOLOGICZNEJ W ZAKRESIE DIAGNOSTYKI I LECZENIA CHORYCH NA RAKA JELITA GRUBEGO REKOMENDACJE
PRZEWODNIK DYDAKTYCZNY CHIRURGIA NACZYNIOWA
 PRZEWODNIK DYDAKTYCZNY CHIRURGIA NACZYNIOWA 1. Adres jednostki II Katedra Chirurgii, Klinika Chirurgii Ogólnej i Naczyń ul. Długa 1/2, 61-848 Poznań tel. (61) 8549141, tel/fax (61) 8549082 e-mail: naczyniowka@op.pl
PRZEWODNIK DYDAKTYCZNY CHIRURGIA NACZYNIOWA 1. Adres jednostki II Katedra Chirurgii, Klinika Chirurgii Ogólnej i Naczyń ul. Długa 1/2, 61-848 Poznań tel. (61) 8549141, tel/fax (61) 8549082 e-mail: naczyniowka@op.pl
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Dr n. med. Piotr Malinowski,
 Plan ćwiczeń z chirurgii naczyniowej IV rok kierunek lekarski 2012 5 dni po 6 godzin ( Ćwiczą 2 grupy 5-osobowe ) Osoba odpowiedzialna za realizację programu ćwiczeń Dr n. med. Piotr Malinowski, Dr n.
Plan ćwiczeń z chirurgii naczyniowej IV rok kierunek lekarski 2012 5 dni po 6 godzin ( Ćwiczą 2 grupy 5-osobowe ) Osoba odpowiedzialna za realizację programu ćwiczeń Dr n. med. Piotr Malinowski, Dr n.
Arteriografia pnia trzewnego i tętnicy krezkowej górnej
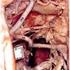 ' Załącznik Nr 1 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 lutego 2016 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny
' Załącznik Nr 1 Zakład Radiologii - Cennik usług ~ obowiązuje od 01 lutego 2016 r. ~ Lp. Nazwa badania Cena netto (PLN) badania wykonanego: w dniach i godzinach normalnej pracy w pozostałe dni i godziny
Czym jest stent? Stent jest protezą naczyniową w kształcie walca, wprowadzaną do układu naczyniowego drogą przezskórnego nakłucia tętnicy.
 Czym jest stent? Stent jest protezą naczyniową w kształcie walca, wprowadzaną do układu naczyniowego drogą przezskórnego nakłucia tętnicy. Koncepcja stentu powstała w 1964 roku, kiedy Amerykanie Dotter
Czym jest stent? Stent jest protezą naczyniową w kształcie walca, wprowadzaną do układu naczyniowego drogą przezskórnego nakłucia tętnicy. Koncepcja stentu powstała w 1964 roku, kiedy Amerykanie Dotter
Regulamin nauczania przedmiotu :,,Chirurgia Pielęgniarstwo w chirurgii naczyniowej obowiązujący w Katedrze Chirurgii
 Regulamin nauczania przedmiotu :,,Chirurgia Pielęgniarstwo w chirurgii naczyniowej obowiązujący w Katedrze Chirurgii 1. Zajęcia z chirurgii odbywają się w Klinice Chirurgii Ogólnej ZOZ MSWiA z WM-CO, w
Regulamin nauczania przedmiotu :,,Chirurgia Pielęgniarstwo w chirurgii naczyniowej obowiązujący w Katedrze Chirurgii 1. Zajęcia z chirurgii odbywają się w Klinice Chirurgii Ogólnej ZOZ MSWiA z WM-CO, w
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ Cennik badań
 ZAKŁAD DIAGNOSTYKI OBRAZOWEJ Cennik badań Badania RTG 1 Zdjęcia klatki piersiowej ( p-a lub boczne) 2 40,00 2 Zdjęcie przeglądowe jamy brzusznej - 30,00 3 Zdjęcie czaszki 2 40,00 4 Zdjęcie celowane siodełka
ZAKŁAD DIAGNOSTYKI OBRAZOWEJ Cennik badań Badania RTG 1 Zdjęcia klatki piersiowej ( p-a lub boczne) 2 40,00 2 Zdjęcie przeglądowe jamy brzusznej - 30,00 3 Zdjęcie czaszki 2 40,00 4 Zdjęcie celowane siodełka
PROGRAM PRAKTYK ZAWODOWYCH W WYBRANYCH SPECJALIZACJIACH KLINICZNYCH
 PROGRAM PRAKTYK ZAWODOWYCH W WYBRANYCH SPECJALIZACJIACH KLINICZNYCH Student w ramach realizacji praktyki klinicznej w danej specjalizacji dostępnej w wybranej placówce medycznej, powinien odbywać ją w
PROGRAM PRAKTYK ZAWODOWYCH W WYBRANYCH SPECJALIZACJIACH KLINICZNYCH Student w ramach realizacji praktyki klinicznej w danej specjalizacji dostępnej w wybranej placówce medycznej, powinien odbywać ją w
Trudne do kontroli ciśnienie tętnicze? Używasz więcej niż dwóch leków na nadciśnienie?
 Szpital Trudne do kontroli ciśnienie tętnicze? Używasz więcej niż dwóch leków na nadciśnienie? Możliwe, że są to pierwsze objawy nadciśnienia naczyniowo - nerkowego zwężenie tętnicy nerkowej www.ecz-otwock.pl
Szpital Trudne do kontroli ciśnienie tętnicze? Używasz więcej niż dwóch leków na nadciśnienie? Możliwe, że są to pierwsze objawy nadciśnienia naczyniowo - nerkowego zwężenie tętnicy nerkowej www.ecz-otwock.pl
Przypadki kliniczne EKG
 Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA, 2006: 135 138 (przypadek 31) i 147 150 (przypadek 34) PRZYPADEK NR 1 1.1. Scenariusz
Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA, 2006: 135 138 (przypadek 31) i 147 150 (przypadek 34) PRZYPADEK NR 1 1.1. Scenariusz
Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym
 5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
Spis treści. Przedmowa Badanie pacjenta z chorobami sercowo-naczyniowymi... 13
 Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
LP. NAZWA BADANIA CENA W PLN
 SZPITAL UNIWERSYTECKI NR 2 IM. DR JANA BIZIELA W BYDGOSZCZY ZAKŁAD RADIOLOGII I DIAGNOSTYKI OBRAZOWEJ CENNIK ZEWNĘTRZNY BADAŃ DIAGNOSTYCZNYCH I KONSULTACJI SPECJALISTYCZNYCH NA ROK 2018 Załącznik nr 1
SZPITAL UNIWERSYTECKI NR 2 IM. DR JANA BIZIELA W BYDGOSZCZY ZAKŁAD RADIOLOGII I DIAGNOSTYKI OBRAZOWEJ CENNIK ZEWNĘTRZNY BADAŃ DIAGNOSTYCZNYCH I KONSULTACJI SPECJALISTYCZNYCH NA ROK 2018 Załącznik nr 1
Warszawa, dnia 22 grudnia 2017 r. Poz ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 15 grudnia 2017 r.
 DZIENNIK USTAW RZECZYPOSPOLITEJ POLSKIEJ Warszawa, dnia 22 grudnia 2017 r. Poz. 2423 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 15 grudnia 2017 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych
DZIENNIK USTAW RZECZYPOSPOLITEJ POLSKIEJ Warszawa, dnia 22 grudnia 2017 r. Poz. 2423 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 15 grudnia 2017 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych
Tętniaki aorty brzusznej i tętnic obwodowych.
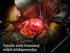 Tętniaki aorty brzusznej i tętnic obwodowych. Grzegorz Oszkinis Krzysztof Wachal UM w Poznaniu - Klinika Chirurgii Ogólnej i Naczyń Definicja. Tętniak jest workowatym poszerzeniem tętnicy w następstwie
Tętniaki aorty brzusznej i tętnic obwodowych. Grzegorz Oszkinis Krzysztof Wachal UM w Poznaniu - Klinika Chirurgii Ogólnej i Naczyń Definicja. Tętniak jest workowatym poszerzeniem tętnicy w następstwie
zakrzepicy żył głębokich i zatoru tętnicy płucnej
 Rozpoznanie zakrzepicy żył głębokich i zatoru tętnicy płucnej Objawy zakrzepicy żył głębokich kończyn dolnych są bardzo mało charakterystyczne. Najczęściej występują ból i obrzęk, znacznie rzadziej zaczerwienienie
Rozpoznanie zakrzepicy żył głębokich i zatoru tętnicy płucnej Objawy zakrzepicy żył głębokich kończyn dolnych są bardzo mało charakterystyczne. Najczęściej występują ból i obrzęk, znacznie rzadziej zaczerwienienie
I. Rentgenodiagnostyka
 UNIWERSYTECKIE CENTRUM KLINICZNE Zakład Radiologii ul. Smoluchowskiego 17, 80-214 Gdańsk, tel. (058) 727 05 05 UWAGA: Jeżeli badanie nie jest z zakresu opieki medycznej, służącej profilaktyce, zachowaniu,
UNIWERSYTECKIE CENTRUM KLINICZNE Zakład Radiologii ul. Smoluchowskiego 17, 80-214 Gdańsk, tel. (058) 727 05 05 UWAGA: Jeżeli badanie nie jest z zakresu opieki medycznej, służącej profilaktyce, zachowaniu,
CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION. (Hypertension)
 Przewlekłe zakrzepowo- zatorowe nadciśnienie płucne - CTEPH Skrót angielski: CTEPH CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION przewlekłe zakrzepowo- zatorowe nadciśnienie płucne (Chronic) (Thromboembolic)
Przewlekłe zakrzepowo- zatorowe nadciśnienie płucne - CTEPH Skrót angielski: CTEPH CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION przewlekłe zakrzepowo- zatorowe nadciśnienie płucne (Chronic) (Thromboembolic)
UNIWERSYTECKIE CENTRUM KLINICZNE. Zakład Radiologii. ul. Dębinki 7, 80-952 Gdańsk, tel. (058) 349 22 60 CENNIK USŁUG 2010
 Załącznik nr 3 UNIWERSYTECKIE CENTRUM KLINICZNE Zakład Radiologii ul. Dębinki 7, 80-952 Gdańsk, tel. (058) 349 22 60 Rentgenodiagnostyka CENNIK USŁUG 2010 L.p. Badanie Cena PLN 1. RTG klatki piersiowej
Załącznik nr 3 UNIWERSYTECKIE CENTRUM KLINICZNE Zakład Radiologii ul. Dębinki 7, 80-952 Gdańsk, tel. (058) 349 22 60 Rentgenodiagnostyka CENNIK USŁUG 2010 L.p. Badanie Cena PLN 1. RTG klatki piersiowej
I. OŚWIADCZENIA KLAUZULA INFORMACYJNA (DANE OSOBOWE)
 Zakres 7B Oferta na udzielanie świadczeń zdrowotnych w okresie od 01.01.2019 r. do 31.12.2019 r. w Oddziale Chirurgii Naczyń z Pododdziałem Zabiegów Endowaskularnych i Poradni Chirurgii Naczyniowej I.
Zakres 7B Oferta na udzielanie świadczeń zdrowotnych w okresie od 01.01.2019 r. do 31.12.2019 r. w Oddziale Chirurgii Naczyń z Pododdziałem Zabiegów Endowaskularnych i Poradni Chirurgii Naczyniowej I.
LECZENIE PRZECIWPŁYTKOWE I PRZECIWKRZEPLIWE. Dr n. med. Karolina Supeł
 LECZENIE PRZECIWPŁYTKOWE I PRZECIWKRZEPLIWE Dr n. med. Karolina Supeł Skale oceny ryzyka stosowane do określenia optymalnego czasu prowadzenia podwójnej terapii przeciwpłytkowej PRECISE-DAPT DAPT OCENIANE
LECZENIE PRZECIWPŁYTKOWE I PRZECIWKRZEPLIWE Dr n. med. Karolina Supeł Skale oceny ryzyka stosowane do określenia optymalnego czasu prowadzenia podwójnej terapii przeciwpłytkowej PRECISE-DAPT DAPT OCENIANE
Diagnostyka obrazowa chorób naczyń
 Seminarium 11 Diagnostyka obrazowa chorób naczyń angioradiologia Metody badań obrazowych naczyń krwionośnych / chorób naczyniowych Ultrasonografia - tzw. ślepy Doppler - duplex Doppler - IVUS Arteriografia
Seminarium 11 Diagnostyka obrazowa chorób naczyń angioradiologia Metody badań obrazowych naczyń krwionośnych / chorób naczyniowych Ultrasonografia - tzw. ślepy Doppler - duplex Doppler - IVUS Arteriografia
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Małgorzata Szypłowska, Adrian Kuś. Studenckie Koło Naukowe przy Katedrze i Zakładzie Epidemiologii i Metodologii Badań Klinicznych, UM w Lublinie
 Małgorzata Szypłowska, Adrian Kuś Studenckie Koło Naukowe przy Katedrze i Zakładzie Epidemiologii i Metodologii Badań Klinicznych, UM w Lublinie Opiekun naukowy: dr n. med. Halina Piecewicz-Szczęsna Tętniak
Małgorzata Szypłowska, Adrian Kuś Studenckie Koło Naukowe przy Katedrze i Zakładzie Epidemiologii i Metodologii Badań Klinicznych, UM w Lublinie Opiekun naukowy: dr n. med. Halina Piecewicz-Szczęsna Tętniak
Chirurgia - opis przedmiotu
 Chirurgia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia Kod przedmiotu 12.0-WL-Lek-Ch Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj studiów jednolite
Chirurgia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia Kod przedmiotu 12.0-WL-Lek-Ch Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj studiów jednolite
6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci
 6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci Joanna Książyk Badanie inwazyjne, zwane potoczne cewnikowaniem serca, to diagnostyczne badanie układu krążenia, przeprowadzane
6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci Joanna Książyk Badanie inwazyjne, zwane potoczne cewnikowaniem serca, to diagnostyczne badanie układu krążenia, przeprowadzane
UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA.... (imię i nazwisko)
 UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA... (imię i nazwisko) III rok (semestr 5/6) wykłady seminaria ćwiczenia I Klinika Chirurgii Ogólnej i Endokrynologicznej II Klinika Chirurgii Ogólnej
UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA... (imię i nazwisko) III rok (semestr 5/6) wykłady seminaria ćwiczenia I Klinika Chirurgii Ogólnej i Endokrynologicznej II Klinika Chirurgii Ogólnej
RADOMSKI SZPITAL SPECJALISTYCZNY
 RADOMSKI SZPITAL SPECJALISTYCZNY im. Dr Tytusa Chałubińskiego 26-610 Radom, ul. Lekarska 4 Dział Zamówień Publicznych Funduszy Strukturalnych i Zaopatrzenia www.szpital.radom.pl; zampubl@rszs.regiony.pl
RADOMSKI SZPITAL SPECJALISTYCZNY im. Dr Tytusa Chałubińskiego 26-610 Radom, ul. Lekarska 4 Dział Zamówień Publicznych Funduszy Strukturalnych i Zaopatrzenia www.szpital.radom.pl; zampubl@rszs.regiony.pl
Część A Programy lekowe
 Wymagania wobec świadczeniodawców udzielających z zakresu programów zdrowotnych (lekowych) Część A Programy lekowe 1.1 WARUNKI 1. LECZENIE PRZEWLEKŁEGO WZW TYPU B 1.1.1 wymagania formalne Wpis w rejestrze
Wymagania wobec świadczeniodawców udzielających z zakresu programów zdrowotnych (lekowych) Część A Programy lekowe 1.1 WARUNKI 1. LECZENIE PRZEWLEKŁEGO WZW TYPU B 1.1.1 wymagania formalne Wpis w rejestrze
II. Anestezjologia i intensywna terapia/ Anestezjologia i intensywna terapia dla dzieci
 ROZPORZĄDZENIE MINISTRA ZDROWIA z dnia 29 sierpnia 2009 r. w sprawie świadczeń gwarantowanych z zakresu leczenia szpitalnego (Dz. U. z dnia 31 sierpnia 2009 r.) II. Anestezjologia i intensywna terapia/
ROZPORZĄDZENIE MINISTRA ZDROWIA z dnia 29 sierpnia 2009 r. w sprawie świadczeń gwarantowanych z zakresu leczenia szpitalnego (Dz. U. z dnia 31 sierpnia 2009 r.) II. Anestezjologia i intensywna terapia/
Chirurgia naczyniowa - opis przedmiotu
 Chirurgia naczyniowa - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia naczyniowa Kod przedmiotu 12.0-WL-Lek-ChN Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny
Chirurgia naczyniowa - opis przedmiotu Informacje ogólne Nazwa przedmiotu Chirurgia naczyniowa Kod przedmiotu 12.0-WL-Lek-ChN Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny
Choroba wieńcowa i zawał serca.
 Choroba wieńcowa i zawał serca. Dr Dariusz Andrzej Tomczak Specjalista II stopnia chorób wewnętrznych Choroby serca i naczyń 1 O czym będziemy mówić? Budowa układu wieńcowego Funkcje układu wieńcowego.
Choroba wieńcowa i zawał serca. Dr Dariusz Andrzej Tomczak Specjalista II stopnia chorób wewnętrznych Choroby serca i naczyń 1 O czym będziemy mówić? Budowa układu wieńcowego Funkcje układu wieńcowego.
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Przypadki kliniczne EKG
 Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA 2006: 139 142 (przypadek 32); 143 146 (przypadek 33). PRZYPADEK NR 1 1.1. Scenariusz
Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA 2006: 139 142 (przypadek 32); 143 146 (przypadek 33). PRZYPADEK NR 1 1.1. Scenariusz
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Grzegorz Bojarski (Pracownia Kardiologii Inwazyjnej, Szpital Wojewódzki we Włocławku)
 T. XXXIII Zeszyty Naukowe WSHE 2011 r. Grzegorz Bojarski (Pracownia Kardiologii Inwazyjnej, Szpital Wojewódzki we Włocławku) LECZENIE INWAZYJNE PACJENTÓW Z OSTRYM ZAWAŁEM SERCA Z UTRZYMUJĄCYM SIĘ UNIESIENIEM
T. XXXIII Zeszyty Naukowe WSHE 2011 r. Grzegorz Bojarski (Pracownia Kardiologii Inwazyjnej, Szpital Wojewódzki we Włocławku) LECZENIE INWAZYJNE PACJENTÓW Z OSTRYM ZAWAŁEM SERCA Z UTRZYMUJĄCYM SIĘ UNIESIENIEM
Interventional CardioVascular Forum (ICVF) Ustroń Winter 2014
 Sesja 1 15:00 17:00 Sesja 2 17:30 19:30 ŚRODA, 5 marzec 13:00-15:00 BADANIE IVUS / FFR SZKOLENIE PRAKTYCZNE DLA LEKARZY, TECHNIKÓW I PIELĘGNIAREK, cz. 1 CZEŚĆ 1: FELLOWS COURSE: PRAKTYCZNE ASPEKTY PROCEDUR
Sesja 1 15:00 17:00 Sesja 2 17:30 19:30 ŚRODA, 5 marzec 13:00-15:00 BADANIE IVUS / FFR SZKOLENIE PRAKTYCZNE DLA LEKARZY, TECHNIKÓW I PIELĘGNIAREK, cz. 1 CZEŚĆ 1: FELLOWS COURSE: PRAKTYCZNE ASPEKTY PROCEDUR
Nadciśnienie tętnicze. Prezentacja opracowana przez lek.med. Mariana Słombę
 Nadciśnienie tętnicze Prezentacja opracowana przez lek.med. Mariana Słombę EPIDEMIOLOGIA: Odsetek nadciśnienia tętniczego w populacji Polski w wieku średnim (36-64 lat) wynosi 44-46% wśród mężczyzn i 36-42%
Nadciśnienie tętnicze Prezentacja opracowana przez lek.med. Mariana Słombę EPIDEMIOLOGIA: Odsetek nadciśnienia tętniczego w populacji Polski w wieku średnim (36-64 lat) wynosi 44-46% wśród mężczyzn i 36-42%
Narodowy Program Profilaktyki i Leczenia Chorób Układu Sercowo-Naczyniowego "POLKARD 2009 OGŁOSZENIE
 Narodowy Program Profilaktyki i Leczenia Chorób Układu Sercowo-Naczyniowego "POLKARD 2009 OGŁOSZENIE Warszawa 2009-06-18 Na podstawie art. 48 ust. 4 ustawy z dnia 27 sierpnia 2004r. o świadczeniach opieki
Narodowy Program Profilaktyki i Leczenia Chorób Układu Sercowo-Naczyniowego "POLKARD 2009 OGŁOSZENIE Warszawa 2009-06-18 Na podstawie art. 48 ust. 4 ustawy z dnia 27 sierpnia 2004r. o świadczeniach opieki
INSTRUKCJA OBSŁUGI CONFORMABLE
 INSTRUKCJA OBSŁUGI CONFORMABLE Polska INSTRUKCJA UŻYTKOWANIA ENDOPROTEZA AORTY PIERSIOWEJ GORE TAG Przed użyciem należy uważnie przeczytać wszystkie instrukcje. Należy przestrzegać wszystkich ostrzeżeń
INSTRUKCJA OBSŁUGI CONFORMABLE Polska INSTRUKCJA UŻYTKOWANIA ENDOPROTEZA AORTY PIERSIOWEJ GORE TAG Przed użyciem należy uważnie przeczytać wszystkie instrukcje. Należy przestrzegać wszystkich ostrzeżeń
ROZPORZĄDZENIE MINISTRA ZDROWIA I OPIEKI SPOŁECZNEJ. z dnia 27 lutego 1998 r.
 ROZPORZĄDZENIE MINISTRA ZDROWIA I OPIEKI SPOŁECZNEJ z dnia 27 lutego 1998 r. w sprawie standardów postępowania oraz procedur medycznych przy udzielaniu świadczeń zdrowotnych z zakresu anestezjologii i
ROZPORZĄDZENIE MINISTRA ZDROWIA I OPIEKI SPOŁECZNEJ z dnia 27 lutego 1998 r. w sprawie standardów postępowania oraz procedur medycznych przy udzielaniu świadczeń zdrowotnych z zakresu anestezjologii i
II OGÓLNOPOLSKA KONFERENCJA ORDYNATORÓW I KIEROWNIKÓW KLINIK CHIRURGII OGÓLNEJ
 II OGÓLNOPOLSKA KONFERENCJA ORDYNATORÓW I KIEROWNIKÓW KLINIK CHIRURGII OGÓLNEJ 19.05.2017-20.05.2017 Ossa Program konferencji 19.05.2017 Rejestracja 10:00-10:50 Rejestracja Rozpoczęcie konferencji 10:50-11:05
II OGÓLNOPOLSKA KONFERENCJA ORDYNATORÓW I KIEROWNIKÓW KLINIK CHIRURGII OGÓLNEJ 19.05.2017-20.05.2017 Ossa Program konferencji 19.05.2017 Rejestracja 10:00-10:50 Rejestracja Rozpoczęcie konferencji 10:50-11:05
modernizacja BLOKu OperAcyJneGO w Samodzielnym publicznym Szpitalu Klinicznym nr 1 w Szczecinie
 ApArAturA i urządzenia medyczne modernizacja BLOKu OperAcyJneGO w Samodzielnym publicznym Szpitalu Klinicznym nr 1 w Szczecinie Obecnie szpital dysponuje zmodernizowanym blokiem operacyjnym, który zabezpiecza
ApArAturA i urządzenia medyczne modernizacja BLOKu OperAcyJneGO w Samodzielnym publicznym Szpitalu Klinicznym nr 1 w Szczecinie Obecnie szpital dysponuje zmodernizowanym blokiem operacyjnym, który zabezpiecza
CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII
 CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII LP KOD ICD-9 Nazwa procedury Cena badania w zł Pracownia radiologii (rtg) 1 87.04.1 Tomografia siodła tureckiego 64,00 2 87.092 RTG krtani bez kontrastu (zdjęcia
CENNIK BADAŃ DIAGNOSTYCZNYCH ZAKŁAD RADIOLOGII LP KOD ICD-9 Nazwa procedury Cena badania w zł Pracownia radiologii (rtg) 1 87.04.1 Tomografia siodła tureckiego 64,00 2 87.092 RTG krtani bez kontrastu (zdjęcia
Warszawa, dnia 4 grudnia 2013 r. Poz. 1445
 Warszawa, dnia 4 grudnia 2013 r. Poz. 1445 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 26 listopada 2013 r. w sprawie świadczeń gwarantowanych z zakresu świadczeń wysokospecjalistycznych oraz warunków ich
Warszawa, dnia 4 grudnia 2013 r. Poz. 1445 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 26 listopada 2013 r. w sprawie świadczeń gwarantowanych z zakresu świadczeń wysokospecjalistycznych oraz warunków ich
OPIEKA AMBULATORYJNA NAD CHORYMI Z NIEWYDOLNOŚCIĄ SERCA
 OPIEKA AMBULATORYJNA NAD CHORYMI Z NIEWYDOLNOŚCIĄ SERCA dr hab. med. Ewa Konduracka Klinika Choroby Wieńcowej i Niewydolności Serca Collegium Medicum Uniwersytetu Jagiellońskiego, Krakowski Szpital Specjalistyczny
OPIEKA AMBULATORYJNA NAD CHORYMI Z NIEWYDOLNOŚCIĄ SERCA dr hab. med. Ewa Konduracka Klinika Choroby Wieńcowej i Niewydolności Serca Collegium Medicum Uniwersytetu Jagiellońskiego, Krakowski Szpital Specjalistyczny
CENNIK BADAŃ DIAGNOSTYCZNYCH wykonywanych w II Zakładzie Radiologii Lekarskiej SPSK Nr 1
 Załącznik Nr 4 do Zarządzenia Nr 15/2018 Dyrektora SPSK Nr 1 w Lublinie z dnia 16 kwietnia 2018r. Załącznik Nr 31 do Regulaminu Organizacyjnego SPSK Nr 1 w Lublinie CENNIK BADAŃ DIAGNOSTYCZNYCH wykonywanych
Załącznik Nr 4 do Zarządzenia Nr 15/2018 Dyrektora SPSK Nr 1 w Lublinie z dnia 16 kwietnia 2018r. Załącznik Nr 31 do Regulaminu Organizacyjnego SPSK Nr 1 w Lublinie CENNIK BADAŃ DIAGNOSTYCZNYCH wykonywanych
DYREKTOR WIELOSPECJALISTYCZNEGO SZPITALA SAMODZIELNEGO PUBLICZNEGO ZAKŁADU OPIEKI ZDROWOTNEJ W NOWEJ SOLI
 DSP. 1132/1/ 1 /2016 OGŁOSZENIE NR 1/2016 konkursu ofert o udzielenie zamówienia na udzielanie świadczeń zdrowotnych z dnia 04 listopada 2015r. Na podstawie art. 26 ustawy z dnia 15 kwietnia 2011 r. o
DSP. 1132/1/ 1 /2016 OGŁOSZENIE NR 1/2016 konkursu ofert o udzielenie zamówienia na udzielanie świadczeń zdrowotnych z dnia 04 listopada 2015r. Na podstawie art. 26 ustawy z dnia 15 kwietnia 2011 r. o
ROZDZIAŁ 1 ZARYS HISTORII ANESTEZJOLOGII I JEJ PRZYSZŁOŚĆ Janusz Andres, Bogdan Kamiński, Andrzej Nestorowicz... 13
 SPIS TREŚCI ROZDZIAŁ 1 ZARYS HISTORII ANESTEZJOLOGII I JEJ PRZYSZŁOŚĆ Janusz Andres, Bogdan Kamiński, Andrzej Nestorowicz...... 13 ROZDZIAŁ 2 CELE ZNIECZULENIA I MOŻLIWOŚCI WSPÓŁCZESNEJ ANESTEZJOLOGII
SPIS TREŚCI ROZDZIAŁ 1 ZARYS HISTORII ANESTEZJOLOGII I JEJ PRZYSZŁOŚĆ Janusz Andres, Bogdan Kamiński, Andrzej Nestorowicz...... 13 ROZDZIAŁ 2 CELE ZNIECZULENIA I MOŻLIWOŚCI WSPÓŁCZESNEJ ANESTEZJOLOGII
Załącznik 1. Warunki realizacji świadczeń
 Załącznik 1. Warunki realizacji świadczeń Tabela 1 Warunki, które powinni spełniać świadczeniodawcy przy udzielaniu świadczeń gwarantowanych w trybie hospitalizacji i hospitalizacji planowej w ramach oddziału
Załącznik 1. Warunki realizacji świadczeń Tabela 1 Warunki, które powinni spełniać świadczeniodawcy przy udzielaniu świadczeń gwarantowanych w trybie hospitalizacji i hospitalizacji planowej w ramach oddziału
Załącznik Nr 3 do Regulaminu organizacyjnego Samodzielnego Publicznego Zespołu Opieki Zdrowotnej w Świdnicy
 Obowiązuje od dnia 01 maja 2014 roku Część II - Ceny świadczeń medycznych i usług diagnostyki obrazowej CENNIKA ŚWIADCZEŃ MEDYCZNYCH I USŁUG SAMODZIELNEGO PUBLICZNEGO ZESPOŁU OPIEKI ZDROWOTNEJ W ŚWIDNICY
Obowiązuje od dnia 01 maja 2014 roku Część II - Ceny świadczeń medycznych i usług diagnostyki obrazowej CENNIKA ŚWIADCZEŃ MEDYCZNYCH I USŁUG SAMODZIELNEGO PUBLICZNEGO ZESPOŁU OPIEKI ZDROWOTNEJ W ŚWIDNICY
