Program współfinansowany ze środków Unii Europejskiej. w ramach Europejskiego Funduszu Społecznego
|
|
|
- Marek Mikołajczyk
- 8 lat temu
- Przeglądów:
Transkrypt
1 KOMPLEKSOWY PROGRAM PROFILAKTYCZNY W ZAKRESIE ZAPOBIEGANIA CHOROBOM UKŁADU RUCHU I OBWODOWEGO UKŁADU NERWOWEGO SPOWODOWANYCH SPOSOBEM WYKONYWANIA PRACY RAPORT Z REALIZACJI ZADANIA 1 BADANIA I ANALIZY OPRACOWANY PRZEZ ZESPÓŁ WYKONAWCÓW Z KLINIKI I PRZYCHODNI CHORÓB ZAWODOWYCH; oraz ZAKŁADU FIZJILOGII PRACY I ERGONOMII INSTYTUTU MEDYCYNY PRACY IM. PROF. J. NOFERA Dr n. med. Patrycja Krawczyk-Szulc Dr hab. n. med. Teresa Makowiec-Dąbrowska Dr n. med. Ewa Wągrowska-Koski Dr inŝ. Zbigniew W. Jóźwiak Lek. med. Damian Kowalik Program współfinansowany ze środków Unii Europejskiej w ramach Europejskiego Funduszu Społecznego 1
2 Choroby układu ruchu stanowią powaŝny problem społeczno-ekonomiczny. Są jedną z najczęstszych przyczyn czasowej niezdolności do pracy, najczęstszą przyczyną udzielania świadczeń rehabilitacyjnych oraz niepełnosprawności. Dolegliwości oraz schorzenia układu ruchu są chorobami o szerokim rozpowszechnieniu w populacji ogólnej, co sprawia, Ŝe naleŝą one do chorób społecznych. Poczucie zdrowia, komfort i jakość Ŝycia wydają się być nierozerwalnie związane ze sprawnością układu mięśniowo-szkieletowego. Pewne zmiany w funkcjonowaniu tego układu są atrybutem wieku starszego, kiedy częściej pojawiają się objawy zaleŝne od schorzeń zwyrodnieniowych. Ograniczenia moŝliwości radzenia sobie z wykonywaniem czynności wymagających angaŝowania róŝnych części układu ruchu mogą mieć takŝe związek z pracą zawodową. Obciążenie Ustalone procedury wykonywania pracy, narażenie na czynniki zewnętrzne, sprzęt pomocniczy, środowisko pracy Czynniki związane z organizacją pracy Odpowiedź tkanek Adaptacja Cechy indywidualne Rezultat Dolegliwości Upośledzenie czynności Czynniki psychospołeczne Ryc. 1 Model oddziaływania czynników związanych z zaburzeniami funkcjonowania układu mięśniowo-szkieletowego. Cechy indywidualne mogące stanowić czynniki ryzyka dolegliwości ze strony układu ruchu Wpływ czynników pozazawodowych indywidualnych na występowanie dolegliwości ze strony układu ruchu oraz współdziałanie tycz czynników z czynnikami zawodowymi jest nadal przedmiotem badań. Podstawowymi czynnikami mającymi znaczenie dla sprawności układu ruchu są wiek, płeć, masa ciała, poziom sprawności fizycznej i sytuacja rodzinna oraz społeczna. Wiadomo, Ŝe z wiekiem wzrasta prawdopodobieństwo bólów stawów i tkanek okołostawowych, kości i mięśni co jest związane z naturalnymi przemianami w organizmie osób starszych oraz z efektem działania czynników, na które organizm był naraŝony przez całe wcześniejsze Ŝycie takŝe zawodowe. Omawiane zaburzenia występują częściej u 2
3 kobiet. Jak podaje raport opracowany przez National Occupational Research Agenda ponad 50% kobiet czynnych zawodowo cierpi z powodu dolegliwości ze strony układu mięśniowoszkieletowego. Wśród męŝczyzn to rozpowszechnienie wynosi 45%. Przyczyny takich róŝnic są obecnie przedmiotem badań. Jak podaje Hoogendoorn w Norwegii 46% męŝczyzn cierpi na bóle krzyŝa natomiast rozpowszechnienie tych dolegliwości wśród kobiet jest większe 52% (1999). Nadwaga to czynnik, który moŝe przyspieszyć lub nawet być przyczyną dolegliwości bólowych, poniewaŝ u tych osób dochodzi do przeciąŝenia szkieletu, który musi dźwigać nadmiar kilogramów. ZaleŜność między bólami kończyn dolnych a masą ciała wskazali Westgaard i wsp. (1993) analizując związki między zawodowymi i indywidualnymi czynnikami ryzyka dolegliwości ze strony układu mięśniowo-szkieletowego. Ci sami autorzy stwierdzili takŝe istotne korelacje między psychospołecznymi problemami w miejscu pracy a nasileniem dolegliwości bólowych przede wszystkim szyi i karku. Jest to bardzo prawdopodobne, poniewaŝ nasilenie dolegliwości bólowych to często odczucie subiektywne, na które wpływa ogólne samopoczucie związane z sytuacją materialną, stosunkami międzyludzkimi. TakŜe palenie tytoniu moŝe pośrednio zwiększać ryzyko dolegliwości ze strony układu ruchu. Dym tytoniowy wywołuje kaszel powodując tym nagłe, krótkotrwałe obciąŝenie kręgosłupa lędźwiowego i zmniejszając dyfuzję substancji odŝywczych do krąŝków międzykręgowych (Kelsey, Golden 1988). Zawodowe czynniki ryzyka dolegliwości ze strony układu ruchu W związku z istnieniem wielu czynników pozazawodowych mogących zwiększać prawdopodobieństwo dolegliwości bólowych ze strony układu ruchu zawsze naleŝy je uwzględniać przy poszukiwaniu czynników ryzyka tych dolegliwości w środowisku pracy. Czynniki zawodowe wiąŝą się najczęściej z obciąŝeniem wysiłkiem fizycznym, czyli z pracą robotników niewykwalifikowanych oraz obciąŝeniami statycznymi, których przykładem jest praca siedząca np. przy obsłudze komputera (Westgaard i wsp. 1993;Yamamoto 1997). Największy problem zdrowotny osób pracujących stanowią dolegliwości bólowe odcinka lędźwiowo-krzyŝowego kręgosłupa (LBP low back pain). Najczęściej dotyczą one pracowników produkcyjnych z małych przedsiębiorstw, osób zatrudnionych w transporcie oraz pracowników biurowych zatrudnionych w firmach reklamowych i bankach. Czynniki mające wpływ na występowanie LBP to cięŝka praca fizyczna, podnoszenie i przenoszenie cięŝarów, wymuszone statyczne pozycje ciała, praca w pozycjach ze skręceniem tułowia, w pochyleniu oraz praca w naraŝeniu na wibrację wypadki w miejscu pracy. NajwaŜniejszym spośród nich jest podnoszenie cięŝkich obiektów, a wykonywanie tycz czynności zaleŝy od sposobu i rodzaju wykonywanej pracy. (Yu T-S i wsp. 1984; Burdorf 1992; Wiktorin i wsp. 1993). I tak wśród pracowników przemysłu metalowego podnoszeniem para się w codziennej pracy 27% pracowników a u pracowników transportu lądowego 75%. 3
4 Specyficzną grupą pracowników wśród których zaobserwowano częste występowanie dolegliwości ze strony układu ruchu i naraŝenie na liczne czynniki obciąŝające ten układ są pracownicy słuŝby zdrowia (Stubbs i wsp. 1983; Harber i wsp. 1985). W tej grupie zawodowej podstawowym czynnikiem ryzyka omawianych dolegliwości jest transport chorych w obrębie danej placówki a na drugim miejscu jest konieczność korzystania ze sprzętu pomocniczego instrumenty chirurgiczne, pipety laboratoryjne, wózki, łóŝka dla pacjentów, stojaki pod kroplówki itp. (NORA report 2000). Choroby układu ruchu zawodowe i pośrednio związane z pracą powodowane sposobem wykonywania pracy. Dolegliwości ze strony układu ruchu stanowią bardzo istotny problem niezaleŝnie od wykonywanego zawodu. Są jednak grupy pracowników, u których obciąŝenia i przeciąŝenia poszczególnych części układu mięśniowo-szkieletowego powodują dolegliwości i schorzenia tego układu związane z pracą charakterystyczną dla ich profesji. Patologia zawodowa narządu ruchu obejmuje problemy zdrowotne wynikające z chorób zawodowych i pośrednio związane z pracą (dawniej określane jako para zawodowe). Z funkcjonowaniem układu ruchu ściśle związana jest sprawność układu nerwowego w tym obwodowego układu nerwowego. Choroby obwodowego układu nerwowego często są wynikiem podobnych czynności, podobnego sposobu wykonywania pracy, jak choroby układu mięśniowoszkieletowego. Liczba chorób zawodowych w 2008r. w odniesieniu do roku 2007: przypadków chorób zawodowych, tj. o 261 (7,9%) więcej niŝ w roku współczynnik zachorowalności na choroby zawodowe (liczba chorób zawodowych na 100 tys. zatrudnionych) wzrósł nieznacznie i wyniósł 34,7 (w 2007 r. - 33,5). wzrost liczby stwierdzanych przewlekłych chorób układu ruchu - o 22 przypadki (tj. o 22,4% w 2008r.) 4
5 Ryc. 2 Przewlekłe choroby układu ruchu i obwodowego układu nerwowego spowodowane sposobem wykonywania pracy w latach Schorzenia układu ruchu spowodowane sposobem wykonywania pracy moŝna podzielić na ograniczone - zlokalizowane i rozległe. W pierwszym przypadku, dolegliwości mają określoną lokalizację (nadgarstek, łokieć), lub dotyczą ograniczonej grupy mięśni czy ścięgien. W tej grupie są takŝe schorzenia obwodowego układu nerwowego. Przykładami tego rodzaju schorzeń są: zapalenie nadkłykcia bocznego kości ramiennej, zapalenie nadkłykcia przyśrodkowego kości ramiennej ("łokieć tenisisty"), zespół cieśni nadgarstka (uciśnięcie nerwu pośrodkowego w kanale nadgarstka), czy zapalenie pochewki ścięgna określonego, pojedynczego mięśnia. Wymienione jednostki chorobowe są ujęte w obowiązującym wykazie chorób zawodowych - punkt 19 i 20 wykazu, czyli przewlekłe choroby układu ruchu i przewlekłe choroby obwodowego układu nerwowego spowodowane sposobem wykonywania pracy (Dz U 105, póz. 869; 2009). Oceniając zaleŝność dolegliwości od warunków pracy naleŝy zawsze przeanalizować następujące elementy: intensywność i czas trwania pracy stopień nasilanie dolegliwości wraz ze wzrostem intensywności i czasu trwania pracy trudności w wykonywaniu czynności zawodowych i pozazawodowych (np. zapinanie guzików, odkręcanie zakrętek) w związku z odczuwanymi dolegliwościami 5
6 wpływ stresu zawodowego, czynniki psychospołeczne w pracy wpływ czynników osobniczych wielkość obciąŝeń pozazawodowych Dolegliwości ze strony układu ruchu stanowią bardzo istotny problem niezaleŝnie od wykonywanego zawodu. Są jednak grupy pracowników, u których obciąŝenia i przeciąŝenia poszczególnych części układu mięśniowo-szkieletowego powodują dolegliwości i schorzenia tego układu związane z pracą charakterystyczną dla ich profesji. Dolegliwości i schorzenia narządu ruchu obserwuje się szczególnie często w grupach zawodowych, w których ze względu na sposób wykonywania pracy układ mięśniowo-szkieletowy podlega róŝnorodnym obciąŝeniom. Wśród zawodowych czynników ryzyka, które mogą usposabiać do ujawnienia się tych zespołów wymienia się: niedostosowanie ergonomiczne stanowiska pracy do wykonywania czynności zawodowych, wykonywanie pracy w pozycji wymuszonej i wymagającej wykonywania monotypowych, powtarzalnych w długich przedziałach czasowych ruchów nadmiernie obciąŝających róŝne elementy układu ruchu, nadmierny długotrwały ucisk na tkanki i struktury narządu ruchu, pracę w niekorzystnych zwłaszcza zmiennych warunkach mikroklimatycznych, wibracje ogólne a takŝe przewlekły stres zwiększający napięcie mięśni. Wszystkie wymienione czynniki ryzyka, sprzyjające przeciąŝeniu układu ruchu zwiększają ryzyko schorzeń i urazów. Zgodnie z Kodeksem Pracy i Rozporządzeniem Rady Ministrów z dnia 30 czerwca 2009 r. w sprawie chorób zawodowych (Dz. U. nr 105 poz. 869) przy zgłaszaniu podejrzenia, rozpoznawaniu i stwierdzaniu chorób zawodowych uwzględnia się choroby ujęte w wykazie chorób zawodowych, jeŝeli w wyniku oceny warunków pracy moŝna stwierdzić bezspornie lub z wysokim prawdopodobieństwem, Ŝe choroba została spowodowana działaniem czynników szkodliwych dla zdrowia występujących w środowisku pracy albo w związku ze sposobem wykonywania pracy. Wykaz chorób zawodowych został zmieniony w 2009r. Zmiany w punkcie 19 i 20 wykazu przedstawiono poniŝej. Tab. 1 Przewlekłe choroby układu ruchu wywołane sposobem wykonywani pracy. Porównanie pkt. 19 wykazu chorób zawodowych z Rozporządzenia Rady Ministrów z dn r. i Rozporządzenia Rady Ministrów z dn r. Rozporządzenie z dn r. Przewlekłe zapalenie ścięgna i jego pochewki Przewlekłe zapalenie kaletki maziowej Rozporządzenie z dn r. Przewlekłe zapalenie ścięgna i jego pochewki Przewlekłe zapalenie kaletki maziowej 6
7 Przewlekłe uszkodzenie łąkotki Przewlekłe zapalenie okołostawowe barku Przewlekłe zapalenie nadkłykcia kości ramiennej Zmęczeniowe złamanie kości Przewlekłe uszkodzenie łąkotki u osób wykonujących pracę w pozycji kucznej Przewlekłe zapalenie okołostawowe barku Przewlekłe zapalenie nadkłykcia kości ramiennej Zmęczeniowe złamanie kości Przewlekłe uszkodzenie torebki stawowej Martwica kości nadgarstka Natomiast choroby pośrednio związane z pracą (work-relted) są to choroby w powstaniu których warunki pracy stanowią jeden z moŝliwych czynników ryzyka, wpływających na ujawnienie, przyśpieszenie bądź pogorszenie choroby. Do rozpoznania choroby pośrednio związanej z pracą konieczne jest udokumentowanie i wykazanie niekorzystnego wpływu warunków lub sposobu wykonywania pracy, na powstanie lub przebieg choroby. Do chorób układu ruchu pośrednio związanych z pracą zaliczane są zespoły bólowe kręgosłupa. Choroby zawodowe układu ruchu Zespół bolesnego barku Podczas cięŝkich prac fizycznych moŝe dochodzić przedwczesnego zuŝycia tkanek miękkich okolicy barku na skutek zmian przeciąŝeniowo-zapalnych w strukturach obręczy barkowej i wystąpienia tzw. zespołu bolesnego barku (ZBB). Bark się z 4 stawów: ramiennego, barkowo-obojczykowego, mostkowo-obojczykowego i stawu łączącego łopatkę ze ścianą klatki piersiowej. Części kostne barku połączone są za sobą mięśniami, torebkami stawowymi oraz aparatem więzadłowym, tworząc złoŝoną jednostkę anatomiczno-czynnościową. Dolegliwości najczęściej są spowodowane uszkodzeniem mięśnia nadgrzebieniowego, który łączy górną część łopatki z bliŝszym końcem kości ramiennej. MoŜe wystąpić zapalenie kaletki maziowej powodując ból pojawiający się po przeciąŝeniu podczas podnoszenia i rotacji wewnętrznej. Kolejną przyczyną moŝe być uszkodzenie mięśni pasa rotatorów i/lub ścięgna głowy długiej mięśnia dwugłowego ramienia. Do przerwania ścięgna głowy długiej mięśnia dwugłowego często dochodzi podczas ręcznego podnoszenia cięŝkich obiektów. W tym przypadku występuje stały ból, który w nocy nie pozwala choremu spać na chorym barku oraz uniemoŝliwia wykonywanie ruchu podnoszenia i rotacji kończyny górnej. 7
8 Przewlekłe zapalenie kaletek maziowych i przewlekłe uszkodzenie łąkotki U osób pracujących w pozycji klęczącej (parkieciarzy, posadzkarzy, dekarzy) moŝe się rozwinąć zapalenie kaletki maziowej przedrzepkowej. Kaletka maziowa to, worek łącznotkankowy produkujący substancję, zwaną mazią. Kaletki maziowe połoŝone są między brzuścem mięsnym a kością, na której ten mięsień przesuwa się w czasie skurczu, co zmniejsza tarcie lub występują między skórą a nie kością lub wystającą częścią kostną naraŝoną na ucisk jak w przypadku kaletki przedrzepkowej. Podstawowe objawy to ból nasilający się podczas badania palpacyjnego, poszerzenie i zniekształcenie obrysu stawu kolanowego, wyczuwalny chełboczący guz, który moŝe ulec stwardnieniu, gdy proces zapalny przewleka się. U tych samych pracowników, którzy często wykonują pracę w pozycji klęczącej lub w przysiadzie, ze zgiętym kolanem i jednoczesną rotacją zewnętrzną goleni moŝe dojść do uszkodzenia łąkotki stawu kolanowego. Łąkotki są zbudowane z półksięŝycowatych chrząstek częściowo uzupełniających przestrzeń między powierzchniami stawowymi kości udowej i piszczelowej. Pełnią funkcje amortyzujące, przyczyniają się do stabilizacji stawu kolanowego oraz chronią chrząstki stawowe przed zbyt szybkim zuŝyciem. Najczęściej uszkodzeniu ulega łąkotka przyśrodkowa. Objawy to uporczywy ból na wysokości szpary stawowej nasilający się podczas badania, obrzęk, wysięk, uczucie przeskakiwania w stawie klanowym, brak pełnego zgięcia i\lub wyprostu w stawie oraz zanik mięśnia czworogłowego uda. Zespół de Quervaina tendovaginitis stenosans m abductoris pollicis longi et extensoris pollicis brevis Czynności, którym towarzyszą powtarzalne ruchy odwodzenie kciuka, łokciowego odwodzenie nadgarstka i\lub pierścieniowe obejmowanie przedmiotów palcami I i II czyli mocny chwyt, połączony z odwiedzeniem ręki (np. podczas pracy stolarzy) mogą być przyczyną zapalenia wspólnej pochewki ścięgna mięśni długiego odwodziciela i krótkiego prostownika kciuka czyli zespołu de Quervaina. Przewlekle draŝnienie pochewki powoduje jej przekrwienie, obrzęk, a następnie włóknienie prowadząc w efekcie do pogrubienia ścian i trwałego zwęŝenia jej światła. Główne objawy występujące w przebiegu schorzenia to ból przy ruchach wyprostowania i odwodzenia kciuka, wyczuwalne zgrubienia i nierówności w obrębie pochewki ścięgien objętych zapaleniem, obrzęk skóry ponad ścięgnami prostownika krótkiego i odwodziciela kciuka oraz utrudnione wykonywanie czynności chwytania. Charakterystyczny dla tego schorzenia jest objaw Finkelsteina. Kciuk badanego układa się na jego dłoni i następnie nad nim zamyka pozostałe palce w pięść. Podczas łokciowego odchylenia ręki pojawia się ból. 8
9 Zakleszczające zapalenie ścięgna, palec trzaskający tendovaginitis stenosans Jest to zapalenie, zwęŝenie i guzkowe pogrubienie ścięgna zginaczy: długiego kciuka i powierzchownego palców z ograniczeniem ich poślizgu. Najczęściej choroba dotyczy palca serdecznego i małego. Do najbardziej typowych objawów moŝna zaliczyć trudności ze zginaniem i następnie wyprostowaniem zgiętego palca, czemu towarzyszy charakterystyczne, bolesne przeskakiwanie". Brak leczenia moŝe prowadzić do trwałego przykurczu w obrębie chorego palca, a tym samym do upośledzenia funkcji chwytnej ręki. Czynności zwiększające ryzyko wystąpienia choroby to stemplowanie, zszywanie (broszurowanie) gra na instrumentach. Palec trzaskający moŝe równieŝ występować w przebiegu RZS. Entezopatia nadkłykcia bocznego kości ramiennej łokieć tenisisty epicondylitis lateralis humeri Łokieć tenisisty to zmiany w obrębie przyczepu mięśnia prostownika krótkiego nadgarstka do kości nadkłykcia bocznego kości ramiennej. Przyczyną dolegliwości są zmiany o charakterze degeneracyjnym czyli uszkodzenie struktury włókien kolagenowych tworzących ścięgna i nieprawidłowe ukrwienie okolicy przyczepu spowodowane przewlekłymi przeciąŝeniami i mikrourazami. Zawody w których istnieje ryzyko wystąpienia zapalenia nadkłykcia kości ramiennej: to stomatolodzy, protetycy, szlifierze, praczki Wielokrotne powtarzanie ruchów prostowania i rotacji powodują zwiększone obciąŝenie mięśni i ich przyczepów. Szczególnie obciąŝające w tym przypadku są czynności związane z wkręcaniem śrubokrętem z silnym zaciskiem ręki. Zwiększone ryzyko wystąpienia łokcia tenisisty zaobserwowano takŝe u palaczy tytoniu. Objawy to przede wszystkim ból stały, tępy w okolicy nadkłykcia nasilający się podczas badania palpacyjnego, ruchów odwracania i nawracania, prostowania w stawie łokciowym przy nadgarstku zgiętym grzbietowo. Pozytywnym aspektem tej dolegliwości jest spontaniczne wyzdrowienie obserwowane u 80-90% wszystkich przypadków. 9
10 Choroby układu ruchu pośrednio związane z pracą Zespoły bólowe kręgosłupa są chorobami o szerokim rozpowszechnieniu w populacji ogólnej - występują u blisko 80% populacji w krajach wysoko uprzemysłowionych. Najczęściej występującymi dolegliwościami ze strony układu ruchu są bóle kręgosłupa. Oprócz problemów medycznych zespoły bólowe kręgosłupa stanowią powaŝny problem społeczny i ekonomiczny. Kręgosłup to konstrukcją kostna, która podpiera ciało, dźwiga jego cięŝar oraz utrzymuje głowę, tułów i kończyny we właściwej pozycji (Ryc. 3). O swoim istnieniu i wadze spełnianej funkcji informuje wówczas, gdy zdecydowanie odmówi posłuszeństwa. Wiadomo, Ŝe u większości pacjentów dolegliwości bólowe kręgosłupa mają pochodzenie mechaniczne (przeciąŝenia statyczne, nieprawidłowa mechanika ruchów i inne). Ryc. 3 Budowa kręgosłupa MoŜna wyróŝnić dwie grupy czynników mających wpływ na występowanie dolegliwości ze strony układu ruchu pozazawodowe, w tym cechy indywidualne pracownika oraz czynniki związane wykonywaniem pracy. ObciąŜenia układu ruchu wywołują w pierwszej kolejności odpowiedź z tkanek mięśni, więzadeł i powierzchni stawowych. W zaleŝności od cech indywidualnych, czynników psychospołecznych oraz wielkości i rodzaju obciąŝeń statycznych i dynamicznych moŝe rozwinąć się adaptacja (zwiększenie siły mięśniowej, sprawności ruchowej lub kondycji) albo dolegliwości i zaburzenia w funkcjonowaniu układu ruchu. 10
11 Przyczyny dolegliwości bólowych pleców Najczęściej bolą plecy w okolicy lędźwiowo-krzyŝowej. Bóle krzyŝa mogą świadczyć o róŝnych stanach chorobowych struktur zlokalizowanych w odcinku lędźwiowo-krzyŝowym pleców, które mogą występować niezaleŝnie od czynników zawodowych lub cech indywidualnych pacjenta. Najczęstsze przyczyny bólu krzyŝa to: uszkodzenia mięśni i więzadeł, procesy zapalne w obrębie stawów kręgosłupa lub krąŝków międzykręgowych. przepuklina krąŝka międzykręgowego ("wypadnięcie" dysku, dyskopatia), polegająca na przemieszczeniu ku tyłowi, w obręb kanału kręgowego, jądra miaŝdŝystego oraz części pierścienia włóknistego i podraŝnieniu przebiegającego w pobliŝu korzenia nerwowego. uciśnięcie nerwu zwęŝenie kanału kręgowego, które towarzyszy zwykle zmianom strukturalnym związanym z fizjologicznymi procesami starzenia oraz zmianom zwyrodnieniowym w obrębie krąŝków, stawów kręgosłupa i więzadeł przebiegających wewnątrz kanału kręgowego. wrodzonych wad kręgosłupa. Zwykle nie powodują one Ŝadnych dolegliwości, jeśli jednak są wystarczająco powaŝne, zdarza się, Ŝe sprawiają kłopoty. choroby innych organów wewnętrznych, na przykład nerek, trzustki, aorty czy narządów płciowych, a wreszcie tak groźne schorzenia jak nowotwory, zapalenie kości lub nietypowe postaci zapalenia stawów. Na szczęście te ostatnie przyczyny są niesłychanie rzadkie; wokoło 98% przypadków ból okolicy lędźwiowo-krzyŝowej jest skutkiem uszkodzeń (zwykle ustępujących) mięśni, więzadeł, kości lub krąŝków międzykręgowych. wiele z powszechnie występujących, idiopatycznych bólów krzyŝa jest prawdopodobnie związanych ze stresem. Wyniki opublikowane u przez Lampe i jej współpracowników z Uniwersytetu w Innsbrucku (1998) wykazały związek pomiędzy cięŝkimi przejściami a wystąpieniem dolegliwości. We wcześniejszych badaniach Lampe odkryła, Ŝe pacjenci, u których nie stwierdzono anatomicznego podłoŝa bólów krzyŝa, postrzegali Ŝycie jako bardziej stresujące niŝ osoby z grupy kontrolnej z przyczynami zdefiniowanymi. John E. Sarno z Rusk Institute of Rehabilitation Medicine w New York University Medical Center uwaŝa, Ŝe problemy emocjonalne zepchnięte do podświadomości wywołują fizyczne napięcie, które z kolei powoduje ból. Jego zdaniem bóle krzyŝa mają odwrócić uwagę od stawiania czoła sytuacjom stresowym. Samo z powodzeniem leczył wybranych pacjentów psychoterapią. zwykła bolesność mięśni po wysiłku fizycznym, postępujące z wiekiem naturalne ścieranie się i zuŝywanie krąŝków międzykręgowych i więzadeł, prowadzące do mikrourazów. 11
12 MoŜna wyróŝnić dwie grupy czynników mających wpływ na występowanie dolegliwości ze strony układu ruchu: pozazawodowe, w tym cechy indywidualne pracownika oraz czynniki związane wykonywaniem pracy. ObciąŜenia układu ruchu wywołują w pierwszej kolejności odpowiedź z tkanek mięśni, więzadeł i powierzchni stawowych. W zaleŝności od cech indywidualnych, czynników psychospołecznych oraz wielkości i rodzaju obciąŝeń statycznych i dynamicznych moŝe rozwinąć się adaptacja (zwiększenie siły mięśniowej, sprawności ruchowej lub kondycji) albo dolegliwości i zaburzenia w funkcjonowaniu układu ruchu Wpływ czynników pozazawodowych indywidualnych na występowanie dolegliwości ze strony układu ruchu oraz ich współdziałanie z czynnikami zawodowymi jest nadal przedmiotem badań. Podstawowymi czynnikami mającymi znaczenie dla sprawności układu ruchu są wiek, płeć, masa ciała, poziom sprawności fizycznej i sytuacja rodzinna oraz społeczna. Wiadomo, Ŝe z wiekiem wzrasta prawdopodobieństwo bólów stawów i tkanek okołostawowych, kości i mięśni, co jest związane z naturalnymi przemianami w organizmie osób starszych oraz z efektem działania czynników, na które organizm był naraŝony przez całe wcześniejsze Ŝycie takŝe zawodowe. Omawiane zaburzenia występują częściej u kobiet. Jak podaje raport opracowany przez National Occupational Research Agenda ponad 50% kobiet i 45% męŝczyzn czynnych zawodowo cierpi z powodu dolegliwości ze strony układu mięśniowo-szkieletowego. Najpowszechniejsza przyczyna to nadwaga, która powoduje przeciąŝenie całego szkieletu, co moŝe być wywoływać dolegliwości bólowe. ZaleŜność między bólami kończyn dolnych a masą ciała wskazali Westgaard i wsp., (1993) analizując związki między zawodowymi i indywidualnymi czynnikami ryzyka dolegliwości ze strony układu mięśniowo-szkieletowego. Bardzo waŝny jest ogólny stan zdrowia i stan układu mięśniowo-szkieletowego. Istniejące wady wrodzone, choroby zwyrodnieniowe, osteoporoza mogą być źródłem dolegliwości bólowych niezaleŝnie od innych czynników. TakŜe palenie tytoniu moŝe pośrednio zwiększać ryzyko dolegliwości ze strony układu ruchu. Dym tytoniowy wywołuje kaszel powodując tym nagłe, krótkotrwałe obciąŝenie kręgosłupa lędźwiowego i zmniejszając dyfuzję substancji odŝywczych do krąŝków międzykręgowych. W związku z istnieniem wielu czynników pozazawodowych mogących zwiększać prawdopodobieństwo dolegliwości bólowych ze strony układu ruchu zawsze naleŝy je uwzględniać przy poszukiwaniu czynników ryzyka tych dolegliwości w środowisku pracy. Czynniki zawodowe zwiększające częstość występowania dolegliwości ze strony układu ruchu, to przede wszystkim duŝy wysiłek fizyczny, taki jak w pracy robotników niewykwalifikowanych oraz 12
13 obciąŝenia statyczne, których przykładem jest praca siedząca np. przy obsłudze komputera. Największy problem zdrowotny osób pracujących stanowią dolegliwości bólowe odcinka lędźwiowokrzyŝowego kręgosłupa (LBP low back pain). Najczęściej dotyczą one pracowników produkcyjnych z małych przedsiębiorstw, osób zatrudnionych w transporcie oraz pracowników biurowych zatrudnionych w firmach reklamowych i bankach. Czynniki mające wpływ na występowanie LBP to cięŝka praca fizyczna, podnoszenie i przenoszenie cięŝarów, wymuszone statyczne pozycje ciała, praca w pozycjach ze skręceniem tułowia, w pochyleniu oraz praca w naraŝeniu na wibrację. NajwaŜniejszym spośród nich jest podnoszenie cięŝkich obiektów, a wykonywanie tych czynności zaleŝy od sposobu i rodzaju wykonywanej pracy. I tak wśród pracowników przemysłu metalowego podnoszeniem para się w codziennej pracy 27% pracowników a u pracowników transportu lądowego 75%. Potwierdzono równieŝ występowanie korelacji między psychospołecznymi problemami w miejscu pracy a nasileniem dolegliwości bólowych przede wszystkim szyi i karku. Najczęściej opisywane czynniki psychospołeczne obecne w środowisku pracy, które mogą sprzyjać występowaniu dolegliwości mięśniowo-szkieletowych to wymagania w pracy i mały zakres kontroli własnej sytuacji w pracy oraz brak wsparcia społecznego. Profilaktyka dolegliwości ze strony układu mięśniowo- szkieletowego Podstawowym elementem profilaktyki technicznej występowania przeciąŝeń i dolegliwości układu ruchu jest stosowanie zasad ergonomii przy projektowaniu stanowisk pracy i organizacji pracy. Ergonomia to dopasowywanie warunków pracy do pracownika, nie pracownika do warunków pracy. Podstawowe cele stosowania ergonomii w zakładach pracy to zwiększenie wydajności pracy, poprawa jakości warunków pracy, poprawa jakości produktu oraz poprawa zdrowia i bezpieczeństwa pracy. Podstawowe zasady ergonomii. Praca w pozycji neutralnej. NaleŜy tak dostosować stanowisko pracy aby podczas wykonywania czynności zachować fizjologiczne krzywizny kręgosłupa. Minimalizowanie obciąŝenia wysiłkiem fizycznym. Na stanowisku pracy wszystko powinno być w zasięgu ręki. Reach envelope - przedmioty często uŝywane powinny być na wyciągnięcie ręki a te uŝywane bardzo często powinny być w zasięgu przedramion. Odpowiednia wysokość powierzchni roboczej. 13
14 Zmniejszanie ilości ruchów powtarzalnych, monotypowych. Unikanie obciąŝeń statycznych, czyli utrzymywania jednej pozycji ciała lub jego części przez dłuŝszy okres czasu. Ograniczanie miejscowego ucisku na elementy układu ruchu poprzez stosowanie podkładek w miejscach naraŝonych na ucisk. Porządek w miejscu pracy. Aktywne spędzanie czasu wolnego i regularne uprawianie treningu fizycznego. Obok stosowania zasad ergonomii istotnym elementem zapobiegania dolegliwościom układu mięśniowo-szkieletowego jest profilaktyka medyczna realizowana w ramach działań słuŝb medycyny pracy. Elementy tej profilaktyki to odpowiedni, uwzględniający stan zdrowia i naraŝenie zawodowe, dobór kandydatów do pracy stwarzającej obciąŝenie dla układu ruchu, kwalifikowanie osób z zespołem bólowym kręgosłupa do grup czynnego poradnictwa, wnikliwa ocena dynamiki dolegliwości w okresie trwania zatrudnienia oraz podejmowanie racjonalnego postępowania orzeczniczego dotyczącego okresowej bądź stałej zmiany rodzaju pracy. Niezbędna jest takŝe współpraca słuŝby medycyny pracy z państwową inspekcją sanitarną i inspekcją pracy i pracodawcami, w zakresie poprawy warunków pracy, mająca na celu eliminację bądź ograniczenie zawodowych czynników ryzyka chorób zawodowych układu ruchu i pośrednio związanych z pracą. W określonych przypadkach konieczna jest ambulatoryjna rehabilitacja lecznicza uzasadniona stwierdzaną patologią układu mięśniowo-szkieletowego związaną z wykonywaną praca. W celu umoŝliwienia pracownikom zwiększenia kontroli nad ich zdrowiem naleŝy inicjować i wdraŝać w zakładach pracy profilaktyczne programy prozdrowotnych, wynikających z oceny stanu zdrowia pracujących. Elementem takich programów powinno być między innymi szkolenie z zakresu ergonomii i prawidłowego i bezpiecznego korzystania ze stanowiska pracy oraz informacja o zawodowych oraz pozazawodowych czynnikach ryzyka schorzeń układu ruchu. Wczesne dostrzeŝenie problemu i odpowiednie interwencje ergonomiczne oraz diagnostycznolecznicze mogą istotnie zmniejszyć ryzyko pojawiania się nowych przypadków i ograniczyć skutki socjoekonomiczne wynikające ze znacznego rozpowszechnienia schorzeń układu ruchu uwarunkowanych sposobem wykonywania pracy. Choroby zawodowe obwodowego układu nerwowego. Choroby zawodowe obwodowego układu nerwowego zostały ujęte w punkcie 20 wykazu chorób zawodowych. (Tab 2) 14
15 Tab. 2 Przewlekłe choroby obwodowego układu nerwowego wywołane sposobem wykonywani pracy. Porównanie pkt. 20 wykazu chorób zawodowych z Rozporządzenia Rady Ministrów z dn r. i Rozporządzenia Rady Ministrów z dn r. Rozporządzenie z dn r. Zespół cieśni w obrębie nadgarstka Zespół rowka nerwu łokciowego Rozporządzenie z dn r. Zespół cieśni w obrębie nadgarstka Zespół rowka nerwu łokciowego Zespół kanału de Guyona Uszkodzenie nerwu strzałkowego wspólnego u osób wykonujących pracę w pozycji kucznej Najczęściej występującą jednostka chorobowa jest zespół cieśni nadgarstka (CTS carpal tunel syndrome). Zespół cieśni nadgarstka (CTS ang. carpal tunnel syndrome) to stan chorobowy powstały w wyniku ucisku nerwu pośrodkowego (nervus medianus) w kanale nadgarstka. CTS wymieniony jest wśród chorób zawodowych, w punkcie 20.1 aktualnego wykazu. Do ucisku nerwu pośrodkowego dochodzi na skutek wzrostu ciśnienia w kanale nadgarstka, będącego konsekwencją oddziaływania wewnętrznych i zewnętrznych czynników mechanicznych prowadzących do zmniejszenia rozmiaru kanału nadgarstka lub zwiększenia objętości elementów, które się w nim znajdują. Mogą to być zmiany anatomiczne, pogrubienie więzadła poprzecznego, przerost lub obrzęk pochewek ścięgnistych, nieprawidłowości stawowe nadgarstka (np. po złamaniu), guz lub anomalia mięśniowa. Wzrost ciśnienia w kanale nadgarstka powoduje zmiany niedokrwienne w nerwie poprzez upośledzenie przepływu krwi w naczyniach odŝywiających nerw. Prowadzi to początkowo do zaburzeń przewodnictwa w mielinowych włóknach nerwowych, a później do obumierania aksonów. Ucisk nerwu powoduje parestezje dłoniowo-promieniowej części ręki, a takŝe ból w okolicy nadgarstka, dłoni i czasem proksymalnie od miejsca ucisku w obrębie przedramienia lub barku. Typowym objawem jest nasilanie się dolegliwości w nocy i ich łagodzenie po wykonaniu ruchu strzepnięcia ręką. 15
16 Następnie mogą pojawić się ubytki czucia w zakresie trzech pierwszych palców po stronie dłoniowej i/lub osłabienie i zanik mięśni zaangaŝowanych w odwodzenie i przeciwstawianie kciuka. Występuje osłabienie chwytu, brak precyzji i ograniczenia ruchów. Utrudnione jest zaciśnięcie ręki w pięść, a trzymane przedmioty często wypadają z ręki. Nie pojawiają się zaburzenia czucia na dłoni i kłębie kciuka, gdyŝ gałązka nerwu pośrodkowego zaopatrująca ten obszar oddziela się od niego na ok. 3 cm przed wejściem do kanału. Rozpoznanie zespołu cieśni nadgarstka opiera się na wywiadzie, badaniu klinicznym oraz elektroneurograficznym. Uznanie, Ŝe jest on konsekwencją sposobu wykonywania pracy jest warunkiem rozpoznania choroby zawodowej. PoniŜej zostanie przedstawiony przegląd piśmiennictwa prezentującego dane o związku sposobów wykonywania pracy z częstością występowania lub pojawianiem się nowych przypadków zespołu cieśni nadgarstka. SPOSÓB WYKONYWANIA PRACY JAKO CZYNNIK RYZYKA ZESPOŁU CIEŚNI NADGARTSTKA Mechanizmem wywołującym CTS jest wzrost ciśnienia w kanale i niedokrwienie nerwu pośrodkowego. Następujące czynniki zwiększają ciśnienie w kanale nadgarstka: - zmniejszenie przestrzeni w kanale nadgarstka, - pofałdowanie skóry przy zgięciu nadgarstka, - przemieszczanie się mięśni glistowatych (międzykostnych) do kanału nadgarstka. Najmniejsze ciśnienie wewnątrz kanału nadgarstka jest wówczas, gdy ręka jest lekko nawrócona, w zgięciu łokciowym , grzbietowym 2 0-3,5 0, a palce zgięte w stawie śródręcznopalcowym pod kątem Odchylenie łokciowe aŝ do 10 0 nie zwiększa ciśnienia. Prostowanie nadgarstka (zgięcie grzbietowe) napina ścięgna mięśni zginaczy i nerw pośrodkowy zwiększając ucisk na jego powierzchnię grzbietową. Ciśnienie w kanale nadgarstka dodatkowo zwiększa zginanie palców i rośnie ono wraz ze zwiększeniem siły (np. siły uderzania w klawisze). Zgięcie ręki w nadgarstku powoduje, Ŝe ścięgna zginacza palców uciskają dłoniową powierzchnię kanału nadgarstka. Nerw pośrodkowy znajduje się właśnie pomiędzy tymi ścięgnami. PrzeciąŜenie mięśni zginaczy, brak przerw wypoczynkowych, są przyczyną braku równowagi pomiędzy zginaczami i prostownikami prowadząc do wzrostu ciśnienia w części 16
17 dłoniowej kanału nadgarstka. Gdy ręka przyjmuje ekstremalne pozycje dochodzi do obrzęku struktur znajdujących się obrębie kanału nadgarstka. Ciśnienie jest generalnie wyŝsze w dystalnej części kanału, co uzasadnia większą częstość zmian w segmencie czuciowym nerwu pośrodkowego. Przeprowadzono wiele badań mających na celu określenie wartości ciśnienia wewnątrz kanału nadgarstka. Uzyskane wyniki zaleŝały od metod pomiaru i doboru osób, wśród których przeprowadzano badania. U osób bez dolegliwości ze strony kończyn górnych w neutralnej pozycji nadgarstka stwierdzono, Ŝe ciśnienie w kanale wynosiło 2,5 mmhg, przy zgięciu nadgarstka pod kątem 90 rosło do 31 mmhg, a przy prostowaniu do 30 mmhg. U osób z rozpoznanym CTS w analogicznych pozycjach nadgarstka ciśnienie wynosiło 32, 94 i 110 mmhg. W innych badaniach stwierdzono, Ŝe w spoczynku, przy neutralnym ułoŝeniu ręki ciśnienie wewnątrz kanału nadgarstka wynosiło ok. 24 mmhg. Podczas zgięcia ręki pod kątem 90 ciśnienie wzrastało do ok. 80 mmhg, zaś podczas prostowania pod takim samym kątem do ok. 102 mmhg. Zgięcie grzbietowe ręki powoduje wsuwanie się mięśni glistowatych do kanału nadgarstka. Wówczas ciśnienie w kanale nadgarstka moŝe wzrosnąć aŝ do ok. 500 mmhg. Podczas chwytania przedmiotu całą ręką ciśnienie w kanale wzrasta do ok. 237 mmhg. Praca palcami, nawet gdy pokonują one względnie mały opór, powoduje znaczny wzrost ciśnienia w kanale nadgarstka. Naciskanie palcem wskazującym z siłą 0, 5, 10 i 15 N powodowało wzrost ciśnienia o 7,8, 14,1, 20,0, i 33,8 mmhg, zaś uŝywanie takiej samej siły podczas utrzymywania przedmiotu palcami (chwyt pensetowy) powodowało większy wzrost ciśnienia odpowiednio do 14,2, 29,9, 41,9, i 49,7 mmhg. Podczas naprzemiennego zginania i prostowania reki w nadgarstku (jak np. podczas pisania przy uŝyciu klawiatury) ścięgna ocierają się o siebie. Siła tego ocierania się jest proporcjonalna do napięcia ścięgien, a odwrotnie proporcjonalna do promienia krzywizny ruchu. Największą szybkość przesuwania się ścięgien i największe przyspieszenia obserwuje się podczas ruchów prostowania/zginania oraz ruchów ręki w nadgarstku na boki. Konsekwencją ocierania ścięgien o siebie moŝe być stan zapalny pochewek ścięgien. 17
18 Włóknienie i obrzęk pochewek ścięgien przechodzących przez nadgarstek jest znacznie częstsze u osób z CTS niŝ u osób, u których zespół ten nie występuje. Nienaturalne pozycje nadgarstka zmniejszają tolerancję obciąŝenia. Kluczową sprawą jest ustawienie ręki w zgięciu grzbietowym (prostowanie), poniewaŝ ciśnienie wewnątrz kanału nadgarstka rośnie w większym stopniu podczas prostowania ręki niŝ podczas zginania. Przy prostowaniu wzrost ten wynosi 1,6 mmhg/10 0 odchylenia, przy zgięciu jedynie 0,2 mmhg/10 0 odchylenia. Stwierdzono, Ŝe istotnym czynnikiem ryzyka CTS jest praca w warunkach ustawienia ręki w zgięciu grzbietowym pod kątem większym niŝ Jednocześnie warto zwrócić uwagę na fakt, Ŝe gdy ręka jest zgięta lub wyprostowana moŝliwość jej odchylania promieniowego lub łokciowego jest niewielka, co zmniejsza ryzyko wynikające z takich ruchów. Pozycja palców ma równieŝ duŝy wpływ na ciśnienie w kanale nadgarstka. Jest ono większe, gdy palce są wyprostowane niŝ wówczas, gdy są zgięte pod kątem 90 0 przy nadgarstku zgiętym grzbietowo pod kątem Zawodowe czynniki ryzyka CTS CTS a posługiwanie się klawiaturą i myszą komputera Z pracą na klawiaturze wiąŝe się wiele potencjalnych czynników ryzyka CTS. Uczucie dyskomfortu jest tym większe im wyŝej połoŝona jest klawiatura ponad wysokość łokciową, gdyŝ wymusza to uniesienie ramion i powoduje wzrost napięcia mięśni obręczy barkowej. Klawiatura powinna znajdować się na wysokości 1 cala (2,54 cm) powyŝej kolan, co zapewnia równoległe do podłogi ustawienie przedramion. Ponadto klawiatura powinna być ustawiona z lekkim uniesieniem bliŝszej krawędzi (klawisza spacji) ujemne nachylenie. Takie połoŝenie klawiatury poprawia ustawienia nadgarstka powodując, Ŝe podczas pisania o 60% wydłuŝa się czas, przez jaki nadgarstki są w pozycji neutralnej. PoniewaŜ ryzyko CTS rośnie wówczas, gdy ciśnienie w kanale nadgarstka przekracza 40 mmhg przez długi czas, poprawa ustawienia nadgarstka w oczywisty sposób musi zmniejszyć ryzyko. JednakŜe ujemne nachylenie klawiatury utrudnia widzenie klawiszy i dlatego nie jest ono polecane dla osób mających małą wprawę w pisaniu. 18
19 Wśród specjalistów toczą się równieŝ dyskusje nad kształtem samej klawiatury. Badania wykazały, Ŝe klasyczna klawiatura QWERTY powoduje przeciąŝenie lewej ręki i tylko niektórych palców (przy pisaniu 5 palcami), a takŝe zbyt małe wykorzystanie centralnych wierszy oraz konieczność przeskakiwania tam i z powrotem z wiersza na wiersz. Korzystanie z klasycznej klawiatury powoduje, Ŝe przedramiona są nawrócone (pronatio), a oba nadgarstki są w zgięciu łokciowym i grzbietowym. Pronacja jest bardziej wyraźna w prawej ręce, natomiast zgięcie łokciowe i grzbietowe nadgarstka w lewej. Warto zwrócić uwagę na to, Ŝe podczas pisania po angielsku 58% liter przypada na lewą rękę. Zgięcie łokciowe nadgarstka jest większe podczas posługiwania się klawiatura liczbową niŝ literową. Podczas intensywnego pisania droga, jaką przebywają ścięgna zginaczy mięśni poruszających palcami wynosi m/godz. RóŜnice cech antropometrycznych pomiędzy kobietami i męŝczyznami powodują, Ŝe zaleŝność długość-napięcie i siła-szybkość są mniej korzystne u kobiet, stąd większa częstość CTS właśnie u nich, mimo, Ŝe droga, jaką przebywają ścięgna jest większa u męŝczyzn. Stwierdzono, Ŝe na dobrze ustawionej klawiaturze lewa ręka jest zaangaŝowana przez 76% czasu, prawa przez 73%. Jednocześnie ok. 73% osób ma prawy lub lewy nadgarstek zgięty grzbietowo pod kątem >15 0, a ponad 20% osób odgięty łokciowo pod kątem >20 0. Podczas pisana na klawiaturze większość ruchów w nadgarstku odbywa się w płaszczyźnie pionowej ruchy zginania i prostowania. Stwarza to większe ryzyko CTS gdyŝ wówczas ścięgna przebywają dłuŝszą drogę niŝ przy ruchach zgięcia łokciowego i promieniowego. Niekorzystne ułoŝenie rąk podczas pisania na klawiaturze QWERTY stało się impulsem do działań, które doprowadziły do powstania nowych konstrukcji klawiatur. Klawiatura dzielona zmniejsza odchylenie łokciowe ręki lewej do 7,0 0-8,5 0, a prawej do 2,7 o -5,0 0, podczas gdy pisząc na tradycyjnej klawiaturze kąt ten był najczęściej w granicy 15 o Ponadto droga, jaką przebywają ścięgna zmniejsza się o ok. 11%. Pomimo tych oczywistych dodatnich cech klawiatur dzielonych, nie są one, podobnie jak inne modyfikacje, powszechnie wprowadzane ze względu na ich cenę i dotychczasowe przyzwyczajenia, jak 19
20 równieŝ z tego powodu, Ŝe szybkość pisania (prawdopodobnie na skutek mniejszej wprawy) jest mniejsza. Średnio uŝywając alternatywnej klawiatury pisze się mniej o 6 słów na minutę (10% wolniej). W powstawaniu CTS istotną rolę odgrywa równieŝ opór, jaki muszą pokonywać palce, co w przypadku klawiatury oznacza konieczną siłę, z jaką uderza się w klawisze. Stwierdzono, Ŝe większość uŝytkowników klawiatur uŝywa nadmiernej siły podczas pisania. Do uruchomienia klawisza standardowej klawiatury wystarczy siła 0,5-0,6 N, a nie powinno się przekraczać siły 1,5 N. Najczęściej jednak uderza się w klawisze z siłą w granicach 1,6-5,3 N. Kolejnym czynnikiem ryzyka CTS u osób pracujących z komputerem jest nieprawidłowe posługiwanie się myszą. Umieszczenie myszy obok klawiatury wymusza przyjmowanie nieprawidłowej pozycji: odwiedzenie ramienia, nawrócenie przedramienia i zgięcie łokciowe w nadgarstku. Podczas posługiwania się myszą rośnie ciśnienie w kanale nadgarstka. JuŜ samo połoŝenie ręki na myszy podnosi ciśnienie o 13 mmhg (do wartości 16,8-18,7 mmhg). Podczas stałego naciskania na klawisz i przesuwania myszy ciśnienie wzrasta do 28,8-33,1 mmhg, podczas klikania do 18,4-28,0 mmhg. Najbardziej obciąŝające ma być podwójne klikanie. Związek pracy z komputerem z częstością dolegliwości kończyn górnych skłonił wielu badaczy do interwencji ergonomicznych na stanowiskach pracy. Podsumowanie tych działań przedstawił Lincoln i wsp. Większość modyfikacji polegała na wymianie klawiatury tradycyjnej na dzieloną z moŝliwością regulacji kąta ustawienia i podpórkami pod nadgarstek. PoniewaŜ badania prowadzono w warunkach laboratoryjnych, a rezultaty uŝytkowania były oceniane po krótkim czasie, stwierdzano tylko poprawę pozycji ciała podczas pracy i ewentualne mniejsze obciąŝenie mięśni. Nie przeprowadzano badań klinicznych i dlatego nie moŝna wypowiadać się o znaczeniu takiej interwencji w zmniejszaniu częstości występowania związanych z pracą chorób układu mięśniowoszkieletowego. Zmieniano takŝe ustawienie klawiatury polegające na pochyleniu jej ku przodowi (ujemne nachylenie). Stwierdzono, Ŝe pomaga to utrzymać nadgarstki w pozycji 20
21 neutralnej. W podsumowaniu zwrócono uwagę na to, Ŝe w powstawaniu CTS u osób posługujących się klawiaturą istotne znaczenie mają równieŝ inne aspekty, takie jak czas pisania oraz charakterystyka uderzeń. Wiele uwagi poświęca się ułoŝeniu ręki podczas posługiwania się myszą. Odpowiedni kształt myszy oraz podpórka mają zapewnić neutralne połoŝenie ręki. Obecnie uwaŝa się, Ŝe niewskazane jest podpieranie samego nadgarstka, bo to moŝe zwiększyć ciśnienie w kanale. Podparte powinno być natomiast przedramię, stąd cała gama modeli ruchomych podpórek montowanych bezpośrednio do stołu, na którym stoi klawiatura. Obecny stan wiedzy wskazuje na to, Ŝe uŝywanie komputerów nie stanowi powaŝnego czynnika ryzyka powstawania CTS. Do takich wniosków upowaŝniają wyniki badań przeprowadzonych przez Andersena i wsp. Obserwowali oni przez okres 1 roku grupę blisko pracowników posługujących się w pracy komputerem. We wstępnym badaniu kwestionariuszowym dolegliwości pod postacią mrowienia/drętwienia ręki prawej przynajmniej raz w tygodniu zgłaszało 10,9% badanych. Podczas bezpośredniego wywiadu dolegliwości potwierdziło tylko 4,8% badanych, a tylko u 1,4% dolegliwości występowały w nocy. Nowe objawy w czasie rocznej obserwacji pojawiły się u 5,5% badanych, istotnie częściej u tych, którzy posługiwali się myszą przez ponad 20 godz./tydzień. Prawdopodobnym, ale nie istotnym statystycznie czynnikiem ryzyka było posługiwanie się klawiaturą. Powtarzalność ruchów jako ryzyko CTS Dotychczas przeprowadzone badania dostarczyły dowodów na istnienie zaleŝności pomiędzy wysoce powtarzalną pracą a CTS. W badaniach tych zastosowano ilościowe i półilościowe metody oceny powtarzalności. Największe wartości ryzyka względnego uzyskiwano wówczas, gdy porównywano prace cechujące się największą i najmniejszą powtarzalnością, a takŝe wówczas, gdy powtarzalność była skojarzona z uŝywaniem duŝej siły. Dostępne wyniki badań epidemiologicznych wskazują równieŝ na związek siły i CTS oraz wibracji i CTS. Natomiast brak jest wystarczających dowodów na związek pomiędzy pozycją nadgarstka a CTS. Występuje on jedynie wówczas, gdy niewłaściwej pozycji towarzyszy siła. 21
22 Powtarzalność ruchów ręki (nadgarstka) jest charakteryzowana poprzez określenie: a) częstotliwości lub czasu trwania typowych czynności wykonywanych rękoma, b) stosunkiem czasu pracy do czasu przerw, c) odsetkiem czasu pracy, jaki zajmują powtarzalne czynności, d) ilością produktów wytworzonych w jednostce czasu. Wg Silverstein a i wsp., autorów najczęściej cytowanego opracowania, powtarzalność ruchów określa się jako duŝą, gdy cykl trwa mniej niŝ 30 sek., lub przez 50% cyklu pracy powtarzają się te same czynności. Ci sami autorzy przyjęli bardzo wysokie kryterium dla określenia, Ŝe siła jest duŝa aŝ >6 kg. Pozycja ciała jako czynnik ryzyka CTS Udział pozycji ciała w powstawaniu CTS tłumaczy się tym, Ŝe praca w ekstremalnie niewygodnej pozycji powoduje uŝycie zwiększonej siły do wykonania zadania. Jest to jednak element często pomijany w badaniach epidemiologicznych, gdyŝ pracownicy wykonujący nawet takie same czynności pracują w bardzo róŝnych pozycjach ze względu na róŝnice w rozmiarach ciała. Najczęściej pozycję nadgarstka ocenia się na podstawie zapisu video przyjmując podział na 3 klasy, których przedziały dla zgięcia/prostowania są następujące: 0 do 25, 25 do 45 i ponad 45, a dla zgięcia łokciowego mniej niŝ 10, 10 do 20 i ponad 20. Oczywiście istotne znaczenie ma czas utrzymywania niewygodnych, uciąŝliwych pozycji. De Krom i wsp., porównywali grupy pracowników, których praca wymagała ekstremalnej pozycji nadgarstka przez czas równy 0; 1 7; 8 19 i godzin/tydzień i stwierdzili, Ŝe ryzyko CTS wzrastało od 1,5 do 8,7 wraz z wydłuŝaniem czasu zgięcia, a od 1,4 do 5,4 wraz z wydłuŝaniem czasu ekstremalnego wyprostowania. Inne cechy pracy jako czynniki ryzyka CTS DuŜe znaczenie w powstawaniu CTS przypisuje się sile, jaka jest rozwijana podczas wykonywania czynności, zwłaszcza gdy współwystępuje z powtarzalnością ruchów. Dodatkowym czynnikiem zwiększającym ryzyko jest posługiwanie się narzędziami wibrującymi. Najsilniejszy związek występowania CTS i warunków (sposobu wykonywania) pracy obserwowano u pracowników tych stanowisk, na których występuje kilka czynników ryzyka jednocześnie (np. siła i powtarzalność ruchów, siła i niewłaściwa pozycja). Roquelaure i wsp., 22
23 stwierdzili, Ŝe ryzyko występowania CTS wzrosło do 9, gdy praca charakteryzowała się następującymi czynnikami: uŝywanie siły >1 kg, czas wykonywania pojedynczej powtarzalnej operacji poniŝej 10 sek. oraz brak zmienności czynności, a takŝe krótki czas przerw (przerwy zajmują łącznie mniej niŝ 15% czasu pracy w ciągu dnia). Chiang i wsp. jako granicę duŝego i małego obciąŝenia podali 3 kg (26). W grupie kobiet pracujących z duŝym obciąŝeniem i z duŝą częstością ruchów ryzyko CTS było 2,6 (95% CI=1,0 7,3) raza wyŝsze w porównaniu z grupą o małym obciąŝeniu i wykonujących operacje z małą częstością. Istotne znaczenie ma równieŝ wyposaŝenie stanowiska pracy (np. konieczność ręcznego dostarczania materiałów, przedmiotów do obróbki itp.) oraz brak rotacji między stanowiskami. Blanc i wsp. zwracają uwagę na jeszcze jeden istotny czynnik ryzyka CTS. Jest nim łączny czas wykonywania powtarzalnych czynności obciąŝających nadgarstek (40). Stwierdzili, Ŝe ryzyko wystąpienia CTS w grupie, w której czas ten przekraczał 2 godz. w ciągu dnia wzrosło do 1,7 (95%CI=1,1-2,6) w porównaniu z grupą mniej obciąŝonych pracowników. Częstość występowania zespołu cieśni nadgarstka a wykonywany zawód Związek częstości występowania CTS z rodzajem wykonywanej pracy był przedmiotem licznych badań. Stwierdzano, Ŝe u pracowników, których praca wymagała powtarzalnych ruchów i ściskania z duŝą siłą częstość CTS dochodziła nawet do 61%. NajwyŜsze częstości notowano u szlifierzy, rzeźników, pracowników sklepów spoŝywczych, pracowników chłodni. Jedną z grup zawodowych, w których CTS występuje z duŝą częstością są pracownicy rzeźni zajmujących się oddzielaniem mięsa od kości. Wśród tych pracowników częstość CTS wynosiła 7,8%, podczas gdy u innych pracowników rzeźni 5,1%, a u pracowników zakładów chemicznych (niewykonujących prac tak obciąŝających kończyny górne) tylko 1,6%. RóŜnice częstości były statystycznie istotne. Jako przyczynę tak duŝej częstości CTS wykrawaczy kości były szybkie ruchy rąk i konieczność uŝywania duŝej siły. RównieŜ inne publikacje wskazują na duŝą częstość występowania CTS wśród pracowników wykonujących szybkie ruchy palcami (ruch zginania). Np. w zakładach przemysłu spoŝywczego częstość CTS wynosiła 11,7%. Stwierdzono jednocześnie, Ŝe 23
24 czynnikiem zwiększającym ryzyko wśród pracowników tych zakładów była otyłość i stres zawodowy. Wśród pracowników supermarketu częstość CTS wynosiła 23%. ObciąŜenie rąk oceniano na podstawie czasu wykonywania w ciągu tygodnia powtarzalnych ruchów nadgarstka, wymagających uŝycia siły. Ryzyko występowania CTS w najbardziej obciąŝonej grupie w porównaniu z najmniej obciąŝoną, po uwzględnieniu takich czynników jak wiek, płeć, spoŝycie alkoholu, występowanie chorób stanowiących czynniki ryzyka CTS, wynosiło 8,3 (95% CI=2,6-26,4). Silverstein i wsp. ocenili częstość występowania CTS w populacji pracowników, u których dokonano oceny częstości ruchów i uŝywanej siły. Wg tych autorów duŝa siła to 4 kg, mała siła poniŝej tej wartości. Stwierdzili, Ŝe w grupie z małym obciąŝeniem (mała częstość i mała siła) CTS występował z częstością 0,5%, zaś w grupie najbardziej obciąŝonej (duŝa częstość, duŝa siła) juŝ 5,6%. Przy uwzględnieniu innych czynników ryzyko w najbardziej obciąŝonej grupie w porównaniu z najmniej obciąŝoną było większe niŝ 15. Autorzy ci podkreślają, Ŝe w powstawaniu CTS większe znaczenie ma częstotliwość ruchów, gdyŝ wskaźnik ryzyka dla tego czynnika wynosił 5,5 (p<0,05), a dla siły 2,9 (p>0,05). Na większe znaczenie częstości ruchów a mniejsze znaczenie siły, jako czynników ryzyka CTS, wskazują równieŝ wyniki analizy przeprowadzonej w grupie reprezentantów następujących zawodów: sekretarki, personel medyczny pielęgniarki, pracownicy przemysłu i gospodynie domowe. Stwierdzono, Ŝe u osób mających pracę wymagającą uŝywania duŝej siły przy małej częstotliwości ruchów ryzyko CTS w porównaniu z grupą kontrolną wynosiło 3,21 (95% CI=1,5-6,9), natomiast wśród osób mających pracę wymagającą uŝywania małej siły, ale przy duŝej powtarzalności ryzyko wynosiło 4,72 (95% CI=1,8-12,5). W badaniach przeprowadzonych we Francji równieŝ stwierdzano większą częstość przypadków CTS w populacji pracowników wykonujących powtarzalne czynności. CTS występował u 13,4% pracowników montujących małe podzespoły na taśmie, u 12,1% pracowników szyjących odzieŝ i obuwie, u 6,8% pracowników przemysłu spoŝywczego, a u 24
25 16,2% pracowników zatrudnionych przy pakowaniu produktów. W grupie osób nie wykonujących obciąŝających prac rękoma częstość CTS wynosiła 2,4%. RóŜnice pomiędzy grupą kontrolną i eksponowanymi były statystycznie istotne. Z cech charakteryzujących pracę istotne znaczenie miał czas trwania pojedynczych operacji im krótszy czas tym ryzyko większe (dla czasu trwania operacji <10 sek. ryzyko w porównaniu do czynności trwających >1 min wynosiło 1,90 (95% CI 1,04-3,48). Inne czynniki ryzyka to wiek lat, nadwaga i otyłość, problemy psychologiczne w pracy, niski poziom kontroli oraz pośpiech. Wyjątkowo duŝą częstość przypadków CTS stwierdzili Kim i wsp. wśród pracowników zatrudnionych w zakładzie przetwórstwa mięsa i ryb. W grupie 69 osób, których praca wymagała powtarzalnych ruchów rąk stwierdzono aŝ 51 przypadków CTS (73,9%), zaś w grupie 48 pracowników sekretariatów lub kontroli jakości był tylko 1 przypadek (3,6%). Podczas badania klinicznego wykazano, Ŝe test Tinel a był pozytywny u 73,9% osób z grupy mających pracę obciąŝającą ręce i tylko u 3,6% osób z grupy kontrolnej. Pozytywny wynik testu Phalen a stwierdzono odpowiednio w 50,7% i 3,6%. Elektroneurograficzne cechy uszkodzenia nerwu pośrodkowego stwierdzono 26,1% osób z obciąŝającą pracą, nie występowały one u pracowników sekretariatów i kontrolo jakości. Stwierdzono, Ŝe występowanie objawów Tinel a i Phalen a było względnie większe wśród osób mających krótki staŝ pracy (poniŝej 7 lat), zaś zaburzenia przewodnictwa w nerwie pośrodkowym u osób z długim staŝem (powyŝej 7 lat). Pracownicy ochrony zdrowia są kolejną grupą zawodową, w której sposób wykonywania wielu czynności stwarza ryzyko występowania dolegliwości i uszkodzeń w obrębie układu mięśniowo szkieletowego, szczególnie kręgosłupa w jego części lędźwiowo-krzyŝowej oraz szyjnej, a takŝe barków, łokci i rąk. JednakŜe częstość rozpoznanych przypadków zespołu cieśni nadgarstka nie jest duŝa. Wśród lekarzy wykonujących badania ultrasonograficzne jego występowanie określano na 3,0 do 4,5%. W badaniach przeprowadzonych wśród amerykańskich lekarzy dentystów stwierdzono, Ŝe częstość CTS jest podobna jak w populacji generalnej, gdyŝ kliniczne objawy CTS występowały tylko u 4,8% spośród 1079 przebadanych w tym kierunku. Z nieco większą 25
26 częstością, ocenianą na od 7 do 8,4%, zespół ten występował u asystentek stomatologicznych i higienistek. PodwyŜszone ryzyko CTS stwierdzono u pielęgniarek, asystentek anestezjologicznych. Częstość występowania CTS w tej grupie określono na 15,6%, zaś u innych pielęgniarek pracujących na bloku operacyjnym na 5,5%. Związek występowania CTS ze sposobem wykonywania pracy bywa równieŝ zupełnie negowany. Jako przykład moŝe słuŝyć analiza 327 przypadków CTS leczonych w oddziale chirurgii ręki w jednym ze szpitali w Londynie. Analizowaną grupę stanowiły wyłącznie kobiety w wieku produkcyjnym. Podzielono je na trzy podgrupy: niepracujące zawodowo (110 kobiet), pracujące na stanowiskach wymagających wykonywania powtarzalnych czynności (55 kobiet) i pracujące na innych stanowiskach (162 kobiety). Średnia wartość wieku była w tych podgrupach podobna (ok. 46 lat). Częstość występowania CTS oceniono na 129/ /rok w grupie kobiet niepracujących, 122/ /rok w grupie kobiet wykonujących powtarzalne czynności i 220/ /rok w grupie kobiet pracujących na innych stanowiskach. W tej ostatniej grupie najwięcej przypadków (82%) wymagało leczenia operacyjnego, u kobiet wykonujących powtarzalne czynności częstość operacji wynosiła 67%, a u kobiet niepracujących 58%. Subiektywne objawy i cechy niesprawności kończyn były najbardziej nasilone u kobiet niepracujących zawodowo. Podsumowując wyniki swych badań autorzy stwierdzają, Ŝe praca wymagająca powtarzalnych ruchów, jak i praca na innych stanowiskach nie jest przyczyną, nie nasila i nie przyspiesza występowania CTS. Innym dowodem na brak ścisłej zaleŝności pomiędzy sposobem wykonywania pracy a powstawaniem CTS mogą być obserwacje Nathan a i wsp. Badając 471 pracowników, przedstawicieli 27 zawodów w 4 zakładach pracy, u 39% stwierdzili obniŝenie szybkości przewodnictwa we włóknach czuciowych nerwu pośrodkowego. Nie stwierdzono istotnych zaleŝności pomiędzy rodzajem i intensywnością wysiłku rąk a częstością i wielkością obniŝenia przewodnictwa. Ponadto nie stwierdzono by obustronne obniŝenie przewodnictwa było skorelowane z obciąŝeniem obu rąk podczas pracy, a staŝ pracy nie miał wpływu na pogorszenie przewodnictwa we włóknach czuciowych nerwu pośrodkowego. Przeprowadzając badania wśród tych samych pracowników po 5 latach stwierdzono, Ŝe częstość występowania CTS w najbardziej obciąŝonej grupie była taka sama jak w najmniej 26
27 obciąŝonej grupie w pierwszym badaniu. Ten ubytek częstości CTS moŝna wytłumaczyć odchodzeniem z pracy osób z dolegliwościami, które istotnie utrudniają wykonywanie obciąŝającej pracy. Częstość występowania CTS w populacji generalnej Częstość występowania zespołu cieśni nadgarstka w populacji generalnej była przedmiotem kilku badań. De Krom i wsp. oceniają, Ŝe zespół ten występuje u 8% kobiet i 0,6% męŝczyzn. Atroshi i wsp. przeprowadzili badania ankietowe w wylosowanej 3000 próbie mieszkańcow południowej Szwecji. Na ankietę odpowiedziało 83% (n=2466). Spośród nich dolegliwości w postaci bólu, drętwienia i mrowienia w okolicach ręki zaopatrywanych przez nerw pośrodkowy zgłaszało 354 osób (14.4%). Badania kliniczne przeprowadzono 81% z nich. Klinicznie objawy CTS występowały u 3,8%. Neuropatię nerwu pośrodkowego na podstawie badań elektroneurograficznych stwierdzono u 4,9%. Ostatecznie rozpoznanie CTS na podstawie objawów klinicznych i badań neurograficznych postawiono u 2,7% osób. Częstość występowania CTS w populacji generalnej oceniano równieŝ w inny sposób. Rossignol i wsp. określili liczbę operacji odbarczenia nadgarstka w populacji mieszkańców Monterealu w wieku lata. W całej populacji takich operacji było 0,9/1000. Standaryzowany wskaźnik częstości (SIR) wśród męŝczyzn będących pracownikami fizycznymi wynosił 1,9, a wśród kobiet 1,8. Obliczono, Ŝe fakt wykonywania pracy zawodowej odpowiada za 55% zmienności częstości występowania CTS u kobiet i 76% u męŝczyzn. Niezawodowe czynniki ryzyka występowania CTS Czynnikami ryzyka CTS są te choroby lub okoliczności, które powodują zmianę architektury kanału nadgarstka, a przynajmniej obrzęk tkanek, co jest przyczyną ucisku na nerw pośrodkowy. Jako przyczynę CTS wymienia się reumatoidalne zapalenie stawów, złamanie Collesa złamanie z przemieszczeniem, a takŝe niedoczynność tarczycy (OR=3,70; p=0,02), otyłość (OR=1,77; p=0,02) i cukrzyca (OR=3,02; p=0,03) (61). Płeć Zespół cieśni nadgarstka występuje częściej u kobiet niŝ u męŝczyzn. Na podstawie przeanalizowania licznych publikacji Treaster i Burr stwierdzili, Ŝe wówczas, gdy uwzględnia się dane surowe częstość występowania u kobiet CTS jest o 1,1 do 41,0 razy większa niŝ u męŝczyzn. 27
28 JednakowoŜ przewaga ta zmniejsza się po uwzględnieniu czynników zakłócających, takich jak wiek i dochód i wynosi wówczas od 0,6 do 2,87 razy. Częstość występowania CTS u kobiet jest w duŝym stopniu zaleŝna od zmian hormonalnych. Rośnie wśród tych kobiet, u których wykonano obustronną ovariektomię, u będących w okresie menopauzy, stosujących hormonalną terapię zastępczą, doustne środki antykoncepcyjne oraz u będących w ciąŝy. U kobiet CTS jest często kolejną dolegliwością ze strony układu ruchu występowanie innych dolegliwości jest istotnym czynnikiem ryzyka (OR=1,98; 95% CI=1,61-2,42). U męŝczyzn niezawodowym czynnikiem ryzyka CTS są Ŝylaki. Wiek Czynność obwodowych nerwów pogarsza sie z wiekiem. Stwierdzono zwiększenie częstości występowania CTS wraz z wiekiem u męŝczyzn. U kobiet szczyt częstości występowania przypada na wiek lata (co odpowiada okresowi menopauzy), a następnie zmniejsza się. Cechy antropometryczne jako czynniki ryzyka CTS Do wystąpienia CTS predysponuje mały nadgarstek, a właściwie mała przestrzeń w kanale nadgarstka. Przestrzeń tę oblicza się wg wzoru: RS=[(Cc Ct)/Cc]100% w którym Cc powierzchnia przekroju kanału nadgarstka Ct powierzchnia przekroju ścięgien Przestrzeń w kanale nadgarstka jest mniejsza u kobiet niŝ u męŝczyzn. Dowodem na znaczenie wielkości przestrzeni jest fakt, Ŝe przestrzeń w kanale nadgarstka była istotnie mniejsza u kobiet z CTS niŝ u kobiet bez dolegliwości. Ponadto mały nadgarstek umoŝliwia większą ruchomość w stawie, a przez to moŝliwość przyjmowania bardziej skrajnych pozycji stanowiących ryzyko CTS. Analizując znaczenie innych cech antropometrycznych w rozwoju CTS stwierdzono, Ŝe ryzyko zmniejsza się wraz z długością ramion i samych rąk, a zwiększa się wraz ze zmniejszaniem rozmiarów nadgarstka. Zdaniem Boz i wsp. rozmiary nadgarstka i palców są istotnym czynnikiem ryzyka CTS u kobiet, ale nie u męŝczyzn. PowaŜnym czynnikiem ryzyka CTS jest otyłość. Stwierdzono, Ŝe ryzyko rośnie o 8% na kaŝdą jednostkę wskaźnika BMI, jednakŝe mechanizm tego wzrostu wymaga wyjaśnienia. Vessey i wsp. (66) stwierdzili dwukrotnie większe ryzyko rozwoju CTS u otyłych kobiet w porównaniu ze szczupłymi. Nathan i wsp. zaobserwowali dodatnią korelację pomiędzy wartością wskaźnika BMI a wzrostem ryzyka występowania neuropatii nerwu pośrodkowego. Podobnie Werner i wsp. (74) stwierdzili, Ŝe wśród osób sklasyfikowanych jako otyłe (BMI > 28
29 29) neuropatia nerwu pośrodkowego występowała 2,5 krotnie częściej niŝ wśród osób szczupłych (BMI < 20). Natomiast Kouyoumdjian i wsp. nie zaobserwowali występowania korelacji pomiędzy BMI a czasem latencji stwierdzonym podczas badania elektroneurograficznego. Potwierdzili natomiast związek występowania CTS z masą ciała. W badanej przez nich grupie 141osób z CTS wskaźnik masy ciała wynosił 28,4±4,8, zaś w dobranej pod względem wieku i płci grupie 243 osób bez takich dolegliwości był istotnie mniejszy i wynosił 25,4±4,7. Inne niezawodowe czynniki ryzyka CTS Obok cech antropometrycznych udowodniono znaczenie cech stylu Ŝycia. Nathan i wsp. stwierdzili, Ŝe wśród pracowników, u których rozpoznano CTS było o 26% więcej palących papierosy, o 19% była większa ilość papierosów wypalonych w Ŝyciu, o 5% większe spoŝycie kofeiny, o 14% mniejsze aktualne spoŝycie alkoholu, ale o 75% większa częstość upijania się. Wszystkie te róŝnice w porównaniu z grupą pracowników niecierpiących na CTS były statystycznie istotne. NajwyŜsze ryzyko CTS było u tych, u których występował nałóg spoŝywania duŝych ilości kofeiny lub palenia tytoniu i spoŝywania kofeiny. Mimo tego, Ŝe czynniki te miały istotne znaczenie wyjaśniały jedynie od 3% do 5% wariancji częstości występowania CTS. Wśród indywidualnych czynników ryzyka CTS wymienia się równieŝ hipercholesterolemię. LDL cholesterol ma udział w fibrynogenezie i prawdopodobne jest, Ŝe czynnik ten odpowiada równieŝ za proliferację tkanki łącznej w samym nerwie pośrodkowym. Stwierdzono, Ŝe powierzchnia nerwu w ultrasonograficznym obrazie przekroju nadgarstka i częstość występowania CTS są skorelowane z poziomem LDL cholesterolu w surowicy. Niedoczynność tarczycy jest uznanym czynnikiem ryzyka CTS. Częstość występowania klinicznych objawów CTS u pacjentów z niedoczynnością tarczycy jest duŝa nawet wówczas, gdy są oni w stanie biochemicznie zdiagnozowanej eutyreozy. Natomiast częstość elektroneurograficznych zaburzeń typowych dla CTS jest w tej grupie pacjentów mniejsza od oczekiwanej. Palumbo i wsp. stwierdzili, Ŝe wśród 26 pacjentów z niedoczynnością tarczycy 19 miało subiektywne, a 16 kliniczne objawy CTS. Natomiast zmiany elektroneurograficzne były tylko u 6 z nich. Wśród 24 zdrowych ochotników, stanowiących grupę kontrolną, nie stwierdzono zaburzeń przewodzenia w nerwie pośrodkowym, a tylko u 2 były kliniczne objawy CTS. Przedstawione dane o częstości występowania i czynnikach ryzyka zespołu cieśni nadgarstka wskazują na te cechy pracy, które mogą stać się przyczyną rozwoju tego schorzenia. Dlatego teŝ niewłaściwe jest szacowanie obciąŝenia kończyn górnych podczas pracy tylko pośrednio, poprzez nazwanie wykonywanego zawodu. Taka ocena moŝe stać się przyczyną niedoszacowania lub przeszacowania obciąŝenia, poniewaŝ na takich samych z nazwy stanowiskach róŝna moŝe być organizacja pracy, róŝny zakres czynności i róŝny sposób ich 29
30 wykonywania. W ujawnieniu tła zawodowego CTS moŝe ułatwić uzyskanie odpowiedzi na nastepujace pytania: Czy wykonywana aktualnie praca jest typową ręczną pracą? Czy podczas pracy częściej niŝ 2 razy na minutę wykonujesz ruchy zginania i prostowania ręki lub poruszasz nią w płaszczyźnie poziomej (odchylenie łokciowe i promieniowe) lub wykonujesz ruch obracania ręką dłonią do góry i na dół (odwracanie i nawracanie)? Czy wykonujesz ruch uderzania palcami (tak jak podczas pisania na maszynie) częściej niŝ 2 razy na minutę? Czy przez ponad 4 godziny w ciągu dnia wykonujesz ręką takie same (powtarzające się) ruchy? Czy trzymasz lub przenosisz w ręce obiekty waŝące więcej niŝ 5 kg wówczas, gdy wykonujesz czynności opisane w punktach 2, 3 lub 4? Czy posługujesz sie narzędziami wibrującymi przez większość dnia pracy? KaŜda odpowiedź tak wskazuje na występowanie ryzyka CTS. Liczba twierdzących odpowiedzi 0-2 oznacza, Ŝe ryzyko jest małe, 3-4 ryzyko jest umiarkowane, 5-6 ryzyko jest duŝe. Ryzyko określone na podstawie relacji pacjenta powinno być potwierdzone szczegółowa analizą stanowiska pracy i sposobu wykonywania pracy przez danego pracownika. Ustalanie tła zawodowego CTS jest zasadne po wykluczeniu dominującego udziału niezawodowych czynników ryzyka tego zespołu. Schorzenia układu ruchu i obwodowego układu nerwowego w róŝnych grupach zawodowych. Dotychczasowe działania w zakresie profilaktyki chorób układu ruchu i obwodowego układu nerwowego w Polsce. Praca w zawodzie pielęgniarki a występowanie dolegliwości ze strony układu ruchu Praca pielęgniarki bardzo często wiąŝe się ze znacznym obciąŝeniem układu ruchu. Pielęgniarki obciąŝają swój układ mięśniowo-szkieletowy, pracując w wymuszonych pozycjach ciała chodząc nawet ponad 6 godzin w ciągu zmiany, podnosząc, przenosząc i przewoŝąc cięŝkie obiekty (pacjentów). Ze względu na znaczne obciąŝenie układu ruchu spowodowane specyfiką wykonywanych czynności pielęgniarki nawet w krajach wysoko rozwiniętych znajdują się w czołówce grup zawodowych szczególnie naraŝonych na występowaniu dolegliwości ze strony tego narządu. W porównaniu z innymi grupami zawodowymi pielęgniarki stanowią grupę ryzyka 30
31 dolegliwości bólowych ze strony odcinka lędźwiowo-krzyŝowego kręgosłupa oraz jak wykazują niektóre badania sposób wykonywania pracy przez pielęgniarki moŝe zwiększać takŝe ryzyko bólów szyi, barków i ramion (Ono i wsp. 1995). Badania obciąŝeń układu ruchu są prowadzone na świecie w szerokim zakresie i znane są czynności i sytuacje w pracy pielęgniarek sprzyjające urazom i występowaniu dolegliwości bólowych ze strony układu mięśniowo - szkieletowego, najczęściej wspomnianego odcinka lędźwiowokrzyŝowego kręgosłupa. Do nadmiernego często urazogennego obciąŝania układu ruchu dochodzi podczas wykonywania podstawowych czynności typowych i charakterystycznych dla pracy pielęgniarek. Najbardziej obciąŝające układ ruchu a przede wszystkim kręgosłup w jego odcinku lędźwiowo - krzyŝowym są czynności wykonywane przez pielęgniarki w czasie pozycjonowania czy rolowania pacjenta na łóŝku - konieczność uŝycia duŝej siły z przewagą skurczów izometrycznych, oraz czynności w sytuacjach nagłych -zagraŝających zdrowiu lub Ŝyciu pacjenta - typu save the patient. Sytuacje typu save the patient mają miejsce gdy chory traci przytomność lub równowagę a pielęgniarka musi podbiec i przytrzymać pacjenta. W tych momentach nie ma czasu na zastanawianie się nad przyjmowaną pozycją ciała i sposobem wykonywania koniecznych czynności. NaleŜy dodać, iŝ pielęgniarka przewaŝnie wykonuje powyŝsze czynności bez pomocy drugiej osoby. Ryc. 4 Udział procentowy pozycji ciała obciążających układ ruchu w czasie wykonywania czynności pielęgniarskich związanych bezpośrednio z pacjentem 31
32 Do całości obrazu pracy pielęgniarki naleŝy dodać konieczność pracy z wykorzystaniem często niesprawnego wyposaŝenia technicznego - lóŝka z wadliwie działającymi kółkami jezdnymi czy stojaki do kroplówek bez kółek, które pielęgniarka musi za kaŝdym razem przenosić. Te urządzenia zamiast ułatwiać często dodatkowo obciąŝają układ ruchu pielęgniarek, zmuszając je do większych wysiłków fizycznych. Ryc. 5 Udział procentowy pozycji ciała obciąŝających układ ruchu w czasie wykonywania czynności pielęgniarskich nie związanych bezpośrednio z pacjentem Stanowisko pracy pielęgniarki charakteryzuje wiele czynników mających wpływ na występowanie dolegliwości bólowych ze strony układu ruchu. Które z nich mają wpływ najistotniejszy? Czy wpływ tych czynników ma istotny wpływ na obecność dolegliwości ze strony układu mięśniowo - szkieletowego? Istnieją przecieŝ jeszcze inne czynniki związane z obciąŝeniem obowiązkami domowymi, z występowaniem chorób układu ruchu, które mogą wpływać na występowanie powyŝszych dolegliwości. Według danych z piśmiennictwa (Lagerström i wsp. 1998) częstość dolegliwości bólowych ze strony układu ruchu a przede wszystkim bóle odcinka lędźwiowo - krzyŝowego kręgosłupa u pielęgniarek występują częściej niŝ w populacji generalnej kobiet. I tak na przykład w Anglii 60% pielęgniarek (Smedley a i wsp. 1995r.) zgłaszało dolegliwości bólowe krzyŝa natomiast w populacji ogólnej kobiet z rejonu Wielkiej Brytanii dolegliwości występują u 45-64%. Te dane dotyczą dolegliwości bólowych krzyŝa jakie wystąpiły u badanych w ciągu dotychczasowego Ŝycia. NaleŜy teŝ zwrócić uwagę, iŝ dane do wielu badań oceniających wpływ warunków pracy na występowanie dolegliwości bólowych u pielęgniarek były uzyskiwane przez zastosowanie kwestionariusza, który moŝna przyrównać do najwaŝniejszej części badania lekarskiego wywiadu czyli badania podmiotowago. Przykładem mogą być badania Cato i wsp z 1989r., Furotes i wsp 1994r., Smedley i wsp 1995r., Lagerström i wsp. 1995r., Engels i wsp 1996r. Prace te pochodzące z róŝnych ośrodków naukowych 32
33 analizują problem dolegliwości ze strony układu ruch zarówno w aspekcie obciąŝenia wysiłkiem fizycznym i psychicznym. Stwierdzono, Ŝe podnoszenie cięŝkich obiektów, praca w pozycjach wymuszonych, niedostateczna kondycja fizyczna, oraz stres w pracy podnoszą ryzyko dolegliwości bólowych układu mięśniowo-szkieletowego u pielęgniarek odpowiednio - OR = 2,20 (CI 1,38-3,50), 1,99 (CI 1,30-3,04), 1,79 (CI 1,26-2,54), 1,94 (CI 1,20-3,14). Badanie Lagerström i wsp.(1995r.), którym objęto 688 pielęgniarek nie wykazało jednak istotnego związku między stresem w pracy - poziomem wymagań i zakresem kontroli własnej sytuacji w pracy a występowaniem tych dolegliwości. W 2002r. w Zakładzie Fizjologii Pracy i Ergonomii Instytutu Medycyny Pracy w Łodzi opracowano program profilaktyczno-rehabilitacyjny dla pielęgniarek, który został wdroŝony w dwóch łódzkich szpitalach. Programem objęto ok. 350 pielęgniarek zatrudnionych w tych placówkach. Program ten rozpoczął się w listopadzie 2002 i trwał do maja W ramach programu odbyły się szkolenia obejmujące podstawowe wiadomości z zakresu funkcjonowania i obciąŝenia układu ruchu podczas wykonywania prac związanych z ręcznym przemieszczaniem cięŝkich obiektów. Aby nie dezorganizować pracy szpitali, a jednocześnie zapewnić wszystkim pielęgniarkom moŝliwość udziału w nim, szkolenia odbywały się w postaci cykli dwóch jednogodzinnych spotkań (łącznie przeprowadzono 6 cykli szkoleniowych). Podczas szkoleń przedstawiono poprawne z punktu widzenia fizjologii i biomechaniki sposoby wykonywania czynności najczęściej spotykanych w praktyce pielęgniarskiej, jak równieŝ wskazywano na najczęściej popełniane błędy. Pielęgniarki zostały zapoznane takŝe z podstawowymi przepisami prawnymi dotyczącymi transportu ręcznego Wykazem prac szczególnie uciąŝliwych lub szkodliwych dla kobiet oraz Rozporządzeniem Ministra Pracy i Polityki Społecznej nt.: bhp podczas transportu ręcznego. W ramach programu wszystkim pielęgniarkom udostępniono 3-5 razy w tygodniu (przez cały czas jego trwania) salę do ćwiczeń. Dzięki takiemu systemowi kaŝda pielęgniarka mogła przynajmniej 1 raz w tygodniu uczestniczyć w zajęciach fizycznych. KaŜda sesja ćwiczeń trwała 45 min i odbywała się pod nadzorem fizykoterapeuty oraz wykonawców niniejszego zadania. Oceny efektywności całego 6-cio miesięcznego programu (szkolenie oraz udział w ćwiczeniach) dokonano porównując wyniki badań ankietowych przeprowadzonych przed rozpoczęciem programu i po jego zakończeniu. Porównując wyniki badania ankietowego stwierdzono, Ŝe wdroŝenie programu spełniło swoje podstawowe zadania jakimi było: ograniczenie juŝ występujących zdrowotnych skutków nadmiernego obciąŝenia fizycznego (np. w postaci dolegliwości bólowych ze strony układu ruchu), zwiększenie siły fizycznej i sprawności układu ruchu. 33
34 Dlatego teŝ celowe jest dalsze rozszerzanie moŝliwości dostępu do informacji na temat prawidłowego wykorzystania układu ruchu w praktyce pielęgniarskiej (i fizycznej działalności pozazawodowej. WdroŜony w ubiegłych latach program wprowadzający zasady ergonomii na stanowiskach pracy pielęgniarek miał spełnić dwa cele: 1. ograniczenie juŝ występujących zdrowotnych skutków nadmiernego obciąŝenia fizycznego (np. w postaci dolegliwości bólowych ze strony układu ruchu), 2. zwiększenie siły fizycznej i sprawności układu ruchu (zestaw ćwiczeń fizycznych obejmujący ćwiczenia rozluźniające oraz wysiłkowe). Elementami programu były: teoretyczne szkolenia dla pielęgniarek z zakresu prawidłowego wykorzystywania układu ruchu nie tylko w ich praktyce zawodowej pielęgniarskiej, ale równieŝ w Ŝyciu codziennym, zapoznanie z problematyką obciąŝenia układu ruchu pielęgniarek związanym z ich pracą zawodową kadry zakładów ochrony zdrowia oraz osób odpowiedzialnych za bhp w tych zakładach, wdroŝenie programu ćwiczeń profilaktyczno-rehabilitacyjnych przygotowanie i wydanie materiałów informacyjnych dla pielęgniarek przygotowanie i umieszczenie na witrynie IMP strony internetowej zawierającej materiały dydaktyczne dla pielęgniarek. Kilkuletnia realizacja programu pozwoliła juŝ na: - przeszkolenie teoretyczne (na szkoleniach zorganizowanych w IMP oraz innych, w których uczestniczyli wykładowcy z IMP) ok pielęgniarek w zakresie prawidłowego wykorzystania układu ruchu, - zapoznanie kadry zakładów ochrony zdrowia (menedŝerowie, dyrektorzy, pielęgniarki naczelne) - ok. 70 osób - z problematyką obciąŝenia układu ruchu u pielęgniarek i sposobami zapobiegania nadmiernym obciąŝeniom, - zapoznanie z problematyką prawidłowego wykorzystania układu ruchu w praktyce pielęgniarskiej osób odpowiedzialnych za bhp w zakładach ochrony zdrowia (m.in. pielęgniarki naczelne, oddziałowe, pracownicy słuŝb bhp) obejmujących. - osobiste uczestnictwo w zorganizowanym w ramach wdroŝenia programie ćwiczeń profilaktyczno-rehabilitacyjnych ok. 300 pielęgniarkom z dwóch placówek słuŝby zdrowia. Dzięki aktywnemu uczestnictwu w programie pielęgniarki zwiększyły swoją sprawność fizyczną, a tym samym zwiększyła się u nich tolerancja wysiłku fizycznego. - przeszkolenie praktyczne 48 pielęgniarek mających spełniać rolę liderów promocji poprawnego wykorzystywania układu ruchu w praktyce zawodowej (w placówkach, w których wdroŝono program ćwiczeń fizycznych). 34
35 - przygotowanie multimedialnych materiałów informacyjnych dla pielęgniarek zawierających m.in.: o przykłady poprawnych i niewłaściwych sposobów wykonywania typowych czynności zawodowych; o wskazówki dotyczące informowania pielęgniarek o ryzyku związanym z niewłaściwym wykonywaniem czynności zawodowych; o szczegółową instrukcję pozwalającą na samodzielne (w warunkach domowych) wykonywanie zestawu ćwiczeń fizycznych profilaktyczno-rehabilitacyjnych; o przykładowe sposoby ergonomicznego rozwiązywania niektórych problemów związanych z nadmiernym obciąŝeniem układu ruchu zarówno w pracy zawodowej, jak i w sytuacjach pozazawodowych; - wydanie i rozpowszechnienie płyty CD zawierającej materiały informacyjne w postaci prezentacji PowerPoint - wydanie i rozpowszechnienie ulotek zawierających skróconą wersję materiałów informacyjnych oraz sposoby kontaktu z zespołem Zakładu Fizjologii Pracy i Ergonomii IMP stanowiącym centrum koordynacyjno-konsultacyjne w tym zakresie - umieszczenie na witrynie IMP strony internetowej poświęconej zagadnieniom poprawnego wykorzystania układu ruchu. Choroby i dolegliwości ze strony układu ruchu układu ruchu u lekarzy wykonujących badania ultrasonograficzne Dolegliwości ze strony układu ruchu stanowią bardzo istotny problem niezaleŝnie od wykonywanego zawodu. Są jednak grupy pracowników, u których obciąŝenia i przeciąŝenia poszczególnych części układu mięśniowo-szkieletowego powodują dolegliwości i schorzenia tego układu związane z pracą charakterystyczną dla ich profesji. W Wielkiej Brytanii ultrasonografia jest wykorzystywana w diagnostyce obrazowej od 40 lat, a od około 20 lat jest specjalnością "pełnoetatową". W Stanach Zjednoczonych natomiast, juŝ w 1974 roku ultrasonografia została uznana za oddzielną specjalność lekarską. Ten rodzaj diagnostyki znajduje coraz szersze zastosowanie i korzystają z niej prawie wszystkie gałęzie medycyny, jak interna, pediatria, ginekologia, chirurgia ze swoimi podspecjalnościami. W związku z rozwojem ultrasonografu, i szerokim jego wykorzystaniu w diagnostyce i róŝnicowaniu wielu chorób, wzrasta liczba wykonywanych badań przypadająca na jednego lekarza. 35
36 Stanowisko pracy lekarza tej specjalności jest stanowiskiem pracy siedzącej, z monitorem ekranowym, przy czym obciąŝenia dotyczą przede wszystkim kończyny górnej operującej głowicą aparatu. Poza odpowiednim utrzymywaniem głowicy ultrasonografu, lekarz musi drugą ręką obsługiwać klawiaturę w celu dokonywania określonych pomiarów badanych struktur anatomicznych. W większości przypadków głowica przyciskana do ciała pacjenta jest trzymana w prawej ręce, a klawiatura jest obsługiwana ręką lewą. Jednocześnie lekarz obserwuje monitor, który czasami jest ustawiony pod kątem tak, aby pacjent mógł takŝe widzieć obraz - wynik badania. Często takŝe ci sami lekarze opisują wynik badania korzystając z maszyny do pisania lub komputera. WaŜny jest równieŝ czas trwania pojedynczego badania, zaleŝny od badanej okolicy ciała i narządu oraz samego pacjenta, jak i przygotowania pacjenta do badania. Wszystkie wymienione elementy pracy lekarzy wykonujących badania ultrasonograficzne, szczególnie tych, którzy praktycznie zajmują się tylko lub prawie tylko tą dziedziną medycyny powodują stałe niesymetryczne obciąŝenia statyczne określonych grup mięśniowych. Dolegliwości i schorzenia ze strony układu ruchu w tej grupie zawodowej są więc związane z zaburzeniami w obrębie ścięgien i mięśni kończyn górnych (ręce, nadgarstki, barki) oraz pleców. Są one efektem niefizjologicznych obciąŝeń podczas pracy wykonywanej w pozycjach wymuszonych, niewygodnych, wymagających powtarzalnych ruchów, którym niejednokrotnie towarzyszy konieczność uŝycia niewielkiej siły np. przy dociskaniu głowicy ultrasonografu do ciała pacjenta. Podczas wykonywania badania lekarz skręca tułów w stronę leŝanki, na której jest osoba badana lub w stronę aparatu z monitorem i klawiaturą, napina mięśnie kończyn górnych obsługując aparat i jednocześnie przeprowadza badanie. Praca kończyny górnej podczas trzymania głowicy to kombinacja napięcia mięśni, towarzyszącego utrzymaniu tej części aparatu w odpowiedniej pozycji, manipulacji i dociskania jej do ciała pacjenta, której towarzyszą ruchy skręcania i zginania w stawach nadgarstka. Siła, z jaką lekarz musi dociskać głowicę zaleŝy głównie od budowy pacjenta. Jest ona większa na przykład, gdy pacjent jest otyły i trudniej jest uzyskać odpowiednią jakości ocenianego obrazu. W efekcie dochodzi do nadmiernego obciąŝenia układu ruchu w okolicy nadgarstka, a takŝe łokcia i barków. Niefizjologiczne ustawienia kręgosłupa podczas pracy siedzącej, brak podparcia lędźwiowego prowadzą do obciąŝenia w głównej mierze jego części lędźwiowo-krzyŝowej i szyjnej. Problem rozpowszechnienia dolegliwości ze strony układu ruchu i czynników ryzyka tych dolegliwości był przedmiotem badań, z których wynika, iŝ ich częstość jest duŝa. Według Towarzystwa Radiologicznego z Wielkiej Brytanii (1997 r.) prawie 71% lekarzy zajmujących się diagnostyką obrazową zgłaszało dolegliwości bólowe ze strony układu ruchu, które wiązali z pracą. Bardziej dokładne badania przeprowadzono w tej grupie w 2000 r. i stwierdzono, iŝ omawiane zaburzenia w stanie zdrowia dotyczą 0% radiologów i 79% lekarzy zajmujących się ultrasonorafią, u których dolegliwości bólowe nadgarstka i barów były częstsze niŝ u radiologów. W 36
37 kolejnych badaniach prowadzonych w Wielkiej Brytanii skupiono się tylko na ultrasonografistach. Przebadano grupę 300 lekarzy, wśród których 89% zgłaszało dolegliwości, w tym u 84% były one zlokalizowane w okolicy szyi i kończyn 'górnych. Głównym czynnikiem ryzyka wystąpienia dolegliwości bólowych była nieprawidłowa, pod względem fizjologicznym, pozycja ciała podczas pracy i stałe, długotrwałe obciąŝenie mięśni podczas badania pacjenta potęgowane przez nieprawidłową ergonomicznie konstrukcję całego stanowiska pracy. W 1993 roku Vanderpool i wsp. wskazali na występowanie zespołu cieśni nadgarstka i związanych z wykonywaną pracą urazów układu mięśniowo-szkieletowego wśród ultrasonografistów zajmujących się diagnostyką chorób serca. Kilka lat później pojawiły się prace omawiające szerzej i dokładniej zaleŝności między sposobem wykonywania pracy przez ultrasonografistów a dolegliwościami bólowymi ręki. Rozpowszechnienie metody diagnostycznej, jaką jest ultrasonografia spowodowało wzrost częstości występowania związanych z pracą dolegliwości ze strony układu ruchu u osób wykonujących badania. Smith i wsp. (1997) przeprowadzili badanie ankietowe wśród 113 lekarzy zrzeszonych w American Socicty of Echocardiography. 80% badanych potwierdziło wystąpienie dolegliwości, które pojawiły się po pewnym czasie od rozpoczęcia wykonywania badań ultrasonograficznych. U 46% dolegliwości ze strony układu ruchu wymagały leczenia lub fizjoterapii. Okazuje, się Ŝe najczęstsze w tej grupie zawodowej są dolegliwości bólowe odcinka szyjnego i lędźwiowo-krzyŝowego kręgosłupa - 67% badanych. Mrowienia oraz drętwienia lub ból palców ręki zgłosiło odpowiednio 17,6% i 13,5% ullrasonografistów. Zespół cieśni nadgarstka stwierdzono u 5 osób. 25% diagnostów wymagało leczenia z powodu wymienionych zaburzeń. Według innych danych, objawy zespołu cieśni nadgarstka, niestabilność stawów nadgarstka, zapalenie ścięgien, bóle dolnego odcinka kręgosłupa, karku i barków, mrowienia i drętwienia kończyn górnych oraz ograniczenia ruchomości stawów tych kończyn zgłaszało 65% lekarzy tej specjalności. Czynnikami ryzyka powyŝszych zaburzeń, stwierdzonymi w cytowanych badaniach był wzrost poniŝej 160 cm. wykonywanie więcej niŝ 100 badań miesięcznie, badanie pojedynczego pacjenta dłuŝej niŝ 25 minut. Mirk i wsp. wskazali dodatkowo, jako czynniki ryzyka, wykonywanie ruchów powtarzalnych, dociskanie głowicy do ciała pacjenta wymagające uŝycia pewnej stałej siły mięśni ręki, skręcenie tułowia, nadmierne zgięcie i/lub przeprost w stawach nadgarstka oraz korzystanie z niewygodnego, niezgodnego z zasadami ergonomii krzesła. Największą grupę ultrasonografistów , przy uŝyciu badania kwestionariuszowego przebadali Magnavita i wsp. Wskazali oni na istotne znaczenie czasu wykonywania zabiegu, konstrukcji głowicy (niewygodna podczas manipulacji) oraz pozycji ciała podczas pracy, dla rozpowszechnienia dolegliwości i chorób układu ruchu w tej grupie zawodowej. ChociaŜ w chwili obecnej brak jest jeszcze sygnałów świadczących o istnieniu problemu chorób i dolegliwości ze strony układu ruchu w grupie lekarzy wykonujących badania ultrasonograficzne w Polsce, to jednak naleŝy się ich wkrótce spodziewać, gdyŝ jak sugerują dane z piśmiennictwa, 37
38 dolegliwości tego rodzaju objawiają się po około 15 latach pracy. W naszym kraju omawiane badania są stosowane w szerszym zakresie od ok. 20 lat, zatem moŝna przypuszczać, iŝ objawy zaburzeń ze strony układu ruchu w tych grupach zawodowych wkrótce się pojawią. Zwraca takŝe uwagę liczba wykonywanych zabiegów ultrasonograficznych rocznie w Polsce. Zgodnie z danymi Polskiego Towarzystwa Ultrasonograficznego w 1997r. wykonano około badań. Natomiast z róŝnych form szkolenia pod patronatem PTU w roku 1998/1999 skorzystało 2000 lekarzy. Dostępne w piśmiennictwie prace omawiają przede wszystkim rozpowszechnienie dolegliwości i chorób układu ruchu w grupie zawodowej lekarzy ultrasonografistów oraz wskazują na niektóre zawodowe czynniki ryzyka tych zaburzeń. Autorzy nie podają jednak sposobów radzenia sobie z tym obciąŝeniami układu ruchu. Nie bez znaczenia wydaje się takŝe przygotowanie materiałów szkoleniowych dla lekarzy, którzy dopiero zaczynają wykonywać badania ultrasonograficzne. Materiały te mogą zapobiec w przyszłości powstawaniu ujemnych skutków zdrowotnych w tej grupie zawodowej, a tym samym zmniejszą koszty ekonomiczne i społeczne leczenia chorób układu ruchu. ZagroŜenia zdrowia kierowców pojazdów silnikowych związane ze szkodliwymi i uciąŝliwymi warunkami środowiska pracy 1.Warunki pracy i naraŝenie na czynniki szkodliwe i uciąŝliwe w środowisku pracy kierowców Ryzyko zawodowe związane z wykonywaną pracą wynika z naraŝenia pracownika na działanie czynników niebezpiecznych, szkodliwych i uciąŝliwych występujących na stanowisku pracy. Wykonywanie czynności związanych z kierowaniem pojazdem i z jego obsługą techniczną wiąŝe się z naraŝeniem kierowców na oddziaływanie wielu czynników, stwarzających potencjalne moŝliwości zagroŝenia zdrowia, co wymaga przestrzegania na co dzień szczególnych zasad bezpieczeństwa i higieny pracy. Z danych literaturowych i badań własnych wynika, Ŝe wśród potencjalnych czynników szkodliwych i uciąŝliwych dla zdrowia występujących na stanowisku pracy kierowcy naleŝy wymienić: czynniki fizyczne wibracje i hałas, czynniki chemiczne (spaliny silników Diesla, tlenek węgla), czynniki uciąŝliwe wynikające ze sposobu wykonywania pracy i jej organizacji wymuszona pozycja ciała, stres, zmienne warunki mikroklimatyczne, praca zmianowa (często w porze nocnej), 38
39 wysiłek fizyczny, czynniki niebezpieczne czynniki mechaniczne powodujące urazy. Szkodliwe czynniki fizyczne, które mogą występować przy obsłudze samochodu cięŝarowego lub podczas jego prowadzenia to przede wszystkim hałas i drgania mechaniczne. Źródłem hałasu moŝe być pracujący silnik, źle zabezpieczony ładunek w skrzyni ładunkowej pojazdu lub uŝywane urządzenia i narzędzia. Hałas obniŝa komfort jazdy i moŝe utrudniać identyfikację dźwięków zewnętrznych i wewnętrznych, które stanowią dla kierowcy źródło informacji lub ostrzeŝenie przed niebezpieczeństwem (np. sygnały pojazdów uprzywilejowanych, przemieszczenie się ładunku, niewłaściwe działanie mechanizmów pojazdu). Kierowcy transportu drogowego szczególnie samochodów cięŝarowych, kierowcy ciągników i operatorzy cięŝkiego sprzętu budowlanego mogą być naraŝeni zarówno na drgania o działaniu ogólnym, przekazywane do organizmu kierującego z podłogi kabiny i siedziska, jak i miejscowe, pochodzące z koła kierownicy lub dźwigni sterujących. Istotnym problemem jest równieŝ współistniejące naraŝenie na wstrząsy z udziałem drgań przypadkowych, występujące podczas jazdy po nierównym terenie. Drgania (przede wszystkim o działaniu ogólnym) ujemnie wpływają na samopoczucie kierowcy, a nawet mogą wpływać na pogorszenie zdrowia. TakŜe mikroklimat (głównie wysoka lub niska temperatura otoczenia lub w kabinie kierowcy oraz wysoka wilgotność powietrza) powoduje obniŝenie komfortu jazdy i złe samopoczucie kierowcy. Szkodliwe czynniki chemiczne, na jakie naraŝeni są kierowcy w transporcie drogowym to przede wszystkim mieszaniny związków chemicznych wchodzące w skład spalin silników Diesla. Wydzielają się one do atmosfery w postaci gazów, a takŝe w postaci cząstek stałych. W skład fazy gazowej wchodzą węglowodory alifatyczne i ich nitrowe pochodne, węglowodory aromatyczne, a takŝe tlenki azotu, siarki oraz węgla. StęŜenia lotnych składników spalin, na jakie naraŝeni są kierowcy mogą być róŝne w zaleŝności od konstrukcji kabiny kierowcy, szczelności okien i drzwi, a takŝe stanu technicznego pojazdów przede wszystkim od szczelności układu wydechowego. Do niebezpiecznych czynników mechanicznych, które mogą powodować urazy naleŝą : ruchome elementy obsługiwanych pojazdów (wirujące części silnika lub ruchome elementy podzespołów napędowych pojazdów cięŝarowych), przemieszczające się po placu postojowym lub manewrowym inne środki transportowe (np. wózki podnośnikowe z ręcznym lub mechanicznym podnoszeniem, Ŝurawie samochodowe samojezdne lub montowane na pojeździe, inne pojazdy cięŝarowe), ostre, wystające i chropowate elementy pojazdów (np. elementy nadwozia i podwozia samochodów, elementy maszyn stosowanych do załadunku lub rozładunku towarów), 39
40 spadające elementy lub ładunki z pojazdów (np. podczas ich załadunku lub rozładunku, kontroli stanu technicznego silnika), śliskie, nierówne powierzchnie (np. ramp, miejsc postojowych, manewrowych lub załadowczorozładowczych), ograniczone przestrzenie (dojścia, przejścia, dostępy), np. wejścia na skrzynię pojazdu i do kabiny pojazdu cięŝarowego, połoŝenie stanowiska pracy w odniesieniu do podłoŝa (praca na wysokości wejścia na skrzynię oraz w zagłębieniach, np. w kanale), substancje Ŝrące (np. przewoŝenie materiałów niebezpiecznych). Na stanowiskach kierowców wykonujących transport drogowy oprócz czynników obciąŝających typowych dla kierowania pojazdem występują dodatkowe czynniki, takie jak odpowiedzialność za bezpieczeństwo pasaŝerów i przewoŝonych ładunków, moŝliwość występowania konfliktowych sytuacji, konieczność ścisłego przestrzegania reŝimu czasowego przewozów, konieczność posiadania wysokich umiejętności manewrowania duŝym pojazdem w róŝnych warunkach drogowych itp. Taki charakter pracy sprawia, Ŝe została ona uznana za pracę o szczególnym charakterze, a ewentualne zakłócenie funkcjonowania kierowcy moŝe zagraŝać bezpieczeństwu publicznemu. 2. Wpływ warunków pracy kierowcy na ryzyko chorób układu ruchu Wszystkie elementy narządu ruchu naraŝone są na wpływ szkodliwych czynników, które mogą doprowadzić do zaburzenia ich funkcji lub trwałego uszkodzenia. Schorzenia i dolegliwości układu mięśniowo-szkieletowego (musculoskeletal disorders MSD) stanowią obecnie jedną z najwaŝniejszych przyczyn niezdolności do pracy i ograniczenia aktywności zarówno zawodowej, jak i pozazawodowej. Tego rodzaju dolegliwości są najczęściej występującymi w UE 27 problemami zdrowotnymi związanymi z wykonywaniem pracy: 25% pracowników europejskich skarŝy się na bóle krzyŝa, a 23% na bóle mięśni. Nadmierne i niewłaściwe obciąŝenie układu ruchu związane z pracą zawodową jest przyczyną wielu urazów i dolegliwości układu mięśniowo-szkieletowego. RóŜne stanowiska pracy i wykonywane na tych stanowiskach czynności pracy powodują róŝne obciąŝenie układu mięśniowo-szkieletowego. Do powstawania MSD mogą przyczyniać się róŝne grupy czynników, w tym czynniki fizyczne i biomechaniczne, czynniki organizacyjne i psychospołeczne, czynniki osobnicze i osobowe. Mogą one działać oddzielnie lub łącznie. MSD to nie tylko dolegliwości fizyczne, poniewaŝ stan chorego wpływa takŝe na jego sprawność intelektualną, m.in. wytrzymałość, koncentrację i nastrój. Szczególnie często diagnozuje się MSD wśród pracowników słuŝby zdrowia i opieki społecznej, kierowców, operatorów maszyn i pracowników firm budowlanych. Z danych literaturowych i badań własnych 40
41 wynika, Ŝe dolegliwości ze strony układu ruchu są powaŝnym problemem zdrowotnym u kierowców pojazdów silnikowych. Zgłaszane dolegliwości odnoszą się do dolnej i górnej części pleców, szyi, ramion i kolan. Wibracja ogólna Dane na temat warunków pracy na stanowiskach kierowców są ograniczone. Przyczyną tej sytuacji jest niechęć pracodawców do ujawniania tego rodzaju informacji. Z badań przeprowadzonych w Instytucie Medycyny Pracy w Łodzi w ramach tematu badawczego MZiOS 227/99 pt. Ocena zagroŝeń zdrowotnych zawodowego naraŝenia na wibrację ogólną u kierowców samochodów cięŝarowych i operatorów cięŝkiego sprzętu drogowego wynika, Ŝe na ponad 70% stanowisk nie wykonuje się pomiarów wibracji ogólnej. Pracodawcy wskazują na trudności w wykonaniu pomiarów lub brak zaleceń Inspekcji Sanitarnej co do konieczności przeprowadzania pomiarów drgań mechanicznych. Wyniki pomiarów wibracji ogólnej uzyskane z dwóch przedsiębiorstw wykonujących przewozy międzynarodowe nie wykazały przekroczeń normatywów higienicznych dla 8-godzinnego dnia pracy, natomiast w dwóch przedsiębiorstwach wykonujących transport drogowy krajowy i usługi budowlane stwierdzono przekroczenia najwyŝszych dopuszczalnych wartości drgań o działaniu ogólnym w samochodach Star 166 i cięŝkim sprzęcie budowlanym (koparko-spycharki). Stan techniczny pojazdów uŝytkowanych w przedsiębiorstwie większość pracodawców (szczególnie wykonujących usługi w transporcie międzynarodowym) ocenia jako dobry, co koresponduje z opinią pracowników. Obie strony (zarówno pracodawcy, jak i pracownicy) wskazują na zły stan nawierzchni dróg krajowych i uwaŝają, Ŝe jest ona źródłem wstrząsów i mikrourazów (5,6). Analiza wyników 18 badań epidemiologicznych przeprowadzonych w latach w róŝnych grupach zawodowych, w tym najczęściej u kierowców autobusów, traktorzystów, operatorów wózków widłowych i dźwigów pozwoliła autorom na stwierdzenie, Ŝe zawodowe naraŝenie na wibracje ogólne wiąŝe się ze zwiększonym ryzykiem występowania dolegliwości w lędźwiowym odcinku kręgosłupa. Wyniki badań własnych przeprowadzonych w 100-osobowej grupie kierowców są zgodne z danymi literaturowymi. W badanej grupie około 55% pracowników zgłaszało dolegliwości ze strony układu ruchu, przy czym były to przede wszystkim zespoły bólowe kręgosłupa zlokalizowane w odcinku lędźwiowym. Blisko 30% badanych skarŝyło się na współistnienie zespołów bólowych zlokalizowanych w odcinku piersiowym lub szyjnym kręgosłupa. Ekspozycja na działanie drgań ogólnych nie powoduje swoistych zmian w układzie kostnostawowym, a stwierdzane odchylenia nie mają własnej odrębnej patologii. Badania czynników szkodliwych, mających wpływ na zmiany w krąŝkach międzykręgowych w wyniku ekspozycji na 41
42 wibrację ogólną, wskazują, Ŝe wibracja jest dodatkowym czynnikiem znacznie zwiększającym zagroŝenia wynikające z samej pozycji siedzącej. Wymuszona pozycja ciała Niewłaściwa pozycja przy pracy jest przyczyną znacznego obciąŝenia i zmęczenia układu mięśniowo-szkieletowego. Pozycja wymuszona to pozycja, która jest narzucona konstrukcją stanowiska pracy lub rodzajem wykonywanych czynności. Nie jest moŝliwa modyfikacja tej pozycji pod wpływem subiektywnego odczucia pracownika zgodnie z jego preferencjami. ObciąŜenie pracą fizyczną na stanowisku pracy dzieli się na dynamiczne i statyczne. Podział ten jest związany z charakterem pracy mięśni ich skurczem. Wysiłek dynamiczny przebiega w warunkach ruchu w związku z przemieszczeniem ciała ludzkiego lub jego części w przestrzeni i zachodzi przy udziale izotonicznych skurczów mięśni, podczas których następuje skrócenie włókien okresy skurczu i rozkurczu mięśni Wysiłek statyczny jest wykonywany przy udziale skurczów izometrycznych, które powodują wzrost napięcia mięśni bez ich wyraźnego skrócenia. Praca statyczna przebiega w warunkach bezruchu, wiąŝe się przede wszystkim z koniecznością utrzymania niewygodnej i wymuszonej pozycji ciała. Pozycja przy pracy jest tym bardziej uciąŝliwa, im większe jest odchylenie lub skręcenie tułowia, szyi, głowy i im dłuŝsza jest konieczność utrzymywania tej pozycji. Na stanowisku pracy kierowcy często występują wymuszone pozycje ciała przy pracy, co związane jest z: długim siedzeniem podczas pokonywania długich tras, a moŝliwość zmiany pozycji występuje tylko w czasie przerwy w kierowaniu pojazdem; długim staniem podczas wykonywanych róŝnych prac naprawczych z pochylaniem i skręceniem tułowia, przy czym wykonywane prace często wymagają uŝycia znacznej siły; wymuszoną pozycją, wynikającą z ograniczonej przestrzeni (małe, niskie pomieszczenia kabiny kierowcy). Wśród zawodowych czynników ryzyka, sprzyjających przeciąŝeniu kręgosłupa, związanych z pracą kierowcy, a szczególnie kierowcy samochodów cięŝarowych i autobusów obsługujących długie trasy, wymienia się: obciąŝenia statyczne spowodowane unieruchomieniem (długotrwałe przebywanie w jednakowej pozycji siedzącej z niewielkimi moŝliwościami zmiany), obciąŝenia dynamiczne wynikające ze sposobu jazdy (częste, nagłe przyspieszenia i hamowania), wstrząsy i mikrowstrząsy, niedostosowanie ergonomiczne siedziska pojazdu do indywidualnych warunków fizycznych kierowcy, 42
43 przewlekły stres zwiększający napięcie mięśniowe, nagłe zmiany temperatury (przechłodzenie i przegrzanie ciała), inne obowiązki (załadunek i rozładunek towarów podnoszenie i przenoszenie cięŝkich przedmiotów w niewłaściwy sposób). Badania przeprowadzone w Zakładzie Fizjologii Pracy i Ergonomii Instytutu Medycyny Pracy w Łodzi wykazały, Ŝe zespoły bólowe kręgosłupa, zwłaszcza w odcinku lędźwiowym i szyjnym występują u około 60% kierowców autobusów miejskich. Z kolei badania kierowców samochodów cięŝarowych przeprowadzone w ramach tematu 10/MP/2002 Program zapobiegania chorobom układu ruchu u osób kierujących pojazdami ujawniły, Ŝe tego rodzaju problemy zgłaszała ponad połowa (66,1%) kierowców z przebadanej grupy. Zdecydowana większość badanych (67,8%) wskazywała odcinek lędźwiowo-krzyŝowy lub łącznie odcinek szyjny i lędźwiowo-krzyŝowy kręgosłupa jako lokalizację zgłaszanych dolegliwości. Dolegliwości występowały przede wszystkim u kierowców o długim staŝu pracy. U blisko połowy kierowców dolegliwości miały charakter nawracający (46,4%), rzadziej zaś występowały one sporadycznie (38,1%). Nie odnotowano istotnego wpływu warunków atmosferycznych na nasilanie się dolegliwości bólowych, natomiast związek z kierowaniem pojazdem, a nawet konieczność przerwania jazdy z powodu bólów zgłosiła ponad połowa respondentów (60,6%). Znaczna cześć ankietowanych (40,5%) nie korzysta z porad lekarskich, i radzi sobie z tym problemem, zaŝywając leki przeciwbólowe dostępne w aptekach bez recepty. Tylko niewielki odsetek kierowców (16%) korzysta z porad lekarzy specjalistów: ortopedy, neurologa czy reumatologa. Ponad 2/3 osób zgłaszających dolegliwości nie korzysta ze zwolnień lekarskich, zaś pozostali kierowcy sporadycznie i tylko w przypadku ostrych epizodów bólowych korzystają ze zwolnień krótkotrwałych, kilkudniowych. Przyczyną takiego postępowania jest obawa przed utratą pracy, co zdarza się w przypadku częstej absencji chorobowej. Niepokojącym zjawiskiem jest to, Ŝe znaczny odsetek kierowców jako sposób radzenia sobie z dolegliwościami stosuje przyjmowania leków przeciwbólowych dostępnych bez recepty. Nieznajomość objawów ubocznych tego rodzaju leków moŝe zwiększać ryzyko wypadków. Dudek przeprowadził badania w wybranej losowo populacji kierowców autobusów pracujących w Miejskim Przedsiębiorstwie Komunikacji w Kielcach i PKS SA Kielce, u których w latach stwierdzono schorzenia narządu ruchu. Choroby w obrębie narządu ruchu o róŝnym stopniu nasilenia dolegliwości stwierdzono u 96,5% badanych kierowców autobusów. Choroby w obrębie kręgosłupa dominowały wśród kierowców zawodowych autobusów (73,1%). Uzyskane wyniki badania pozwoliły na stwierdzenie, Ŝe wśród niekorzystnych czynników powodujących duŝy odsetek chorób narządu ruchu dominowały: wczesne godziny rozpoczęcia pracy, długość dziennego czasu pracy, zmienność czasu pracy, 43
44 liczba przepracowanych nadgodzin. Wykształcenie i status społeczny kierowców autobusów w istotny sposób korelowały ze stopniem nasilania chorób narządu ruchu, świadomością zagroŝenia zdrowotnego tymi chorobami i wczesnym korzystaniem z pomocy lekarskiej. Profilaktyka chorób układu ruchu i obwodowego układu nerwowego na świecie NajwaŜniejsze światowe instytucje i organizacje zajmujące się bezpieczeństwem pracy to NIOSH (Krajowy Instytut Bezpieczeństwa i Higieny Pracy) w USA, OSHA (Europejska Agencja Bezpieczeństwa i Zdrowia w Pracy), NORA (Agenda Narodowych Badań nad Pracą), ILO (Międzynarodowa Organizacja Pracy). W Stanach Zjednoczonych Ameryki Północnej do przywiązuje sie duŝą wagę do bezpieczeństwa i zdrowia w miejscu pracy. W związku z tym prowadzone są szeroko zakrojone działania zarówno na poziomie lokalnym i krajowym związane z ochroną pracowników przed działaniem czynników szkodliwych i uciąŝliwych w środowisku pracy. Jedną z instytucji zaangaŝowanych w te dziłania jest National Institute for Occupational Safety and Health NIOSH (Krajowy Instytut Bezpieczeństwa i Higieny Pracy), który pełni role rządowej agencji federalnej, odpowiedzialnej za prowadzenie badań, opracowywanie ekspertyz i rekomendacji dotyczących ochrony pracownika przed negatywnymi skutkami zdrowotnymi ekspozycji na róŝne czynniki obecne w środowisku pracy. UwaŜa sie, Ŝe NIOSH jest jedną z wiodących w kraju i na świecie instytucją pomagającą w ochronie przed chorobami zawodowymi, uszkodzeniami ciała, inwalidztwem czy wypadkami, w tym śmiertelnymi, m.in. dzięki gromadzeniu informacji, prowadzeniu badan naukowych i przekształcaniu zgromadzonej informacji w produkty i usługi informacyjne. Zadania NIOSH to opracowywanie rekomendacji dla norm dot. bezpieczeństwa i zdrowia w pracy wykonywanie wszystkich zadań zlecanych przez Secretary of Health and Human Services, w tym wykonywanie badan, szkolenie i edukacja pracowników, opracowywanie informacji nt. bezpiecznych poziomów naraŝenia na materiały toksyczne oraz niebezpieczne czynniki i substancje, prowadzenie badan naukowych w dziedzinie nowych zjawisk związanych z bezpieczeństwem pracy, prowadzenie w zakładach pracy badań w celu określania toksyczności materiałów uŝywanych na stanowiskach pracy, finansowanie badań prowadzonych przez inne agencje rządowe lub prywatne organizacje poprzez kontrakty, granty itp. Instytut nieodpłatnie udostępnia wiele bardzo waŝnych i przydatnych materiałów informacyjnych, wydawnictw i baz danych, współpracuje z innymi Centrami CIS w róŝnych krajach. Bardzo waŝnym źródłem informacji naukowych i praktycznych opracowywanym przez ten Instytut, w tym takŝe przez biblioteki i ośrodki informacji NIOSH, jest jego portal internetowy. Na stronie moŝna znaleźć bibliograficzne informacje na tematy związane z problematyką bhp: m.in. publikacje, waŝne raporty i artykuły z czasopism. 44
45 Na stronie internetowej w części Workplace Safety and Health Topics znajduje się link do działu Diseases and Injuries (Choroby i Wypadki). Na tej stronie są kolejne linki do poszczególnych zawęŝonych działów tematycznych między innymi dotyczące obciąŝeń układu ruchu i zasad ergonomii. Są tu między innymi przedstawione opisy działań i ich wyniki w zakresie wdraŝania programów i interwencji ergonomicznych na róŝnych stanowiskach pracy. PoniŜej przedstawiono niektóre z działań w tym zakresie. Simple Solutions: Ergonomics for Construction Workers (Proste rozwiązania: ergonomia dla pracowników budownictwa) DHHS (NIOSH) Publikacja No (August 2007) Przedstawione sposoby stosowania ergonomii w budownictwie są oparte na praktycznych rozwiązaniach mających na celu ograniczenie ryzyka nadmiernego obciąŝenia układu ruchu podczas typowych prac i czynności zawodowych pracowników. Przedstawione rozwiązania mimo, Ŝe często angaŝują pracowników szczebla kierowniczego i wymagają modyfikacji sposobu i organizacji pracy, są łatwe do wdroŝenia i stosowania przez pracowników. Ergonomic Guidelines for Manual Material Handling (Zasady ergonomii dla transportu ręcznego) DHHS (NIOSH) Publikacja No (April 2007) Pozycja skierowana do personelu kierowniczego, nadzorującego i właścicieli przedsiębiorstw, gdzie pracownicy wykonują prace wymagającego ręcznego przemieszczania cięŝarów. Autorzy proponują rozwiązania mające usprawnić prace szczególnie przy ręcznym transporcie przedmiotów róŝnokształtnych o nieregularnych kształtach, cylindrycznych, worków, toreb itp. Easy Ergonomics: A Guide to Selecting Non-Powered Hand Tools (Łatwa ergonomia: Przewodnik - wybór narzędzi ręcznych) DHHS (NIOSH) Publikacja No (September 2004) Dokument prezentowany w tym dziale to prosty przewodnik, który ma ułatwić wybór odpowiednich, ergonomicznych narzędzi do prac ręcznych. Elements of Ergonomics Programs: A Primer Based on Workplace Evaluations of Musculoskeletal Disorders (Elementy programów ergonomicznych: Ocena występowania chorób układu ruchu związanych z pracą) DHHS (NIOSH) Publikacja No (1997) Publikacja prezentuje podstawy programu zapobiegania chorobom układu ruchu spowodowanym sposobem wykonywania pracy, do wdroŝenia w miejscu pracy. Zaproponowano zestaw narzędzi, które moŝna wykorzystać w celu ochrony przed nadmiernym obciąŝeniem układu mięśniowo- 45
46 szkieletowego, jak: techniki, metody, materiały referencyjne i inne źródła informacji, które pomogła wzbogacić i rozszerzyć wdraŝany program. Simple Solutions: Ergonomics for Farm Workers (Proste rozwiązania: Ergonomia dla rolników) DHHS (NIOSH) Publikacja No (2001) W publikacji opisano jak wykonać lub zamówić wykonanie niedrogich narzędzi lub przerobić juŝ posiadane w celu zmniejszenia ryzyka bólów kręgosłupa, kończyn górnych, barków związanych z pracą w rolnictwie. Kampanie w celu zapobiegania przeciąŝeniom układu ruchu podczas pracy w Europie. EU-OSHA (Europejska Agencja Bezpieczeństwa i Zdrowia w Pracy) Głównym celem europejskiej polityki społecznej i zatrudnienia jest poprawa bezpieczeństwa i zdrowia w miejscu pracy. Zakres i róŝnorodność działań, które naleŝy podejmować dla osiągnięcia tego celu oraz róŝnorodność czynników oraz problemów, które wymagają wielokierunkowego podejścia organizacyjno-prawnego i profilaktycznego związanych z bezpieczeństwem i zdrowia w pracy w Europie przekracza moŝliwości pojedynczych państw członkowskich czy pojedynczych instytucji. W związku z tym powołano Europejską Agencję Bezpieczeństwa i Zdrowia w Pracy, która ma za zadanie gromadzić i rozpowszechniać wiedzę i informacje z zakresu bhp, w szczególności dotyczące dobrych praktyk. Dla potrzeb powyŝszych działań powołano krajowe punkty centralne, których rolę pełnią zwykle wiodące instytucje zajmujące się bezpieczeństwem pracy w poszczególnych państwach, koordynują i rozpowszechniają informacje Agencji w swoich krajach. Krajowy Punkt Centralny reprezentuje w Polsce Europejska Agencje Bezpieczeństwa i Zdrowia w Pracy. Jego rolę z upowaŝnienia Ministerstwa Pracy i Polityki Społecznej Pełni Centralny Instytut Ochrony Pracy. Ponadto Agencja współpracuje z wieloma partnerami, w tym z Komisją Europejską, innymi instytucjami europejskimi, europejskimi partnerami społecznymi, organizacjami międzynarodowymi oraz organizacjami bezpieczeństwa i zdrowia na całym świecie. Agencja ma za zadanie pomoc i ułatwianie opracowywania, analizowania i rozpowszechniania informacji sprzyjających poprawie bezpieczeństwa i zdrowia w pracy w Europie między innymi poprzez rozpowszechnianie informacji za pośrednictwem stron internetowych oraz organizowanie kampanii. 46
47 Jedną z kampanii jest Europejska kampania na rzecz przeciwdziałania zaburzeniom mięśniowoszkieletowym. W dniach października 2007r. miał miejsce Europejski Tydzień Bezpieczeństwa i Zdrowia w Pracy, którego celem było jest promowanie zintegrowanego podejścia w walce z zaburzeniami mięśniowo-szkieletowymi (MSD) obejmującego zagadnienia takie jak: zapobieganie występowaniu MSD, niezdolność do pracy oraz konieczność rehabilitacji i reintegracji pracowników cierpiących na MSD. Niejako kontynuacją tych działań była europejska kampania informacyjno-kontrolna Ręczne przemieszczanie cięŝarów 2008 skoncentrowana na sektorach handlu oraz budownictwa i będą ca jednocześnie kontynuacją działań podjętych w 2007 roku w sektorach transportu i ochrony zdrowia. Objęcie zasięgiem kampanii nowych branŝ, w których problemy związane z ręcznym transportem są bardzo złoŝone i dotyczą bardzo wielu pracowników, ma wpłynąć na poprawę świadomości zagroŝeń wśród pracodawców i pracowników oraz, co waŝne, spowodować szersze wdraŝanie tzw. dobrych praktyk w zakresie wyeliminowania lub znacznego ograniczenia ręcznego przemieszczania cięŝarów na terenie Unii Europejskiej tam gdzie to tylko moŝliwe. W kampanii mogły uczestniczyć organizacje i osoby działające zarówno na szczeblu lokalnym, ogólnokrajowym, jak i europejskim, w tym pracodawcy, małe i średnie przedsiębiorstwa, menedŝerowie, kierownicy i pracownicy, związki zawodowe i społeczni inspektorzy pracy, instytucje zajmujące się bhp, specjaliści i praktycy w dziedzinie bhp, sektor edukacji i organizacje oferujące szkolenia, słuŝby prewencyjne związane z bhp na szczeblu lokalnym i regionalnym oraz ubezpieczyciele. Kampania nie dotyczyła medycznego pionu słuŝb medycyny pracy i obejmowała działań profilaktyczno orzeczniczych. ILO (Międzynarodowa Organizacja Pracy) to organizacja zajmująca się problemami pracowniczymi: ograniczaniem pracy dzieci (szczególnie w niebezpiecznych branŝach), ochroną praw pracowników, polepszaniem warunków do pracy i Ŝycia, tworzeniem miejsc pracy i szkoleń. Siedziba tej organizacji znajduje się w Genewie. ILO koncentruje swoją działalność na ustanawianiu standardów pracy w formie konwencji i zaleceń. Dostarcza teŝ na duŝą skalę pomoc techniczną w róŝnych dziedzinach. Intencją badań ILO jest rzucenie nowego światła na problemy pracy, sugerowanie sposobów ich rozwiązywania, a takŝe wskazywania środków przy pomocy których rozwiązania te mogą być wprowadzone w Ŝycie. Tego rodzaju badanie jest podejmowane przy przygotowywaniu raportów dla Międzynarodowej Konferencji Pracy oraz dla innych organów. Wiele projektów studyjnych i badawczych odnosi się do działalności w terenie, tak jak to się ma ze Światowym 47
48 Programem Zatrudnienia, który stanowi główny wkład ILO w Dekadę Rozwoju Narodów Zjednoczonych. Źródłem informacji o działności ILO oraz o bezpieczeństwie i zdrowiu w pracy jest strona internetowa tej organizacji. Znajdują się na niej informacje związane z bezpieczeństwem i higieną pracy, ergonomią, wypadkami i chorobami zawodowymi, róŝnymi rodzajami zagroŝeń zawodowych w sektorach gospodarki oraz w sektorze nieformalnym, a takŝe z wieloma innymi zagadnieniami związanymi z ochroną człowieka w procesie pracy. 48
49 Opieka profilaktyczna nad pracownikami sprawowana przez słuŝby medycyny pracy 1. Analiza piśmiennictwa i aktów prawnych dotyczących opieki profilaktycznej nad pracownikiem Podstawowe uregulowania prawne dotyczące wymagań bezpieczeństwa i ochrony zdrowia na poziomie międzynarodowym są ustalane przez Międzynarodową Organizację Pracy (ILO), Światową Organizację Zdrowia (ŚOZ), a na obszarze krajów członkowskich przez Unię Europejską. Od 1950 roku ILO i ŚOZ posiadają wspólną definicję terminu zdrowie pracujących. Definicja ta została przyjęta przez Połączony Komitet Zdrowia Pracujących ILO/ŚOZ (Joint ILO/WHO Committee on Occupational Health) na jego pierwszej sesji (1950) i poprawiona na dwunastej sesji (Genewa, listopad 1995) Zdrowie pracujących powinno skupiać się na: promocji i utrzymaniu najwyŝszego stopnia fizycznego, psychicznego i społecznego dobrostanu pracowników wszystkich zawodów; zapobieganiu wystąpienia wśród pracowników spowodowanego warunkami pracy odejścia od zdrowia; ochronie pracowników podczas okresu ich zatrudnienia przed ryzykiem wynikającym z działania czynników niekorzystnych dla zdrowia; umieszczaniu i utrzymywaniu pracowników w środowisku pracy przystosowanym do moŝliwości fizjologicznych i psychologicznych; oraz, podsumowując, przystosowaniu pracy do pracowników, a takŝe kaŝdego pracownika do jego pracy. Opieka zdrowotna nad pracującymi (Occupational health care) odnosi się do opieki nad zdrowiem pracowników. Obejmuje, tam gdzie jest to właściwe, profilaktyczną opiekę zdrowotną, promocję zdrowia, leczniczą opiekę zdrowotną, pierwszą pomoc, rehabilitację i świadczenia rentowe, a takŝe strategie szybkiego powrotu do zdrowia i do pracy. W krajach europejskich nie istnieje, w odniesieniu do opieki zdrowotnej nad pracującymi, standard pojęty jako wdroŝony, realnie funkcjonujący i dodatnio wartościowany wzorzec określający zakres, funkcje, organizację oraz warunki sprawowania tej opieki. SłuŜby zdrowia pracujących funkcjonujące w poszczególnych krajach europejskich znacznie róŝnią się zakresem podejmowanych działań, organizacją i składem zatrudnionego w ich ramach personelu. Świadczenia z zakresu zdrowia pracujących udzielane są w krajach europejskich przez wielu profesjonalistów, takich jak: lekarze, pielęgniarki, inŝynierowie ds. bezpieczeństwa, higieniści przemysłowi, ergonomiści, fizjoterapeuci, psychologowie i inni specjaliści. Rola i rzeczywiste zadania wykonywane na rzecz pracujących i zakładów pracy przez poszczególnych specjalistów ds. bezpieczeństwa i zdrowia są znacznie zróŝnicowane w Europie w zaleŝności od prawodawstwa, wdroŝonej praktyki, przyjmowanej koncepcji zdrowia pracujących. 49
50 We wszystkich krajach europejskich kontrole zdrowia pracowników, przyjmujące najczęściej formę trojakiego rodzaju lekarskich badań profilaktycznych (wstępne, okresowe, kontrolne), nie mogą co się mocno podkreśla w stanowisku WHO/ILO - być traktowane jako substytucyjne wobec innych działań zapobiegawczych, szczególnie prewencji pierwszorzędowej. Według Międzynarodowej Organizacji Pracy i Światowej Organizacji Zdrowia ochrona zdrowia pracujących powinna skupiać się przede wszystkim na trzech róŝnych celach: ochronie i promocji zdrowia wszystkich pracujących oraz na wspieraniu ich potencjału zawodowego, poprawie warunków środowiska pracy oraz metod pracy sprzyjających utrzymaniu zdrowia i bezpieczeństwa w pracy rozwoju odpowiedniej organizacji i sposobu wykonywania pracy sprzyjających zachowaniu zdrowia i bezpieczeństwa w miejscu pracy, stwarzających prawidłową atmosferę w miejscu pracy i wpływających na wzrost wydajności przedsiębiorstwa. Współczesny model ochrony zdrowia pracujących postrzegany jest jako obszar wielodyscyplinarny, wymagający kooperacji specjalistów z wielu dyscyplin i wiedzy z róŝnych dziedzin, takich jak: higiena pracy, bezpieczeństwo pracy, medycyna pracy, ergonomia, psychologia pracy i wielu innych ekspertów w zaleŝności od potrzeb przedsiębiorstwa i osób w nim zatrudnionych. Konwencja ILO dotycząca bezpieczeństwa i zdrowia pracujących nr 155 i jej Zalecenie nr 164 przewidują przyjęcie krajowej polityki w zakresie bezpieczeństwa i zdrowia pracujących i zalecają działania zlokalizowane na poziomie krajowym i poziomie przedsiębiorstwa mające na celu promocję bezpieczeństwa i zdrowia pracujących oraz polepszenie środowiska pracy(8). Konwencja ILO dotycząca słuŝb zdrowia pracujących nr 161 i jej Zalecenie nr 171 przewidują powołanie słuŝb zdrowia pracujących, które będą brały udział we wdraŝaniu polityki w zakresie bezpieczeństwa i zdrowia pracujących i będą działały na poziomie przedsiębiorstwa. Legislacja Unii Europejskiej. Dyrektywa Ramowa 89/391/EWG w sprawie wprowadzenia środków w celu poprawy bezpieczeństwa i zdrowia pracowników w miejscu pracy, określa obowiązki pracodawcy w zakresie zapewniania wszystkich niezbędnych informacji dotyczących zagroŝeń dla bezpieczeństwa i zdrowia oraz zapewniania wymaganych środków ochronnych i profilaktycznych. Dyrektywa ta, podobnie jak polskie prawo, czyni pracodawcę odpowiedzialnym za zapewnienie pracownikom bezpieczeństwa i ochrony zdrowia. Dyrektywa ramowa nie wskazuje na obligatoryjny charakter kontroli zdrowia w związku pracą i w art.14 pkt 2 wprost sytuuje je po stronie praw pracowniczych są one wykonywane na Ŝyczenie pracownika. Takie rozstrzygnięcie jest podzielane takŝe poza krajami europejskimi i jest zawarte m.in. w stanowisku ŚWO i ILO. Dobrowolny charakter kontroli zdrowia w związku z pracą potwierdza przegląd ustawodawstwa krajów członkowskich UE. Zdecydowana większość krajów europejskich wymaga poddawania się profilaktycznym badaniom 50
51 lekarskim przez kandydatów do pracy i pracowników zatrudnianych w wyraźnie wyspecyfikowanych miejscach pracy, biorąc pod uwagę rodzaje prac i czynności oraz występujące w miejscu pracy naraŝenia i uciąŝliwości. Polska jest w Europie jednym z trzech krajów (obok Francji i Luxemburga), w których poddanie się badaniom lekarskim w związku z pracą (w Polsce badaniom wstępnym, okresowym i kontrolnym, o jakich mowa w art.229 Kodeksu pracy), ma charakter obligatoryjny warunkuje moŝliwość uzyskania pracy, bądź jej kontynuację, niezaleŝnie od faktu występowania, bądź braku naraŝeń i uciąŝliwości w miejscu pracy. Ochrona zdrowia pracujących polega na podejmowaniu wszelkich moŝliwych kroków, aby zapobiec wystąpieniu choroby związanej z pracą. Podstawy prawne do realizacji takiego modelu w Polsce stworzyła obowiązująca od stycznia 1998 r. ustawa o słuŝbie medycyny pracy. W celu ochrony zdrowia pracujących przed wpływem niekorzystnych warunków związanych ze środowiskiem pracy a takŝe w celu sprawowania profilaktycznej opieki zdrowotnej została utworzona słuŝba medycyny pracy. Przekształcenia jakie zostały dokonane tą ustawą naleŝy z perspektywy czasu uznać za trafnie dobrane jednakŝe z róŝnych względów i uwarunkowań zewnętrznych nie w całości, zrealizowane pomyślnie. Nowy model opieki zdrowotnej nad pracującymi oparty jest na trzech filarach : Jednostkach podstawowych organizowanych na zasadach wolnorynkowych, z pełnym pluralizmem form organizacyjnych Jednostkach wojewódzkich funkcjonujących w formie publicznego zakładu opieki zdrowotnej Jednostek badawczo-rozwojowych w dziedzinie medycyny pracy jako trzeci poziom referencyjny świadczeń. Ochrona zdrowia pracowników realizowana jest poprzez działania legislacyjne, ocenę ryzyka zawodowego i profilaktyczną opiekę zdrowotną. Źródłem uregulowań prawnych dotyczących ochrony zdrowia pracowników w Polsce jest przede wszystkim Kodeks pracy i przepisy wykonawcze wydane na podstawie delegacji zawartych w tej ustawie a w odniesieniu do opieki zdrowotnej nad pracującymi ustawa o słuŝbie medycyny pracy i przynaleŝne do niej przepisy wykonawcze. Szczególnej ochronie zdrowia podlegają pracownicy młodociani i kobiety w ciąŝy, pracownicy naraŝeni na czynniki biologiczne a takŝe osoby naraŝone na substancje i czynniki rakotwórcze oraz pyły zwłókniające. Tym ostatnim pracodawca jest obowiązany zapewnić okresowe badania lekarskie takŝe po zaprzestaniu pracy w kontakcie z tymi substancjami, czynnikami lub pyłami oraz po rozwiązaniu stosunku pracy, jeŝeli zainteresowana osoba zgłosi wniosek o objęcie takimi badaniami. 51
52 2. Analiza działań w zakresie opieki profilaktycznej nad pracownikiem Nowoczesna profilaktyka środowiskowych zagroŝeń zdrowia powinna uwzględniać dwa kluczowe kierunki 1. Zapewnienie higienicznych warunków środowiska pracy (wraz z rozpoznaniem tych warunków) 2. Ograniczenie zdrowotnych skutków naraŝenia zawodowego i sposobu wykonywania pracy. Na pracodawcy spoczywa obowiązek zapewnienia pracownikowi bezpiecznych i higienicznych warunków pracy, nie szkodzących zdrowiu, przeprowadzania badań i pomiarów czynników szkodliwych dla zdrowia w środowisku pracy, informowania pracowników o ryzyku zawodowym. Ochrona zdrowia przed wpływem niekorzystnych warunków związanych ze środowiskiem pracy i sprawowanie profilaktycznej opieki zdrowotnej nad pracującymi jest zadaniem słuŝby medycyny pracy. Profilaktyczna opieka zdrowotna nad pracującymi jest systemem działań podejmowanych w celu diagnostyki i ograniczenia niekorzystnych skutków zdrowotnych naraŝenia zawodowego i sposobu wykonywania pracy. Zakres tej opieki uregulowany jest przepisami prawa i wyznaczany przede wszystkim oceną ryzyka zdrowotnego będącego rezultatem warunków pracy. Obowiązek objęcia profilaktyczną opieką zdrowotną spoczywa na: 1) pracodawcach w odniesieniu do pracowników, osób pozostających w stosunku słuŝbowym, osób wykonujących pracę na podstawie umowy o pracę nakładczą 2) szkole lub szkole wyŝszej - w odniesieniu do kandydatów do szkół ponadpodstawowych i ponadgimnazjalnych lub wyŝszych, uczniów tych szkół oraz studentów, którzy w trakcie praktycznej nauki zawodu są naraŝeni na działanie czynników szkodliwych, uciąŝliwych lub niebezpiecznych dla zdrowia, 3) jednostce uprawnionej do prowadzenia studiów doktoranckich - w odniesieniu do uczestników studiów doktoranckich, którzy w trakcie studiów są naraŝeni na działanie czynników szkodliwych, uciąŝliwych lub niebezpiecznych dla zdrowia, 4) podmiocie zatrudniającym - w odniesieniu do osób świadczących pracę w czasie odbywania kary pozbawienia wolności w zakładach karnych, przebywania w aresztach śledczych lub wykonujących pracę w ramach kary ograniczenia wolności. Do minimalnego pakietu przysługującemu pracownikowi naleŝą trzy rodzaje badań profilaktycznych (wstępne, okresowe i kontrolne), których koszt ponosi pracodawca. W aktualnym stanie prawnym orzeczenie lekarskie stwierdzające brak przeciwwskazań zdrowotnych do wykonywania pracy w warunkach jakie występują na konkretnym stanowisku pracy stanowi podstawę dopuszczenia pracownika do pracy. Badania wstępne wykonywane są u wszystkich osób przyjmowanych do pracy. Wstępnym badaniom lekarskim podlegają takŝe pracownicy młodociani przenoszeni na inne stanowiska i inni 52
53 pracownicy przenoszeni na stanowiska pracy, na których występują czynniki szkodliwe dla zdrowia lub warunki uciąŝliwe. Badania wstępne mają na celu ocenę, czy cechy fizyczne i psychiczne kandydata na pracownika umoŝliwiają mu wykonywanie pracy w warunkach, jakie zostały na danym stanowisku stwierdzone, bez ryzyka wystąpienia niekorzystnych zmian w stanie zdrowia. Ponadto słuŝą do oceny, czy u kandydata do pracy nie występuje choroba, mogąca stanowić zagroŝenie dla współpracowników lub w wyniku kontynuowania pracy w określonych warunkach środowiskowych mogłaby ulec zaawansowaniu. Badaniom wstępnym nie podlegają osoby przyjmowane ponownie do pracy u danego pracodawcy na to samo stanowisko lub na stanowisko o takich samych warunkach pracy, na podstawie kolejnej umowy o pracę zawartej bezpośrednio po rozwiązaniu lub wygaśnięciu poprzedniej umowy o pracę z tym pracodawcą. Badania okresowe słuŝą ocenie dynamiki zmian w stanie zdrowia pracownika w porównaniu z wynikami poprzednich badań profilaktycznych. Okresowym badaniom lekarskim podlegają wszyscy pracownicy, jednak ich częstotliwość nie jest jednakowa dla kaŝdego zatrudnionego i zaleŝy przede wszystkim od rodzaju wykonywanej pracy. Badania kontrolne przeprowadzane są u pracowników przy powrocie do pracy, po niezdolności do pracy, spowodowanej chorobą, trwającej dłuŝej niŝ 30 dni. Mają na celu ustalenie zdolności do pracy na dotychczasowym stanowisku. NaleŜy zawsze pamiętać, Ŝe w toku badania profilaktycznego pracownika muszą być (poza indywidualną oceną stanu zdrowia) osiągnięte cele dodatkowe: dokonanie oceny, czy cechy fizyczne i psychiczne pracownika (kandydata na pracownika) umoŝliwiają mu wykonanie pracy na danym stanowisku, bez ryzyka wystąpienia niekorzystnych zmian w stanie zdrowia, wykluczenie istnienia choroby, która mogłaby stanowić zagroŝenie dla współpracowników w toku wykonywania pracy bądź takiej, która w wyniku kontynuowania pracy mogłaby ulec zaawansowaniu, w przypadku badań okresowych- ocena dynamiki zmian w stanie zdrowia w porównaniu z wynikami stwierdzonymi w poprzednich badaniach. Badanie profilaktyczne przeprowadza się na podstawie, wydanego przez pracodawcę, skierowania. Skierowanie na badanie powinno zawierać: określenie rodzaju badania profilaktycznego, stanowisko, na którym pracownik jest lub ma być zatrudniony, z moŝliwością podania kilku wariantów stanowisk, 53
54 informację o występowaniu na stanowisku lub stanowiskach pracy czynników szkodliwych dla zdrowia lub warunków uciąŝliwych oraz aktualne wyniki badań i pomiarów czynników szkodliwych dla zdrowia, wykonanych na tych stanowiskach. Wskazane jest, aby lekarz uzupełnił informacje pracodawcy o spostrzeŝenia z przeprowadzonych wizytacji stanowisk pracy. Lekarz orzeka na podstawie wyników przeprowadzonego badania lekarskiego oraz oceny zagroŝeń dla zdrowia i Ŝycia pracownika, występujących na stanowisku pracy. Zakres i częstotliwość badań uwarunkowany jest czynnikami szkodliwymi lub uciąŝliwymi, występującymi na danym stanowisku pracy, na które naraŝony jest pracownik. Zakres badań moŝe być poszerzony przez lekarza profilaktyka w przypadkach uzasadnionych stanem zdrowia badanego pracownika. Zakres i częstotliwość badań profilaktycznych precyzują Wskazówki metodyczne w sprawie przeprowadzania badań profilaktycznych pracowników będące załącznikiem do rozporządzenia Ministra Zdrowia i Opieki Społecznej z dnia 30 maja 1996r. w sprawie przeprowadzania badań lekarskich pracowników, zakresu profilaktycznej opieki zdrowotnej nad pracownikami oraz orzeczeń lekarskich wydawanych dla celów przewidzianych w Kodeksie pracy Wskazówki określają dla danego czynnika szkodliwego lub uciąŝliwego rodzaj badań wstępnych i okresowych, oraz częstotliwość tych ostatnich. Zasady ujęte we wskazówkach naleŝy traktować jako standardy określające niezbędne i konieczne minimum zakresu badań profilaktycznych. Zawarte we Wskazówkach wytyczne odnośnie zakresu badań lekarskich i pomocniczych nie są ułoŝone według zawodów czy stanowisk pracy a według rodzajów naraŝenia. Lekarz ustalając niezbędny zakres badania wykorzystuje odpowiednie zalecenia dla poszczególnych rodzajów naraŝenia łącząc je w jeden profil badania, odpowiedni do kompleksowej oceny wpływu róŝnych czynników naraŝenia na zdrowie pracownika, a takŝe mając na uwadze wykluczenie istnienia choroby, która mogłaby stanowić zagroŝenie dla innych osób. Lekarz przeprowadzający badanie profilaktyczne moŝe poszerzyć jego zakres o dodatkowe specjalistyczne badania lekarskie oraz badania pomocnicze, a takŝe wyznaczyć krótszy termin następnego badania okresowego, jeŝeli stwierdzi, Ŝe jest to niezbędne dla prawidłowej oceny stanu zdrowia i ustalenia braku lub istnienia przeciwwskazań zdrowotnych do pracy w warunkach stwierdzonych na konkretnym stanowisku pracy. Termin badania okresowego powinien zawsze zostać określony w zaświadczeniu lekarskim wydanym po badaniu wstępnym lub poprzednim badaniu okresowym. W przypadku zmiany pracodawcy termin waŝności zaświadczenia wydanego w czasie zatrudnienia u poprzedniego pracodawcy traci waŝność. 54
55 Opiekę profilaktyczną nad pracownikami zakładu organizuje pracodawca, zawierając z jednostką słuŝby medycyny pracy pisemną umowę o wykonanie co najmniej tych świadczeń, do których zapewnienia jest zobowiązany na podstawie Kodeksu pracy. Poza wykonywaniem profilaktycznych badań lekarskich pracowników, pracodawcę obowiązuje zapewnienie pracownikom profilaktycznej opieki zdrowotnej niezbędnej ze względu na warunki pracy. Jej zakres został określony przepisami prawa i ograniczony do sytuacji gdy warunki pracy są szczególnie niekorzystne np. zaistniały przekroczenia norm higienicznych, stwierdzono w zakładzie pracy przypadek choroby zawodowej. Zakres profilaktycznej opieki zdrowotnej, niezbędnej ze względu na warunki pracy obejmuje: 1. Skierowanie pracownika na badanie lekarskie poza terminami ustalonymi dla badań okresowych. Pracodawca jest obowiązany uwzględnić wniosek pracownika o skierowanie na dodatkowe badanie lekarskie jeŝeli pracownik zgłosi podejrzenie Ŝe warunki w jakich praca jest wykonywana wpływają niekorzystnie na jego zdrowie. 2. Postępowanie profilaktyczne po stwierdzeniu wystąpienia choroby zawodowej - w takich sytuacjach konieczne jest wykonanie u pracowników, zatrudnionych na stanowiskach pracy stwarzających podobne zagroŝenie, badań celowanych lub testów ekspozycyjnych, ukierunkowanych na wczesną diagnostykę ewentualnych zmian chorobowych u tych pracowników, 3. Postępowanie profilaktyczne w przypadku stwierdzenia przekroczeń norm higienicznych na stanowisku pracy. W takich sytuacjach konieczne jest podjęcie działań zmierzających do obniŝenia stęŝeń lub natęŝeń do poziomu dopuszczalnego a na ten okres moŝe być wprowadzone monitowanie stanu zdrowia naraŝonych pracowników, co wyraŝa się w dodatkowych badaniach profilaktycznych i szerszym zakresie badań laboratoryjnych i konsultacji specjalistycznych a takŝe w niektórych przypadkach wykonaniem testów ekspozycyjnych. 4. Szkolenie pracowników w zakresie ochrony przed zagroŝeniami i moŝliwościami ograniczenia ryzyka zawodowego, jakie wiąŝą się z pracą wykonywaną w tych warunkach. Przekroczenie norm higienicznych jest podstawa do przeprowadzenia specjalnego szkolenia pracowników, którego celem jest zapoznanie z potencjalnym zagroŝeniem dla zdrowia, moŝliwością ograniczenia ryzyka zdrowotnego poprzez stosowanie środków zabezpieczających i zasad postępowania profilaktycznego. 3. Ocena działań w zakresie opieki profilaktycznej nad pracownikiem W polskim systemie prawnym podstawę ochrony pracowników przed niekorzystnym wpływem środowiska pracy stanowią- ustawa Kodeks pracy i ustawa o słuŝbie medycyny pracy oraz akty wykonawcze do tych ustaw. 55
56 Kodeks pracy nałoŝył na pracodawcę i pracownika obowiązek wykonania badań profilaktycznych oraz innych form opieki profilaktycznej, niezbędnej z uwagi na warunki pracy. Przepisy ustawy o słuŝbie medycyny pracy uzupełniły zapisy Kodeksu pracy wskazując w jakich strukturach i na jakich zasadach powinno stworzyć się warunki realizacji opieki profilaktycznej pracowników. Ze sprawozdań Głównego Inspektora Pracy z działalności Państwowej Inspekcji Pracy wynika, Ŝe nadal około 15-20% pracodawców, szczególnie w małych zakładach pracy nie wywiązuje się z obowiązku zapewnienia pracownikom profilaktycznych badań lekarskich. Dobra znajomość warunków higienicznych środowiska pracy, a szczególnie umiejętność oceny ryzyka zdrowotnego, będącego rezultatem naraŝenia pracownika na czynniki szkodliwe i uciąŝliwe środowiska pracy jest jednym z podstawowych, jednocześnie najtrudniejszym elementem roli lekarza sprawującego opiekę profilaktyczną. Z analizy danych przekazywanych przez podstawowe jednostki medycyny pracy do wojewódzkich ośrodków medycyny pracy moŝna wnioskować o uchybieniach w realizacji zadań określonych w ustawie o słuŝbie medycyny pracy i rozporządzeniu w sprawie badań profilaktycznych pracowników. NajpowaŜniejszym uchybieniem w działalności jednostek podstawowych jest niedostateczna znajomość czynników szkodliwych i uciąŝliwych dla zdrowia w zakładach, nad którymi sprawują profilaktyczną opiekę zdrowotną oraz brak współpracy z pracodawcami w zakresie oceny ryzyka zawodowego. Informacje pozyskane od pracodawcy słuŝą lekarzowi do oceny zagroŝeń dla zdrowia i Ŝycia pracownika, jakie mogą wynikać z warunków pracy, jej rodzaju i sposobu wykonywania, dlatego teŝ informacje otrzymane od pracodawcy powinny być ocenione przez lekarza pod kątem kompletności i wiarygodności i zweryfikowane w oparciu o spostrzeŝenia z przeprowadzonych wizytacji stanowisk pracy. W aktualnym stanie prawnym wizytowanie stanowisk pracy nie jest obligatoryjne dla lekarza sprawującego opiekę zdrowotną nad pracującymi, a jedynie zalecane. Indywidualne sprawozdania lekarzy przeprowadzających badania profilaktyczne wykazują od kilku lat tendencję spadkową zarówno w odniesieniu do liczby wizytowanych zakładów pracy, jak i stanowisk pracy. Jest to zjawisko bardzo niekorzystne, gdyŝ wizytowanie stanowisk pracy nie tylko moŝe ale najczęściej ma wpływ na poprawę jakości oceny warunków pracy, w tym zagroŝeń i uciąŝliwości występujących w miejscu pracy, jest takŝe niezbędne z punktu widzenia budowania więzi między pracownikiem (podopiecznym) a lekarzem oraz zdobywania zaufania w kontaktach lekarz pacjent. Uzasadnia to celowość zmiany przepisów ustawy o słuŝbie medycyny pracy poprzez wprowadzeniu obowiązku przeprowadzania przez lekarzy wizytacji stanowisk pracy w aspekcie występowania na nich czynników szkodliwych i uciąŝliwych dla zdrowia oraz oceny związanego z nimi ryzyka zawodowego. 56
57 Niepokojące są równieŝ dane wskazujące na niską jakość badań profilaktycznych (wojewódzkie ośrodki medycyny pracy, sprawujące nadzór na jednostkami podstawowymi, zgłosiły zastrzeŝenia do blisko 70% kontrolowanych badań). ZastrzeŜenia budzi sposób prowadzenia badań profilaktycznych. Nadzór realizowany przez wojewódzkie ośrodki medycyny pracy wiele robi, by poprawić jakość badań, ale instrumenty, którymi dysponuje, są zdecydowanie za słabe. Nadzór pozostawia uwagi pokontrolne u blisko 70% kontrolowanych podstawowych jednostek słuŝby medycyny pracy. Problemy, które naleŝy rozwiązywać w miejscu pracy, a które rzutują na zdrowie pracujących, to nie są kwestie, do rozwiązania których klucz posiadają jedynie medycy. SłuŜby te powinny zdecydowanie zostać u nas przekształcone z typowo medycznych, gdyŝ takie nie funkcjonują w krajach UE, moŝe za wyjątkiem Luksemburga i częściowo Francji. Myślę, Ŝe waŝne jest dąŝenie, aby w najbliŝszych latach doprowadzić do tego, aby słuŝba medycyny pracy miała nie tylko z ustawowej nazwy wielodyscyplinarny charakter. NaleŜy równieŝ zwrócić uwagę, Ŝe opieką zdrowotną z uwagi na warunki pracy objęci są obecnie tylko pracownicy. Z uwagi na zmianę struktur podmiotów gospodarczych ( obecnie 45 % populacji pracujących to osoby, które pracują na własny rachunek), zmniejsza się liczba osób do których adresowana jest ta opieka. Jest to sytuacja niekorzystna, i szczególnie w przypadku wykonywania pracy w warunkach szkodliwych dla zdrowia, jest przyczyną niedostatecznej wiedzy na temat problemów zdrowotnych znacznej części pracujących i być moŝe niedoszacowania liczby chorób zawodowych. Zatem niezbędne jest stworzenie warunków umoŝliwiających korzystanie z profilaktycznej opieki zdrowotnej wszystkim pracującym. Przegląd piśmiennictwa dotyczącego chorób zawodowych w Polsce i proponowanych zmian w Polskim ustawodawstwie w tym zakresie. Choroby zawodowe są uwzględniane w prawie pracy UE. Jednak w obecnym stanie prawnym w poszczególnych państwach członkowskich Unii Europejskiej funkcjonują róŝne listy chorób zawodowych. W systemach prawnych krajów członkowskich Wspólnoty zabezpieczenie przed skutkami chorób zawodowych realizowane jest w ramach ubezpieczenia społecznego od wypadków przy pracy. W 1990 r. Komisja Europejska uchwaliła zalecenie w sprawie przyjęcia europejskiego wykazu chorób zawodowych (zmienione w 2003 r.). Mimo niewiąŝącego charakteru zalecenie akcentuje potrzebę wprowadzenia, w stosownym czasie, do ich krajowego porządku prawnego europejskiego wykazu chorób zawodowych, obejmujących ponad 90 pozycji. Chodzi tu m.in. o choroby spowodowane przez czynniki chemiczne, np. choroby skóry, choroby spowodowane przez wdychanie substancji i czynników chemicznych, choroby zakaźne i pasoŝytnicze. 57
58 Warunki i sposób wykonywania pracy mogą stanowić o zwiększonym ryzyku chorób zawodowych, definiowanych jako choroby związane z ekspozycją na czynniki szkodliwe występujące w środowisku pracy a takŝe chorób związanych pośrednio z warunkami pracy. W pojęciu lekarskim choroby zawodowe są to zaburzenia stanu zdrowia związane przyczynowo z warunkami pracy, jednakŝe biorąc pod uwagę fakt, Ŝe ustawodawstwo większości krajów, w tym równieŝ w Polsce, przewiduje przyznawanie świadczeń pienięŝnych osobom dotkniętym skutkami zdrowotnymi tych chorób, zasady uznawania choroby za zawodową uregulowane są przepisami prawa. Zatem choroba zawodowa jest pojęciem prawno-medycznym. W Polsce pierwsza regulacja prawna dotycząca chorób zawodowych ukazała się w 1919r. i dotyczyła chorób zakaźnych związanych z wykonywaną pracą. Od roku 1928 do 2002 obowiązywały wykazy opublikowane w aktach prawnych w roku 1928, 1937, 1954,1956, 1968, 1974, 1983 i 2002r. W wykazach obowiązujących w latach obok nazw chorób i stanów chorobowych określano przykładowo rodzaje prac, stanowiska pracy, zawody, w których dana patologia moŝe zostać uznana za chorobę zawodowa, a nawet Zakłady pracy w których zatrudnienie naraŝa na chorobę zawodową. W wykazach opublikowanych w 1983r., 2002r. i obowiązującym obecnie pominięto tego rodzaju informacje. Przyjęta w Polsce w 1983r. regulacja prawna dotycząca chorób zawodowych definiowała chorobę zawodową jako chorobę określoną w wykazie chorób zawodowych, pod warunkiem, Ŝe została spowodowana działaniem czynników szkodliwych dla zdrowia występujących w środowisku pracy, a wykaz chorób zawodowych, stanowiący załącznik do w/w rozporządzenia zawierał 20 pozycji. Postępy wiedzy medycznej na temat skutków zdrowotnych naraŝenia na czynniki szkodliwe i uciąŝliwe środowiska pracy, konieczność dostosowania polskiego wykazu chorób zawodowych do wykazu zalecanego w krajach Unii Europejskiej a takŝe zmiany jakie nastąpiły w odniesieniu do struktur gospodarczych, Państwowej Inspekcji Sanitarnej, słuŝby medycyny pracy i zakładów opieki zdrowotnej spowodowały, Ŝe przyjęte wówczas zasady dotyczące rozpoznawania i stwierdzania chorób zawodowych stały się nieaktualne, i wymagały znowelizowania. W dn. 3 września 2002 r. weszły w Ŝycie przepisy rozporządzenia: Rady Ministrów z 30 lipca 2002 r. w sprawie wykazu chorób zawodowych, szczegółowych zasad postępowania w sprawach zgłaszania podejrzenia, rozpoznawania i stwierdzania chorób zawodowych oraz podmiotów właściwych w tych sprawach. Ministra Zdrowia z 1 sierpnia 2002 r. w sprawie sposobu dokumentowania chorób zawodowych i skutków tych chorób. Wykaz chorób zawodowych został opracowany przez Zespół Ekspertów z róŝnych dziedzin medycyny zatrudnionych w jednostkach badawczo-rozwojowych w dziedzinie medycyny pracy i wyŝszych uczelniach medycznych i był przedmiotem licznych konsultacji, w tym równieŝ w samorządach medycznych i organizacjach związkowych.. 58
59 W trakcie prac nad nowelizacją przepisów prawa dotyczących chorób zawodowych nowa lista tych chorób była konsultowana w Komisji Europejskiej i uzyskała jej poparcie. Sformułowania wielu nowych zapisów uwzględniły orzecznictwo Naczelnego Sądu Administracyjnego, bowiem rozpoznawanie chorób zawodowych i proces decyzyjny w tym zakresie był przyczyną wielu skarg, odnoszących się zarówno do procedur postępowania zmierzającego do rozpoznania choroby i jej stwierdzenia, jak teŝ dotyczących postępowania administracyjnego związanego z ustalaniem moŝliwych przyczyn tych chorób. W rozporządzeniu Rady Ministrów, w miejsce dotychczasowego sformułowania decydującego o rozpoznaniu choroby zawodowej, przyjęto określenie wskazujące na konieczność stwierdzenia bezspornie lub z wysokim prawdopodobieństwem związku pomiędzy warunkami pracy a chorobą ujętą w wykazie chorób zawodowych. Zmiany w zakresie definicji choroby zawodowej wynikały z aktualnej wiedzy medycznej i zmiany spektrum najczęściej stwierdzanych w ostatnich latach chorób zawodowych w odniesieniu do których udowodnienie związku przyczynowo - skutkowego z warunkami pracy nie jest moŝliwe w sposób bezwzględny a jedynie z pewnym prawdopodobieństwem Rozporządzenie Rady Ministrów zawierało załącznik z wykazem chorób zawodowych, w którym umieszczono 26 pozycji. W nowym wykazie uszczegółowione zostały jednostki chorobowe oraz zamieszczono rubrykę określającą okres od zaprzestania kontaktu zawodowego z czynnikami etiologicznymi, po upływie którego rozpoznanie choroby zawodowej nie znajduje uzasadnienia. Miało to zapobiec dowolnej interpretacji wykazu przez roŝnych orzeczników. Uszczegółowiono zakres informacji, jakie są poŝądane dla rozpoznania i stwierdzenia choroby zawodowej w zaleŝności od rodzaju czynnika szkodliwego lub uciąŝliwości, jaki podejrzewa się o spowodowanie choroby zawodowej. Brak dotąd takiego rozróŝnienia powodował liczne wątpliwości w procesie postępowania administracyjnego dotyczącego chorób zawodowych. W wykazie znalazły się następujące choroby : zatrucia ostre albo przewlekłe lub następstwa zatruć wywołanych substancjami chemicznymi, gorączka metaliczna, pylice płuc, choroby opłucnej lub osierdzia wywołane pyłem azbestu, przewlekłe obturacyjne zapalenie oskrzeli, astma oskrzelowa, zewnątrzpochodne alergiczne zapalenie pęcherzyków płucnych, ostre uogólnione reakcje alergiczne, byssinoza, beryloza, choroby płuc wywołane pyłem metali twardych, alergiczny nieŝyt nosa, zapalenie obrzękowe krtani o podłoŝu alergicznym, przedziurawienie przegrody nosa wywołane substancjami o działaniu Ŝrącym lub draŝniącym, przewlekłe choroby narządu głosu, choroby wywołane działaniem promieniowania jonizującego, nowotwory złośliwe powstałe w wyniku działania, występujących w środowisku pracy, czynników uznanych za rakotwórcze u ludzi, choroby skóry; przewlekłe choroby układu ruchu wywołane sposobem wykonywania pracy, przewlekłe choroby obwodowego układu nerwowego wywołane sposobem wykonywania pracy, obustronny trwały ubytek słuchu typu ślimakowego spowodowany hałasem, zespół wibracyjny, choroby wywołane pracą w warunkach podwyŝszonego ciśnienia atmosferycznego, choroby wywołane 59
60 działaniem wysokich albo niskich temperatur, choroby narządu wzroku wywołane czynnikami fizycznymi, chemicznymi lub biologicznymi, choroby zakaźne lub pasoŝytnicze albo ich następstwa. W wykazie, poza jednostkami wymienionymi enumeratywnie, niektóre punkty pozostawiono otwarte co umoŝliwiało uwzględnienie równieŝ zatruć innymi substancjami chemicznymi obecnymi w środowisku pracy, innych rodzajów pylic, innej lokalizacji nowotworów oraz uznanie zawodowej etiologii innych chorób zakaźnych lub pasoŝytniczych po potwierdzeniu, Ŝe warunki pracy mogły stwarzać wysokie ryzyko zakaŝenia. PowyŜsze regulacje prawne były podstawa postępowania lekarskiego i administracyjnego w sprawach chorób zawodowych w latach W czerwcu 2008 r. Trybunał Konstytucyjny (TK) rozpoznając pytanie prawne Wojewódzkiego Sądu Administracyjnego w Krakowie dotyczące delegacji ustawowej do wydania aktu wykonawczego orzekł, Ŝe art pkt 2 i 3 ustawy z dnia 26 czerwca 1974 r. - Kodeks pracy w zakresie, w jakim nie określają wytycznych dotyczących treści rozporządzenia oraz rozporządzenie Rady Ministrów z dnia 30 lipca 2002 r. w sprawie wykazu chorób zawodowych, szczegółowych zasad postępowania w sprawach zgłaszania podejrzenia, rozpoznawania i stwierdzania chorób zawodowych oraz podmiotów właściwych w tych sprawach są niezgodne z art. 92 ust. 1 Konstytucji. Kwestionowane przepisy są niezgodne z konstytucją, dlatego, Ŝe zawarte upowaŝnienie do wydawania rozporządzenia nie określa wytycznych dotyczących treści tego aktu. Rozporządzenie Rady Ministrów, które - jako oparte na niekonstytucyjnej delegacji ustawowej - jest równieŝ niezgodne z konstytucją. Zgodnie z wyrokiem TK w/w przepisy tracą moc obowiązującą z upływem 12 miesięcy od dnia ogłoszenia wyroku w Dzienniku Ustaw. Taka sytuacja zrodziła konieczność zmian przepisów prawa dotyczących chorób zawodowych, zarówno w ustawie Kodeks Pracy jak i Rozporządzeniu Rady Ministrów. 5. Analiza aktów prawnych i planowanych zmian ustawodawczych dotyczących chorób zawodowych Trybunał Konstytucyjny w wyroku z dnia 19 czerwca 2008 r., orzekł o niezgodności: 1) art pkt 2 i 3 ustawy z dnia 26 czerwca 1974 r. - Kodeks pracy w zakresie, w jakim nie określają wytycznych dotyczących treści rozporządzenia, oraz 2) rozporządzenia w sprawie wykazu chorób zawodowych, szczegółowych zasad postępowania w sprawach zgłaszania podejrzenia, rozpoznania i stwierdzenia chorób zawodowych oraz podmiotów właściwych w tych sprawach z art. 92 ust. 1 Konstytucji Rzeczypospolitej Polskiej. Jednocześnie Trybunał odroczył utratę mocy ww. przepisów na 12 miesięcy od dnia ogłoszenia ww. wyroku w Dzienniku Ustaw Rzeczypospolitej Polskiej. Oznacza to, iŝ zarówno wskazane przepisy Kodeksu pracy jak i ww. rozporządzenie przestały obowiązywać z dniem 3 lipca 2009 r. W związku z powyŝszym podjęte zostały prace nad zmianą przepisów regulujących postępowanie w sprawach chorób zawodowych. 60
61 Do Sejmu szybką ścieŝką legislacyjną trafiła więc nowela kodeksu pracy. Została uchwalona 22 maja i opublikowana w Dzienniku Ustaw nr 99, poz i weszła w Ŝycie - 3 lipca 2009 r. Odmiennie niŝ w ww. rozporządzeniu, kwestie stanowiące istotny element normy prawa materialnego, jak np. dotyczących definicji pojęcia choroby zawodowej, czy kształtujących uprawnienia pracownika przez wskazanie okoliczności decydujących o moŝliwości rozpoznania choroby zawodowej, zostały wprowadzone w nowym kształcie do ustawy z dnia 26 czerwca 1974 r. Kodeks pracy. Zgodnie z Art i za chorobę zawodową uwaŝa się chorobę, wymienioną w wykazie chorób zawodowych, jeŝeli w wyniku oceny warunków pracy, moŝna stwierdzić bezspornie lub z wysokim prawdopodobieństwem, Ŝe została ona spowodowana działaniem czynników szkodliwych dla zdrowia występujących w środowisku pracy albo w związku ze sposobem wykonywania pracy, zwanych naraŝeniem zawodowym. Rozpoznanie choroby zawodowej u pracownika lub byłego pracownika moŝe nastąpić w okresie jego zatrudnienia w naraŝeniu zawodowym albo po zakończeniu pracy w takim naraŝeniu, pod warunkiem wystąpienia udokumentowanych objawów chorobowych w okresie ustalonym w wykazie chorób zawodowych. W ślad za nowelizacją ustawy Kodeks pracy, opublikowane zostało rozporządzenie Rady Ministrów w sprawie chorób zawodowych, które równieŝ weszło w Ŝycie z dn. 3 lipca 2009r. i zastąpiło rozporządzenie Rady Ministrów z dnia 30 lipca 2002 r. w sprawie wykazu chorób zawodowych, szczegółowych zasad postępowania w sprawach zgłaszania podejrzenia, rozpoznawania i stwierdzania chorób zawodowych oraz podmiotów właściwych w tych sprawach. Z rozporządzenia usunięto regulację wskazującą podmioty uprawnione do zgłoszenia podejrzenia choroby zawodowej, i jednocześnie uzupełnione zostały w tym zakresie przepisy zawarte w ustawie z dnia 26 czerwca 1974 r. Kodeks pracy. Obecnie aby uzyskać wszystkie istotne informacje dotyczące chorób zawodowych trzeba czytać i analizować w/w rozporządzenie łącznie z nowelizacją Kodeksu pracy, która dotyczy tych zagadnień. W wyniku zmian w Kodeksie pracy zmianie uległy zasady zgłaszania podejrzenia choroby zawodowej - z obowiązku zgłoszenia zwolniono lekarza i lekarza dentystę kierującego na badania w celu rozpoznania choroby zawodowej. Obecnie obowiązek zgłoszenia podejrzenia choroby zawodowej do właściwego państwowego powiatowego inspektora sanitarnego oraz właściwego okręgowego inspektora pracy, dotyczy pracodawcy i lekarza podmiotu właściwego do rozpoznania choroby zawodowej oraz pracownika lub byłego pracownika który podejrzewa, Ŝe występujące u niego objawy mogą wskazywać na taką chorobę, przy czym pracownik aktualnie zatrudniony zgłasza podejrzenie za pośrednictwem lekarza sprawującego nad nim profilaktyczną opiekę zdrowotną. Tę właściwość ustala się według miejsca, w którym praca jest lub była wykonywana lub według krajowej siedziby pracodawcy, jeŝeli dokumentacja dotycząca naraŝenia zawodowego znajduje się w tej siedzibie. JednakŜe z uwagi na zmiany wprowadzone ustawą z dnia 23 stycznia 61
62 2009 r. o wojewodzie i administracji rządowej w województwie oraz ustawą z dnia 23 stycznia 2009 r. o zmianie niektórych ustaw w związku ze zmianami w organizacji i podziale zadań administracji publicznej w województwie w zakresie przepisów dotyczących nowej struktury Państwowej Inspekcji Sanitarnej zgłoszenie podejrzenia choroby zawodowej kierowane będzie do państwowego wojewódzkiego albo powiatowego inspektora sanitarnego albo okręgowego inspektora pracy. PowyŜsze zmiany wynikają de facto z nowego brzmienia art. 12 ust. 1a ustawy z dnia 14 marca 1985 r. o Państwowej Inspekcji Sanitarnej, który wszedł w Ŝycie z dniem 1 stycznia 2010 r., zgodnie z którym państwowy wojewódzki inspektor sanitarny jest organem właściwym w stosunku do podmiotów, dla których powiat jest organem załoŝycielskim lub organem prowadzącym, lub w których powiat jest podmiotem dominującym, oraz organem właściwym w zakresie higieny radiacyjnej. Nowe przepisy utrzymały 3-etapowy tryb postępowania w sprawach chorób zawodowych: podejrzenie, rozpoznanie stwierdzenie choroby zawodowej Rozporządzenie w sprawie chorób zawodowych nie wskazuje podmiotów uprawnionych do zgłoszenia podejrzenia choroby zawodowej. Regulacje te zostały przeniesione do Kodeksu pracy. Do wykazu jednostek uprawnionych do rozpoznawania chorób zawodowych zostały dodane poradnie chorób zakaźnych wojewódzkich ośrodków medycyny pracy. Dotyczy to postępowania w kierunku rozpoznawania chorób zakaźnych i pasoŝytniczych. Zmiany dotyczą równieŝ jednostek II stopnia orzeczniczego właściwych do rozpoznawania choroby zawodowej. Obecnie tymi jednostkami są tylko przychodnie, oddziały i kliniki chorób zawodowych jednostek badawczorozwojowych w dziedzinie medycyny pracy. Właściwym do orzekania o rozpoznaniu choroby zawodowej lub o braku podstaw do jej rozpoznania jest lekarz spełniający wymagania kwalifikacyjne określone w odrębnych przepisach w sprawie specjalizacji lekarskich niezbędnych do wykonywania orzecznictwa w zakresie chorób zawodowych, zatrudniony w jednej z jednostek orzeczniczych. W rozporządzeniu określa się nadal min. wykaz chorób zawodowych wraz z wymaganym okresem, w którym wystąpienie udokumentowanych objawów chorobowych upowaŝnia do rozpoznania choroby zawodowej, a takŝe procedurę dotyczącą zgłoszenia podejrzenia, rozpoznawania i stwierdzania chorób zawodowych oraz podmioty właściwe do rozpoznawania chorób zawodowych. Podstawową zmianą w stosunku do dotychczas obowiązującej regulacji jest wprowadzenie zamkniętego wykazu chorób zawodowych. W rozporządzeniu Rada Ministrów wskazuje równieŝ, na podstawie upowaŝnienia zawartego w art nowelizacji ustawy z dnia 26 czerwca 1974 r. Kodeks pracy, instytut medycyny pracy, do którego pracodawca przesyła zawiadomienie o skutkach choroby zawodowej oraz termin, w którym 62
63 ma ono być przesłane. W poprzednim stanie prawnym obowiązek przekazania takiego zawiadomienia nałoŝony był na pracodawcę w drodze rozporządzenia, co wydaje się być niezgodnie z wyraŝoną w art. 66 Konstytucji zasadą, iŝ obowiązki związane z bezpieczeństwem i higieną pracy określa się w drodze ustawy. Rozporządzenie stanowi, Ŝe do postępowań w sprawie zgłaszania podejrzenia, rozpoznania i stwierdzenia chorób zawodowych, wszczętych i niezakończonych przed dniem wejścia w Ŝycie nowego rozporządzenia, stosuje się przepisy tego rozporządzenia, z tym Ŝe czynności dokonane w toku wszczętych postępowań pozostają skuteczne. Postępowania w sprawie zgłaszania podejrzenia, rozpoznania i stwierdzenia chorób zawodowych, wszczęte i niezakończone przed dniem 3 września 2002 r., są prowadzone na podstawie przepisów obowiązujących w dniu ich wszczęcia. Obecnie przepisy Kodeksu pracy i rozporządzenia w sprawie chorób zawodowych określają następujące elementy : Definicja choroby zawodowej Określenie okresu od zaprzestania kontaktu zawodowego z czynnikami etiologicznymi, po upływie którego rozpoznanie choroby zawodowej nie znajduje uzasadnienia Tryb zgłaszania podejrzenia choroby zawodowej Informacje uwzględniane przy ocenie naraŝenia zawodowego w odniesieniu do czynników fizycznych, chemicznych, biologicznych, uczulających, rakotwórczych, sposobu wykonywania pracy Określenie podmiotów przeprowadzających ocenę naraŝenia zawodowego na kaŝdym z etapów postępowania, źródeł uzyskiwania danych i ich uzupełniania Określenie jednostek właściwych do rozpoznawania choroby zawodowej - I i II stopnia orzeczniczego, Prawo pracownika do złoŝenia wniosku o ponowne badanie w jednostce II stopnia, tryb i termin składania wniosku, informowanie inspektora sanitarnego o złoŝeniu odwołania, UmoŜliwienie inspektorowi sanitarnemu uzyskania dodatkowej konsultacji od jednostki orzeczniczej II stopnia przed wydaniem decyzji Tryb odwoływania pracownika i pracodawcy od decyzji Inspektora Sanitarnego. 63
64 Plan badań realizowanych w zakładach pracy Cel badań W ramach realizacji zadania 1 Badania i analizy zaplanowano ocenę występowania dolegliwości ze strony układu ruchu i obwodowego układu nerwowego u pracowników wykonujących prace fizyczne i biurowe oraz ocenę warunków pracy pod kontem wielkości obciąŝeń układu ruchu podczas wykonywania czynności zawodowych i dostosowania ergonomicznego stanowisk pracy. Grupa badana Grupę badaną, która wzięła udział w badaniach ankietowych i instrumentalnych stanowili pracownicy dwóch zakładów z województwa łódzkiego. Łącznie przebadano 210 pracowników. Wstępne badanie ankietowe przeprowadzono w grupie 167 osób. Trzeci zakład pracy, który zwrócił się do wykonawców z prośbą o objęcie badaniem w ramach realizacji Programu Operacyjnego Kapitał Ludzki w części dotyczącej profilaktyki chorób układu ruchu i obwodowego układu nerwowego spowodowanych sposobem wykonywania pracy nie odesłał wszystkich wypełnionych ankiet z wysłanych ponad 250 ankiet otrzymano zwrot 27. Zakład pracy nie umoŝliwił takŝe w czasie przeznaczonym na realizację Zadania 1 przeprowadzenie badań pracowników oraz badań na stanowiskach pracy w celu ich oceny ergonomicznej. Badania pracowników i ocena obciąŝenia układu ruchu Podczas badań na terenie zakładów pracy przeprowadzono badanie ankietowe w celu określenia występowania dolegliwości ze strony układu ruchu i obwodowego układu nerwowego. U tych osób dokonano oceny obciąŝenia układu ruchu podczas pracy. Badania mające na celu określenia wielkości siły mięśni rąk i grzbietu oraz pomiary długości kręgosłupa były wykonywane przed rozpoczęciem pracy i po zakończeniu zmiany roboczej. Badanie ankietowe Ankieta do oceny występowania dolegliwości ze strony układu ruchu została opracowana w dwóch wersjach - dla pracowników fizycznych biurowych. Ocena świadomości zdrowotnej Odrębnym elementem badania była ocena świadomości zdrowotnej pracowników. Do realizacji tego zadania opracowano odrębny zestaw pytań ankietowych, na które badani odpowiadali w czasie badania neurologicznego. Pozostałe osoby były pracownikami róŝnych profesji wybierane losowo w czasie realizacji zadania 1. Łącznie przebadano 184 osoby. Badanie ortopedyczne i neurologiczne Pracownicy objęci badaniami mieli moŝliwość skorzystania z konsultacji specjalistycznych ortopedycznej i neurologicznej. Celem tych badań była kliniczna ocena ewentualnych skutków nadmiernego obciąŝenia układu ruchu i obwodowego układu nerwowego. Specjalista ortopeda przebadał 67 osób a neurolog 61 Opracowane i zastosowane karty badania stanowią załącznik do sprawozdania. 64
65 Analiza statystyczna danych Analizę statystyczną danych uzyskanych w trakcie badań przeprowadzono z zastosowaniem programu STATISTICA. 65
66 Metodyka badań zastosowanych do realizacji zadania 1 Badania i analizy Ergonomiczna ocena stanowisk pracy METODA RULA Metoda RULA (Rapid Upper Limb Assessment) powstała na podstawie pracy teoretycznej L. McAtamneya i E.N. Corletta ("RULA -: A survey method for investigation of work-related upper limb disorders. Applied Ergonomics 1993, 24(2), 91-99). Postać moŝliwą do praktycznego stosowania podczas badań terenowych przyjęła dzięki udoskonaleniom opracowanym przez dwóch naukowców z Cornell University: K. Laesera (1998) oraz A. Hedge (2003). RULA jest szybką metodą ergonomicznej oceny stanowisk pracy, na których pracownicy skarŝą się na dolegliwości ze strony układu ruchu. RULA ukierunkowana jest na obciąŝenie kończyn górnych, sprawdza się doskonale w przypadku pracy wykonywanej w pozycji siedzącej (np. przy komputerze, montaŝu drobnych elementów, praca pakowania produktów w przemyśle farmaceutycznym i kosmetycznym). Mimo takiej specjalizacji, RULA uwzględnia takŝe biomechaniczne i posturalne obciąŝenie pozostałych części ciała: tułowia, szyi i kończyn dolnych. Wiarygodność metody RULA przetestowana została przez jej autorów na grupach uŝytkowników komputerów oraz szwaczek. Dzięki swej prostocie metoda RULA jest szybka i łatwa w stosowaniu (szczególne zalety podczas wykonywania wstępnych badań terenowych oraz dla potrzeb słuŝb bhp i medycyny pracy). ChociaŜ wynik oceny obciąŝenia układu ruchu uzyskany tą metodą nie obejmuje szczegółowych wartości biomechanicznych elementów obciąŝenia, to znakomicie nadaje się do określenia zakresu interwencji ergonomicznych niezbędnych do zmniejszenia ryzyka wystąpienia dolegliwości ze strony układu mięśniowo-szkieletowego (w tym konieczności przeprowadzenia badań bardziej szczegółowych). 66
67 Ryc. 4. Schemat postępowania podczas oceny obciąŝenia układu ruchu przy uŝyciu metody RULA Ogólny schemat graficzny postępowania podczas stosowania metody RULA przedstawiony został na Ryc 4 Wstępny etap oceny obciąŝenia (pozycja poszczególnych części układu mięśniowoszkieletowego) odbywa się dwutorowo oddzielnie dla kończyn górnych (A) oraz pozostałych elementów układu ruchu (B). Wynik tej analizy (wartości stabelaryzowane Pozycja A i Pozycja B) jest następnie uzupełniany przez współczynniki określające konieczność uŝycia mięśni i wartość uŝytej siły (Suma A i Suma B). Kolejnym krokiem jest określenie przy uŝyciu tabeli Sumy Końcowej. Wartość Sumy Końcowej określa poziom ryzyka oraz ewentualną konieczność wprowadzenia interwencji ergonomicznej. Szczegółowy opis metody RULA przedstawiono poniŝej. 67
68 Ocena pozycji ramienia Ryc. 5. Metoda RULA ocena pozycji ramienia Pozycję ramienia ocenia się zgodnie z ryc 5, dodatkowo uzupełniając uzyskaną wartość o: +1 jeŝeli bark jest podniesiony +1 jeŝeli ramiona są odwiedzione lub -1 jeŝeli ramię jest opuszczone lub podparte Ocena pozycji przedramienia Ryc. 6. Metoda RULA ocena pozycji przedramienia Pozycję przedramienia ocenia się zgodnie z ryc. 6, dodatkowo uzupełniając uzyskaną wartość o: 68
69 +1 jeŝeli: - przedramię przecina linię pośrodkową ciała lub - przedramię odchylone jest w bok (na zewnątrz od połoŝenia neutralnego) Ocena pozycji nadgarstka Ryc. 7. Metoda RULA ocena pozycji nadgarstka Pozycję nadgarstka ocenia się zgodnie z ryc. 7, dodatkowo uzupełniając uzyskaną wartość o +1 jeŝeli nadgarstek jest odchylony od linii środkowej Ocena skręcenia nadgarstka Skręcenie nadgarstka ocenia się, jako 1 - jeśli stopień skręcenia jest średni lub 2 - jeśli skręcenie nadgarstka jest bliskie maksymalnemu Dane uzyskane z oceny poszczególnych elementów kończyny górnej wykorzystuje się następnie (przy uŝyciu Tabeli A) przedstawionej poniŝej, do określenia wartości Pozycji A. 69
70 Tab. 2 Tabela A: wynik oceny pozycji kończyn górnych Ramię Przedramię Nadgarstek Skręcenie Skręcenie Skręcenie Skręcenie nadgarstka nadgarstka nadgarstka nadgarstka Kolejnym etapem badania jest ocena pozycji szyi, tułowia oraz kończyn dolnych. 70
71 71
72 Ocena pozycji szyi Ryc. 8. Metoda RULA ocena pozycji szyi Pozycję szyi ocenia się zgodnie z ryc. 8 dodatkowo uzupełniając uzyskaną wartość o: +1 jeŝeli: szyja jest skręcona +1 jeŝeli: szyja jest pochylona na bok Ocena pozycji tułowia Ryc. 9. Metoda RULA ocena pozycji tułowia Pozycję tułowia ocenia się zgodnie z ryc.9 dodatkowo uzupełniając uzyskaną wartość o: +1 jeŝeli tułów jest skręcony +1 jeŝeli tułów jest pochylony na bok 72
Aspekt techniczny (narażenie) i formalny (procedura) stwierdzenia choroby zawodowej. Michał Langer WSSE Poznań
 Aspekt techniczny (narażenie) i formalny (procedura) stwierdzenia choroby zawodowej. Michał Langer WSSE Poznań Za chorobę zawodową uważa się chorobę, wymienioną w wykazie chorób zawodowych, jeżeli w wyniku
Aspekt techniczny (narażenie) i formalny (procedura) stwierdzenia choroby zawodowej. Michał Langer WSSE Poznań Za chorobę zawodową uważa się chorobę, wymienioną w wykazie chorób zawodowych, jeżeli w wyniku
Rys. 1: Kanał nadgarstka
 ZESPÓŁ CIEŚNI NADGARSTKA Zespół cieśni nadgarstka (CTS ang. carpal tunel syndrome) to schorzenie powstałe w wyniku ucisku nerwu pośrodkowego w kanale nadgarstka. Dotyczy 1-5% ogólnej populacji, ze szczególnym
ZESPÓŁ CIEŚNI NADGARSTKA Zespół cieśni nadgarstka (CTS ang. carpal tunel syndrome) to schorzenie powstałe w wyniku ucisku nerwu pośrodkowego w kanale nadgarstka. Dotyczy 1-5% ogólnej populacji, ze szczególnym
OBCIĄŻENIE NARZĄDÓW RUCHU U PRACOWNIKÓW BUDOWNICTWA
 II KONFERENCJA OBCIĄŻENIE NARZĄDÓW RUCHU U PRACOWNIKÓW BUDOWNICTWA Zbigniew W. Jóźwiak Łódź, 29 października 2014 r. Rodzaje uszkodzeń narządów ruchu spowodowane brakiem przestrzegania zasad ergonomii
II KONFERENCJA OBCIĄŻENIE NARZĄDÓW RUCHU U PRACOWNIKÓW BUDOWNICTWA Zbigniew W. Jóźwiak Łódź, 29 października 2014 r. Rodzaje uszkodzeń narządów ruchu spowodowane brakiem przestrzegania zasad ergonomii
Dr hab. med. Paweł Hrycaj
 Dr hab. med. Paweł Hrycaj Chory z dolegliwościami reumatycznymi Zakład Reumatologii i Immunologii Klinicznej Katedra Immunologii Klinicznej Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu Mała
Dr hab. med. Paweł Hrycaj Chory z dolegliwościami reumatycznymi Zakład Reumatologii i Immunologii Klinicznej Katedra Immunologii Klinicznej Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu Mała
Choroby zawodowe pracowników przetwórstwa warzyw, owoców i mięsa
 Choroby zawodowe pracowników przetwórstwa warzyw, owoców i mięsa Maciej Pertek Oddział Higieny Pracy Wojewódzkiej Stacji Saniatrono-Epidemiologicznej w Poznaniu wymieniona w wykazie chorób zawodowych;
Choroby zawodowe pracowników przetwórstwa warzyw, owoców i mięsa Maciej Pertek Oddział Higieny Pracy Wojewódzkiej Stacji Saniatrono-Epidemiologicznej w Poznaniu wymieniona w wykazie chorób zawodowych;
MECHANIKA KOŃCZYNY GÓRNEJ OBRĘCZ I STAW ŁOKCIOWY
 MECHANIKA KOŃCZYNY GÓRNEJ OBRĘCZ I STAW ŁOKCIOWY POŁĄCZENIA KOŃCZYNY GÓRNEJ OBRĘCZ KOŃCZYNY GÓRNEJ Kończyna górna jest połączona ze szkieletem tułowia za pomocą obręczy. W tym połączeniu znajdują się trzy
MECHANIKA KOŃCZYNY GÓRNEJ OBRĘCZ I STAW ŁOKCIOWY POŁĄCZENIA KOŃCZYNY GÓRNEJ OBRĘCZ KOŃCZYNY GÓRNEJ Kończyna górna jest połączona ze szkieletem tułowia za pomocą obręczy. W tym połączeniu znajdują się trzy
Zespół rowka nerwu. i leczenie
 Zespół rowka nerwu łokciowego - diagnostyka i leczenie Zespół rowka nerwu łokciowego( zrnł) jest drugą pod względem częstości występowania opisywaną neuropatią uciskową kończyny górnej. Historia leczenia
Zespół rowka nerwu łokciowego - diagnostyka i leczenie Zespół rowka nerwu łokciowego( zrnł) jest drugą pod względem częstości występowania opisywaną neuropatią uciskową kończyny górnej. Historia leczenia
PROFILAKTYKA CHORÓB UKŁADU RUCHU I OBWODOWEGO UKŁADU NERWOWEGO U PRACOWNIKÓW TRANSPORTU
 PROFILAKTYKA CHORÓB UKŁADU RUCHU I OBWODOWEGO UKŁADU NERWOWEGO U PRACOWNIKÓW TRANSPORTU Opracowała dr n. med. Grażyna Wośkowiak Wielkopolskie Centrum Medycyny Pracy w Poznaniu Zapobieganie chorobom układu
PROFILAKTYKA CHORÓB UKŁADU RUCHU I OBWODOWEGO UKŁADU NERWOWEGO U PRACOWNIKÓW TRANSPORTU Opracowała dr n. med. Grażyna Wośkowiak Wielkopolskie Centrum Medycyny Pracy w Poznaniu Zapobieganie chorobom układu
134 Szybka diagnoza w ortopedii
 134 Szybka diagnoza w ortopedii Testy specjalistyczne Zmodyfikowany test Durkana Jest to próba służąca do zdiagnozowania zespołu cieśni nadgarstka. Badający wywiera swoim palcem wskazującym przez około
134 Szybka diagnoza w ortopedii Testy specjalistyczne Zmodyfikowany test Durkana Jest to próba służąca do zdiagnozowania zespołu cieśni nadgarstka. Badający wywiera swoim palcem wskazującym przez około
ERGONOMIA. Cz. 5 ZASADY ORGANIZACJI PRACY I STANOWISK PRACY
 ERGONOMIA Cz. 5 ZASADY ORGANIZACJI PRACY I STANOWISK PRACY 1 OGÓLNE ZASADY KSZTAŁTOWANIA STANOWISK PRACY Zapobiegać lub redukować konsekwencje związane z przeciążeniami można poprzez: 1. Unikanie pochylania
ERGONOMIA Cz. 5 ZASADY ORGANIZACJI PRACY I STANOWISK PRACY 1 OGÓLNE ZASADY KSZTAŁTOWANIA STANOWISK PRACY Zapobiegać lub redukować konsekwencje związane z przeciążeniami można poprzez: 1. Unikanie pochylania
Kończyny Górne. Wzmocniona orteza nadgarstka ProFit EB-N-01. Zastosowanie: Producent: Usztywniona orteza na dłoń i przedramię
 Kończyny Górne Wzmocniona orteza nadgarstka ProFit EB-N-01 po przebytych urazach stawu promieniowo nadgarstkowego, po przebytych złamaniach kości przedramienia, w przewlekłych zespołach bólowych na tle
Kończyny Górne Wzmocniona orteza nadgarstka ProFit EB-N-01 po przebytych urazach stawu promieniowo nadgarstkowego, po przebytych złamaniach kości przedramienia, w przewlekłych zespołach bólowych na tle
Rysunek 1: Pochewka ścięgnista pierwszego przedziału prostowników
 ZESPÓŁ DE QUERVAINA Zespół do Quervaina jest jednostką chorobową z grupy entezopatii, opisaną po raz pierwszy w 1895 roku. Obejmuje zapalenie pochewki ścięgnistej pierwszego przedziału prostowników ścięgna
ZESPÓŁ DE QUERVAINA Zespół do Quervaina jest jednostką chorobową z grupy entezopatii, opisaną po raz pierwszy w 1895 roku. Obejmuje zapalenie pochewki ścięgnistej pierwszego przedziału prostowników ścięgna
PROGRAM PROFILAKTYKI ZESPOŁÓW BÓLOWYCH KRĘGOSŁUPA U PERSONELU PIELĘGNIARSKIEGO
 Zarząd Oddziału PTP w Białymstoku PROGRAM PROFILAKTYKI ZESPOŁÓW BÓLOWYCH KRĘGOSŁUPA U PERSONELU PIELĘGNIARSKIEGO okres realizacji 2014-2016 BIAŁYSTOK 2015 I. INFORMACJE O PROGRAMIE Istotą programu jest
Zarząd Oddziału PTP w Białymstoku PROGRAM PROFILAKTYKI ZESPOŁÓW BÓLOWYCH KRĘGOSŁUPA U PERSONELU PIELĘGNIARSKIEGO okres realizacji 2014-2016 BIAŁYSTOK 2015 I. INFORMACJE O PROGRAMIE Istotą programu jest
Rehabilitacja w stanach zapalnych w obrębie nadgarstka i ręki Rozdział 4/9
 4/9 REHABILITACJA W STANACH ZAPALNYCH W OBRĘBIE NADGARSTKA I RĘKI Głównym zadaniem ścięgien jest przenoszenie siły wyzwolonej w brzuścu mięśnia, co umożliwia wykonywanie ruchów w stawach. O ich prawidłowej
4/9 REHABILITACJA W STANACH ZAPALNYCH W OBRĘBIE NADGARSTKA I RĘKI Głównym zadaniem ścięgien jest przenoszenie siły wyzwolonej w brzuścu mięśnia, co umożliwia wykonywanie ruchów w stawach. O ich prawidłowej
OBCIĄśENIE STATYCZNE I DYNAMICZNE W CZASIE PRACY
 PAŃSTWOWA WYśSZA SZKOŁA ZAWODOWA w Nowym Sączu BHP I ERGONOMIA C3 OBCIĄśENIE STATYCZNE I DYNAMICZNE W CZASIE PRACY Spis treści: 1. Wprowadzenie 2. Ocena obciąŝenia statycznego 3. Badanie reakcji organizmu
PAŃSTWOWA WYśSZA SZKOŁA ZAWODOWA w Nowym Sączu BHP I ERGONOMIA C3 OBCIĄśENIE STATYCZNE I DYNAMICZNE W CZASIE PRACY Spis treści: 1. Wprowadzenie 2. Ocena obciąŝenia statycznego 3. Badanie reakcji organizmu
WYBRANE RUCHY W STAWACH KOŃCZYNY GÓRNEJ - ZARYS CZYNNOŚCI MIĘŚNI
 WYBRANE RUCHY W STAWACH KOŃCZYNY GÓRNEJ - ZARYS CZYNNOŚCI MIĘŚNI Uwagi: 1. W prezentowanym zestawieniu czynność mięśni opisana jest w ujęciu klasycznym rozpatrywane są jedynie mięśnie bezpośrednio działające
WYBRANE RUCHY W STAWACH KOŃCZYNY GÓRNEJ - ZARYS CZYNNOŚCI MIĘŚNI Uwagi: 1. W prezentowanym zestawieniu czynność mięśni opisana jest w ujęciu klasycznym rozpatrywane są jedynie mięśnie bezpośrednio działające
Przygotowanie do samodzielnej pracy z pacjentem masaż w dyskopatii jako jedna z metod neurorehabilitacji
 Przygotowanie do samodzielnej pracy z pacjentem masaż w dyskopatii jako jedna z metod neurorehabilitacji Czym jest dyskopatia? Jest to szerokie pojęcie obejmujące schorzenia krążka międzykręgowego. W większości
Przygotowanie do samodzielnej pracy z pacjentem masaż w dyskopatii jako jedna z metod neurorehabilitacji Czym jest dyskopatia? Jest to szerokie pojęcie obejmujące schorzenia krążka międzykręgowego. W większości
Technika podania toksyny botulinowej
 Technika podania toksyny botulinowej w leczeniu spastyczności kończyny górnej Dr n. med. Anna Czernuszenko Mazowieckie Centrum Neuropsychiatrii i Rehabilitacji Dzieci i Młodzieży w Zagórzu koło Warszawy
Technika podania toksyny botulinowej w leczeniu spastyczności kończyny górnej Dr n. med. Anna Czernuszenko Mazowieckie Centrum Neuropsychiatrii i Rehabilitacji Dzieci i Młodzieży w Zagórzu koło Warszawy
POŁĄCZENIA KOŃCZYNY GÓRNEJ
 Slajd 1 Slajd 2 Slajd 3 POŁĄCZENIA KOŃCZYNY GÓRNEJ POŁĄCZENIE Z TUŁOWIEM Kończyna górna jest połączona z kośćcem tułowia za pomocą obręczy złożonej z obojczyka i łopatki. W tym połączeniu znajdują się
Slajd 1 Slajd 2 Slajd 3 POŁĄCZENIA KOŃCZYNY GÓRNEJ POŁĄCZENIE Z TUŁOWIEM Kończyna górna jest połączona z kośćcem tułowia za pomocą obręczy złożonej z obojczyka i łopatki. W tym połączeniu znajdują się
Zespół ciasnoty podbarkowej i uszkodzenie pierścienia rotatorów. Małgorzata Chochowska
 Zespół ciasnoty podbarkowej i uszkodzenie pierścienia rotatorów Małgorzata Chochowska Zespół ciasnoty podbarkowej i uszkodzenie pierścienia rotatorów. Pierścień rotatorów stanowią ścięgna 4 mieśni: Podłopatkowego
Zespół ciasnoty podbarkowej i uszkodzenie pierścienia rotatorów Małgorzata Chochowska Zespół ciasnoty podbarkowej i uszkodzenie pierścienia rotatorów. Pierścień rotatorów stanowią ścięgna 4 mieśni: Podłopatkowego
Źródła zagrożeń oraz ergonomiczne czynniki ryzyka na stanowisku wyposażonym w monitor ekranowy
 Źródła zagrożeń oraz ergonomiczne czynniki ryzyka na stanowisku wyposażonym w monitor ekranowy Wymagania minimalne [Dz.U.1998.148.973] Minimalne wymagania bezpieczeństwa i higieny pracy oraz ergonomii
Źródła zagrożeń oraz ergonomiczne czynniki ryzyka na stanowisku wyposażonym w monitor ekranowy Wymagania minimalne [Dz.U.1998.148.973] Minimalne wymagania bezpieczeństwa i higieny pracy oraz ergonomii
Ochrona układu mięśniowo szkieletowego w pracy
 Ochrona układu mięśniowo szkieletowego w pracy Choroby zawodowe układu ruchu i obwodowego układu nerwowego: Przewlekłe zapalenie ścięgna i jego pochewki Przewlekłe zapalenie kaletki maziowej Przewlekłe
Ochrona układu mięśniowo szkieletowego w pracy Choroby zawodowe układu ruchu i obwodowego układu nerwowego: Przewlekłe zapalenie ścięgna i jego pochewki Przewlekłe zapalenie kaletki maziowej Przewlekłe
Praca przy komputerze, wykonywana codziennie dłuŝej niŝ 4 godziny, moŝe być uciąŝliwa, gdyŝ:
 PRACA PRZY KOMPUTERZE Centralny Instytut Ochrony Pracy - Państwowy Instytut Badawczy O czym naleŝy wiedzieć i pamiętać Praca przy komputerze, wykonywana codziennie dłuŝej niŝ 4 godziny, moŝe być uciąŝliwa,
PRACA PRZY KOMPUTERZE Centralny Instytut Ochrony Pracy - Państwowy Instytut Badawczy O czym naleŝy wiedzieć i pamiętać Praca przy komputerze, wykonywana codziennie dłuŝej niŝ 4 godziny, moŝe być uciąŝliwa,
KOMPLEKSOWY PROGRAM PROFILAKTYCZNY DOTYCZĄCY CHORÓB UKŁADU RUCHU I OBWODOWEGO UKŁADU NERWOWEGO WYWOŁANYCH SPOSOBEM WYKONYWANIA PRACY
 KOMPLEKSOWY PROGRAM PROFILAKTYCZNY DOTYCZĄCY CHORÓB UKŁADU RUCHU I OBWODOWEGO UKŁADU NERWOWEGO WYWOŁANYCH SPOSOBEM WYKONYWANIA PRACY W ramach Programu Operacyjnego Kapitał Ludzki Priorytet II Działanie
KOMPLEKSOWY PROGRAM PROFILAKTYCZNY DOTYCZĄCY CHORÓB UKŁADU RUCHU I OBWODOWEGO UKŁADU NERWOWEGO WYWOŁANYCH SPOSOBEM WYKONYWANIA PRACY W ramach Programu Operacyjnego Kapitał Ludzki Priorytet II Działanie
Załącznik 1. Streszczenie podsumowujące całość wykonanych prac.
 Załącznik 1. Streszczenie podsumowujące całość wykonanych prac. Ocena obciążenia psychofizycznego oraz zapobieganie dolegliwościom układu mięśniowo-szkieletowego u pracowników centrów obsługi klientów
Załącznik 1. Streszczenie podsumowujące całość wykonanych prac. Ocena obciążenia psychofizycznego oraz zapobieganie dolegliwościom układu mięśniowo-szkieletowego u pracowników centrów obsługi klientów
TERAPIA FALĄ UDERZENIOWĄ
 TERAPIA FALĄ UDERZENIOWĄ Jest nowoczesną, wysoce efektywną metodą leczenia. Fale uderzeniowe przyspieszają proces zdrowienia poprzez stymulację metabolizmu i pobudzenie cyrkulacji krwi, rozpuszczenie zwapniałych
TERAPIA FALĄ UDERZENIOWĄ Jest nowoczesną, wysoce efektywną metodą leczenia. Fale uderzeniowe przyspieszają proces zdrowienia poprzez stymulację metabolizmu i pobudzenie cyrkulacji krwi, rozpuszczenie zwapniałych
4.1. Charakterystyka porównawcza obu badanych grup
 IV. Wyniki Badana populacja pacjentów (57 osób) składała się z dwóch grup grupy 1 (G1) i grupy 2 (G2). W obu grupach u wszystkich chorych po zabiegu artroskopowej rekonstrukcji więzadła krzyżowego przedniego
IV. Wyniki Badana populacja pacjentów (57 osób) składała się z dwóch grup grupy 1 (G1) i grupy 2 (G2). W obu grupach u wszystkich chorych po zabiegu artroskopowej rekonstrukcji więzadła krzyżowego przedniego
Materiał pomocniczy dla nauczycieli kształcących w zawodzie:
 Materiał pomocniczy dla nauczycieli kształcących w zawodzie: ASYSTENT OSOBY NIEPEŁNOSPRAWNEJ przygotowany w ramach projektu Praktyczne kształcenie nauczycieli zawodów branży hotelarsko-turystycznej Priorytet
Materiał pomocniczy dla nauczycieli kształcących w zawodzie: ASYSTENT OSOBY NIEPEŁNOSPRAWNEJ przygotowany w ramach projektu Praktyczne kształcenie nauczycieli zawodów branży hotelarsko-turystycznej Priorytet
Ergonomia i ochrona pracy - Projektowanie
 Ergonomia i ochrona pracy - Projektowanie PROJEKT ETAP 2. Ocena uciąŝliwości wysiłku fizycznego metodą chronometraŝowotabelaryczną wg Lehmanna. 1. Wstęp Do oceny uciąŝliwości wysiłku fizycznego metodą
Ergonomia i ochrona pracy - Projektowanie PROJEKT ETAP 2. Ocena uciąŝliwości wysiłku fizycznego metodą chronometraŝowotabelaryczną wg Lehmanna. 1. Wstęp Do oceny uciąŝliwości wysiłku fizycznego metodą
Kinezjologiczna analiza łucznictwa
 Treść Schemat mięśni szkieletowych Kinezjologiczna analiza łucznictwa Neuromuskularne podstawy ruchów ciała Anatomia górnych części ciała Mięśnie zaangażowane w łucznictwie Mięśnie podczas pracy 1 UTRZYMYWANIE
Treść Schemat mięśni szkieletowych Kinezjologiczna analiza łucznictwa Neuromuskularne podstawy ruchów ciała Anatomia górnych części ciała Mięśnie zaangażowane w łucznictwie Mięśnie podczas pracy 1 UTRZYMYWANIE
Ocena ogólna: Raport całkowity z okresu od 04.05.2007 do 15.11.2007
 W Niepublicznym Zakładzie Opieki Zdrowotnej ABC medic Praktyka Grupowa Lekarzy Rodzinnych w Zielonej Górze w okresie od 04.05.2007-15.11.2007 została przeprowadzona ocena efektów klinicznych u pacjentów
W Niepublicznym Zakładzie Opieki Zdrowotnej ABC medic Praktyka Grupowa Lekarzy Rodzinnych w Zielonej Górze w okresie od 04.05.2007-15.11.2007 została przeprowadzona ocena efektów klinicznych u pacjentów
Kręgozmyk, choroba Bechterowa, reumatyzm stawów, osteoporoza
 Kręgozmyk, choroba Bechterowa, reumatyzm stawów, osteoporoza Kręgozmyk (spondylolisteza) - jest to zsunięcie się kręgu do przodu (w kierunku brzucha) w stosunku do kręgu położonego poniżej. Dotyczy to
Kręgozmyk, choroba Bechterowa, reumatyzm stawów, osteoporoza Kręgozmyk (spondylolisteza) - jest to zsunięcie się kręgu do przodu (w kierunku brzucha) w stosunku do kręgu położonego poniżej. Dotyczy to
Poniżej prezentujemy przykładowe pozycje ręki w czasie odpoczynku i do ćwiczeń.
 dr n. o zdr. Teresa Sadura-Sieklucka, specjalista fizjoterapii. Pracuje w Klinice Rehabilitacji w Narodowym Instytucie Geriatrii, Reumatologii i Rehabilitacji w Warszawie. W reumatoidalnym zapaleniu stawów
dr n. o zdr. Teresa Sadura-Sieklucka, specjalista fizjoterapii. Pracuje w Klinice Rehabilitacji w Narodowym Instytucie Geriatrii, Reumatologii i Rehabilitacji w Warszawie. W reumatoidalnym zapaleniu stawów
MIĘŚNIE RĘKI. Slajd 1. Slajd 2. Slajd 3. Ręka (manus) Palce (digiti)
 Slajd Slajd Slajd MIĘŚNIE RĘKI Ręka (manus) Częścią dystalną kończyny górnej jest ręka zakończona palcami. Na ręce znajdują się małe mięśnie, które mają znaczenie dla precyzyjnych ruchów palców, natomiast
Slajd Slajd Slajd MIĘŚNIE RĘKI Ręka (manus) Częścią dystalną kończyny górnej jest ręka zakończona palcami. Na ręce znajdują się małe mięśnie, które mają znaczenie dla precyzyjnych ruchów palców, natomiast
ul. Belgradzka 52, 02-795 Warszawa-Ursynów tel. kom. +48 794 207 077 www.fizjoport.pl
 Coraz większa liczba pacjentów zgłasza się do fizjoterapeutów z problemami bólowymi w obrębie kręgosłupa. Często postawiona diagnoza dyskopatia, wywołuje niepokój o własne zdrowie i wątpliwości w jaki
Coraz większa liczba pacjentów zgłasza się do fizjoterapeutów z problemami bólowymi w obrębie kręgosłupa. Często postawiona diagnoza dyskopatia, wywołuje niepokój o własne zdrowie i wątpliwości w jaki
EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2018 ZASADY OCENIANIA
 Układ graficzny CKE 017 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 018 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Układ graficzny CKE 017 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 018 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Program REBA. ergonomia. czyli ocena obciążenia układu ruchu dla prac związanych z ręcznym przemieszczaniem
 rogram czyli ocena obciążenia układu ruchu dla prac związanych z ręcznym przemieszczaniem Metoda jest szybką metodą ergonomicznej oceny stanowisk pracy, na których pracownicy skarżą się na dolegliwości
rogram czyli ocena obciążenia układu ruchu dla prac związanych z ręcznym przemieszczaniem Metoda jest szybką metodą ergonomicznej oceny stanowisk pracy, na których pracownicy skarżą się na dolegliwości
tel:
 Symulator barku do nauki wstrzyknięć dostawowych (LT3001) Nr ref: SM01519 Informacja o produkcie: Trenażer ramię do wstrzyknięć dostawowych Trenażer ramienia przeznaczony do nauki wstrzyknięć w tkankę
Symulator barku do nauki wstrzyknięć dostawowych (LT3001) Nr ref: SM01519 Informacja o produkcie: Trenażer ramię do wstrzyknięć dostawowych Trenażer ramienia przeznaczony do nauki wstrzyknięć w tkankę
Urazy i uszkodzenia w sporcie
 Artur Dziak, Samer Tayara Urazy i uszkodzenia w sporcie Kraków Artur Dziak, Samer Tayara Urazy i uszkodzenia w sporcie Wydawnictwo Kasper Kraków Spis treści 5 Spis treści Przedmowa... 3 Wstęp...11 I. Specyfika
Artur Dziak, Samer Tayara Urazy i uszkodzenia w sporcie Kraków Artur Dziak, Samer Tayara Urazy i uszkodzenia w sporcie Wydawnictwo Kasper Kraków Spis treści 5 Spis treści Przedmowa... 3 Wstęp...11 I. Specyfika
STAW BIODROWY 1. Test Thomasa
 1. Test Thomasa STAW BIODROWY Cel - test przykurczu zginaczy stawu biodrowego Ruch zgięcie kończyny nie testowanej w stawie biodrowym i kolanowym chwytem oburącz poniżej kolana, druga kończyna dolna leży
1. Test Thomasa STAW BIODROWY Cel - test przykurczu zginaczy stawu biodrowego Ruch zgięcie kończyny nie testowanej w stawie biodrowym i kolanowym chwytem oburącz poniżej kolana, druga kończyna dolna leży
Profilaktyka zespołów bólowych pleców i kręgosłupa wśród lekarzy dentystów
 Materiały edukacyjne z Czerwcowej sesji stomatologicznej Okręgowej Izby Lekarskiej w Warszawie, 07 czerwca 2014 Profilaktyka zespołów bólowych pleców i kręgosłupa wśród lekarzy dentystów Michał Prawda
Materiały edukacyjne z Czerwcowej sesji stomatologicznej Okręgowej Izby Lekarskiej w Warszawie, 07 czerwca 2014 Profilaktyka zespołów bólowych pleców i kręgosłupa wśród lekarzy dentystów Michał Prawda
źle METODYKA ERGONOMICZNEGO WYKONYWANIA ĆWICZEŃ SIŁOWYCH
 Podnoszenie jest bezpieczne wówczas, gdy rzut środka ciężkości układu, osoba podnosząca i obiekt podnoszony mieści się wewnątrz powierzchni ograniczonej stopami (czworobok podparcia). Stopy powinny być
Podnoszenie jest bezpieczne wówczas, gdy rzut środka ciężkości układu, osoba podnosząca i obiekt podnoszony mieści się wewnątrz powierzchni ograniczonej stopami (czworobok podparcia). Stopy powinny być
METODY IDENTYFIKACJI, ANALIZY I OCENY ZAGROśEŃ WYSTĘPUJĄCYCH W PROCESACH PRACY
 METODY IDENTYFIKACJI, ANALIZY I OCENY ZAGROśEŃ WYSTĘPUJĄCYCH W PROCESACH PRACY Szkolenia bhp w firmie szkolenie okresowe pracowników inŝynieryjno-technicznych 29 Analiza zagroŝeń Analiza zagroŝeń to systematyczne
METODY IDENTYFIKACJI, ANALIZY I OCENY ZAGROśEŃ WYSTĘPUJĄCYCH W PROCESACH PRACY Szkolenia bhp w firmie szkolenie okresowe pracowników inŝynieryjno-technicznych 29 Analiza zagroŝeń Analiza zagroŝeń to systematyczne
EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2017 ZASADY OCENIANIA
 Układ graficzny CKE 2016 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2017 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Układ graficzny CKE 2016 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2017 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2018 ZASADY OCENIANIA
 Układ graficzny CKE 018 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 018 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Układ graficzny CKE 018 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 018 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Rozdział 2: Co należy wiedzieć o budowie barków i szyi
 Rozdział 2: Co należy wiedzieć o budowie barków i szyi Problematyka barku Przyjrzyjmy się budowie okolicy barku. Staw ramienny jest stawem sferoidalnym, łączącym kość długą kończyny górnej, czyli kość
Rozdział 2: Co należy wiedzieć o budowie barków i szyi Problematyka barku Przyjrzyjmy się budowie okolicy barku. Staw ramienny jest stawem sferoidalnym, łączącym kość długą kończyny górnej, czyli kość
Dyskopatia & co dalej? Henryk Dyczek 2010
 Dyskopatia & co dalej? Henryk Dyczek 2010 Definicja - 1 Dyskopatia szerokie pojęcie obejmujące schorzenia krążka międzykręgowego. W większości przypadków jest to pierwszy z etapów choroby zwyrodnieniowej
Dyskopatia & co dalej? Henryk Dyczek 2010 Definicja - 1 Dyskopatia szerokie pojęcie obejmujące schorzenia krążka międzykręgowego. W większości przypadków jest to pierwszy z etapów choroby zwyrodnieniowej
Wpływ pozycji siedzącej na organizm człowieka
 Wpływ pozycji siedzącej na organizm człowieka Rozwój gospodarczy, dokonujący się we wszystkich obszarach życia ludzi, wiąże się nieodzownie ze zmianą dominującej pozycji ciała człowieka. W ciągu doby,
Wpływ pozycji siedzącej na organizm człowieka Rozwój gospodarczy, dokonujący się we wszystkich obszarach życia ludzi, wiąże się nieodzownie ze zmianą dominującej pozycji ciała człowieka. W ciągu doby,
www.pandm.org Testy napięciowe nerwów : -sprawdzamy czy uzyskana reakcja jest podobna do objawów opisywanych przez pacjenta NERW POŚRODKOWY
 NEUROMOBILIZACJA Metoda Butlera Cechy : - bada oraz likwiduje zaburzenia przesuwalności tk.nerwowej w stosunku do innych tkanek - jest to metoda leczenia zaburzeń poślizgowych struktur uk.nerwowego - stosowanie
NEUROMOBILIZACJA Metoda Butlera Cechy : - bada oraz likwiduje zaburzenia przesuwalności tk.nerwowej w stosunku do innych tkanek - jest to metoda leczenia zaburzeń poślizgowych struktur uk.nerwowego - stosowanie
Anatomia i Fizjologia Ćwiczenie 9a. Badanie siły chwytu dłoni
 Ćwiczenie 9a Badanie siły chwytu dłoni Ze wszystkich zdolności motorycznych człowieka siła odgrywa nadrzędną rolę, ponieważ służy ona do pokonywania oporów zewnętrznych oraz wewnętrznych lub przeciwdziałania
Ćwiczenie 9a Badanie siły chwytu dłoni Ze wszystkich zdolności motorycznych człowieka siła odgrywa nadrzędną rolę, ponieważ służy ona do pokonywania oporów zewnętrznych oraz wewnętrznych lub przeciwdziałania
KOŃCZYNA GÓRNA. Slajd 1. Slajd 2. Slajd 3. Położenie mm przedramienia
 Slajd Slajd Slajd KOŃCZYNA GÓRNA MIĘŚNIE PRZEDRAMIENIA Położenie mm przedramienia Mięśnie przedramienia rozpoczynają się na nadkłykciach kości ramiennej oraz na kościach przedramienia. Należą do nich m.in.
Slajd Slajd Slajd KOŃCZYNA GÓRNA MIĘŚNIE PRZEDRAMIENIA Położenie mm przedramienia Mięśnie przedramienia rozpoczynają się na nadkłykciach kości ramiennej oraz na kościach przedramienia. Należą do nich m.in.
Wstęp. Patologie przyczepów ścięgnistych, więzadłowych i powięzi są określane mianem entezopatii.
 1. STRESZCZENIE Wstęp. Patologie przyczepów ścięgnistych, więzadłowych i powięzi są określane mianem entezopatii. Szczególnym rodzajem entezopatii, uważanym za objaw predylekcyjny i charakterystyczny jednej
1. STRESZCZENIE Wstęp. Patologie przyczepów ścięgnistych, więzadłowych i powięzi są określane mianem entezopatii. Szczególnym rodzajem entezopatii, uważanym za objaw predylekcyjny i charakterystyczny jednej
INSTRUKCJA oceny ryzyka zawodowego na stanowiskach pracy oraz wynikające z niej działania w Starostwie Powiatowym w Gryfinie
 Załącznik Nr 1 do Zarządzenia Nr 98/2009 z dnia 27 października2009 r. INSTRUKCJA oceny ryzyka zawodowego na stanowiskach pracy oraz wynikające z niej działania w Starostwie Powiatowym w Gryfinie 1. DEFINICJE.
Załącznik Nr 1 do Zarządzenia Nr 98/2009 z dnia 27 października2009 r. INSTRUKCJA oceny ryzyka zawodowego na stanowiskach pracy oraz wynikające z niej działania w Starostwie Powiatowym w Gryfinie 1. DEFINICJE.
- obrzęk po złamaniu kości oraz zwichnięciach i skręceniach stawów, - ostre zapalenie tkanek miękkich okołostawowych (ścięgien, torebki stawowej,
 Fizykoterapia jest działem lecznictwa, w którym stosuje się występujące w przyrodzie naturalne czynniki fizyczne, jak czynniki termiczne, promieniowanie Słońca oraz czynniki fizyczne wytworzone przez różnego
Fizykoterapia jest działem lecznictwa, w którym stosuje się występujące w przyrodzie naturalne czynniki fizyczne, jak czynniki termiczne, promieniowanie Słońca oraz czynniki fizyczne wytworzone przez różnego
Załącznik 6. Szczegółowe wyniki analizy ergonomicznej
 Załącznik 6. Szczegółowe wyniki analizy ergonomicznej Wyniki analizy statystycznej kwestionariusza Ergonomiczne stanowisko komputerowe. Oznaczenie użyte w analizie Pytanie w kwestionariuszu SK1 Jak często
Załącznik 6. Szczegółowe wyniki analizy ergonomicznej Wyniki analizy statystycznej kwestionariusza Ergonomiczne stanowisko komputerowe. Oznaczenie użyte w analizie Pytanie w kwestionariuszu SK1 Jak często
Etiopatogeneza: Leczenie kręgozmyków z dużym ześlizgiem
 Leczenie kręgozmyków z dużym ześlizgiem Physiotherapy & Medicine www.pandm.org Definicja: Kręgozmyk prawdziwy jest to wada chorobowa polegająca na ześlizgu kręgów w obrębie kręgoszczeliny na poziomie L5-
Leczenie kręgozmyków z dużym ześlizgiem Physiotherapy & Medicine www.pandm.org Definicja: Kręgozmyk prawdziwy jest to wada chorobowa polegająca na ześlizgu kręgów w obrębie kręgoszczeliny na poziomie L5-
ANATOMIA. mgr Małgorzata Wiśniewska Łowigus
 ANATOMIA mgr Małgorzata Wiśniewska Łowigus Wśród nauk biologicznych, zajmujących się wszelkimi formami życia, wyróżnia się dwa podstawowe działy: morfologię, fizjologię. MORFOLOGIA - zajmuje się poznaniem
ANATOMIA mgr Małgorzata Wiśniewska Łowigus Wśród nauk biologicznych, zajmujących się wszelkimi formami życia, wyróżnia się dwa podstawowe działy: morfologię, fizjologię. MORFOLOGIA - zajmuje się poznaniem
Zamrożony staw barkowy (zespół bolesnego barku, zespół Duplaya) terapia doświadczenia własne. Henryk Dyczek 2008
 Zamrożony staw barkowy (zespół bolesnego barku, zespół Duplaya) terapia doświadczenia własne Henryk Dyczek 2008 Zespół bolesnego barku (ZBB) określa zmiany zwyrodnieniowe dotyczące przestrzeni podbarkowej.
Zamrożony staw barkowy (zespół bolesnego barku, zespół Duplaya) terapia doświadczenia własne Henryk Dyczek 2008 Zespół bolesnego barku (ZBB) określa zmiany zwyrodnieniowe dotyczące przestrzeni podbarkowej.
Prawidłowa postawa ciała a ergonomia pracy
 Prawidłowa postawa ciała a ergonomia pracy Współczesny człowiek jest szczególnie narażony na wady postawy ciała. Siedzący tryb życia coraz mniejsza aktywność ruchowa, złe nawyki żywieniowe a w konsekwencji
Prawidłowa postawa ciała a ergonomia pracy Współczesny człowiek jest szczególnie narażony na wady postawy ciała. Siedzący tryb życia coraz mniejsza aktywność ruchowa, złe nawyki żywieniowe a w konsekwencji
Spis Tabel i rycin. Spis tabel
 Spis Tabel i rycin Spis tabel 1. Podział stawów ze względu na ilość osi ruchów i ukształtowanie powierzchni stawowych. 20 2. Nazwy ruchów w stawach człowieka w pozycji anatomicznej..... 21 3. Zestawienie
Spis Tabel i rycin Spis tabel 1. Podział stawów ze względu na ilość osi ruchów i ukształtowanie powierzchni stawowych. 20 2. Nazwy ruchów w stawach człowieka w pozycji anatomicznej..... 21 3. Zestawienie
ZASTOSOWANIE MD-SHOULDER W LECZENIU ZESPOŁU CIEŚNI PODBARKOWEJ
 Dolegliwości bólowe w obrębie obręczy barkowej to problem, który dotyczy coraz większej liczby osób, niestety coraz młodszych. Dawniej typowym pacjentem zgłaszającym się z bólem barku była osoba starsza,
Dolegliwości bólowe w obrębie obręczy barkowej to problem, który dotyczy coraz większej liczby osób, niestety coraz młodszych. Dawniej typowym pacjentem zgłaszającym się z bólem barku była osoba starsza,
EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2017 ZASADY OCENIANIA
 Układ graficzny CKE 2016 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2017 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Układ graficzny CKE 2016 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2017 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
POŁĄCZENIA KOOCZYNY GÓRNEJ
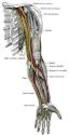 POŁĄCZENIA KOOCZYNY GÓRNEJ POŁĄCZENIE Z TUŁOWIEM Kooczyna górna jest połączona z kośdcem tułowia za pomocą obręczy złożonej z obojczyka i łopatki. W tym połączeniu znajdują się 3 stawy: 1. mostkowo obojczykowy,
POŁĄCZENIA KOOCZYNY GÓRNEJ POŁĄCZENIE Z TUŁOWIEM Kooczyna górna jest połączona z kośdcem tułowia za pomocą obręczy złożonej z obojczyka i łopatki. W tym połączeniu znajdują się 3 stawy: 1. mostkowo obojczykowy,
Załącznik 3. Kwestionariusz Ergonomiczne stanowisko komputerowe
 Załącznik 3. Kwestionariusz Ergonomiczne stanowisko komputerowe (Zmodyfikowany kwestionariusz występowania subiektywnych objawów zespołów przeciążeniowych oraz Zmodyfikowana lista kontrolna: Bezpieczeństwo
Załącznik 3. Kwestionariusz Ergonomiczne stanowisko komputerowe (Zmodyfikowany kwestionariusz występowania subiektywnych objawów zespołów przeciążeniowych oraz Zmodyfikowana lista kontrolna: Bezpieczeństwo
Czym są zaburzenia układu mięśniowo-szkieletowego związane z wykonywaną pracą?
 Choroby układu mięśniowo-szkieletowego Czym są zaburzenia układu mięśniowo-szkieletowego związane z wykonywaną pracą? Zaburzenia mięśniowo-szkieletowe związane z pracą to grupa bolesnych dolegliwości ze
Choroby układu mięśniowo-szkieletowego Czym są zaburzenia układu mięśniowo-szkieletowego związane z wykonywaną pracą? Zaburzenia mięśniowo-szkieletowe związane z pracą to grupa bolesnych dolegliwości ze
Wskaziciel środkowy obrączkowy mały kłębikiem
 MIĘŚNIE RĘKI Ręka (manus) Częścią dystalną kooczyny górnej jest ręka zakooczona palcami. Na ręce znajdują się małe mięśnie, które mają znaczenie dla precyzyjnych ruchów palców, natomiast najsilniejsze
MIĘŚNIE RĘKI Ręka (manus) Częścią dystalną kooczyny górnej jest ręka zakooczona palcami. Na ręce znajdują się małe mięśnie, które mają znaczenie dla precyzyjnych ruchów palców, natomiast najsilniejsze
Rozwój funkcji chwytnej ręki
 Rozwój funkcji chwytnej ręki i czynności dwuręcznych Dr n. med. Anna Czernuszenko Mazowieckie Centrum Neuropsychiatrii i Rehabilitacji Dzieci i Młodzieży w Zagórzu koło Warszawy www.mcnir.pl Teoria dojrzewania
Rozwój funkcji chwytnej ręki i czynności dwuręcznych Dr n. med. Anna Czernuszenko Mazowieckie Centrum Neuropsychiatrii i Rehabilitacji Dzieci i Młodzieży w Zagórzu koło Warszawy www.mcnir.pl Teoria dojrzewania
Zaopatrzenie ortopedyczne
 Zaopatrzenie ortopedyczne ZAOPATRZENIE KOŃCZYNY GÓRNEJ Sprężynowa szyna odwodząca staw ramienny (szyna podpiera staw ramienny wraz z ramieniem i ręką) Wskazania W ostrych zespołach bólowych i urazach barku.
Zaopatrzenie ortopedyczne ZAOPATRZENIE KOŃCZYNY GÓRNEJ Sprężynowa szyna odwodząca staw ramienny (szyna podpiera staw ramienny wraz z ramieniem i ręką) Wskazania W ostrych zespołach bólowych i urazach barku.
TABELA NORM USZCZERBKU NA ZDROWIU EDU PLUS
 Załącznik nr do Ogólnych Warunków Ubezpieczenia Edu Plus zatwierdzonych uchwałą 0/04/03/204 Zarządu InterRisk TU S.A. Vienna Insurance Group z dnia 04.03.204 r. I. USZKODZENIA GŁOWY. ZŁAMANIE KOŚCI POKRYWY
Załącznik nr do Ogólnych Warunków Ubezpieczenia Edu Plus zatwierdzonych uchwałą 0/04/03/204 Zarządu InterRisk TU S.A. Vienna Insurance Group z dnia 04.03.204 r. I. USZKODZENIA GŁOWY. ZŁAMANIE KOŚCI POKRYWY
Zakres usług świadczonych w Oddziale Chirurgii Urazowo - Ortopedycznej
 Zakres usług świadczonych w Oddziale Chirurgii Urazowo - Ortopedycznej 1. Złamanie kręgosłupa KRĘGOSŁUP 2. Usunięcie zespolenia z kręgosłupa BARK I STAW ŁOKCIOWY 1. Artroskopowa dekompresja podbarkowa
Zakres usług świadczonych w Oddziale Chirurgii Urazowo - Ortopedycznej 1. Złamanie kręgosłupa KRĘGOSŁUP 2. Usunięcie zespolenia z kręgosłupa BARK I STAW ŁOKCIOWY 1. Artroskopowa dekompresja podbarkowa
Sekcja praktyczna Nomenklatura:
 Sekcja praktyczna Nomenklatura: W praktycznej części niniejszego podręcznika opisano rutynową sekwencję postępowania, którą można stosować w całości lub wykorzystywać jej poszczególne części. Każdy ruch
Sekcja praktyczna Nomenklatura: W praktycznej części niniejszego podręcznika opisano rutynową sekwencję postępowania, którą można stosować w całości lub wykorzystywać jej poszczególne części. Każdy ruch
Diagnostyka USG a potwierdzenie rozpoznania w artroskopii
 Diagnostyka USG a potwierdzenie rozpoznania w artroskopii Tomasz Poboży Szpital Medicover Klinika Lek-Med Czy w dobie powszechnej dostępności MR jest miejsce dla USG w ocenie patologii stawu ramiennego?
Diagnostyka USG a potwierdzenie rozpoznania w artroskopii Tomasz Poboży Szpital Medicover Klinika Lek-Med Czy w dobie powszechnej dostępności MR jest miejsce dla USG w ocenie patologii stawu ramiennego?
8. Omów dermatomy i mięśnie wskaźnikowe zaopatrywane przez korzenie nerwowe
 ZAGADNIENIA NA ZINTEGROWANY EGZAMIN ZAWODOWY UMP 2018/2019 1. Omów budowę kompleksu barkowego. 2. Omów budowę stawu łokciowego. 3. Omów budowę stawu biodrowego. 4. Omów budowę stawu kolanowego. 5. Omów
ZAGADNIENIA NA ZINTEGROWANY EGZAMIN ZAWODOWY UMP 2018/2019 1. Omów budowę kompleksu barkowego. 2. Omów budowę stawu łokciowego. 3. Omów budowę stawu biodrowego. 4. Omów budowę stawu kolanowego. 5. Omów
EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2019 CZĘŚĆ PRAKTYCZNA
 Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Układ graficzny CKE 2018 Nazwa kwalifikacji: Świadczenie usług w zakresie masażu Oznaczenie kwalifikacji: Z.01 Numer zadania:
Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Układ graficzny CKE 2018 Nazwa kwalifikacji: Świadczenie usług w zakresie masażu Oznaczenie kwalifikacji: Z.01 Numer zadania:
Adam Zborowski. ATLAS anatomii człowieka
 Adam Zborowski ATLAS anatomii człowieka Kraków 2007 SPIS TREŚCI schemat komórki ludzkiej...12 rodzaje komórek...13 składniki komórkowe krw i... 14 rodzaje komórek...15 rodzaje nabłonków jednowarstwowych...
Adam Zborowski ATLAS anatomii człowieka Kraków 2007 SPIS TREŚCI schemat komórki ludzkiej...12 rodzaje komórek...13 składniki komórkowe krw i... 14 rodzaje komórek...15 rodzaje nabłonków jednowarstwowych...
2 Taping Rehabilitacyjny - taping w rehabilitacji i sporcie
 Spis treści! Spis treści... l Od Autorów...5 Wstęp... 6 Taping Rehabilitacyjny...8 Filozofia plastra... 13 Ogólne zasady plastrowania...14 Wskazania... 15 Cele i możliwości tapingu... 16 Przeciwwskazania...17
Spis treści! Spis treści... l Od Autorów...5 Wstęp... 6 Taping Rehabilitacyjny...8 Filozofia plastra... 13 Ogólne zasady plastrowania...14 Wskazania... 15 Cele i możliwości tapingu... 16 Przeciwwskazania...17
DOBRE I ZŁE ĆWICZENIA FIZYCZNE
 DOBRE I ZŁE ĆWICZENIA FIZYCZNE Przyjmowanie niewłaściwych postaw ciała przy wykonywaniu podstawowych czynności Ŝycia codziennego, siedzący tryb Ŝycia oraz brak aktywności fizycznej stanowią o najczęstszych
DOBRE I ZŁE ĆWICZENIA FIZYCZNE Przyjmowanie niewłaściwych postaw ciała przy wykonywaniu podstawowych czynności Ŝycia codziennego, siedzący tryb Ŝycia oraz brak aktywności fizycznej stanowią o najczęstszych
Wady postawy. Podział i przyczyna powstawania wad postawy u dziecka. Najczęściej spotykamy podział wad postawy i budowy ciała na dwie grupy:
 Wady postawy Wada postawy jest pojęciem zbiorczym i niedostatecznie sprecyzowanym. Obejmuje szereg osobniczych odchyleń postawy ciała od wzorców uznawanych za normę stosowną do wieku, płci, typów budowy,
Wady postawy Wada postawy jest pojęciem zbiorczym i niedostatecznie sprecyzowanym. Obejmuje szereg osobniczych odchyleń postawy ciała od wzorców uznawanych za normę stosowną do wieku, płci, typów budowy,
EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2018 ZASADY OCENIANIA
 Układ graficzny CKE 018 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 018 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Układ graficzny CKE 018 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 018 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Świadczenie
Nowe podejście w ocenie ergonomii rękawic chroniących przed przecięciem i przekłuciem nożami ręcznymi stosowanymi w przetwórstwie mięsnym
 Nowe podejście w ocenie ergonomii rękawic chroniących przed przecięciem i przekłuciem nożami ręcznymi stosowanymi w przetwórstwie mięsnym dr inż. Emilia Irzmańska Centralny Instytut Ochrony Pracy - - Państwowy
Nowe podejście w ocenie ergonomii rękawic chroniących przed przecięciem i przekłuciem nożami ręcznymi stosowanymi w przetwórstwie mięsnym dr inż. Emilia Irzmańska Centralny Instytut Ochrony Pracy - - Państwowy
WYKŁAD DLA KLASY I Technikum Informatycznego
 ERGONOMIA STANOWISKA KOMPUTEROWEGO WYKŁAD DLA KLASY I Technikum Informatycznego PRACA PRZY KOMPUTERZE Praca przy komputerze, wykonywana codziennie dłużej niż 4 godziny, może być uciążliwa, gdyż: - intensywna
ERGONOMIA STANOWISKA KOMPUTEROWEGO WYKŁAD DLA KLASY I Technikum Informatycznego PRACA PRZY KOMPUTERZE Praca przy komputerze, wykonywana codziennie dłużej niż 4 godziny, może być uciążliwa, gdyż: - intensywna
UNIWERSYTET MEDYCZNY W LUBLINIE
 UNIWERSYTET MEDYCZNY W LUBLINIE WYDZIAŁ NAUK O ZDROWIU PIOTR TURMIŃSKI Porównanie skuteczności wybranych metod fizjoterapeutycznych w leczeniu skręceń stawu skokowego STRESZCZENIE ROZPRAWY DOKTORSKIEJ
UNIWERSYTET MEDYCZNY W LUBLINIE WYDZIAŁ NAUK O ZDROWIU PIOTR TURMIŃSKI Porównanie skuteczności wybranych metod fizjoterapeutycznych w leczeniu skręceń stawu skokowego STRESZCZENIE ROZPRAWY DOKTORSKIEJ
JAK ZADBAĆ O STANOWISKO PRACY UCZNIA 2013-09-18 ODDZIAŁ EDUKACJI ZDROWOTNEJ I HIGIENY DZIECI I MŁODZIEŻY
 JAK ZADBAĆ O STANOWISKO PRACY UCZNIA 1 Ważnym elementem dla ucznia jest zapewnienie mu stanowiska pracy dostosowanego do wymagań ergonomii. Ma to odzwierciedlenie w obowiązujących przepisach prawnych,
JAK ZADBAĆ O STANOWISKO PRACY UCZNIA 1 Ważnym elementem dla ucznia jest zapewnienie mu stanowiska pracy dostosowanego do wymagań ergonomii. Ma to odzwierciedlenie w obowiązujących przepisach prawnych,
5dni / 35godzin (7h zajęć / 1h na lunch w sumie 8h dziennie) pon-pt; godz. 09:00-17:00
 William Huhn Method - Advanced Clinical Trigger Point From Understanding to Implementing [ Od zrozumienia do realizacji ] TRIGGER POINT COURSE - www.rehabilitacja-warszawa.pl Punkty spustowe - kurs w Warszawie
William Huhn Method - Advanced Clinical Trigger Point From Understanding to Implementing [ Od zrozumienia do realizacji ] TRIGGER POINT COURSE - www.rehabilitacja-warszawa.pl Punkty spustowe - kurs w Warszawie
KARTA BADANIA LEKARSKIEGO
 .. Oznaczenie podmiotu przeprowadzającego badanie lekarskie KARTA BADANIA LEKARSKIEGO Zgodnie art. 15f ust. 4 ustawy z dnia 21 maja 1999 r. o broni i amunicji (Dz. U. z 2012 r. poz. 576, z późn. zm.) wyniki
.. Oznaczenie podmiotu przeprowadzającego badanie lekarskie KARTA BADANIA LEKARSKIEGO Zgodnie art. 15f ust. 4 ustawy z dnia 21 maja 1999 r. o broni i amunicji (Dz. U. z 2012 r. poz. 576, z późn. zm.) wyniki
Karta TRENINGu część 3 STRETCHING
 Karta TRENINGu część 3 STRETCHING Stretching, czyli statyczne rozciąganie mięśni, jest fundamentalnym elementem kończącym każdą sesję treningową, niezbędnym do poprawy i utrzymania odpowiedniej mobilności
Karta TRENINGu część 3 STRETCHING Stretching, czyli statyczne rozciąganie mięśni, jest fundamentalnym elementem kończącym każdą sesję treningową, niezbędnym do poprawy i utrzymania odpowiedniej mobilności
Podanie osocza bogatopłytkowego PRP (Arthrex) Podanie kwasu hialuronowego dostawowo (Monovisc, 4 ml)
 CENNIK ORTOPEDIA Podanie osocza bogatopłytkowego PRP (Arthrex) Podanie kwasu hialuronowego dostawowo (Monovisc, 4 ml) Podanie kwasu hialuronowego dostawowo (Cingal, 4 ml) Podanie kwasu hialuronowego dostawowo
CENNIK ORTOPEDIA Podanie osocza bogatopłytkowego PRP (Arthrex) Podanie kwasu hialuronowego dostawowo (Monovisc, 4 ml) Podanie kwasu hialuronowego dostawowo (Cingal, 4 ml) Podanie kwasu hialuronowego dostawowo
Spis treści. Podziękowania...V
 Spis treści Podziękowania...V O autorze... VI Dorobek naukowy Robina McKenziego... VIII Wstęp: Przypadkowe odkrycie... XIII Wstęp do wydania polskiego... XVII Rozdział 1: Kark, czyli szyjny odcinek kręgosłupa...
Spis treści Podziękowania...V O autorze... VI Dorobek naukowy Robina McKenziego... VIII Wstęp: Przypadkowe odkrycie... XIII Wstęp do wydania polskiego... XVII Rozdział 1: Kark, czyli szyjny odcinek kręgosłupa...
Jak żyć na co dzień z osteoporozą
 Jak żyć na co dzień z osteoporozą mgr fizjoterapii Izabela Łojko Klinika Ortopedii i Ortopedii Dziecięcej Uniwersytetu Medycznego w Łodzi Jak żyć na co dzień z osteoporozą mgr fizjoterapii Izabela Łojko
Jak żyć na co dzień z osteoporozą mgr fizjoterapii Izabela Łojko Klinika Ortopedii i Ortopedii Dziecięcej Uniwersytetu Medycznego w Łodzi Jak żyć na co dzień z osteoporozą mgr fizjoterapii Izabela Łojko
ROLA UKŁADU KOSTNO STAWOWEGO I MIĘŚNIOWEGO W PROCESIE PRACY
 Szkoły Ponadgimnazjalne Moduł II Foliogram 8 ROLA UKŁADU KOSTNO STAWOWEGO I MIĘŚNIOWEGO W PROCESIE PRACY FIZJOLOGIA PRACY to nauka, która bada: podstawowe procesy fizjologiczne, które zachodzą w układzie
Szkoły Ponadgimnazjalne Moduł II Foliogram 8 ROLA UKŁADU KOSTNO STAWOWEGO I MIĘŚNIOWEGO W PROCESIE PRACY FIZJOLOGIA PRACY to nauka, która bada: podstawowe procesy fizjologiczne, które zachodzą w układzie
Epidemiologia i klasyfikacja urazów rdzenia kręgowego
 Epidemiologia i klasyfikacja urazów rdzenia kręgowego prof. Marek Harat Klinika Neurochirurgii 10 Wojskowego Szpitala Klinicznego w Bydgoszczy Polska Szkoła Neurochirurgii 2017 Częstość występowania urazów
Epidemiologia i klasyfikacja urazów rdzenia kręgowego prof. Marek Harat Klinika Neurochirurgii 10 Wojskowego Szpitala Klinicznego w Bydgoszczy Polska Szkoła Neurochirurgii 2017 Częstość występowania urazów
JAK ZADBAĆ O STANOWISKO PRACY UCZNIA
 JAK ZADBAĆ O STANOWISKO PRACY UCZNIA 1 Ważnym elementem dla ucznia jest zapewnienie mu stanowiska pracy dostosowanego do wymagań ergonomii. Ma to odzwierciedlenie w obowiązujących przepisach prawnych,
JAK ZADBAĆ O STANOWISKO PRACY UCZNIA 1 Ważnym elementem dla ucznia jest zapewnienie mu stanowiska pracy dostosowanego do wymagań ergonomii. Ma to odzwierciedlenie w obowiązujących przepisach prawnych,
ROZPORZĄDZENIE MINISTRA SPRAWIEDLIWOŚCI
 Stan na 27 października 2015 r. ROZPORZĄDZENIE MINISTRA SPRAWIEDLIWOŚCI z dnia 11 sierpnia 2010 r. w sprawie wykazu chorób, z tytułu których funkcjonariuszowi Służby Więziennej przysługuje jednorazowe
Stan na 27 października 2015 r. ROZPORZĄDZENIE MINISTRA SPRAWIEDLIWOŚCI z dnia 11 sierpnia 2010 r. w sprawie wykazu chorób, z tytułu których funkcjonariuszowi Służby Więziennej przysługuje jednorazowe
Większość zabiegów prywatnych wykonywanych jest w oddziale operacyjnym Artromedical w Piotrkowie Trybunalskim lub w MegaMed
 Zabiegi wykonywane przez nasz zespół mogą być finansowane przez Narodowy Fundusz Zdrowia (NFZ) lub prywatnie przez pacjentów. Wykonywane w ten sposób operacje nie różnią się co do jakości, użytych implantów
Zabiegi wykonywane przez nasz zespół mogą być finansowane przez Narodowy Fundusz Zdrowia (NFZ) lub prywatnie przez pacjentów. Wykonywane w ten sposób operacje nie różnią się co do jakości, użytych implantów
tel:
 Miniaturowy model obręczy barkowej z więzadłami i przekrojem Nr ref: MA01828 Informacja o produkcie: Minaturowy model obręczy barkowej z więzadłami i przekrojem Wykonany w pomniejszniu (ok. 50% wymiarów
Miniaturowy model obręczy barkowej z więzadłami i przekrojem Nr ref: MA01828 Informacja o produkcie: Minaturowy model obręczy barkowej z więzadłami i przekrojem Wykonany w pomniejszniu (ok. 50% wymiarów
Tenis charakterystyka dyscypliny i urazowość. Krzysztof Guzowski, PT, MSc
 Tenis charakterystyka dyscypliny i urazowość Krzysztof Guzowski, PT, MSc Popularność tenisa zawodowego i amatorskiego w Polsce zawodnicy PZT (Polski Związek Tenisowy)- 2300 licencji, amatorzy ATP (Amatorski
Tenis charakterystyka dyscypliny i urazowość Krzysztof Guzowski, PT, MSc Popularność tenisa zawodowego i amatorskiego w Polsce zawodnicy PZT (Polski Związek Tenisowy)- 2300 licencji, amatorzy ATP (Amatorski
Plan wykładu. Pojęcie ergonomii Zagrożenia długotrwałej pracy z komputerem Ergonomiczne stanowisko komputerowe Ćwiczenia i przerwy
 Plan wykładu Pojęcie ergonomii Zagrożenia długotrwałej pracy z komputerem Ergonomiczne stanowisko komputerowe Ćwiczenia i przerwy Ergonomia Ergonomia - nauka o pracy, czyli dyscyplina naukowa zajmująca
Plan wykładu Pojęcie ergonomii Zagrożenia długotrwałej pracy z komputerem Ergonomiczne stanowisko komputerowe Ćwiczenia i przerwy Ergonomia Ergonomia - nauka o pracy, czyli dyscyplina naukowa zajmująca
LECZENIE BIOLOGICZNE CHORÓB
 LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH U PACJENTÓW 65+ Włodzimierz Samborski Katedra Reumatologii i Rehabilitacji Uniwersytet Medyczny im. K. Marcinkowskiego w Poznaniu LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH
LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH U PACJENTÓW 65+ Włodzimierz Samborski Katedra Reumatologii i Rehabilitacji Uniwersytet Medyczny im. K. Marcinkowskiego w Poznaniu LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH
Program 1 dnia: Trening medyczny w treningu personalnym dzień I
 Program - trener medyczny Health Factory Nowoczesny trener musi sprostać licznym wyzwaniom. Jednym z najważniejszych jest przywrócenie klienta do stanu pełnej sprawności. Siedzący tryb życia, brak ruchu,
Program - trener medyczny Health Factory Nowoczesny trener musi sprostać licznym wyzwaniom. Jednym z najważniejszych jest przywrócenie klienta do stanu pełnej sprawności. Siedzący tryb życia, brak ruchu,
www.pandm.prv.pl REHABILITACJA RĘKI
 REHABILITACJA RĘKI Funkcjonalność ręki to: 1. jakość chwytu zdolność dostosowania ręki do trzymanego przedmiotu, zależy od ruchomości stawów, 2. wartość chwytu zdolność do pokonywania obciążeń, ciężarów
REHABILITACJA RĘKI Funkcjonalność ręki to: 1. jakość chwytu zdolność dostosowania ręki do trzymanego przedmiotu, zależy od ruchomości stawów, 2. wartość chwytu zdolność do pokonywania obciążeń, ciężarów
