Diagnostyka i leczenie pęcherzycy konsensus Polskiego Towarzystwa Dermatologicznego
|
|
|
- Ludwik Lewicki
- 8 lat temu
- Przeglądów:
Transkrypt
1 Diagnostyka i leczenie pęcherzycy konsensus Polskiego Towarzystwa Dermatologicznego Diagnosis and therapy of pemphigus consensus of Polish Dermatological Society Cezary Kowalewski 1, Marian Dmochowski 2, Waldemar Placek 3, Elżbieta Waszczykowska 4, Roman Nowicki 5, Iwona Flisiak 6, Rafał Czajkowski 7, Ligia Brzezińska-Wcisło 8, Jacek Szepietowski 9, Andrzej Kaszuba 10, Katarzyna Woźniak 1 1 Klinika Dermatologii i Immunodermatologii Warszawskiego Uniwersytetu Medycznego 2 Pracownia Autoimmunizacyjnych Dermatoz Pęcherzowych Katedry i Kliniki Dermatologii Uniwersytetu Medycznego w Poznaniu 3 Katedra i Klinika Dermatologii, Chorób Przenoszonych Drogą Płciową i Immunologii Klinicznej Uniwersytetu Warmińsko-Mazurskiego w Olsztynie 4 Klinika Dermatologii i Wenerologii Uniwersytetu Medycznego w Łodzi 5 Katedra i Klinika Dermatologii, Wenerologii i Alergologii Gdańskiego Uniwersytetu Medycznego 6 Klinika Dermatologii i Wenerologii Uniwersytetu Medycznego w Białymstoku 7 Katedra i Klinika Dermatologii, Chorób Przenoszonych Drogą Płciową i Immunodermatologii Uniwersytetu Mikołaja Kopernika w Toruniu, Collegium Medicum im. Ludwika Rydygiera w Bydgoszczy 8 Katedra i Klinika Dermatologii Śląskiego Uniwersytetu Medycznego w Katowicach 9 Katedra i Klinika Dermatologii, Wenerologii i Alergologii Uniwersytetu Medycznego we Wrocławiu 10 Klinika Dermatologii, Dermatologii Dziecięcej i Onkologicznej Uniwersytetu Medycznego w Łodzi Przegl Dermatol 2014, 101, DOI: /dr Słowa kluczowe: pęcherzyca, bezpośrednie badanie immunopatologiczne, ELISA, wytyczne, leczenie. Key words: pemphigus, direct immunofluorescence, ELISA, guidelines, treatment. Streszczenie Pęcherzyca jest akantolityczną dermatozą pęcherzową o potencjalnie śmiertelnym przebiegu. Podstawą laboratoryjnego rozpoznania pęcherzycy jest badanie immunopatologiczne wycinka skórnego, w którym stwierdza się związane in vivo IgG, rzadziej Iga, w przestrzeniach międzykomórkowych naskórka. W celu ustalenia charakterystyki antygenu lub antygenów rozpoznawanych przez autoprzeciwciała i, co się z tym wiąże, określenia podtypu klinicznego pęcherzycy konieczne są badania surowicy metodami immunologicznymi. Leczenie pęcherzycy polegające na połączeniu prednizonu w początkowej dawce 1 1,5 mg/kg m.c. z azatiopryną jest uznane obecnie przez większość dermatologów i rekomendowane przez europejską grupę ekspercką jako leczenie z wyboru w typowych przypadkach, przy czym inne leki immunosupresyjne, leki biologiczne, dożylne immunoglobuliny znajdują zastosowanie w przypadkach opornych na klasyczne leczenie oraz w rzadkich odmianach pęcherzycy. Abstract Pemphigus is an acantholytic bullous disease with a potentially fatal course. The laboratory diagnosis of pemphigus is based on direct immuno- Adres do korespondencji: prof. dr hab. n. med. Cezary fluorescence showing the presence of the in vivo bound IgG in intercellular spaces of the epidermis in skin biopsy. For determining the clinical Kowalewski Klinika Dermatologii subtypes of pemphigus serum immunological studies allowing characterization of the target antigen(s) are obligatory. Treatment of pemphi- i Immunodermatologii Warszawski Uniwersytet Medyczny gus with prednisone at an initial dose of mg/kg in combination ul. Koszykowa 82A with azathioprine is currently recommended by most dermatologists as Warszawa well as by the European Expert Group as the therapy of choice in typical 147
2 Cezary Kowalewski, Marian Dmochowski, Waldemar Placek i inni cases, whereas other immunosuppressive agents, biological drugs, and intravenous immunoglobulins should be considered in refractory cases and rare subsets of pemphigus. Wprowadzenie Pęcherzyca jest akantolityczną chorobą pęcherzową błon śluzowych i/lub skóry, wywołaną obecnością patogennych autoprzeciwciał w krążeniu oraz związanych in vivo w przestrzeniach międzykomórkowych naskórka, które są skierowane przeciwko rozmaitym cząsteczkom adhezyjnym desmosomów. Obraz i przebieg kliniczny poszczególnych odmian pęcherzycy zależy od rodzaju antygenu rozpoznawanego przez autoprzeciwciała oraz stopnia zaawansowania procesu chorobowego [1 3]. Diagnostyka pęcherzycy opiera się na stwierdzeniu obecności przeciwciał IgG, rzadko IgA, związanych w przestrzeniach międzykomórkowych wielowarstwowego nabłonka skóry i/lub błon śluzowych w bezpośrednim badaniu immunopatologicznym, które powinno być uzupełnione badaniami immunologicznymi surowicy pozwalającymi na określenie antygenu rozpoznawanego przez autoprzeciwciała, co umożliwia rozpoznanie odmiany klinicznej pęcherzycy [4]. Leczenie tej potencjalnie śmiertelnej choroby polega na stosowaniu glikokortykosteroidów skojarzonych z lekami immunosupresyjnymi, najczęściej azatiopryną, przy czym inne leki immunosupresyjne, leki biologiczne czy dożylnie podawane immunoglobuliny znajdują zastosowanie w przypadkach opornych na klasyczne leczenie oraz w rzadkich odmianach pęcherzycy [5 7]. Do tej pory nie stworzono ogólnoświatowego konsensusu dotyczącego diagnostyki i leczenia pęcherzycy, chociaż w niektórych krajach już powołano grupy eksperckie, które opracowały wytyczne dotyczące postępowania dla dermatologów w swoich krajach [8]. Poniżej przedstawiamy konsensus diagnostyki i leczenia pęcherzycy opracowany przez grupę ekspertów powołaną przez Zarząd Główny Polskiego Towarzystwa Dermatologicznego, oparty na wytycznych Europejskiego Towarzystwa Akademii Dermatologii i Wenerologii [9] oraz uwzględniający warunki i ograniczenia prawno-finansowe w Polsce. b) występowania objawów towarzyszących pęcherzycy, takich jak ból, świąd, zaburzenia połykania, utrata masy ciała, zmiany spojówkowe i laryngologiczne, zaburzenia w oddawaniu moczu, zmiany na narządach płciowych, zaburzenia neurologiczne; c) występowania chorób i dolegliwości współistniejących, które wpływają na konieczność ograniczania dawek stosowanych glikokortykosteroidów i leków immunosupresyjnych; do takich chorób należą: cukrzyca, nadciśnienie, infekcje, nowotwory, choroby hematologiczne, endokrynologiczne i kardiologiczne; d) czy pacjentka jest w ciąży lub czy stosuje skuteczną antykoncepcję, szczególnie gdy rozważane jest leczenie lekami immunosupresyjnymi u kobiety w wieku reprodukcyjnym; e) przyjmowania w ciągu ostatnich 12 miesięcy przed wystąpieniem pęcherzycy leków uznanych za ją wywołujące i/lub podtrzymujące, tj.: d-penicylaminy, inhibitorów enzymu konwertującego angiotensynę, inhibitorów receptora dla angiotensyny, b-adrenolityków, cefalosporyn, fenylobutazonu, pyritinolu, tioproniny, piroksykamu, ryfampicyny; f) wpływu choroby na jakość życia (kwestionariusz jakości życia). Badanie przedmiotowe W badaniu przedmiotowym należy ustalić: a) rozległość zmian skórnych lub śluzówkowych (skala PDAI tab. 1.); b) obecność zaburzeń funkcji narządów wewnętrznych, takich jak: utrudnione połykanie, utrata masy ciała, objawy dyzuryczne, osłabienie widzenia, opadanie powiek, diplopia, osłabienie siły mięśniowej; c) nasilenie objawu Nikolskiego: typ 1 (dodatni w skórze zdrowej w okolicy zmian pęcherzowych), typ 2 (dodatni w skórze zdrowej oddalonej od zmian skórnych); d) masę ciała, ciśnienie tętnicze, stan ogólny pacjenta (skala Karnowskiego). Informacje kliniczne Badanie podmiotowe Wywiad powinien obejmować informacje umożliwiające ustalenie: a) początku i przebiegu choroby; Odmiany kliniczne pęcherzycy i jej przebieg Pęcherzyca zwykła Pęcherzyca zwykła (pemphigus vulgaris PV) rozpoczyna się najczęściej podstępnie, niebolesnymi 148
3 Pęcherzyca diagnostyka i leczenie konsensus PTD Tabela 1. Skala aktywności pęcherzycy (wg Murrell DF i inni. J Am Acad Dermatol 2008) Lokalizacja anatomiczna Aktywność Ustępowanie Skóra Pęcherze/nadżerki lub nowe rumienie zmian, jedna > 2 cm średnicy, żadna nie większa niż 6 cm zmiany, przynajmniej dwie > 2 cm średnicy, żadna nie większa niż 6 cm 3 > 3 zmian, żadna nie większa niż 6 cm 5 > 3 zmian i/lub przynajmniej jedna > 6 cm 10 > 3 zmian i/lub przynajmniej jedna > 16 cm lub zajęcie całej okolicy Przebarwienia pozapalne 1 obecne uszy nos reszta twarzy szyja klatka piersiowa brzuch plecy, pośladki kończyny górne ręce kończyny dolne stopy okolica płciowa Suma /120 /12 Skóra owłosiona głowy Pęcherze/nadżerki lub nowe rumienie Przebarwienia pozapalne 1 zmiany w obrębie jednego kwadrantu 2 zmiany w obrębie dwóch kwadrantów 3 zmiany w obrębie trzech kwadrantów 1 obecne 5 zmiany rozsiane na skórze głowy 10 przynajmniej jedna zmiana > 6 cm Suma (0 10) /10 /1 Błony śluzowe Pęcherze/nadżerki 1 1 zmiana zmiany 5 > 3 zmian lub 2 zmiany > 2 cm 10 zajęcie całej okolicy spojówki nos policzki podniebienie twarde podniebienie miękkie dziąsła szczęki dziąsła żuchwy język dno jamy ustnej wargi tylna ściana gardła narządy płciowe Suma /120 Aktywność w sumie Ustępowanie w sumie 149
4 Cezary Kowalewski, Marian Dmochowski, Waldemar Placek i inni nadżerkami na błonach śluzowych policzków, podniebienia miękkiego oraz twardego i/lub nadżerkowym zapaleniem dziąseł. Początkowo sprawiające niewielkie dolegliwości nadżerki z czasem stają się bolesne i utrudniają przyjmowanie pokarmów. Rzadziej początek choroby jest nagły. Nadżerki mogą zajmować krtań, przełyk, spojówki, okolice narządów płciowych i odbyt [2, 9, 10]. Zmiany skórne występują po upływie kilku tygodni lub miesięcy i towarzyszą zmianom na błonach śluzowych. Mają charakter pęcherzy lub pęcherzyków o wiotkiej pokrywie, wypełnionych płynem surowiczym, które samoistnie pękają, tworząc sączące nadżerki, często są zlokalizowane na klatce piersiowej w okolicy łojotokowej, na twarzy, skórze owłosionej głowy, nierzadko rozpoczynają się w miejscach urażanych, w okolicach otworów naturalnych i fałdów skóry, okolicy pępka. Jeśli nie są leczone, mają tendencję do uogólniania się. Nadżerki powodują uczucie pieczenia, rzadziej świąd. W przypadkach pęcherzycy o ciężkim przebiegu mogą zajmować skórę owłosioną głowy i twarz. Innym objawem ciężkiej pęcherzycy jest spełzanie płytek paznokciowych. Pęcherzyca bujająca Pęcherzyca bujająca (pemphigus vegetans) jest bardzo rzadką odmianą pęcherzy zwykłej, która charakteryzuje się klinicznie obecnością zmian brodawkujących, bujających i krostkowych. W odmianie Neumana stwierdza się zmiany brodawkujące wokół ust, a w odmianie Hallopeau zmiany krostkowe i bujające występują w dołach pachowych i fałdach pachwinowych [2, 9, 10]. Pęcherzyca liściasta, łojotokowa i rumieniowa Zmiany skórne o charakterze pęcherzy o wiotkiej pokrywie, szybko ulegających samoistnemu pękaniu, w przebiegu pęcherzycy liściastej, łojotokowej i rumieniowej (pemphigus foliaceus PF) przekształcają się w miodowożółte strupy. Zmiany zlokalizowane są w górnej części klatki piersiowej i pleców, szczególnie w okolicach łojotokowych, a także na twarzy i skórze owłosionej głowy. W przypadkach nieleczonych może wystąpić erytrodermia. Błony śluzowe są wolne [2, 9, 10]. Pęcherzyca paraneoplastyczna Pęcherzyca paraneoplastyczna (ang. paraneoplastic pemphigus/paraneoplastic multiorgan syndrome PNP/ PAMS) współistnieje z chorobami nowotworowymi, najczęściej z rozrostami limforetikularnymi, takimi jak nieziarnicze chłoniaki, przewlekła białaczka limfocytarna, a także z grasiczakiem i guzem Castlemana. U 1/3 chorych pęcherzyca jest wykrywana przed zdiagnozowaniem nowotworu, zwłaszcza że objawy PNP/PAMS mogą wyprzedzać chorobę nowotworową. Klinicznie ta odmiana pęcherzycy charakteryzuje się wybitną predylekcją do zajmowania błon śluzowych. Początkowo występuje zapalenie czerwieni warg, często krwotoczne, wrzodziejące zapalenie jamy ustnej, bolesne nadżerki prowadzące do zaburzeń połykania. Zmianom w jamie ustnej towarzyszy bliznowaciejące zapalenie spojówek i zapalenie rogówki, a także nadżerki na błonach śluzowych narządów płciowych. U części pacjentów nadżerki powstają w obrębie gardła, nosa oraz przełyku i powodują ból podczas połykania oraz refluks. Zmiany skórne są wielopostaciowe od przypominających liszaj płaski do zmian typu choroby przeszczep przeciw gospodarzowi (ang. graft versus host disease GVHD), mogą przypominać także rumień wielopostaciowy lub pemfigoid, a najczęściej pęcherzycę zwykłą. Zmianom skórnym i śluzówkowym mogą towarzyszyć zagrażające życiu zmiany płucne o charakterze zapalenia pęcherzyków płucnych i/lub obturacyjnego zapalenia oskrzeli (bronchiolitis obliterans), które jest złym objawem rokowniczym [2, 9, 10]. Pęcherzyca opryszczkowata Termin pęcherzyca opryszczkowata (pemphigus herpetiformis) został wprowadzony przez Jabłońską i wsp. w 1976 roku dla przypadków, w których obraz kliniczny przypomina dermatitis herpetiformis, a wyniki badań immunopatologicznych odpowiadają pęcherzycy [11]. U większości chorych objawy są ograniczone do skóry, a antygenem jest desmogleina 1, natomiast u około 20% stwierdza się zmiany śluzówkowe, a antygenem jest desmogleina 3. W ostatnich latach wykazano reaktywność surowic od chorych na pęcherzycę opryszczkowatą z desmokolinami. Ta odmiana pęcherzycy przebiega łagodnie w porównaniu z klasycznymi odmianami pemphigus i zwykle odpowiada na leczenie małymi dawkami prednizonu w połączeniu z dapsonem [12]. Pęcherzyca IgA Znane są dwa warianty pęcherzycy mediowanej przeciwciałami IgA (pemphigus-iga): subcorneal pustular dermatosis (SPD) oraz intra-epidermal neutrophilic type (IEN). Zmiany skórne mają charakter krost usadowionych na rumieniowej podstawie w SPD oraz krost o układzie obrączkowym na tułowiu w IEN [9, 10]. Diagnostyka laboratoryjna Najważniejszym badaniem diagnostycznym dla rozpoznania pęcherzycy jest bezpośrednie badanie immunopatologiczne skóry lub błon śluzowych. Ko- 150
5 Pęcherzyca diagnostyka i leczenie konsensus PTD nieczne jest badanie surowicy metodami immunologicznymi, które umożliwia określenie antygenu rozpoznawanego przez autoprzeciwciała, co pozwala na ustalenie typu pęcherzycy. Badanie histopatologiczne nie jest obligatoryjne, ale w szczególnych przypadkach może być pomocne. Bezpośrednie badanie immunofluorescencyjne Do bezpośredniego badania immunofluorescencyjnego (ang. direct immunofluorescence DIF) należy pobrać wycinek ze skóry zdrowej w odległości nie większej niż 1 cm od zmiany. W przypadku zajęcia wyłącznie błon śluzowych wycinek pobiera się z otoczenia zmian w tej lokalizacji. Można też wykonać DIF włosów wyszarpniętych z owłosionej skóry głowy [13]. Pobrany wycinek powinien być przetransportowany do laboratorium w płynie Michela w temperaturze pokojowej lub zamrożony w ciekłym azocie i transportowany na suchym lodzie. Jeśli spodziewany czas transportu wycinka nie przekroczy 6 godzin, pobraną tkankę można przesyłać nawet w soli fizjologicznej w temperaturze otoczenia, natomiast idealnym rozwiązaniem jest skierowanie chorego do najbliższego ośrodka referencyjnego w celu konsultacji połączonej z pobraniem wycinka do badania immunopatologicznego. W badaniu DIF stwierdza się związane in vivo linijne, rzadziej ziarniste złogi IgG, IgG4 i komplement (lub IgA w przypadkach pęcherzycy IgA) w przestrzeniach międzykomórkowych naskórka lub nabłonka. W przypadkach PNP/PAMS mogą być obecne ponadto linijne złogi IgG wzdłuż błony podstawnej [9, 10]. Pośrednie badanie immunofluorescencyjne Badanie metodą immunofluorescencji pośredniej (ang. indirect immunofluorescence IIF) przeprowadza się na kilku substratach. Przełyk małpy lub człowieka jest najlepszym substratem do wykrycia przeciwciał typowych dla pęcherzycy zwykłej, natomiast naskórek ludzki lub przełyk świnki morskiej okazuje się najlepszy do wykrywania przeciwciał typowych dla pęcherzycy liściastej. Płuco lub pęcherz moczowy szczura służą do wykrywania przeciwciał charakterystycznych dla PNP/PAMS. W badaniu IIF stwierdza się reakcję surowicy w przestrzeniach międzykomórkowych o układzie sieci rybackiej [10]. Do badań IIF można wykorzystać dostępne w handlu substraty scalone (Biochip), zawierające m.in. komórki transfekowane desmogleinami. Badanie surowicy metodą ELISA Dzięki badaniu metodą ELISA można stwierdzić reaktywność surowicy z desmogleiną 1 (Dsg1) w przypadku pęcherzycy liściastej lub z desmogleiną 3 (Dsg3) w przypadku pęcherzycy zwykłej ograniczonej do błon śluzowych, lub z Dsg3 i Dsg1 w przypadku pęcherzycy błon śluzowych i skóry [10]. Test ELISA jest dostępny komercyjnie. W Polsce badania te są wykonywane bezpłatnie u wszystkich chorych na pęcherzycę w wyznaczonych laboratoriach referencyjnych (Warszawa, Poznań). Za pomocą testu ELISA możliwe jest wykrycie specyficznego IgG w 90% przypadków pęcherzycy badanych w aktywnej fazie choroby. Wyniki testu ELISA korelują z aktywnością choroby, rozległością zmian skórnych i mogą stanowić narzędzie do kontrolowania leczenia oraz oceny zagrożenia nawrotem choroby u osób będących w remisji klinicznej. W przypadku podejrzenia PNP/PAMS test ELISA na desmogleiny może być pozytywny, dlatego diagnostyka immunologiczna tej odmiany pęcherzycy powinna być uzupełniona o metodę różnicującą z innymi odmianami pemphigus, np. test immunofluorescencyjny na pęcherzu moczowym szczura albo badanie techniką immunoblotu. Immunoblot i immunoprecypitacja Metody immunoblotu (IB) i immunoprecypitacji (IP) w przypadkach pęcherzycy zwykłej i liściastej mają charakter testów uzupełniających, natomiast są istotne w diagnostyce PNP/PAMS. Badania immunoblotu i immunoprecypitacji przeprowadza się na ekstrakcie z keratynocytów, co umożliwia ocenę reaktywności surowic z następującymi antygenami: enwoplakiną (210 kda) i periplakiną (190 kda) (obecnie dostępna komercyjnie również ELISA), desmogleiną 3 (130 kda), desmogleiną 1 (160 kda), desmokolinami, desmoplakinami, antygenem BP180 i BP230, plektyną (500 kda) i α2-makroglobuliną (A2ML1, 170 kda) [9]. Przeciwciała IgG przeciwko enwoplakinie i periplakinie i/lub A2ML1 są wysoce specyficzne dla PNP/PAMS. Przeciwciała IgG przeciwko desmoplakinom, antygenowi BP230 i plektynie mogą być obecne również w innych typach pęcherzycy [9]. Niemal 100-procentową czułość w diagnostyce PNP/PAMS uzyskuje się poprzez skojarzenie dwóch z trzech technik serologicznych (IIF/IB/IP) [9]. Badanie histopatologiczne Wycinek wielkości 4 mm powinien być pobrany ze świeżego pęcherzyka (do 24 godzin), utrwalony w 4-procentowym roztworze formaliny i przesłany do rutynowego badania histopatologicznego. W przypadku pęcherzycy zwykłej i PNP/PAMS stwierdza się akantolizę ponad warstwą podstawną, a w przypadku pęcherzycy liściastej podrogową. W przypadkach pęcherzyc IgA akantoliza może być nieobecna, a w obrazie mikroskopowym przeważają nacieki z granulocytów obojętnochłonnych (nacieki 151
6 Cezary Kowalewski, Marian Dmochowski, Waldemar Placek i inni neutrofilowe). W przypadkach pęcherzycy IgA typu IEN nacieki neutrofilowe tworzą krosty śródnaskórkowe, a w przypadkach pęcherzycy IgA typu SPD nacieki neutrolifowe tworzą krosty podrogowe. W pęcherzycy opryszczkowej obraz histopatologiczny jest podobny do obrazu pęcherzycy IgA [10]. Badania niezbędne i zalecane przed leczeniem immunosupresyjnym Przed rozpoczęciem leczenia ogólnego glikokortykosteroidami i lekami immunosupresyjnymi niezbędne jest wykonanie następujących badań: a) morfologii z rozmazem, b) kreatyniny i elektrolitów, c) poziomu glikemii na czczo, d) transaminaz, g-glutamylotranspeptydazy, fosfatazy alkalicznej, e) stężenia albumin i globulin, f) ogólnego moczu, g) rentgenografii klatki piersiowej. Można zlecić badania i przeprowadzić następujące konsultacje: a) HBV, HCV, HIV, b) ultrasonografia jamy brzusznej, c) Quantiferone lub PPD w przypadku ryzyka wystąpienia gruźlicy, d) aktywność G6PD w surowicy, stężenie bilirubiny, retikulocyty, jeśli planowana jest terapia dapsonem, e) b-hcg w celu wykluczenia ciąży u kobiet w wieku reprodukcyjnym, f) osteodensytometria przed leczeniem glikokortykosteroidami, g) konsultacja okulistyczna w celu wykluczenia jaskry lub zaćmy, h) konsultacja laryngologiczna, urologiczna, neurologiczna w przypadku obecności zmian na błonach śluzowych jamy ustnej i narządów płciowych oraz zaburzeń neurologicznych, i) poziom (niedobór) IgA w surowicy, jeśli planowane jest leczenie IVIG. Leczenie Założenia Celami leczenia są zagojenie zmian na skórze i błonach śluzowych, zapobieganie nawrotom choroby, ograniczenie działań ubocznych długotrwałej immunosupresji i/lub glikokortykosteroidoterapii i w efekcie poprawa jakości życia pacjentów. Pacjenci z ciężką pęcherzycą błon śluzowych i skóry oraz pęcherzycą PNP/PAMS wymagają hospitalizacji. Z chwilą uzyskania konsolidacji zmian skórnych, co pozwala na obniżanie dawek leków, pacjenci mogą być leczeni ambulatoryjnie, podobnie jak większość chorych z ograniczonymi i łagodnymi odmianami pęcherzycy. Leczenie powinno być prowadzone przez dermatologa doświadczonego w terapii pęcherzycy w ścisłej współpracy z ośrodkiem klinicznym, co zapewnia możliwość diagnostyki laboratoryjnej i monitoringu leczenia. W przypadku pęcherzycy występującej u dzieci terapię powinien prowadzić zespół specjalistów na czele z dermatologiem doświadczonym w leczeniu dzieci w ścisłej współpracy z ośrodkiem klinicznym oraz pediatrą. Leki pierwszego rzutu Glikokortykosteroidy. W leczeniu pęcherzycy lekiem pierwszego rzutu jest prednizon lub prednizolon w dawce początkowej 1,0 1,5 mg/kg m.c. w pęcherzycy zwykłej błon śluzowych i skóry. W pęcherzycy ograniczonej do błon śluzowych lub w pęcherzycy liściastej dawka początkowa może być mniejsza (0,5 1,0 mg/kg m.c.). W przypadku nieuzyskania kontroli zmian skórnych w ciągu 2 tygodni leczenia dawka prednizonu lub prednizolonu powinna być zwiększona maksymalnie do 2 mg/kg m.c. Glikokortykosteroidy powinny być kojarzone z lekami immunosupresyjnymi od początku terapii w przypadkach ciężkiej pęcherzycy i/lub w przypadkach zwiększonego ryzyka wystąpienia działań ubocznych związanych z przewlekłą glikokortykosteroidoterapią [8, 9, 14 17]. Leki immunosupresyjne. Lekiem immunosupresyjnym pierwszego rzutu wg stanowiska grupy eksperckiej, który powinien być stosowany w połączeniu z prednizonem, jest azatiopryna (w dawce 1 3 mg/ kg m.c./dobę). Leczenie należy rozpocząć od dawki 50 mg/dobę w celu sprawdzenia tolerancji leku, a następnie (po tygodniu) stopniowo zwiększać dawkę pod kontrolą morfologii (i ewentualnie badania aktywności metylotransferazy tiopurynowej, TPMT) [18]. Leki drugiego rzutu Do leków drugiego wyboru stosowanych w leczeniu pęcherzycy zalicza się: a) mykofenolan mofetylu w dawce 2 g/dobę (lub kwas mykofenolowy w dawce 1440 mg/dobę). Leki te należy rozważać w przypadkach nietolerancji azatiopryny. W terapii należy stopniowo zwiększać dawkę leku o jedną kapsułkę tygodniowo w celu zwiększenia tolerancji leku [15]; b) monoklonalne przeciwciała anty-cd20 (np. rytuksymab 2 1 g i.v. w dwóch dawkach podzielonych, podawanych co 2 tygodnie lub mg/ m 2 podawanych co tydzień) [19 22]; c) dożylne immunoglobuliny (IVIG) w dawce 2 g/kg m.c. przez 3 5 dni (pulsy podawane co miesiąc) [23]; 152
7 Pęcherzyca diagnostyka i leczenie konsensus PTD d) cyklofosfamid doustnie w dawce 1 2 mg/kg m.c./ dobę lub dożylnie w dawce 500 mg/miesiąc [24, 25]; e) w uzasadnionych przypadkach metyloprednizolon dożylnie w dawce 0,5 1 g/dobę przez 3 kolejne dni w miesiącu z następczym stosowaniem metyloprednizolonu doustnie w dawce początkowej odpowiadającej 0,5 0,75 mg prednizonu/kg m.c./ dobę, stopniowo zmniejszanej [5, 26]; f) dapson w dawce 100 mg/dobę lub 1,5 mg/kg m.c./dobę [27]. Przeciwciała monoklonalne anty-cd20 (rytuksymab lub ofatumumab) Rytuksymab lub ofatumumab są wskazane u pacjentów, u których nie można odstawić leczenia z powodu nawrotów, a dawka prednizonu kontrolująca chorobę jest wyższa niż 10 mg/dobę w połączeniu z lekiem immunosupresyjnym. Są to przypadki tzw. kortykosteroidozależne [22]. Ponadto podawanie rytuksymabu jest postępowaniem z wyboru w przypadkach pęcherzycy opornej na leczenie immunosupresyjne przypadki tzw. kortykosteroidooporne. Za takie uważa się przypadki pęcherzycy leczonej pełną dawką prednizonu i azatiopryny, w których w ciągu 3 miesięcy leczenia nie można uzyskać kontroli zmian skórnych. Rytuksymab jest lekiem pierwszego rzutu w pęcherzycy paraneoplastycznej [22]. Rytuksymab podaje się w dawce 1000 mg w odstępie 2 tygodni albo mg/m 2 raz w tygodniu przez 4 kolejne tygodnie. Podawanie rytuksymabu powinno być skojarzone ze zmniejszeniem dawek glikokortykosteroidów i leków immunosupresyjnych. Podawanie rytuksymabu może być skojarzone z krótkotrwałym (do 4 miesięcy) podawaniem prednizonu oraz długoterminowym (powyżej 12 miesięcy) stosowaniem leków immunosupresyjnych. W przypadku nawrotu choroby należy rozważyć podanie pojedynczej dawki 500 mg, ale nie wcześniej niż po upływie 6 miesięcy od ostatniego podania leku [22]. Ciężkie powikłania związane ze stosowaniem rytuksymabu, takie jak postępująca wieloogniskowa encefalopatia oraz zagrażające ży ciu infekcje, występują rzadko i są trudne do precyzyjnego oszacowania. Znane są też doniesienia, że rytuksymab zastosowany jako terapia wyjściowa lub inicjująca umożliwia uzyskanie trwałej remisji choroby. Ofatumumab jest lekiem dostępnym w Polsce jedynie w badaniach klinicznych. Dożylne immunoglobuliny Leczenie immunoglobulinami dożylnymi (IVIG) powinno być skojarzone z podawaniem glikokortykosteroidów na początku terapii. Leki te stosuje się w dawce 2 g/kg m.c./cykl, przy czym cykl trwa 2 5 dni, a cykle powtarza się początkowo co miesiąc [20]. Taki sposób podawania IVIG pozwala na uniknięcie bólów głowy i nudności. Ważnym, choć rzadkim powikłaniem leczenia IVIG jest zapalenie opon mózgowo-rdzeniowych, które występuje najczęściej u osób z napadami migreny. Przeciwwskazaniem do terapii IVIG jest niedobór IgA. Immunoadsorpcja Immunoadsorpcja jest metodą wykorzystywaną w Niemczech do leczenia chorych na pęcherzycę, którzy nie odpowiedzieli dostatecznie na standardowe leczenie immunosupresyjne (prednizon w połączeniu z azatiopryną lub mykofenolanem mofetylu). W Polsce metoda ta jest obecnie niedostępna [28]. Leczenie wspomagające Leczenie pęcherzycy wspomagają: a) żel z fluocynolonem na nadżerki na błonach śluzowych jamy ustnej [28, 29], b) ostrzykiwanie nadżerek zlokalizowanych na błonach śluzowych acetonidem triamcinolonu, c) propionian klobetazolu lub inhibitory kalcyneuryny na nadżerki na skórze, d) środki antyseptyczne, np. roztwór oktenidyny do odkażania nadżerek, e) opatrunki antyadhezyjne stosowane na rozległe nadżerki w okolicach urażanych, f) środki przeciwbólowe, takie jak paracetamol lub opioidy, w razie potrzeby, g) żele z miejscowymi analgetykami do stosowania na błony śluzowe, h) kontrola laryngologiczna lub stomatologiczna, i) ustalenie odpowiedniej diety z dietetykiem (u osób z utrudnionym połykaniem oraz powikłaniami glikokortykosteroidoterapii ogólnej). Przewlekła glikokortykosteroidoterapia W przypadku przewlekłej glikokortykosteroidoterapii stosuje się inhibitory pompy protonowej jako profilaktykę choroby wrzodowej, suplementację potasem, włącza profilaktykę osteoporozy, jeśli planowane leczenie jest dłuższe niż 6 miesięcy (suplementacja witaminą D i wapniem). Należy również przeprowadzić ocenę osteoporozy (densytometria na początku terapii oraz co 2 lata), kontrolę okulistyczną (zaćma, jaskra), włączyć profilaktykę przeciwgrzybiczą (flukonazol w dawce 200 mg/tydzień), ogólne leczenie przeciwgrzybicze, przeciwwirusowe i antybiotykoterapię w koniecznych przypadkach, leki przeciwkrzepliwe u chorych z ryzykiem wystąpienia zatorowości oraz zastosować wsparcie psychologiczne. Monitorowanie leczenia Pęcherzyca ma przewlekły i nawrotowy przebieg, który wymaga stałego kontrolowania zmian 153
8 Cezary Kowalewski, Marian Dmochowski, Waldemar Placek i inni skórnych i śluzówkowych, parametrów immunologicznych choroby i potencjalnych działań ubocznych stosowanych leków. Monitorowanie umożliwia ocenę skuteczności i bezpieczeństwa leczenia, a także ustalenie planu systematycznej, powolnej redukcji dawek leków immunosupresyjnych, aż do ich odstawienia. Definicje parametrów aktywności klinicznej pęcherzycy Kontrola aktywności choroby to moment, w którym przestają pojawiać się nowe zmiany pęcherzowe, a nadżerki zaczynają się goić. Faza konsolidacji to okres minimum 2 tygodni, w którym minimum 80% zmian skórnych uległo wygojeniu, a nowe zmiany nie powstają. Od tego momentu można rozpocząć stopniowe redukowanie dawek leków immunosupresyjnych. Remisja całkowita podtrzymywana leczeniem definiowana jest jako brak zmian skórnych przy stosowaniu minimalnych dawek leków (prednizon w dawce 10 mg/dobę lub ekwiwalent przez minimum 2 miesiące). Remisja bez leczenia to stan braku zmian skórnych trwający co najmniej 2 miesiące od odstawienia terapii. Nawrót choroby oznacza pojawianie się 3 lub więcej nowych zmian w ciągu miesiąca obserwacji, które nie goją się samoistnie w ciągu tygodnia [31]. Postępowanie po uzyskaniu konsolidacji choroby Czas do zagojenia się zmian skórnych wynosi zwykle 1 3 miesięcy, natomiast zmniejszanie dawki prednizonu należy rozpocząć z chwilą uzyskania fazy konsolidacji. Dawki prednizonu powinno się zmniejszać o 20% w odstępach 2-tygodniowych do uzyskania dawki 20 mg/dobę, a potem obniżać je wolniej. W razie pojawienia się pojedynczych zmian (1 lub 2) w czasie zmniejszania dawki glikokortykosteroidów wskazany jest powrót do leczenia poprzednią skuteczną dawką. W razie nawrotu choroby (pojawienie się 3 i więcej nowych zmian) dawka prednizonu powinna być zwiększona o dwa poziomy i stosowana do uzyskania kontroli zmian skórnych, a następnie ponownie zmniejszana co 2 tygodnie, natomiast w przypadku nieuzyskania kontroli zmian skórnych należy powrócić do dawki początkowej. W razie nawrotu pęcherzycy u osób leczonych wyłącznie prednizonem powinno się dołączyć lek immunosupresyjny. W przypadku nawrotu pęcherzycy u osób leczonych prednizonem w połączeniu z lekiem immunosupresyjnym należy zmienić lek immunosupresyjny albo jeśli jest to możliwe, rozważyć leczenie IVIG lub rytuksymabem [17 20]. Trzeba jednocześnie pamiętać, że zwiększenie dawki leków immunosupresyjnych podnosi ryzyko wystąpienia powikłań, dlatego pacjent wymaga szczególnej kontroli. Utrzymywanie się wysokiego poziomu przeciwciał skierowanych przeciwko Dsg1 w badaniu ELISA zwiastuje nawrót choroby, podczas gdy wysoki poziom przeciwciał anti-dsg3 nie zawsze koreluje z nawrotem zmian na błonach śluzowych [9]. Schemat kontroli pacjenta Skuteczność prowadzonego leczenia ocenia się głównie na podstawie badania klinicznego. Częstość wizyt lekarskich i ewentualnych badań zależy od stanu klinicznego pacjenta, ciężkości zmian skórnych w czasie leczenia (skala PDAI), rodzaju stosowanych leków pod kątem ich tolerancji i ewentualnych działań ubocznych. Początkowo wizyty powinny być planowane co 2 tygodnie do momentu kontroli choroby, następnie raz na miesiąc przez kolejne 3 miesiące, później co 2 miesiące [31]. W czasie wizyt kontrolnych należy zwracać uwagę, czy prowadzone leczenie kontroluje zmiany skórne i zmiany na błonach śluzowych, a także czy występują ewentualne działania niepożądane stosowanego leczenia, w szczególności: zależne od przewlekłej glikokortykosteroidoterapii, takie jak: cukrzyca, nadciśnienie tętnicze, niewydolność serca, choroby psychiczne, zaćma, jaskra, osteoporoza, zależne od stosowania glikokortykosteroidów z lekami immunosupresyjnymi; infekcje, szczególnie układu oddechowego, zapalenie wątroby, zależne od stosowania leków immunosupresyjnych zaburzenia hematologiczne, np. leukopenia, i choroby układu oddechowego, a w przypadku stosowania dapsonu niedokrwistość, zapalenie wątroby. Informacje dla pacjentów i osób upoważnionych do informowania o stanie zdrowia Pacjenci i osoby upoważnione do informowania o stanie zdrowia powinni być powiadomieni o: a) przebiegu i rokowaniu choroby, występowaniu możliwych nawrotów, b) możliwości jej leczenia i występowaniu ewentualnych działań ubocznych leków. Należy pacjentów uprzedzić o istnieniu czynników zaostrzających pęcherzycę lub powodujących jej nawrót. Do takich czynników zalicza się opalanie, stosowanie niektórych leków (patrz wywiad, punkt e), dietę bogatą w składniki zawierające grupy tiolowe (por, cebula, czosnek). W Polsce nie ma dotychczas grup wsparcia dla chorych na pęcherzycę i ich rodzin, ale pacjenci powinni być zachęcani do ich utworzenia w porozumieniu z takimi grupami działającymi w Europie Zachodniej i USA, jak: International Pemphigus and Pemphigoid 154
9 Pęcherzyca diagnostyka i leczenie konsensus PTD Foundation ( Pemphigus und Pemphigoid Selbsthilfe e. V. ( Pemphigus-Pemphigoid-France ( Pemphigus Vulgaris Network ( Piśmiennictwo 1. Joly P., Litrowski N.: Pemphigus group (vulgaris, vegetans, foliaceus, herpetiformis, brasiliensis). Clin Dermatol 2011, 29, Kneisel A., Hertl M.: Autoimmune bullous skin diseases. Part 1: clinical manifestations. J Dtsch Dermatol Ges 2011, 9,: Kneisel A., Hertl M.: Autoimmune bullous skin diseases. Part 2: diagnosis and therapy. J Dtsch Dermatol Ges 2011, 9, Amagai M., Klaus-Kovtun V., Stanley J.R.: Autoantibodies against a novel epithelial cadherin in pemphigus vulgaris, a disease of cell adhesion. Cell 1991, 67, Dańczak-Pazdrowska A., Pazdrowski J., Bowszyc-Dmochowska M., Dmochowski M.: Zmiany w krtani w pęcherzycy zwykłej z dominacją zmian na błonach śluzowych. Otolaryngol Pol 2007, 61, Martin L.K., Werth V., Villanueva E., Segall J., Murrell D.F.: Interventions for pemphigus vulgaris and pemphigus foliaceus. Cochrane Database Syst Rev 2009, 1, CD Martin L.K., Werth V.P., Villaneuva E.V., Murrell D.F.: A systematic review of randomized controlled trials for pemphigus vulgaris and pemphigus foliaceus. J Am Acad Dermatol 2011, 64, Joly P., Bernard P., Bedane C., Prost C., Ingen-Housz- Oro S.: Pemphigus. Guidelines for the diagnosis and treatment. Centres de reference des maladies bulleuses autoimmunes. Societe Francaise de Dermatologie. Ann Dermatol Venereol 2011, 138, Hertl M., Karpati S., Borradori L., Feliciani C., Joly P., Kowalewski C. i inni: Development of European Guideline Autoimmune Bullous Diseases guided by The European Academy od Dermatology and Veneorology (EADV). Pemphigus. S2 Guideline for diagnosis and treatment. JEADV 2014 (submitted). 10. Mihai S., Sitaru C.: Immunopathology and molecular diagnosis of autoimmune bullous diseases. J Cell Mol Med 2007, 11, Jablonska S., Chorzelski T.P., Beutner E.H., Jarząbek-Cho - rzelska M.: Herpetiform pemphigus, a variable pattern of pemphigus. Int J Dermatol 1975, 14, Kasperkiewicz M., Kowalewski C., Jabłońska S.: Pemphigus herpetiformis: from first description until now. J Am Acad Dermatol 2014, 70, Dańczak-Pazdrowska A., Bowszyc-Dmochowska M., Mariak I., Dmochowski M.: Pęcherzyca zwykła u dwóch braci. Pęcherzycowe złogi IgG4 w mieszkach włosowych. Postep Derm Alergol 2003, 20, Chams-Davatchi C., Mortazavizadeh A., Daneshpazhooh M., Davatchi F., Balighi K., Esmaili N. i inni: Randomized double blind trial of prednisolone and azathioprine, vs. prednisolone and placebo, in the treatment of pemphigus vulgaris. JEADV 2013, 27, Beissert S., Werfel T., Frieling U., Bohm M., Sticherling M., Stadler R. i inni: A comparison of oral methylprednisolone plus azathioprine or mycophenolate mofetil for the treatment of pemphigus. Arch Dermatol 2006, 142, Ioannides D., Apalla Z., Lazaridou E., Rigopoulos D.: Evaluation of mycophenolate mofetil as a steroid-sparing agent in pemphigus: a randomized, prospective study. JEADV 2012, 26, Chams-Davatchi C., Esmaili N., Daneshpazhooh M., Valikhani M., Balighi K., Hallaji Z. i inni: Randomized controlled open-label trial of four treatment regimens for pemphigus vulgaris. J Am Acad Dermatol 2007, 57, Jackson A.P., Hall A.G., McLelland J.: Thiopurine methyltransferase levels should be measured before commencing patients on azathioprine. Br J Dermatol 1997, 136, Kasperkiewicz M., Shimanovich I., Meier M., Schumacher N., Westermann L., Kramer J. i inni: Treatment of severe pemphigus with a combination of immunoadsorption, rituximab, pulsed dexamethasone and azathioprine/ mycophenolate mofetil: a pilot study of 23 patients. Br J Dermatol 2012, 166, Ahmed A.R., Spigelman Z., Cavacini L.A., Posner M.R.: Treatment of pemphigus vulgaris with rituximab and intravenous immune globulin. N Engl J Med 2006, 355, Joly P., Mouquet H., Roujeau J.C., D Incan M., Gilbert D., Jacquot S. i inni: A single cycle of rituximab for the treatment of severe pemphigus. N Engl J Med 2007, 357, Hertl M., Zillikens D., Borradori L., Bruckner-Tuderman L., Burckhard H., Eming R. i inni: Recommendations for the use of rituximab (anti-cd20 antibody) in the treatment of autoimmune bullous skin diseases. J Dtsch Dermatol Ges 2008, 6, Amagai M., Ikeda S., Shimizu H., Iizuka H., Hanada K., Aiba S. i inni: A randomized double-blind trial of intravenous immunoglobulin for pemphigus. J Am Acad Dermatol 2009, 60, Pasricha J.S., Khaitan B.K., Raman R.S., Chandra M.: Dexamethasone-cyclophosphamide pulse therapy for pemphigus. Int J Dermatol 1995, 34, Nousari C.H., Brodsky R., Anhalt G.J.: Evaluating the role of immunoablative high-dose cyclophosphamide therapy in pemphigus vulgaris. J Am Acad Dermatol 2003, 49, Jakubowicz O., Bowszyc-Dmochowska M., Gawęcki W., Gornowicz J., Dmochowski M.: Przypadek śluzówkowo- -dominującej odmiany pęcherzycy zwykłej z wykwitami w krtani i złogami pęcherzycowymi we włosach wyszarpniętych z klinicznie niezmienionej skóry. Dermatol Klin 2010, 12, Werth V.P., Fivenson D., Pandya A.G., Chen D., Rico M.J., Albrecht J. i inni: Multicenter randomized, double-blind, placebo-controlled, clinical trial of dapsone as a glucocorticoid-sparing agent in maintenance-phase pemphigus vulgaris. Arch Dermatol 2008, 144, Zillikens D., Derfler K., Eming R., Fierlbeck G., Goebeler M., Hertl M. i inni: Recommendations for the use of immunoapheresis in the treatment of autoimmune bullous diseases. J Dtsch Dermatol Ges 2007, 5, Iraji F., Asilian A., Siadat A.H.: Pimecrolimus 1% cream in the treatment of cutaneous lesions of pemphigus vulgaris: a double-blind, placebo-controlled clinical trial. J Drugs Dermatol 2010, 9, Cohen S.N., Lim R.P., Paul C.J., Abdullah A.: Equal efficacy of topical tacrolimus and clobetasone butyrate in pemphigus foliaceus. Int J Dermatol 2006, 45, Murrell D.F., Dick S., Ahmed A.R., Amagai M., Barnadas M.A., Borradori L. i inni: Consensus statement on definitions of disease, end points, and therapeutic response for pemphigus. J Am Acad Dermatol 2008, 58, Otrzymano: 31 III 2014 r. Zaakceptowano: 9 IV 2014 r. 155
LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.
 Dziennik Urzędowy Ministra Zdrowia 765 Poz. 42 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
Dziennik Urzędowy Ministra Zdrowia 765 Poz. 42 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
Zapalenie. opryszczkowate skóry. Diagnostyka różnicowa por.
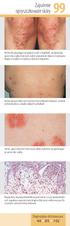 Zapalenie 99 opryszczkowate skóry Pęcherzyki, pojawiające się pojedynczo lub w skupiskach, przypominają opryszczkę zwykłą. Trudno jest znaleźć odpowiednie miejsce do wykonania biopsji ze względu na wykwity
Zapalenie 99 opryszczkowate skóry Pęcherzyki, pojawiające się pojedynczo lub w skupiskach, przypominają opryszczkę zwykłą. Trudno jest znaleźć odpowiednie miejsce do wykonania biopsji ze względu na wykwity
LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.
 Dziennik Urzędowy Ministra Zdrowia 764 Poz. 86 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
Dziennik Urzędowy Ministra Zdrowia 764 Poz. 86 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
chorych na ITP Krzysztof Chojnowski Warszawa, 27 listopada 2009 r.
 Współczesne leczenie chorych na ITP Krzysztof Chojnowski Klinika Hematologii UM w Łodzi Warszawa, 27 listopada 2009 r. Dlaczego wybór postępowania u chorych na ITP może być trudny? Choroba heterogenna,
Współczesne leczenie chorych na ITP Krzysztof Chojnowski Klinika Hematologii UM w Łodzi Warszawa, 27 listopada 2009 r. Dlaczego wybór postępowania u chorych na ITP może być trudny? Choroba heterogenna,
Przełom I co dalej. Anna Kostera-Pruszczyk Katedra i Klinika Neurologii Warszawski Uniwersytet Medyczny
 Przełom I co dalej Anna Kostera-Pruszczyk Katedra i Klinika Neurologii Warszawski Uniwersytet Medyczny Przełom miasteniczny Stan zagrożenia życia definiowany jako gwałtowne pogorszenie opuszkowe/oddechowe
Przełom I co dalej Anna Kostera-Pruszczyk Katedra i Klinika Neurologii Warszawski Uniwersytet Medyczny Przełom miasteniczny Stan zagrożenia życia definiowany jako gwałtowne pogorszenie opuszkowe/oddechowe
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY A. Leczenie infliksymabem 1. Leczenie choroby Leśniowskiego-Crohna (chlc)
Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY A. Leczenie infliksymabem 1. Leczenie choroby Leśniowskiego-Crohna (chlc)
LECZENIE PACJENTÓW Z WRZODZIEJĄCYM ZAPALENIEM JELITA GRUBEGO (WZJG) (ICD-10 K51)
 Załącznik B.55. LECZENIE PACJENTÓW Z WRZODZIEJĄCYM ZAPALENIEM JELITA GRUBEGO (WZJG) (ICD-10 K51) ZAKRES ŚWIADCZENIA GWARANTOWANEGO 1. Kryteria włączenia ŚWIADCZENIOBIORCY Do leczenia infliksymabem mogą
Załącznik B.55. LECZENIE PACJENTÓW Z WRZODZIEJĄCYM ZAPALENIEM JELITA GRUBEGO (WZJG) (ICD-10 K51) ZAKRES ŚWIADCZENIA GWARANTOWANEGO 1. Kryteria włączenia ŚWIADCZENIOBIORCY Do leczenia infliksymabem mogą
Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI
 Załącznik nr 11 do Zarządzenia Nr 41/2009 Prezesa NFZ z dnia 15 września 2009 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4, D80.5,
Załącznik nr 11 do Zarządzenia Nr 41/2009 Prezesa NFZ z dnia 15 września 2009 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4, D80.5,
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte na kryteriach
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte na kryteriach
LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD 10: L40.0)
 Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD 10: L40.0) ŚWIADCZENIOBIORCY Kwalifikacja do programu A. Kryteria kwalifikacji do leczenia ustekinumabem w ramach programu 1.Do programu
Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD 10: L40.0) ŚWIADCZENIOBIORCY Kwalifikacja do programu A. Kryteria kwalifikacji do leczenia ustekinumabem w ramach programu 1.Do programu
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej u dorosłych imatinibem 1.1 Kryteria kwalifikacji Świadczeniobiorcy
Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej u dorosłych imatinibem 1.1 Kryteria kwalifikacji Świadczeniobiorcy
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32.a. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE
Załącznik B.32.a. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE
LECZENIE ZAAWANSOWANEGO RAKA JELITA GRUBEGO (ICD-10 C 18 C 20)
 Dziennik Urzędowy Ministra Zdrowia 511 Poz. 42 Załącznik B.4. LECZENIE ZAAWANSOWANEGO RAKA JELITA GRUBEGO (ICD-10 C 18 C 20) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie zaawansowanego
Dziennik Urzędowy Ministra Zdrowia 511 Poz. 42 Załącznik B.4. LECZENIE ZAAWANSOWANEGO RAKA JELITA GRUBEGO (ICD-10 C 18 C 20) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie zaawansowanego
LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0)
 Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) Kwalifikacja do programu ŚWIADCZENIOBIORCY A. Kryteria kwalifikacji do leczenia ustekinumabem albo adalimumabem w ramach
Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) Kwalifikacja do programu ŚWIADCZENIOBIORCY A. Kryteria kwalifikacji do leczenia ustekinumabem albo adalimumabem w ramach
Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie
 brygatynib Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie Imię i nazwisko pacjenta: Dane lekarza (który przepisał lek Alunbrig ): Numer telefonu
brygatynib Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie Imię i nazwisko pacjenta: Dane lekarza (który przepisał lek Alunbrig ): Numer telefonu
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Dziennik Urzędowy Ministra Zdrowia 589 Poz. 86 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie
Dziennik Urzędowy Ministra Zdrowia 589 Poz. 86 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie
Tyreologia opis przypadku 2
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 2 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letni mężczyzna zgłosił się do Poradni Endokrynologicznej.
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 2 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letni mężczyzna zgłosił się do Poradni Endokrynologicznej.
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI
 WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI Elżbieta Adamkiewicz-Drożyńska Katedra i Klinika Pediatrii, Hematologii i Onkologii Początki choroby nowotworowej u dzieci Kumulacja wielu zmian genetycznych
WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI Elżbieta Adamkiewicz-Drożyńska Katedra i Klinika Pediatrii, Hematologii i Onkologii Początki choroby nowotworowej u dzieci Kumulacja wielu zmian genetycznych
Powikłania w trakcie farmakoterapii propranololem naczyniaków wczesnodziecięcych
 Powikłania w trakcie farmakoterapii propranololem naczyniaków wczesnodziecięcych S.Szymik-Kantorowicz, A.Taczanowska-Niemczuk, P.Łabuz, I.Honkisz, K.Górniak, A.Prokurat Klinika Chirurgii Dziecięcej CM
Powikłania w trakcie farmakoterapii propranololem naczyniaków wczesnodziecięcych S.Szymik-Kantorowicz, A.Taczanowska-Niemczuk, P.Łabuz, I.Honkisz, K.Górniak, A.Prokurat Klinika Chirurgii Dziecięcej CM
Trudności diagnostyczne dotyczące pęcherzycy bujającej opis przypadku
 Opis przypadku/case report Trudności diagnostyczne dotyczące pęcherzycy bujającej opis przypadku The diagnostic difficulties of pemphigus vegetans a case report Marlena Karlińska, Elżbieta Waszczykowska,
Opis przypadku/case report Trudności diagnostyczne dotyczące pęcherzycy bujającej opis przypadku The diagnostic difficulties of pemphigus vegetans a case report Marlena Karlińska, Elżbieta Waszczykowska,
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 12 grudnia 2011 r.
 Dziennik Ustaw Nr 269 15687 Poz. 1597 1597 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 12 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na
Dziennik Ustaw Nr 269 15687 Poz. 1597 1597 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 12 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na
LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45)
 Dziennik Urzędowy Ministra Zdrowia 615 Poz. 27 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
Dziennik Urzędowy Ministra Zdrowia 615 Poz. 27 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI
 Załącznik nr 12 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4,
Załącznik nr 12 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4,
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2)
 Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu kwalifikowani są świadczeniobiorcy
Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu kwalifikowani są świadczeniobiorcy
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2)
 Dziennik Urzędowy Ministra Zdrowia 540 Poz. 71 Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji
Dziennik Urzędowy Ministra Zdrowia 540 Poz. 71 Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Przegląd wiedzy na temat leku Simponi i uzasadnienie udzielenia Pozwolenia na dopuszczenie do obrotu w UE
 EMA/115257/2019 EMEA/H/C/000992 Przegląd wiedzy na temat leku Simponi i uzasadnienie udzielenia Pozwolenia na dopuszczenie do obrotu w UE Co to jest lek Simponi i w jakim celu się go stosuje Simponi jest
EMA/115257/2019 EMEA/H/C/000992 Przegląd wiedzy na temat leku Simponi i uzasadnienie udzielenia Pozwolenia na dopuszczenie do obrotu w UE Co to jest lek Simponi i w jakim celu się go stosuje Simponi jest
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Aktualne zasady diagnostyki i leczenia chorób zapalnych jelit
 Instytut Pomnik Centrum Zdrowia Dziecka Odział Gastroenterologii, Hepatologii, Zaburzeń Odżywiania i Pediatrii Al. Dzieci Polskich 20, 04-730, Warszawa Aktualne zasady diagnostyki i leczenia chorób zapalnych
Instytut Pomnik Centrum Zdrowia Dziecka Odział Gastroenterologii, Hepatologii, Zaburzeń Odżywiania i Pediatrii Al. Dzieci Polskich 20, 04-730, Warszawa Aktualne zasady diagnostyki i leczenia chorób zapalnych
LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48)
 Dziennik Urzędowy Ministra Zdrowia 492 Poz. 66 Załącznik B.3. LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48) ŚWIADCZENIOBIORCY 1. Leczenie adjuwantowe
Dziennik Urzędowy Ministra Zdrowia 492 Poz. 66 Załącznik B.3. LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48) ŚWIADCZENIOBIORCY 1. Leczenie adjuwantowe
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU
w kale oraz innych laboratoryjnych markerów stanu zapalnego (białka C-reaktywnego,
 1. Streszczenie Wstęp: Od połowy XX-go wieku obserwuje się wzrost zachorowalności na nieswoiste choroby zapalne jelit (NChZJ), w tym chorobę Leśniowskiego-Crohna (ChLC), zarówno wśród dorosłych, jak i
1. Streszczenie Wstęp: Od połowy XX-go wieku obserwuje się wzrost zachorowalności na nieswoiste choroby zapalne jelit (NChZJ), w tym chorobę Leśniowskiego-Crohna (ChLC), zarówno wśród dorosłych, jak i
LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0)
 Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacjiś WIADCZENIOBIORCY 1. Pacjent jest kwalifikowany do programu przez Zespół Koordynacyjny
Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacjiś WIADCZENIOBIORCY 1. Pacjent jest kwalifikowany do programu przez Zespół Koordynacyjny
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 8 grudnia 2011 r.
 Dziennik Ustaw Nr 269 15678 Poz. 1593 1593 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 8 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na podstawie
Dziennik Ustaw Nr 269 15678 Poz. 1593 1593 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 8 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na podstawie
JOANNA NARBUTT KLINIKA DERMATOLOGII, DERMATOLOGII DZIECIĘCEJ I ONKOLOGICZNEJ I WENEROLOGII UM W ŁODZI NAJCZĘSTSZE DERMATOZY U DOROSŁYCH
 JOANNA NARBUTT KLINIKA DERMATOLOGII, DERMATOLOGII DZIECIĘCEJ I ONKOLOGICZNEJ I WENEROLOGII UM W ŁODZI NAJCZĘSTSZE DERMATOZY U DOROSŁYCH Dermatozy wieku podeszłego są coraz częściej obserwowane w społeczeństwie.
JOANNA NARBUTT KLINIKA DERMATOLOGII, DERMATOLOGII DZIECIĘCEJ I ONKOLOGICZNEJ I WENEROLOGII UM W ŁODZI NAJCZĘSTSZE DERMATOZY U DOROSŁYCH Dermatozy wieku podeszłego są coraz częściej obserwowane w społeczeństwie.
Cel pracy Analiza porównawcza skuteczności i bezpieczeństwa stosowania rituximabu grupie dzieci steroidoopornym
 Wieloośrodkowa analiza skuteczności i bezpieczeństwa stosowania leczenia immunosupresyjnego rituximabem w grupie dzieci z idiopatycznym zespołem nerczycowym Zachwieja Jacek 1, Silska-Dittmar Magdalena
Wieloośrodkowa analiza skuteczności i bezpieczeństwa stosowania leczenia immunosupresyjnego rituximabem w grupie dzieci z idiopatycznym zespołem nerczycowym Zachwieja Jacek 1, Silska-Dittmar Magdalena
LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0)
 Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
Glikokortykosterydy Okołodobowy rytm uwalniania kortyzolu
 Kortyzol w osoczu [ng/ml] 2015-03-12 Glikokortykosterydy Okołodobowy rytm uwalniania kortyzolu 400 200 0 24 8 16 24 Pora doby 1 Dawkowanie GKS 1 dawka rano (GKS długo działające) 2 lub 3 dawki GKS krótko
Kortyzol w osoczu [ng/ml] 2015-03-12 Glikokortykosterydy Okołodobowy rytm uwalniania kortyzolu 400 200 0 24 8 16 24 Pora doby 1 Dawkowanie GKS 1 dawka rano (GKS długo działające) 2 lub 3 dawki GKS krótko
Tyreologia opis przypadku 10
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 10 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Tyreologia Opis przypadku ATA/AACE Guidelines HYPERTHYROIDISM
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 10 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Tyreologia Opis przypadku ATA/AACE Guidelines HYPERTHYROIDISM
LECZENIE CHOROBY LE NIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LE NIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES WIADCZENIA GWARANTOWANEGO WIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
Załącznik B.32. LECZENIE CHOROBY LE NIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES WIADCZENIA GWARANTOWANEGO WIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0)
 Załącznik B.65. LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia dazatynibem ostrej białaczki limfoblastycznej z obecnością chromosomu
Załącznik B.65. LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia dazatynibem ostrej białaczki limfoblastycznej z obecnością chromosomu
LECZENIE CIĘŻKIEJ, AKTYWNEJ POSTACI ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45)
 Załącznik B.36. LECZENIE CIĘŻKIEJ, AKTYWNEJ POSTACI ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW ŚWIADCZENIOBIORCY W PROGRAMIE
Załącznik B.36. LECZENIE CIĘŻKIEJ, AKTYWNEJ POSTACI ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW ŚWIADCZENIOBIORCY W PROGRAMIE
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B18.2)
 Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu kwalifikowani są świadczeniobiorcy w wieku powyżej 3
Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu kwalifikowani są świadczeniobiorcy w wieku powyżej 3
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte
LECZENIE CHORYCH NA OPORNEGO LUB NAWROTOWEGO SZPICZAKA PLAZMOCYTOWEGO (ICD10 C90.0)
 Załącznik B.54. LECZENIE CHORYCH NA OPORNEGO LUB NAWROTOWEGO SZPICZAKA PLAZMOCYTOWEGO (ICD10 C90.0) ŚWIADCZENIOBIORCY 1. Leczenie lenalidomidem chorych na opornego lub nawrotowego szpiczaka plazmocytowego.
Załącznik B.54. LECZENIE CHORYCH NA OPORNEGO LUB NAWROTOWEGO SZPICZAKA PLAZMOCYTOWEGO (ICD10 C90.0) ŚWIADCZENIOBIORCY 1. Leczenie lenalidomidem chorych na opornego lub nawrotowego szpiczaka plazmocytowego.
Rzadkie Młodzieńcze Pierwotne Układowe Zapalenie Naczyń Krwionośnych
 www.printo.it/pediatric-rheumatology/pl/intro Rzadkie Młodzieńcze Pierwotne Układowe Zapalenie Naczyń Krwionośnych Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jakie są rodzaje zapalenia naczyń? Jak klasyfikuje
www.printo.it/pediatric-rheumatology/pl/intro Rzadkie Młodzieńcze Pierwotne Układowe Zapalenie Naczyń Krwionośnych Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jakie są rodzaje zapalenia naczyń? Jak klasyfikuje
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ ( )
 ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
Ulotka dołączona do opakowania: informacja dla użytkownika. Bendamustine Kabi, 2,5 mg/ml, proszek do sporządzania koncentratu roztworu do infuzji
 Ulotka dołączona do opakowania: informacja dla użytkownika Bendamustine Kabi, 2,5 mg/ml, proszek do sporządzania koncentratu roztworu do infuzji Bendamustini hydrochloridum Należy uważnie zapoznać się
Ulotka dołączona do opakowania: informacja dla użytkownika Bendamustine Kabi, 2,5 mg/ml, proszek do sporządzania koncentratu roztworu do infuzji Bendamustini hydrochloridum Należy uważnie zapoznać się
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
Leczenie Hemlibra przypadki kliniczne (doświadczenia własne)
 Leczenie Hemlibra przypadki kliniczne (doświadczenia własne) Ewa Stefańska-Windyga Instytut Hematologii i Transfuzjologii Warszawa 23.03.2019 r. Początki Kwiecień 2016 pierwsi pacjenci w badaniu Haven
Leczenie Hemlibra przypadki kliniczne (doświadczenia własne) Ewa Stefańska-Windyga Instytut Hematologii i Transfuzjologii Warszawa 23.03.2019 r. Początki Kwiecień 2016 pierwsi pacjenci w badaniu Haven
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
12 SQ-HDM Grupa farmakoterapeutyczna: Wyciągi alergenowe, kurz domowy; Kod ATC: V01AA03
 SUBSTANCJA CZYNNA (INN) GRUPA FARMAKOTERAPEUTYCZNA (KOD ATC) PODMIOT ODPOWIEDZIALNY NAZWA HANDLOWA PRODUKTU LECZNICZEGO, KTÓREGO DOTYCZY PLAN ZARZĄDZANIA RYZYKIEM 12 SQ-HDM Grupa farmakoterapeutyczna:
SUBSTANCJA CZYNNA (INN) GRUPA FARMAKOTERAPEUTYCZNA (KOD ATC) PODMIOT ODPOWIEDZIALNY NAZWA HANDLOWA PRODUKTU LECZNICZEGO, KTÓREGO DOTYCZY PLAN ZARZĄDZANIA RYZYKIEM 12 SQ-HDM Grupa farmakoterapeutyczna:
Aneks III. Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta
 Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
 PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45)
 Dziennik Urzędowy Ministra Zdrowia 732 Poz. 71 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
Dziennik Urzędowy Ministra Zdrowia 732 Poz. 71 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
Ostra niewydolność serca
 Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Poradnia Immunologiczna
 Poradnia Immunologiczna Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 Szanowni Państwo, Uprzejmie informujemy, że w Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli funkcjonuje
Poradnia Immunologiczna Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 Szanowni Państwo, Uprzejmie informujemy, że w Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli funkcjonuje
Szczepienia ochronne. Dr hab. med. Agnieszka Szypowska Dr med. Anna Taczanowska Lek. Katarzyna Piechowiak
 Szczepienia ochronne Dr hab. med. Agnieszka Szypowska Dr med. Anna Taczanowska Lek. Katarzyna Piechowiak Klinika Pediatrii Warszawski Uniwersytet Medyczny Szczepienie (profilaktyka czynna) Podanie całego
Szczepienia ochronne Dr hab. med. Agnieszka Szypowska Dr med. Anna Taczanowska Lek. Katarzyna Piechowiak Klinika Pediatrii Warszawski Uniwersytet Medyczny Szczepienie (profilaktyka czynna) Podanie całego
KEYTRUDA (pembrolizumab)
 Poradnik dotyczący leku KEYTRUDA (pembrolizumab) Informacja dla Pacjentów Niniejszy produkt leczniczy będzie dodatkowo monitorowany. Umożliwi to szybkie zidentyfikowanie nowych informacji o bezpieczeństwie.
Poradnik dotyczący leku KEYTRUDA (pembrolizumab) Informacja dla Pacjentów Niniejszy produkt leczniczy będzie dodatkowo monitorowany. Umożliwi to szybkie zidentyfikowanie nowych informacji o bezpieczeństwie.
Zasady autologicznej terapii komórkowej w leczeniu schorzeń ortopedycznych u psów
 Strona 1 z 1 STANDARDOWA PROCEDURA OPERACYJNA Tytuł: Zasady autologicznej terapii komórkowej w leczeniu schorzeń ortopedycznych u psów SOP obowiązuje od: 05.06.2014 Data ważności: 31.10.2014 Zastępuje
Strona 1 z 1 STANDARDOWA PROCEDURA OPERACYJNA Tytuł: Zasady autologicznej terapii komórkowej w leczeniu schorzeń ortopedycznych u psów SOP obowiązuje od: 05.06.2014 Data ważności: 31.10.2014 Zastępuje
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2
 załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
Aneks II Zmiany w drukach informacyjnych produktów leczniczych zarejestrowanych w procedurze narodowej
 Aktualizacja ChPL i ulotki dla produktów leczniczych zawierających jako substancję czynną immunoglobulinę anty-t limfocytarną pochodzenia króliczego stosowaną u ludzi [rabbit anti-human thymocyte] (proszek
Aktualizacja ChPL i ulotki dla produktów leczniczych zawierających jako substancję czynną immunoglobulinę anty-t limfocytarną pochodzenia króliczego stosowaną u ludzi [rabbit anti-human thymocyte] (proszek
 www.printo.it/pediatric-rheumatology/pl/intro Choroba behceta Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jak diagnozuje się tę chorobę? Diagnoza jest głównie kliniczna. Może minąć od roku do nawet pięciu lat
www.printo.it/pediatric-rheumatology/pl/intro Choroba behceta Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jak diagnozuje się tę chorobę? Diagnoza jest głównie kliniczna. Może minąć od roku do nawet pięciu lat
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA W TROBY TYPU B (ICD-10 B 18.1)
 Załącznik B.1. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA W TROBY TYPU B (ICD-10 B 18.1) ZAKRES WIADCZENIA GWARANTOWANEGO WIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu są kwalifikowani świadczeniobiorcy
Załącznik B.1. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA W TROBY TYPU B (ICD-10 B 18.1) ZAKRES WIADCZENIA GWARANTOWANEGO WIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu są kwalifikowani świadczeniobiorcy
Walczymy z rakiem buuu rakiem! Pod honorowym patronatem Rzecznika Praw Dziecka
 Walczymy z rakiem buuu rakiem! Pod honorowym patronatem Rzecznika Praw Dziecka Drodzy Rodzice! W ostatnich latach wyleczalność nowotworów u dzieci i młodzieży wzrosła aż do 70-80%, a w przypadku ostrej
Walczymy z rakiem buuu rakiem! Pod honorowym patronatem Rzecznika Praw Dziecka Drodzy Rodzice! W ostatnich latach wyleczalność nowotworów u dzieci i młodzieży wzrosła aż do 70-80%, a w przypadku ostrej
Simponi jest lekiem o działaniu przeciwzapalnym. Preparat stosuje się w leczeniu następujących chorób u osób dorosłych:
 EMA/411054/2015 EMEA/H/C/000992 Streszczenie EPAR dla ogółu społeczeństwa golimumab Niniejszy dokument jest streszczeniem Europejskiego Publicznego Sprawozdania Oceniającego (EPAR) dotyczącego produktu.
EMA/411054/2015 EMEA/H/C/000992 Streszczenie EPAR dla ogółu społeczeństwa golimumab Niniejszy dokument jest streszczeniem Europejskiego Publicznego Sprawozdania Oceniającego (EPAR) dotyczącego produktu.
Kliniczna ocena nasilenia objawów przewlekłego GVHD
 Formularz A część 1 Skóra Kliniczna ocena nasilenia objawów przewlekłego GVHD Oceniany narząd Wynik badania / oceny Punktacja Skóra KaŜdy rodzaj wysypki krwotocznej % powierzchni ciała (max 100%) Przesuwalne
Formularz A część 1 Skóra Kliniczna ocena nasilenia objawów przewlekłego GVHD Oceniany narząd Wynik badania / oceny Punktacja Skóra KaŜdy rodzaj wysypki krwotocznej % powierzchni ciała (max 100%) Przesuwalne
Standardy leczenia wirusowych zapaleń wątroby typu C Rekomendacje Polskiej Grupy Ekspertów HCV - maj 2010
 Standardy leczenia wirusowych zapaleń wątroby typu C Rekomendacje Polskiej Grupy Ekspertów HCV - maj 2010 1. Leczeniem powinni być objęci chorzy z ostrym, przewlekłym zapaleniem wątroby oraz wyrównaną
Standardy leczenia wirusowych zapaleń wątroby typu C Rekomendacje Polskiej Grupy Ekspertów HCV - maj 2010 1. Leczeniem powinni być objęci chorzy z ostrym, przewlekłym zapaleniem wątroby oraz wyrównaną
Wirus zapalenia wątroby typu B
 Wirus zapalenia wątroby typu B Kliniczne następstwa zakażenia odsetek procentowy wyzdrowienie przewlekłe zakażenie Noworodki: 10% 90% Dzieci 1 5 lat: 70% 30% Dzieci starsze oraz 90% 5% - 10% Dorośli Choroby
Wirus zapalenia wątroby typu B Kliniczne następstwa zakażenia odsetek procentowy wyzdrowienie przewlekłe zakażenie Noworodki: 10% 90% Dzieci 1 5 lat: 70% 30% Dzieci starsze oraz 90% 5% - 10% Dorośli Choroby
LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0)
 Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1. Podczas pierwszej kwalifikacji do programu oraz gdy jest to
Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1. Podczas pierwszej kwalifikacji do programu oraz gdy jest to
Cewkowo-śródmiąższowe zapalenie nerek
 Cewkowo-śródmiąższowe zapalenie nerek Krzysztof Letachowicz Katedra i Klinika Nefrologii i Medycyny Transplantacyjnej, Uniwersytet Medyczny we Wrocławiu Kierownik: Prof. dr hab. Marian Klinger Cewkowo-śródmiąższowe
Cewkowo-śródmiąższowe zapalenie nerek Krzysztof Letachowicz Katedra i Klinika Nefrologii i Medycyny Transplantacyjnej, Uniwersytet Medyczny we Wrocławiu Kierownik: Prof. dr hab. Marian Klinger Cewkowo-śródmiąższowe
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2)
 Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu kwalifikowani są świadczeniobiorcy w wieku powyżej 3
Załącznik B.2. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji 1.1. Do programu kwalifikowani są świadczeniobiorcy w wieku powyżej 3
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka szpikowa
Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka szpikowa
OBRAZY KLINICZNE CHORÓB PĘCHERZOWYCH. CHOROBY PĘCHERZOWE (Rys historyczny) CHOROBY PĘCHERZOWE (Rys historyczny c.d.)
 OBRAZY KLINICZNE CHORÓB PĘCHERZOWYCH Klinika Dermatologii i Wenerologii UM w Łodzi CHOROBY PĘCHERZOWE (Rys historyczny) Hipokrates (460-370 pne) pierwszy opis chorób pęcherzowych pemphigoid fever McBridge
OBRAZY KLINICZNE CHORÓB PĘCHERZOWYCH Klinika Dermatologii i Wenerologii UM w Łodzi CHOROBY PĘCHERZOWE (Rys historyczny) Hipokrates (460-370 pne) pierwszy opis chorób pęcherzowych pemphigoid fever McBridge
Leczenie immunosupresyjne po przeszczepieniu narządu unaczynionego
 Leczenie immunosupresyjne po przeszczepieniu narządu unaczynionego Cel leczenia Brak odrzucania czynnego przeszczepionego narządu Klasyfikacja odrzucania przeszczepionego narządu Leki immunosupresyjne
Leczenie immunosupresyjne po przeszczepieniu narządu unaczynionego Cel leczenia Brak odrzucania czynnego przeszczepionego narządu Klasyfikacja odrzucania przeszczepionego narządu Leki immunosupresyjne
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Dziennik Urzędowy Ministra Zdrowia 624 Poz. 71 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria
Dziennik Urzędowy Ministra Zdrowia 624 Poz. 71 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria
Aneks III. Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta.
 Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
EBM w farmakoterapii
 EBM w farmakoterapii Dr Przemysław Niewiński Katedra i Zakład Farmakologii Klinicznej AM we Wrocławiu Katedra i Zakład Farmakologii Klinicznej AM Wrocław EBM Evidence Based Medicine (EBM) "praktyka medyczna
EBM w farmakoterapii Dr Przemysław Niewiński Katedra i Zakład Farmakologii Klinicznej AM we Wrocławiu Katedra i Zakład Farmakologii Klinicznej AM Wrocław EBM Evidence Based Medicine (EBM) "praktyka medyczna
LECZENIE CHOROBY GAUCHERA ICD-10 E
 załącznik nr 19 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu: LECZENIE CHOROBY GAUCHERA ICD-10 E 75 Zaburzenia przemian sfingolipidów i inne zaburzenia spichrzania
załącznik nr 19 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu: LECZENIE CHOROBY GAUCHERA ICD-10 E 75 Zaburzenia przemian sfingolipidów i inne zaburzenia spichrzania
LECZENIE CHORYCH NA PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ (ICD-10 C 92.1)
 Załącznik B.14. LECZENIE CHORYCH NA PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka
Załącznik B.14. LECZENIE CHORYCH NA PRZEWLEKŁĄ BIAŁACZKĘ SZPIKOWĄ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej dazatynibem 1.1. Kryteria kwalifikacji 1) przewlekła białaczka
i uczestnika programu o udzieleniu i otrzymaniu danego świadczenia.
 Załącznik nr 19 Zestawienie stawek jednostkowych dla Ogólnopolskiego programu nowotworów głowy i szyi Stawki jednostkowe określone poniżej dotyczą świadczeń zdrowotnych, które będą udzielane w ramach wdrażania
Załącznik nr 19 Zestawienie stawek jednostkowych dla Ogólnopolskiego programu nowotworów głowy i szyi Stawki jednostkowe określone poniżej dotyczą świadczeń zdrowotnych, które będą udzielane w ramach wdrażania
Aneks II. Niniejsza Charakterystyka Produktu Leczniczego oraz ulotka dla pacjenta stanowią wynik procedury arbitrażowej.
 Aneks II Zmiany dotyczące odpowiednich punktów Charakterystyki Produktu Leczniczego oraz ulotki dla pacjenta przedstawione przez Europejską Agencję Leków (EMA) Niniejsza Charakterystyka Produktu Leczniczego
Aneks II Zmiany dotyczące odpowiednich punktów Charakterystyki Produktu Leczniczego oraz ulotki dla pacjenta przedstawione przez Europejską Agencję Leków (EMA) Niniejsza Charakterystyka Produktu Leczniczego
6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej
 6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej 6.2.1. Podsumowanie korzyści wynikających z leczenia Co to jest T2488? T2488
6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej 6.2.1. Podsumowanie korzyści wynikających z leczenia Co to jest T2488? T2488
Marta Sar-Pomian, Zofia Kołacińska-Strasz, Hanna Łabęcka, Teresa Kraińska-Wójcik, Małgorzata Olszewska
 PRACE ORY GI NAL NE Skóra owłosiona głowy w pęcherzycy Scalp involvement in pemphigus Marta Sar-Pomian, Zofia Kołacińska-Strasz, Hanna Łabęcka, Teresa Kraińska-Wójcik, Małgorzata Olszewska Klinika Dermatologiczna
PRACE ORY GI NAL NE Skóra owłosiona głowy w pęcherzycy Scalp involvement in pemphigus Marta Sar-Pomian, Zofia Kołacińska-Strasz, Hanna Łabęcka, Teresa Kraińska-Wójcik, Małgorzata Olszewska Klinika Dermatologiczna
Macierzyństwo a choroby reumatyczne. Ines Pokrzywnicka - Gajek
 Macierzyństwo a choroby reumatyczne Ines Pokrzywnicka - Gajek Co to jest choroba reumatyczna? Choroby reumatyczne to różnorodna pod względem objawów grupa obejmująca ponad 300 odrębnych jednostek. Większość
Macierzyństwo a choroby reumatyczne Ines Pokrzywnicka - Gajek Co to jest choroba reumatyczna? Choroby reumatyczne to różnorodna pod względem objawów grupa obejmująca ponad 300 odrębnych jednostek. Większość
S YL AB US MODUŁ U ( PRZEDMIOTU) I nforma cje ogólne. Dermatologia i wenerologia
 S YL AB US MODUŁ U ( PRZEDMIOTU) I nforma cje ogólne Kod modułu Rodzaj modułu Wydział PUM Kierunek studiów Specjalność Poziom studiów Nazwa modułu Dermatologia i wenerologia Obowiązkowy Lekarsko-Stomatologiczny
S YL AB US MODUŁ U ( PRZEDMIOTU) I nforma cje ogólne Kod modułu Rodzaj modułu Wydział PUM Kierunek studiów Specjalność Poziom studiów Nazwa modułu Dermatologia i wenerologia Obowiązkowy Lekarsko-Stomatologiczny
 www.printo.it/pediatric-rheumatology/pl/intro Choroba Kawasakiego Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jak diagnozuje się tę chorobę? ChK jest rozpoznawana klinicznie, na podstawie tzw. diagnozy przyłóżkowej.
www.printo.it/pediatric-rheumatology/pl/intro Choroba Kawasakiego Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jak diagnozuje się tę chorobę? ChK jest rozpoznawana klinicznie, na podstawie tzw. diagnozy przyłóżkowej.
KOMPLEKSOWA AMBULATORYJNA OPIEKA SPECJALISTYCZNA NAD PACJENTEM Z ALERGIĄ LECZONYM IMMUNOTERAPIĄ
 KOMPLEKSOWA AMBULATORYJNA OPIEKA SPECJALISTYCZNA NAD PACJENTEM Z ALERGIĄ LECZONYM IMMUNOTERAPIĄ Charakterystyka problemu zdrowotnego Alergia uznawana jest za chorobę cywilizacyjną XX wieku. W wielu obserwacjach
KOMPLEKSOWA AMBULATORYJNA OPIEKA SPECJALISTYCZNA NAD PACJENTEM Z ALERGIĄ LECZONYM IMMUNOTERAPIĄ Charakterystyka problemu zdrowotnego Alergia uznawana jest za chorobę cywilizacyjną XX wieku. W wielu obserwacjach
Piotr Potemski. Uniwersytet Medyczny w Łodzi, Szpital im. M. Kopernika w Łodzi
 Piotr Potemski Uniwersytet Medyczny w Łodzi, Szpital im. M. Kopernika w Łodzi VI Letnia Akademia Onkologiczna dla Dziennikarzy, Warszawa, 10-12.08.2016 1 Obserwowane są samoistne regresje zmian przerzutowych
Piotr Potemski Uniwersytet Medyczny w Łodzi, Szpital im. M. Kopernika w Łodzi VI Letnia Akademia Onkologiczna dla Dziennikarzy, Warszawa, 10-12.08.2016 1 Obserwowane są samoistne regresje zmian przerzutowych
Ulotka dołączona do opakowania: informacja dla użytkownika. Synagis 100 mg/ml roztwór do wstrzykiwań Substancja czynna: paliwizumab
 Ulotka dołączona do opakowania: informacja dla użytkownika Synagis 100 mg/ml roztwór do wstrzykiwań Substancja czynna: paliwizumab Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem tego
Ulotka dołączona do opakowania: informacja dla użytkownika Synagis 100 mg/ml roztwór do wstrzykiwań Substancja czynna: paliwizumab Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem tego
