W y t yczn ych 2010 Resuscytacji KrążeniowoOddechowej oraz Doraźnego. Postępowania w Zaburzeniach Krążenia opublikowanych przez
|
|
|
- Marta Grażyna Lisowska
- 8 lat temu
- Przeglądów:
Transkrypt
1 N aj ważn i e j s ze e l e m e n t y W y t yczn ych 2010 Resuscytacji KrążeniowoOddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez American Heart Association Spis treści Główne zagadnienia dotyczące wszystkich ratowników 1 RKO osoby dorosłej dla ratownika niezawodowego 3 Podstawowe zabiegi resuscytacyjne BLS dla pracowników ochrony zdrowia 5 Elektroterapia 9 Techniki i urządzenia wykorzystywane w RKO 12 Zaawansowane zabiegi resuscytacyjne u osób dorosłych 13 Ostre zespoły wieńcowe 17 Udar 18 Podstawowe zabiegi resuscytacyjne u dzieci 18 Zaawansowane zabiegi resuscytacyjne u dzieci 20 Resuscytacja noworodka 22 Kwestie etyczne 24 Edukacja, wdrażanie i zespoły 25 Pierwsza pomoc 26 Podsumowanie 28
2 Redaktor Mary Fran Hazinski, RN, MSN Redaktorzy pomocniczy Leon Chameides, MD Robin Hemphill, MD, MPH Ricardo A. Samson, MD Stephen M. Schexnayder, MD Elizabeth Sinz, MD Uczestnik Brenda Schoolfield Przewodniczący i współprzewodniczący grupy piszącej wytyczne Michael R. Sayre, MD Marc D. Berg, MD Robert A. Berg, MD Farhan Bhanji, MD John E. Billi, MD Clifton W. Callaway, MD, PhD Diana M. Cave, RN, MSN, CEN Brett Cucchiara, MD Jeffrey D. Ferguson, MD, NREMT-P Robert W. Hickey, MD Edward C. Jauch, MD, MS John Kattwinkel, MD Monica E. Kleinman, MD Peter J. Kudenchuk, MD Mark S. Link, MD Laurie J. Morrison, MD, MSc Robert W. Neumar, MD, PhD Robert E. O Connor, MD, MPH Mary Ann Peberdy, MD Jeffrey M. Perlman, MB, ChB Thomas D. Rea, MD, MPH Michael Shuster, MD Andrew H. Travers, MD, MSc Terry L. Vanden Hoek, MD 2010 American Heart Association
3 GŁÓWNE GŁÓWNE ZAGADNIENIA W niniejszej publikacji Najważniejsze elementy wytycznych zebrano kluczowe zagadnienia oraz zmiany wprowadzone w opublikowanych przez American Heart Association (AHA) Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia. Opracowano je dla osób wykonujących resuscytację oraz instruktorów AHA w celu zwrócenia uwagi na te wyniki badań naukowych i zalecenia, które są najbardziej istotne lub kontrowersyjne bądź spowodują wprowadzenie zmian do praktyki resuscytacji i szkolenia w tym zakresie. Dodatkowo zawarto tu uzasadnienie opisanych zaleceń. Ze względu na fakt, że niniejsza publikacja stanowi jedynie podsumowanie, nie zawiera ona odniesień do opublikowanych wyników badań, stanowiących podstawę sformułowania wskazań, ani nie wymienia klas zaleceń lub poziomów dowodowych. W celu uzyskania bardziej szczegółowych informacji i odniesień do piśmiennictwa zaleca się zapoznanie z Wytycznymi AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia, łącznie z zawartym tam Streszczeniem wykonawczym, 1 opublikowanych online w periodyku Circulation w październiku 2010 r., oraz do sięgnięcia po szczegółowe podsumowanie wyników badań naukowych dotyczących resuscytacji, zawartych w dokumencie 2010 International Consensus on CPR and ECC Science with Treatment Recommendations, opublikowanym równocześnie w periodykach Circulation 2 oraz Resuscitation. 3 Minęło już 50 lat od chwili opublikowania pierwszego artykułu medycznego dokumentującego przeżycie dzięki zastosowaniu uciskania klatki piersiowej w przypadku nagłego zatrzymania krążenia (NZK), 4 a eksperci w dziedzinie resuscytacji z jeszcze większym poświęceniem badają możliwości ograniczenia odsetka zgonów i inwalidztwa w następstwie chorób krążenia i udarów. Przypadkowi świadkowie, osoby reagujące na zaobserwowany wypadek oraz pracownicy ochrony zdrowia odgrywają kluczowe role w przeprowadzaniu resuscytacji krążeniowo-oddechowej poszkodowanych z NZK. Dodatkowo doświadczeni ratownicy są w stanie zapewnić doskonałą opiekę w czasie oraz po NZK. Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia oparte są na międzynarodowym procesie oceny danych naukowych, w którym uczestniczą setki naukowców z całego świata zajmujących się problematyką resuscytacji oraz eksperci, którzy poddali ocenie, omówili i przedyskutowali tysiące publikacji na ten temat. Informacje na temat procesu oceny danych naukowych w roku 2010 przedstawiono w Ramce nr 1. RAMKA 1 GŁÓWNE ZAGADNIENIA DOTYCZĄCE WSZYSTKICH RATOWNIKÓW W tym rozdziale podsumowano główne kwestie zawarte w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia, dotyczące przede wszystkim podstawowych zabiegów resuscytacyjnych (Basic Life Support, BLS), istotne dla wszystkich ratowników, w równym stopniu pracowników ochrony zdrowia, jak i ratowników niezawodowych. Wytyczne AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia podkreślały znaczenie wysokiej jakości uciskania klatki piersiowej (uciskanie w odpowiednim tempie i na odpowiednią głębokość, umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu oraz minimalizowanie przerw w uciskaniu klatki piersiowej). Badania opublikowane do roku 2005 i później wskazują, że: (1) jakość uciskania klatki piersiowej w dalszym ciągu wymaga poprawy, choć zastosowanie Wytycznych AHA 2005 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zapewniło wyższą jakość zabiegów resuscytacyjnych oraz wyższy poziom przeżywalności; (2) istnieje znaczna różnica w poziomie przeżywalności po zatrzymaniu krążenia pomiędzy różnymi systemami udzielania pomocy lekarskiej w przypadkach nagłych (Emergency Medical Service, EMS); oraz (3) większości poszkodowanym z NZK w warunkach pozaszpitalnych nie jest udzielana pomoc w postaci resuscytacji krążeniowo-oddechowej przez przypadkowych świadków zdarzenia. Tych kwestii dotyczą zmiany zalecone w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia. Zawarto w nich także zalecenia dotyczące osiągania lepszych wyników resuscytacji poprzez położenie nacisku na opiekę po NZK. Dalszy nacisk na wysoką jakość resuscytacji krążeniowo-oddechowej Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia raz jeszcze podkreślają konieczność zapewnienia wysokiej jakości resuscytacji krążeniowo-oddechowej, obejmującej: Tempo uciśnięć wynoszące co najmniej 100/min (zmiana z około 100/min) Głębokość uciśnięć wynoszącą co najmniej 5 cm u osób dorosłych oraz co najmniej jedną trzecią przednio-tylnego wymiaru klatki piersiowej w przypadku niemowląt i dzieci (około 4 cm u niemowląt oraz 5 cm u dzieci). Należy zwrócić uwagę, że nie jest już stosowane podawanie zakresu głębokości w przypadku osób dorosłych, wynoszącego od 4 cm do 5 cm, oraz że bezwzględna głębokość określona dla dzieci i niemowląt jest większa, niż to było we wcześniejszych wersjach Wytycznych AHA Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia. Proces oceny danych naukowych Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia oparte są na szerokim przeglądzie literatury dotyczącej resuscytacji oraz wielu debatach i dyskusjach prowadzonych przez międzynarodowych ekspertów w dziedzinie resuscytacji oraz członków komitetów i podkomitetów AHA ECC. Jednoczesna publikacja 2010 ILCOR International Consensus on Science With Treatment Recommendations w periodykach Circulation 2 i Resuscitation 3 przyniosła podsumowanie uzgodnień międzynarodowych zawierających interpretację dziesiątków tysięcy prac nad zagadnieniami resuscytacji. W tym zrealizowanym do roku 2010 procesie oceny danych międzynarodowych wzięło udział 356 ekspertów w dziedzinie resuscytacji z 29 krajów, którzy analizowali, omawiali dane i dyskutowali na temat badań dotyczących resuscytacji podczas spotkań osobistych, połączeń konferencyjnych oraz sesji internetowych (webinaria) w okresie 36 miesięcy, obejmującym także konferencję 2010 International Consensus Conference on CPR and ECC Science With Treatment Recommendations, która odbyła się w Dallas w Teksasie na początku 2010 roku. Eksperci dokonali 411 przeglądów danych naukowych w obrębie 277 tematów dotyczących resuscytacji i doraźnego postępowania w zaburzeniach krążenia. Proces ten obejmował strukturalną ocenę danych naukowych, ich analizę i katalogowanie literatury. Obejmował także rygorystyczne ujawnianie i zarządzanie potencjalnymi przypadkami konfliktu interesów. Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia 1 zawierają zalecenia ekspertów w zakresie stosowania międzynarodowego konsensusu dotyczącego danych naukowych oraz zalecenia dotyczące terapii (International Consensus on CPR and ECC Science With Treatment Recommendations) z uwzględnieniem skuteczności, łatwości nauczania i stosowania oraz czynników związanych z lokalnymi systemami. Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 41
4 LAY GŁÓWNE RESCUER ZAGADNIENIA ADULT CPR Umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu Minimalizowanie przerw w uciskaniu klatki piersiowej Unikanie nadmiernej wentylacji Nie wprowadzono zmiany w zakresie zaleceń dotyczących stosunku uciśnięć klatki piersiowej do oddechów, wynoszącego 30:2 w przypadku pojedynczego ratownika wykonującego resuscytację osoby dorosłej, dziecka lub niemowlęcia (z wyjątkiem noworodków). Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia w dalszym ciągu zawierają zalecenia, aby oddechy ratunkowe były wykonywane w tempie około 1 na sekundę. Po zastosowaniu zaawansowanych zabiegów resuscytacyjnych uciskanie klatki piersiowej może być wykonywane w sposób ciągły (z częstotliwością wynoszącą co najmniej 100 uciśnięć na minutę) bez przerw na wentylację. W takim wypadku oddechy ratunkowe mogą być wykonywane z częstotliwością jednego oddechu na 6 8 sekund (około 8 10 oddechów na minutę). Należy unikać nadmiernej wentylacji. Zmiana ze schematu A-B-C na C-A-B Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zalecają zmianę kolejności podstawowych zabiegów resuscytacyjnych (BLS) ze schematu A-B-C (Airway, Breathing, Chest compressions Drogi oddechowe, Oddech, Uciskanie klatki piersiowej) na C-A-B (Chest compressions, Airway, Breathing Uciskanie klatki piersiowej, Drogi oddechowe, Oddech) w przypadku osób dorosłych, dzieci i niemowląt (z wyłączeniem noworodków; patrz rozdział Resuscytacja noworodków ). Ta fundamentalna zmiana sekwencji RKO wymaga powtórnej edukacji każdej osoby, która kiedykolwiek uczyła się udzielania pierwszej pomocy. Jednak autorzy Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia i eksperci zgodnie deklarują, że korzyści osiągnięte dzięki tej zmianie uzasadniają dodatkowy wysiłek włożony w szkolenie. Powód: Znaczna większość przypadków nagłego zatrzymania krążenia (NZK) występuje u osób dorosłych, a najwyższy poziom przeżywalności po zatrzymaniu krążenia stwierdza się w przypadku pacjentów w każdym wieku, u których wystąpiło NZK oraz początkowy rytm migotania komór (Ventricular Fibrillation, VF) lub częstoskurcz komorowy (Ventricular Tachycardia, VT) bez tętna w obecności świadków. W przypadku takich pacjentów krytycznymi elementami podstawowych zabiegów resuscytacyjnych (BLS) są: uciskanie klatki piersiowej oraz wczesna defibrylacja. W przypadku sekwencji A-B-C uciskanie klatki piersiowej ulega często opóźnieniu, ponieważ ratownik udrażnia drogi oddechowe, aby przeprowadzić sztuczne oddychanie metodą usta-usta, rozpakowuje ustnik lub gromadzi i instaluje sprzęt do wentylacji. Dzięki zmianie kolejności zabiegów na C-A-B uciskanie klatki piersiowej zostanie podjęte wcześniej, a opóźnienie zastosowania wentylacji powinno być minimalne (tj. obejmować będzie wyłącznie czas konieczny do wykonania pierwszego cyklu 30 uciśnięć klatki piersiowej, czyli około 18 sekund; w przypadku współdziałania 2 ratowników w resuscytacji niemowlęcia lub dziecka opóźnienie to będzie jeszcze krótsze). Większości poszkodowanym, u których wystąpiło NZK w warunkach pozaszpitalnych, przypadkowi świadkowie nie udzielają pomocy w postaci resuscytacji krążeniowo-oddechowej. Prawdopodobnie powodem tego jest wiele czynników, lecz jednym z nich może być konieczność zastosowania sekwencji A-B-C, rozpoczynającej się od procedury, którą ratownicy uznają za najtrudniejszą, czyli udrożnienia dróg oddechowych i wykonania oddechów ratunkowych. Rozpoczęcie od procedury uciskania klatki piersiowej może zachęcić większą liczbę potencjalnych ratowników do podjęcia resuscytacji krążeniowooddechowej. Podstawowe zabiegi resuscytacyjne są zwykle opisywane jako kolejno wykonywane działania (sekwencja). Jest to prawdą w przypadku ratownika działającego w pojedynkę. Jednakże większość pracowników ochrony zdrowia pracuje w zespołach, a członkowie takich zespołów zwykle wykonują poszczególne zabiegi BLS w tym samym czasie. Na przykład jeden ratownik niezwłocznie rozpoczyna uciskanie klatki piersiowej, podczas gdy drugi przygotowuje się do użycia automatycznego defibrylatora zewnętrznego (Automated External Defibrillator, AED) i wzywa pomoc, a trzeci udrażnia drogi oddechowe i wykonuje wentylację. Pracowników ochrony zdrowia zachęca się ponownie do dostosowywania zabiegów ratunkowych do najbardziej prawdopodobnej przyczyny NZK. Na przykład, jeśli działający w pojedynkę pracownik ochrony zdrowia jest świadkiem nagłego pogorszenia się stanu poszkodowanego, może zakładać, że u poszkodowanego wystąpiło zatrzymanie krążenia z rytmem wymagającym defibrylacji i w takiej sytuacji powinien niezwłocznie wezwać pogotowie ratunkowe, zabrać AED i powrócić do poszkodowanego w celu rozpoczęcia RKO i zastosowania AED. Natomiast w przypadku poszkodowanego z zatrzymaniem krążenia związanym z asfiksją, np. przy utonięciu, priorytet będzie miało rozpoczęcie uciskania klatki piersiowej z wykonywaniem oddechów ratunkowych i kontynuowania tego działania przez około 5 cykli (około 2 minuty) przed wezwaniem pogotowia ratunkowego. Dwoma nowymi częściami Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia są Opieka po nagłym zatrzymaniu krążenia oraz Edukacja, wdrażanie i zespoły. Istotne znaczenie opieki po NZK zostało podkreślone poprzez dodanie nowego, piątego ogniwa do zaproponowanego przez AHA łańcucha przeżycia dorosłych po udzieleniu doraźnej pomocy w zaburzeniach krążenia (patrz Ilustracja 1). W rozdziałach Opieka po nagłym zatrzymaniu krążenia oraz Edukacja, wdrażanie i zespoły zamieszczono podsumowanie kluczowych zaleceń zawartych w tych nowych częściach. Ilustracja 1 Łańcuch przeżycia dorosłych po udzieleniu doraźnej pomocy w zaburzeniach krążenia opracowany przez AHA Poszczególnymi ogniwami w nowym łańcuchu przeżycia dorosłych po udzieleniu doraźnej pomocy w zaburzeniach krążenia opracowanym przez AHA są: 1. Niezwłoczne rozpoznanie zatrzymania krążenia oraz wezwanie pogotowia ratunkowego 2. Wczesna RKO ze zwróceniem szczególnej uwagi na uciskanie klatki piersiowej 3. Szybka defibrylacja 4. Skuteczne zaawansowane zabiegi resuscytacyjne 5. Zintegrowana opieka poresuscytacyjna 32 American Heart Association
5 RKO OSOBY DOROSŁEJ DLA RATOWNIKA NIEZAWODOWEGO Podsumowanie kluczowych zagadnień i głównych zmian Kluczowe zagadnienia oraz główne zmiany w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia dotyczące zaleceń dla ratownika niezawodowego przeprowadzającego RKO osoby dorosłej: Opracowano uproszczony algorytm BLS dorosłych (Ilustracja 2). Uszczegółowienie zaleceń dla niezwłocznego rozpoznania i wezwania pogotowia ratunkowego w oparciu o oznaki braku reakcji poszkodowanego oraz rozpoczęcia RKO, jeśli poszkodowany nie reaguje i nie oddycha lub oddycha nieprawidłowo (tj. jedynie łapie powietrze). Z algorytmu usunięto element Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu. RKO OSOBY DOROSŁEJ HEALTH DLA RATOWNIKA CARE PROVIDER NIEZAWODOWEGO BLS Ilustracja 2 Uproszczony algorytm podstawowych zabiegów resuscytacyjnych BLS u osób dorosłych Uproszczony algorytm podstawowych zabiegów resuscytacyjnych u osób dorosłych Brak reakcji, brak oddechu lub oddech nieprawidłowy (jedynie łapanie powietrza) Wezwać pogotowie ratunkowe Rozpocząć RKO Przygotować defibrylator W dalszym ciągu kładzie się nacisk na wysoką jakość RKO (uciskanie klatki piersiowej w odpowiednim tempie i na odpowiednią głębokość, umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu, minimalizowanie przerw w uciskaniu klatki piersiowej i unikanie nadmiernej wentylacji). Wprowadzono zmianę zalecanej kolejności zabiegów dla ratownika działającego w pojedynkę: rozpoczęcie uciskania klatki piersiowej przed rozpoczęciem oddechów ratunkowych (C-A-B zamiast A-B-C). Ratownik działający w pojedynkę powinien rozpoczynać RKO od 30 uciśnięć klatki piersiowej, zamiast od 2 oddechów ratunkowych, aby zminimalizować opóźnienie zastosowania uciskania klatki piersiowej. Tempo uciśnięć powinno wynosić co najmniej 100 uciśnięć na minutę (zamiast wcześniej zalecanych około 100/min). Głębokość uciśnięć w przypadku osób dorosłych została zmieniona z zakresu od 4 cm do 5 cm na co najmniej 5 cm. Zmiany te mają na celu uproszczenie szkolenia ratowników niezawodowych oraz podkreślenie znaczenia jak najwcześniejszego rozpoczęcia uciskania klatki piersiowej w przypadku poszkodowanych z NZK. Więcej informacji na temat tych zmian przedstawiono poniżej. Uwaga: W poniższych tematach zmiany lub punkty o szczególnym znaczeniu dla ratowników niezawodowych podobne do elementów dotyczących pracowników ochrony zdrowia zaznaczono gwiazdką (*). Podkreślenie znaczenia uciskania klatki piersiowej* 2010 (Nowe): Jeśli przypadkowy świadek zdarzenia nie przeszedł szkolenia w zakresie RKO, powinien wykonywać RKO z użyciem techniki Hands-Only (tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych) u poszkodowanej osoby dorosłej, u której wystąpiło nagłe pogorszenie stanu, z położeniem nacisku na instrukcje, by uciskać mocno i szybko środkową część klatki piersiowej lub postępować zgodnie ze wskazówkami dyspozytora pogotowia ratunkowego. Ratownik powinien kontynuować RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych do chwili dostarczenia i uruchomienia AED lub przybycia ratowników medycznych lub innych służb ratunkowych, które przejmą opiekę nad poszkodowanym. Wszyscy przeszkoleni ratownicy niezawodowi powinni wykonać co najmniej uciskanie klatki piersiowej u poszkodowanych z NZK. Dodatkowo, jeśli przeszkolony ratownik niezawodowy jest w stanie wykonać oddechy Naciskać mocno Naciskać szybko Sprawdzić czynność serca/zastosować wyładowanie, jeśli jest wskazane Powtarzać co 2 minuty 2010 American Heart Association ratunkowe, uciskanie klatki piersiowej i oddechy powinny być wykonywane w stosunku 30 uciśnięć na 2 oddechy. Ratownik powinien kontynuować RKO do chwili dostarczenia i uruchomienia AED lub przybycia ratowników medycznych, którzy przejmą opiekę nad poszkodowanym (Stare): W Wytycznych AHA 2005 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia nie podano odmiennych zaleceń dla ratowników przeszkolonych i nieprzeszkolonych. Zawarto w nich jednak zalecenie, aby przypadkowym świadkom zdarzenia nieposiadającym wiedzy z zakresu udzielania pierwszej pomocy dyspozytorzy pogotowia ratunkowego przekazywali instrukcje dotyczące wykonywania RKO tylko z uciskaniem klatki piersiowej. W Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia stwierdzono, że jeśli ratownik nie chce lub nie może wykonać wentylacji, powinien prowadzić wyłącznie uciskanie klatki piersiowej. Powód: Prowadzenie RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych jest łatwiejsze do wykonania dla nieprzeszkolonego ratownika, a dyspozytorowi pogotowia ratunkowego jest łatwiej przekazać przez telefon instrukcje na ten temat. Dodatkowo poziom przeżywalności po NZK o etiologii sercowej jest podobny w przypadku zastosowania RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych i RKO obejmującej zarówno uciskanie klatki piersiowej, jak i oddechy ratunkowe. Jednakże w przypadku przeszkolonego ratownika niezawodowego, który jest w stanie wykonywać uciskanie klatki piersiowej oraz wentylację, nadal zalecane jest wykonywania obu tych działań. Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 43
6 RKO OSOBY DOROSŁEJ DLA RATOWNIKA NIEZAWODOWEGO Zmiana sekwencji RKO: C-A-B zamiast A-B-C* Usunięcie zalecenia Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu * 2010 (Nowe): Rozpoczęcie uciskania klatki piersiowej przed podjęciem wentylacji (Stare): Sekwencja RKO osoby dorosłej rozpoczyna się od udrożnienia dróg oddechowych, sprawdzenia oddechu, a następnie wykonania 2 oddechów ratunkowych, po których następują cykle 30 uciśnięć klatki piersiowej i ponownie 2 oddechów. Powód: Choć żadne opublikowane dane naukowe z badań na ludziach lub zwierzętach nie wykazują, że rozpoczęcie RKO od 30 uciśnięć klatki piersiowej zamiast od 2 oddechów pozwala osiągnąć lepsze rezultaty, uciskanie klatki piersiowej zapewnia konieczny przepływ krwi do serca i mózgu, a badania nad NZK u osób dorosłych w warunkach pozaszpitalnych wykazały, że poziom przeżywalności był wyższy, gdy przypadkowi świadkowie zdarzenia podejmowali jakąkolwiek próbę resuscytacji, niż wtedy, gdy próba taka w ogóle nie była podejmowana. Dane uzyskane z badań na zwierzętach wskazują, że opóźnienie lub przerwy w stosowaniu uciskania klatki piersiowej powodowały spadek poziomu przeżywalności. W związku z tym takie opóźnienia i przerwy należy minimalizować w toku całego procesu resuscytacji. Uciskanie klatki piersiowej można rozpocząć niemal niezwłocznie, podczas gdy ustawianie głowy, zakładanie maseczki z ustnikiem do wentylacji metodą usta-usta lub maski z workiem samorozprężalnym zajmuje czas. Opóźnieniu rozpoczęcia uciskania klatki piersiowej można przeciwdziałać, jeśli na miejscu znajduje się 2 ratowników: pierwszy z nich rozpoczyna uciskanie klatki piersiowej, a drugi udrażnia drogi oddechowe i przygotowuje się do prowadzenia oddechów ratunkowych natychmiast po zakończeniu pierwszej serii 30 uciśnięć klatki piersiowej przez pierwszego ratownika. Niezależnie od tego, czy na miejscu znajduje się 1 lub więcej ratowników, rozpoczęcie RKO z uciskaniem klatki piersiowej umożliwia wczesne podjęcie krytycznych dla życia poszkodowanego działań, a opóźnienie w wykonaniu oddechów ratunkowych powinno być niewielkie. RAMKA 2 Wpływ częstotliwości uciśnięć oraz przerw w ich wykonywaniu na liczbę wykonanych uciśnięć klatki piersiowej Łączna liczba uciśnięć klatki piersiowej wykonanych podczas resuscytacji stanowi ważny wyznacznik poziomu przeżywalności po NZK. Na łączną liczbę uciśnięć wykonanych podczas resuscytacji wpływa tempo uciśnięć oraz odsetek czasu, w którym są one wykonywane (część całkowitego czasu RKO, w którym wykonywane są uciśnięcia). Wzrost częstotliwości uciśnięć oraz odsetka czasu ich wykonywania zwiększa łączną liczbę wykonanych uciśnięć, podczas gdy spadek częstotliwości lub odsetka czasu wykonywania uciśnięć powoduje spadek całkowitej liczby wykonanych uciśnięć. Odsetek czasu, w którym uciśnięcia są wykonywane ulega zwiększeniu wraz z ograniczeniem liczby i długości przerw w wykonywaniu uciśnięć, natomiast spada w wypadku częstych lub długich przerw w wykonywaniu uciśnięć klatki piersiowej. Dla porównania można rozważyć podróż samochodem. Podczas podróży samochodem liczba kilometrów przejechanych dziennie zależy nie tylko od szybkości jazdy, ale również od liczby i czasu trwania wszelkich postojów (przerw w podróży). Podczas RKO chcemy wykonać skuteczne uciśnięcia klatki piersiowej w odpowiednim tempie (częstotliwość wynosząca co najmniej 100/min) oraz na odpowiednią głębokość, przy jednoczesnym ograniczeniu do minimum liczby i czasu trwania przerw w wykonywaniu tej czynności. Inne elementy wysokiej jakości RKO obejmują umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu oraz unikanie nadmiernej wentylacji (Nowe): Z sekwencji RKO usunięto zalecenie Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu. Po wykonaniu 30 uciśnięć ratownik działający w pojedynkę udrażnia drogi oddechowe poszkodowanego i wykonuje 2 oddechy ratunkowe (Stare): Zalecenie Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu stosowano do oceny czynności oddechowej po udrożnieniu dróg oddechowych poszkodowanego. Powód: Przy zastosowaniu nowej sekwencji postępowania zgodnie z zasadą najpierw uciskanie klatki piersiowej RKO wykonuje się, jeśli osoba dorosła nie reaguje i nie oddycha lub nie oddycha prawidłowo (zgodnie z tym, co opisano powyżej, ratownicy niezawodowi będą uczeni, że RKO wykonuje się, jeśli poszkodowany nie reaguje nie oddycha lub jedynie łapie powietrze ). Sekwencja RKO rozpoczyna się od uciskania klatki piersiowej (sekwencja C-A-B). Z tego względu oddech jest szybko oceniany w ramach kontroli oznak NZK. Po wykonaniu pierwszej serii uciśnięć klatki piersiowej udrażniane są drogi oddechowe i ratownik wykonuje 2 oddechy ratunkowe. Tempo uciśnięć klatki piersiowej: co najmniej 100 na minutę* 2010 (Nowe): Uzasadnione jest uciskanie klatki piersiowej w tempie co najmniej 100 uciśnięć/min zarówno przez ratowników niezawodowych, jak i pracowników ochrony zdrowia (Stare): Uciskanie klatki piersiowej w tempie około 100/min. Powód: Liczba uciśnięć klatki piersiowej wykonanych na minutę podczas RKO jest ważną determinantą przywrócenia spontanicznego krążenia krwi (Return of Spontaneous Circulation, ROSC) oraz przeżycia z zachowaniem prawidłowych czynności neurologicznych. Rzeczywista liczba uciśnięć wykonanych na minutę zależy od tempa wykonywania uciśnięć oraz czasu trwania przerw w tym działaniu (np. w celu udrożnienia dróg oddechowych, wykonania oddechów ratunkowych lub umożliwienia analizy AED). W większości badań wykonanie większej liczby uciśnięć podczas resuscytacji związane jest z lepszą przeżywalnością, natomiast mniejsza liczba uciśnięć wiąże się z niższymi współczynnikami przeżywalności. Odpowiednie uciskanie klatki piersiowej wymaga zwrócenia szczególnej uwagi nie tylko na właściwe tempo wykonywania tej czynności, ale także na ograniczenie do minimum przerw w wykonywaniu tego elementu RKO o kluczowym znaczeniu. Nieodpowiednie tempo uciskania klatki piersiowej lub częste przerywanie tej czynności (lub oba te czynniki łącznie) skutkują obniżeniem liczby uciśnięć wykonanych na minutę. Dalsze informacje przedstawiono w Ramce nr 2. Głębokość uciśnięć klatki piersiowej* 2010 (Nowe): Mostek osoby dorosłej powinien być uciskany na głębokość wynoszącą co najmniej 5 cm (Stare): Mostek osoby dorosłej powinien być uciskany na głębokość wynoszącą od około 4 cm do 5 cm. Powód: Uciskanie klatki piersiowej powoduje przepływ krwi, głównie w wyniku wzrostu ciśnienia śródpiersiowego oraz bezpośredniego ucisku serca. Uciśnięcia generują krytyczny przepływ krwi, zapewniając dostawę tlenu i energii do serca i mózgu. Podanie zakresu zalecanych głębokości uciśnięć może być mylące. Z tego względu obecnie zalecenie obejmuje 1 głębokość uciśnięć. Ratownicy 4 American Heart Association
7 PODSTAWOWE ZABIEGIRESUSCYTACYJNE BLS DLA PRACOWNIKÓW OCHRONY ZDROWIA często niedostatecznie uciskają klatkę piersiową, pomimo znajomości zaleceń, aby naciskać mocno. Oprócz tego dostępne dane naukowe sugerują, że uciśnięcia o głębokości co najmniej 5 cm są skuteczniejsze niż te na głębokość 4 cm. Z tego względu Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zawierają pojedyncze zalecenie dotyczące głębokości uciskania klatki piersiowej osoby dorosłej. PODSTAWOWE ZABIEGI RESUSCYTACYJNE BLS DLA PRACOWNIKÓW OCHRONY ZDROWIA Podsumowanie kluczowych zagadnień i głównych zmian Kluczowe kwestie i główne zmiany w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia skierowane do pracowników ochrony zdrowia: Uwzględniając fakt, że poszkodowani z NZK mogą prezentować krótkotrwałe objawy padaczkopodobne lub oddech agonalny, które mogą wprowadzać potencjalnych ratowników w błąd, dyspozytorzy pogotowia ratunkowego powinni być przeszkoleni szczególnie w kierunku identyfikacji takich objawów NZK, co służyć będzie lepszemu rozpoznawaniu tego stanu. Dyspozytorzy powinni instruować nieprzeszkolonych ratowników niezawodowych, aby u osób dorosłych z NZK stosować RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych. Wprowadzono uszczegółowienia dla niezwłocznego rozpoznania i wezwania pogotowia ratunkowego natychmiast po identyfikacji przez pracownika ochrony zdrowia poszkodowanego, który nie reaguje i nie oddycha lub oddycha w sposób nieprawidłowy (tj. jedynie łapie powietrze). Pracownik ochrony zdrowia szybko sprawdza obecność i prawidłowość oddechu (tj. brak oddechu lub jedynie łapanie powietrza) podczas kontroli reakcji poszkodowanego. Następnie wzywa pogotowie ratunkowe i przynosi AED (lub posyła po niego inną osobę). Pracownik ochrony zdrowia powinien poświęcić nie więcej niż 10 sekund na kontrolę tętna i w przypadku, gdy w czasie tych 10 sekund tętno nie jest wyczuwalne, powinien rozpocząć RKO i zastosować AED, gdy tylko będzie dostępny. Z algorytmu usunięto element Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu. Położono większy nacisk na wysoką jakość RKO (uciskanie klatki piersiowej w odpowiednim tempie i na odpowiednią głębokość, umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu, minimalizowanie przerw w uciskaniu klatki piersiowej i unikanie nadmiernej wentylacji). Stosowanie techniki nacisku na chrząstkę pierścieniowatą podczas wentylacji nie jest ogólnie zalecane. Ratownicy powinni rozpocząć uciskanie klatki piersiowej przed wykonaniem oddechów ratunkowych (schemat C-A-B zamiast A-B-C). Rozpoczęcie RKO od 30 uciśnięć zamiast 2 oddechów zapewnia krótsze opóźnienie przed wykonaniem pierwszego uciśnięcia. Tempo uciśnięć zostaje zmienione na co najmniej 100 uciśnięć/min, z uprzednio zalecanego około 100 uciśnięć/min. Głębokość uciśnięć w przypadku osób dorosłych została nieznacznie zmieniona do wynoszącej co najmniej 5 cm, z uprzednio zalecanego zakresu od 4 do 5 cm. Ciągły nacisk kładziony jest na konieczność skrócenia czasu pomiędzy ostatnim uciśnięciem a impulsem defibrylującym oraz ponowne podjęcie uciskania klatki piersiowej niezwłocznie po defibrylacji. Zwraca się większą uwagę na podejście zespołowe podczas resuscytacji krążeniowo-oddechowej. Zmiany te mają na celu uproszczenie szkolenia pracowników ochrony zdrowia oraz ciągłe podkreślanie konieczności prowadzenia wczesnej, wysokiej jakości RKO u poszkodowanych z NZK. Więcej informacji na temat tych zmian przedstawiono poniżej. Uwaga: W poniższych tematach dla pracowników ochrony zdrowia te elementy, które obejmują podobne zagadnienia zarówno dla pracowników ochrony zdrowia, jak i ratowników niezawodowych, oznaczono gwiazdką (*). Identyfikacja oddechu agonalnego przez dyspozytora Poszkodowani z NZK mogą prezentować objawy padaczkopodobne lub oddech agonalny, które mogą wprowadzać potencjalnych ratowników w błąd. Dyspozytorzy powinni być specjalnie szkoleni w identyfikacji takich objawów NZK w celu poprawy rozpoznawania NZK i szybkiego stosowania RKO (Nowe): Aby pomóc przypadkowym świadkom zdarzenia w rozpoznaniu NZK, dyspozytorzy powinni zadać następujące pytania: czy poszkodowany reaguje, czy poszkodowany oddycha i czy oddech jest prawidłowy, aby rozróżnić poszkodowanych z oddechem agonalnym (tj. wymagających zastosowania RKO) od poszkodowanych, którzy oddychają normalnie i nie wymagają zastosowania resuscytacji. Dlatego ratowników niezawodowych należy uczyć, aby rozpoczynali RKO wtedy, gdy poszkodowany nie oddycha lub jedynie łapie powietrze. Natomiast pracowników ochrony zdrowia należy uczyć, że RKO wykonuje się wtedy, gdy poszkodowany nie oddycha lub oddycha nieprawidłowo (tj. jedynie łapie powietrze). Z tego względu pracownik ochrony zdrowia szybko kontroluje oddech w ramach rozpoznania NZK, zanim wezwie pogotowie ratunkowe i przygotuje AED (lub pośle po niego inną osobę), a następnie (szybko) sprawdza tętno i rozpoczyna RKO oraz stosowanie AED (Stare): Instrukcje dotyczące RKO przekazywane przez dyspozytora pogotowia ratunkowego powinny obejmować pytania pomagające przypadkowym świadkom zdarzenia w identyfikacji pacjentów sporadycznie łapiących powietrze jako prawdopodobnych poszkodowanych z NZK, aby zwiększyć prawdopodobieństwo podjęcia resuscytacji przez osoby postronne w odniesieniu do takich poszkodowanych. Powód: Istnieją dane wskazujące na znaczące różnice regionalne w zakresie opisywanego poziomu występowania przypadków NZK oraz ich rezultatów w Stanach Zjednoczonych. Różnice te stanowią dalszy dowód na konieczność dokładnej identyfikacji każdego przypadku NZK, do którego zastosowano działania terapeutyczne oraz uzyskanych wyników takiego postępowania w poszczególnych środowiskach i systemach. Sugerują także możliwość uzyskania poprawy wskaźników przeżywalności w wielu środowiskach. W poprzednich wytycznych zalecano opracowanie programów mających za zadanie pomóc w rozpoznawaniu NZK. Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zawierają bardziej Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 5
8 PODSTAWOWE ZABIEGI RESUSCYTACYJNE BLS DLA PRACOWNIKÓW OCHRONY ZDROWIA precyzyjne wskazania dotyczące koniecznych składników systemów resuscytacyjnych. Wyniki badań opublikowanych po roku 2005 wykazują lepsze rezultaty postępowania w przypadku pozaszpitalnego NZK, w szczególności w sytuacjach występowania rytmów serca podatnych na defibrylację. Na ich podstawie ponownie potwierdzono zasadnicze znaczenie niezwłocznego przeprowadzenia wysokiej jakości RKO (uciskanie klatki piersiowej w odpowiednim tempie i na odpowiednią głębokość, umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu, minimalizowanie przerw w uciskaniu klatki piersiowej i unikanie nadmiernej wentylacji). Aby pomóc przypadkowym świadkom zdarzenia w niezwłocznym rozpoznaniu NZK, dyspozytorzy pogotowia ratunkowego powinni w sposób szczególny uzyskać informacje, czy dorosły poszkodowany reaguje oraz czy jego oddech, jeśli w ogóle występuje, jest prawidłowy. Dyspozytorzy powinni być specjalnie przeszkoleni i pomagać przypadkowym świadkom zdarzenia w rozpoznaniu oddechu agonalnego w celu poprawienia poziomu rozpoznawania NZK. Dyspozytorzy powinni być także świadomi tego, że krótkotrwałe uogólnione drgawki mogą stanowić oznakę NZK. Podsumowując, poza wezwaniem profesjonalnych służb ratunkowych, dyspozytor powinien umieć zadawać proste i zrozumiałe pytania, czy pacjent reaguje i czy oddycha prawidłowo w celu zidentyfikowania tych pacjentów, u których możliwe jest wystąpienie NZK. Dyspozytorzy powinni przekazywać instrukcje dotyczące RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych, aby pomóc przypadkowym świadkom zdarzenia w podjęciu zabiegów resuscytacyjnych w razie podejrzenia NZK (patrz poniżej). Dyspozytor powinien przekazać instrukcje dotyczące RKO 2010 (Nowe): W Wytycznych AHA 2010 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia w większym stopniu zaleca się, aby dyspozytorzy przekazywali nieprzeszkolonym ratownikom niezawodowym zalecenia wykonywania RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych w przypadku osób dorosłych, które nie reagują i nie oddychają lub których oddech jest nieprawidłowy. Dyspozytorzy powinni przekazywać instrukcje dotyczące konwencjonalnej RKO w przypadku poszkodowanych, u których prawdopodobnie wystąpiło zatrzymanie krążenia w wyniku asfiksji (Stare): W Wytycznych AHA 2005 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia stwierdzano, że korzystne może być przekazanie telefonicznych instrukcji dotyczących samego uciskania klatki piersiowej. Powód: Niestety większość osób dorosłych doznających NZK w warunkach pozaszpitalnych nie otrzymuje pomocy w postaci resuscytacji krążeniowo-oddechowej od osób będących przypadkowymi świadkami zdarzenia. Wykonywana przez przypadkowego świadka zdarzenia RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych znacząco poprawia odsetek przeżywalności osób dorosłych, u których wystąpiło NZK w warunkach pozaszpitalnych, w porównaniu do poziomu przeżywalności przy braku takiej pomocy ze strony przypadkowej osoby. W innych badaniach nad przypadkami NZK u osób dorosłych, którym pomocy udzielali ratownicy niezawodowi stosujący RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych uzyskano podobne wyniki przeżywalności, jak w przypadku poszkodowanych, którym zapewniono konwencjonalną resuscytację krążeniowo-oddechową (tj. z oddechami ratunkowymi). Co ważne, dyspozytorom łatwiej jest przekazywać nieprzeszkolonym ratownikom instrukcje dotyczące RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych, niż instruować ich o sposobie wykonywania konwencjonalnej resuscytacji krążeniowo-oddechowej osób dorosłych. Z tego względu obecnie zaleca się przekazywanie właśnie takich instrukcji, chyba że u poszkodowanego prawdopodobnie wystąpiło zatrzymanie krążenia w wyniku asfiksji (np. utonięcie). Technika nacisku na chrząstkę pierścieniowatą 2010 (Nowe): Rutynowe stosowanie techniki nacisku na chrząstkę pierścieniowatą w przypadkach NZK nie jest zalecane (Stare): Technikę nacisku na chrząstkę pierścieniowatą należy stosować jedynie w przypadkach, gdy poszkodowany jest głęboko nieprzytomny. Zwykle obejmuje to konieczność udziału trzeciego ratownika, który nie jest zaangażowany w wykonywanie oddechów ratunkowych oraz uciskanie klatki piersiowej. Powód: Technika nacisku na chrząstkę obejmuje wywieranie nacisku na chrząstkę pierścieniowatą krtani poszkodowanego w celu popchnięcia tchawicy ku tyłowi i dociśnięcia przełyku do kręgów szyjnych. Zastosowanie techniki nacisku na chrząstkę pierścieniowatą może zapobiec rozdęciu żołądka i zmniejszyć ryzyko zarzucania treści żołądkowej oraz jej aspiracji w czasie wykonywania wentylacji z zastosowaniem maski z workiem samosprężalnym, lecz może także utrudnić proces wentylacji. W siedmiu randomizowanych badaniach wykazano, że nacisk na chrząstkę pierścieniowatą może spowolnić lub uniemożliwić założenie rurki dotchawiczej oraz że pomimo zastosowania nacisku na chrząstkę pierścieniowatą nadal może dochodzić do aspiracji treści żołądkowej. Dodatkowo, szkolenie ratowników w zakresie poprawnego wykonywania tego manewru jest trudne. Z tego względu rutynowe stosowanie techniki nacisku na chrząstkę pierścieniowatą w przypadkach NZK nie jest zalecane. Podkreślenie znaczenia uciskania klatki piersiowej* 2010 (Nowe): Zostało podkreślone znaczenie uciskania klatki piersiowej zarówno w przypadku szkolonych, jak i nieszkolonych ratowników. Jeśli przypadkowy świadek zdarzenia nie przeszedł szkolenia w zakresie RKO, powinien wykonywać RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych u poszkodowanej osoby dorosłej, u której wystąpiło nagłe pogorszenie stanu, z podkreśleniem instrukcji, by uciskać mocno i szybko środkową część klatki piersiowej lub postępować zgodnie ze wskazówkami dyspozytora pogotowia ratunkowego. Ratownik powinien kontynuować RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych do chwili dostarczenia i uruchomienia AED lub przybycia ratowników medycznych, którzy przejmą opiekę nad poszkodowanym. Optymalnie, wszyscy pracownicy ochrony zdrowia powinni przejść szkolenie w zakresie podstawowych zabiegów resuscytacyjnych (BLS). W odniesieniu do przeszkolonej grupy pracowników ochrony zdrowia zarówno z pogotowia ratunkowego, jak i szpitalnego zespołu resuscytacyjnego, zaleca się uciskanie klatki piersiowej oraz wykonywanie oddechów ratunkowych u osób z NZK (Stare): Wytyczne AHA 2005 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia nie zawierają odmiennych zaleceń dla ratowników przeszkolonych i nieprzeszkolonych oraz nie podkreślają różnic w instrukcjach przekazywanych ratownikom niezawodowym oraz pracownikom ochrony zdrowia, ale zawierają zalecenia, aby dyspozytorzy przekazywali instrukcje dotyczące wykonywania RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych przez przypadkowych świadków zdarzenia nieprzeszkolonych w zakresie udzielania pierwszej pomocy. Dodatkowo w Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia stwierdzono, że jeśli ratownik nie chce lub nie może wykonać wentylacji, powinien prowadzić wyłącznie uciskanie klatki piersiowej. Należy zauważyć, że wytyczne AHA dotyczące RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych opublikowano w roku Powód: Wykonywanie RKO tylko z uciskaniem klatki piersiowej bez oddechów ratunkowych jest łatwiejsze do wykonania dla nieprzeszkolonego ratownika, a dyspozytorowi pogotowia ratunkowego jest łatwiej przekazać przez telefon instrukcje na ten temat. Jednakże, uwzględniając fakt, że pracownicy ochrony zdrowia powinni być odpowiednio przeszkoleni, ważne pozostaje zalecenie, aby wykonywali zarówno uciśnięcia klatki piersiowej, jak i wentylację. Jeśli pracownik ochrony zdrowia nie jest w stanie wykonywać wentylacji, powinien wezwać pogotowie ratunkowe i prowadzić uciskanie klatki piersiowej. 6 American Heart Association
9 PODSTAWOWE ZABIEGI RESUSCYTACYJNE BLS DLA PRACOWNIKÓW OCHRONY ZDROWIA Wezwanie pogotowia ratunkowego 2010 (Nowe): Pracownik ochrony zdrowia powinien sprawdzić, czy poszkodowany reaguje, jednocześnie określając, czy oddycha i czy oddech jest prawidłowy. Powinien podejrzewać NZK, jeśli poszkodowany nie oddycha lub jedynie łapie powietrze (Stare): Pracownik ochrony zdrowia wzywa pogotowie ratunkowe po stwierdzeniu braku reakcji u poszkodowanego. Następnie powraca do poszkodowanego, udrażnia jego drogi oddechowe i sprawdza obecność oddechu lub występowanie oddechu odbiegającego od normy. Powód: Pracownik ochrony zdrowia nie powinien zwlekać z wezwaniem pogotowia ratunkowego. Jednocześnie powinien uzyskać 2 informacje: pracownik ochrony zdrowia powinien sprawdzić, czy poszkodowany reaguje na bodźce, a także czy oddycha lub czy oddech jest prawidłowy. Jeśli poszkodowany nie reaguje i nie oddycha lub oddycha w sposób odbiegający od normy (tj. wykonuje jedynie westchnięcia agonalne), pracownik ochrony zdrowia powinien wezwać pogotowie ratunkowe i zastosować AED, jeśli nim dysponuje (lub posłać po niego inną osobę). Jeśli pracownik ochrony zdrowia nie wyczuwa tętna w czasie 10 sekund, powinien rozpocząć RKO i zastosować AED, jeśli nim dysponuje. Zmiana sekwencji RKO: C-A-B zamiast A-B-C* 2010 (Nowe): Zmiana wprowadzona w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia dotyczy zalecenia rozpoczęcia uciskania klatki piersiowej przed zastosowaniem wentylacji (Stare): Sekwencja RKO osoby dorosłej rozpoczyna się od udrożnienia dróg oddechowych, sprawdzenia oddechu, a następnie wykonania 2 oddechów ratunkowych, po których następują cykle 30 uciśnięć klatki piersiowej i ponownie 2 oddechów. Powód: Choć żadne opublikowane dane naukowe z badań na ludziach lub zwierzętach nie wykazują, że rozpoczęcie resuscytacji od 30 uciśnięć klatki piersiowej, zamiast od 2 oddechów, prowadzi do lepszego wyniku, uciskanie klatki piersiowej zapewnia konieczny przepływ krwi, a badania nad NZK w warunkach pozaszpitalnych u osób dorosłych wykazały, że poziom przeżywalności był wyższy, gdy przypadkowi świadkowie prowadzili uciskanie klatki piersiowej, niż wtedy, gdy próba taka nie była podejmowana. Dane uzyskane z badań na zwierzętach wskazują, że opóźnienie lub przerwy w stosowaniu uciskania klatki piersiowej powodowały spadek poziomu przeżywalności. W związku z tym opóźnienia i przerwy takie należy minimalizować w toku całego procesu resuscytacji. Uciskanie klatki piersiowej można rozpocząć niemal niezwłocznie, podczas gdy ustawianie głowy, zakładanie maseczki z ustnikiem do wentylacji metodą usta-usta lub maski z workiem samorozprężalnym zajmuje czas. Opóźnieniu rozpoczęcia uciskania klatki piersiowej można przeciwdziałać, jeśli na miejscu znajduje się 2 ratowników: pierwszy z nich rozpoczyna uciskanie klatki piersiowej, a drugi udrażnia drogi oddechowe i przygotowuje się do wykonania oddechów ratunkowych natychmiast po zakończeniu pierwszej serii 30 uciśnięć klatki piersiowej przez pierwszego ratownika. Niezależnie od tego, czy na miejscu znajduje się 1 lub większa liczba ratowników, rozpoczęcie resuscytacji krążeniowo-oddechowej z uciskaniem klatki piersiowej zapewnia wczesne podjęcie działań krytycznych dla życia poszkodowanego. Usunięcie zalecenia Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu * 2010 (Nowe): Zalecenie Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu zostało usunięte z sekwencji oceny oddechu po udrożnieniu dróg oddechowych. Pracownik ochrony zdrowia szybko sprawdza oddech, jednocześnie kontrolując, czy poszkodowany reaguje w celu wykrycia oznak NZK. Po wykonaniu 30 uciśnięć ratownik działający w pojedynkę udrażnia drogi oddechowe poszkodowanego i wykonuje 2 oddechy ratunkowe (Stare): Zalecenie Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu stosowano do oceny czynności oddechowej po udrożnieniu dróg oddechowych poszkodowanego. Powód: Przy zastosowaniu nowej sekwencji postępowania zgodnie z zasadą najpierw uciskanie klatki piersiowej RKO wykonuje się, jeśli poszkodowana osoba dorosła nie reaguje i nie oddycha lub nie oddycha prawidłowo (tj. nie oddycha lub jedynie łapie powietrze) i rozpoczyna się od uciskania klatki piersiowej (sekwencja C-A-B). Z tego względu oddech jest szybko oceniany w ramach kontroli oznak NZK. Po wykonaniu pierwszej serii uciśnięć klatki piersiowej udrażniane są drogi oddechowe i ratownik wykonuje 2 oddechy ratunkowe. Tempo uciśnięć klatki piersiowej: co najmniej 100 na minutę* 2010 (Nowe): Uzasadnione jest uciskanie klatki piersiowej w tempie co najmniej 100 uciśnięć/min zarówno przez ratowników niezawodowych, jak i pracowników ochrony zdrowia (Stare): Uciskanie klatki piersiowej w tempie około 100/min. Powód: Liczba uciśnięć klatki piersiowej wykonanych na minutę podczas RKO jest ważną determinantą przywrócenia spontanicznego krążenia krwi (Return of Spontaneous Circulation, ROSC) oraz przeżycia z zachowaniem prawidłowych czynności neurologicznych. Rzeczywista liczba uciśnięć wykonanych na minutę zależy od tempa wykonywania uciśnięć oraz czasu trwania przerw w tym działaniu (np. w celu udrożnienia dróg oddechowych, wykonania oddechów ratunkowych lub umożliwienia analizy AED). W większości badań wykonanie większej liczby uciśnięć podczas resuscytacji związane jest z lepszą przeżywalnością, natomiast wykonanie mniejszej ilości uciśnięć wiąże się z niższym poziomem przeżywalności. Odpowiednie uciskanie klatki piersiowej wymaga zwrócenia szczególnej uwagi nie tylko na właściwe tempo wykonywania tej czynności, ale także na ograniczenie do minimum przerw w wykonywaniu tego elementu RKO o kluczowym znaczeniu. Nieodpowiednie tempo uciskania klatki piersiowej lub częste przerywanie tej czynności (lub oba te czynniki łącznie) skutkują obniżeniem liczby uciśnięć wykonanych na minutę. Dalsze informacje przedstawiono w Ramce nr 2 na stronie 4. Głębokość uciśnięć klatki piersiowej* 2010 (Nowe): Mostek osoby dorosłej powinien być uciskany na głębokość wynoszącą co najmniej 5 cm (Stare): Mostek osoby dorosłej powinien być uciskany na głębokość wynoszącą od około 4 cm do 5 cm. Powód: Uciskanie klatki piersiowej powoduje przepływ krwi, głównie w wyniku wzrostu ciśnienia śródpiersiowego oraz bezpośredniego ucisku serca. Uciśnięcia generują krytyczny przepływ krwi, zapewniając dostawę tlenu i energii do serca i mózgu. Podanie zakresu zalecanych głębokości uciśnięć może być mylące. Z tego względu obecnie zalecenie obejmuje 1 głębokość uciśnięć. Ratownicy często niedostatecznie uciskają klatkę piersiową, pomimo znajomości zaleceń, aby naciskać mocno. Oprócz tego dostępne dane naukowe sugerują, że uciśnięcia o głębokości co najmniej 5 cm są bardziej skuteczne niż te na głębokość 4 cm. Z tego względu Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zawierają pojedyncze zalecenie dotyczące głębokości uciskania klatki piersiowej osoby dorosłej. Głębokość ta jest większa, niż to było w starszych zaleceniach. Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 7
10 PODSTAWOWE ZABIEGI RESUSCYTACYJNE BLS DLA PRACOWNIKÓW OCHRONY ZDROWIA Tabela 1 Podsumowanie kluczowych elementów resuscytacji krążeniowo-oddechowej osób dorosłych, dzieci i niemowląt* Zalecenia Element Dorośli Dzieci Niemowlęta Brak reakcji (dla wszystkich grup wiekowych) Rozpoznanie Nie oddycha lub oddycha w sposób nieprawidłowy (tj. jedynie łapie powietrze) Nie oddycha lub jedynie łapie powietrze Brak tętna wyczuwalnego palpacyjnie w czasie 10 sekund dla wszystkich grup wiekowych (tylko pracownicy ochrony zdrowia) Sekwencja RKO C-A-B Tempo uciśnięć Co najmniej 100 na minutę Głębokość uciśnięć Co najmniej 5 cm Co najmniej ¹ ³ wymiaru przedniotylnego klatki piersiowej Około 5 cm Co najmniej ¹ ³ wymiaru przednio-tylnego klatki piersiowej Około 4 cm Rozprężenie ściany klatki piersiowej Przerwy w wykonywaniu uciśnięć Drogi oddechowe Umożliwienie całkowitego rozprężenia klatki piersiowej pomiędzy poszczególnymi uciśnięciami W przypadku pracowników ochrony zdrowia zmiana osoby uciskającej co 2 minuty Minimalizowanie przerw w uciskaniu klatki piersiowej. Dążenie do ograniczenia przerw w uciskaniu klatki piersiowej do <10 sekund Odgięcie głowy z uniesieniem żuchwy (pracownicy ochrony zdrowia: w przypadku podejrzenia urazu zastosować wysunięcie żuchwy) Stosunek uciśnięć klatki piersiowej do oddechów (do chwili założenia rurki dotchawiczej) 30:2 1 lub 2 ratowników 30:2 Ratownik działający w pojedynkę 15:2 2 ratowników, pracowników ochrony zdrowia Wentylacja: gdy ratownik jest nieprzeszkolony lub przeszkolony, ale nie biegły Wyłącznie uciskanie klatki piersiowej Wentylacja z zastosowaniem rurki dotchawiczej (pracownicy ochrony zdrowia) 1 oddech co 6 8 sekund (8 10 oddechów na minutę) Asynchronicznie z uciskaniem klatki piersiowej Około 1 sekundy na oddech Widoczne uniesienie klatki piersiowej Defibrylacja Podłączenie i zastosowanie AED natychmiast po jego udostępnieniu. Ograniczenie do minimum przerw w uciskaniu klatki piersiowej przed i po wyładowaniu, podjęcie RKO z wykonywaniem uciśnięć niezwłocznie po każdym wyładowaniu. Skróty: AED, automatyczny defibrylator zewnętrzny; RKO, resuscytacja krążeniowo-oddechowa. *Z wyłączeniem noworodków, u których etiologia zatrzymania krążenia niemal zawsze ma charakter asfiksji. Resuscytacja zespołowa 2010 (Nowe): Poszczególne etapy algorytmu podstawowych zabiegów resuscytacyjnych BLS były tradycyjnie prezentowane jako sekwencja działań, co miało za zadanie pomóc ratownikowi działającemu w pojedynkę w ustaleniu priorytetów wykonywanych zabiegów. Obecnie kładzie się silniejszy nacisk na zespołowe wykonywanie RKO, ponieważ działanie to w większości systemów medycyny ratunkowej i placówkach ochrony zdrowia wykonywane jest przez zespół ratowników, wykonujących poszczególne czynności równocześnie. Przykładowo jeden ratownik wzywa pogotowie ratunkowe, podczas gdy drugi rozpoczyna uciskanie klatki piersiowej, a trzeci prowadzi wentylację lub zakłada maskę z workiem samorozprężalnym, aby wykonać oddechy ratunkowe, natomiast czwarty rozpakowuje defibrylator i przygotowuje go do pracy (Stare): Podstawowe zabiegi resuscytacyjne BLS obejmują serię kolejnych ocen i działań. Celem algorytmu jest przedstawienie tych etapów w logicznym i spójnym porządku, dzięki czemu będzie on łatwiejszy do nauczenia się, zapamiętania i wykonania przez ratownika. Powód: Niektóre zabiegi resuscytacyjne rozpoczyna ratownik działający w pojedynkę, który wzywa pomoc, podczas gdy w innych przypadkach resuscytację rozpoczyna kilku przygotowanych ratowników. Szkolenie powinno skupiać się na budowaniu zespołu w miarę dołączania kolejnych ratowników lub na wyznaczeniu lidera zespołu, jeśli na miejscu znajduje się kilku ratowników. Wraz z dołączaniem kolejnych osób odpowiedzialność za zadania, które byłyby wykonywane kolejno przez mniejszą liczbę ratowników, może być przekazywana zespołowi ratowników, którzy będą wykonywali je równocześnie. Z tego względu szkolenie w zakresie podstawowych zabiegów resuscytacyjnych (BLS) dla pracowników ochrony zdrowia powinno nie tylko skupiać się na nauce poszczególnych umiejętności, lecz także powinno uczyć ratowników skutecznej pracy w zespole. Porównanie kluczowych elementów podstawowych zabiegów resuscytacyjnych (BLS) u osób dorosłych, dzieci i niemowląt Podobnie jak w Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia, w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zawarto tabelę porównawczą, w której przedstawiono kluczowe elementy podstawowych zabiegów resuscytacyjnych (BLS) u osób dorosłych, dzieci i niemowląt (z wyłączeniem RKO noworodków). Te kluczowe elementy przedstawiono w Tabeli 1. 8 American Heart Association
11 ELEKTROTERAPIA ELEKTROTERAPIA Wytyczne AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zostały poddane aktualizacji mającej na celu odzwierciedlenie nowych danych dotyczących defibrylacji i kardiowersji zaburzeń rytmu pracy serca oraz zastosowania elektrostymulacji w przypadkach bradykardii. Dane te w znacznej mierze potwierdzają ważność zaleceń zawartych w Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia. Nie wprowadzono zatem większych zmian dotyczących defibrylacji, kardiowersji i elektrostymulacji. Nacisk położony na wczesne zastosowanie defibrylacji w ramach wysokiej jakości resuscytacji krążeniowooddechowej jest kluczem do poprawy poziomu przeżywalności po NZK. Podsumowanie kluczowych zagadnień i głównych zmian Główne tematy obejmują następujące zagadnienia Integracja urządzeń AED w łańcuchu przeżycia w miejscach publicznych Uwzględnienie zastosowania AED w szpitalach Możliwość stosowania AED w przypadku niemowląt przy braku defibrylatora ręcznego Porównanie zasad najpierw defibrylacja i najpierw resuscytacja w przypadkach NZK Porównanie protokołu pojedynczej defibrylacji z sekwencją 3 defibrylacji w przypadku migotania komór (VF) Fale dwufazowe i jednofazowe Porównanie rosnących i stałych dawek wyładowań dla drugiego i kolejnych wyładowań Umieszczenie elektrod Defibrylacja zewnętrzna w przypadku wszczepialnego kardiowertera-defibrylatora Zsynchronizowana kardiowersja Automatyczne defibrylatory zewnętrzne Programy publicznego dostępu do AED dla ratowników niezawodowych 2010 (Niewielka modyfikacja): Resuscytacja krążeniowooddechowa i zastosowanie AED przez ratowników udzielających pierwszej pomocy w miejscu publicznym podnoszą poziom przeżywalności w przypadkach pozaszpitalnego nagłego zatrzymania krążenia (NZK). Wytyczne AHA 2010 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia ponownie zawierają zalecenie ustanowienia programów publicznego dostępu do AED w miejscach, w których występuje stosunkowo wysokie ryzyko NZK (np. na lotniskach, w kasynach, obiektach sportowych). Aby zwiększyć skuteczność takich programów, AHA w dalszym ciągu podkreśla istotne znaczenie organizacji, planowania, szkolenia i łączenia ich z systemami ratownictwa medycznego oraz ustanowienia procesu stałego podnoszenia jakości (Stare): Wytyczne AHA 2005 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia identyfikowały 4 składniki skutecznych programów publicznego dostępu do AED dla ratowników niezawodowych: Zaplanowana i wyćwiczona reakcja, zwykle wymagająca nadzoru ze strony pracownika ochrony zdrowia Szkolenie potencjalnych ratowników w zakresie RKO i stosowania AED Kontakt z lokalnym systemem ratownictwa medycznego Program stałej poprawy jakości Nie ma wystarczających dowodów naukowych, które mogłyby stanowić poparcie lub zaprzeczenie zalecenia instalowania urządzeń AED w domach. Stosowanie AED w warunkach szpitalnych 2010 (Potwierdzone zalecenie z roku 2005): Pomimo ograniczonej ilości danych naukowych, można rozważyć stosowanie AED w szpitalach jako metody ułatwiającej wczesne zastosowanie defibrylacji (celem jest zapewnienie wyładowania defibrylacyjnego w czasie 3 minut od chwili pogorszenia się stanu poszkodowanego), w szczególności w tych rejonach placówek medycznych, w których personel nie posiada umiejętności oceny rytmu pracy serca lub defibrylatory są rzadko używane. W szpitalach należy kontrolować czas upływający od chwili pogorszenia się stanu poszkodowanego do zastosowania pierwszego wyładowania, a także wyniki prowadzonej resuscytacji. Stosowanie AED u dzieci obecnie dotyczy także niemowląt 2010 (Nowe): W przypadku podejmowania próby defibrylacji dziecka w wieku od 1 do 8 lat z zastosowaniem AED ratownik powinien skorzystać z pediatrycznego systemu ograniczenia dawki, jeśli jest on dostępny. Jeśli ratownik wykonuje resuscytację krążeniowooddechową u dziecka z NZK i nie dysponuje AED z pediatrycznym systemem ograniczenia dawki, powinien skorzystać ze standardowego AED. W przypadku niemowląt (<1 roku życia) preferuje się stosowanie defibrylatora ręcznego. Jeśli defibrylator ręczny nie jest dostępny, pożądane jest zastosowanie AED z pediatrycznym systemem ograniczenia dawki. Jeśli żadne z tych urządzeń nie jest dostępne, możliwe jest zastosowanie AED bez pediatrycznego systemu ograniczenia dawki (Stare): W przypadku dzieci w wieku od 1 do 8 lat ratownik powinien zastosować pediatryczny system ograniczenia dawki, jeśli jest on dostępny. Jeśli ratownik wykonuje resuscytację krążeniowooddechową u dziecka z NZK i nie dysponuje AED z pediatrycznym systemem ograniczenia dawki, powinien skorzystać ze standardowego AED. Nie ma wystarczających danych pozwalających na sformułowanie zalecenia stosowania lub niestosowania AED u niemowląt w wieku <1 roku. Powód: Najniższa dawka energii wystarczająca do skutecznej defibrylacji niemowląt i dzieci nie jest znana. Nie jest także znana górna granica bezpiecznej defibrylacji, lecz stosowano dawki >4 J/kg (nawet wynoszące 9 J/kg), uzyskując skuteczną defibrylację dzieci oraz modeli zwierzęcych NZK u dziecka bez znaczących działań niepożądanych. Z powodzeniem stosowano u niemowląt z NZK automatyczne defibrylatory zewnętrzne z użyciem stosunkowo wysokich dawek energii bez wystąpienia wyraźnych działań niepożądanych. Porównanie zasad najpierw defibrylacja i najpierw resuscytacja 2010 (Potwierdzone zalecenie z roku 2005): Gdy ratownik jest świadkiem pozaszpitalnego NZK, a bezpośrednio na miejscu jest dostępny AED, ratownik powinien rozpocząć RKO od uciskania klatki piersiowej i jak najszybciej zastosować AED. Pracownicy ochrony zdrowia, którzy stykają się z NZK w szpitalu lub innej placówce wyposażonej w urządzenia AED lub defibrylatory powinni natychmiast rozpocząć resuscytację i zastosować AED/defibrylator, kiedy tylko będzie on gotowy do pracy. Zalecenia te mają na celu wsparcie wczesnej RKO i wczesnej defibrylacji, w szczególności, gdy AED lub defibrylator dostępny jest w chwilę po wystąpieniu nagłego zatrzymania krążenia (NZK). Gdy personel pogotowia ratunkowego nie jest świadkiem NZK w warunkach pozaszpitalnych, ratownik medyczny może rozpocząć RKO, sprawdzając czynność serca z użyciem AED lub na elektrokardiogramie (EKG) i przygotowując defibrylację. Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 9
12 ELEKTROTERAPIA W takich przypadkach dopuszczalne jest prowadzenie RKO przez 1½ do 3 minut przed podjęciem próby defibrylacji. Jeśli na miejscu zdarzenia obecnych jest 2 lub większa liczba ratowników, należy prowadzić RKO i jednocześnie przygotowywać defibrylator do użytku. W przypadku nagłego zatrzymania krążenia w warunkach szpitalnych nie ma dostatecznych danych naukowych dla poparcia lub odrzucenia zalecenia prowadzenia RKO przed defibrylacją. Jednakże w przypadku pacjentów monitorowanych, czas od chwili wystąpienia migotania komór (VF) do wyładowania powinien wynosić mniej niż 3 minuty, a do chwili przygotowania defibrylatora do pracy należy wykonywać resuscytację krążeniowo-oddechową. Powód: Jeśli migotanie komór (VF) występuje dłużej niż kilka minut, mięsień sercowy nie otrzymuje odpowiedniej ilości tlenu i energii. Uciskanie klatki piersiowej przez krótki okres może zapewnić dostawę tlenu i energii do serca, dzięki czemu jest bardziej prawdopodobne, że wyładowanie spowoduje zarówno eliminację VF (defibrylację), jak i przywrócenie spontanicznego krążenia krwi (ROSC). Przed publikacją Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia wyniki 2 badań sugerowały istnienie potencjalnie większych korzyści zastosowania w pierwszej kolejności RKO niż defibrylacji. W obu tych badaniach, choć trwająca od 1½ do 3 minut resuscytacja przed zastosowaniem defibrylacji nie powodowała zwiększenia ogólnego poziomu przeżywalności wśród poszkodowanych z VF, strategia stosowania w pierwszej kolejności resuscytacji spowodowała zwiększenie poziomu przeżywalności wśród poszkodowanych z VF, jeśli czas od wezwania pogotowia ratunkowego do ich przyjazdu na miejsce wynosił od 4 do 5 minut lub dłużej. Jednakże, w 2 kolejnych, randomizowanych i kontrolowanych badaniach klinicznych stwierdzono, że RKO przed próbą defibrylacji przez ratowników medycznych nie była związana ze znaczącą różnicą poziomu przeżywalności do chwili wyładowania. W jednym badaniu retrospektywnym stwierdzono lepszy stan neurologiczny po upływie 30 dni i 1 roku w przypadku natychmiastowego zastosowania resuscytacji w porównaniu do niezwłocznej defibrylacji pacjentów, u których wystąpiło VF w warunkach pozaszpitalnych. Porównanie protokołu pojedynczej defibrylacji z sekwencją 3 defibrylacji 2010 (Brak zmian w stosunku do zaleceń z roku 2005): Do czasu konferencji ILCOR 2010 International Consensus Conference on CPR and ECC Science With Treatment Recommendations opublikowano raporty z dwóch nowych badań na ludziach, w ramach których porównywano protokół pojedynczej defibrylacji z sekwencją trzech defibrylacji w leczeniu zatrzymania krążenia z migotaniem komór (VF). Dane uzyskane z tych 2 badań wskazują na znaczną przewagę w zakresie przeżywalności w przypadku zastosowania pojedynczej defibrylacji w porównaniu z protokołem przewidującym sekwencję 3 defibrylacji. Jeśli pojedyncze wyładowanie nie wyeliminuje VF, prawdopodobieństwo uzyskania korzystnego wyniku po zastosowaniu kolejnego wyładowania jest niskie, a powtórne podjęcie resuscytacji krążeniowo-oddechowej może przynieść większe korzyści niż kolejne, natychmiastowe wyładowanie. Fakt ten, łącznie z danymi pochodzącymi z badań na zwierzętach, dokumentującymi szkodliwe skutki przerwania uciskania klatki piersiowej, oraz z danymi z badań na ludziach, sugerującymi korzystne skutki zastosowania RKO z pojedynczą defibrylacją w stosunku do protokołu obejmującego sekwencję trzech defibrylacji, stanowi poparcie dla zalecenia stosowania pojedynczej defibrylacji, po której należy niezwłocznie podjąć ponownie resuscytację krążeniowo-oddechową, zamiast sekwencji kolejnych wyładowań w ramach próby defibrylacji. Kształty fal oraz poziomy energii prądu defibrylacji 2010 (Brak zmian w stosunku do zaleceń z roku 2005): Dane pochodzące z badań pozaszpitalnych i szpitalnych wskazują, że impuls prądu w postaci dwufazowej z energią porównywalną z energią impulsu jednofazowego wynoszącą 200 J lub niższą zapewnia równoważny lub wyższy poziom powodzenia w zakresie eliminacji VF. Jednakże optymalna energia pierwszego wyładowania impulsu dwufazowego defibrylacji nie została określona. Podobnie nie stwierdzono stałego związku kształtu fali prądu defibrylacji (jednolub dwufazowego) z wyższym poziomem uzyskania przywrócenia spontanicznego krążenia krwi (ROSC) lub przeżywalności do chwili wypisu ze szpitala po NZK. W przypadku gdy defibrylator dwufazowy jest niedostępny, dopuszczalne jest stosowanie defibrylatora jednofazowego. Kształty fal impulsów dwufazowych różnią się w zależności od producenta sprzętu i żadnego z nich nie poddawano bezpośrednim porównaniom u ludzi w zakresie ich relatywnej skuteczności. Ze względu na występujące różnice konfiguracji kształtów fal ratownicy powinni stosować dawki energii (od 120 J do 200 J) zgodne z zaleceniami producentów sprzętu dla odpowiednich kształtów fal. Jeśli dawka zalecana przez producenta sprzętu nie jest znana, należy rozważyć defibrylację z zastosowaniem dawki maksymalnej. Defibrylacja u dzieci 2010 (Modyfikacja względem wcześniejszych zaleceń): Nie jest znany optymalny poziom energii defibrylacji u pacjentów pediatrycznych. Istnieje ograniczona ilość danych dotyczących najniższej skutecznej dawki lub górnej granicy bezpiecznej defibrylacji. Dawka wynosząca od 2 J/kg do 4 J/kg może zostać wykorzystana do defibrylacji wstępnej, lecz dla ułatwienia procesu nauczania można rozważyć przyjęcie początkowej dawki wynoszącej 2 J/kg. W przypadku kolejnych wyładowań poziom energii powinien wynosić co najmniej 4 J/kg. Możliwe jest rozważenie zastosowania wyższych poziomów energii, nieprzekraczających 10 J/kg, lub dawki maksymalnej dla osób dorosłych (Stare): Dawka początkowa w przypadku próby defibrylacji niemowląt i dzieci z zastosowaniem jednofazowego lub dwufazowego defibrylatora ręcznego wynosi 2 J/kg. Dawki drugiego i kolejnych wyładowań wynoszą 4 J/kg. Powód: Nie ma dostatecznych danych uzasadniających wprowadzenie zasadniczej zmiany w dotychczasowych zalecanych dawkach defibrylacji u dzieci. Początkowa dawka wynosząca 2 J/kg w przypadku fal jednofazowych jest skuteczna w zakresie eliminacji od 18% do 50% przypadków VF. Nie istnieją wystarczające dane naukowe do dokonania porównania skuteczności wyższych dawek. Opisy przypadków dokumentują pomyślną defibrylację z dawkami do 9 J/kg bez stwierdzenia występowania działań niepożądanych. Konieczne jest uzyskanie większej ilości danych. Energia stała a energia rosnąca 2010 (Brak zmian w stosunku do zaleceń z roku 2005): Nie określono optymalnego poziomu energii dla impulsu prądu dwufazowego dla pierwszego i kolejnych wyładowań. Z tego względu nie jest możliwe przekazanie jednoznacznego zalecenia dotyczącego wyboru poziomu energii dla kolejnych prób defibrylacji dwufazowej. W oparciu o dostępne dane naukowe, jeśli początkowa defibrylacja dwufazowa nie przyniesie skutku w postaci 10 American Heart Association
13 ELEKTROTERAPIA eliminacji VF, należy rozważyć zastosowanie kolejnych wyładowań o poziomach energii co najmniej równoważnych lub wyższych, jeśli są dostępne. Umieszczenie elektrod 2010 (Modyfikacja względem wcześniejszych zaleceń): Dla ułatwienia umieszczania elektrod i edukacji w tym zakresie odpowiednim, domyślnym ułożeniem elektrod jest układ przednio-boczny. W zależności od indywidualnej charakterystyki pacjenta możliwe jest zastosowanie dowolnego z 3 alternatywnych układów elektrod (przednio-tylnego, przednio-lewo-podłopatkowego oraz przednio-prawo-podłopatkowego). Do wykonania defibrylacji odpowiednie jest umieszczenie elektrod AED w jednym z 4 układów na obnażonej klatce piersiowej poszkodowanego (Stare): Ratownicy powinni umieścić elektrody AED na obnażonej klatce piersiowej poszkodowanego w ułożeniu konwencjonalnym mostek-koniuszek (układ przednio-boczny). Prawą elektrodę (mostkową) umieszcza się po prawej stronie klatki piersiowej poszkodowanego, w górnej jej części (podobojczykowo), a elektroda koniuszkowa (lewa) umieszczana jest po lewej stronie klatki piersiowej poszkodowanego, w dolnej jej części, w pozycji bocznej względem lewej piersi. Innymi dopuszczalnymi miejscami umieszczenia elektrod są: ułożenie z boku klatki piersiowej po stronie prawej i lewej (dwuosiowo) lub ułożenie lewej elektrody w standardowej pozycji koniuszkowej, a drugiej elektrody po prawej stronie bądź w górnej, lewej części pleców. Powód: Nowe dane wskazują, że wspomniane 4 układy elektrod (przednio-boczny, przednio-tylny, przednio-lewo-podłopatkowy i przednio-prawo-podłopatkowy) są równie skuteczne w leczeniu arytmii przedsionkowych lub komorowych. Ponownie dla ułatwienia procesu nauczania domyślna pozycja uczona na kursach AHA nie uległa zmianie względem zaleceń z roku Nie znaleziono badań, które wskazałyby bezpośredni wpływ umieszczenia elektrod lub łyżek na powodzenie defibrylacji, w których punktem końcowym byłoby przywrócenie spontanicznego krążenia krwi (ROSC). Defibrylacja zewnętrzna w przypadku wszczepialnego kardiowertera-defibrylatora 2010 (Nowe): Umieszczenie elektrod przednio-tylne oraz przednio-boczne jest ogólnie akceptowane w przypadku pacjentów z wszczepionym stymulatorem pracy serca lub defibrylatorem. U pacjentów z wszczepialnym kardiowerterem-defibrylatorem lub stymulatorem pracy serca umieszczenie elektrod bądź łyżek nie powinno opóźniać defibrylacji. Uzasadnione może być unikanie umieszczania elektrod lub łyżek bezpośrednio nad wszczepionym urządzeniem (Stare): Gdy w miejscu, w którym normalnie zostałaby umieszczona elektroda znajduje się wszczepione urządzenie medyczne, elektrodę należy umieścić w odległości co najmniej 2,5 cm od urządzenia. Powód: Język użyty w przypadku tych zaleceń jest odrobinę mniej kategoryczny, niż to miało miejsce w przypadku zaleceń z roku Jeśli elektrody znajdują się zbyt blisko urządzenia, istnieje potencjalne ryzyko zakłócenia pracy wszczepialnego kardiowertera-defibrylatora lub stymulatora pracy serca. W jednym badaniu nad kardiowersją wykazano, że umieszczenie elektrod w odległości co najmniej 8 cm od urządzenia nie powoduje zakłócenia jego funkcji stymulacji, monitorowania ani przechwytywania. Impulsy stymulatora pracy serca w trybie jednobiegunowym mogą wprowadzać oprogramowanie AED w błąd i powodować brak wykrywania VF (a co za tym idzie brak wyładowania). Kluczowym komunikatem dla ratowników jest to, że obawy dotyczące precyzyjnego umieszczania elektrod lub łyżek względem wszczepionego urządzenia medycznego nie powinny opóźniać próby defibrylacji. Zsynchronizowana kardiowersja Częstoskurcz nadkomorowy 2010 (Nowe): Zalecana dawka energii dwufazowej dla wyładowania wstępnego w celu kardiowersji migotania przedsionków wynosi od 120 J do 200 J. Początkowa dawka energii jednofazowej dla kardiowersji migotania przedsionków wynosi 200 J. Kardiowersja trzepotania przedsionków oraz innych rytmów nadkomorowych u osoby dorosłej wymaga zwykle mniejszych poziomów energii. Najczęściej wystarczającym poziomem jest energia początkowa wynosząca od 50 J do 100 J przy zastosowaniu urządzenia jedno- lub dwufazowego. Jeśli początkowe wyładowanie w celu kardiowersji nie przyniesie rezultatów, ratownik powinien w sposób stopniowy zwiększać poziom energii wyładowań (Stare): Zalecana dawka energii jednofazowej dla wyładowania wstępnego w celu kardiowersji migotania przedsionków wynosi od 100 J do 200 J. Obecnie dostępna jest kardiowersja z zastosowaniem fal dwufazowych, lecz optymalna dla niej dawka nie została jeszcze określona z wystarczającą pewnością. Ekstrapolacja wyników opublikowanych doświadczeń z planowaną kardiowersją migotania przedsionków z zastosowaniem fali rektalinearnej oraz ściętej wykładniczo stanowi poparcie dla zalecenia zastosowania początkowej dawki w wysokości od 100 J do 120 J, z jej stopniowym zwiększaniem w miarę potrzeb. Wykazano skuteczność takiej dawki początkowej na poziomie 80% do 85% w odniesieniu do eliminacji migotania przedsionków. Do czasu, gdy dostępne staną się dalsze dane naukowe, informacja ta może być wykorzystywana do ekstrapolacji dawek kardiowersji dwufazowej dla innych tachyarytmii. Powód: Grupa autorów dokonała przeglądu danych roboczych wszystkich badań nad falami dwufazowymi przeprowadzonych od czasu opublikowania Wytycznych AHA 2005 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia i wprowadziła jedynie niewielkie zmiany w zakresie aktualizacji zaleceń dotyczących dawek stosowanych w kardiowersji. Liczne badania potwierdzają skuteczność fal dwufazowych w kardiowersji migotania przedsionków z zastosowaniem energii na poziomie od 120 J do 200 J, zależnie od swoistego kształtu fali. Częstoskurcz komorowy 2010 (Nowe): Stabilny jednokształtny częstoskurcz komorowy (VT) dobrze reaguje na fale jednofazowe lub dwufazowe kardiowersji (zsynchronizowane) o energii początkowej wynoszącej 100 J. Jeśli nie następuje reakcja na pierwsze wyładowanie, odpowiednie może być stopniowe zwiększanie dawki. Nie znaleziono danych roboczych z badań, w ramach których zajmowano by się takim rytmem, więc zalecenie opiera się na konsensusie ekspertów z grupy autorów. Do leczenia VF nie należy stosować zsynchronizowanej kardiowersji, ponieważ urządzenie prawdopodobnie nie wykryje obecności fali QRS i w związku z tym może nie dojść do wyładowania. Zsynchronizowanej kardiowersji nie należy także stosować do leczenia VT bez tętna lub VT wielokształtnego (nieregularnego VT). Rytmy takie wymagają dostarczenia wyładowań niezsynchronizowanych o wysokiej energii (tj. dawek defibrylacyjnych). Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 11
14 TECHNIKI I URZĄDZENIA WYKORZYSTYWANE W RKO 2005 (Stare): Istnieje niedostateczna ilość danych naukowych dla zalecenia stosowania dawki dwufazowej w przypadku kardiowersji jednokształtnego VT. Wytyczne AHA 2005 Resuscytacji Krążeniowo- Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zawierają wskazania stosowania wyładowania niezsynchronizowanego w celu leczenia niestabilnych pacjentów z wielokształtnym VT. Powód: Grupa autorów zgodziła się, że pomocne byłoby dodanie do Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zalecenia dotyczącego dawki dwufazowej w odniesieniu do kardiowersji jednokształtnego VT, lecz pragnie podkreślić konieczność leczenia wielokształtnego VT jako rytmu niestabilnego oraz jako rytmu prowadzącego do zatrzymania krążenia. Analiza kształtu fali defibrylacji w celu przewidywania wyniku 2010 (Brak zmian w stosunku do zaleceń z roku 2005): Wartość analizy kształtu fali VF w celu zarządzania procesem defibrylacji podczas resuscytacji jest niepewna. Stymulacja 2010 (Brak zmian w stosunku do zaleceń z roku 2005): W przypadku pacjentów z asystolią stymulacja nie jest rutynowo zalecana. W przypadku pacjentów z objawową bradykardią z zachowanym tętnem pracownicy ochrony zdrowia powinni być przygotowani do rozpoczęcia przezskórnej stymulacji u pacjentów niereagujących na leki. Jeśli stymulacja przezskórna nie przyniesie wyników, prawdopodobnie wskazane jest zastosowanie stymulacji przezżylnej przez wyszkolonego pracownika ochrony zdrowia mającego doświadczenie w stosowaniu centralnego dostępu żylnego i stymulacji śródsercowej. TECHNIKI I URZĄDZENIA WYKORZYSTYWANE W RKO Podsumowanie kluczowych zagadnień i głównych zmian Dotychczas nie wykazano wyższości żadnego urządzenia do resuscytacji krążeniowo-oddechowej względem standardowej, konwencjonalnej (ręcznej) RKO w przypadku wykonywania podstawowych zabiegów resuscytacyjnych BLS w warunkach pozaszpitalnych oraz żadne urządzenie poza defibrylatorem nie zapewniło niezmiennej poprawy poziomu długoterminowej przeżywalności po NZK w warunkach pozaszpitalnych. W tej części Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia przedstawiono streszczenie bieżących badań klinicznych. Techniki resuscytacji krążeniowo-oddechowej Opracowane zostały rozwiązania alternatywne względem konwencjonalnej, ręcznej RKO mające na celu poprawę perfuzji podczas resuscytacji po NZK oraz w celu poprawy poziomu przeżywalności. W porównaniu z konwencjonalną RKO techniki te wymagają zwykle większej liczby personelu, dokładniejszego szkolenia i większej ilości sprzętu lub ich wykonanie możliwe jest jedynie w określonych warunkach. Niektóre alternatywne techniki RKO mogą poprawiać hemodynamikę lub przeżywalność krótkookresową, jeśli są wykonywane przez dobrze wyszkolonych pracowników ochrony zdrowia i u wybranych pacjentów (Nowe): Uderzenie przedsercowe nie powinno być stosowane w przypadkach nagłego zatrzymania krążenia (NZK) w warunkach pozaszpitalnych. Wykonanie uderzenia przedsercowego można rozważać u pacjentów z potwierdzonym, monitorowanym, niestabilnym VT (łącznie z VT bez tętna), jeśli defibrylator nie jest niezwłocznie gotowy do pracy, lecz nie powinno ono opóźniać rozpoczęcia resuscytacji krążeniowo-oddechowej i zastosowania defibrylatora (Stare): Wcześniej nie określono zaleceń. Powód: W niektórych badaniach opisywano konwersję tachyarytmii komorowych pod wpływem uderzenia przedsercowego. Jednakże w 2 większych seriach przypadków klinicznych stwierdzono, że wykonanie uderzenia przedsercowego nie spowodowało przywrócenia spontanicznego krążenia krwi w przypadkach VF. Opisywane powikłania związane z uderzeniem przedsercowym obejmują złamanie mostka, zapalenie szpiku, udar oraz wywołanie złośliwych arytmii u osób dorosłych i dzieci. Uderzenie przedsercowe nie powinno opóźniać rozpoczęcia RKO lub defibrylacji. Urządzenia do resuscytacji krążeniowooddechowej Kilka mechanicznych urządzeń do RKO stanowiło obiekt niedawno przeprowadzonych badań klinicznych. Rozpoczęcie leczenia z zastosowaniem tych urządzeń (tj. założenie i ustalenie pozycji urządzenia) może potencjalnie opóźniać lub przerywać RKO poszkodowanego z NZK, dlatego ratownicy powinni być szkoleni w celu minimalizowania wszelkich przerw w uciskaniu klatki piersiowej lub defibrylacji, a w razie potrzeby powtórnie przejść szkolenie. Zastosowanie zastawki oporowej u osób dorosłych z NZK w warunkach pozaszpitalnych wpływa na poprawę poziomu przywrócenia spontanicznego krążenia krwi (ROSC) oraz krótkoterminowej przeżywalności, lecz nie podnosi poziomu przeżywalności długookresowej u pacjentów z NZK. W jednym wieloośrodkowym, prospektywnym, randomizowanym i kontrolowanym badaniu klinicznym dotyczącym porównania urządzenia typu LDB-CPR (Load-Distributing Band) (AutoPulse ) z ręczną RKO w przypadkach pozaszpitalnego NZK wykazano brak podwyższenia poziomu 4-godzinnej przeżywalności oraz gorszy wynik neurologiczny w przypadku stosowania tego urządzenia. Wymagane są dalsze badania w celu określenia, czy czynniki swoiste dla ośrodka, doświadczenie oraz umieszczenie urządzenia mogą mieć wpływ na jego skuteczność. Nie ma wystarczających danych na poparcie rutynowego stosowania tego urządzenia. Wyniki pochodzące z serii przypadków, w których stosowano mechaniczne urządzenia tłokowe, wskazują na zmienny poziom powodzenia tej techniki. Zastosowanie tego typu urządzeń można rozważać w sytuacjach, w których trudno byłoby zapewnić utrzymanie konwencjonalnej RKO (np. podczas badań diagnostycznych). Aby zapobiec opóźnieniom i zapewnić maksymalną skuteczność, pracownikom ochrony zdrowia korzystającym z urządzeń do RKO należy zapewnić częste szkolenia, prowadzić stałe monitorowanie i programy doskonalenia. 12 American Heart Association
15 ACLS ZAAWANSOWANE ZABIEGI RESUSCYTACYJNE U OSÓB DOROSŁYCH Podsumowanie kluczowych zagadnień i głównych zmian Główne zmiany w zakresie zaawansowanych zabiegów u osób dorosłych (ACLS) wprowadzone w roku 2010: Zaleca się stosowanie kapnografii w celu potwierdzenia i monitorowania poprawności umieszczenia rurki dotchawiczej oraz jakości RKO. Tradycyjny algorytm postępowania w przypadku NZK został uproszczony oraz opracowano alternatywny projekt, mający na celu podkreślenie istotnego znaczenia wysokiej jakości RKO. Większy nacisk kładzie się na monitorowanie czynności fizjologicznych w celu optymalizacji jakości RKO i wykrywania przywrócenia spontanicznego krążenia krwi (ROSC). Stosowanie atropiny nie jest już zalecane w ramach rutynowego postępowania w przypadku aktywności elektrycznej bez tętna (PEA)/asystolii. Zaleca się stosowanie wlewów leków chronotropowych jako alternatywy dla stymulacji w przypadkach objawowej i niestabilnej bradykardii. Zaleca się stosowanie adenozyny jako bezpiecznego i potencjalnie skutecznego środka zarówno do diagnozy, jak i początkowego leczenia niezróżnicowanego, miarowego, jednokształtnego częstoskurczu z szerokimi zespołami QRS. Systematyczna opieka po NZK i przywróceniu spontanicznego krążenia krwi powinna być kontynuowana na oddziale intensywnej terapii, pod nadzorem specjalistów z wielu dziedzin oraz z ciągłą oceną stanu neurologicznego i fizjologicznego pacjenta. Często opieka taka obejmuje stosowanie terapeutycznej hipotermii. Zalecenia dotyczące kapnografii 2010 (Nowe): W przypadku intubowanych pacjentów w całym okresie około-nzk zaleca się obecnie ciągłe prowadzenie zapisu kapnograficznego. W przypadku kapnografii u osób dorosłych jej zastosowania obejmują obecnie zalecenia dotyczące potwierdzenia odpowiedniego umieszczenia rurki dotchawiczej i monitorowania jakości RKO oraz wykrywania przywrócenia spontanicznego krążenia krwi w oparciu o wartości końcowowydechowego stężenia dwutlenku węgla (Petco 2) (Ilustracja 3A oraz 3B). Ilustracja 3 Wykresy krzywych kapnografii Odstęp 1-minutowy mmhg 50 37, ,5 0 Przed intubacją Zaintubowany A. Kapnografia w celu potwierdzenia prawidłowego umieszczenia rurki dotchawiczej. Niniejszy wykres przebiegu kapnografii ilustruje częściowe ciśnienie wydychanego dwutlenku węgla (Petco 2 ) w mmhg na osi pionowej względem czasu przeprowadzenia intubacji. Po zaintubowaniu pacjenta wykrywany jest wydychany dwutlenek węgla, co potwierdza prawidłowe umieszczenie rurki dotchawiczej. Wartości Petco 2 różnią się w zależności od etapu cyklu oddechowego i są najwyższe na etapie końcowowydechowym. mmhg 50 37, ,5 0 Odstęp 1-minutowy RKO ROSC B. Użycie kapnografii w celu monitorowania skuteczności zabiegów resuscytacyjnych. Drugi wykres przebiegu kapnografii ilustruje wartości Petco 2 w mmhg na osi pionowej względem czasu. Ten pacjent został zaintubowany i przeprowadzono u niego resuscytację krążeniowo-oddechową. Należy zauważyć, że współczynnik wentylacji wynosi około 8 10 oddechów na minutę. Uciśnięcia klatki piersiowej są przeprowadzane w sposób ciągły, z szybkością 100/min, lecz nie są widoczne na tym wykresie. Początkowa wartość Petco 2 podczas pierwszej minuty jest niższa od 12,5 mmhg, co wskazuje na niski przepływ krwi. Wartość Petco 2 rośnie w zakresie od 12,5 mmhg do 25 mmhg podczas drugiej i trzeciej minuty, co jest zgodne ze wzrostem przepływu krwi podczas trwającej resuscytacji. Przywrócenie spontanicznego krążenia krwi (ROSC) następuje podczas czwartej minuty. ROSC jest rozpoznawane przez gwałtowny wzrost wartości Petco 2 (widoczny tuż po czwartej pionowej linii) powyżej 40 mmhg, co odpowiada istotnej poprawie krążenia krwi. Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 13
16 ACLS Ilustracja 4 Cykliczny algorytm zaawansowanych zabiegów resuscytacyjnych u osób dorosłych Adult Cardiac Arrest Ciągła RKO Wezwać pomoc/pogotowie ratunkowe Rozpocząć RKO Podać tlen Podłączyć Sprawdzić czynność serca Terapia lekowa Dostęp żylny/śródkostny Amiodaron w przypadku opornego VF/VT Rozważyć zastosowanie rurki dotchawiczej Leczenie odwracalnych przyczyn Przywrócenie spontanicznego krążenia krwi (ROSC) Jeśli wystąpi VF/VT, zastosować wyładowanie Opieka poresuscytacyjna Ciągła RKO Jakość RKO śnięć/min) oraz umożliwienie całkowitego rozprężenia klatki piersiowej Minimalizowanie przerw w uciskaniu Unikanie nadmiernej wentylacji Zmiana osoby uciskają Przy braku rurki dotchawiczej stosunek uciśnięć klatki piersiowej do oddechów wynoszący 30:2 Jeśli PETCO 2 ży podjąć próbę poprawy jakości RKO Ciśnienie tętnicze krwi Jeśli ciś należy podjąć próbę poprawy jakości RKO Przywrócenie spontanicznego krążenia krwi (ROSC) Tętno oraz ciśnienie krwi Nagły i stały wzrost wartości PETCO 2 Spontaniczne krzywe ciśnienia tętniczego na zapisie monitorowania ciśnienia Energia defibrylacji Defibrylatory dwufazowe: zgodnie z zaleceniami producenta śli nie są znane, należy skorzystać z wartości maksymalnej. Druga i kolejne dawki powinny być równe. Można rozważyć zastosowanie wyższej dawki. Defibrylatory jednofazowe: Terapia lekowa Dawka dożylna/śródkostna epinefryny: Dawka dożylna/śródkostna wazopresyny: pierwszą lub druga dawkę epinefryny Dawka dożylna/śródkostna amiodaronu: że zastąpić Monitorowanie jakości RKO Rurka dotchawicza Rurka nadgłośniowa lub intubacja dotchawicza i monitorowania położenia rurki dotchawiczej ę z ciągłym uciskaniem klatki piersiowej Przyczyny odwracalne Hipowolemia Hipoksja Jon wodorowy (kwasica) Hipo-/hiperkaliemia Hipotermia Odma opłucnowa z wysiłku Tamponada serca Toksyny Zatorowość płucna Zatorowość wieńcowa 2005 (Stare): Zalecane było stosowanie detektora wydychanego dwutlenku węgla (CO 2) lub detektora przełykowego w celu potwierdzenia umieszczenia rurki w pozycji tchawiczej. W Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia stwierdzano, że monitorowanie Petco 2 może być przydatne jako nieinwazyjny wskaźnik pojemności minutowej serca generowanej podczas RKO. Powód: Ciągłe prowadzenie zapisu kapnograficznego stanowi najbardziej wiarygodną metodę potwierdzenia i kontroli poprawnego umieszczenia rurki dotchawiczej. Choć dostępne są inne metody potwierdzania poprawności umieszczenia rurki dotchawiczej, nie są one bardziej wiarygodne niż ciągłe prowadzenie zapisu kapnograficznego. Podczas transportu lub przenoszenia pacjenci są narażeni na wyższe ryzyko zmiany pozycji rurki dotchawiczej. Pracownicy ochrony zdrowia powinni obserwować ciągły zapis kapnograficzny i wentylację, aby potwierdzać i kontrolować poprawną pozycję rurki dotchawiczej. Aby było możliwe wydychanie i dokonywanie pomiaru wydychanego CO 2, przez płuca musi przepływać krew. Kapnografia może także służyć jako fizjologiczny monitor skuteczności uciskania klatki piersiowej i do wykrywania przywrócenia spontanicznego krążenia krwi (ROSC). Nieskuteczne uciskanie klatki piersiowej (wynikające z charakterystyki pacjenta lub skuteczności ratownika) są związane z niskimi wartościami Petco 2. Spadająca objętość minutowa serca lub powtórne zatrzymanie krążenia u pacjenta, u którego nastąpiło przywrócenie spontanicznego krążenia krwi (ROSC), także powoduje spadek wartości Petco 2. I przeciwnie, przywrócenie spontanicznego krążenia krwi (ROSC) może powodować nagły wzrost wartości Petco 2. Uproszczony i nowy algorytm ACLS 2010 (Nowe): Konwencjonalny algorytm zaawansowanych zabiegów resuscytacyjnych u osób dorosłych (ACLS) z NZK został uproszczony i skrócony, aby podkreślić istotną rolę wysokiej jakości RKO (uciskanie klatki piersiowej w odpowiednim tempie i na odpowiednią głębokość, umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu, minimalizowanie przerw w uciskaniu klatki piersiowej i unikanie nadmiernej wentylacji) oraz faktu, że działania ACLS powinny być zorganizowane wokół nieprzerwanych okresów RKO. Wprowadzono także nowy algorytm cykliczny (patrz Ilustracja 4 powyżej) (Stare): Takie same priorytety zawarto w Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia. Algorytm obejmujący ramki i strzałki wskazywał kolejne kluczowe działania wykonywane podczas resuscytacji. Powód: W leczeniu NZK interwencje ACLS bazują na wysokiej jakości RKO zapewnionej przez prowadzenie podstawowych zabiegów 14 American Heart Association
17 ACLS resuscytacyjnych BLS w celu zwiększenia prawdopodobieństwa przywrócenia spontanicznego krążenia krwi (ROSC). Przed rokiem 2005 na kursach ACLS zakładano, że RKO zostanie przeprowadzona doskonale i skupiano się głównie na dodatkowych interwencjach, takich jak: defibrylacja ręczna, farmakoterapia, zaawansowane procedury udrażniania dróg oddechowych, jak również na alternatywnych i dodatkowych opcjach leczenia w szczególnych sytuacjach resuscytacji. Choć pomocnicza farmakoterapia i zaawansowane procedury udrażniania dróg oddechowych nadal stanowią część ACLS, w roku 2005 położono nacisk na powrót zaawansowanych zabiegów resuscytacji (ALS) do podstaw, których skuteczność została potwierdzona: do wysokiej jakości RKO (uciskanie klatki piersiowej w odpowiednim tempie i na odpowiednią głębokość, umożliwienie całkowitego rozprężenia klatki piersiowej po każdym uciśnięciu, minimalizowanie przerw w uciśnięciach klatki piersiowej i unikanie nadmiernej wentylacji). W Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia takie podejście jest kontynuowane. W Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia stwierdza się, że najlepiej jest, aby RKO odbywała się w trakcie monitorowania czynności fizjologicznych i obejmowała odpowiednie natlenienie oraz wczesną defibrylację. W trakcie RKO osoba wykonująca ACLS dokonuje oceny i przystępuje do leczenia możliwych przyczyn wywołujących zatrzymanie krążenia. Nie ma ostatecznych dowodów z badań klinicznych, że wczesna intubacja lub farmakoterapia poprawiają przeżywalność w stanie neurologicznie nienaruszonym do chwili wypisu ze szpitala. Brak nacisku na stosowanie urządzeń, leków i innych elementów odwracających uwagę Oba algorytmy ACLS wykorzystują proste formaty, skupiając się na tych interwencjach, które mają największy wpływ na ostateczny rezultat. Dlatego szczególny nacisk położono na wykonanie wysokiej jakości RKO oraz wczesnej defibrylacji w przypadkach VF/VT bez tętna. Przygotowanie dostępu żylnego, podanie leków oraz stosowanie zaawansowanych technik udrażniania dróg oddechowych, choć w dalszym ciągu zalecane, nie powinny powodować znaczących przerw w uciskaniu klatki piersiowej i nie powinny stanowić przyczyny opóźnienia defibrylacji. Nowe protokoły farmakoterapii 2010 (Nowe): Rutynowe stosowanie atropiny w leczeniu PEA/ asystolii nie jest zalecane i zostało usunięte z algorytmu ACLS w przypadkach NZK. Leczenie PEA/asystolii jest obecnie zgodne z zaleceniami i algorytmami ACLS i zaawansowanych zabiegów resuscytacyjnych u dzieci (PALS). Uproszczony został algorytm leczenia częstoskurczu z obecnym tętnem. Stosowanie adenozyny jest zalecane w przypadkach wstępnej diagnozy i leczenia stabilnego, miarowego, jednokształtnego częstoskurczu z szerokimi zespołami QRS (jest to również zgodne z zaleceniami zawartymi w ACLS i PALS). Należy pamiętać, że adenozyna nie powinna być stosowana w przypadkach niemiarowych częstoskurczów z szerokimi zespołami QRS, ponieważ może powodować przekształcenie tego rytmu w migotanie komór. Do leczenia osób dorosłych z objawową i niestabilną bradykardią zalecane jest zastosowanie wlewu z leku chronotropowego, jako działania alternatywnego względem elektrostymulacji (Stare): Atropina została włączona do algorytmu ACLS zatrzymania krążenia bez tętna: w przypadku pacjentów z asystolią lub powolną PEA należy rozważyć zastosowanie atropiny. W algorytmie dotyczącym częstoskurczu stosowanie adenozyny zalecano wyłącznie w przypadku podejrzenia miarowego częstoskurczu nadkomorowego z wąskimi zespołami QRS i z falą nawrotną (re-entry). W algorytmie dla bradykardii wlew leku chronotropowego określono jako czynność wykonywaną po podaniu atropiny i w czasie oczekiwania na stymulację lub jeśli stymulacja nie przyniosła rezultatu. Powód: Wprowadzono kilka istotnych zmian dotyczących leczenia objawowych arytmii u osób dorosłych. Dostępne dane naukowe sugerują, że rutynowe stosowanie atropiny podczas PEA lub asystolii nie przynosi zwykle korzyści terapeutycznych. Z tego względu atropinę usunięto z algorytmu dotyczącego nagłego zatrzymania krążenia (NZK). Na podstawie nowych danych dotyczących bezpieczeństwa i potencjalnej skuteczności można obecnie rozważać stosowanie adenozyny w przypadkach wstępnej diagnozy i leczenia niezróżnicowanego, jednokształtnego częstoskurczu z szerokimi zespołami QRS, gdy rytm jest miarowy. W przypadkach objawowej lub niestabilnej bradykardii zaleca się obecnie zastosowanie dożylnego (IV) wlewu leków chronotropowych, co stanowi równie skuteczną alternatywę dla zewnętrznej, przezskórnej stymulacji serca, gdy zastosowanie atropiny nie przynosi zamierzonego skutku. Organizacja opieki poresuscytacyjnej 2010 (Nowe): Opieka poresuscytacyjna stanowi nowy rozdział w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia. Aby podnieść poziom przeżywalności poszkodowanych z NZK, którzy zostali przyjęci do szpitala po przywróceniu spontanicznego krążenia krwi (ROSC), należy w sposób spójny wdrożyć całościowy, zintegrowany i wielospecjalistyczny system opieki poresuscytacyjnej (Ramka nr 3). Leczenie powinno obejmować wsparcie krążeniowo-oddechowe oraz neurologiczne. Jeśli istnieją odpowiednie wskazania, należy zastosować hipotermię i przezskórne interwencje wieńcowe (PCI) (patrz także: rozdział Ostre zespoły wieńcowe ). Ponieważ po NZK często występują stany padaczkowe, jak najszybciej należy wykonać badanie elektroencefalograficzne w celu zdiagnozowania padaczki. Badania takie należy często powtarzać lub prowadzić w sposób ciągły w przypadku pacjentów pozostających w stanie śpiączki po przywróceniu spontanicznego krążenia krwi (Stare): Opieka poresuscytacyjna była uwzględniona w rozdziale dotyczącym ACLS w Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia. Zalecano terapeutyczną hipotermię w celu poprawy rokowania dorosłych poszkodowanych w stanie śpiączki po NZK w warunkach pozaszpitalnych, gdy obecny był rytm odpowiadający migotaniu komór. Dodatkowo sformułowano zalecenia dotyczące optymalizacji wsparcia hemodynamicznego, oddechowego i neurologicznego, identyfikacji i leczenia odwracalnych przyczyn NZK, kontrolowania ciepłoty ciała i rozważenia terapii zaburzeń w jej regulacji. Jednakże zalecenia te były poparte nielicznymi dowodami naukowymi. Powód: Od 2005 r. w dwóch nierandomizowanych badaniach klinicznych z zastosowaniem równoległej grupy kontrolnej oraz w innych badaniach, w których korzystano z historycznych danych jako grupy kontrolnej, wykazano możliwe korzyści płynące z zastosowania terapeutycznej hipotermii po NZK w warunkach szpitalnych oraz po NZK w warunkach pozaszpitalnych z PEA/asystolią. Zorganizowana opieka poresuscytacyjna z naciskiem na programy wielodyscyplinarne, mające na celu optymalizację czynności hemodynamicznych, neurologicznych i metabolicznych (łącznie z hipotermią terapeutyczną), może podnieść poziom przeżywalności do chwili wypisania ze szpitala wśród poszkodowanych, u których uzyskano przywrócenie spontanicznego krążenia krwi po NZK w warunkach szpitalnych lub pozaszpitalnych. Choć określenie indywidualnego wpływu wielu z tych zabiegów terapeutycznych nie jest jeszcze możliwe, wykazano, że w postaci połączonej w jeden zintegrowany system opieki ich zastosowanie podnosi poziom przeżywalności do chwili wypisania ze szpitala. Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 15
18 ACLS Wpływ hipotermii na rokowanie W ramach wielu badań podejmowano próby zidentyfikowania pacjentów znajdujących się w śpiączce po NZK, u których nie ma szans na znaczący powrót czynności neurologicznych. Zaproponowano zasady podejmowania decyzji o słabym rokowaniu. Zasady te zostały jednak ustalone na podstawie badań nad pacjentami po NZK, u których nie stosowano hipotermii. W niedawno opublikowanych doniesieniach znalazły się udokumentowane przypadki pomyślnego wyniku terapii pacjentów po NZK leczonych z zastosowaniem terapeutycznej hipotermii, mimo że badanie neurologiczne lub neurofizjologiczne wskazywało na złą prognozę w tradycyjnym okresie prognostycznym wynoszącym trzy dni po zatrzymaniu krążenia. Tak więc wyniki badań, które wskazywały na złą prognozę u pacjentów po NZK uzyskiwane w przeszłości mogą nie mieć równie prognostycznej wartości w wypadku zastosowania terapeutycznej hipotermii. Identyfikacja pacjentów w okresie po NZK, u których nie ma szans na znaczący powrót czynności fizjologicznych, stanowi poważne wyzwanie kliniczne, wymagające prowadzenia dalszych badań. Zaleca się ostrożność podczas rozważania ograniczenia opieki lub zakończenia terapii podtrzymującej życie, w szczególności we wczesnym okresie po przywróceniu spontanicznego krążenia krwi. Ze względu na rosnące potrzeby pozyskiwania tkanek i narządów do przeszczepu, wszyscy pracownicy ochrony zdrowia leczący pacjentów po NZK powinni stosować odpowiednie procedury możliwego dawstwa tkanek i narządów, tak aby były one wykonywane w odpowiednim czasie, skutecznie oraz z zapewnieniem odpowiedniego wsparcia dla członków rodzin, a także zgodnie z życzeniem pacjenta. Ograniczanie stężenia wdychanego tlenu po przywróceniu spontanicznego krążenia krwi w oparciu o monitorowanie wysycenia oksyhemoglobiny 2010 (Nowe): Po przywróceniu krążenia należy monitorować wysycenie oksyhemoglobiny krwi tętniczej. W sytuacjach, w których dostępny jest odpowiedni sprzęt, właściwe może być stopniowanie podawania tlenu w taki sposób, aby utrzymać wysycenie oksyhemoglobiny krwi tętniczej na poziomie 94%. Jeśli dostępny jest odpowiedni sprzęt, po uzyskaniu przywrócenia spontanicznego krążenia krwi należy dostosować wartość frakcji wdychanego tlenu (Fio 2) do minimalnego stężenia koniecznego dla uzyskania wysycenia oksyhemoglobiny krwi tętniczej na poziomie 94%. Celem jest uniknięcie nadmiaru tlenu we krwi przy zapewnieniu odpowiedniej podaży tlenu. Ponieważ 100% wysycenie oksyhemoglobiny może odpowiadać wartości Pao 2 w zakresie od około 80 mmhg do 500 mmhg, ogólnie zaleca się odstawienie Fio 2 dla wysycenia wynoszącego 100%, pod warunkiem, że wysycenie oksyhemoglobiny będzie można utrzymać na poziomie 94% (Stare): Nie zamieszczono swoistych informacji na temat odstawienia. Powód: W rezultacie wysycenie oksyhemoglobiny powinno być, jeśli to możliwe, utrzymywane na poziomie 94 99%. Choć zespół ds. ACLS pracujący nad publikacją 2010 International Consensus on CPR and ECC Science With Treatment Recommendations 2,3 nie znalazł wystarczających dowodów naukowych dla poparcia zalecenia określonego protokołu odstawienia, w przeprowadzonych niedawno badaniach 5 udokumentowano szkodliwy wpływ nadmiernej podaży tlenu po przywróceniu spontanicznego krążenia krwi. Zgodnie z tym, co podano powyżej, wysycenie tlenem wynoszące 100% może odpowiadać wartości Pao 2 mieszczącej się w zakresie wartości od około 80 mmhg do 500 mmhg. Eksperci ACLS i PALS doszli do zgodnej opinii, że jeśli dostępny jest właściwy sprzęt, odpowiednie może być ograniczenie ilości wdychanego tlenu na podstawie monitorowanego wysycenia oksyhemoglobiny w taki sposób, aby utrzymać wysycenie na poziomie 94%, lecz poniżej 100%. RAMKA 3 Początkowe i późniejsze kluczowe cele opieki poresuscytacyjnej 1. Optymalizacja czynności sercowo-naczyniowej oraz perfuzja ważnych narządów po przywróceniu spontanicznego krążenia krwi. 2. Transport/przeniesienie do odpowiedniego szpitala lub oddziału intensywnej opieki medycznej dysponującego całościowym system opieki poresuscytacyjnej. 3. Identyfikacja i leczenie ostrych zespołów wieńcowych oraz innych odwracalnych przyczyn. 4. Kontrola temperatury w celu zapewnienia optymalnego powrotu czynności neurologicznych do normy. 5. Przewidywanie i leczenie dysfunkcji wielonarządowych oraz zapobieganie im. Działanie to obejmuje unikanie nadmiernej wentylacji i hiperoksji. Podstawowym celem całościowej strategii opieki poresuscytacyjnej nad pacjentem jest zapewnienie realizacji kompletnego planu terapii w wielodyscyplinarnym środowisku wyszkolonych specjalistów, prowadzącego do powrotu prawidłowego lub niemal prawidłowego stanu czynnościowego. Pacjenci z podejrzeniem ostrego zespołu wieńcowego powinni być kierowani do placówek, gdzie możliwe jest wykonanie angiografii naczyń wieńcowych oraz reperfuzji interwencyjnej (głównie PCI) i gdzie do dyspozycji jest wielodyscyplinarny zespół ekspertów posiadających doświadczenie w sprawowaniu opieki nad pacjentami z dysfunkcją wielonarządową. Konieczne jest rozpoczęcie terapii poresuscytacyjnej, łącznie z zastosowaniem w odpowiednim czasie hipotermii. Przy ponownym podkreśleniu znaczenia poprawy wyniku czynnościowego ocena neurologiczna stanowi kluczowy element rutynowej oceny osób, które przeżyły NZK. Wczesne wykrycie potencjalnie uleczalnych zaburzeń neurologicznych, takich jak napady drgawkowe, ma zasadnicze znaczenie. Rozpoznanie padaczki może nastręczać trudności, szczególnie w warunkach hipotermii i blokady nerwowomięśniowej, a monitorowanie z zastosowaniem EEG może stać się ważnym narzędziem diagnostycznym dla tej populacji pacjentów. Ocena rokowania w warunkach hipotermii także stanowi wyzwanie. Konieczne jest zaangażowanie specjalistów posiadających doświadczenie w dziedzinie oceny czynności neurologicznych. Istotne znaczenie dla pacjentów, opiekunów i rodzin ma zastosowanie odpowiednich narzędzi diagnostycznych. 16 American Heart Association
19 OSTRE ZESPOŁY WIEŃCOWE Szczególne sytuacje resuscytacji 2010 (Nowe): Dla piętnastu szczególnych sytuacji NZK określono obecnie odrębne zalecenia terapeutyczne. Uwzględnione zagadnienia obejmują: astmę, anafilaksję, ciążę, otyłość olbrzymią (nowość), zator płucny (nowość), brak równowagi elektrolitowej (nowość), wchłonięcie substancji toksycznych, uraz, przypadkową hipotermię, lawinę (nowość), utonięcie, porażenie prądem elektrycznym/ uderzenie pioruna, przezskórną interwencję wieńcową (PCI) (nowość), tamponadę serca (nowość) oraz zabieg kardiochirurgiczny (nowość) (Stare): Włączono dziesięć specyficznych sytuacji mających związek z chorobami pacjenta (tj. stanami obecnymi w chwili wystąpienia zatrzymania krążenia). Powód: Zatrzymanie krążenia w szczególnych sytuacjach może wymagać zastosowania specjalnych rodzajów terapii lub procedur wykraczających poza przewidziane w standardowych podstawowych zabiegach resuscytacyjnych BLS lub zaawansowanych zabiegach resuscytacyjnych u osób dorosłych ACLS. Okoliczności takie nie występują często, więc nie jest łatwo przeprowadzić randomizowane badanie kliniczne mające na celu porównanie różnych terapii. W rezultacie takie sporadyczne sytuacje wymuszają na doświadczonych pracownikach ochrony zdrowia wyjście poza działania podstawowe, w oparciu o konsensus kliniczny i ekstrapolację ograniczonych danych klinicznych. Zagadnienia omówione w Wytycznych AHA 2005 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zostały poddane przeglądowi, aktualizacji i poszerzeniu do 15 specyficznych sytuacji NZK. Zagadnienia te obejmują istotną terapię w okresie około-nzk, która może mieć kluczowe znaczenie dla zapobiegania zatrzymaniu krążenia lub która może wymagać zastosowania terapii wykraczającej poza rutynową bądź typową opiekę zdefiniowaną w wytycznych podstawowych zabiegów resuscytacyjnych BLS i zaawansowanych zabiegów resuscytacyjnych u osób dorosłych ACLS. OSTRE ZESPOŁY WIEŃCOWE Podsumowanie kluczowych zagadnień i głównych zmian Zawarte w Wytycznych AHA 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia zalecenia dotyczące oceny i leczenia ostrych zespołów wieńcowych (OZW) zostały zaktualizowane w taki sposób, aby zdefiniować zakres terapii, za który odpowiedzialni są pracownicy ochrony zdrowia opiekujący się pacjentami z podejrzeniem lub stwierdzonym OZW w okresie pierwszych godzin od chwili wystąpienia objawów choroby. Główne cele terapii pacjentów z OZW są zgodne z celami zawartymi w poprzednich Wytycznych AHA/American College of Cardiology i obejmują: Ograniczenie zakresu martwicy mięśnia sercowego występującej u pacjentów z ostrym zawałem mięśnia sercowego, mające na celu zachowanie czynności lewej komory, zapobieganie niewydolności serca oraz ograniczenie zakresu innych powikłań sercowo-naczyniowych Zapobieganie poważnym powikłaniom sercowym: śmierci, zawałowi mięśnia sercowego nieprowadzącego do śmierci oraz konieczności pilnej rewaskularyzacji Leczenie ostrych, zagrażających życiu powikłań OZW, takich jak migotanie komór (VF), częstoskurcz komorowy bez tętna (VT), niestabilne częstoskurcze, objawowa bradykardia W tym kontekście zdefiniowano klika istotnych strategii i elementów opieki. System opieki nad pacjentami z zawałem mięśnia sercowego z uniesieniem odcinka ST Dobrze zorganizowane podejście do opieki nad pacjentem z zawałem mięśnia sercowego z uniesieniem odcinka ST (STEMI) wymaga integracji środków społecznych, systemu ratownictwa medycznego, lekarzy oraz zasobów szpitalnych w jeden, wspólny system opieki STEMI. Obejmuje on programy edukacyjne mające na celu naukę rozpoznawania objawów OZW, opracowanie protokołów ratownictwa medycznego w zakresie wstępnych instrukcji przekazywanych drogą telefoniczną oraz interwencji w warunkach pozaszpitalnych, programy dla oddziałów ratunkowych i szpitali w zakresie transportu wewnątrz- i międzyszpitalnego po stwierdzeniu OZW i ostatecznym określeniu rodzaju opieki. 12-odprowadzeniowe EKG w warunkach pozaszpitalnych Istotnym i kluczowym elementem systemów opieki nad osobami z STEMI jest wykonywanie 12-odprowadzeniowego EKG z przekazem zapisu lub jego interpretacją przez ratowników medycznych oraz powiadomienie szpitala przyjmującego pacjenta z odpowiednim wyprzedzeniem. Zastosowanie 12-odprowadzeniowego EKG w warunkach pozaszpitalnych było rekomendowane przez Wytyczne AHA Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia od roku Udokumentowano wpływ jego zastosowania na skrócenie czasu do ponownej perfuzji i rozpoczęcia terapii fibrynolitycznej. W niedawno zakończonych badaniach wykazano także, że zastosowanie 12-odprowadzeniowego EKG w warunkach pozaszpitalnych skraca czas do wykonania pierwotnej przezskórnej interwencji wieńcowej (PCI), a także może ułatwiać wybór określonego szpitala, gdy PCI zostanie wybrana jako najlepsza strategia dla danego pacjenta. Gdy ratownicy medyczni lub lekarze z oddziału ratunkowego aktywują zespół opieki kardiologicznej, łącznie z pracownią cewnikowania serca, obserwuje się znaczące skrócenie czasu upływającego do zapewnienia powtórnej perfuzji. Transport do szpitala zdolnego do przeprowadzenia przezskórnej interwencji wieńcowej (PCI) Zalecenia te obejmują kryteria kierowania pacjentów do ośrodków wykonujących PCI po NZK. Całościowa opieka nad pacjentami po NZK z potwierdzonym STEMI lub podejrzeniem OZW Wykonanie PCI wiąże się z pomyślnym rokowaniem w przypadku pacjentów dorosłych poddanych resuscytacji po NZK. Uzasadnione jest wprowadzenie cewnikowania serca do standardowego protokołu postępowania po NZK, jako części całościowej strategii mającej na celu podniesienie poziomu przeżywalności z nienaruszoną czynnością neurologiczną w tej grupie pacjentów. W przypadku pacjentów doznających NZK w warunkach pozaszpitalnych w wyniku migotania komór zalecane jest pilne wykonanie angiografii i szybka rewaskularyzacja tętnicy związanej z zawałem. Po NZK badanie EKG może nie zapewniać odpowiedniej czułości lub dawać błędne wskazania, natomiast po przywróceniu spontanicznego krążenia krwi u osób z zatrzymaniem krążenia o zakładanej etiologii niedokrwiennej serca uzasadnione może być wykonanie angiografii wieńcowej, nawet w przypadku braku wyraźnych oznak STEMI. U pacjentów po NZK w warunkach pozaszpitalnych przed PCI częste jest kliniczne stwierdzenie śpiączki. Śpiączka nie powinna stanowić przeciwwskazania do rozważenia niezwłocznego przeprowadzenia angiografii i PCI (patrz także rozdział Opieka poresuscytacyjna ). Najważniejsze elementy Wytycznych 2010 Resuscytacji Krążeniowo-Oddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez AHA 17
20 PODSTAWOWE ZABIEGI RESUSCYTACYJNE W PRZYPADKU UDARU/U DZIECI Zmiany w zakresie wstępnego leczenia (łącznie z podaniem tlenu i morfiny) 2010 (Nowe): Dodatkowe podawanie tlenu nie jest konieczne w przypadku pacjentów niewykazujących objawów zaburzeń oddechowych, jeśli wysycenie oksyhemoglobiny wynosi 94%. Morfinę należy stosować ostrożnie u pacjentów z niestabilną dusznicą (Stare): Podanie tlenu było zalecane wszystkim pacjentom z jawnym obrzękiem płucnym lub wysyceniem oksyhemoglobiny krwi tętniczej <90%. Zasadne jest także podanie tlenu wszystkim pacjentom z OZW w okresie pierwszych 6 godzin terapii. Morfina była środkiem przeciwbólowym z wyboru w przypadku bólu niereagującego na nitraty, lecz jej zastosowanie nie było zalecane w przypadku pacjentów z możliwą hipowolemią. Powód: Ratownicy medyczni podają tlen podczas wstępnej oceny pacjentów z podejrzeniem OZW. Jednakże nie ma wystarczających danych na poparcie jego rutynowego stosowania w przypadkach niepowikłanego OZW. Jeśli pacjent odczuwa duszność, niedotlenienie lub występują u niego oczywiste oznaki niewydolności serca, pracownicy ochrony zdrowia powinni stopniować terapię tlenową w celu zachowania wysycenia oksyhemoglobiny na poziomie 94%. Stosowanie morfiny jest wskazane w przypadku STEMI, gdy uczucie dyskomfortu w obrębie klatki piersiowej nie ustępuje po zastosowaniu nitratów. Morfinę należy stosować ostrożnie w przypadku niestabilnej dusznicy/zawału mięśnia sercowego bez uniesienia odcinka ST, ponieważ podanie morfiny wiąże się z wyższym poziomem śmiertelności w skali ogólnej. UDAR Podsumowanie kluczowych zagadnień i głównych zmian Ogólnym celem opieki w przypadku udaru jest minimalizacja uszkodzenia mózgu oraz maksymalizacja szans powrotu pacjenta do zdrowia. Leczenie udaru ma charakter pilny, a w niniejszych wytycznych ponownie podkreślono ważne znaczenie zasady opieki nad pacjentem z udarem we wskazaniu istotnych etapów opieki (oraz potencjalnych etapów, które mogą przyczyniać się do opóźnienia odpowiedniej opieki). Dzięki zintegrowanej edukacji społecznej, wdrożeniu numeru alarmowego, wykrywaniu predyspozycji i kierowaniu pacjenta na odpowiednie leczenie w okresie przedszpitalnym, rozwojowi szpitalnego systemu leczenia udarów oraz wydzieleniu oddziałów leczenia udarów, wyniki opieki nad pacjentem z udarem uległy znaczącej poprawie. Pilna natura opieki nad pacjentem z udarem wymaga ustanowienia lokalnych partnerstw pomiędzy akademickimi ośrodkami klinicznymi a szpitalami miejskimi i wojewódzkimi. Pojawiła się koncepcja szpitala przygotowanego do terapii udaru, którego zadaniem jest zapewnienie w całym regionie najlepszych zasad opieki nad pacjentem z udarem (w stanie ostrym i później) w zorganizowany sposób. Konieczne są dalsze prace nad poszerzeniem zasięgu regionalnych sieci opieki nad pacjentami z udarem. Każdy system ratownictwa medycznego powinien współpracować w ramach regionalnego systemu opieki nad pacjentem z udarem, aby zapewnić sprawne kierowanie i transport pacjentów do odpowiednich, przygotowanych na ich przyjęcie szpitali, gdy tylko to możliwe. Choć kontrola ciśnienia krwi stanowi składnik intensywnej terapii pacjentów po udarze, wdrażanie leczenia modyfikującego ciśnienie krwi w okresie przedszpitalnym nie jest zalecane, chyba że u pacjenta występuje hipotensja (skurczowe ciśnienie krwi <90 mmhg). Rosnąca ilość danych naukowych wskazuje na podwyższony poziom przeżywalności w okresie 1 roku, lepsze wyniki funkcjonalne oraz wyższą jakość życia, gdy pacjentem hospitalizowanym w związku z ostrym udarem zajmuje się wielodyscyplinarny zespół lekarzy posiadających doświadczenie w leczeniu udarów i na specjalnie do tego celu powołanym oddziale szpitalnym. Zalecenia dotyczące wskazań, przeciwwskazań i środków ostrożności w związku z rozważanym zastosowaniem rekombinowanego tkankowego aktywatora plazminogenu (rtpa) zostały zaktualizowane w taki sposób, aby były zgodne z zaleceniami American Stroke Association/AHA. Choć wyższe prawdopodobieństwo uzyskania dobrych rezultatów czynnościowych opisywano w przypadkach podania pacjentowi z ostrym udarem niedokrwiennym mózgu rtpa w czasie pierwszych 3 godzin od chwili wystąpienia objawów udaru, wykazano że terapia starannie dobranych pacjentów z ostrym udarem niedokrwiennym z zastosowaniem dożylnego rtpa w okresie pomiędzy 3 a 4,5 godziny po wystąpieniu objawów udaru także zapewnia lepszy wynik kliniczny. Jednakże poziom osiąganych korzyści klinicznych jest niższy, niż w przypadku zastosowania tego rodzaju leczenia w okresie pierwszych 3 godzin. Obecnie stosowanie dożylnego rtpa w okresie od 3 do 4,5 godziny po wystąpieniu objawów udaru nie jest zatwierdzone przez Amerykański Federalny Urząd ds. Leków. Wymiar korzyści płynących z leczenia udaru na dedykowanym do tego celu oddziale jest porównywalny z wymiarem efektów osiąganych dzięki dożylnemu stosowaniu rtpa. W przeprowadzonych niedawno badaniach wykazano, że oddział dedykowany leczeniu pacjentów z udarem zapewnia lepsze wyniki leczenia niż oddziały ogólne, a pozytywne skutki opieki na takim oddziale utrzymują się przez lata. Tabela leczenia nadciśnienia u pacjentów z udarem została zaktualizowana. PODSTAWOWE ZABIEGI RESUSCYTACYJNE U DZIECI Podsumowanie kluczowych zagadnień i głównych zmian Wiele kluczowych kwestii dotyczących podstawowych zabiegów resuscytacyjnych (BLS) u dzieci pokrywa się ze wskazaniami dotyczącymi podstawowych zabiegów resuscytacyjnych u dorosłych. Obejmują one: Rozpoczęcie RKO od uciskania klatki piersiowej, a nie od oddechów ratunkowych (schemat C-A-B zamiast A-B-C); rozpoczęcie RKO od uciskania klatki piersiowej, a nie od wentylacji prowadzi do mniejszego opóźnienia wykonania pierwszego uciśnięcia. Dalszy nacisk na wysoką jakość resuscytacji krążeniowo-oddechowej. Modyfikacja zaleceń dotyczących odpowiedniej głębokości uciśnięć do co najmniej jednej trzeciej przednio-tylnego wymiaru klatki piersiowej: odpowiada to w przybliżeniu wartości około 4 cm w przypadku większości niemowląt oraz około 5 cm w przypadku większości dzieci. Usunięcie zalecenia Wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu z sekwencji działań. 18 American Heart Association
W y t yczn ych 2010 Resuscytacji KrążeniowoOddechowej oraz Doraźnego. Postępowania w Zaburzeniach Krążenia opublikowanych przez
 N aj ważn i e j s ze e l e m e n t y W y t yczn ych 2010 Resuscytacji KrążeniowoOddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez American Heart Association Spis treści
N aj ważn i e j s ze e l e m e n t y W y t yczn ych 2010 Resuscytacji KrążeniowoOddechowej oraz Doraźnego Postępowania w Zaburzeniach Krążenia opublikowanych przez American Heart Association Spis treści
Program powszechnego dostępu do wczesnej pomocy medycznej na Lotnisku Chopina
 Program powszechnego dostępu do wczesnej pomocy medycznej na Lotnisku Chopina Zespół Medycyny Ratunkowej Warszawa, 11-02-2009 Skróty używane w prezentacji AED - Automatic External Defibrillator automatyczny
Program powszechnego dostępu do wczesnej pomocy medycznej na Lotnisku Chopina Zespół Medycyny Ratunkowej Warszawa, 11-02-2009 Skróty używane w prezentacji AED - Automatic External Defibrillator automatyczny
Europejska Rada Resuscytacji. Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej
 Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej CELE Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak wykonać ocenę nieprzytomnego poszkodowanego Jak
Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej CELE Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak wykonać ocenę nieprzytomnego poszkodowanego Jak
Podstawowe zabiegi resuscytacyjne u dorosłych
 1 Podstawowe zabiegi resuscytacyjne u dorosłych Algorytm BLS zaleca: 1. Upewnij się czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego (rys. 1): delikatnie
1 Podstawowe zabiegi resuscytacyjne u dorosłych Algorytm BLS zaleca: 1. Upewnij się czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego (rys. 1): delikatnie
Resuscytacja krążeniowo-oddechowa u osoby dorosłej i dziecka
 Resuscytacja krążeniowo-oddechowa u osoby dorosłej i dziecka dr n. o zdr. Krystyna Ziółkowska Akademia Pomorska w Słupsku Instytut Nauk o Zdrowiu Zakład Ratownictwa Medycznego BLS Basic Life Support Podstawowe
Resuscytacja krążeniowo-oddechowa u osoby dorosłej i dziecka dr n. o zdr. Krystyna Ziółkowska Akademia Pomorska w Słupsku Instytut Nauk o Zdrowiu Zakład Ratownictwa Medycznego BLS Basic Life Support Podstawowe
RESUSCYTACJA DOROSŁEGO
 RESUSCYTACJA DOROSŁEGO W Europie rocznie dochodzi do około 700,000 nagłych zatrzymań krążenia z przyczyn kardiologicznych Przeżycia do wypisu ze szpitala wynoszą obecnie około 5-10% Podjęcie RKO przez
RESUSCYTACJA DOROSŁEGO W Europie rocznie dochodzi do około 700,000 nagłych zatrzymań krążenia z przyczyn kardiologicznych Przeżycia do wypisu ze szpitala wynoszą obecnie około 5-10% Podjęcie RKO przez
RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA (RKO) CENTRUM POWIADAMIANIA RATUNKOWEGO W POZNANIU
 RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA (RKO) CENTRUM POWIADAMIANIA RATUNKOWEGO W POZNANIU WIADOMOŚCI PODSTAWOWE Nagłe zatrzymanie krążenia (NZK) jest główną przyczyną śmierci w Europie Dochodzi do 350 700
RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA (RKO) CENTRUM POWIADAMIANIA RATUNKOWEGO W POZNANIU WIADOMOŚCI PODSTAWOWE Nagłe zatrzymanie krążenia (NZK) jest główną przyczyną śmierci w Europie Dochodzi do 350 700
Krakowska Akademia im. Andrzeja Frycza Modrzewskiego. Karta przedmiotu. obowiązuje studentów, którzy rozpoczęli studia w roku akademickim 2012/2013
 Krakowska Akademia im. Andrzeja Frycza Modrzewskiego Karta przedmiotu Wydział Zdrowia i Nauk Medycznych obowiązuje studentów, którzy rozpoczęli studia w roku akademickim 01/013 Kierunek studiów: Ratownictwo
Krakowska Akademia im. Andrzeja Frycza Modrzewskiego Karta przedmiotu Wydział Zdrowia i Nauk Medycznych obowiązuje studentów, którzy rozpoczęli studia w roku akademickim 01/013 Kierunek studiów: Ratownictwo
BEZPIECZNE SERCE ZIELONEJ GÓRY Program Powszechnego Dostępu Do Defibrylacji
 BEZPIECZNE SERCE ZIELONEJ GÓRY Program Powszechnego Dostępu Do Defibrylacji Każdy łańcuch jest tak silny, jak silne jest jego najsłabsze ogniwo Lek. Szymon Michniewicz Specjalista medycyny ratunkowej Dyspozytor
BEZPIECZNE SERCE ZIELONEJ GÓRY Program Powszechnego Dostępu Do Defibrylacji Każdy łańcuch jest tak silny, jak silne jest jego najsłabsze ogniwo Lek. Szymon Michniewicz Specjalista medycyny ratunkowej Dyspozytor
ALGORYTM P-BLS. Podstawowe zabiegi resuscytacyjne u dzieci KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY. P-BLS Paediatric Basic Life Support
 KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji Podstawowe zabiegi resuscytacyjne u dzieci OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r.
KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji Podstawowe zabiegi resuscytacyjne u dzieci OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r.
Kurs podstawowy RKO/AED. Resuscytacja Krążeniowo- Oddechowa i Automatyczna Defibrylacja Zewnętrzna
 Kurs podstawowy RKO/AED Resuscytacja Krążeniowo- Oddechowa i Automatyczna Defibrylacja Zewnętrzna Cele Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak ocenić nieprzytomnego poszkodowanego
Kurs podstawowy RKO/AED Resuscytacja Krążeniowo- Oddechowa i Automatyczna Defibrylacja Zewnętrzna Cele Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak ocenić nieprzytomnego poszkodowanego
Wariant A: Na miejscu zdarzenia znajdują się osoby postronne Wariant B: Na miejscu zdarzenia nie ma osób postronnych
 R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia znajdują się osoby postronne Wariant B: Na miejscu zdarzenia nie ma osób postronnych
R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia znajdują się osoby postronne Wariant B: Na miejscu zdarzenia nie ma osób postronnych
Wytyczne resuscytacji krążeniowooddechowej. 2005 (Update 2010)
 Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 1 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 1 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
Łańcuch przeżycia 2015-04-23. Wytyczne resuscytacji krążeniowooddechowej. 2005 (Update 2010) Mechanizmy nagłego zatrzymania krążenia (NZK)
 Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
PODSTAWOWE ZABIEGI RESUSCYTACYJNE U OSÓB DOROSŁYCH ZAWSZE PAMIĘTAJ O SWOIM BEZPIECZEŃSTWIE KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY. Basic Life Support
 KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r. PODSTAWOWE ZABIEGI RESUSCYTACYJNE U OSÓB
KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r. PODSTAWOWE ZABIEGI RESUSCYTACYJNE U OSÓB
Podstawowe zabiegi resuscytacyjne. Zastosowanie AED
 Podstawowe zabiegi resuscytacyjne. Zastosowanie AED Szkolenie zgodne z wytycznymi ERC 2015 PLAN WYKŁADU Nagłe zatrzymanie krążenia (NZK) algorytmy postępowania Aspekty prawne Proces naturalnego umierania
Podstawowe zabiegi resuscytacyjne. Zastosowanie AED Szkolenie zgodne z wytycznymi ERC 2015 PLAN WYKŁADU Nagłe zatrzymanie krążenia (NZK) algorytmy postępowania Aspekty prawne Proces naturalnego umierania
Resuscytacja Krążeniowo-Oddechowa i Automatyczna Defibrylacja Zewnętrzna
 Resuscytacja Krążeniowo-Oddechowa i Automatyczna Defibrylacja Zewnętrzna Informacje podstawowe W Europie, co 45 sek. dochodzi do nagłego zatrzymania krążenia, Szczególnie ważnym elementem przed przybyciem
Resuscytacja Krążeniowo-Oddechowa i Automatyczna Defibrylacja Zewnętrzna Informacje podstawowe W Europie, co 45 sek. dochodzi do nagłego zatrzymania krążenia, Szczególnie ważnym elementem przed przybyciem
Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji
 Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji Prof. dr hab. med. Janusz Andres Katedra Anestezjologii i Intensywnej Terapii UJCM w Krakowie Polska Rada Resuscytacji janusz.andres@uj.edu.pl
Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji Prof. dr hab. med. Janusz Andres Katedra Anestezjologii i Intensywnej Terapii UJCM w Krakowie Polska Rada Resuscytacji janusz.andres@uj.edu.pl
OCENA SYTUACJI Jest to pierwszy krok pierwszej pomocy, który ma znaczenie w dalszych czynnościach u poszkodowanego.
 OCENA SYTUACJI Jest to pierwszy krok pierwszej pomocy, który ma znaczenie w dalszych czynnościach u poszkodowanego. W tym momencie musimy zwrócić uwagę na: - sprawdzenie co się stało, okoliczności,zagrożenie
OCENA SYTUACJI Jest to pierwszy krok pierwszej pomocy, który ma znaczenie w dalszych czynnościach u poszkodowanego. W tym momencie musimy zwrócić uwagę na: - sprawdzenie co się stało, okoliczności,zagrożenie
RESUSCYTACJA KRĄŻENIOWO ODDECHOWA
 RESUSCYTACJA KRĄŻENIOWO ODDECHOWA Podstawowe zabiegi resuscytacyjne u dorosłych: 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni 2. Sprawdź reakcję poszkodowanego (ryc.1):
RESUSCYTACJA KRĄŻENIOWO ODDECHOWA Podstawowe zabiegi resuscytacyjne u dorosłych: 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni 2. Sprawdź reakcję poszkodowanego (ryc.1):
Udzielanie pierwszej pomocy dzieciom w placówkach oświatowych. Beata Łaziuk Zespół Medycznych Szkół Policealnych w Siedlcach
 Udzielanie pierwszej pomocy dzieciom w placówkach oświatowych Beata Łaziuk Zespół Medycznych Szkół Policealnych w Siedlcach Cele wdrażania pierwszej pomocy Moralny obowiązek ochrony życia Obowiązek prawny
Udzielanie pierwszej pomocy dzieciom w placówkach oświatowych Beata Łaziuk Zespół Medycznych Szkół Policealnych w Siedlcach Cele wdrażania pierwszej pomocy Moralny obowiązek ochrony życia Obowiązek prawny
Europejska Rada Resuscytacji. Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej
 Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej CELE Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak wykonać ocenę nieprzytomnego poszkodowanego Jak
Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej CELE Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak wykonać ocenę nieprzytomnego poszkodowanego Jak
KURS Resuscytacja KrąŜeniowo- Oddechowa & Automatyczna Zewnętrzna Defibrylacja. European Resuscitation Council
 KURS Resuscytacja KrąŜeniowo- Oddechowa & Automatyczna Zewnętrzna Defibrylacja Adaptacja z j. angielskiego instruktor Ratownictwa Drogowego PZM Jacek Wacławski ZAŁOśENIA Uczestnicy tego kursu winni po
KURS Resuscytacja KrąŜeniowo- Oddechowa & Automatyczna Zewnętrzna Defibrylacja Adaptacja z j. angielskiego instruktor Ratownictwa Drogowego PZM Jacek Wacławski ZAŁOśENIA Uczestnicy tego kursu winni po
Szkolenie BLS/AED PIERWSZA POMOC
 Szkolenie BLS/AED PIERWSZA POMOC (Basic Live Support/Automated External Defibrillator) Podstawowe Zabiegi Resuscytacyjne Europejskiej i Polskiej Rady Resuscytacji Dla pracowników instytucji Cele: Ratownik
Szkolenie BLS/AED PIERWSZA POMOC (Basic Live Support/Automated External Defibrillator) Podstawowe Zabiegi Resuscytacyjne Europejskiej i Polskiej Rady Resuscytacji Dla pracowników instytucji Cele: Ratownik
PIERWSZA POMOC realizacja programu Ratujemy i uczymy ratować
 PIERWSZA POMOC realizacja programu Ratujemy i uczymy ratować W naszej szkole cyklicznie od 4 lat w klasach III realizowany jest program "Ratujemy i uczymy ratować" przy współpracy Fundacji Wielkiej Orkiestry
PIERWSZA POMOC realizacja programu Ratujemy i uczymy ratować W naszej szkole cyklicznie od 4 lat w klasach III realizowany jest program "Ratujemy i uczymy ratować" przy współpracy Fundacji Wielkiej Orkiestry
Algorytm BLS sekwencja postępowania
 Algorytm BLS (basic live support) zaleca : 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego, delikatnie potrząśnij za ramiona i głośno zapytaj:
Algorytm BLS (basic live support) zaleca : 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego, delikatnie potrząśnij za ramiona i głośno zapytaj:
HIGHLIGHTS AKTUALIZACJA WYTYCZNYCH AHA W ZAKRESIE RESUSCYTACJI KRĄŻENIOWO-ODDECHOWEJ I DORAŹNEGO POSTĘPOWANIA W ZABURZENIACH KRĄŻENIA Z 2015 ROKU
 HIGHLIGHTS AKTUALIZACJA WYTYCZNYCH AHA W ZAKRESIE RESUSCYTACJI KRĄŻENIOWO-ODDECHOWEJ I DORAŹNEGO POSTĘPOWANIA W ZABURZENIACH KRĄŻENIA Z 2015 ROKU Aktualizacja Wytycznych AHA w zakresie resuscytacji krążeniowo-oddechowej
HIGHLIGHTS AKTUALIZACJA WYTYCZNYCH AHA W ZAKRESIE RESUSCYTACJI KRĄŻENIOWO-ODDECHOWEJ I DORAŹNEGO POSTĘPOWANIA W ZABURZENIACH KRĄŻENIA Z 2015 ROKU Aktualizacja Wytycznych AHA w zakresie resuscytacji krążeniowo-oddechowej
POSTĘPOWANIE PRZY ZATRZYMANIU KRĄŻENIA - RESUSCYTACJA KRĄŻENIOWO-ODDECHOWA (RKO)
 POSTĘPOWANIE PRZY ZATRZYMANIU KRĄŻENIA - RESUSCYTACJA KRĄŻENIOWO-ODDECHOWA (RKO) PRZYCZYNY ZATRZYMANIA KRĄŻENIA zawał serca (oraz inne przyczyny kardiogenne) zatrucia utonięcie hipotermia (wychłodzenie)
POSTĘPOWANIE PRZY ZATRZYMANIU KRĄŻENIA - RESUSCYTACJA KRĄŻENIOWO-ODDECHOWA (RKO) PRZYCZYNY ZATRZYMANIA KRĄŻENIA zawał serca (oraz inne przyczyny kardiogenne) zatrucia utonięcie hipotermia (wychłodzenie)
Oceń sytuację, zadbaj o bezpieczeństwo. Jest bezpiecznie. Zbadaj przytomność. Nie reaguje (osoba nieprzytomna)
 R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia nie ma osób postronnych Wariant B: Na miejscu zdarzenia znajdują się osoby postronne
R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia nie ma osób postronnych Wariant B: Na miejscu zdarzenia znajdują się osoby postronne
Resuscytacja dzieci zmiany w Wytycznych 2010
 Resuscytacja dzieci zmiany w Wytycznych 2010 Nowości 2010 Uproszczenie i ujednolicenie zasad resuscytacji dzieci i osób dorosłych Personel medyczny powinien poszukiwad oznak krążenia oraz JEŚLI POSIADA
Resuscytacja dzieci zmiany w Wytycznych 2010 Nowości 2010 Uproszczenie i ujednolicenie zasad resuscytacji dzieci i osób dorosłych Personel medyczny powinien poszukiwad oznak krążenia oraz JEŚLI POSIADA
New guidelines of Basic and Advanced Cardiopulmonary Resuscitation and Emergency Cardiovascular Care (ECC) American Heart Association (AHA)
 Wiadomości Lekarskie 2011, TOM LXIV, Nr 2 Najnowsze wytyczne w algorytmach Podstawowej i Zaawansowanej Resuscytacji Krążeniowo- -Oddechowej i Intensywnej Opieki Kardiologicznej według American Heart Association
Wiadomości Lekarskie 2011, TOM LXIV, Nr 2 Najnowsze wytyczne w algorytmach Podstawowej i Zaawansowanej Resuscytacji Krążeniowo- -Oddechowej i Intensywnej Opieki Kardiologicznej według American Heart Association
PROCEDURA ORGANIZACJI PIERWSZEJ POMOCY W PRZEDSZKOLU MIEJSKIM NR 10 W JAŚLE
 PROCEDURA ORGANIZACJI PIERWSZEJ POMOCY W PRZEDSZKOLU MIEJSKIM NR 10 W JAŚLE Podstawa prawna: Ustawa z dnia 8 września 2006 r. o Państwowym Ratownictwie Medycznym (Dz.U. z 2006 r. Nr 191 poz. 1410 ze zm.),
PROCEDURA ORGANIZACJI PIERWSZEJ POMOCY W PRZEDSZKOLU MIEJSKIM NR 10 W JAŚLE Podstawa prawna: Ustawa z dnia 8 września 2006 r. o Państwowym Ratownictwie Medycznym (Dz.U. z 2006 r. Nr 191 poz. 1410 ze zm.),
ZATRZYMANIE KRĄŻENIA KRWI. Szkolenia bhp w firmie Zatrzymanie krążenia krwi 1
 ZATRZYMANIE KRĄŻENIA KRWI Szkolenia bhp w firmie Zatrzymanie krążenia krwi 1 Podstawa prawna Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego
ZATRZYMANIE KRĄŻENIA KRWI Szkolenia bhp w firmie Zatrzymanie krążenia krwi 1 Podstawa prawna Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego
ZASADY UDZIELANIA PIERWSZEJ POMOCY RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA
 ZASADY UDZIELANIA PIERWSZEJ POMOCY RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. Sprawdź reakcje poszkodowanego: delikatnie potrząśnij
ZASADY UDZIELANIA PIERWSZEJ POMOCY RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. Sprawdź reakcje poszkodowanego: delikatnie potrząśnij
Podstawowe zabiegi reanimacyjne
 Podstawowe zabiegi reanimacyjne Wskazania do resuscytacji Podmiotem obowiązkowych zabiegów resuscytacyjnych jest umierający człowiek potencjalnie zdolny do życia u którego proces rozpoczął się od jednego
Podstawowe zabiegi reanimacyjne Wskazania do resuscytacji Podmiotem obowiązkowych zabiegów resuscytacyjnych jest umierający człowiek potencjalnie zdolny do życia u którego proces rozpoczął się od jednego
Rozdział 1. Nagły zgon sercowy. Krzysztof Kaczmarek. Definicja. Mechanizmy nagłego zgonu sercowego
 Rozdział 1 Nagły zgon sercowy Krzysztof Kaczmarek Definicja Nagły zgon sercowy lub nagła śmierć sercowa (łac. mors subita cardialis, ang. sudden cardiac death, SCD) są definiowane przez Europejskie Towarzystwo
Rozdział 1 Nagły zgon sercowy Krzysztof Kaczmarek Definicja Nagły zgon sercowy lub nagła śmierć sercowa (łac. mors subita cardialis, ang. sudden cardiac death, SCD) są definiowane przez Europejskie Towarzystwo
Organizacja i zasady udzielania pomocy przedlekarskiej:
 Organizacja i zasady udzielania pomocy przedlekarskiej: Materiały szkoleniowe Łańcuch pomocy: ocenić i zabezpieczyć miejsce wypadku, zawsze pamiętać o bezpieczeństwie postronnych, swoim, poszkodowanych
Organizacja i zasady udzielania pomocy przedlekarskiej: Materiały szkoleniowe Łańcuch pomocy: ocenić i zabezpieczyć miejsce wypadku, zawsze pamiętać o bezpieczeństwie postronnych, swoim, poszkodowanych
Resuscytacja krążeniowo-oddechowa
 Resuscytacja krążeniowo-oddechowa NIE BÓJMY SIĘ UDZIELAĆ PIERWSZEJ POMOCY!!! LEPIEJ ROBIĆ COŚ, NIŻ NIE ROBIĆ NIC I BIERNIE SIĘ PRZYGLĄDAĆ!!! Nie traćmy cennego czasu czekając na przyjazd karetki!!! Czasami
Resuscytacja krążeniowo-oddechowa NIE BÓJMY SIĘ UDZIELAĆ PIERWSZEJ POMOCY!!! LEPIEJ ROBIĆ COŚ, NIŻ NIE ROBIĆ NIC I BIERNIE SIĘ PRZYGLĄDAĆ!!! Nie traćmy cennego czasu czekając na przyjazd karetki!!! Czasami
Przegląd najważniejszych informacji W 2015 roku dotyczących Aktualizacji Wytycznych American Heart Association z 2018 roku w zakresie resuscytacji
 Przegląd najważniejszych informacji dotyczących Aktualizacji Wytycznych American Heart Association z 2018 roku w zakresie resuscytacji krążeniowo-oddechowej i doraźnego postępowania w zaburzeniach krążenia:
Przegląd najważniejszych informacji dotyczących Aktualizacji Wytycznych American Heart Association z 2018 roku w zakresie resuscytacji krążeniowo-oddechowej i doraźnego postępowania w zaburzeniach krążenia:
Czy zwykły człowiek może uratować komuś życie?
 1 Czy zwykły człowiek może uratować komuś życie? Automatyczny defibrylator zewnętrzny (AED) pozwala uratować życie osobie, u której wystąpiło nagłe zatrzymanie krążenia. Działanie defibrylatora polega
1 Czy zwykły człowiek może uratować komuś życie? Automatyczny defibrylator zewnętrzny (AED) pozwala uratować życie osobie, u której wystąpiło nagłe zatrzymanie krążenia. Działanie defibrylatora polega
Zespół Szkół Technicznych w Mielcu
 Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Ferie w ZST Zimowa Szkoła Pierwszej Pomocy 2015/2016 Program szkolenia młodzieży - POSTĘPOWANIE W PRZYPADKU ZATRZYMANIA KRĄŻENIA U OSÓB DOROSŁYCH (RESUSCYTACJA
Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Ferie w ZST Zimowa Szkoła Pierwszej Pomocy 2015/2016 Program szkolenia młodzieży - POSTĘPOWANIE W PRZYPADKU ZATRZYMANIA KRĄŻENIA U OSÓB DOROSŁYCH (RESUSCYTACJA
NIE BÓJ SIĘ RATOWAĆ śycia INNYM!
 SZKOLENIE Z ZAKRESU PIERWSZEJ POMOCY - ORGANIZACJA SYSTEMU PIERWSZEJ POMOCY w PRZEDSIEBIORSTWIE!,,Los rannego spoczywa w rękach tego, kto załoŝy mu pierwszy opatrunek (płk Nicholas Senn, 1844-1908) mgr
SZKOLENIE Z ZAKRESU PIERWSZEJ POMOCY - ORGANIZACJA SYSTEMU PIERWSZEJ POMOCY w PRZEDSIEBIORSTWIE!,,Los rannego spoczywa w rękach tego, kto załoŝy mu pierwszy opatrunek (płk Nicholas Senn, 1844-1908) mgr
 www.airliquidemedicalsystems.com REAKCJA NA ZATRZYMANIE KRĄŻENIA I ODDECHU: Aby zapewnić krążenie potrzebna jest właściwa wentylacja Gdy klatka piersiowa pacjenta jest uciskana (CC), wentylacja może niekorzystnie
www.airliquidemedicalsystems.com REAKCJA NA ZATRZYMANIE KRĄŻENIA I ODDECHU: Aby zapewnić krążenie potrzebna jest właściwa wentylacja Gdy klatka piersiowa pacjenta jest uciskana (CC), wentylacja może niekorzystnie
Ferie w ZST Zimowa Szkoła Pierwszej Pomocy 2009/2010
 Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Ferie w ZST Zimowa Szkoła Pierwszej Pomocy 2009/2010 Program szkolenia młodzieży w zakresie PODSTAW PODTRZYMYWANIA ŻYCIA (BLS) ORAZ AUTOMATYCZNEJ DEFIBRYLACJI
Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Ferie w ZST Zimowa Szkoła Pierwszej Pomocy 2009/2010 Program szkolenia młodzieży w zakresie PODSTAW PODTRZYMYWANIA ŻYCIA (BLS) ORAZ AUTOMATYCZNEJ DEFIBRYLACJI
HIPOTERMIA definicje, rozpoznawanie, postępowanie
 HIPOTERMIA definicje, rozpoznawanie, postępowanie dr med. Maciej Sterliński Szkolenie z zakresu ratownictwa lodowego WOPR Województwa Mazowieckiego Zegrze, 19.02.2006 Główne cele działania zespołów ratowniczych
HIPOTERMIA definicje, rozpoznawanie, postępowanie dr med. Maciej Sterliński Szkolenie z zakresu ratownictwa lodowego WOPR Województwa Mazowieckiego Zegrze, 19.02.2006 Główne cele działania zespołów ratowniczych
Z A D Ł A W I E N I E
 www.scanwork.glt.pl Z A D Ł A W I E N I E CIAŁO OBCE W DROGACH ODDECHOWYCH Szkolenia z pierwszej pomocy WYTYCZNE RESUSCYTACJI 2010 POSTĘPOWANIE U OSÓB DOROSŁYCH I DZIECI POWYŻEJ 1 ROKU ŻYCIA I. ŁAGODNA
www.scanwork.glt.pl Z A D Ł A W I E N I E CIAŁO OBCE W DROGACH ODDECHOWYCH Szkolenia z pierwszej pomocy WYTYCZNE RESUSCYTACJI 2010 POSTĘPOWANIE U OSÓB DOROSŁYCH I DZIECI POWYŻEJ 1 ROKU ŻYCIA I. ŁAGODNA
Art. 3 pkt 7 Ustawy o Państwowym Ratownictwie Medycznym z dnia 8 września 2006 r. (Dz.U. z 2016 r. poz. 1868) pierwsza pomoc - zespół czynności
 Art. 3 pkt 7 Ustawy o Państwowym Ratownictwie Medycznym z dnia 8 września 2006 r. (Dz.U. z 2016 r. poz. 1868) pierwsza pomoc - zespół czynności podejmowanych w celu ratowania osoby w stanie nagłego zagrożenia
Art. 3 pkt 7 Ustawy o Państwowym Ratownictwie Medycznym z dnia 8 września 2006 r. (Dz.U. z 2016 r. poz. 1868) pierwsza pomoc - zespół czynności podejmowanych w celu ratowania osoby w stanie nagłego zagrożenia
OCENA ZASTOSOWANIA NADGŁOŚNIOWYCH URZĄDZEŃ DO WENTYLACJI W WARUNKACH RATUNKOWEGO ZABEZPIECZENIA DROŻNOŚCI DRÓG ODDECHOWYCH
 lek. med. Andrzej Bielski OCENA ZASTOSOWANIA NADGŁOŚNIOWYCH URZĄDZEŃ DO WENTYLACJI W WARUNKACH RATUNKOWEGO ZABEZPIECZENIA DROŻNOŚCI DRÓG ODDECHOWYCH Rozprawa na stopień doktora nauk medycznych Streszczenie
lek. med. Andrzej Bielski OCENA ZASTOSOWANIA NADGŁOŚNIOWYCH URZĄDZEŃ DO WENTYLACJI W WARUNKACH RATUNKOWEGO ZABEZPIECZENIA DROŻNOŚCI DRÓG ODDECHOWYCH Rozprawa na stopień doktora nauk medycznych Streszczenie
WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA. Katedra Fizjoterapii i Nauk o Zdrowiu. Kierunek: Fizjoterapia SYLABUS
 PAŃSTWOWA WYŻSZA SZKOŁA ZAWODOWA W KONINIE WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA Katedra Fizjoterapii i Nauk o Zdrowiu Kierunek: Fizjoterapia SYLABUS Nazwa przedmiotu Kwalifikowana pierwsza pomoc
PAŃSTWOWA WYŻSZA SZKOŁA ZAWODOWA W KONINIE WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA Katedra Fizjoterapii i Nauk o Zdrowiu Kierunek: Fizjoterapia SYLABUS Nazwa przedmiotu Kwalifikowana pierwsza pomoc
Jak uczyd wg wytycznych 2010?
 Jak uczyd wg wytycznych 2010? Przeżycia w nagłym zatrzymaniu krążenia zależą od jakości dowodów naukowych leżących u podstaw wytycznych, efektywności nauczania i środków przeznaczonych na implementację
Jak uczyd wg wytycznych 2010? Przeżycia w nagłym zatrzymaniu krążenia zależą od jakości dowodów naukowych leżących u podstaw wytycznych, efektywności nauczania i środków przeznaczonych na implementację
Pierwsza pomoc w edukacji przedszkolnej i wczesnoszkolnej okiem praktyka. mgr Mariusz Andrzejczak Specjalista ratownictwa medycznego
 Pierwsza pomoc w edukacji przedszkolnej i wczesnoszkolnej okiem praktyka mgr Mariusz Andrzejczak Specjalista ratownictwa medycznego Cel spotkania Celem spotkania jest przekazanie Państwu wiedzy i umiejętności
Pierwsza pomoc w edukacji przedszkolnej i wczesnoszkolnej okiem praktyka mgr Mariusz Andrzejczak Specjalista ratownictwa medycznego Cel spotkania Celem spotkania jest przekazanie Państwu wiedzy i umiejętności
Resuscytacja krążeniowo-oddechowa w praktyce stomatologicznej
 Rozdział 9 Resuscytacja krążeniowo-oddechowa Tłumaczenie: dr med. Wiesław Jarzynowski WPROWADZENIE Szacuje się, że zatrzymanie krążenia i oddychania stanowi 0,3% nagłych zdarzeń medycznych, do jakich dochodzi
Rozdział 9 Resuscytacja krążeniowo-oddechowa Tłumaczenie: dr med. Wiesław Jarzynowski WPROWADZENIE Szacuje się, że zatrzymanie krążenia i oddychania stanowi 0,3% nagłych zdarzeń medycznych, do jakich dochodzi
PIERWSZA POMOC Z ELEMENTAMI PIELĘGNIARSTWA
 Projekt OPERACJA SUKCES unikatowy model kształcenia na Wydziale Lekarskim Uniwersytetu Medycznego w Łodzi odpowiedzią na potrzeby gospodarki opartej na wiedzy współfinansowany ze środków Europejskiego
Projekt OPERACJA SUKCES unikatowy model kształcenia na Wydziale Lekarskim Uniwersytetu Medycznego w Łodzi odpowiedzią na potrzeby gospodarki opartej na wiedzy współfinansowany ze środków Europejskiego
Resuscytacja krążeniowo- -oddechowa u dorosłych. Postępowanie w zadławieniu
 Resuscytacja krążeniowo- -oddechowa u dorosłych. Postępowanie w zadławieniu Jerzy Węgielnik, Andrzej Basiński Katedra i Klinika Medycyny Ratunkowej Akademii Medycznej w Gdańsku STRESZCZENIE Podstawowe
Resuscytacja krążeniowo- -oddechowa u dorosłych. Postępowanie w zadławieniu Jerzy Węgielnik, Andrzej Basiński Katedra i Klinika Medycyny Ratunkowej Akademii Medycznej w Gdańsku STRESZCZENIE Podstawowe
CENTRUM KSZTAŁCENIA PODYPLOMOWEGO PIELĘGNIAREK I POŁOŻNYCH
 RAMOWY PROGRAM KURSU SPECJALISTYCZNEGO RESUSCYTACJA KRĄŻENIOWO-ODDECHOWA (Nr 01/11) Program przeznaczony dla pielęgniarek i położnych Warszawa, styczeń 2011r. AUTORZY WSPÓŁPRACUJĄCY Z CENTRUM KSZTAŁCENIA
RAMOWY PROGRAM KURSU SPECJALISTYCZNEGO RESUSCYTACJA KRĄŻENIOWO-ODDECHOWA (Nr 01/11) Program przeznaczony dla pielęgniarek i położnych Warszawa, styczeń 2011r. AUTORZY WSPÓŁPRACUJĄCY Z CENTRUM KSZTAŁCENIA
(episode 5) 4-letnia dziewczynka z utratą przytomności po zakrztuszeniu
 (episode 5) 4-letnia dziewczynka z utratą przytomności po zakrztuszeniu Author(s): Paweł Krawczyk Institution(s): Zakład Anestezjologii i Intensywnej Terapii, Jagiellonian University Learning objectives
(episode 5) 4-letnia dziewczynka z utratą przytomności po zakrztuszeniu Author(s): Paweł Krawczyk Institution(s): Zakład Anestezjologii i Intensywnej Terapii, Jagiellonian University Learning objectives
ZASADY RESUSCYTACJI DZIECI RÓŻNICE W ZABIEGACH ZALEŻNE OD WIEKU DZIECKA PRAKTYCZNE WYTYCZNE DLA OPIEKUNÓW.
 ZASADY RESUSCYTACJI DZIECI RÓŻNICE W ZABIEGACH ZALEŻNE OD WIEKU DZIECKA PRAKTYCZNE WYTYCZNE DLA OPIEKUNÓW. Aleksandra Borówka Wydział Zdrowia i Nauk Medycznych kierunek Ratownictwo Medyczne. Krakowska
ZASADY RESUSCYTACJI DZIECI RÓŻNICE W ZABIEGACH ZALEŻNE OD WIEKU DZIECKA PRAKTYCZNE WYTYCZNE DLA OPIEKUNÓW. Aleksandra Borówka Wydział Zdrowia i Nauk Medycznych kierunek Ratownictwo Medyczne. Krakowska
Pierwsza pomoc w nagłych wypadkach
 Pierwsza pomoc w nagłych wypadkach Obowiązek udzielania pierwszej pomocy Kto człowiekowi znajdującemu się w położeniu grożącym niebezpieczeństwem utraty życia lub zdrowia nie udziela pomocy, mogąc jej
Pierwsza pomoc w nagłych wypadkach Obowiązek udzielania pierwszej pomocy Kto człowiekowi znajdującemu się w położeniu grożącym niebezpieczeństwem utraty życia lub zdrowia nie udziela pomocy, mogąc jej
Uniwersalny schemat ALS 2010
 Zakład Medycyny Ratunkowej 02-005 Warszawa ul. Lindleya 4 Kierownik Zakładu Dr n. med. Zenon Truszewski Sekretariat: +48225021323 Uniwersalny schemat ALS 2010 Zagadnienia Leczenie pacjentów z NZK: migotanie
Zakład Medycyny Ratunkowej 02-005 Warszawa ul. Lindleya 4 Kierownik Zakładu Dr n. med. Zenon Truszewski Sekretariat: +48225021323 Uniwersalny schemat ALS 2010 Zagadnienia Leczenie pacjentów z NZK: migotanie
Resuscytacja noworodka. Dorota i Andrzej Fryc
 Resuscytacja noworodka Dorota i Andrzej Fryc Dlaczego szkolić położne? - Statystyki wewnątrzszpitalne, - Alternatywne miejsca porodu, - Kierunek samodzielność 09:55 2 Źródła zasad dotyczących resuscytacji
Resuscytacja noworodka Dorota i Andrzej Fryc Dlaczego szkolić położne? - Statystyki wewnątrzszpitalne, - Alternatywne miejsca porodu, - Kierunek samodzielność 09:55 2 Źródła zasad dotyczących resuscytacji
Kryteria i sposób stwierdzenia nieodwracalnego zatrzymania krążenia poprzedzającego pobranie narządów do przeszczepienia
 Kryteria i sposób stwierdzenia nieodwracalnego zatrzymania krążenia poprzedzającego pobranie narządów do przeszczepienia Janusz Trzebicki Zrealizowano ze środków finansowych Ministerstwa Zdrowia w ramach
Kryteria i sposób stwierdzenia nieodwracalnego zatrzymania krążenia poprzedzającego pobranie narządów do przeszczepienia Janusz Trzebicki Zrealizowano ze środków finansowych Ministerstwa Zdrowia w ramach
(episode 3) 50-letni pacjent traci przytomność
 (episode 3) 50-letni pacjent traci przytomność Author(s): Paweł Krawczyk Institution(s): Zakład Anestezjologii i Intensywnej Terapii, Jagiellonian University Learning objectives No learning objectives
(episode 3) 50-letni pacjent traci przytomność Author(s): Paweł Krawczyk Institution(s): Zakład Anestezjologii i Intensywnej Terapii, Jagiellonian University Learning objectives No learning objectives
PIERWSZA POMOC OFERTA SZKOLEŃ
 Kompleksowa oferta szkoleń z zakresu udzielania pierwszej pomocy. Doskonała, doświadczona i pełna pasji kadra. Interesująca i humorystyczna forma z wyważoną treścią. Umiejętności przydatne na co dzień
Kompleksowa oferta szkoleń z zakresu udzielania pierwszej pomocy. Doskonała, doświadczona i pełna pasji kadra. Interesująca i humorystyczna forma z wyważoną treścią. Umiejętności przydatne na co dzień
BOROWSKA 138, 50 552 W R O C Ł A W
 ODDZIAŁ WOJEWÓDZKI ZWIĄZKU OSP RP we WROCŁAWIU ul. BOROWSKA 138, 50 552 W R O C Ł A W 71/ 788 23 40, 788 23 41, 071/ 788 23 42 www.wroclaw.zosprp.pl wroclaw@zosprp.pl Andrzej Łabentowicz Program opracował
ODDZIAŁ WOJEWÓDZKI ZWIĄZKU OSP RP we WROCŁAWIU ul. BOROWSKA 138, 50 552 W R O C Ł A W 71/ 788 23 40, 788 23 41, 071/ 788 23 42 www.wroclaw.zosprp.pl wroclaw@zosprp.pl Andrzej Łabentowicz Program opracował
Sekwencja założeń taktycznych w ratownictwie medycznym Procedura 1. Przybycie na miejsce zdarzenia
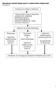 Sekwencja założeń taktycznych w ratownictwie medycznym Procedura 1 Przybycie na miejsce zdarzenia : - zabezpieczenie ratowników - identyfikacja zagrożeń - liczba poszkodowanych - potrzebne dodatkowe siły
Sekwencja założeń taktycznych w ratownictwie medycznym Procedura 1 Przybycie na miejsce zdarzenia : - zabezpieczenie ratowników - identyfikacja zagrożeń - liczba poszkodowanych - potrzebne dodatkowe siły
TECHNIKI UDRAŻNIANIA DRÓG ODDECHOWYCH I WENTYLACJI
 TECHNIKI UDRAŻNIANIA DRÓG ODDECHOWYCH I WENTYLACJI Udrażnianie dróg oddechowych i wentylacja Bezprzyrządowe techniki udrażniania dróg oddechowych i wentylacji Przyrządowe techniki udrażniania dróg oddechowych
TECHNIKI UDRAŻNIANIA DRÓG ODDECHOWYCH I WENTYLACJI Udrażnianie dróg oddechowych i wentylacja Bezprzyrządowe techniki udrażniania dróg oddechowych i wentylacji Przyrządowe techniki udrażniania dróg oddechowych
Kurs odbywa się w Zakładzie Medycyny Katastrof i Pomocy Doraźnej KAiIT UJ CM ul. Kopernika 19
 Kurs odbywa się w Zakładzie Medycyny Katastrof i Pomocy Doraźnej KAiIT UJ CM ul. Kopernika 19 SZCZEGÓŁOWY PROGRAM KURSU Tytuł kursu: Ratownictwo medyczne dzień I 19.06.2017 Powitanie uczestników i omówienie
Kurs odbywa się w Zakładzie Medycyny Katastrof i Pomocy Doraźnej KAiIT UJ CM ul. Kopernika 19 SZCZEGÓŁOWY PROGRAM KURSU Tytuł kursu: Ratownictwo medyczne dzień I 19.06.2017 Powitanie uczestników i omówienie
Jak ratować i radzić sobie ze strachem przed podejmowaniem czynności ratowniczych. Zasady udzielania pierwszej pomocy
 Jak ratować i radzić sobie ze strachem przed podejmowaniem czynności ratowniczych Zasady udzielania pierwszej pomocy ASPEKTY UDZIELANIA PIERWSZEJ POMOCY TEORIA PRAKTYKA 1 CELE POZNANIE PIORYTETÓW ZROZUMIENIE
Jak ratować i radzić sobie ze strachem przed podejmowaniem czynności ratowniczych Zasady udzielania pierwszej pomocy ASPEKTY UDZIELANIA PIERWSZEJ POMOCY TEORIA PRAKTYKA 1 CELE POZNANIE PIORYTETÓW ZROZUMIENIE
ZATRZYMANIE AKCJI SERCA
 MEDICAL SCHOOL Projekt sfinansowany przez program Oceny technologii medycznych Narodowego Instytutu Badań nad Zdrowiem (National Institute for Health Research s Health Technology Assessment programme)
MEDICAL SCHOOL Projekt sfinansowany przez program Oceny technologii medycznych Narodowego Instytutu Badań nad Zdrowiem (National Institute for Health Research s Health Technology Assessment programme)
STUDENCKA PRAKTYKA ZAWODOWA
 STUDENCKA PRAKTYKA ZAWODOWA RATOWNICTWO MEDYCZNE STUDIA I STOPNIA STUDIA NIESTACJONARNE SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO ROK III Rodzaj i czas trwania praktyki Miejsce praktyki Cele ogólne kształcenia
STUDENCKA PRAKTYKA ZAWODOWA RATOWNICTWO MEDYCZNE STUDIA I STOPNIA STUDIA NIESTACJONARNE SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO ROK III Rodzaj i czas trwania praktyki Miejsce praktyki Cele ogólne kształcenia
Zespół Szkół Technicznych w Mielcu
 Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Zajęcia pozalekcyjne Program szkolenia młodzieży - RESUSCYTACJA KRĄŻENIOWO-ODDECHOWA (CARDIOPULMONARY RESUSCITATION - CPR) OSÓB DOROSŁYCH WG WYTYCZNYCH
Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Zajęcia pozalekcyjne Program szkolenia młodzieży - RESUSCYTACJA KRĄŻENIOWO-ODDECHOWA (CARDIOPULMONARY RESUSCITATION - CPR) OSÓB DOROSŁYCH WG WYTYCZNYCH
CIAŁO OBCE W DROGACH ODDECHOWYCH (ZADŁAWIENIE)
 CIAŁO OBCE W DROGACH ODDECHOWYCH (ZADŁAWIENIE) Niedrożność dróg oddechowych spowodowana ciałem obcym jest rzadką, potencjalnie uleczalną przyczyną przypadkowej śmierci. Ponieważ rozpoznanie niedrożności
CIAŁO OBCE W DROGACH ODDECHOWYCH (ZADŁAWIENIE) Niedrożność dróg oddechowych spowodowana ciałem obcym jest rzadką, potencjalnie uleczalną przyczyną przypadkowej śmierci. Ponieważ rozpoznanie niedrożności
W ratowaniu życia pierwsze minuty najważniejsze
 BEZPIECZEŃSTWO OCENA PRZYTOMNOŚCI NIEPRZYTOMNY WEZWIJ POMOC 112 / 999 Algorytm Resuscytacji Krążeniowo - Oddechowej (RKO) OCENA ODDECHU NIE ODDYCHA RKO 30 : 2 UCIŚNIĘĆ WDECHY Prowadź RKO do momentu: 1.
BEZPIECZEŃSTWO OCENA PRZYTOMNOŚCI NIEPRZYTOMNY WEZWIJ POMOC 112 / 999 Algorytm Resuscytacji Krążeniowo - Oddechowej (RKO) OCENA ODDECHU NIE ODDYCHA RKO 30 : 2 UCIŚNIĘĆ WDECHY Prowadź RKO do momentu: 1.
Zespół Szkół Technicznych w Mielcu
 Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Ferie w ZST Zimowa Szkoła Pierwszej Pomocy 2012/2013 Program szkolenia młodzieży - PODSTAWOWE ZABIEGI RESUSCYTACYJNE (Basic Life Support BLS) I AUTOMATYCZNA
Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga Ferie w ZST Zimowa Szkoła Pierwszej Pomocy 2012/2013 Program szkolenia młodzieży - PODSTAWOWE ZABIEGI RESUSCYTACYJNE (Basic Life Support BLS) I AUTOMATYCZNA
Zakres wiedzy i umiejętności niezbędnych do prowadzenia zajęć edukacyjnych w zakresie udzielania pierwszej pomocy:
 Załączniki do rozporządzenia Ministra Zdrowia z dnia 26 sierpnia 2009 r. Załącznik nr 1 Zakres wiedzy i umiejętności niezbędnych do prowadzenia zajęć edukacyjnych w zakresie udzielania pierwszej pomocy:
Załączniki do rozporządzenia Ministra Zdrowia z dnia 26 sierpnia 2009 r. Załącznik nr 1 Zakres wiedzy i umiejętności niezbędnych do prowadzenia zajęć edukacyjnych w zakresie udzielania pierwszej pomocy:
POSTĘPOWANIE PRZY UTRACIE PRZYTOMNOŚCI
 POSTĘPOWANIE PRZY UTRACIE PRZYTOMNOŚCI (ĆWICZENIE) Wariant A: Na miejscu zdarzenia nie ma osób postronnych Wariant B: Na miejscu zdarzenia znajdują się osoby postronne Oceń sytuację i zadbaj o bezpieczeństwo
POSTĘPOWANIE PRZY UTRACIE PRZYTOMNOŚCI (ĆWICZENIE) Wariant A: Na miejscu zdarzenia nie ma osób postronnych Wariant B: Na miejscu zdarzenia znajdują się osoby postronne Oceń sytuację i zadbaj o bezpieczeństwo
Ośrodek Szkolenia Ratowniczego. Zgłaszający projekt do budżetu: Mateusz Bełdowski
 Ośrodek Szkolenia Ratowniczego Zgłaszający projekt do budżetu: Mateusz Bełdowski Gdyby więcej ludzi umiało udzielać pierwszej pomocy w nagłym zatrzymaniu krążenia -100,000 osób rocznie w Europie mogłoby
Ośrodek Szkolenia Ratowniczego Zgłaszający projekt do budżetu: Mateusz Bełdowski Gdyby więcej ludzi umiało udzielać pierwszej pomocy w nagłym zatrzymaniu krążenia -100,000 osób rocznie w Europie mogłoby
Przywrócenie rytmu zatokowego i jego utrzymanie
 Przywrócenie rytmu zatokowego i jego utrzymanie Jak wspomniano we wcześniejszych artykułach cyklu, strategia postępowania w migotaniu przedsionków (AF) polega albo na kontroli częstości rytmu komór i zapobieganiu
Przywrócenie rytmu zatokowego i jego utrzymanie Jak wspomniano we wcześniejszych artykułach cyklu, strategia postępowania w migotaniu przedsionków (AF) polega albo na kontroli częstości rytmu komór i zapobieganiu
a. Nie porusza się, nie odpowiada na pytania oraz nie reaguje na potrząsanie
 1. Osoba nieprzytomna: a. Nie porusza się, nie odpowiada na pytania oraz nie reaguje na potrząsanie b. Ma otwarte oczy, ale nie odpowiada na pytania c. Odpowiada na pytania, ale nie pamięta, co się wydarzyło
1. Osoba nieprzytomna: a. Nie porusza się, nie odpowiada na pytania oraz nie reaguje na potrząsanie b. Ma otwarte oczy, ale nie odpowiada na pytania c. Odpowiada na pytania, ale nie pamięta, co się wydarzyło
po.tk.krakow.pl Sprawd¼ oddech próbuj±c wyczuæ go na policzku i obserwuj±c ruchy klatki piersiowej poszkodowanego.
 Reanimacja REANIMACJA A RESUSCYTACJA Terminów reanimacja i resuscytacja u ywa siê czêsto w jêzyku potocznym zamiennie, jako równoznacznych okre leñ zabiegów ratunkowych maj±cych na celu przywrócenie funkcji
Reanimacja REANIMACJA A RESUSCYTACJA Terminów reanimacja i resuscytacja u ywa siê czêsto w jêzyku potocznym zamiennie, jako równoznacznych okre leñ zabiegów ratunkowych maj±cych na celu przywrócenie funkcji
POMAGAMY RATOWAĆ ŻYCIE BEATY.COM.PL
 Pomaga ratować życie Innowacyjny czujnik głębokości uciśnięć klatki piersiowej Nagłe Zatrzymanie Krążenia (NZK) może dotknąć każdego człowieka, w dowolnym miejscu i w każdej chwili. Ofiara nagle traci
Pomaga ratować życie Innowacyjny czujnik głębokości uciśnięć klatki piersiowej Nagłe Zatrzymanie Krążenia (NZK) może dotknąć każdego człowieka, w dowolnym miejscu i w każdej chwili. Ofiara nagle traci
INNOWACJA PEDAGOGICZNA "ABC MAŁEGO RATOWNIKA ROZKŁAD MATERIAŁU. Klasa 2
 INNOWACJA PEDAGOGICZNA "ABC MAŁEGO RATOWNIKA ROZKŁAD MATERIAŁU Klasa 2 Uczeń: Treści edukacyjne potrafi ocenić sytuację w miejscu wypadku potrafi zadbać o swoje bezpieczeństwo w miejscu wypadku potrafi
INNOWACJA PEDAGOGICZNA "ABC MAŁEGO RATOWNIKA ROZKŁAD MATERIAŁU Klasa 2 Uczeń: Treści edukacyjne potrafi ocenić sytuację w miejscu wypadku potrafi zadbać o swoje bezpieczeństwo w miejscu wypadku potrafi
Podstawowe zabiegi resuscytacyjne u osób dorosłych oraz automatyczna
 Podstawowe zabiegi resuscytacyjne u osób dorosłych oraz automatyczna defibrylacja zewnętrzna Gavin D. Perkins a,b, Anthony J. Handley c, Rudolph W. Koster d, Maaret Castrén e, Michael A. Smyth a,f, Theresa
Podstawowe zabiegi resuscytacyjne u osób dorosłych oraz automatyczna defibrylacja zewnętrzna Gavin D. Perkins a,b, Anthony J. Handley c, Rudolph W. Koster d, Maaret Castrén e, Michael A. Smyth a,f, Theresa
CZYNNOŚCI RATOWNICZE W NAGŁYCH ZAGROŻENIACH ŻYCIA I ZDROWIA Z ELEMENTAMI RATOWNICTWA DROGOWEGO, WODNEGO, WYPADKÓW MNOGICH. Ramowy porządek szkolenia
 CZYNNOŚCI RATOWNICZE W NAGŁYCH ZAGROŻENIACH ŻYCIA I ZDROWIA Ramowy porządek szkolenia DZIEŃ I Treść i forma zajęć 0.00-0.15 ROZPOCZĘCIE SZKOLENIA WYKŁAD: Rozpoznanie, wezwanie pomocy. Poszkodowany nieprzytomny
CZYNNOŚCI RATOWNICZE W NAGŁYCH ZAGROŻENIACH ŻYCIA I ZDROWIA Ramowy porządek szkolenia DZIEŃ I Treść i forma zajęć 0.00-0.15 ROZPOCZĘCIE SZKOLENIA WYKŁAD: Rozpoznanie, wezwanie pomocy. Poszkodowany nieprzytomny
PROGRAM NAUCZANIA PRZEDMIOTU OBOWIĄZKOWEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2015/2016 PRZEWODNIK DYDAKTYCZNY dla STUDENTÓW 2 ROKU STUDIÓW
 PROGRAM NAUCZANIA PRZEDMIOTU OBOWIĄZKOWEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2015/2016 PRZEWODNIK DYDAKTYCZNY dla STUDENTÓW 2 ROKU STUDIÓW 1. NAZWA PRZEDMIOTU: Resuscytacja krążeniowo-oddechowa 2.
PROGRAM NAUCZANIA PRZEDMIOTU OBOWIĄZKOWEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2015/2016 PRZEWODNIK DYDAKTYCZNY dla STUDENTÓW 2 ROKU STUDIÓW 1. NAZWA PRZEDMIOTU: Resuscytacja krążeniowo-oddechowa 2.
Sytuacje szczególne w udzielaniu pierwszej pomocy
 MAREK DĄBROWSKI ZAKŁAD RATOWNICTWA I MEDYCYNY KATASTROF UNIWERSYTETU MEDYCZNEGO W POZNANIU Sytuacje szczególne w udzielaniu pierwszej pomocy Bezpłatny materiał konferencyjny POSZKODOWANY to każda osoba
MAREK DĄBROWSKI ZAKŁAD RATOWNICTWA I MEDYCYNY KATASTROF UNIWERSYTETU MEDYCZNEGO W POZNANIU Sytuacje szczególne w udzielaniu pierwszej pomocy Bezpłatny materiał konferencyjny POSZKODOWANY to każda osoba
1. Podstawowe zabiegi resuscytacyjne
 1. Podstawowe zabiegi resuscytacyjne Anthony J. Handley Podstawowe zabiegi resuscytacyjne obejmują zapewnienie drożności dróg oddechowych oraz wspomaganie oddychania i krążenia bez użycia specjalnego sprzętu,
1. Podstawowe zabiegi resuscytacyjne Anthony J. Handley Podstawowe zabiegi resuscytacyjne obejmują zapewnienie drożności dróg oddechowych oraz wspomaganie oddychania i krążenia bez użycia specjalnego sprzętu,
KURS PIERWSZEJ POMOCY
 KURS PIERWSZEJ POMOCY W dzisiejszych czasach, kiedy żyjemy w tak licznym społeczeństwie, należy się liczyć z tym, że szansa na stanie się świadkiem jakiegoś wypadku lub nagłego zachorowania jest bardzo
KURS PIERWSZEJ POMOCY W dzisiejszych czasach, kiedy żyjemy w tak licznym społeczeństwie, należy się liczyć z tym, że szansa na stanie się świadkiem jakiegoś wypadku lub nagłego zachorowania jest bardzo
MATERIAŁY SZKOLENIOWE DLA MŁODZIEŻY UCZESTNICZĄCEJ W AKCJI FERIE W ZST ZIMOWA SZKOŁA PIERWSZEJ POMOCY 2010/2011
 Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga MATERIAŁY SZKOLENIOWE DLA MŁODZIEŻY UCZESTNICZĄCEJ W AKCJI FERIE W ZST ZIMOWA SZKOŁA PIERWSZEJ POMOCY 2010/2011 SZKOLENIE W ZAKRESIE POSTĘPOWANIA W
Zespół Szkół Technicznych w Mielcu mgr Andrzej Wyzga MATERIAŁY SZKOLENIOWE DLA MŁODZIEŻY UCZESTNICZĄCEJ W AKCJI FERIE W ZST ZIMOWA SZKOŁA PIERWSZEJ POMOCY 2010/2011 SZKOLENIE W ZAKRESIE POSTĘPOWANIA W
PROGRAM NAUCZANIA PRZEDMIOTU OBOWIĄZKOWEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2016/2017 PRZEWODNIK DYDAKTYCZNY DLA STUDENTÓW 2 ROKU STUDIÓW
 PROGRAM NAUCZANIA PRZEDMIOTU OBOWIĄZKOWEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2016/2017 PRZEWODNIK DYDAKTYCZNY DLA STUDENTÓW 2 ROKU STUDIÓW 1. NAZWA PRZEDMIOTU: Resuscytacja krążeniowo-oddechowa 2.
PROGRAM NAUCZANIA PRZEDMIOTU OBOWIĄZKOWEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2016/2017 PRZEWODNIK DYDAKTYCZNY DLA STUDENTÓW 2 ROKU STUDIÓW 1. NAZWA PRZEDMIOTU: Resuscytacja krążeniowo-oddechowa 2.
WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA. Katedra Fizjoterapii i Nauk o Zdrowiu. Kierunek: Wychowanie fizyczne SYLABUS
 PAŃSTWOWA WYŻSZA SZKOŁA ZAWODOWA W KONINIE WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA Katedra Fizjoterapii i Nauk o Zdrowiu Kierunek: Wychowanie fizyczne SYLABUS Nazwa przedmiotu Pierwsza pomoc przedmedyczna
PAŃSTWOWA WYŻSZA SZKOŁA ZAWODOWA W KONINIE WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA Katedra Fizjoterapii i Nauk o Zdrowiu Kierunek: Wychowanie fizyczne SYLABUS Nazwa przedmiotu Pierwsza pomoc przedmedyczna
Oferta szkoleń z zakresu pierwszej pomocy
 WKŁADAMY SERCE W PIERWSZĄ POMOC Oferta szkoleń z zakresu pierwszej pomocy Myocardio to projekt szkoleniowy tworzony przez pasjonatów ratownictwa. Skutecznie nauczymy Cię pierwszej pomocy, abyś zyskał pewność
WKŁADAMY SERCE W PIERWSZĄ POMOC Oferta szkoleń z zakresu pierwszej pomocy Myocardio to projekt szkoleniowy tworzony przez pasjonatów ratownictwa. Skutecznie nauczymy Cię pierwszej pomocy, abyś zyskał pewność
RATOWNIK MEDYCZNY Maciej Marszałek
 RATOWNIK MEDYCZNY Maciej Marszałek SZKOLENIA Z ZAKRESU UDZIELANIA PIERWSZEJ POMOCY 99-200 Poddębice ul. Krasickiego 13A/13 - tel.500200585 - e-mail: maciej.marszalek1@wp.pl. KURS BLS AED Basic Life Support
RATOWNIK MEDYCZNY Maciej Marszałek SZKOLENIA Z ZAKRESU UDZIELANIA PIERWSZEJ POMOCY 99-200 Poddębice ul. Krasickiego 13A/13 - tel.500200585 - e-mail: maciej.marszalek1@wp.pl. KURS BLS AED Basic Life Support
Ratujemy I Uczymy Ratować - WOŚP
 Ratujemy I Uczymy Ratować - WOŚP Konspekt zajęć nr 1 dla uczniów kształcenia zintegrowanego Temat: Podstawowe czynności ratujące życie bezpieczeństwo, sprawdzanie przytomności, wezwanie pomocy. pamięta
Ratujemy I Uczymy Ratować - WOŚP Konspekt zajęć nr 1 dla uczniów kształcenia zintegrowanego Temat: Podstawowe czynności ratujące życie bezpieczeństwo, sprawdzanie przytomności, wezwanie pomocy. pamięta
Instrukcja obsługi. Wstęp
 Instrukcja obsługi Wstęp Resuscytacja krążeniowo-oddechowa (RKO) to technika inflacji płuc i uciskania serca celem przywrócenia akcji serca po jej zatrzymaniu. Poprawnie wykonane działania RKO mogą przywrócid
Instrukcja obsługi Wstęp Resuscytacja krążeniowo-oddechowa (RKO) to technika inflacji płuc i uciskania serca celem przywrócenia akcji serca po jej zatrzymaniu. Poprawnie wykonane działania RKO mogą przywrócid
Pierwszy i jedyny w pełni ratowniczy defibrylator AED
 Pierwszy i jedyny w pełni ratowniczy defibrylator AED Jaki jest pożytek z urządzenia, które jest funkcjonalne jedynie w 50%? W przypadkach wystąpienia zatrzymania krążenia tylko około 50% osób potrzebuje
Pierwszy i jedyny w pełni ratowniczy defibrylator AED Jaki jest pożytek z urządzenia, które jest funkcjonalne jedynie w 50%? W przypadkach wystąpienia zatrzymania krążenia tylko około 50% osób potrzebuje
SZKOLENIA. z PIERWSZEJ POMOCY
 SZKOLENIA z PIERWSZEJ POMOCY Oferta 2018 2018 AKADEMIA RATOWNICTWA MEDICOVER Zaangażowanie ma znaczenie Od lat angażujemy się w inicjatywy promujące profilaktykę zdrowotną oraz w projekty zwiększające
SZKOLENIA z PIERWSZEJ POMOCY Oferta 2018 2018 AKADEMIA RATOWNICTWA MEDICOVER Zaangażowanie ma znaczenie Od lat angażujemy się w inicjatywy promujące profilaktykę zdrowotną oraz w projekty zwiększające
58 540 Karpacz, ul. Na ŚnieŜkę 7 tel. 075 7528299, fax 075 7528293 +48 509 156 642 e mail: tomek.gorecki@wp.pl
 58540 Karpacz, tel. 075 7528299, fax 075 7528293 +48 509 156 642 e mail: RESUSCITATION ALS Advanced Life Support Provide Course 58540 Karpacz ALS provider 800 zł/osoba Jeśli chcesz zorganizować kurs u
58540 Karpacz, tel. 075 7528299, fax 075 7528293 +48 509 156 642 e mail: RESUSCITATION ALS Advanced Life Support Provide Course 58540 Karpacz ALS provider 800 zł/osoba Jeśli chcesz zorganizować kurs u
Polska Rada Resuscytacji ul. Radziwiłłowska 4, 31-026 Kraków www.prc.krakow.pl
 Polska Rada Resuscytacji ul. Radziwiłłowska 4, 31-026 Kraków www.prc.krakow.pl Podsumowanie głównych zmian w porównaniu z Wytycznymi 2005: Podstawowe zabiegi resuscytacyjne Zmiany w wytycznych dotyczące
Polska Rada Resuscytacji ul. Radziwiłłowska 4, 31-026 Kraków www.prc.krakow.pl Podsumowanie głównych zmian w porównaniu z Wytycznymi 2005: Podstawowe zabiegi resuscytacyjne Zmiany w wytycznych dotyczące
Ratownictwo medyczne. Studenci uczestniczą w zajęciach w stroju umożliwiającym swobodę podczas ćwiczeń.
 Cel: Zadaniem niniejszego przewodnika jest przedstawienie zagadnień które będą przedmiotem nauczania, realizowanego w ramach przedmiotu. Przedmiot ten stanowi wprowadzenie do medycyny ratunkowej i medycyny
Cel: Zadaniem niniejszego przewodnika jest przedstawienie zagadnień które będą przedmiotem nauczania, realizowanego w ramach przedmiotu. Przedmiot ten stanowi wprowadzenie do medycyny ratunkowej i medycyny
