12. Powikłania wad serca
|
|
|
- Jarosław Zawadzki
- 8 lat temu
- Przeglądów:
Transkrypt
1 12. Powikłania wad serca Małgorzata Procelewska, Adam Stebel Niewydolność krążenia W przypadku niewydolności krążenia serce nie jest w stanie dostarczyć życiowo ważnym narządom utlenowanej krwi w ilości wystarczającej do pokrycia ich podstawowego zapotrzebowania na tlen. Jeżeli stan ten trwa dłużej i nadal się pogłębia, dochodzi do wyczerpania rezerw organizmu, a w konsekwencji do zgonu. Niewydolność krążenia można podzielić na ostrą, występującą nagle, zazwyczaj szybko postępującą, oraz przewlekłą, postępującą wolniej, w której mechanizmy kompensacyjne serca mogą zapewnić jego podstawową pracę na dłuższy czas. Niewydolność krążenia często towarzyszy wrodzonym wadom serca ciężkim, stwierdzanym krótko po porodzie (np. całkowity nieprawidłowy spływ żył płucnych, przełożenie dużych naczyń, serce jednokomorowe, wady z dużym przeciekiem) oraz lżejszym, w późniejszym okresie życia. Do najczęściej występujących objawów niewydolności krążenia należą: przyspieszony oddech, zwiększona męczliwość, konieczność częstych przerw podczas wysiłku, brak apetytu, niedostateczne przybieranie na wadze (brak przybierania na wadze), obrzęki, nudności, rzadziej wymioty. U noworodków i niemowląt do objawów niewydolności krążenia zalicza się trudności podczas karmienia (szybkie męczenie się, brak apetytu, niemożność przyjęcia wystarczającej ilości pokarmu), przyspieszony oddech, nadmierne pocenie się oraz częste infekcje układu oddechowego. Dziecko z powyższymi objawami należy poddać szybkiej diagnostyce w celu wykluczenia wrodzonej wady serca lub potwierdzenia wady wymagającej interwencji chirurgicznej. 12. Powikłania wad serca 235
2 W diagnostyce należy uwzględnić również pozostałe choroby mogące powodować niewydolność krążenia: n nabyte choroby zastawek serca (infekcyjne zapalenie wsierdzia, gorączka reumatyczna) n zapalenia mięśnia sercowego n kardiomiopatie oraz inne pierwotne choroby mięśnia sercowego n zaburzenia rytmu n przewlekłe choroby płuc n niedokrwistość n nadciśnienie tętnicze n masywne krwawienie. Objawy niewydolności krążenia mogą wystąpić w przebiegu innych chorób dziecięcych (np. metabolicznych, endokrynologicznych itp.), niezbędna jest więc dokładna ocena stanu dziecka w celu ustalenia prawidłowego rozpoznania. Diagnostykę dzieci z objawami niewydolności krążenia należy podjąć jak najszybciej. Należy wykonać podstawowe badania krwi (morfologię, biochemię) i moczu, przeglądowe zdjęcie klatki piersiowej, EKG oraz echokardiografię. Podjęte przez specjalistów leczenie powinno uwzględniać przyczynę objawów i próbować ją usunąć. Jeżeli niewydolność krążenia jest spowodowana wadą serca, niezbędna może być interwencja kardiochirurgiczna. Pracę serca można wspomagać farmakologicznie przed operacją i po niej, stosując najczęściej leki z następujących grup: n glikozydy naparstnicy, np. digoksyna (zwiększają kurczliwość serca) n diuretyki, np. furosemid (usuwając nadmiar wody, zmniejszają obciążenie serca) n inhibitory konwertazy angiotensyny, np. enarenal (poszerzają naczynia, ułatwiają pompowanie krwi) n beta-blokery, np. propranolol (obniżają ciśnienie, zwalniając pracę serca, zmniejszają jego obciążenie). Krańcowa niewydolność krążenia jest stanem terminalnym, kiedy wszystkie mechanizmy kompensacyjne serca zostały wyczerpane. Niezbędne jest dokładne monitorowanie na oddziale intensywnej opieki medycznej, z możliwością zastosowania dodatkowych oraz ostatecznych metod leczenia: n ciągły wlew leków inotropowych wspomagających pracę serca (katecholaminy dopamina, adrenalina, blokery fosfodiesterazy II milrinon) n wspomaganie oddychania n pozaustrojowe metody wspomagania krążenia n przeszczepienie serca. 236 Dziecko z wadą serca
3 ECMO oraz systemy pozaustrojowego wspomagania krążenia ECMO (ExtraCorporeal Membrane Oxygenation) pozaustrojowe utlenowanie krwi lub ECLS (Extracorporeal Life Support) pozaustrojowe wspomaganie krążeniowo-oddechowe to urządzenia zastępujące podstawową funkcję płuc lub płuc i serca jednocześnie. Pozaustrojowe wspomaganie krążenia stosuje się w sytuacjach, kiedy serce lub płuca, bądź oba te życiowo ważne narządy jednocześnie, nie są w stanie spełniać swojej podstawowej funkcji. Należy pamiętać, iż wspomaganie to jest możliwe tylko przez krótki czas, wymaga precyzyjnego monitorowania i prowadzenia na oddziale intensywnej opieki medycznej, a także jest obarczone znacznym ryzykiem powikłań. Wskazanie do podłączenia pacjenta do pozaustrojowego wspomagania krążenia stanowią potencjalnie odwracalne stany chorobowe, które bez zastosowania wspomagania w krótkim czasie doprowadzą do zgonu pacjenta: n ostra niewydolność krążenia po chirurgicznej korekcji wady serca, niereagująca na leczenie farmakologiczne n kryza (przełom) nadciśnienia płucnego czyli nagły niekontrolowany wzrost ciśnienia płucnego n ostra niewydolność oddechowa. Należy pamiętać, że wprowadzenie pozaustrojowego wspomagania krążenia w przypadku nieodwracalnej niewydolności serca i(lub) płuc nie daje możliwości wyleczenia tych narządów i może stanowić tylko pomost do przeszczepienia, czyli zastąpienia narządu chorego zdrowym. Istnieją również inne systemy wspomagania krążenia z powodzeniem stosowane u pacjentów dorosłych. Jednak w leczeniu dzieci, szczególnie noworodków, ich zastosowanie terapeutyczne jest nadal niepewne. Tutaj należy wymienić systemy wspomagania pracy komór VAD (Ventricle Assist Devices), kontrapulsację wewnątrzaortalną oraz sztuczne serca (np. Abiocor). Obrzęki edema Obrzęk to patologiczne powiększenie narządów, skóry lub innych struktur ustroju, spowodowane nagłym zatrzymaniem oraz zwiększeniem objętości płynu międzykomórkowego w tkankach. W przypadku dzieci z wadami serca do obrzęków dochodzi najczęściej z powodu niewydolności krążenia, która może być spowodowana niedostateczną pracą prawej komory, lewej komory, a nierzadko słabą pracą obu komór jednocześnie. Kiedy prawa komora serca pracuje słabo, nie jest w stanie przepchnąć krwi do płuc. Krew zalegająca w prawej komorze i układzie żylnym może doprowadzić do powstania obrzęków zlokalizowanych najczęściej w obrębie stóp, kostek oraz powiek. 12. Powikłania wad serca 237
4 Jeżeli niewydolna jest komora lewa, serce nie jest w stanie wyrzucać wystarczającej ilości krwi na obwód, krew zalega w naczyniach płucnych, utrudnia oddychanie i może doprowadzić do obrzęku płuc. Powyższe stany należy bezwzględnie leczyć przyczynowo, co omówiono powyżej. Niejednokrotnie dzieci z wadami serca wymagają hospitalizacji i długo przebywają w pozycji leżącej. Obrzęk tkanek wiąże się z utrudnionym przepływem krwi, czyli z niedokrwieniem. Opiekujące się dziećmi pielęgniarki muszą więc szczególną uwagę zwrócić na zapobieganie powstawaniu odleżyn (materace antyodleżynowe, częsta zmiana pozycji, oklepywanie) oraz pielęgnację okolic zgięciowych kończyn i miejsc największego napięcia skóry. Bezwzględnie należy usunąć wszystkie dodatkowe przedmioty mogące powodować ucisk (zegarki, pierścionki, łańcuszki). Infekcje układu oddechowego Infekcje układu oddechowego należą do najczęstszych chorób wieku dziecięcego, które dzięki wprowadzeniu antybiotykoterapii zazwyczaj udaje się wyleczyć zachowawczo. Infekcje układu oddechowego (m.in. zapalenia oskrzeli, zapalenia płuc) to częste i nawracające choroby u dzieci z wrodzonymi wadami serca, w których przepływ krwi przez tętnicę płucną oraz płuca jest większy niż przepływ krwi przez aortę i naczynia systemowe. W zdrowym układzie krążenia ilość krwi, którą serce pompuje do płuc, równa się ilości krwi, którą serce pompuje przez aortę do naczyń systemowych; stosunek ten wynosi 1:1. W niektórych wadach serca objętość krwi pompowana z serca do płuc przewyższa objętość pompowaną z serca do naczyń systemowych (stosunek przesunięty wyraźnie w stronę przepływu płucnego). Są to wady ze wzmożonym przepływem płucnym, wśród których należy wymienić: n przetrwały przewód tętniczy Botalla n okienko aortalno-płucne n ubytek przegrody międzykomorowej n ubytek przegrody międzyprzedsionkowej n ubytki typu kanału przedsionkowo-komorowego n dwuujściowa prawa komora n nieprawidłowy spływ żył płucnych n wspólny pień tętniczy. Zwiększony przepływ płucny doprowadza do zastoju krwi w naczyniach płucnych, a w konsekwencji do przekrwienia oraz obrzęku błon śluzowych dróg oddechowych i tym samym do ich zwężenia oraz zwiększenia produkcji wydzieliny zalegającej w drogach oddechowych. Utrudnione oddychanie oraz zwiększona ilość wydzieliny stanowiącej pożywkę dla bakterii i korzystne środowisko dla wi- 238 Dziecko z wadą serca
5 rusów sprzyja namnażaniu drobnoustrojów i ułatwia rozwój infekcji układu oddechowego. Infekcja układu oddechowego w organizmie dziecka z wrodzoną wadą serca dodatkowo osłabia jego wydolność. Obserwuje się: brak apetytu, męczenie się podczas karmienia, słabą tolerancję wysiłku, pocenie się, brak przyrostu masy ciała oraz opóźniony wzrost. W diagnostyce trzeba uwzględnić wszystkie przyczyny nawracających infekcji układu oddechowego. Należy wykonać: badania podstawowe (morfologia, RTG klatki piersiowej, badania mikrobiologiczne) i stopniowo badania dodatkowe (w kierunku chorób metabolicznych, układu odpornościowego, wad serca itp.), co pozwoli wykluczyć rzadsze przyczyny nawrotu infekcji układu oddechowego lub je potwierdzić. W leczeniu nawracających infekcji układu oddechowego należy uwzględnić ich przyczynę, ponieważ samo leczenie objawowe nie zwalczy nawrotów schorzenia. Jeżeli u podłoża nawrotów zakażeń układu oddechowego leży wada serca, leczenie powinno objąć nie tylko układ oddechowy, lecz przede wszystkim wadę serca. W takich przypadkach konieczna jest dobra współpraca pediatry z kardiologiem dziecięcym i następnie z kardiochirurgiem. Nadciśnienie tętnicze Krążenie krwi u człowieka odbywa się w układzie zamkniętym, zwanym układem krążenia lub układem sercowo-naczyniowym. Krew rozprowadzana jest do naczyń dzięki pracy serca. Ciśnienie tętnicze to siła, jaką wywiera przepływająca krew na ścianę naczyń krwionośnych. Gdy mięsień sercowy kurczy się, aby wpompować krew do naczyń, ciśnienie krwi jest wyższe (ciśnienie skurczowe), natomiast podczas rozkurczu serca dochodzi do obniżenia ciśnienia (ciśnienie rozkurczowe). Prawidłowe wartości ciśnienia krwi zależą od wieku, wzrostu oraz płci dziecka. Ciśnienie tętnicze krwi u dzieci stopniowo wzrasta, aż u dzieci w wieku kilkunastu lat osiąga wartość jak u osób dorosłych. Do interpretacji wyników badania ciśnienia krwi używa się siatek centylowych lub specjalnych tabel uwzględniających wiek, wzrost i płeć pacjenta. Ciśnienie tętnicze krwi zależy także od wielu czynników, jak: wysiłek fizyczny, pora dnia, temperatura, stres, ból, stosowane leki. Nadciśnienie tętnicze u dziecka rozpoznaje się, gdy podczas co najmniej 3 niezależnych pomiarów przekracza ono normę. Częstość występowania nadciśnienia tętniczego u dzieci szacuje się na około 1 2% u pacjentów do 18. roku życia; u dzieci z wadami serca występuje znacznie rzadziej. 12. Powikłania wad serca 239
6 Objawy Objawy nadciśnienia tętniczego u dzieci mogą być nieliczne lub niecharakterystyczne. Najczęściej są to wymioty, bóle brzucha, bóle i zawroty głowy, omdlenia, krwawienie z nosa, złe samopoczucie, uczucie duszności, gorszy apetyt. U noworodków i niemowląt mogą wystąpić objawy niewydolności krążenia, upośledzenie rozwoju i drgawki. Rodzaje nadciśnienia tętniczego n pierwotne: bez uchwytnej przyczyny n wtórne: o znanej przyczynie. Przyczyny wtórnego nadciśnienia tętniczego u dzieci n naczyniowe: koarktacja aorty (najczęstsza przyczyna), zwężenie, zator lub zakrzep tętnicy nerkowej, choroba Kawasaki, choroba Takayasu, przetoki tętniczo-żylne n nerkowe: wady układu moczowego, nefropatia odpływowa, zapalenie nerek, ostra i przewlekła niewydolność nerek, guz nerki, zespół hemolityczno-mocznicowy n zaburzenia hormonalne n neurologiczne n nadwaga, która odpowiada nawet za 45% nadciśnienia tętniczego u dzieci i młodzieży n inne, skutek uboczny stosowanych leków. Nadciśnienie tętnicze w okresie pooperacyjnym U pacjentów, u których przeprowadza się operacje kardiochirurgiczne, może się rozwinąć nadciśnienie tętnicze w okresie pooperacyjnym. Najczęściej obserwuje się przejściowe nadciśnienie tętnicze (24 48 godzin) po operacji koarktacji aorty, które może występować nawet u 40% pacjentów. Jest to tzw. paradoksalne nadciśnienie tętnicze utrzymujące się pomimo usunięcia przeszkody, jaką stanowiło zwężenie w obrębie cieśni aorty. Nadciśnienie to jest najczęściej przejściowe i nie wymaga leczenia. W niektórych przypadkach konieczne jest stosowanie leków obniżających ciśnienie, takich jak enalapril (Enap) i propranolol. Nadciśnienie tętnicze w okresie pooperacyjnym jest częstsze u dzieci, u których operacja koarktacji przeprowadzana jest w późniejszym wieku (po 10. roku życia), niż u noworodków czy niemowląt. U niewielkiego odsetka pacjentów nadciśnienie tętnicze stwierdza się nawet po wypisaniu pacjenta ze szpitala. W tych przypadkach stosuje się leki obniżające ciśnienie. Zawsze jednak trzeba wykluczyć ewentualną rekoarktację, czyli ponowne zwężenie w operowanym miejscu, które także może być przyczyną nadciśnienia tętniczego w okresie pooperacyjnym. U dzieci z pojedynczą komorą serca, u których przeprowadza się operację hemi- Fontana, nadciśnienie może się rozwinąć w ciągu kilku pierwszych tygodni po operacji. Jeżeli zachodzi taka potrzeba, do leczenia włącza się leki obniżające ciśnienie. 240 Dziecko z wadą serca
7 Skutki nadciśnienia tętniczego Długotrwale występujące, nieleczone lub ciężkie nadciśnienie tętnicze u dzieci przyczynia się do uszkodzenia wielu ważnych narządów: n układu sercowo-naczyniowego (przedwczesna miażdżyca) n ośrodkowego układu nerwowego n nerek n narządu wzroku. Leczenie nadciśnienia tętniczego W leczeniu nadciśnienia tętniczego u dzieci stosuje się dwa zasadnicze postępowania: leczenie niefarmakologiczne i farmakologiczne. Postępowanie niefarmakologiczne modyfikacja stylu życia: 1. Zmniejszenie masy ciała. 2. Regularne ćwiczenia fizyczne o umiarkowanym natężeniu. 3. Modyfikacja diety ograniczenie zawartości w diecie soli i tłuszczów zwierzęcych, wzbogacenie diety w magnez, potas, wapń i kwas foliowy, spożywanie warzyw i owoców. 4. Odstawienie, o ile jest to możliwe, leków podwyższających ciśnienie tętnicze (glikokortykosteroidy, niesteroidowe leki przeciwzapalne, sympatykomimetyki). Leczenie farmakologiczne Do najczęściej stosowanych grup leków należą blokery kanałów wapniowych (nifedypina Cordafen), inhibitory konwertazy angiotensyny (enalapryl Enap, kaptopryl), leki moczopędne (furosemid, spironolakton), blokery receptora beta- -adrenergicznego (Propranolol, Labetolol). Na początku leczenia wprowadza się postępowanie niefarmakologiczne. Jeżeli nie przynosi ono efektów, wprowadza się przeważnie jeden lek, a gdy i to nie jest skuteczne, zwiększa się dawkę leku lub wprowadza do leczenia preparat z innej grupy leków. Nadciśnienie płucne Nadciśnienie płucne charakteryzuje się podwyższonym ciśnieniem w naczyniach płucnych. U dzieci rozpoznajemy je wtedy, gdy ciśnienie w tętnicy płucnej wynosi powyżej 50% ciśnienia panującego w aorcie, a u dorosłych powyżej 25 mm Hg w spoczynku i powyżej 30 mm Hg podczas wysiłku. Wyróżnia się nadciśnienie płucne pierwotne i wtórne. 12. Powikłania wad serca 241
8 Pierwotne nadciśnienie płucne Pierwotne nadciśnienie płucne jest chorobą o nieznanej etiologii. Charakteryzuje się podwyższonym ciśnieniem w krążeniu płucnym z towarzyszącą niewydolnością prawej komory. U dzieci rozwija się najczęściej pomiędzy 10. a 20. rokiem życia. W wyniku nieodwracalnych zmian w ścianie naczyń płucnych przepływ krwi przez płuca jest utrudniony, co wpływa na zmniejszenie utlenowania krwi tętniczej. Niewydolność prawej komory wynika z nadmiernej pracy, jaką musi ona wykonać przeciwko wysokiemu ciśnieniu panującemu w naczyniach płucnych. Do głównych objawów należą: nietolerancja wysiłku, męczliwość, ból w okolicy serca, zawroty głowy, omdlenia oraz sinica. W ciężkiej postaci choroby, przy objawach niewydolności prawej komory, stwierdza się podwyższone ciśnienie żylne, powiększenie wątroby i uogólnione obrzęki. W leczeniu pierwotnego nadciśnienia płucnego stosuje się: n leki moczopędne, pozwalające na zmniejszenie obrzęków dzięki eliminacji nadmiaru wody z organizmu n leki antykoagulacyjne ze względu na zwiększone ryzyko powstania zakrzepów i zatorów w naczyniach płucnych i systemowych n tlenoterapię poprawiającą stopień utlenowania krwi n leki powodujące rozszerzenie naczyń krwionośnych blokery kanałów wapniowych (Tildiem, Nifedipina) n prostacyklinę w ciągłym wlewie dożylnym lek stosowany głównie u pacjentów z ciężką postacią choroby. Postępowanie to ma charakter głównie objawowy, ale prognozy dotyczące rokowania pierwotnego nadciśnienia płucnego są coraz bardziej optymistyczne, chociaż nie gwarantują całkowitego powrotu do zdrowia. Nadciśnienie płucne wtórne Jest to postać nadciśnienia płucnego, która się rozwija z powodu określonej nieprawidłowości lub zaburzenia. Bezpośrednio po urodzeniu rozwój nadciśnienia płucnego mogą powodować następujące czynniki: n wrodzone wady serca, które powodują upośledzony spływ krwi z żył płucnych: nieprawidłowy spływ żył płucnych ze zwężeniem żył płucnych, zwężenie zastawki dwudzielnej, błona nad zastawką dwudzielną n wady serca ze zwiększonym przepływem płucnym n choroby płuc n skurcz naczyń płucnych bez współistniejącej choroby płuc lub serca n zmniejszona pojemność i niedorozwój łożyska naczyń płucnych występująca przy wrodzonym niedorozwoju płuc i przepuklinie przeponowej. 242 Dziecko z wadą serca
9 Wrodzone wady serca, w przebiegu których występuje zwiększony przepływ krwi przez płuca, predysponują do rozwoju nadciśnienia płucnego, jeżeli w odpowiednim czasie nie są leczone operacyjnie. Zalicza się do nich: n całkowity nieprawidłowy spływ żył płucnych n ubytek w przegrodzie międzykomorowej n wspólny kanał przedsionkowo-przedsionkowy n pojedyncza komora serca ze zwiększonym przepływem płucnym n przetrwały przewód tętniczy Botalla n wspólny pień tętniczy n okienko aortalno-płucne n przełożenie dużych naczyń n ubytek w przegrodzie międzyprzedsionkowej (bardzo rzadko). Na skutek zwiększonego przepływu krwi oraz niedotlenienia może dojść do powstania nieodwracalnych rozrostowych zmian w strukturze ścian naczyń płucnych oraz rozwoju nadciśnienia płucnego. W wyniku tych procesów zachodzi reakcja Eisenmengera, czyli odwrócenie przecieku (prawo-lewy) lub dwukierunkowy przeciek na poziomie komunikacji między jamami serca lub dużymi naczyniami. Do objawów zespołu Eisenmengera (patrz rozdział 7., s. 113.) należą przede wszystkim: sinica, duszność, zwiększona męczliwość oraz skłonność do zaburzeń rytmu serca, w późniejszych okresach choroby dołącza się niewydolność krążenia, ból w klatce piersiowej, omdlenia oraz krwioplucie. Aby zapobiec rozwojowi nieodwracalnych zmian w naczyniach płucnych i utrwaleniu nadciśnienia płucnego, operację wrodzonej wady serca, w której występuje zwiększony przepływ płucny, trzeba przeprowadzić jak najwcześniej, najlepiej w okresie noworodkowym lub niemowlęcym. Inne czynniki, które mogą wpłynąć na rozwój nadciśnienia płucnego, to: choroby płuc, zator tętnicy płucnej, wrodzone wady klatki piersiowej oraz nieprawidłowości naczyń płucnych występujące w niektórych chorobach genetycznych. Leczenie Nie ma skutecznych metod leczenia utrwalonego nadciśnienia płucnego i na całym świecie trwają poszukiwania nowych leków. Obecnie w terapii stosuje się między innymi leki powodujące rozszerzenie naczyń płucnych. Zalicza się do nich prostacyklinę i inne preparaty o takim samym mechanizmie działania (Epoprostenol, Treprostinil, Iloprost, Beraprost). Dużą skuteczność wykazują także leki hamujące działanie endoteliny naturalnego hormonu powodującego skurcz naczyń krwionośnych Bosentan, Sitaxsentan i Ambrisentan. 12. Powikłania wad serca 243
10 Ostatnio pojawiły się doniesienia o dużej skuteczności leku o nazwie sildenafil. W przypadku pacjentów, u których leczenie farmakologiczne nie przynosi efektów, ostateczne postępowanie stanowi przeszczepienie płuc lub płuc i serca, wykonywane sporadycznie ze względu na brak dawców narządów. Nadciśnienie płucne w okresie pooperacyjnym Niektóre dzieci po operacji wrodzonej wady serca są narażone na rozwój nadciśnienia płucnego we wczesnym okresie pooperacyjnym. Krążenie pozaustrojowe uszkadza śródbłonek stanowiący wewnętrzną ścianę naczyń, a także powoduje uwolnienie do krążenia różnorodnych substancji powodujących skurcz naczyń. Prowadzi to do podniesienia ciśnienia w tętnicy płucnej. Niedotlenienie i zaburzenie równowagi metabolicznej organizmu, które występują po operacji serca, mogą dodatkowo niekorzystnie wpływać na naczynia płucne. Nadciśnienie płucne we wczesnym okresie pooperacyjnym prowadzi do upośledzenia funkcji prawej komory oraz objawów ciężkiej niewydolności krążenia i wiąże się z dużą śmiertelnością wśród pacjentów. Częstość nadciśnienia płucnego po operacjach kardiochirurgicznych szacuje się na około 2%; w przypadku pacjentów z zespołem Downa na 10%, a po korekcji całkowitego kanału przedsionkowo-komorowego na 14%. Zespół Downa predysponuje do rozwoju nadciśnienia płucnego ze względu na zwiększoną gotowość naczyń krwionośnych do skurczu w odpowiedzi na różne bodźce. Leczenie Główne metody stosowane w leczeniu nadciśnienia płucnego w okresie pooperacyjnym: n leki uspokajające i przeciwbólowe w celu całkowitej eliminacji stresu dziecka związanego z operacją i bólem oraz zabezpieczenia przed nadmiarem bodźców z zewnątrz n odpowiednie mechaniczne wspomaganie oddychania (100% tlen, hiperwentylacja pacjenta) w celu zapewnienia optymalnej wentylacji pęcherzyków płucnych i najmniejszego oporu w krążeniu płucnym n leki poprawiające funkcję lewej komory i obniżające ciśnienie w tętnicy płucnej: dopamina, milrinon, tlenek azotu, nitroprusydek sodu, prostacyklina, siarczan magnezu oraz tolazolina n pozaustrojowe wspomaganie krążenia i wymiany gazowej ostateczna metoda lecznicza. 244 Dziecko z wadą serca
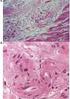
11 Infekcyjne zapalenie wsierdzia (endocarditis) Infekcyjne zapalenie wsierdzia (IZW) to choroba tkanki wyścielającej wnętrze serca, wywołana drobnoustrojami (bakterie, wirusy lub grzyby). W obrębie wsierdzia w miejscach zaatakowanych przez drobnoustroje powstają tzw. wegetacje, czyli kalafiorowatego kształtu twory, które mogą być zlokalizowane na zastawkach serca, wewnętrznej powierzchni komór lub przedsionkach serca. Choroba może się rozwinąć tylko w momencie, kiedy drobnoustrój przeniknie przez naturalne bariery chroniące organizm i znajdzie się we krwi wewnątrz naczyń. Przemieszczeniu drobnoustrojów do krwi mogą sprzyjać pewne stany chorobowe, w tym: infekcje dróg oddechowych, moczowych oraz skóry, a także naruszenie naturalnych barier odpornościowych przez czynnik zewnętrzny, np. uraz, pogryzienie przez psa czy kleszcza. Drobnoustroje mogą przeniknąć do krwi również podczas zabiegów inwazyjnych, jak: zabiegi stomatologiczne (np. usuwanie zęba oraz kanałowe leczenie zęba), cystoskopia (wziernikowanie pęcherza moczowego), cewnikowanie serca itp. Wewnątrzsercowe i wewnątrznaczyniowe urządzenia stosowane we współczesnej kardiochirurgii (sztuczne zastawki, centralne wejścia dożylne, rozruszniki serca zakładane przez naczynia) mogą być również podłożem do rozwoju infekcyjnego zapalenia wsierdzia. Bardzo rzadko sama obecność drobnoustrojów we krwi doprowadza do rozwinięcia infekcyjnego zapalenia wsierdzia, ponieważ gładkie i nieuszkodzone wsierdzie stanowi wystarczającą barierę ochronną serca. Sytuacja ta ulega zmianie, kiedy dochodzi do naruszenia ciągłości wsierdzia i powstają punkty, w których drobnoustroje mogą się przyczepić i rozmnażać. Jedną z najważniejszych przy- Ryzyko rozwoju infekcyjnego zapalenia wsierdzia nie ma ryzyka średnie ryzyko wysokie ryzyko ubytek międzyprzedsionkowy typu II (ASDII) wady z przeciekiem lewo- -prawym po korekcji: (ASDI, VSD, CAVC) wypadanie płatka zastawki mitralnej bez niedomykalności szmer niewinny przebyta choroba Kawasaki bez zajęcia zastawek przebyta gorączka reumatyczna bez zajęcia zastawek wszczepiony pozasercowo rozrusznik lub kardiowerter wrodzone niesinicze wady serca (z wyjątkiem ubytku ASDII) wady zastawkowe kardiomiopatia przerostowa do 6 miesięcy po operacji serca oraz kardiologicznych zabiegach interwencyjnych do 12 miesięcy po inwazyjnym zamknięciu ubytku (Amplatzer) przeszczep serca (brak wspólnego stanowiska) wszczepione zastawki sztuczne przebyte infekcyjne zapalenie wsierdzia sinicze wrodzone wady serca (typu pojedynczej komory, tetralogia Fallota, przełożenie dużych naczyń) zespolenia naczyniowe z użyciem sztucznego naczynia przetoki tętniczo-żylne resztkowe wady serca po zabiegach wszczepiony śródsercowo rozrusznik lub kardiowerter 12. Powikłania wad serca 245
12 czyn zmniejszających naturalne właściwości ochronne wsierdzia stanowią wrodzone oraz nabyte wady serca. Rozpoznanie Rozpoznanie ustala się na podstawie objawów klinicznych, jak: gorączka, ogólne osłabienie, brak apetytu, rzadziej bóle w klatce piersiowej, bóle mięśniowe. Potwierdzenie stanowią wyniki dodatkowych badań diagnostycznych, w tym przede wszystkim posiewu krwi (dodatni w 90% przypadków). Nieocenione narzędzie diagnostyczne to badanie echokardiograficzne, które nie tylko potwierdza rozpoznanie, ale również dzięki możliwości oceny wielkości, ilości oraz lokalizacji wegetacji stanowi podstawę wyboru sposobu leczenia. Badanie wielokrotnie powtarzane pozwala określić stopień zaawansowania choroby i dokładnie ocenić efekty leczenia, a nawet szybko wychwycić progresję choroby, która może wymagać pilnego leczenia inwazyjnego. W przypadku podejrzenia zatoro- Rodzaje zabiegów wymagające oraz niewymagające profilaktyki antybiotykowej rodzaj zabiegu wymagające profilaktyki niewymagające profilaktyki stomatologiczne zabiegi, podczas których dochodzi do krwawienia ze śluzówek, dziąseł, komory zęba (w tym usuwanie kamienia) zabiegi endodontyczne bezkrwawe zabiegi stomatologiczne utrata zębów mlecznych laryngologiczne oraz na drogach oddechowych tonsillectomia, adenotomia sztywna bronchoskopia intubacja nosowo-tchawicza operacje naruszające ciągłość śluzówki układu oddechowego giętka bronchoskopia intubacja ustno-tchawicza gastrologiczne zabiegi na żylakach przełyku endoskopia dróg żółciowych lub przewodów trzustkowych ERCP endoskopowe zabiegi chirurgiczne echokardiografia przezprzełykowa endoskopia bez biopsji urologiczne zabiegi inwazyjne oraz diagnostyka inwazyjna dróg moczowych i rodnych cewnikowanie pęcherza dermatologiczne zabiegi obejmujące zakażone rany, ropnie itp. różne wprowadzenie stentu naczyniowego diagnostyczne cewnikowanie serca balonowa plastyka naczynia 246 Dziecko z wadą serca
13 wości dodatkowym narzędziem diagnostycznym jest tomografia komputerowa oraz rezonans magnetyczny. Leczenie Leczenie należy podjąć jak najwcześniej i kontynuować średnio 4 6 tygodni. Stosuje się celowaną antybiotykoterapię (czyli stosowanie antybiotyków, na które zgodnie z badaniem mikrobiologicznym wrażliwe są chorobotwórcze drobnoustroje), leczenie przeciwzakrzepowe oraz nierzadko leczenie fibrynolityczne (czyli stosowanie leków rozpuszczających śródnaczyniowe i śródsercowe skrzepliny). W fazie ostrego zapalenia wsierdzia oraz w przypadku niektórych powikłań konieczne może być leczenie operacyjne. Dziecko z podejrzeniem zapalenia wsierdzia należy jak najszybciej przewieźć do doświadczonego ośrodka specjalistycznego, w którym można dokonać dokładnej diagnostyki (szczególnie precyzyjnej diagnostyki echokardiograficznej), wdrożyć szybko leczenie, wymagające czasami nawet intensywnej terapii czy natychmiastowej interwencji chirurgicznej. Powikłania infekcyjnego zapalenia wsierdzia 1. Zator świeże wegetacje są delikatne oderwane przez prąd płynącej krwi i przemieszczone do gałęzi tętnicy płucnej lub aorty mogą zamknąć światło naczynia oraz spowodować niedokrwienie zaopatrywanego przez to naczynie narządu. 2. Uszkodzenie struktur serca wegetacja zlokalizowana w obrębie zastawki może zniszczyć jej tkankę i spowodować niedomykalność zastawki (np. przedziurawienie płatka). 3. Upośledzenie funkcji serca uszkodzenie zastawek może doprowadzić do znaczącego zmniejszenia wydolności serca. Narastająca wegetacja może znacząco zmniejszać światło zastawki lub jamy serca, w której się znajduje. 4. Zakażenia wegetacje są źródłem drobnoustrojów, które się mogą ze strumieniem krwi przemieścić do innych miejsc ustroju, doprowadzając do ich zakażenia. Profilaktyka infekcyjnego zapalenia wsierdzia W sytuacjach, w których wzrasta zagrożenie przedostania się drobnoustrojów do krwi, szczególnie u dzieci ze zwiększonym ryzykiem rozwoju infekcyjnego zapalenia wsierdzia, zaleca się profilaktycznie wprowadzić leczenie antybiotykami. Wybór antybiotyku, dawkę, czas zastosowania oraz okres jego stosowania ustala lekarz; należy go bezwzględnie poinformować o uczuleniach na leki, szczególnie antybiotyki. U pacjentów stosujących leczenie antykoagulacyjne zaleca się unikać domięśniowego podawania leku. Najczęściej stosowane są antybiotyki 12. Powikłania wad serca 247
14 z grupy penicylin (amoksycilina, ampicylina), cefalosporyn (cefazolin, cefuroksym), makrolidów (klarytromycyna), linkozamidów (klindamycyna). Powikłania zatorowo-zakrzepowe Zmiany zakrzepowe i zatorowe mogą powstawać wewnątrz naczyń tętniczych, żylnych i serca w wyniku uszkodzenia ściany naczynia, któremu towarzyszą: nieprawidłowa funkcja płytek krwi, zmieniony przepływ krwi oraz upośledzenie funkcjonowania układu krzepnięcia. Zakrzepy po oderwaniu od ściany naczynia mogą się przemieszczać wraz z prądem krwi. Prowadzi to do powstania zatorów, które powodują całkowite lub częściowe zamknięcie światła naczynia. Objawy kliniczne wynikają z niedokrwienia tkanek lub utrudnionego odpływu krwi żylnej. Czynniki ryzyka powstania zatorów i zakrzepów: n nieprawidłowy przepływ krwi w naczyniach n zmiany patologiczne w obrębie ściany naczynia n nieprawidłowości układu krzepnięcia. Po niektórych operacjach kardiochirurgicznych występuje zwiększone ryzyko powstania zatorów lub zakrzepów. Częstość powikłań zatorowo-zakrzepowych po operacjach kardiochirurgicznych wynosi około 1,5%. Operacje związane ze zwiększonym ryzykiem powikłań zatorowo-zakrzepowych: n etapowe leczenie metodą Fontana (operacja hemi-fontana i Fontana) n zespolenie systemowo-płucne n wszczepienie sztucznych i biologicznych zastawek serca n zastosowanie materiałów sztucznych z politetrafluoruetylenu (Gore-Tex ). W niektórych przypadkach konieczne jest wprowadzenie do leczenia preparatów przeciwkrzepliwych, co pozwala zapobiec powikłaniom zatorowo-zakrzepowym. Do tych stanów należą: n przebyty epizod zakrzepowy lub zatorowy w obrębie układu żylnego lub tętniczego n wszczepienie sztucznych mechanicznych i biologicznych zastawek serca, cewnikowanie serca, cewniki w naczyniach tętniczych, stenty wewnątrznaczyniowe, operacja hemi-fontana i Fontana, zespolenie systemowo-płucne oraz zaburzenia rytmu serca n inne: choroba Kawasaki, zastosowanie krążenia pozaustrojowego, hemodializa. 248 Dziecko z wadą serca
15 Leczenie przeciwzakrzepowe W leczeniu przeciwzakrzepowym stosuje się następujące leki: heparynę, leki hamujące czynność płytek krwi, doustne antykoagulanty oraz leki tromboliczne. Heparyna Aby zapobiec wykrzepianiu krwi oraz powstawaniu zatorów we wczesnym okresie pooperacyjnym stosuje się heparynę, która nasila działanie antytrombiny III, głównego inhibitora układu krzepnięcia, czyli substancji zapobiegającej krzepnięciu krwi. Lek ten, stosowany głównie w warunkach szpitalnych, podaje się we wstrzyknięciach podskórnych lub dożylnych. Podczas podawania heparyny zaleca się ścisłą kontrolę parametrów układu krzepnięcia, gdyż istnieje ryzyko krwawień w przypadku przedawkowania leku. Leki antyagregacyjne hamujące czynność płytek krwi Kwas acetylosalicylowy (ASA; np. Aspiryna) jest lekiem przeciwpłytkowym, hamującym agregację płytek krwi, czyli łączenie się ich w większe konglomeraty, które mogą osiadać w miejscach uszkodzenia naczynia. Stosowanie tego leku wiąże się z nielicznymi skutkami ubocznymi, a przewlekłe podawanie jest względnie bezpieczne nawet u małych dzieci. ASA podaje się wraz z posiłkiem, ze względu na możliwość podrażnienia błony śluzowej żołądka. Rodzice powinni obserwować, czy u dziecka nie pojawia się szybki lub ciężki oddech, senność lub nietypowe objawy ze strony układu nerwowego, które mogą być wczesnymi oznakami przedawkowania leku. Krwawienie z nosa lub z przewodu pokarmowego (krew w stolcu, krwiste wymioty) są wskazaniem do odstawienia leku. Doustne leki przeciwzakrzepowe Doustne leki przeciwzakrzepowe (antykoagulacyjne), takie jak: acenokumarol (Sintrom), warfaryna (Coumadin) hamują krzepnięcie krwi, gdyż zapobiegają syntezie w wątrobie substancji biorących udział w krzepnięciu krwi (tzw. czynników krzepnięcia zależnych od witaminy K). Leki te stosuje się u dzieci wymagających długotrwałego leczenia przeciwkrzepliwego, np. po wszczepieniu sztucznych zastawek serca lub w nawracającej zakrzepicy i zatorowości. Leki antykoagulacyjne działają znacznie silniej niż leki antyagregacyjne; podczas ich stosowania konieczna jest stała kontrola lekarska, oznaczanie wskaźnika protrombinowego INR (international normalized ratio). Zalecany poziom INR u dzieci stosujących leki przeciwzakrzepowe wynosi 2 3. U dzieci operowanych w Klinice Kardiochirurgii Dziecięcej w Krakowie bezpośrednio po operacji Fontana rutynowo stosuje się heparynę, w następnie leki antyagregacyjne (ASA). W późniejszym okresie pooperacyjnym może jednak wy- 12. Powikłania wad serca 249
16 Ryc. 1. A, B. Aparat do domowego pomiaru poziomu INR A B stąpić zwiększone ryzyko zaburzeń zatorowo-zakrzepowych, co wymaga u niektórych pacjentów włączenia doustnych leków przeciwzakrzepowych. Doustne leki przeciwzakrzepowe mogą wywoływać skutki uboczne. Najczęściej występują krwawienie z dziąseł podczas mycia zębów, krwawienie z nosa, siniaki na skórze, a w przypadku dorastających dziewczynek zwiększone krwawienie miesiączkowe. Dlatego ważne jest ścisłe przestrzeganie zaleceń lekarskich. Choroba (nawet zwykła biegunka), zmiany w diecie żywieniowej lub niektóre leki mogą wpłynąć na INR. Należy informować lekarza prowadzącego o wszystkich zmianach w trybie życia dziecka, aby mógł dostosować dawkę leku. Leczenie przeciwzakrzepowe jest bardzo stresujące zarówno dla dziecka, jak i jego rodziców, gdyż trudno ustalić właściwą dawkę leku ze względu na szybki wzrost 250 Dziecko z wadą serca
17 dziecka. Dlatego konieczne jest częstsze niż u dorosłych kontrolowanie wskaźnika INR. Wiąże się to niestety za każdym razem z pobieraniem krwi w przychodni. Uwaga! Na rynku polskim pojawił się już aparat do domowego pomiaru poziomu INR (do oznaczenia INR wystarczy kropla krwi z palca dziecka). Nazwa aparatu: CoaguChek S System firmy Roche (ryc. 1.). Zalecenia dla rodziców dzieci przyjmujących doustne leki przeciwkrzepliwe 1. Dzieci należy chronić przed urazami. 2. Przeciwwskazane jest domięśniowe podawanie leków. 3. Należy unikać stosowania innych leków, o ile lekarz nie zaleci inaczej. Mogą one bowiem wywrzeć niekorzystny wpływ na poziom INR. Do leków zwiększających działanie antykoagulantów należą m.in.: leki przeciwbólowe i przeciwzapalne (np. Aspiryna, Naproxen, Ibuprofen), antybiotyki (np. Ampicilina, Tetracyclina), sulfonamidy (np. Biseptol), leki antyarytmiczne (np. Amiodaron). Natomiast leki zmniejszające działanie antykoagulantów to m.in.: leki moczopędne (Furosemid), witamina K, leki antyhistaminowe (Zyrtec, Claritine) i leki osłonowe. 4. Witamina K zmniejsza skuteczność działania doustnych leków przeciwkrzepliwych, należy więc unikać spożywania dużych ilości pokarmów zawierających witaminę K; należą do nich: szpinak, kapusta (szczególnie kapusta włoska), kalafior, brokuły, wątroba wieprzowa, żółtko jajka, sałata, groszek, fasola biała, brukselka, ziarna soi i olej sojowy. 5. Skontaktuj się niezwłocznie z lekarzem, gdy twoje dziecko: n doznało nagłego urazu n ma nieustające krwawienie z nosa lub z rany n ma większe krwawienie z dziąseł przy myciu zębów n oddaje ciemny lub czarny stolec n oddaje czerwony lub ciemny mocz n ma niewiadomego pochodzenia podbiegnięcia krwawe (siniaki); n pluje krwią lub kaszle z odpluwaniem krwi. 6. Uprzedź wszystkie osoby zajmujące się dzieckiem, wychowawców w przedszkolu i nauczycieli w szkole o stosowaniu przez dziecko leków przeciwzakrzepowych. 7. Noś przy sobie książeczkę leczenia antykoagulacyjnego dziecka i zaznaczaj w niej każdą podaną dziecku dawkę leku. Pokazuj ją każdemu badającemu je lekarzowi, nie zapominając o dentyście. 8. Podawaj dziecku leki przeciwzakrzepowe zawsze o tej samej porze dnia. 12. Powikłania wad serca 251
18 Leki tromboliczne Tromboliza polega na enzymatycznym trawieniu skrzepów krwi enzymem występującym w osoczu krwi, który ulega aktywacji za pomocą leków trombolitycznych. Leki trombolityczne powodują więc rozpuszczenie skrzepu, a ich stosowanie to najszybszy i najbardziej skuteczny sposób leczenia przeciwzakrzepowego. Doustne leki przeciwzakrzepowe heparyna i leki antyagregacyjne jedynie zapobiegają rozwojowi zakrzepów lub zatorów. U dzieci leczenie trombolityczne stosowane jest w przypadkach: n stwierdzenia zakrzepu w dużych naczyniach i przedsionkach n zakrzepicy żył nerkowych n w przypadku zamknięcia zespoleń n w chorobie Kawasaki (faza ostra, w przypadku rozpoznaniu świeżych zmian zakrzepowych). Leczenie trombolityczne u dzieci można stosować wyłącznie w warunkach szpitalnych, w ośrodkach mających możliwość monitorowania terapii. Skutki uboczne to najczęściej krwawienia ograniczone do miejsca wkłucia, rzadziej masywniejsze krwawienia. Obecnie stosuje się następujące leki trombolityczne: streptokinazę, urokinazę i TPA, czyli tkankowy aktywator plazminogenu (Actilyse). Niedokrwistość (anemia) Niedokrwistość polega na zmniejszeniu liczby krwinek czerwonych i(lub) ilości hemoglobiny w jednostce objętości krwi poniżej normy ustalonej dla danego wieku. Podstawowa rola krwinek czerwonych to wiązanie tlenu z powietrza znajdującego się w płucach i dostarczenie go do wszystkich tkanek organizmu. Typowe objawy anemii: szum w uszach, zawroty oraz bóle głowy, senność, mroczki przed oczyma, osłabienie, łatwa męczliwość, słaba tolerancja wysiłku, bladość skóry. Przyczyn powstawania niedokrwistości jest bardzo wiele. Upraszczając, można je włączyć do trzech podstawowych grup: zmniejszenie produkcji erytrocytów (np. w niedoborze żelaza), zwiększone niszczenie erytrocytów (np. wady budowy krwinek czerwonych) oraz nadmierna utrata erytrocytów (np. po krwotoku). U dzieci z wadami serca niedokrwistość występuje w takim samym stopniu i z tych samych przyczyn jak u dzieci zdrowych. Dzieci te jednak gorzej tolerują taki stan (np. u dzieci z wadami sinicznymi istotne są duże wartości hemoglobiny i czerwonych krwinek) i w ich przypadku niezmiernie ważne jest okresowe kontrolowanie morfologii krwi i szybkie wprowadzenie odpowiedniego leczenia zapobiegającego anemii. 252 Dziecko z wadą serca
19 U większości dzieci z wrodzoną wadą serca konieczne jest wykonanie przynajmniej jednego zabiegu operacyjnego jako podstawowego i jedynego leczenia. Wszystkie kardiochirurgiczne zabiegi operacyjne wiążą się przynajmniej z niedużą utratą krwi oraz ryzykiem nagłej niekontrolowanej masywnej utraty krwi. Dla każdego pacjenta poddawanego zabiegowi kardiochirurgicznemu przygotowuje się więc rezerwę krwi do natychmiastowego przetoczenia w razie potrzeby. Jednak nie każda utrata krwi przez pacjenta przed zabiegiem, w jego trakcie lub po zabiegu wymaga natychmiastowego uzupełnienia, i to z kilku powodów: 1. Umiarkowane zmniejszenie stężenia krwinek czerwonych u pacjenta obniża gęstość krwi, przez co serce wykonuje mniejszą pracę podczas jej pompowania. 2. Szybkie zwiększenie stężenia krwinek czerwonych zagęszcza krew, utrudnia pracę serca i przepływ krwi przez naczynia, co może w konsekwencji prowadzić po powstania zakrzepów oraz zatorów. 3. Każde przetoczenie krwi obciąża układ odpornościowy pacjenta i wiąże się z ryzykiem powikłań. Szczególny rodzaj anemii w kardiochirurgii stanowi niedokrwistość po operacjach w krążeniu pozaustrojowym. Korekcja operacyjna ponad 2/3 wad serca u dzieci jest możliwa tylko dzięki zastosowaniu krążenia pozaustrojowego, urządzenia zastępującego na czas zabiegu operacyjnego pracę serca i płuc. Krążenie pozaustrojowe to skomplikowane urządzenie, złożone z pompy zastępującej pracę serca, oksygenatora zastępującego pracę płuc oraz licznych drenów. Przed zabiegiem operacyjnym urządzenie to wymaga specjalnego przygotowania oraz wypełnienia płynami krwiozastępczymi, lekami oraz, u mniejszych pacjentów, krwią. Podczas operacji dochodzi do hemodylucji, czyli do rozcieńczenia własnej krwi pacjenta płynami znajdującymi się w całym układzie drenów krążenia pozaustrojowego. Hemodylucja to warunek bezpiecznego prowadzenia krążenia pozaustrojowego. Po zatrzymaniu krążenia pozaustrojowego duża część płynów zawierających krew pacjenta jest podawana z powrotem do układu krążenia dziecka, jednak nie zawsze dąży się do uzyskania przedoperacyjnego stężenia krwinek czerwonych, szczególnie w przypadku wad, w których niewielka niedokrwistość pooperacyjna przynosi korzyści. 12. Powikłania wad serca 253
20
Spis treści. Przedmowa Badanie pacjenta z chorobami sercowo-naczyniowymi... 13
 Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM
 Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM Definicja NS to zespół kliniczny, w którym wskutek dysfunkcji serca jego pojemność minutowa jest zmniejszona w stosunku do zapotrzebowania
Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM Definicja NS to zespół kliniczny, w którym wskutek dysfunkcji serca jego pojemność minutowa jest zmniejszona w stosunku do zapotrzebowania
CMC/2015/03/WJ/03. Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca
 CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
Ostra niewydolność serca
 Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Definicja INFEKCYJNE ZAPALENIE WSIERDZIA 2015-04-23
 Definicja INFEKCYJNE ZAPALENIE WSIERDZIA II KATEDRA KARDIOLOGII CM UMK 2014 Wewnątrznaczyniowe zakażenie obejmujące struktury serca (np. zastawki, wsierdzie komór i przedsionków), duże naczynia krwionośne
Definicja INFEKCYJNE ZAPALENIE WSIERDZIA II KATEDRA KARDIOLOGII CM UMK 2014 Wewnątrznaczyniowe zakażenie obejmujące struktury serca (np. zastawki, wsierdzie komór i przedsionków), duże naczynia krwionośne
Nitraty -nitrogliceryna
 Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
1. Podstawowe badanie kardiologiczne u dzieci 1 I. Wywiad chorobowy 1
 v Wstęp xiii Przedmowa do wydania I polskiego xv Wykaz skrótów xvii 1. Podstawowe badanie kardiologiczne u dzieci 1 I. Wywiad chorobowy 1 A. Wywiad perinatalny i z okresu ciąży 1 B. Wywiad po urodzeniu
v Wstęp xiii Przedmowa do wydania I polskiego xv Wykaz skrótów xvii 1. Podstawowe badanie kardiologiczne u dzieci 1 I. Wywiad chorobowy 1 A. Wywiad perinatalny i z okresu ciąży 1 B. Wywiad po urodzeniu
Definicja INFEKCYJNE ZAPALENIE WSIERDZIA
 INFEKCYJNE ZAPALENIE WSIERDZIA II KATEDRA KARDIOLOGII CM UMK 2014 Definicja Wewnątrznaczyniowe zakażenie obejmujące struktury serca (np. zastawki, wsierdzie komór i przedsionków), duże naczynia krwionośne
INFEKCYJNE ZAPALENIE WSIERDZIA II KATEDRA KARDIOLOGII CM UMK 2014 Definicja Wewnątrznaczyniowe zakażenie obejmujące struktury serca (np. zastawki, wsierdzie komór i przedsionków), duże naczynia krwionośne
Diagnostyka różnicowa omdleń
 Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
Rodzaje omdleń. Stan przedomdleniowy. Omdlenie - definicja. Diagnostyka różnicowa omdleń
 Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
I KLINIKA POŁOZNICTWA I GINEKOLOGII WUM
 I KLINIKA POŁOZNICTWA I GINEKOLOGII WUM CZĘSTOŚĆ WYSTĘPOWANIA CHORÓB SERCA U CIĘŻARNYCH OKOŁO 0,5-1% PRZYCZYNA OKOŁO 10-15% ŚMIERTELNOŚCI MATEK WZROST OBJĘTOŚCI KRWI KRĄŻĄCEJ O 50% WZROST OBJĘTOŚCI MINUTOWEJ
I KLINIKA POŁOZNICTWA I GINEKOLOGII WUM CZĘSTOŚĆ WYSTĘPOWANIA CHORÓB SERCA U CIĘŻARNYCH OKOŁO 0,5-1% PRZYCZYNA OKOŁO 10-15% ŚMIERTELNOŚCI MATEK WZROST OBJĘTOŚCI KRWI KRĄŻĄCEJ O 50% WZROST OBJĘTOŚCI MINUTOWEJ
NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1
 NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1 Niewydolność nerek Niewydolność nerek charakteryzuje się utratą zdolności do oczyszczania organizmu
NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1 Niewydolność nerek Niewydolność nerek charakteryzuje się utratą zdolności do oczyszczania organizmu
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
Aneks III. Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta
 Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Infekcyjne zapalenie wsierdzia - IZW. Częstość występowania: ~ 4-10/100000/rok. Śmiertelność: nie leczone 100% leczone 30% szt.
 Infekcyjne zapalenie wsierdzia - IZW Częstość występowania: ~ 4-10/100000/rok Śmiertelność: nie leczone 100% leczone 30% szt.zastawka - 50% IZW - Patogeneza Uszkodzenie wsierdzia Bakteriemia WEGETACJA
Infekcyjne zapalenie wsierdzia - IZW Częstość występowania: ~ 4-10/100000/rok Śmiertelność: nie leczone 100% leczone 30% szt.zastawka - 50% IZW - Patogeneza Uszkodzenie wsierdzia Bakteriemia WEGETACJA
Wrodzone wady serca u dorosłych
 Wrodzone wady serca u dorosłych - rozpoznane po raz pierwszy w wieku dorosłym - wada mało zaawansowana w dzieciństwie - nie korygowana - wada po korekcji lub zabiegu paliatywnym w dzieciństwie - niewydolność
Wrodzone wady serca u dorosłych - rozpoznane po raz pierwszy w wieku dorosłym - wada mało zaawansowana w dzieciństwie - nie korygowana - wada po korekcji lub zabiegu paliatywnym w dzieciństwie - niewydolność
Patofizjologia i symptomatologia. Piotr Abramczyk
 Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca Obiektywny dowód dysfunkcji serca i i Odpowiedź na właściwe leczenie
Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca Obiektywny dowód dysfunkcji serca i i Odpowiedź na właściwe leczenie
Wady serca z przeciekiem lewo-prawym
 Folia Cardiol. 2001, tom 8, supl. B Folia Cardiol. 2001, tom 8, supl. B, B6 B11 Copyright 2001 Via Medica ISSN 1507 4145 Wady serca z przeciekiem lewo-prawym Definicja. Wady, w których dochodzi do przecieku
Folia Cardiol. 2001, tom 8, supl. B Folia Cardiol. 2001, tom 8, supl. B, B6 B11 Copyright 2001 Via Medica ISSN 1507 4145 Wady serca z przeciekiem lewo-prawym Definicja. Wady, w których dochodzi do przecieku
Zapalenie ucha środkowego
 Zapalenie ucha środkowego Poradnik dla pacjenta Dr Maciej Starachowski Ostre zapalenie ucha środkowego. Co to jest? Ostre zapalenie ucha środkowego jest rozpoznawane w przypadku zmian zapalnych w uchu
Zapalenie ucha środkowego Poradnik dla pacjenta Dr Maciej Starachowski Ostre zapalenie ucha środkowego. Co to jest? Ostre zapalenie ucha środkowego jest rozpoznawane w przypadku zmian zapalnych w uchu
6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej
 6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej 6.2.1. Podsumowanie korzyści wynikających z leczenia Co to jest T2488? T2488
6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej 6.2.1. Podsumowanie korzyści wynikających z leczenia Co to jest T2488? T2488
CIBA-GEIGY Sintrom 4
 CIBA-GEIGY Sintrom 4 Sintrom 4 Substancja czynna: 3-[a-(4-nitrofenylo-)-0- -acetyloetylo]-4-hydroksykumaryna /=acenocoumarol/. Tabletki 4 mg. Sintrom działa szybko i jest wydalany w krótkim okresie czasu.
CIBA-GEIGY Sintrom 4 Sintrom 4 Substancja czynna: 3-[a-(4-nitrofenylo-)-0- -acetyloetylo]-4-hydroksykumaryna /=acenocoumarol/. Tabletki 4 mg. Sintrom działa szybko i jest wydalany w krótkim okresie czasu.
Lp. Zakres świadczonych usług i procedur Uwagi
 Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
Migotanie przedsionków i leczenie przeciwzakrzepowe. Małgorzata Kuzin Instytut Kardiologii Klinika Intensywnej Terapii Kardiologicznej
 Migotanie przedsionków i leczenie przeciwzakrzepowe Małgorzata Kuzin Instytut Kardiologii Klinika Intensywnej Terapii Kardiologicznej (ang. atrial fibrillation, AF) Migotanie przedsionków - definicja
Migotanie przedsionków i leczenie przeciwzakrzepowe Małgorzata Kuzin Instytut Kardiologii Klinika Intensywnej Terapii Kardiologicznej (ang. atrial fibrillation, AF) Migotanie przedsionków - definicja
Katedra i Klinika Ortopedii i Traumatologii Narządu Ruchu Wydziału Lekarskiego w Katowicach SUM Kierownik: prof. dr hab. n. med.
 Katowice 2016 Jolanta Żak Katedra i Klinika Ortopedii i Traumatologii Narządu Ruchu Wydziału Lekarskiego w Katowicach SUM Kierownik: prof. dr hab. n. med. Damian Kusz W razie zaobserwowania niepokojących
Katowice 2016 Jolanta Żak Katedra i Klinika Ortopedii i Traumatologii Narządu Ruchu Wydziału Lekarskiego w Katowicach SUM Kierownik: prof. dr hab. n. med. Damian Kusz W razie zaobserwowania niepokojących
Testy wysiłkowe w wadach serca
 XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
Aneks III. Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta.
 Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
Przedzabiegowa ankieta anestezjologiczna
 SPECJALISTYCZNY NIEPUBLICZNY ZAKŁAD OPIEKI ZDROWOTNEJ MOTO MED Kazimiera Sikora 25 731 KIELCE, ul. Słoneczna 1 Biuro tel (041) 346-08-50; fax (041) 346-21-00 Przychodnie- ul Słoneczna 1 (041)345-11-47;
SPECJALISTYCZNY NIEPUBLICZNY ZAKŁAD OPIEKI ZDROWOTNEJ MOTO MED Kazimiera Sikora 25 731 KIELCE, ul. Słoneczna 1 Biuro tel (041) 346-08-50; fax (041) 346-21-00 Przychodnie- ul Słoneczna 1 (041)345-11-47;
8. Transplantacja serca oraz serca i płuc u dzieci
 8. Transplantacja serca oraz serca i płuc u dzieci Jacek Kołcz Rys historyczny Pierwszą operację przeszczepienia serca u dziecka przeprowadził Adrian Kantrowitz w 1967 roku u 18-dniowego noworodka ze skrajną
8. Transplantacja serca oraz serca i płuc u dzieci Jacek Kołcz Rys historyczny Pierwszą operację przeszczepienia serca u dziecka przeprowadził Adrian Kantrowitz w 1967 roku u 18-dniowego noworodka ze skrajną
ŚWIADOMA ZGODA PACJENTA na leczenie zabiegowe guza jądra
 ŚWIADOMA ZGODA PACJENTA na leczenie zabiegowe guza jądra DANE PACJENTA: Imię i nazwisko:... PESEL: Zabieg został zaplanowany na dzień:... Lekarz wykonujący zabieg:... Na podstawie wywiadu lekarskiego i
ŚWIADOMA ZGODA PACJENTA na leczenie zabiegowe guza jądra DANE PACJENTA: Imię i nazwisko:... PESEL: Zabieg został zaplanowany na dzień:... Lekarz wykonujący zabieg:... Na podstawie wywiadu lekarskiego i
Aneks III. Zmiany do odpowiednich części Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta.
 Aneks III Zmiany do odpowiednich części Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta. Uwaga: Poszczególne punkty Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta są wynikiem zakończenia
Aneks III Zmiany do odpowiednich części Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta. Uwaga: Poszczególne punkty Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta są wynikiem zakończenia
57.94 Wprowadzenie na stałe cewnika do pęcherza moczowego
 ICD9 kod Nazwa 03.31 Nakłucie lędźwiowe 03.311 Nakłucie lędźwiowe w celu pobrania płynu mózgowo-rdzeniowego 100.62 Założenie cewnika do żyły centralnej 23.0103 Porada lekarska 23.0105 Konsultacja specjalistyczna
ICD9 kod Nazwa 03.31 Nakłucie lędźwiowe 03.311 Nakłucie lędźwiowe w celu pobrania płynu mózgowo-rdzeniowego 100.62 Założenie cewnika do żyły centralnej 23.0103 Porada lekarska 23.0105 Konsultacja specjalistyczna
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Prof. dr hab. n. med. Lesław Szydłowski Katedra i Klinika Kardiologii Dziecięcej Śląski Uniwersytet Medyczny w Katowicach
 Prof. dr hab. n. med. Lesław Szydłowski Katedra i Klinika Kardiologii Dziecięcej Śląski Uniwersytet Medyczny w Katowicach Wstęp: Bladość u dzieci do 1 roku życia Bladość to subiektywny objaw polegający
Prof. dr hab. n. med. Lesław Szydłowski Katedra i Klinika Kardiologii Dziecięcej Śląski Uniwersytet Medyczny w Katowicach Wstęp: Bladość u dzieci do 1 roku życia Bladość to subiektywny objaw polegający
Dr n. med. Anna Prokop-Staszecka Dyrektor Krakowskiego Szpitala Specjalistycznego im. Jana Pawła II
 Dr n. med. Anna Prokop-Staszecka Dyrektor Krakowskiego Szpitala Specjalistycznego im. Jana Pawła II Przewodnicząca Komisji Ekologii i Ochrony Powietrza Rady Miasta Krakowa Schorzenia dolnych dróg oddechowych
Dr n. med. Anna Prokop-Staszecka Dyrektor Krakowskiego Szpitala Specjalistycznego im. Jana Pawła II Przewodnicząca Komisji Ekologii i Ochrony Powietrza Rady Miasta Krakowa Schorzenia dolnych dróg oddechowych
Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie
 brygatynib Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie Imię i nazwisko pacjenta: Dane lekarza (który przepisał lek Alunbrig ): Numer telefonu
brygatynib Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie Imię i nazwisko pacjenta: Dane lekarza (który przepisał lek Alunbrig ): Numer telefonu
FORMULARZ MEDYCZNY PACJENTA
 Data wypełnienia: FORMULARZ MEDYCZNY PACJENTA NAZWISKO i IMIĘ PESEL ADRES TELEFON Nazwisko i imię opiekuna/osoby upoważnionej do kontaktu: Telefon osoby upoważnionej do kontaktu: ROZPOZNANIE LEKARSKIE
Data wypełnienia: FORMULARZ MEDYCZNY PACJENTA NAZWISKO i IMIĘ PESEL ADRES TELEFON Nazwisko i imię opiekuna/osoby upoważnionej do kontaktu: Telefon osoby upoważnionej do kontaktu: ROZPOZNANIE LEKARSKIE
PROFILAKTYKA PRZECIW GRYPIE
 PROFILAKTYKA PRZECIW GRYPIE Koordynator profilaktyki : mgr piel. Anna Karczewska CELE: zwiększanie świadomości pacjenta na temat szczepionek przeciwko grypie zapobieganie zachorowań na grypę zapobieganie
PROFILAKTYKA PRZECIW GRYPIE Koordynator profilaktyki : mgr piel. Anna Karczewska CELE: zwiększanie świadomości pacjenta na temat szczepionek przeciwko grypie zapobieganie zachorowań na grypę zapobieganie
Niedociśnienie tętnicze. IKARD r dr Radosław Sierpiński
 Niedociśnienie tętnicze IKARD 15.12.2015r dr Radosław Sierpiński Definicja Przez niedociśnienie tętnicze, czyli hipotonię, rozumiemy trwale utrzymujące się niskie ciśnienie tętnicze, zazwyczaj skurczowe
Niedociśnienie tętnicze IKARD 15.12.2015r dr Radosław Sierpiński Definicja Przez niedociśnienie tętnicze, czyli hipotonię, rozumiemy trwale utrzymujące się niskie ciśnienie tętnicze, zazwyczaj skurczowe
Patofizjologia i symptomatologia niewydolności serca. Piotr Abramczyk
 Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca i Obiektywny dowód dysfunkcji serca i Odpowiedź na właściwe leczenie
Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca i Obiektywny dowód dysfunkcji serca i Odpowiedź na właściwe leczenie
Radiologia zabiegowa. Radiologia zabiegowa. Radiologia zabiegowa. dr n.med. Jolanta Meller
 Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Śląskie Centrum Chorób Serca w Zabrzu ECMO POZAUSTROJOWE UTLENOWANIE KRWI. Jesteśmy, aby ratować, leczyć, dawać nadzieję...
 Śląskie Centrum Chorób Serca w Zabrzu ECMO POZAUSTROJOWE UTLENOWANIE KRWI Jesteśmy, aby ratować, leczyć, dawać nadzieję... Rodzaje ECMO 1. ECMO V-V żylno - żylne Kaniulacja żyły udowej i szyjnej lub żyły
Śląskie Centrum Chorób Serca w Zabrzu ECMO POZAUSTROJOWE UTLENOWANIE KRWI Jesteśmy, aby ratować, leczyć, dawać nadzieję... Rodzaje ECMO 1. ECMO V-V żylno - żylne Kaniulacja żyły udowej i szyjnej lub żyły
Oddział Chorób Wewnętrznych - ARION Szpitale sp. z o.o. Zespół Opieki Zdrowotnej w Biłgoraju
 Nazwa świadczenia A26 zabiegi zwalczające ból i na układzie współczulnym A31 choroby nerwów obwodowych A32 choroby mięśni A33 zaburzenia równowagi A34c guzy mózgu i rdzenia kręgowego < 4 dni A34d guzy
Nazwa świadczenia A26 zabiegi zwalczające ból i na układzie współczulnym A31 choroby nerwów obwodowych A32 choroby mięśni A33 zaburzenia równowagi A34c guzy mózgu i rdzenia kręgowego < 4 dni A34d guzy
DIAGNOSTYKA NIEINWAZYJNA I INWAZYJNA WRODZONYCH I NABYTYCH WAD SERCA U DZIECI
 DIAGNOSTYKA NIEINWAZYJNA I INWAZYJNA WRODZONYCH I NABYTYCH WAD SERCA U DZIECI Dlaczego dzieci sąs kierowane do kardiologa? Różnice w diagnostyce obrazowej chorób układu krążenia u dorosłych i dzieci Diagnostyka
DIAGNOSTYKA NIEINWAZYJNA I INWAZYJNA WRODZONYCH I NABYTYCH WAD SERCA U DZIECI Dlaczego dzieci sąs kierowane do kardiologa? Różnice w diagnostyce obrazowej chorób układu krążenia u dorosłych i dzieci Diagnostyka
uszkodzenie tkanek spowodowane rozszerzeniem lub zwężeniem zamkniętych przestrzeni gazowych, wskutek zmian objętości gazu w nich zawartego.
 Barotrauma uszkodzenie tkanek spowodowane rozszerzeniem lub zwężeniem zamkniętych przestrzeni gazowych, wskutek zmian objętości gazu w nich zawartego. Podział urazów ciœnieniowych płuc zatok obocznych
Barotrauma uszkodzenie tkanek spowodowane rozszerzeniem lub zwężeniem zamkniętych przestrzeni gazowych, wskutek zmian objętości gazu w nich zawartego. Podział urazów ciœnieniowych płuc zatok obocznych
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Temat: Choroby i higiena układu krwionośnego.
 1. Praca serca. Serce jest aktywnie pracującym mięśniem. Kurcząc się około 75 razy na minutę, wykonuje w ciągu doby około 108 tyś. skurczów. Od tego, jak funkcjonuje serce, zależy stan całego organizmu.
1. Praca serca. Serce jest aktywnie pracującym mięśniem. Kurcząc się około 75 razy na minutę, wykonuje w ciągu doby około 108 tyś. skurczów. Od tego, jak funkcjonuje serce, zależy stan całego organizmu.
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Aneks I. Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu
 Aneks I Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu 1 Wnioski naukowe Uwzględniając raport oceniający komitetu PRAC w sprawie okresowych raportów o bezpieczeństwie
Aneks I Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu 1 Wnioski naukowe Uwzględniając raport oceniający komitetu PRAC w sprawie okresowych raportów o bezpieczeństwie
Około 400 tysięcy chorych w Polsce Migotanie przedsionków
 Około 400 tysięcy chorych w Polsce Najczęstsza przyczyna zatorów w krążeniu mózgowym Lekarz kardiolog: Serce to główna siła napędowa układu krwionośnego człowieka Serce najważniejsza pompa świata aorta
Około 400 tysięcy chorych w Polsce Najczęstsza przyczyna zatorów w krążeniu mózgowym Lekarz kardiolog: Serce to główna siła napędowa układu krwionośnego człowieka Serce najważniejsza pompa świata aorta
Wrodzone wady serca u dorosłych. Część 1.
 Wrodzone wady serca u dorosłych. Część 1. W ostatnim czasie liczba osób młodych i dorosłych po leczeniu zabiegowym wrodzonych wad serca stale się zwiększa, co wymaga przygotowania odpowiednio przeszkolonej
Wrodzone wady serca u dorosłych. Część 1. W ostatnim czasie liczba osób młodych i dorosłych po leczeniu zabiegowym wrodzonych wad serca stale się zwiększa, co wymaga przygotowania odpowiednio przeszkolonej
układu krążenia Paweł Piwowarczyk
 Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Częstotliwość występowania tej choroby to 1: żywych urodzeń w Polsce ok. 5-6 przypadków rocznie.
 GALAKTOZEMIA Częstotliwość występowania tej choroby to 1:60 000 żywych urodzeń w Polsce ok. 5-6 przypadków rocznie. galaktoza - cukier prosty (razem z glukozą i fruktozą wchłaniany w przewodzie pokarmowym),
GALAKTOZEMIA Częstotliwość występowania tej choroby to 1:60 000 żywych urodzeń w Polsce ok. 5-6 przypadków rocznie. galaktoza - cukier prosty (razem z glukozą i fruktozą wchłaniany w przewodzie pokarmowym),
Stosowanie preparatu BioCardine900 u chorych. z chorobą wieńcową leczonych angioplastyką naczyń
 Jan Z. Peruga, Stosowanie preparatu BioCardine900 u chorych z chorobą wieńcową leczonych angioplastyką naczyń wieńcowych II Katedra Kardiologii Klinika Kardiologii Uniwersytetu Medycznego w Łodzi 1 Jednym
Jan Z. Peruga, Stosowanie preparatu BioCardine900 u chorych z chorobą wieńcową leczonych angioplastyką naczyń wieńcowych II Katedra Kardiologii Klinika Kardiologii Uniwersytetu Medycznego w Łodzi 1 Jednym
ANKIETA ANESTEZJOLOGICZNA - DZIECI (do 16 r.ż.)
 ANKIETA ANESTEZJOLOGICZNA - DZIECI (do 16 r.ż.) Lekarz anestezjolog usypia i znieczula pacjenta na czas zabiegu. Stosując odpowiednie leki uzyskuje okresowe ograniczenie czynności ośrodkowego układu nerwowego
ANKIETA ANESTEZJOLOGICZNA - DZIECI (do 16 r.ż.) Lekarz anestezjolog usypia i znieczula pacjenta na czas zabiegu. Stosując odpowiednie leki uzyskuje okresowe ograniczenie czynności ośrodkowego układu nerwowego
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT.
 EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION. (Hypertension)
 Przewlekłe zakrzepowo- zatorowe nadciśnienie płucne - CTEPH Skrót angielski: CTEPH CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION przewlekłe zakrzepowo- zatorowe nadciśnienie płucne (Chronic) (Thromboembolic)
Przewlekłe zakrzepowo- zatorowe nadciśnienie płucne - CTEPH Skrót angielski: CTEPH CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION przewlekłe zakrzepowo- zatorowe nadciśnienie płucne (Chronic) (Thromboembolic)
Przedmowa... Skróty...
 VII Przedmowa.............................................................. Skróty................................................................... Przedmowa..............................................................
VII Przedmowa.............................................................. Skróty................................................................... Przedmowa..............................................................
Układ krzepnięcia a znieczulenia przewodowe
 Układ krzepnięcia a znieczulenia przewodowe We wszystkich obecnie dyscyplinach zabiegowych obowiązuje standard profilaktyki przeciwzakrzepowej z zastosowaniem heparyn (zwłaszcza drobnocząsteczkowych).
Układ krzepnięcia a znieczulenia przewodowe We wszystkich obecnie dyscyplinach zabiegowych obowiązuje standard profilaktyki przeciwzakrzepowej z zastosowaniem heparyn (zwłaszcza drobnocząsteczkowych).
UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA.... (imię i nazwisko)
 UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA... (imię i nazwisko) III rok (semestr 5/6) wykłady seminaria ćwiczenia I Klinika Chirurgii Ogólnej i Endokrynologicznej II Klinika Chirurgii Ogólnej
UNIWERSYTET MEDYCZNY W BIAŁYMSTOKU SYLABUS - CHIRURGIA... (imię i nazwisko) III rok (semestr 5/6) wykłady seminaria ćwiczenia I Klinika Chirurgii Ogólnej i Endokrynologicznej II Klinika Chirurgii Ogólnej
KLINIKA NEUROLOGII I PEDIATRII WUM
 KLINIKA NEUROLOGII I PEDIATRII WUM } 3-5 do 12 na 1000 żywo urodzonych dzieci } średnio 10 na 1000 żywo urodzonych } Większość wad wymaga leczenia kardiochirurgicznego, przede wszystkim w pierwszym roku
KLINIKA NEUROLOGII I PEDIATRII WUM } 3-5 do 12 na 1000 żywo urodzonych dzieci } średnio 10 na 1000 żywo urodzonych } Większość wad wymaga leczenia kardiochirurgicznego, przede wszystkim w pierwszym roku
ANKIETA ANESTEZJOLOGICZNA
 ANKIETA ANESTEZJOLOGICZNA 1. Czy leczy się Pan/Pani? Jeśli tak to na jakie schorzenie? TAK / NIE 2. Jakie leki przyjmuje Pan/Pani obecnie? TAK / NIE 3. Czy był/a Pan/Pani operowana? Kiedy? TAK / NIE..
ANKIETA ANESTEZJOLOGICZNA 1. Czy leczy się Pan/Pani? Jeśli tak to na jakie schorzenie? TAK / NIE 2. Jakie leki przyjmuje Pan/Pani obecnie? TAK / NIE 3. Czy był/a Pan/Pani operowana? Kiedy? TAK / NIE..
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości
 VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci
 6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci Joanna Książyk Badanie inwazyjne, zwane potoczne cewnikowaniem serca, to diagnostyczne badanie układu krążenia, przeprowadzane
6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci Joanna Książyk Badanie inwazyjne, zwane potoczne cewnikowaniem serca, to diagnostyczne badanie układu krążenia, przeprowadzane
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:..
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
ZAKAŻENIA SZPITALNE. Michał Pytkowski Zdrowie Publiczne III rok
 ZAKAŻENIA SZPITALNE Michał Pytkowski Zdrowie Publiczne III rok REGULACJE PRAWNE WHO Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi Rozporządzenie Ministra
ZAKAŻENIA SZPITALNE Michał Pytkowski Zdrowie Publiczne III rok REGULACJE PRAWNE WHO Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi Rozporządzenie Ministra
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy. Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi
 Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS
 OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS Ciężkie zaburzenie oddechowe przebiegające ze sztywnymi płucami, rozlanymi obustronnymi naciekami w płucach, zwykle oporną na leczenie hipoksemią, przy istniejącym czynniku
OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS Ciężkie zaburzenie oddechowe przebiegające ze sztywnymi płucami, rozlanymi obustronnymi naciekami w płucach, zwykle oporną na leczenie hipoksemią, przy istniejącym czynniku
Przewlekła niewydolność serca - pns
 Przewlekła niewydolność serca - pns upośledzenie serca jako pompy ssąco-tłoczącej Zastój krwi Niedotlenienie tkanek Pojemność minutowa (CO) serca jest zbyt mała do aktualnego stanu metabolicznego ustroju
Przewlekła niewydolność serca - pns upośledzenie serca jako pompy ssąco-tłoczącej Zastój krwi Niedotlenienie tkanek Pojemność minutowa (CO) serca jest zbyt mała do aktualnego stanu metabolicznego ustroju
Stany nadkrzepliwości (trombofilie)
 Stany nadkrzepliwości (trombofilie) DEFINICJA I ETIOPATOGENEZA Genetycznie uwarunkowana lub nabyta skłonność do zakrzepicy żylnej lub (rzadko) tętniczej, związana z nieprawidłowościami hematologicznymi.
Stany nadkrzepliwości (trombofilie) DEFINICJA I ETIOPATOGENEZA Genetycznie uwarunkowana lub nabyta skłonność do zakrzepicy żylnej lub (rzadko) tętniczej, związana z nieprawidłowościami hematologicznymi.
Dziecko po zabiegu kardiochirurgicznym. Jerzy Wójtowicz Klinika Pediatrii, Endokrynologii, Diabetologii z Pododdziałem Kardiologii
 Dziecko po zabiegu kardiochirurgicznym Jerzy Wójtowicz Klinika Pediatrii, Endokrynologii, Diabetologii z Pododdziałem Kardiologii Serce jednokomorowe Wiele synonimów - pojedyńcza komora (single ventricle),
Dziecko po zabiegu kardiochirurgicznym Jerzy Wójtowicz Klinika Pediatrii, Endokrynologii, Diabetologii z Pododdziałem Kardiologii Serce jednokomorowe Wiele synonimów - pojedyńcza komora (single ventricle),
PROFILAKTYKA WAD NARZĄDU ŻUCIA. Zakład Ortodoncji IS Warszawski Uniwersytet Medyczny
 PROFILAKTYKA WAD NARZĄDU ŻUCIA Zakład Ortodoncji IS Warszawski Uniwersytet Medyczny PROFILAKTYKA WAD NARZĄDU ŻUCIA kierowanie wzrostem i rozwojem narządu żucia w każdym okresie rozwojowym dziecka poprzez:
PROFILAKTYKA WAD NARZĄDU ŻUCIA Zakład Ortodoncji IS Warszawski Uniwersytet Medyczny PROFILAKTYKA WAD NARZĄDU ŻUCIA kierowanie wzrostem i rozwojem narządu żucia w każdym okresie rozwojowym dziecka poprzez:
Temat: Higiena i choroby układu oddechowego.
 Temat: Higiena i choroby układu oddechowego. 1. Sprawność układu oddechowego - ważnym czynnikiem zdrowotnym. a) zanieczyszczenia powietrza Pyły miedzi, aluminium, żelaza, ołowiu, piaskowe, węglowe, azbestowe,
Temat: Higiena i choroby układu oddechowego. 1. Sprawność układu oddechowego - ważnym czynnikiem zdrowotnym. a) zanieczyszczenia powietrza Pyły miedzi, aluminium, żelaza, ołowiu, piaskowe, węglowe, azbestowe,
Nadciśnienie tętnicze punkt widzenia lekarza i dietetyka. prof. nadzw. dr hab. n. med. J. Niegowska dr inż. D. Gajewska
 Nadciśnienie tętnicze punkt widzenia lekarza i dietetyka prof. nadzw. dr hab. n. med. J. Niegowska dr inż. D. Gajewska Wszechnica Żywieniowa SGGW Warszawa 2016 Ciśnienie tętnicze krwi Ciśnienie wywierane
Nadciśnienie tętnicze punkt widzenia lekarza i dietetyka prof. nadzw. dr hab. n. med. J. Niegowska dr inż. D. Gajewska Wszechnica Żywieniowa SGGW Warszawa 2016 Ciśnienie tętnicze krwi Ciśnienie wywierane
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
Ostre infekcje u osób z cukrzycą
 Ostre infekcje u osób z cukrzycą Sezon przeziębień w pełni. Wokół mamy mnóstwo zakatarzonych i kaszlących osób. Chorować nikt nie lubi, jednak ludzie przewlekle chorzy, jak diabetycy, są szczególnie podatni
Ostre infekcje u osób z cukrzycą Sezon przeziębień w pełni. Wokół mamy mnóstwo zakatarzonych i kaszlących osób. Chorować nikt nie lubi, jednak ludzie przewlekle chorzy, jak diabetycy, są szczególnie podatni
Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
 R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
R A D I O L O G I A Z A B I E G O W A Radiologia Zabiegowa Wykorzystuje metody obrazowania narządów i specjalistyczny sprzęt do przeprowadzania zabiegów diagnostycznych i leczniczych zastępując, uzupełniając
Podsumowanie u zarządzania rzyzkiem dla produktu leczniczego Cartexan przeznaczone do publicznej wiadomości
 Podsumowanie u zarządzania rzyzkiem dla produktu leczniczego Cartexan przeznaczone do publicznej wiadomości Omówienie rozpowszechnienia choroby Rosnąca oczekiwana długość życia i starzejące się społeczeństwo
Podsumowanie u zarządzania rzyzkiem dla produktu leczniczego Cartexan przeznaczone do publicznej wiadomości Omówienie rozpowszechnienia choroby Rosnąca oczekiwana długość życia i starzejące się społeczeństwo
PYTANIA NA EGZAMIN DYPLOMOWY OBOWIĄZUJĄCE W ROKU AKADEMICKIM 2018/2019 STUDIA POMOSTOWE KIERUNEK PIELĘGNIARSTWO
 PYTANIA NA EGZAMIN DYPLOMOWY OBOWIĄZUJĄCE W ROKU AKADEMICKIM 2018/2019 STUDIA POMOSTOWE KIERUNEK PIELĘGNIARSTWO PYTANIA Z PEDIATRII I PIELĘGNIARSTWA PEDIATRYCZNEGO 1. Wskaż metody oceny stanu zdrowia noworodka
PYTANIA NA EGZAMIN DYPLOMOWY OBOWIĄZUJĄCE W ROKU AKADEMICKIM 2018/2019 STUDIA POMOSTOWE KIERUNEK PIELĘGNIARSTWO PYTANIA Z PEDIATRII I PIELĘGNIARSTWA PEDIATRYCZNEGO 1. Wskaż metody oceny stanu zdrowia noworodka
znieczulenie zewnątrzoponowe znieczulenie podpajęczynówkowe połączone znieczulenie zewnątrzoponowe i podpajęczynówkowe blokady nerwów obwodowych i
 Leki przeciwkrzepliwe a anestezja regionalna Anestezja regionalna znieczulenie zewnątrzoponowe znieczulenie podpajęczynówkowe połączone znieczulenie zewnątrzoponowe i podpajęczynówkowe blokady nerwów obwodowych
Leki przeciwkrzepliwe a anestezja regionalna Anestezja regionalna znieczulenie zewnątrzoponowe znieczulenie podpajęczynówkowe połączone znieczulenie zewnątrzoponowe i podpajęczynówkowe blokady nerwów obwodowych
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ ( )
 ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
NADCIŚNIENIE ZESPÓŁ METABOLICZNY
 NADCIŚNIENIE ZESPÓŁ METABOLICZNY Poradnik dla pacjenta i jego rodziny Konsultacja: prof. dr hab. med. Zbigniew Gaciong CO TO JEST ZESPÓŁ METABOLICZNY Nadciśnienie tętnicze (inaczej podwyższone ciśnienie
NADCIŚNIENIE ZESPÓŁ METABOLICZNY Poradnik dla pacjenta i jego rodziny Konsultacja: prof. dr hab. med. Zbigniew Gaciong CO TO JEST ZESPÓŁ METABOLICZNY Nadciśnienie tętnicze (inaczej podwyższone ciśnienie
KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI
 KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI CELE KSZTAŁCENIA Patologia ogólna łączy wiedzę z zakresu podstawowych nauk lekarskich. Stanowi pomost pomiędzy kształceniem przed klinicznym i klinicznym. Ułatwia zrozumienie
KURS PATOFIZJOLOGII WYDZIAŁ LEKARSKI CELE KSZTAŁCENIA Patologia ogólna łączy wiedzę z zakresu podstawowych nauk lekarskich. Stanowi pomost pomiędzy kształceniem przed klinicznym i klinicznym. Ułatwia zrozumienie
Patofizjologia krążenia płodowego
 Patofizjologia krążenia płodowego Krążenie płodowe w warunkach prawidłowych W łożysku dochodzi do wymiany gazów i składników odżywczych pomiędzy oboma krążeniami Nie dochodzi do mieszania się krwi w obrębie
Patofizjologia krążenia płodowego Krążenie płodowe w warunkach prawidłowych W łożysku dochodzi do wymiany gazów i składników odżywczych pomiędzy oboma krążeniami Nie dochodzi do mieszania się krwi w obrębie
ZMIANY W ORGANIZMIE SPOWODOWANE PICIEM ALKOHOLU
 ZMIANY W ORGANIZMIE SPOWODOWANE PICIEM ALKOHOLU ( na podstawie artykułu zamieszczonego na portalu internetowym www.wp.pl zebrał i opracował administrator strony www.atol.org.pl ) Przewlekłe nadużywanie
ZMIANY W ORGANIZMIE SPOWODOWANE PICIEM ALKOHOLU ( na podstawie artykułu zamieszczonego na portalu internetowym www.wp.pl zebrał i opracował administrator strony www.atol.org.pl ) Przewlekłe nadużywanie
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA. VICEBROL FORTE; 10 mg, tabletki Vinpocetinum
 ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA VICEBROL FORTE; 10 mg, tabletki Vinpocetinum Należy zapoznać się z treścią ulotki przed zastosowaniem leku. - Należy zachować tę ulotkę, aby w razie potrzeby
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA VICEBROL FORTE; 10 mg, tabletki Vinpocetinum Należy zapoznać się z treścią ulotki przed zastosowaniem leku. - Należy zachować tę ulotkę, aby w razie potrzeby
Grant NCN 2011/03/B/ST7/03649. Reguły systemu wsparcia decyzji: wskazania/przeciwskazania trombolizy
 Grant NCN 2011/03/B/ST7/03649 Reguły systemu wsparcia decyzji: wskazania/przeciwskazania trombolizy Kryterium Dane (jakie) Dane (źródło) Reguła Moduł wiek wiek pacjent/osoba > 18 lat (włączająca) kliniczne
Grant NCN 2011/03/B/ST7/03649 Reguły systemu wsparcia decyzji: wskazania/przeciwskazania trombolizy Kryterium Dane (jakie) Dane (źródło) Reguła Moduł wiek wiek pacjent/osoba > 18 lat (włączająca) kliniczne
WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI
 WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI Elżbieta Adamkiewicz-Drożyńska Katedra i Klinika Pediatrii, Hematologii i Onkologii Początki choroby nowotworowej u dzieci Kumulacja wielu zmian genetycznych
WCZESNE OBJAWY CHOROBY NOWOTWOROWEJ U DZIECI Elżbieta Adamkiewicz-Drożyńska Katedra i Klinika Pediatrii, Hematologii i Onkologii Początki choroby nowotworowej u dzieci Kumulacja wielu zmian genetycznych
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:..
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:.. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
ŚWIADOMA ZGODA NA ZNIECZULENIE. 1. Ja, niżej podpisany... urodzony... wyrażam zgodę na wykonanie u mnie znieczulenia... do zabiegu...
 ŚWIADOMA ZGODA NA ZNIECZULENIE 1. Ja, niżej podpisany... urodzony.... wyrażam zgodę na wykonanie u mnie znieczulenia... do zabiegu... 2. Oświadczam, że - dr...przeprowadziła za mną rozmowę wyjaśniającą
ŚWIADOMA ZGODA NA ZNIECZULENIE 1. Ja, niżej podpisany... urodzony.... wyrażam zgodę na wykonanie u mnie znieczulenia... do zabiegu... 2. Oświadczam, że - dr...przeprowadziła za mną rozmowę wyjaśniającą
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA
 ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA Karbis, 4 mg, tabletki Karbis, 8 mg, tabletki Karbis, 16 mg, tabletki Karbis, 32 mg, tabletki Candesartanum cilexetilum Należy zapoznać się z treścią ulotki
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA Karbis, 4 mg, tabletki Karbis, 8 mg, tabletki Karbis, 16 mg, tabletki Karbis, 32 mg, tabletki Candesartanum cilexetilum Należy zapoznać się z treścią ulotki
FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:. PESEL/Data urodzenia Pacjenta:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:. PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Oddział Pediatryczny - ARION Szpitale sp. z o.o. Zespół Opieki Zdrowotnej w Biłgoraju
 Nazwa świadczenia A59 bóle głowy A87b inne choroby układu nerwowego < 18 r.ż. C56 poważne choroby gardła, uszu i nosa C57 inne choroby gardła, uszu i nosa C56b poważne choroby gardła, uszu i nosa < 18
Nazwa świadczenia A59 bóle głowy A87b inne choroby układu nerwowego < 18 r.ż. C56 poważne choroby gardła, uszu i nosa C57 inne choroby gardła, uszu i nosa C56b poważne choroby gardła, uszu i nosa < 18
Stany zagrożenia życia w przebiegu nadciśnienia tętniczego
 Stany zagrożenia życia w przebiegu nadciśnienia tętniczego Nadciśnienie tętnicze Źródło: Wytyczne ESH/ESC dot postępowania w nadciśnieniu tętniczym 2013 Stratyfikacja łącznego ryzyka sercowo-naczyniowego
Stany zagrożenia życia w przebiegu nadciśnienia tętniczego Nadciśnienie tętnicze Źródło: Wytyczne ESH/ESC dot postępowania w nadciśnieniu tętniczym 2013 Stratyfikacja łącznego ryzyka sercowo-naczyniowego
Nadciśnienie tętnicze. Prezentacja opracowana przez lek.med. Mariana Słombę
 Nadciśnienie tętnicze Prezentacja opracowana przez lek.med. Mariana Słombę EPIDEMIOLOGIA: Odsetek nadciśnienia tętniczego w populacji Polski w wieku średnim (36-64 lat) wynosi 44-46% wśród mężczyzn i 36-42%
Nadciśnienie tętnicze Prezentacja opracowana przez lek.med. Mariana Słombę EPIDEMIOLOGIA: Odsetek nadciśnienia tętniczego w populacji Polski w wieku średnim (36-64 lat) wynosi 44-46% wśród mężczyzn i 36-42%
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym
 Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym workiem zwanym osierdziem. Wewnętrzna powierzchnia osierdzia
Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym workiem zwanym osierdziem. Wewnętrzna powierzchnia osierdzia
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
Aneks III. Uzupełnienia odpowiednich punktów Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta
 Aneks III Uzupełnienia odpowiednich punktów Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta Uwaga: Charakterystyka Produktu Leczniczego i Ulotka dla pacjenta są wynikiem zakończenia procedury
Aneks III Uzupełnienia odpowiednich punktów Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta Uwaga: Charakterystyka Produktu Leczniczego i Ulotka dla pacjenta są wynikiem zakończenia procedury
