ZABURZENIA CZYNNOŚCI UKŁADU SERCOWO-NACZYNIOWEGO U CHORYCH Z ZESPOŁEM OBTURACYJNEGO BEZDECHU SENNEGO
|
|
|
- Antonina Wawrzyniak
- 8 lat temu
- Przeglądów:
Transkrypt
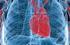
1 78 WIADOMOŚCI LEKARSKIE 2005, LVIII, 1 2 Nr 1 2 Wojciech Myśliński, Andrzej Dybała, Jerzy Mosiewicz, Andrzej Prystupa, Janusz Hanzlik ZABURZENIA CZYNNOŚCI UKŁADU SERCOWO-NACZYNIOWEGO U CHORYCH Z ZESPOŁEM OBTURACYJNEGO BEZDECHU SENNEGO Z Katedry i Kliniki Chorób Wewnętrznych Akademii Medycznej w Lublinie Zaburzenia indukowane zespołem obturacyjnego bezdechu sennego (OBS) obejmują nie tylko pogorszenie jakości snu, lecz w istotny sposób wpływają także na stan czynnościowy układu krążenia. Oddziaływanie zespołu OBS na układ sercowo-naczyniowy odbywa się na drodze aktywacji układu współczulnego, układu renina angiotensyna aldosteron (RAA) oraz szeregu innych czynników neurohumoralnych. W niniejszej pracy omówione są zależności między zespołem OBS a nadciśnieniem tętniczym i płucnym, chorobą niedokrwienną serca, udarami mózgu, zaburzeniami rytmu serca oraz zmianami strukturalnymi w zakresie mięśnia serca. Dyskutowane jest także znaczenie wczesnej farmakoterapii w zapobieganiu rozwoju przerostu oraz dysfunkcji rozkurczowej komór serca u chorych z zespołem bezdechu sennego. [Wiad Lek 2005; 58(1 2): 78 83] Słowa kluczowe: zespół obturacyjnego bezdechu sennego, układ sercowo-naczyniowy, farmakoterapia. Zespół obturacyjnego bezdechu sennego (OBS) jest schorzeniem o istotnym znaczeniu klinicznym, co wiąże się zarówno z rosnącą wiedzą na temat choroby, jak i z rozwojem ubogiej dotąd sieci pracowni diagnostycznych zajmujących się badaniami zaburzeń oddychania w czasie snu. Istotą schorzenia są powtarzające się epizody niedrożności górnych dróg oddechowych, prowadzące do bezdechów i/lub spłyceń oddychania, przy zachowanym wysiłku oddechowym, co odróżnia bezdechy obturacyjne od centralnych. Nasilenie OBS wyraża się powszechnie wskaźnikiem bezdechów/spłyceń oddychania AHI (apnoea/hypopnoea index). W opublikowanym w 1999 r. raporcie American Association of Sleep Medicine zaleca się rozpoznawanie OBS przy wskaźniku AHI > 5/godz. i obecności objawów klinicznych [1]. Powtarzające się epizody bezdechów i spłyceń oddychania wpływają w istotny sposób na pogorszenie jakości nie tylko snu, lecz także okresu czuwania. Manifestuje się to nadmierną sennością dzienną, upośledzeniem koncentracji, zaburzeniami pamięci oraz zasypianiem podczas wykonywania monotonnych czynności, co jest szczególnie niebezpieczne u osób prowadzących pojazdy mechaniczne [2]. W ostatnich latach obserwuje się wzrost zainteresowania OBS jako schorzeniem wielokierunkowo wpływającym na stan czynnościowy układu sercowo-naczyniowego. Poznanie zakresu oddziaływania OBS na układ krążenia ma szczególne znaczenie w farmakoterapii schorzeń, których przebieg modyfikują współistniejące zaburzenia oddychania w czasie snu. Zaburzenia regulacji układu krążenia u chorych z bezdechem sennym U chorych z zaburzeniami oddychania w czasie snu dochodzi do zakłócenia fizjologicznej regulacji czynności układu krążenia. Częstość akcji serca oraz wysokość ciśnienia tętniczego krwi są determinowane głównie Ryc. 1. Zaburzenia patofizjologiczne indukowane epizodami bezdechów.
2 Nr 1 2 Bezdech senny 79 przez epizody bezdechu, a nie jak u osób zdrowych przez fazę snu [3]. Zaburzenia neurohumoralne indukowane bezdechami, obejmujące wzrost aktywności współczulnej oraz aktywności układu renina angiotensyna aldosteron (RAA), zdają się odgrywać zasadniczą rolę w rozwoju powikłań ze strony układu krążenia, w tym głównie nadciśnienia tętniczego i płucnego, niedokrwienia mięśnia serca, udarów mózgu oraz niewydolności serca [4]. Podstawowe zjawiska patofizjologiczne towarzyszące OBS ilustruje rycina 1. Zaburzenia rytmu serca w zespole bezdechu sennego Powtarzające się wielokrotnie w trakcie snu epizody bezdechów i spłyceń oddechu, przebiegające z hipoksją i hiperkapnią, stanowią bardzo silny bodziec stymulujący odpowiedź neurohumoralną organizmu, w istotny sposób modulującą funkcję układu krążenia. U osób zdrowych podczas snu dominuje aktywność układu przywspółczulnego, odpowiedzialna za fizjologiczne zwolnienie czynności serca i zmniejszenie zużycia tlenu przez myocardium [4]. Epizodowi bezdechu towarzyszy zazwyczaj zwolnienie podstawowej czynności serca, poprzedzające okres jej przyspieszenia. Elementem wstępnej diagnostyki OBS może być stwierdzenie w badaniu holterowskim powtarzającej się sekwencji zmian w częstości akcji serca. Guilleminault i wsp. w grupie 400 chorych z OBS stwierdzili epizody bradykardii zatokowej z czynnością serca poniżej 30 uderzeń/min u 7% badanych chorych [5]. Wydaje się, że epizody bradykardii indukowanej bezdechami stanowią czynnik chroniący mięsień sercowy przed deficytem tlenowym poprzez spadek zużycia tlenu przez mięsień sercowy oraz wydłużenie okresu rozkurczu poprawiające perfuzję myocardium. Epizody bezdechów mogą być wikłane także zaburzeniami rytmu i przewodzenia. W cytowanej już pracy Guilleminault i wsp. stwierdzili u 7% badanych okresy zahamowania zatokowego trwającego ponad 2,5 s, natomiast u 8% chorych z zespołem bezdechu sennego zarejestrowano blok przedsionkowo-komorowy II o typu Mobitz II. Przyczyny zaburzeń przewodzenia u pacjentów z OBS pozostają niewyjaśnione. Nasilenie OBS wyrażone wskaźnikiem AHI nie determinuje ryzyka rozwoju zaburzeń przewodzenia. Zastosowanie aparatów do wytwarzania stałego dodatniego ciśnienia w drogach oddechowych CPAP (continuous positive airway pressure) zapobiega wystąpieniu zaburzeń przewodzenia u ponad 90% chorych, co wskazuje na ścisły związek między OBS a zaburzeniami rytmu serca [5]. W badaniach Hoffsteina obecność przedwczesnych komorowych pobudzeń dodatkowych stwierdzono u 58% chorych z OBS [6]. Zależna od epizodów bezdechu hipoksja wydaje się odgrywać kluczową rolę w indukowaniu pobudzeń dodatkowych. U chorych ze średnim wysyceniem tlenowym poniżej 90% zaburzenia te wykazano aż u 82% badanych, w porównaniu z 40% pacjentów ze średnim wysyceniem przekraczającym 90%. W grupie chorych ze wskaźnikiem AHI > 40/godz. przedwczesne pobudzenia dodatkowe komorowe wykazano u 70% badanych, natomiast w grupie z AHI < 10/godz. jedynie u 42%, co sugeruje istotną rolę nocnej desaturacji w indukowaniu zaburzeń rytmu serca. Nadciśnienie tętnicze indukowane zespołem bezdechu sennego Według niektórych badaczy, u około 40 60% osób z OBS stwierdza się nadciśnienie tętnicze, niezależne od współistniejącej u nich często otyłości [7]. Publikowane w ostatnich latach wyniki dużych badań epidemiologicznych również wskazują na sięgającą 50% częstość występowania OBS w populacji pacjentów z nadciśnieniem tętniczym, co sugeruje istnienie ścisłej współzależności między obiema chorobami [8,9,10]. Mechanizmy prowadzące do wzrostu ciśnienia tętniczego krwi w OBS są złożone. Najczęściej wymienia się zwiększenie aktywacji chemoreceptorów w odpowiedzi na powtarzające się okresy hipoksji i hiperkapni, przestrojenie baroreceptorów, wzrost aktywności układu współczulnego, adaptację układu sercowo-naczyniowego do fluktuacji ciśnienia wewnątrz klatki piersiowej, epizody przebudzeń oraz działanie licznych czynników humoralnych [11]. Podstawową rolę wśród czynników humoralnych wydają się mieć katecholaminy oraz układ RAA. Trudno jednoznacznie określić charakter nadciśnienia tętniczego przy współistnieniu OBS. Davies i wsp. posługując się 24-godzinnym monitorowaniem ciśnienia tętniczego stwierdzili u chorych z OBS, w porównaniu z osobami bez takich zaburzeń, wyższe wartości ciśnienia rozkurczowego w ciągu całej doby. Autorzy wykazali także wzrost wartości ciśnienia skurczowego oraz mały spadek ciśnienia rozkurczowego w nocy w stosunku do wartości zmierzonych w ciągu dnia [12]. W badaniach Grote i wsp. najczęstszym typem nadciśnienia u pacjentów z zaburzeniami oddychania w czasie snu było nadciśnienie skurczowo-rozkurczowe, rzadziej stwierdzano izolowane nadciśnienie rozkurczowe, najrzadziej zaś izolowane nadciśnienie skurczowe. Wysokość średniego ciśnienia tętniczego korelowała z ciężkością zaburzeń oddychania związanych ze snem [13]. U wielu chorych z OBS całodobowe monitorowanie wykazało brak fizjologicznego spadku ciśnienia tętniczego w godzinach nocnych, co jak wiadomo sprzyja rozwojowi powikłań sercowo-naczyniowych [12]. Brak nocnego spadku ciśnienia może wiązać się ze stymulowanym hipoksją wzrostem stężenia endoteliny w czasie snu [14]. Obserwowane u chorych z OBS normalizowanie się hematokrytu krwi, stężeń aldosteronu oraz stężeń przedsionkowych peptydów natriuretycznych pod wpływem leczenia CPAP może wskazywać na istotną rolę zaburzeń regulacji objętości przestrzeni wewnątrznaczyniowej w indukowaniu nadciśnienia tętniczego [15,16,17].
3 80 W. Myśliński i wsp. Nr 1 2 Zaburzenia oddychania w czasie snu coraz częściej uznawane są za jedną z ważniejszych przyczyn wtórnego nadciśnienia. Współistnienie OBS należy podejrzewać u osób charakteryzujących się opornością nadciśnienia tętniczego na leczenie hipotensyjne oraz brakiem nocnego spadku ciśnienia krwi stwierdzanego podczas monitorowania ciśnienia metodą Holtera. Zmiany strukturalne mięśnia serca u chorych z zespołem bezdechu sennego Dane dotyczące charakteru zmian w zakresie budowy oraz czynności lewej komory serca u chorych z OBS są niejednoznaczne. Hedner i wsp. wykazali u chorych z OBS znamienny statystycznie w porównaniu z chorymi bez takich zaburzeń wzrost indeksu masy lewej komory serca [18]. Noda i wsp. stwierdzili natomiast, że nadciśnienie tętnicze jest najsilniejszym czynnikiem determinującym przerost lewej komory serca u chorych z OBS [19]. Wzmożona aktywność układu współczulnego oraz układu RAA u chorych z OBS mogą prowadzić do rozwoju przerostu serca poprzez wzrost obciążenia następczego (afterload) lewej komory serca oraz bezpośrednie działanie proliferacyjne angiotensyny, aldosteronu oraz amin katecholowych na myocardium [20]. Konsekwencją takich zaburzeń hemodynamicznych może być rozwój koncentrycznego remodelingu lub koncentrycznego przerostu lewej komory serca. W badaniach własnych wykazaliśmy w grupie chorych z leczonym nadciśnieniem tętniczym i nowo rozpoznanym OBS tendencję do rozwoju przerostu głównie o charakterze ekscentrycznym [21]. Wydaje się, że w OBS bardzo istotną rolę odgrywają zmiany objętości przestrzeni wewnątrznaczyniowej, zależne od nadmiernej aktywacji układów adrenergicznego i RAA oraz zwiększonej syntezy erytropoetyny, prowadzące do retencji sodu i wody, a także do wzrostu ilości elementów morfotycznych krwi [17]. Spadek stężeń przedsionkowych peptydów natriuretycznych pod wpływem skutecznej terapii CPAP dodatkowo przemawia za podstawową rolą wzrostu objętości wewnątrznaczyniowej u chorych z OBS. Zmiany objętości wewnątrznaczyniowej, zwiększające obciążenie wstępne lewej komory serca, w kombinacji z podwyższonym afterload komory stanowią główny czynnik prowadzący do zwiększania się objętości rozkurczowej lewej komory i stymulacji przerostu ekscentrycznego, niezależnego od współistniejących zwykle u chorych z OBS nadwagi i otyłości. Z naszych obserwacji wynika, że efektywna terapia CPAP prowadzi do zmniejszenia się masy lewej komory serca, mimo braku znaczącego wpływu na regresję grubości ścian lewej komory serca. Redukcja masy lewej komory serca jest więc zależna głównie od zmniejszania się objętości lewej komory serca. W opublikowanej ostatnio pracy oceniającej wpływ leczenia CPAP na układ sercowo-naczyniowy wykazano zmniejszenie zarówno wymiaru końcowo-rozkurczowego, jak i końcowo-skurczowego lewej komory serca, obserwowane już po miesięcznej, a więc bardzo krótkiej, terapii metodą CPAP [22]. W pewnym uproszczeniu można przyjąć, że w nieleczonym OBS aktywność proliferacyjna myocardium prowadzi głównie do szeregowego przyrostu białek kurczliwych i wydłużania się miocytów serca, natomiast procesy równoległego przyrostu białek kurczliwych są zależne przede wszystkim od współistniejącego nadciśnienia tętniczego [23]. W zakresie prawej komory serca, lepiej przystosowanej do zmian objętości wewnątrznaczyniowej, obserwuje się głównie przyrost grubości ściany prawej komory, przy braku znaczących zmian jej wymiaru wewnętrznego [21]. Bezdech senny a choroba niedokrwienna serca Hung i wsp. już w 1990 r. sugerowali, iż OBS jest niezależnym czynnikiem ryzyka zawału serca, porównywalnym np. z paleniem papierosów czy otyłością [24]. Schafer i wsp. wykazali OBS u około 30% pacjentów z potwierdzoną angiograficznie chorobą niedokrwienną serca [25]. Badacze szwedzcy porównując dobrane pod względem płci, wieku i wskaźnika BMI (body mass index) grupy pacjentów z chorobą wieńcową i bez jej klinicznych oznak również wykazali znacznie częstsze występowanie OBS u osób z chorobą niedokrwienną serca [26]. Hipoksja, przyspieszenie czynności serca, wzrosty ciśnienia tętniczego towarzyszące OBS mogą wywoływać epizody ostrego niedotlenienia myocardium. Do upośledzenia przepływu wieńcowego przyczyniają się także ogromne wahania ciśnienia w klatce piersiowej podczas snu. Wielu badaczy obserwowało w 24-godzinnym zapisie EKG epizody obniżenia odcinka ST w godzinach nocnych, natomiast badania Mooe i wsp. obejmujące dużą grupę chorych ze stabilną dławicą piersiową (w II lub III klasie CCS) wykazały u 31% pacjentów trwające ponad minutę obniżenia odcinka ST w czasie snu, jednak tylko u 12% obniżenie ST wystąpiło w ciągu 2 minut od zarejestrowanego epizodu bezdechu lub spłycenia oddychania [27]. Sanner i wsp. wykazali u chorych z OBS zaburzenia agregacji płytek krwi oceniane in vitro. Indukowana noradrenaliną agregacja płytek krwi wzrastała w następstwie epizodów bezdechów, natomiast podczas leczenia CPAP ulegała normalizacji [28]. Świadczy to o złożonej naturze związku między niedokrwieniem mięśnia serca a zaburzeniami oddychania w czasie snu. Niewątpliwie współistnienie OBS i choroby wieńcowej wiąże się ze znacznie zwiększonym ryzykiem ciężkich powikłań sercowo-naczyniowych i zgonu z przyczyn kardiologicznych [29]. Ostre epizody neurologiczne w zespole bezdechu sennego Systematycznie rośnie liczba prac wskazujących na istnienie ścisłego związku między bezdechem sennym a incydentami neurologicznymi, takimi jak niedo-
4 Nr 1 2 Bezdech senny 81 krwienny i krwotoczny udar mózgu lub przemijające niedokrwienie mózgu (TIA) [30]. Niekiedy trudno jednoznacznie ustalić, czy zaburzenia oddychania w czasie snu u danego pacjenta są przyczyną, czy też następstwem udaru mózgu. Niektórzy autorzy sugerują, że obturacyjne zaburzenia oddychania w czasie snu stanowią jedną z przyczyn udaru mózgu, podczas gdy zaburzenia oddychania o charakterze centralnym są w istotnej mierze następstwem przebytego udaru [31]. Obturacyjny bezdech senny jest coraz częściej uznawany za niezależny czynnik ryzyka udaru mózgu. W 1996 r. Dyken i wsp. stwierdzili OBS u 77% mężczyzn i 64% kobiet hospitalizowanych z powodu świeżego udaru mózgu [32]. Wyniki najnowszych badań potwierdzają wysoki, przekraczający 60%, odsetek obturacyjnych zaburzeń oddychania w czasie snu u chorych z udarem mózgu [33,34]. Patogeneza udaru mózgu u chorych na OBS jest złożona. Wśród głównych czynników prowadzących do ostrych epizodów mózgowych wymienia się wahania ciśnienia tętniczego krwi, dysfunkcję mechanizmów ośrodkowej autoregulacji przepływu mózgowego, spadki saturacji krwi towarzyszące epizodom bezdechu oraz zaburzenia rytmu serca. Istotną rolę wydają się odgrywać także zaburzenia hemostazy organizmu, będące następstwem zwiększonego poziomu fibrynogenu oraz wspomnianej uprzednio zaburzonej agregacji płytek krwi [27,35,36]. Zaburzenia hemodynamiki krążenia płucnego w zespole bezdechu sennego Zaburzenia oddychania w czasie snu, szczególnie przebiegające z istotnymi spadkami saturacji krwi, wydają się stanowić naturalną przyczynę rozwoju nadciśnienia płucnego. Opublikowany raport WHO wymienia zaburzenia oddychania w czasie snu jako jedną z głównych przyczyn nadciśnienia płucnego zależnego od schorzeń układu oddechowego i/lub hipoksemii [37]. Okresy bezdechów i spłyceń oddychania powodują oscylacje ciśnień w tętnicy płucnej, brak jednak w pełni przekonujących dowodów na to, że epizody te wiodą do utrwalenia się nadciśnienia płucnego, zwłaszcza przy nieobecności hipoksemii w okresie czuwania. Sajkov i wsp. stwierdzili nadciśnienie płucne u 41% badanych z OBS bez współistniejących schorzeń układu oddechowego lub układu krążenia [38]. Również Laks i wsp. obserwowali zbliżoną częstość występowania nadciśnienia płucnego w grupie 100 chorych z OBS, jednakże 26% z nich charakteryzowało się istotnego stopnia upośledzeniem przepływów w drogach oddechowych [39]. Wyniki wielu badań klinicznych nie potwierdzają wszakże istnienia ścisłej zależności między stopniem nasilenia zaburzeń oddychania w czasie snu a poziomem ciśnienia w tętnicy płucnej, natomiast głównym czynnikiem determinującym wysokość tegoż ciśnienia u osób z OBS wydaje się hipoksemia w czasie czuwania [40]. Chaouat i wsp. w grupie 220 chorych z OBS stwierdzili cechy nadciśnienia płucnego u 37 chorych, którzy cechowali się niższą saturacją krwi w ciągu dnia oraz wyższym wskaźnikiem AHI w stosunku do chorych bez nadciśnienia płucnego [41]. Interesujące są obserwacje Hawryłkiewicz i wsp., w których wykazano obecność spoczynkowego nadciśnienia płucnego u znacznie mniejszej części chorych z OBS niż w badaniach Sajkova i Laksa [42]. W badaniach tych nie stwierdzono także znaczących różnic hemodynamiki krążenia płucnego między chorymi z OBS i z zespołem nakładania, czyli OBS współistniejącym z chorobą obturacyjną płuc. Rezultaty badań polskich dotyczących nadciśnienia płucnego w OBS wydają się znacznie bardziej wiarygodne ze względu na inwazyjny charakter pomiarów ciśnienia w tętnicy płucnej. Wydaje się obecnie, że częstość nadciśnienia płucnego w OBS, bez współistniejących innych schorzeń wpływających na krążenie płucne, jest niższa niż stwierdzano to wcześniej. Obserwacje Hawryłkiewicz i wsp. oparte na inwazyjnej ocenie hemodynamiki krążenia płucnego wskazują na brak istotnego wpływu leczenia CPAP na wartości ciśnień w jamach prawego serca oraz średniego ciśnienia w tętnicy płucnej [43]. Wydaje się, że w większości przypadków zespołu OBS, szczególnie współistniejącego z nadciśnieniem tętniczym, zmiany w zakresie krążenia płucnego oraz komory prawej mają najprawdopodobniej charakter wtórny w stosunku do pierwotnych zaburzeń budowy i czynności lewej komory serca, będących konsekwencją podwyższonego afterload lewej komory. Należy także pamiętać, że krążenie płucne i systemowe u chorych z nadciśnieniem tętniczym zdają się podlegać zbliżonym mechanizmom dysregulacji. Alpert i wsp. u ponad połowy z 30 badanych chorych z nadciśnieniem tętniczym stwierdzili wzrost naczyniowego oporu płucnego przy zachowanych prawidłowych wartościach ciśnienia zaklinowania, natomiast u 5 chorych wykazali podwyższenie zarówno oporu naczyniowego, jak i ciśnienia zaklinowania [44]. Powstaje zatem pytanie, czy zaburzenia oddychania w czasie snu stanowią, per se, dostatecznie silny bodziec stymulujący wzrost ciśnienia w krążeniu płucnym? Współczesny stan wiedzy nie pozwala na jednoznaczną odpowiedź. Prawdopodobnie w populacji chorych z zaburzeniami oddychania w czasie snu znajdują się osoby reagujące na epizody hipoksemii nocnej zależnej od bezdechów/spłyceń oddychania rozwojem nadciśnienia płucnego. U chorych tych hipoksemia może powodować kurcz oraz remodeling naczyń, co może być reakcją na działanie substancji wazokonstrykcyjnych uwalnianych wskutek zaburzeń wentylacji podczas snu. Podsumowanie Złożony wpływ bezdechu sennego na układ krążenia rodzi pytania zarówno o możliwości wstępnej diagnostyki ambulatoryjnej schorzenia, poprzedzają-
5 82 W. Myśliński i wsp. Nr 1 2 cej specjalistyczne badanie polisomnograficzne, jak i o ewentualne zalecenia terapeutyczne dla chorych, u których podejrzewa się OBS. Indukowane epizodami bezdechów i spłyceń oddychania zmiany w zakresie układu sercowo-naczyniowego, zależne od wzmożonej aktywności współczulnej, obejmują nie tylko okres snu, lecz także czuwania [20,45]. Dlatego w ocenie zależnych od OBS zmian w układzie krążenia, istotną rolę odgrywają metody 24-godzinnej diagnostyki kardiologicznej. Zespół bezdechu sennego można podejrzewać u osób chrapiących, ze stwierdzanymi przez osoby bliskie epizodami braku czynności oddechowej w czasie snu, u których w badaniach dodatkowych stwierdza się: brak fizjologicznego obniżania się wartości ciśnienia tętniczego krwi w nocy oraz wzrost dobowej zmienności ciśnienia krwi, stwierdzany w 24-godzinnym monitorowaniu ciśnienia krwi metodą Holtera, wykazane w badaniu holterowskim EKG zmniejszenie dobowej zmienności częstości akcji serca oraz powtarzające się w okresie snu sekwencje bradykardii, poprzedzającej znaczne przyspieszenie czynności serca, cechy przerostu obu komór serca i/lub dysfunkcji rozkurczowej serca wykazane w badaniu echokardiograficznym, szczególnie u osób bez współistniejącego nadciśnienia tętniczego krwi Zalecenia terapeutyczne u osób z rozpoznanym OBS obejmują kwalifikację do stosowania aparatów ortodontycznych, kardioprotekcyjnego leczenia zabiegowego lub terapii metodą dodatnich ciśnień oddechowych CPAP. Nie wykazano natomiast wpływu farmakoterapii na redukcję nasilenia OBS wyrażanego jako AHI. W związku z niewielką dostępnością badania polisomnograficznego, a tym samym długim czasem oczekiwania na badanie, zasadne wydaje się stosowanie kardioprotekcyjnego leczenia farmakologicznego u osób z wymienionymi nieprawidłowościami w wynikach badań ambulatoryjnych, u których podejrzewamy obecność OBS. Do leczenia farmakologicznego należałoby też kwalifikować chorych z rozpoznanym OBS, z różnych przyczyn niestosujących leczenia CPAP. Należy ponadto zwrócić uwagę, że u chorych stosujących leczenie CPAP rzadko udaje się uzyskać pełną redukcję bezdechów lub spłyceń oddychania [4]. Ideą wczesnej farmakoterapii byłoby zapobieganie niekorzystnym powikłaniom OBS w zakresie układu krążenia, głównie przerostowi oraz dysfunkcji rozkurczowej lewej i prawej komory serca [18,19,21]. Stwierdzane w OBS zaburzenia czynności układu sercowo-naczyniowego zależne od nadmiernego pobudzenia układu współczulnego oraz układu RAA mogłyby być, przynajmniej częściowo, korygowane lekami z grupy -blokerów oraz inhibitorów enzymu konwertującego lub antagonistów receptora angiotensyny II. Także leki o działaniu moczopędnym, oddziałując na gospodarkę wodno-elektrolitową, mogłyby zapobiegać rozwojowi przerostu ekscentrycznego lewej komory serca. Szczególna rola przypada tu spironolactonowi, obdarzonemu działaniem antagonistycznym w stosunku do aldosteronu, stanowiącego końcowe ogniwo aktywacji układu RAA. Stosowanie tych leków jest w pełni uzasadnione u osób ze współistniejącym nadciśnieniem tętniczym. Rozważając aspekty patofizjologiczne bezdechu sennego, można jednak stwierdzić, że z zastosowania tych leków mogliby osiągnąć korzyści także chorzy normotensyjni, stanowiący niemal połowę populacji chorych z OBS. Leczenie to powinno odbywać się przy ścisłej kontroli wartości ciśnienia tętniczego krwi, z zachowaniem takich zasad farmakoterapii, jakie obowiązują przy leczeniu normotensyjnych chorych z niedokrwiennym remodelingiem lewej komory serca lub z zastoinową niewydolnością krążenia. Piśmiennictwo [1] American Association of Sleep Medicine Task Force. Sleep related breathing disorders in adults. Sleep 1999; 22(5): [2] Wright J, Johns R, Watt I, Melville A, Sheldon T. Health effects of obstructive sleep apnoea and the effectiveness of continuous positive airways pressure: a systematic review of the research evidence. Br Med J 1997; 314(7084): [3] Somers VK, Dyken ME, Clary MP, Abboud FM. Sympathetic neural mechanisms in obstructive sleep apnea. J Clin Invest 1995; 96: [4] Rasche K, Sanner B, Schäfer T, Schläfke ME, Sturm A, Zidek W, Schultze-Werninghaus G. Schlafbezogene Atmungsstörungen in Klinik und Praxis. Blackwell Wissenschafts-Verlag Berlin-Wien [5] Guilleminault C, Connolly SJ, Winkle RA. Cardiac arrhythmia and conduction disturbances during sleep in 400 patients with sleep apnea syndrome. Am J Cardiol 1983; 52: [6] Hoffstein V, Mateika S. Cardiac arrhythmia, snoring, and sleep apnea. Chest 1994; 106: [7] Carlson JT, Hedner JA, Ejnell H. High prevalence of hypertension in sleep apnea patients independent of obesity. Am J Respir Crit Care Med 1994; 150: [8] Nieto FJ, Young TB, Lindt BK, Shar E, Samet JM, Redline S. Association of sleep disordered breathing, sleep apnea, and hypertension in a large community based study. JAMA 2000; 283 (58): [9] Peppard PE, Young T, Palta M, Skatrud J. Prospective study of the association between sleep-disordered breathing and hypertension. N Engl J Med 2000; 342(58): [10] Lavie P, Herer P, Hoffstein V. Obstructive sleep apnoea syndrome as a risk factor for hypertension; population study. BMJ 2000; 320: [11] Fletcher EC. Hypertension in patients with sleep apnoea, a combined effect? Thorax 2000; 55(9): [12] Davies CWH, Crosby JH, Mullins RL, Barbour C, Davies RJO, Stradling JR. Case-control study of 24 hour ambulatory blood pressure in patients with obstructive sleep apnoea and normal control subjects. Thorax 2000; 55: [13] Grote L, Hedner J, Peter JH. Mean blood pressure, pulse pressure and grade of hypertension in untreated hypertensive patients with sleep-related breathing disorder. J Hypertens 2001; 19: [14] Philips BG, Narkiewicz K, Pesek CA, Haynes WG, Dyken ME, Somers VK. Effects of obstructive sleep apnea on endothelin-1 and blood pressure. J Hypertens 1999; 17; [15] McGuire M, Bradford A. Chronic intermittent hypoxia increases haematocrit and causes right ventricular hypertrophy in the rats. Respir Physiol 1999; 117(1): [16] Krieger J, Laks L, Wilcox I, Grunstein RR, Costas LJ, McDougall JG, Sullivan CE. Atrial natriuretic peptide release during sleep in patients with obstructive sleep apnoea before and during treatment with nasal continuous positive airway pressure. Clin Sci 1989; 77 (4): [17] Saarelainen S, Hasan J, Siitonen S, Seppala E. Effect of nasal CPAP treatment on plasma volume, aldosterone and 24-h blood pressure in obstructive sleep apnoea. J Sleep Res 1996; 5 (3): [18] Hedner J, Ejnell H, Caidahl K. Left ventricular hypertrophy independent of hypertension in patients with obstructive sleep apnoea. J Hypertens 1990; 8 (10): [19] Noda A, Okada T, Yasuma F, Nakashima N, Yokota M. Cardiac hypertrophy in obstructive sleep apnea syndrome. Chest 1995; 107: [20] Narkiewicz K, Montano N, Cogliati C, van de Borne P, Dyken ME, Somers VK. Altered cardiovascular variability in obstructive sleep apnea. Circulation 1998; 98:
6 Nr 1 2 Bezdech senny 83 [21] Myśliński W. Wpływ zespołu obturacyjnego bezdechu sennego na budowę i stan czynnościowy komór serca u chorych z leczonym nadciśnieniem tętniczym. Praca habilitacyjna. Lublin [22] Kaneko Y, Floras JS, Phil D, Usui K, Plante J, Tkacova R et all. Cardiovascular effects of continuous positive airway pressure in patients with heart failure and obstructive sleep apnea. N Engl J Med 2003; 348 (13): [23] Guazzi M, Fiorentini C, Olivari MT, Polese A. Cardiac load and function in hypertension. Am J Cardiol 1979; 44: [24] Hung J, Whitford EG, Parsons RW, Hilman D. Association of sleep apnea with myocardial infarction. Lancet 1990; 336: [25] Schafer H, Koehler U, Ewig S, Hasper E, Tasci S, Luderitz B. Obstructive sleep apnea as a risk marker in coronary artery disease. Cardiology 1999; 92: [26] Peker Y, Kraiczi, Hedner J, Loth S, Johansson A, Bende M. An independent association between obstructive sleep apnoea and coronary artery disease. Eur Respir J 1999; 14: [27] Mooe T, Franklin KA, Wilklund U, Rabben T, Holmström K. Sleep-disordered breathing and myocardial ischaemia in patients with coronary artery disease. Chest 2000; 117: [28] Sanner BM, Konermann M, Tepel M, Groetz J, Mummenhoff C, Zidek W. Platelet function in patients with obstructive sleep apnoea syndrome. Eur Respir J 2000; 16(4): [29] Mooe T, Franklin KA, Holmström K, Rabben T, Wilklund U. Sleep-disordered breathing and coronary artery disease: long-term prognosis. Am J Respir Crit Care Med 2001; 164: [30] Mohsenin V. Sleep-related breathing disorders and risk of stroke. Stroke 2001; 32(6): [31] Parra O, Arboix A, Bechich S, Garcia-Eroles L, Montserrat JM, Ballester E et all. Time course of sleep-related breathing disorders in first-ever stroke or transient ischemic attack. Am J Respir Crit Care Med 2000; 161(2): [32] Dyken ME, Somers VK, Yamada T, Ren ZY, Zimmerman MB. Investigating the relationship between stroke and obstructive sleep apnea. Stroke 1996; 27(3): [33] Turkington PM, Bamford J, Wanklyn P, Elliott MW. Stroke 2002; 33(8): [34] Hui DSC, Choy DKL, Wong LKS, Ko FWS, Li TST, Woo J, Kay R. Prevalence of sleep-disordered breathing and continuous positive airway pressure compliance. Results in Chinese patients with firstever ischemic stroke. Chest 2002; 122: [35] Neau JP, Paquereau J, Meurice JC, Chavagnat JJ, Gil R. Stroke and sleep apnoea: cause or consequence? Sleep Med Rev 2002; 6(6): [36] Wessendorf TE, Thilmann AF, Wang YM, Schreiber A, Konietzko N, Teschler H. Fibrinogen levels and obstructive sleep apnea in ischemic stroke. Am J Respir Crit Care Med 2000; 162(6): [37] Rich S. Primary pulmonary hypertension: executive summary from the World Symposium Primary Pulmonary Hypertension World Health Organization. [38] Sajkov D, Wang T, Saunders NA, Bune AJ, McEvoy RD. Continuous positive airway pressure treatment improves pulmonary hemodynamics in patients with obstructive sleep apnea. Am J Respir Crit Care Med 2002; 165 (2): [39] Laks L, Lehrhaft B, Grunstein RR, Sullivan CE. Pulmonary hypertension in obstructive sleeep apnoea. Eur Respir J 1995; 8(4): [40] Weitzenblum E, Chaouat A, Charpentier C, Erhart M, Kessler R, Schinkewitch P, Krieger J. Sleep-related hypoxaemia in chronic obstructive pulmonary disease: causes, consequences and treatment. Respiration 1997; 64: [41] Chaouat A, Weitzenblum E, Krieger J, Oswald M, Kessler R. Pulmonary hemodynamics in the obstructive sleep apnoea syndrome: results in 220 consecutive patients. Chest 1996; 109: [42] Hawryłkiewicz I, Cieślicki JK, Koziej M, Pałasiewicz G, Zieliński J. Krążenie płucne u chorych na obturacyjny bezdech senny i u chorych z zespołem nakładania. Pol Arch Med Wewn 1994; 92(6): [43] Hawryłkiewicz I, Cieślicki JK, Pałasiewicz G, Koziej M, Mańkowski M, Zieliński J. Krążenie płucne w spoczynku i podczas wysiłku u chorych na obturacyjny bezdech senny przed i po rocznym leczeniu za pomocą CPAP. Pneumonol Alergol Pol 1996; 64(9 10): [44] Alpert MA, Bauer JH, Parker BM, Sanfelippo JF, Brooks CS. Pulmonary hemodynamics in systemic hypertension. Southern Med J 1985; 78(7): [45] Houwelingen KG, Uffelen R, Vliet ACM. The sleep apnoea syndromes. Eur Heart J 1999; 20(12): Adres autorów: Wojciech Myśliński, Katedra i Klinika Chorób Wewnętrznych AM, ul. Staszica 16, Lublin, tel. (0-81) , fax (0-81) , misl@poczta.wprost.pl W. Myśliński, A. Dybała, J. Mosiewicz, A. Prystupa, J. Hanzlik CARDIOVASCULAR ABNORMALITIES IN PATIENTS WITH OBSTRUCTIVE SLEEP APNOEA SYNDROME Summary The activation of adrenergic and renin angiotensine aldosterone (RAA) systems observed in patients with obstructive sleep apnoea syndrome (OSA) strongly affects functional status of the cardiovascular system. In this paper we discuss the link between obstructive sleep apnoea syndrome and common cardiovascular diseases such as systemic and pulmonary hypertension, ischaemic heart disease, stroke, arrhythmia and ventricular hypertrophy. We also present the importance of early pharmacologic treatment in preventing cardiac hypertrophy and ventricular dysfunction in patients with obstructive sleep apnoea syndrome. Key words: obstructive sleep apnoea, cardiovascular system, pharmacotherapy.
CMC/2015/03/WJ/03. Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca
 CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
Materiały edukacyjne. Diagnostyka i leczenie nadciśnienia tętniczego
 Materiały edukacyjne Diagnostyka i leczenie nadciśnienia tętniczego Klasyfikacja ciśnienia tętniczego (mmhg) (wg. ESH/ESC )
Materiały edukacyjne Diagnostyka i leczenie nadciśnienia tętniczego Klasyfikacja ciśnienia tętniczego (mmhg) (wg. ESH/ESC )
Rozpowszechnienie udaru mózgu u pacjentów z obturacyjnym bezdechem sennym
 PRACA ORYGINALNA Anna Rudnicka 1, Robert Pływaczewski 2, Luiza Jończak 2, Dorota Górecka 1, Paweł Śliwiński 2 1 II Klinika Chorób Płuc Instytutu Gruźlicy i Chorób Płuc w Warszawie Kierownik: prof. dr hab.
PRACA ORYGINALNA Anna Rudnicka 1, Robert Pływaczewski 2, Luiza Jończak 2, Dorota Górecka 1, Paweł Śliwiński 2 1 II Klinika Chorób Płuc Instytutu Gruźlicy i Chorób Płuc w Warszawie Kierownik: prof. dr hab.
Ostra niewydolność serca
 Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Leczenie bezdechu i chrapania
 Leczenie bezdechu i chrapania Bezdech senny, to poważna i dokuczliwa choroba, dotykająca ok. 4% mężczyzn i 2% kobiet. Warto więc wykonać u siebie tzw. BADANIE POLISOMNOGRAFICZNE, które polega na obserwacji
Leczenie bezdechu i chrapania Bezdech senny, to poważna i dokuczliwa choroba, dotykająca ok. 4% mężczyzn i 2% kobiet. Warto więc wykonać u siebie tzw. BADANIE POLISOMNOGRAFICZNE, które polega na obserwacji
Lek. Joanna Kanarek-Kucner
 Lek. Joanna Kanarek-Kucner Katedra i Klinika Nadciśnienia Tętniczego i Diabetologii GUMed Kierownik Kliniki: Prof. dr hab. med. Krzysztof Narkiewicz Wpływ występowania obturacyjnego bezdechu sennego na
Lek. Joanna Kanarek-Kucner Katedra i Klinika Nadciśnienia Tętniczego i Diabetologii GUMed Kierownik Kliniki: Prof. dr hab. med. Krzysztof Narkiewicz Wpływ występowania obturacyjnego bezdechu sennego na
Rejestr codziennej praktyki lekarskiej dotyczący cy leczenia nadciśnienia nienia tętniczego t tniczego. czynnikami ryzyka sercowo- naczyniowego
 Rejestr codziennej praktyki lekarskiej dotyczący cy leczenia nadciśnienia nienia tętniczego t tniczego współwyst występującego z innymi czynnikami ryzyka sercowo- naczyniowego Nr rejestru: HOE 498_9004
Rejestr codziennej praktyki lekarskiej dotyczący cy leczenia nadciśnienia nienia tętniczego t tniczego współwyst występującego z innymi czynnikami ryzyka sercowo- naczyniowego Nr rejestru: HOE 498_9004
Testy wysiłkowe w wadach serca
 XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
Obturacyjny bezdech senny i nadciśnienie tętnicze
 PRACA ORYGINALNA Zbigniew Gaciong 1, Jacek Wolf 2, Krzysztof Narkiewicz 2 1 Katedra i Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Akademii Medycznej w Warszawie 2 Regionalne Centrum
PRACA ORYGINALNA Zbigniew Gaciong 1, Jacek Wolf 2, Krzysztof Narkiewicz 2 1 Katedra i Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Akademii Medycznej w Warszawie 2 Regionalne Centrum
ANALIZA PROFILU METABOLICZNEGO PACJENTÓW Z PRZEWLEKŁĄ NIEWYDOLNOŚCIĄ SERCA I WSPÓŁISTNIEJĄCYM MIGOTANIEM PRZEDSIONKÓW
 ANALIZA PROFILU METABOLICZNEGO PACJENTÓW Z PRZEWLEKŁĄ NIEWYDOLNOŚCIĄ SERCA I WSPÓŁISTNIEJĄCYM MIGOTANIEM PRZEDSIONKÓW Rozprawa doktorska Autor: lek. Marcin Wełnicki Promotor: prof. dr hab. n. med Artur
ANALIZA PROFILU METABOLICZNEGO PACJENTÓW Z PRZEWLEKŁĄ NIEWYDOLNOŚCIĄ SERCA I WSPÓŁISTNIEJĄCYM MIGOTANIEM PRZEDSIONKÓW Rozprawa doktorska Autor: lek. Marcin Wełnicki Promotor: prof. dr hab. n. med Artur
Epidemia niewydolności serca Czy jesteśmy skazani na porażkę?
 Epidemia niewydolności serca Czy jesteśmy skazani na porażkę? Piotr Ponikowski Klinika Chorób Serca Uniwersytet Medyczny we Wrocławiu Ośrodek Chorób Serca Szpitala Wojskowego we Wrocławiu Niewydolność
Epidemia niewydolności serca Czy jesteśmy skazani na porażkę? Piotr Ponikowski Klinika Chorób Serca Uniwersytet Medyczny we Wrocławiu Ośrodek Chorób Serca Szpitala Wojskowego we Wrocławiu Niewydolność
FARMAKOTERAPIA NADCIŚNIENIA TĘTNICZEGO. Prof. dr hab. Jan J. Braszko Zakład Farmakologii Klinicznej UMB
 FARMAKOTERAPIA NADCIŚNIENIA TĘTNICZEGO Prof. dr hab. Jan J. Braszko Zakład Farmakologii Klinicznej UMB Oparte na dowodach zalecenia w leczeniu nadciśnienia tętniczego wg. Joint National Committee (JNC
FARMAKOTERAPIA NADCIŚNIENIA TĘTNICZEGO Prof. dr hab. Jan J. Braszko Zakład Farmakologii Klinicznej UMB Oparte na dowodach zalecenia w leczeniu nadciśnienia tętniczego wg. Joint National Committee (JNC
Promotor: gen. bryg. prof. dr hab. n. med. Grzegorz Gielerak
 WOJSKOWY INSTYTUT MEDYCZNY lek. Anna Kazimierczak Tytuł rozprawy: WPŁYW LECZENIA ZABURZEŃ ODDYCHANIA TYPU CHEYNE A-STOKESA METODĄ ADAPTOSERWOWENTYLACJI NA UKŁAD SERCOWO-NACZYNIOWY U CHORYCH Z NIEWYDOLNOŚCIĄ
WOJSKOWY INSTYTUT MEDYCZNY lek. Anna Kazimierczak Tytuł rozprawy: WPŁYW LECZENIA ZABURZEŃ ODDYCHANIA TYPU CHEYNE A-STOKESA METODĄ ADAPTOSERWOWENTYLACJI NA UKŁAD SERCOWO-NACZYNIOWY U CHORYCH Z NIEWYDOLNOŚCIĄ
Przywrócenie rytmu zatokowego i jego utrzymanie
 Przywrócenie rytmu zatokowego i jego utrzymanie Jak wspomniano we wcześniejszych artykułach cyklu, strategia postępowania w migotaniu przedsionków (AF) polega albo na kontroli częstości rytmu komór i zapobieganiu
Przywrócenie rytmu zatokowego i jego utrzymanie Jak wspomniano we wcześniejszych artykułach cyklu, strategia postępowania w migotaniu przedsionków (AF) polega albo na kontroli częstości rytmu komór i zapobieganiu
Frakcja wyrzutowa lewej komory oraz rozpoznanie i leczenie ostrej i przewlekłej niewydolności serca
 Frakcja wyrzutowa lewej komory oraz rozpoznanie i leczenie ostrej i przewlekłej niewydolności serca Zbigniew Gugnowski GRK Giżycko 2014 Opracowano na podstawie: Wytycznych ESC dotyczących rozpoznania oraz
Frakcja wyrzutowa lewej komory oraz rozpoznanie i leczenie ostrej i przewlekłej niewydolności serca Zbigniew Gugnowski GRK Giżycko 2014 Opracowano na podstawie: Wytycznych ESC dotyczących rozpoznania oraz
Zaburzenia oddychania podczas snu u osób starszych czynnik ryzyka i czynnik prognostyczny udaru mózgu
 Gerontologia Polska PRACA POGLĄDOWA tom 13, nr 1, 19 24 ISSN 1425 4956 Aleksandra Wierzbicka 1, 2, Rafał Rola 2, Adam Wichniak 3, Wojciech Jernajczyk 1, Danuta Ryglewicz 2 1 Poradnia Zaburzeń Snu, Zakład
Gerontologia Polska PRACA POGLĄDOWA tom 13, nr 1, 19 24 ISSN 1425 4956 Aleksandra Wierzbicka 1, 2, Rafał Rola 2, Adam Wichniak 3, Wojciech Jernajczyk 1, Danuta Ryglewicz 2 1 Poradnia Zaburzeń Snu, Zakład
Aneks III. Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta.
 Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
Przypadki kliniczne EKG
 Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA, 2006: 135 138 (przypadek 31) i 147 150 (przypadek 34) PRZYPADEK NR 1 1.1. Scenariusz
Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA, 2006: 135 138 (przypadek 31) i 147 150 (przypadek 34) PRZYPADEK NR 1 1.1. Scenariusz
Inwazyjne monitorowanie hemodynamiczne u pacjentów w do operacji torakochirurgicznych z wysokim ążeniowych
 Marcin Pachucki Inwazyjne monitorowanie hemodynamiczne u pacjentów w do operacji torakochirurgicznych z wysokim ryzykiem powikłań krąż ążeniowych Opiekun ITS: drr n. med. Waldemar Machała Studenckie Koło
Marcin Pachucki Inwazyjne monitorowanie hemodynamiczne u pacjentów w do operacji torakochirurgicznych z wysokim ryzykiem powikłań krąż ążeniowych Opiekun ITS: drr n. med. Waldemar Machała Studenckie Koło
Wentylacja u chorych z ciężkimi obrażeniami mózgu
 Wentylacja u chorych z ciężkimi obrażeniami mózgu Karolina Mroczkowska Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Źródło Critical Care 2018: Respiratory management in patients
Wentylacja u chorych z ciężkimi obrażeniami mózgu Karolina Mroczkowska Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Źródło Critical Care 2018: Respiratory management in patients
Spis treści. Przedmowa Badanie pacjenta z chorobami sercowo-naczyniowymi... 13
 Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Przypadki kliniczne EKG
 Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA 2006: 139 142 (przypadek 32); 143 146 (przypadek 33). PRZYPADEK NR 1 1.1. Scenariusz
Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA 2006: 139 142 (przypadek 32); 143 146 (przypadek 33). PRZYPADEK NR 1 1.1. Scenariusz
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Załącznik nr 1 do zarządzenia Nr 53/2006 Prezesa Narodowego Funduszu Zdrowia. Program profilaktyki chorób układu krążenia
 Program profilaktyki chorób układu krążenia 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI CHORÓB UKŁADU KRĄŻENIA, zwanego dalej Programem. 1. Opis problemu zdrowotnego. Choroby układu krążenia
Program profilaktyki chorób układu krążenia 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI CHORÓB UKŁADU KRĄŻENIA, zwanego dalej Programem. 1. Opis problemu zdrowotnego. Choroby układu krążenia
Anatomia i fizjologia układu krążenia. Łukasz Krzych
 Anatomia i fizjologia układu krążenia Łukasz Krzych Wytyczne CMKP Budowa serca RTG Unaczynienie serca OBSZARY UNACZYNIENIA Układ naczyniowy Układ dąży do zachowania ośrodkowego ciśnienia tętniczego
Anatomia i fizjologia układu krążenia Łukasz Krzych Wytyczne CMKP Budowa serca RTG Unaczynienie serca OBSZARY UNACZYNIENIA Układ naczyniowy Układ dąży do zachowania ośrodkowego ciśnienia tętniczego
Którzy pacjenci OIT mogą odnieść korzyści z wprowadzenia cewnika do tętnicy płucnej
 Którzy pacjenci OIT mogą odnieść korzyści z wprowadzenia cewnika do tętnicy płucnej D. Payen i E. Gayat Critical Care, listopad 2006r. Opracowała: lek. Paulina Kołat Cewnik do tętnicy płucnej PAC, Pulmonary
Którzy pacjenci OIT mogą odnieść korzyści z wprowadzenia cewnika do tętnicy płucnej D. Payen i E. Gayat Critical Care, listopad 2006r. Opracowała: lek. Paulina Kołat Cewnik do tętnicy płucnej PAC, Pulmonary
PROGRAM PROFILAKTYKI I WCZESNEGO WYKRYWANIA CHORÓB UKŁADU KRĄŻENIA
 PROGRAM PROFILAKTYKI I WCZESNEGO WYKRYWANIA CHORÓB UKŁADU KRĄŻENIA - 2006 1. UZASADNIENIE POTRZEBY PROGRAMU Choroby układu krążenia są główną przyczyną zgonów w Polsce i na świecie. Umieralność z tego
PROGRAM PROFILAKTYKI I WCZESNEGO WYKRYWANIA CHORÓB UKŁADU KRĄŻENIA - 2006 1. UZASADNIENIE POTRZEBY PROGRAMU Choroby układu krążenia są główną przyczyną zgonów w Polsce i na świecie. Umieralność z tego
2 Porady w zakresie obrazu chorobowego
 Rozdział 2 2 Porady w zakresie obrazu chorobowego W niniejszym rozdziale przedstawiona jest choroba nadciśnieniowa, choroba wieńcowa serca i niewydolność mięśnia sercowego. Dodatkowe ryzyko wystąpienia
Rozdział 2 2 Porady w zakresie obrazu chorobowego W niniejszym rozdziale przedstawiona jest choroba nadciśnieniowa, choroba wieńcowa serca i niewydolność mięśnia sercowego. Dodatkowe ryzyko wystąpienia
Denerwacja nerek stan wiedzy 2013. Prof. dr hab. med. Andrzej Januszewicz Klinika Nadciśnienia Tętniczego Instytut Kardiologii
 Denerwacja nerek stan wiedzy 2013 Prof. dr hab. med. Andrzej Januszewicz Klinika Nadciśnienia Tętniczego Instytut Kardiologii Katowice, 21 listopada 2013 2009 Lancet. 2009;373:1275-1281 Pierwsza ocena
Denerwacja nerek stan wiedzy 2013 Prof. dr hab. med. Andrzej Januszewicz Klinika Nadciśnienia Tętniczego Instytut Kardiologii Katowice, 21 listopada 2013 2009 Lancet. 2009;373:1275-1281 Pierwsza ocena
Obturacyjny bezdech podczas snu a nadciśnienie tętnicze
 Włodzimierz Januszewicz, Tadeusz Przybyłowski 1, Andrzej Januszewicz 2 1 Katedra i Klinika Chorób Wewnętrznych i Pneumonologii Akademii Medycznej w Warszawie 2 Klinika Nadciśnienia Tętniczego Instytutu
Włodzimierz Januszewicz, Tadeusz Przybyłowski 1, Andrzej Januszewicz 2 1 Katedra i Klinika Chorób Wewnętrznych i Pneumonologii Akademii Medycznej w Warszawie 2 Klinika Nadciśnienia Tętniczego Instytutu
Wytyczne ACCF/AHA 2010: Ocena ryzyka sercowo-naczyniowego u bezobjawowych dorosłych
 Wytyczne ACCF/AHA 2010: Ocena ryzyka sercowo-naczyniowego u bezobjawowych dorosłych Jednym z pierwszych i podstawowych zadań lekarza jest prawidłowa i rzetelna ocena ryzyka oraz rokowania pacjenta. Ma
Wytyczne ACCF/AHA 2010: Ocena ryzyka sercowo-naczyniowego u bezobjawowych dorosłych Jednym z pierwszych i podstawowych zadań lekarza jest prawidłowa i rzetelna ocena ryzyka oraz rokowania pacjenta. Ma
Migotanie przedsionków czynniki ograniczające dostępności do współczesnej terapii
 Migotanie przedsionków czynniki ograniczające dostępności do współczesnej terapii Piotr Pruszczyk, Klinika Chorób Wewnętrznych i Kardiologii Warszawski Uniwersytet Medyczny Centrum Diagnostyki i Leczenia
Migotanie przedsionków czynniki ograniczające dostępności do współczesnej terapii Piotr Pruszczyk, Klinika Chorób Wewnętrznych i Kardiologii Warszawski Uniwersytet Medyczny Centrum Diagnostyki i Leczenia
Diagnostyka różnicowa omdleń
 Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
Obturacyjny bezdech senny jako czynnik ryzyka
 Choroby Serca i Naczyń 2014, tom 11, nr 2, 65 70 N A D C I Ś N I E N I E T Ę T N I C Z E Redaktor działu: prof. dr hab. n. med. Krzysztof Narkiewicz Obturacyjny bezdech senny jako czynnik ryzyka chorób
Choroby Serca i Naczyń 2014, tom 11, nr 2, 65 70 N A D C I Ś N I E N I E T Ę T N I C Z E Redaktor działu: prof. dr hab. n. med. Krzysztof Narkiewicz Obturacyjny bezdech senny jako czynnik ryzyka chorób
Rodzaje omdleń. Stan przedomdleniowy. Omdlenie - definicja. Diagnostyka różnicowa omdleń
 Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Ostre zespoły wieńcowe u kobiet od rozpoznania do odległych wyników leczenia
 Ostre zespoły wieńcowe u kobiet od rozpoznania do odległych wyników leczenia Janina Stępińska Klinika Intensywnej Terapii Kardiologicznej Instytut Kardiologii, Warszawa o Abott Potencjalny konflikt interesów
Ostre zespoły wieńcowe u kobiet od rozpoznania do odległych wyników leczenia Janina Stępińska Klinika Intensywnej Terapii Kardiologicznej Instytut Kardiologii, Warszawa o Abott Potencjalny konflikt interesów
Zespół bezdechu sennego a choroby układu krążenia
 Choroby Serca i Naczyń 2007, tom 4, nr 1, 40 47 C I E K A W E, M A Ł O Z N A N E... Zespół bezdechu sennego a choroby układu krążenia Jacek Wolf, Krzysztof Narkiewicz Zakład Nadciśnienia Tętniczego, Katedra
Choroby Serca i Naczyń 2007, tom 4, nr 1, 40 47 C I E K A W E, M A Ł O Z N A N E... Zespół bezdechu sennego a choroby układu krążenia Jacek Wolf, Krzysztof Narkiewicz Zakład Nadciśnienia Tętniczego, Katedra
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem A. Leczenie sildenafilem pacjentów
Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem A. Leczenie sildenafilem pacjentów
Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM
 Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM Definicja NS to zespół kliniczny, w którym wskutek dysfunkcji serca jego pojemność minutowa jest zmniejszona w stosunku do zapotrzebowania
Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM Definicja NS to zespół kliniczny, w którym wskutek dysfunkcji serca jego pojemność minutowa jest zmniejszona w stosunku do zapotrzebowania
Aneks III Zmiany w charakterystyce produktu leczniczego oraz w ulotce dla pacjenta
 Aneks III Zmiany w charakterystyce produktu leczniczego oraz w ulotce dla pacjenta Uwaga: Niniejsze zmiany do streszczenia charakterystyki produktu leczniczego i ulotki dla pacjenta są wersją obowiązującą
Aneks III Zmiany w charakterystyce produktu leczniczego oraz w ulotce dla pacjenta Uwaga: Niniejsze zmiany do streszczenia charakterystyki produktu leczniczego i ulotki dla pacjenta są wersją obowiązującą
Aktywność układu adrenergicznego oceniana na podstawie stężenia adrenaliny i noradrenaliny w surowicy u pacjentów z obturacyjnym bezdechem podczas snu
 PRACA ORYGINALNA ISSN 1641 6007 Sen 2004, Tom 4, Nr 3, 89 94 SEN Aktywność układu adrenergicznego oceniana na podstawie stężenia adrenaliny i noradrenaliny w surowicy u pacjentów z obturacyjnym bezdechem
PRACA ORYGINALNA ISSN 1641 6007 Sen 2004, Tom 4, Nr 3, 89 94 SEN Aktywność układu adrenergicznego oceniana na podstawie stężenia adrenaliny i noradrenaliny w surowicy u pacjentów z obturacyjnym bezdechem
Aspekty ekonomiczne dostępności do nowoczesnego leczenia przeciwkrzepliwego w profilaktyce udaru mózgu. Maciej Niewada
 Aspekty ekonomiczne dostępności do nowoczesnego leczenia przeciwkrzepliwego w profilaktyce udaru mózgu Maciej Niewada PLAN Udar epidemia? Jak migotanie przedsionków wpływa na udar? Nowe leki przeciwkrzepliwe:
Aspekty ekonomiczne dostępności do nowoczesnego leczenia przeciwkrzepliwego w profilaktyce udaru mózgu Maciej Niewada PLAN Udar epidemia? Jak migotanie przedsionków wpływa na udar? Nowe leki przeciwkrzepliwe:
Wydział Elektroniki Telekomunikacji i Informatyki
 Projekt badawczy nr N N518 292740 pt.: Opracowanie adaptacyjnego algorytmu sterowania autorskim aparatem zapobiegającym powstawaniu epizodów bezdechu sennego realizowany jest we współpracy Katedry Systemów
Projekt badawczy nr N N518 292740 pt.: Opracowanie adaptacyjnego algorytmu sterowania autorskim aparatem zapobiegającym powstawaniu epizodów bezdechu sennego realizowany jest we współpracy Katedry Systemów
Nowe leki w terapii niewydolności serca.
 Nowe leki w terapii niewydolności serca. Michał Ciurzyński Klinika Chorób Wewnętrznych i Kardiologii Warszawskiego Uniwersytetu Medycznego z Centrum Diagnostyki i Leczenia Żylnej Choroby Zakrzepowo Zatorowej
Nowe leki w terapii niewydolności serca. Michał Ciurzyński Klinika Chorób Wewnętrznych i Kardiologii Warszawskiego Uniwersytetu Medycznego z Centrum Diagnostyki i Leczenia Żylnej Choroby Zakrzepowo Zatorowej
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 893 Poz. 133 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 893 Poz. 133 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Nadciśnienie tętnicze punkt widzenia lekarza i dietetyka. prof. nadzw. dr hab. n. med. J. Niegowska dr inż. D. Gajewska
 Nadciśnienie tętnicze punkt widzenia lekarza i dietetyka prof. nadzw. dr hab. n. med. J. Niegowska dr inż. D. Gajewska Wszechnica Żywieniowa SGGW Warszawa 2016 Ciśnienie tętnicze krwi Ciśnienie wywierane
Nadciśnienie tętnicze punkt widzenia lekarza i dietetyka prof. nadzw. dr hab. n. med. J. Niegowska dr inż. D. Gajewska Wszechnica Żywieniowa SGGW Warszawa 2016 Ciśnienie tętnicze krwi Ciśnienie wywierane
Aktywność sportowa po zawale serca
 Aktywność sportowa po zawale serca Czy i jaki wysiłek fizyczny jest zalecany? O prozdrowotnych aspektach wysiłku fizycznego wiadomo już od dawna. Wysiłek fizyczny o charakterze aerobowym (dynamiczne ćwiczenia
Aktywność sportowa po zawale serca Czy i jaki wysiłek fizyczny jest zalecany? O prozdrowotnych aspektach wysiłku fizycznego wiadomo już od dawna. Wysiłek fizyczny o charakterze aerobowym (dynamiczne ćwiczenia
Ustąpienie niewydolności oddychania i poliglobulii po zastosowaniu aparatu CPAP u chorego z ciężką postacią obturacyjnego bezdechu sennego
 PRACA KAZUISTYCZNA Robert Pływaczewski 1, Damian Korzybski 2, Barbara Kazanecka 2, Luiza Jonczak 1, Dorota Górecka 2, Paweł Śliwiński 1 1 Zakład Diagnostyki i Leczenia Niewydolności Oddychania Instytutu
PRACA KAZUISTYCZNA Robert Pływaczewski 1, Damian Korzybski 2, Barbara Kazanecka 2, Luiza Jonczak 1, Dorota Górecka 2, Paweł Śliwiński 1 1 Zakład Diagnostyki i Leczenia Niewydolności Oddychania Instytutu
Choroby serca powikłania u chorych na OBPS
 PRACA ORYGINALNA Renata Główczyńska 1, Wojciech Kukwa 2, Grzegorz Opolski 1 1 I Katedra i Klinika Kardiologii Akademii Medycznej w Warszawie 2 Klinika Otolaryngologii, Szpital Czerniakowski w Warszawie
PRACA ORYGINALNA Renata Główczyńska 1, Wojciech Kukwa 2, Grzegorz Opolski 1 1 I Katedra i Klinika Kardiologii Akademii Medycznej w Warszawie 2 Klinika Otolaryngologii, Szpital Czerniakowski w Warszawie
Urząd Miasta Bielsko-Biała - um.bielsko.pl Wygenerowano: /14:10: listopada - Światowym Dniem Walki z Cukrzycą
 14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
Choroba wieńcowa Niewydolność serca Nadciśnienie tętnicze
 Choroba wieńcowa Niewydolność serca Nadciśnienie tętnicze Choroba niedokrwienna serca zapotrzebowanie na O2 > moŝliwości podaŝy O2 niedotlenienie upośledzenie czynności mięśnia sercowego przemijające trwałe
Choroba wieńcowa Niewydolność serca Nadciśnienie tętnicze Choroba niedokrwienna serca zapotrzebowanie na O2 > moŝliwości podaŝy O2 niedotlenienie upośledzenie czynności mięśnia sercowego przemijające trwałe
Ostre Zespoły Wieńcowe znaczenie leczenia przeciwpłytkowego, możliwości realizacji w polskich warunkach
 Ostre Zespoły Wieńcowe znaczenie leczenia przeciwpłytkowego, możliwości realizacji w polskich warunkach Andrzej Budaj Przewodniczący komisji Wytycznych i Szkolenia PTK Kierownik Kliniki Kardiologii CMKP,
Ostre Zespoły Wieńcowe znaczenie leczenia przeciwpłytkowego, możliwości realizacji w polskich warunkach Andrzej Budaj Przewodniczący komisji Wytycznych i Szkolenia PTK Kierownik Kliniki Kardiologii CMKP,
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 738 Poz. 42 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 738 Poz. 42 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu
 Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu 2018-03-15 Czym jest ryzyko sercowo naczyniowe? Ryzyko sercowo-naczyniowe to
Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu 2018-03-15 Czym jest ryzyko sercowo naczyniowe? Ryzyko sercowo-naczyniowe to
Medycyna Pracy, 2005;56(4): PRACE KAZUISTYCZNE
 Medycyna Pracy, 2005;56(4):311 315 311 PRACE KAZUISTYCZNE Rafał Poręba 1 Ryszard Andrzejak 1 Arkadiusz Derkacz 2 Małgorzata Poręba 1 Bogusław Beck 1 Aleksandra Steinmetz-Beck 1 Katarzyna Broszko-Dziedzic
Medycyna Pracy, 2005;56(4):311 315 311 PRACE KAZUISTYCZNE Rafał Poręba 1 Ryszard Andrzejak 1 Arkadiusz Derkacz 2 Małgorzata Poręba 1 Bogusław Beck 1 Aleksandra Steinmetz-Beck 1 Katarzyna Broszko-Dziedzic
Nadciśnienie tętnicze u chorych z cukrzycą - groźny duet. prof. Włodzimierz J. Musiał
 Nadciśnienie tętnicze u chorych z cukrzycą - groźny duet. prof. Włodzimierz J. Musiał Plan wykładu Epidemiologia Jaki wpływ ma współwystępowanie nadciśnienia u chorych z cukrzycą Do jakich wartości obniżać
Nadciśnienie tętnicze u chorych z cukrzycą - groźny duet. prof. Włodzimierz J. Musiał Plan wykładu Epidemiologia Jaki wpływ ma współwystępowanie nadciśnienia u chorych z cukrzycą Do jakich wartości obniżać
Spis treści. Część I Definicja, epidemiologia i koszty otyłości. Część II Etiologia i patogeneza otyłości
 Spis treści Część I Definicja, epidemiologia i koszty otyłości Rozdział 1. Wprowadzenie: problematyka otyłości w ujęciu historycznym i współczesnym..................................... 15 Problematyka
Spis treści Część I Definicja, epidemiologia i koszty otyłości Rozdział 1. Wprowadzenie: problematyka otyłości w ujęciu historycznym i współczesnym..................................... 15 Problematyka
RAMOWY PROGRAM VII ŚWIĘTOKRZYSKICH WARSZTATÓW EKG, HOLTERA EKG I ABPM
 RAMOWY PROGRAM VII ŚWIĘTOKRZYSKICH WARSZTATÓW EKG, HOLTERA EKG I ABPM Piątek 29.11.2013 Sala A Organizatorzy zastrzegają sobie prawo do zmiany programu. 16:00-18:00 Sesja przy współpracy z Sekcją,, Choroby
RAMOWY PROGRAM VII ŚWIĘTOKRZYSKICH WARSZTATÓW EKG, HOLTERA EKG I ABPM Piątek 29.11.2013 Sala A Organizatorzy zastrzegają sobie prawo do zmiany programu. 16:00-18:00 Sesja przy współpracy z Sekcją,, Choroby
RAPORT Z PRZEBIEGU BADAŃ PRZESIEWOWYCH MOJE DZIECKO NIE CHRAPIE WYKONYWANEGO PRZEZ FUNDACJĘ ZDROWY SEN. PROGRAM POD PATRONATEM
 RAPORT Z PRZEBIEGU BADAŃ PRZESIEWOWYCH MOJE DZIECKO NIE CHRAPIE WYKONYWANEGO PRZEZ FUNDACJĘ ZDROWY SEN. PROGRAM POD PATRONATEM WIELKIEJ ORKIESTRY ŚWIĄTECZNEJ POMOCY Warszawa dnia 2014-05-08 Opracowanie:
RAPORT Z PRZEBIEGU BADAŃ PRZESIEWOWYCH MOJE DZIECKO NIE CHRAPIE WYKONYWANEGO PRZEZ FUNDACJĘ ZDROWY SEN. PROGRAM POD PATRONATEM WIELKIEJ ORKIESTRY ŚWIĄTECZNEJ POMOCY Warszawa dnia 2014-05-08 Opracowanie:
Nitraty -nitrogliceryna
 Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
Wpływ zanieczyszczeń powietrza na zdrowie, najnowsze wyniki badań
 Wpływ zanieczyszczeń powietrza na zdrowie, najnowsze wyniki badań Łukasz Adamkiewicz Health and Environment Alliance (HEAL) 10 Marca 2014, Kraków HEAL reprezentuje interesy Ponad 65 organizacji członkowskich
Wpływ zanieczyszczeń powietrza na zdrowie, najnowsze wyniki badań Łukasz Adamkiewicz Health and Environment Alliance (HEAL) 10 Marca 2014, Kraków HEAL reprezentuje interesy Ponad 65 organizacji członkowskich
Nadciśnienie tętnicze. Prezentacja opracowana przez lek.med. Mariana Słombę
 Nadciśnienie tętnicze Prezentacja opracowana przez lek.med. Mariana Słombę EPIDEMIOLOGIA: Odsetek nadciśnienia tętniczego w populacji Polski w wieku średnim (36-64 lat) wynosi 44-46% wśród mężczyzn i 36-42%
Nadciśnienie tętnicze Prezentacja opracowana przez lek.med. Mariana Słombę EPIDEMIOLOGIA: Odsetek nadciśnienia tętniczego w populacji Polski w wieku średnim (36-64 lat) wynosi 44-46% wśród mężczyzn i 36-42%
Produkty złożone (combo) stosowane w nadciśnieniu tętniczym a system refundacji leków ocena potencjału oszczędności
 Produkty złożone (combo) stosowane w nadciśnieniu tętniczym a system refundacji leków ocena potencjału oszczędności MIEJ SERCE I PATRZAJ W SERCE... I TĘTNICE HEALTH PROJECT MANAGEMENT 23 maja 2016 r. Nieprzestrzeganie
Produkty złożone (combo) stosowane w nadciśnieniu tętniczym a system refundacji leków ocena potencjału oszczędności MIEJ SERCE I PATRZAJ W SERCE... I TĘTNICE HEALTH PROJECT MANAGEMENT 23 maja 2016 r. Nieprzestrzeganie
Elektryczna aktywność mózgu. Polisomnografia
 Elektryczna aktywność mózgu Polisomnografia Badanie polisomnograficzne elektroencefalografia(eeg) rejestracja bioelektrycznej aktywności mózgu elektromiografia(emg) rejestracja napięcia mięśniowego elektrookulografia(eog)-
Elektryczna aktywność mózgu Polisomnografia Badanie polisomnograficzne elektroencefalografia(eeg) rejestracja bioelektrycznej aktywności mózgu elektromiografia(emg) rejestracja napięcia mięśniowego elektrookulografia(eog)-
CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH
 CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH KATEDRA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab.n. med. Jacek Wroński UDROŻNIENIE T. SZYJNEJ WEWNĘTRZNEJ WSKAZANIA
CHIRURGICZNE LECZENIE ZWĘŻEŃ TĘTNIC SZYJNYCH KATEDRA I KLINIKA CHIRURGII NACZYŃ I ANGIOLOGII AKADEMII MEDYCZNEJ W LUBLINIE Kierownik: Dr hab.n. med. Jacek Wroński UDROŻNIENIE T. SZYJNEJ WEWNĘTRZNEJ WSKAZANIA
Leczenie przeciwpłytkowe w niewydolności nerek (PCHN) Dr hab. Dorota Zyśko, prof. nadzw Łódź 2014
 Leczenie przeciwpłytkowe w niewydolności nerek (PCHN) Dr hab. Dorota Zyśko, prof. nadzw Łódź 2014 Leki przeciwpłytkowe (ASA, clopidogrel) Leki przeciwzakrzepowe (heparyna, warfin, acenocumarol) Leki trombolityczne
Leczenie przeciwpłytkowe w niewydolności nerek (PCHN) Dr hab. Dorota Zyśko, prof. nadzw Łódź 2014 Leki przeciwpłytkowe (ASA, clopidogrel) Leki przeciwzakrzepowe (heparyna, warfin, acenocumarol) Leki trombolityczne
Definicja, podział i częstość występowania opornego nadciśnienia tętniczego
 Rozdział 2. Definicja, podział i częstość występowania opornego nadciśnienia tętniczego ANDRZEJ JANUSZEWICZ, ALEKSANDER PREJBISZ 2.1. DEFINICJA OPORNEGO NADCIŚNIENIA TĘTNICZEGO W ubiegłych dekadach zwłaszcza
Rozdział 2. Definicja, podział i częstość występowania opornego nadciśnienia tętniczego ANDRZEJ JANUSZEWICZ, ALEKSANDER PREJBISZ 2.1. DEFINICJA OPORNEGO NADCIŚNIENIA TĘTNICZEGO W ubiegłych dekadach zwłaszcza
Pułapki farmakoterapii nadciśnienia tętniczego. Piotr Rozentryt III Katedra i Kliniczny Oddział Kardiologii Śląskie Centrum Chorób Serca, Zabrze
 Pułapki farmakoterapii nadciśnienia tętniczego Piotr Rozentryt III Katedra i Kliniczny Oddział Kardiologii Śląskie Centrum Chorób Serca, Zabrze Leczenie nadciśnienia tętniczego versus leczenie chorego
Pułapki farmakoterapii nadciśnienia tętniczego Piotr Rozentryt III Katedra i Kliniczny Oddział Kardiologii Śląskie Centrum Chorób Serca, Zabrze Leczenie nadciśnienia tętniczego versus leczenie chorego
Nadciśnienie oporne a zespół obturacyjnego bezdechu sennego
 PRACA POGLĄDOWA Nadciśnienie oporne a zespół obturacyjnego bezdechu sennego Resistant hypertension and obstructive sleep apnea Beata Krasińska 1, Szczepan Cofta 2, Angelika Miazga 1, Ludwina Szczepaniak-Chicheł
PRACA POGLĄDOWA Nadciśnienie oporne a zespół obturacyjnego bezdechu sennego Resistant hypertension and obstructive sleep apnea Beata Krasińska 1, Szczepan Cofta 2, Angelika Miazga 1, Ludwina Szczepaniak-Chicheł
Badania dodatkowe w celu potwierdzenia rozpoznania stabilnej choroby wieńcowej
 Badania dodatkowe w celu potwierdzenia rozpoznania stabilnej choroby wieńcowej Nieinwazyjne badanie diagnostyczne układu krążenia stanowią podstawową metodę, wykorzystywaną w rozpoznawaniu jak i monitorowaniu
Badania dodatkowe w celu potwierdzenia rozpoznania stabilnej choroby wieńcowej Nieinwazyjne badanie diagnostyczne układu krążenia stanowią podstawową metodę, wykorzystywaną w rozpoznawaniu jak i monitorowaniu
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Chrapanie i bezdech senny
 Chrapanie i bezdech senny aktualnym wyzwaniem współczesnej medycyny Jacek Wolf Metody matematyczne w medycynie 07.02.2013 Zakład Nadciśnienia Tętniczego Katedra Nadciśnienia Tętniczego i Diabetologii,
Chrapanie i bezdech senny aktualnym wyzwaniem współczesnej medycyny Jacek Wolf Metody matematyczne w medycynie 07.02.2013 Zakład Nadciśnienia Tętniczego Katedra Nadciśnienia Tętniczego i Diabetologii,
Rejestr codziennej praktyki lekarskiej w zakresie leczenia choroby wieńcowej
 Rejestr codziennej praktyki lekarskiej w zakresie leczenia choroby wieńcowej Badanie Nr: BETAX_L_01459 Autorzy: Dr hab. n. med. Marek Kuch, Klinika Kardiologii, Uniwersytet Medyczny w Warszawie Michał
Rejestr codziennej praktyki lekarskiej w zakresie leczenia choroby wieńcowej Badanie Nr: BETAX_L_01459 Autorzy: Dr hab. n. med. Marek Kuch, Klinika Kardiologii, Uniwersytet Medyczny w Warszawie Michał
Fetuina i osteopontyna u pacjentów z zespołem metabolicznym
 Fetuina i osteopontyna u pacjentów z zespołem metabolicznym Dr n med. Katarzyna Musialik Katedra Chorób Wewnętrznych, Zaburzeń Metabolicznych i Nadciśnienia Tętniczego Uniwersytet Medyczny w Poznaniu *W
Fetuina i osteopontyna u pacjentów z zespołem metabolicznym Dr n med. Katarzyna Musialik Katedra Chorób Wewnętrznych, Zaburzeń Metabolicznych i Nadciśnienia Tętniczego Uniwersytet Medyczny w Poznaniu *W
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości
 VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
Znaczenie wczesnego wykrywania cukrzycy oraz właściwej kontroli jej przebiegu. Krzysztof Strojek Śląskie Centrum Chorób Serca Zabrze
 Znaczenie wczesnego wykrywania cukrzycy oraz właściwej kontroli jej przebiegu Krzysztof Strojek Śląskie Centrum Chorób Serca Zabrze Czynniki ryzyka rozwoju i powikłania cukrzycy Nadwaga i otyłość Retinopatia
Znaczenie wczesnego wykrywania cukrzycy oraz właściwej kontroli jej przebiegu Krzysztof Strojek Śląskie Centrum Chorób Serca Zabrze Czynniki ryzyka rozwoju i powikłania cukrzycy Nadwaga i otyłość Retinopatia
 OCENA RYZYKA OPERACYJNEGO U CHORYCH KARDIOLOGICZNYCH Klinika Anestezjologii i Intensywnej Terapii Kardiologicznej I Katedry Kardiologii i Kardiochirurgii UM w Łodzi Jak ocenić ryzyko i zakwalifikować chorego
OCENA RYZYKA OPERACYJNEGO U CHORYCH KARDIOLOGICZNYCH Klinika Anestezjologii i Intensywnej Terapii Kardiologicznej I Katedry Kardiologii i Kardiochirurgii UM w Łodzi Jak ocenić ryzyko i zakwalifikować chorego
Mechanizm odpowiedzi krążeniowej na ciężki uraz czaszkowo-mózgowy. Izabela Duda
 Mechanizm odpowiedzi krążeniowej na ciężki uraz czaszkowo-mózgowy Izabela Duda 1 Krążeniowe Systemowe powikłania urazu czaszkowomózgowego Oddechowe: pneumonia, niewydolność oddechowa, ARDS, zatorowość,
Mechanizm odpowiedzi krążeniowej na ciężki uraz czaszkowo-mózgowy Izabela Duda 1 Krążeniowe Systemowe powikłania urazu czaszkowomózgowego Oddechowe: pneumonia, niewydolność oddechowa, ARDS, zatorowość,
Wpływ zaprzestania palenia papierosów na zahamowanie agregacji płytek u chorych leczonych klopidogrelem
 Wpływ zaprzestania palenia papierosów na zahamowanie agregacji płytek u chorych leczonych klopidogrelem Lek. med. Bogumił Ramotowski Klinika Kardiologii CMKP, Szpital Grochowski Promotor pracy Prof. dr
Wpływ zaprzestania palenia papierosów na zahamowanie agregacji płytek u chorych leczonych klopidogrelem Lek. med. Bogumił Ramotowski Klinika Kardiologii CMKP, Szpital Grochowski Promotor pracy Prof. dr
Tomasz Grodzicki 1, Krzysztof Narkiewicz 2. Klasyfikacja nadciśnienia tętniczego. Summary
 Tomasz Grodzicki 1, Krzysztof Narkiewicz 2 ARTYKUŁ POGLĄDOWY 1 Katedra Chorób Wewnętrznych i Gerontologii Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie 2 Katedra Nadciśnienia Tętniczego i Diabetologii
Tomasz Grodzicki 1, Krzysztof Narkiewicz 2 ARTYKUŁ POGLĄDOWY 1 Katedra Chorób Wewnętrznych i Gerontologii Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie 2 Katedra Nadciśnienia Tętniczego i Diabetologii
Przewlekłe serce płucne czy (nadal) istnieje i jak postępować. Anna Fijałkowska Zakład Kardiologii, Instytut Matki i Dziecka
 Przewlekłe serce płucne czy (nadal) istnieje i jak postępować Anna Fijałkowska Zakład Kardiologii, Instytut Matki i Dziecka Serce płucne jest to zespół objawów spowodowanych nadciśnieniem płucnym, wywołanym
Przewlekłe serce płucne czy (nadal) istnieje i jak postępować Anna Fijałkowska Zakład Kardiologii, Instytut Matki i Dziecka Serce płucne jest to zespół objawów spowodowanych nadciśnieniem płucnym, wywołanym
Renata Rubinsztajn, Marta Kumor, Krzysztof Byśkiniewicz, Piotr Bielicki, Ryszarda Chazan
 PRACA ORYGINALNA Wpływ 8-miesięcznego leczenia za pomocą aparatu ncpap na aktywność układu współczulnego ocenianą na podstawie stężenia adrenaliny i noradrenaliny w surowicy i na stężenie leptyny u chorych
PRACA ORYGINALNA Wpływ 8-miesięcznego leczenia za pomocą aparatu ncpap na aktywność układu współczulnego ocenianą na podstawie stężenia adrenaliny i noradrenaliny w surowicy i na stężenie leptyny u chorych
Zdrowotne i społeczne problemy wieku starszego - sprzężenia zwrotne
 Zdrowotne i społeczne problemy wieku starszego - sprzężenia zwrotne Piotr Pruszczyk, Klinika Chorób Wewnętrznych i Kardiologii z Centrum Diagnostyki i Leczenia Żylnej Choroby Zakrzepowo Zatorowej Szpital
Zdrowotne i społeczne problemy wieku starszego - sprzężenia zwrotne Piotr Pruszczyk, Klinika Chorób Wewnętrznych i Kardiologii z Centrum Diagnostyki i Leczenia Żylnej Choroby Zakrzepowo Zatorowej Szpital
Stany zagrożenia życia w przebiegu nadciśnienia tętniczego
 Stany zagrożenia życia w przebiegu nadciśnienia tętniczego Nadciśnienie tętnicze Źródło: Wytyczne ESH/ESC dot postępowania w nadciśnieniu tętniczym 2013 Stratyfikacja łącznego ryzyka sercowo-naczyniowego
Stany zagrożenia życia w przebiegu nadciśnienia tętniczego Nadciśnienie tętnicze Źródło: Wytyczne ESH/ESC dot postępowania w nadciśnieniu tętniczym 2013 Stratyfikacja łącznego ryzyka sercowo-naczyniowego
Uchwała Nr XIX/169/2008 Rady Miasta Marki z dnia 18 czerwca 2008 roku
 Uchwała Nr XIX/169/2008 Rady Miasta Marki z dnia 18 czerwca 2008 roku w sprawie wyrażenia zgody na realizację programu zdrowotnego w zakresie szczepień ochronnych przeciwko grypie, dla mieszkańców Miasta
Uchwała Nr XIX/169/2008 Rady Miasta Marki z dnia 18 czerwca 2008 roku w sprawie wyrażenia zgody na realizację programu zdrowotnego w zakresie szczepień ochronnych przeciwko grypie, dla mieszkańców Miasta
Żylna choroba zakrzepowo-zatorowa Niedoceniany problem?
 Żylna choroba zakrzepowo-zatorowa Niedoceniany problem? Żylna Choroba Zakrzepowo-Zatorowa (ŻChZZ) stanowi ważny ny, interdyscyplinarny problem współczesnej medycyny Zakrzepica żył głębokich (ZŻG) (Deep
Żylna choroba zakrzepowo-zatorowa Niedoceniany problem? Żylna Choroba Zakrzepowo-Zatorowa (ŻChZZ) stanowi ważny ny, interdyscyplinarny problem współczesnej medycyny Zakrzepica żył głębokich (ZŻG) (Deep
Epidemiologia zaburzeń oddychania w czasie snu
 Epidemiologia zaburzeń oddychania w czasie snu Jakub Radliński Zakład Fizjopatologii Układu Oddechowego Instytut Gruźlicy i Chorób Płuc Oddział terenowy im. Jana i Ireny Rudników w Rabce - Zdroju Zaburzenia
Epidemiologia zaburzeń oddychania w czasie snu Jakub Radliński Zakład Fizjopatologii Układu Oddechowego Instytut Gruźlicy i Chorób Płuc Oddział terenowy im. Jana i Ireny Rudników w Rabce - Zdroju Zaburzenia
Obturacyjny bezdech senny zabójca
 Obturacyjny bezdech senny zabójca Obstructive sleep apnea apnea killer Andrzej Hasiec, Łukasz Szumowski, Franciszek Walczak Klinika Zaburzeń Rytmu Serca, Instytut Kardiologii, Warszawa STRESZCZENIE Zaburzenia
Obturacyjny bezdech senny zabójca Obstructive sleep apnea apnea killer Andrzej Hasiec, Łukasz Szumowski, Franciszek Walczak Klinika Zaburzeń Rytmu Serca, Instytut Kardiologii, Warszawa STRESZCZENIE Zaburzenia
 Migotanie przedsionków Aleksandra Jarecka Studenckie Koło Naukowe przy Klinice Chorób Wewnętrznych i Kardiologii Szpitala Klinicznego Dzieciątka Jezus w Warszawie Kierownik Kliniki - prof. dr hab. Piotr
Migotanie przedsionków Aleksandra Jarecka Studenckie Koło Naukowe przy Klinice Chorób Wewnętrznych i Kardiologii Szpitala Klinicznego Dzieciątka Jezus w Warszawie Kierownik Kliniki - prof. dr hab. Piotr
MONITEL-HF. DLACZEGO CHORZY MOGĄ NA TYM SKORZYSTAĆ? Lech Poloński MONITOROWANIE CHORYCH Z NIEWYDOLNOŚCIĄ SERCA- DOŚWIADCZENIA WŁASNE
 MONITOROWANIE CHORYCH Z NIEWYDOLNOŚCIĄ SERCA- DOŚWIADCZENIA WŁASNE MONITEL-HF DLACZEGO CHORZY MOGĄ NA TYM SKORZYSTAĆ? Lech Poloński III Katedra i Kliniczny oddział Kardiologii SUM, Śląskie Centrum Chorób
MONITOROWANIE CHORYCH Z NIEWYDOLNOŚCIĄ SERCA- DOŚWIADCZENIA WŁASNE MONITEL-HF DLACZEGO CHORZY MOGĄ NA TYM SKORZYSTAĆ? Lech Poloński III Katedra i Kliniczny oddział Kardiologii SUM, Śląskie Centrum Chorób
Centralny bezdech senny (CBS) u chorego z niewydolnością serca. Central sleep apnoea (CSA) in male with heart failure
 Prace kazuistyczne Centralny bezdech senny (CBS) u chorego z niewydolnością serca Central sleep apnoea (CSA) in male with heart failure Robert Pływaczewski 1, Justyna Czerniawska 2, Przemysław Bieleń 1,
Prace kazuistyczne Centralny bezdech senny (CBS) u chorego z niewydolnością serca Central sleep apnoea (CSA) in male with heart failure Robert Pływaczewski 1, Justyna Czerniawska 2, Przemysław Bieleń 1,
Śmiertelność przypisana w tys; całość Ezzatti M. Lancet 2002; 360: 1347
 Nadciśnienie tętnicze Prewencja i leczenie Prof. dr hab. med. Danuta Czarnecka I Klinika Kardiologii i Elektrokardiologii Interwencyjnej oraz Nadciśnienia Tętniczego Uniwersytet Jagielloński, Kraków Warszawa.07.04.2013
Nadciśnienie tętnicze Prewencja i leczenie Prof. dr hab. med. Danuta Czarnecka I Klinika Kardiologii i Elektrokardiologii Interwencyjnej oraz Nadciśnienia Tętniczego Uniwersytet Jagielloński, Kraków Warszawa.07.04.2013
Spis treści. 1. Przyczyny nadciśnienia tętniczego Bogdan Wyrzykowski... 13
 Spis treści 1. Przyczyny nadciśnienia tętniczego Bogdan Wyrzykowski........ 13 Genetyczne uwarunkowania pierwotnego nadciśnienia tętniczego..... 14 Nadciśnienie monogeniczne..................................
Spis treści 1. Przyczyny nadciśnienia tętniczego Bogdan Wyrzykowski........ 13 Genetyczne uwarunkowania pierwotnego nadciśnienia tętniczego..... 14 Nadciśnienie monogeniczne..................................
Znaczenie obecności schorzeń towarzyszących łagodnemu rozrostowi stercza w podejmowaniu decyzji terapeutycznych przez polskich urologów.
 Znaczenie obecności schorzeń towarzyszących łagodnemu rozrostowi stercza w podejmowaniu decyzji terapeutycznych przez polskich urologów. Program DAL-SAFE /ALFUS_L_01798/ Ocena wyników programu epidemiologicznego.
Znaczenie obecności schorzeń towarzyszących łagodnemu rozrostowi stercza w podejmowaniu decyzji terapeutycznych przez polskich urologów. Program DAL-SAFE /ALFUS_L_01798/ Ocena wyników programu epidemiologicznego.
SNORING 2015 SLEEP APNEA & for ENT Surgeons 4 th INTERNATIONAL SEMINAR PROGRAM. CHRAPANIE i BEZDECHY. Warszawa, 28 listopada 2015
 CHRAPANIE IV MI DZYNARODOWE SEMINARIUM Warszawa, 28 listopada 2015 SLEEP APNEA & 4 th INTERNATIONAL SEMINAR Warsaw, 28 th November 2015 PROGRAM CHRAPANIE 8:00 10:30 Sobota, 28 listopada 2015 Moderator:
CHRAPANIE IV MI DZYNARODOWE SEMINARIUM Warszawa, 28 listopada 2015 SLEEP APNEA & 4 th INTERNATIONAL SEMINAR Warsaw, 28 th November 2015 PROGRAM CHRAPANIE 8:00 10:30 Sobota, 28 listopada 2015 Moderator:
Influence of nasal continuous positive airway pressure on response to exercise in patients with obstructive sleep apnea syndrome
 Praca oryginalna Wpływ leczenia za pomocą ciągłego dodatniego ciśnienia w drogach oddechowych na reakcję na wysiłek fizyczny u chorych na obturacyjny bezdech podczas snu Influence of nasal continuous positive
Praca oryginalna Wpływ leczenia za pomocą ciągłego dodatniego ciśnienia w drogach oddechowych na reakcję na wysiłek fizyczny u chorych na obturacyjny bezdech podczas snu Influence of nasal continuous positive
Inhibitory enzymu konwertującego angiotensyny w prewencji ostrych zespołów wieńcowych
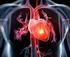 Inhibitory enzymu konwertującego angiotensyny w prewencji ostrych zespołów wieńcowych Od chwili wprowadzenia inhibitorów konwertazy angiotensyny (ACE-I) do lecznictwa szczególne zainteresowanie budzi zastosowanie
Inhibitory enzymu konwertującego angiotensyny w prewencji ostrych zespołów wieńcowych Od chwili wprowadzenia inhibitorów konwertazy angiotensyny (ACE-I) do lecznictwa szczególne zainteresowanie budzi zastosowanie
W Gminnym Ośrodku Zdrowia w Konopiskach prowadzone są aktualnie trzy programy profilaktyczne finansowane przez NFZ:
 W Gminnym Ośrodku Zdrowia w Konopiskach prowadzone są aktualnie trzy programy profilaktyczne finansowane przez NFZ: "Profilaktyka raka szyjki macicy"- dla wszystkich Pań w wieku 25-59 lat, które nie miały
W Gminnym Ośrodku Zdrowia w Konopiskach prowadzone są aktualnie trzy programy profilaktyczne finansowane przez NFZ: "Profilaktyka raka szyjki macicy"- dla wszystkich Pań w wieku 25-59 lat, które nie miały
