Ocena ośrodkowego układu nerwowego płodu
|
|
|
- Leszek Janiszewski
- 8 lat temu
- Przeglądów:
Transkrypt
1 Perinatologia, Neonatologia i Ginekologia, tom 6, zeszyt 4, , 2013 Ocena ośrodkowego układu nerwowego płodu ANNA ROZTOCKA, GRZEGORZ H. BRĘBOROWICZ Streszczenie Nieprawidłowości w zakresie ośrodkowego układu nerwowego (OUN) są jednymi z najczęstszych wrodzonych nieprawidłowości, wiążącymi się z wysoką zachorowalnością i śmiertelnością noworodków oraz z różnego stopnia trwałym upośledzeniem umysłowym. Istnieje coraz więcej doniesień naukowych dowodzących, że wiele zaburzeń neurologicznych diagnozowanych po porodzie zaczyna się w okresie życia płodowego, a nie jest spowodowanych czynnikami okołoporodowymi, jak dotychczas sądzono. Niniejsza praca zwięźle przedstawia najistotniejsze procesy zachodzące podczas wewnątrzmacicznego rozwoju OUN oraz zmysłów, których znajomość jest konieczna dla ich prawidłowej oceny na różnych etapach ciąży. Dostępny obecnie szeroki wachlarz nieinwazyjnych oraz inwazyjnych metod diagnostycznych pozwala na wczesne i dokładne wykrywanie nieprawidłowości płodowego OUN zarówno w zakresie jego budowy anatomicznej, jak i funkcjonowania. Metody biofizyczne opisane w artykule to kardiotokografia, elektrokardiografia płodowa, pulsoksymetria płodowa oraz ultrasonografia (w tym profil biofizyczny oraz badanie dopplerowskie). Omówiono także diagnostykę biochemiczną, opierającą się na pomiarach u płodu poziomu markerów uszkodzenia OUN, takich jak białko S-100B i kinaza kreatynowa typu mózgowego (CK-BB). Wśród metod inwazyjnych opisano fetoskopię, kordocentezę i ocenę gospodarki kwasowo-zasadowej we krwi płodu. Biorąc pod uwagę fakt, że hipoksja wewnątrzmaciczna jest zjawiskiem szczególnie groźnym dla rozwijającego się układu nerwowego, niniejsza praca w dużej mierze skupia uwagę na przedstawieniu możliwości jej wczesnego rozpoznania, oceny stopnia nasilenia i wpływu na dobrostan płodu. Słowa kluczowe: ośrodkowy układ nerwowy płodu, embriologia ośrodkowego układu nerwowego, zmysły, niedotlenienie wewnątrzmaciczne, wady wrodzone układu nerwowego, kardiotokografia, ultrasonografia, metody inwazyjne Rozwój ośrodkowego układu nerwowego (OUN) stanowi podstawowy element osobniczego rozwoju człowieka. Poznanie zjawisk oraz czynników, jakie wpływają na ten rozwój, możliwość ich kontrolowania, ma zasadnicze znaczenie w profilaktyce powstawania nieodwracalnych anomalii rozwojowych. W pracy przedstawiono podstawy rozwoju OUN oraz zmysłów, jak również metody biofizyczne i biochemiczne pozwalające monitorować te procesy. W omówieniu czynników szkodliwych szczególną uwagę zwrócono na niedotlenienie wewnątrzmaciczne. Embriologia OUN Rozwój ośrodkowego układu nerwowego (OUN), na który składają się zachodzące jednocześnie procesy neurogenezy, mielinizacji, synaptogenezy oraz różnicowania i migracji komórek nerwowych, rozpoczyna się na początku 3. t.c. i trwa jeszcze w dzieciństwie [1, 3]. Ośrodkowy układ nerwowy, w którym zawiera się mózgowie i rdzeń kręgowy, rozwija się z ektodermalnej płytki nerwowej. Osiemnaście dni od zapłodnienia widoczne są już jego pierwsze zawiązki w postaci fałdów nerwowych [1], które pod koniec 3. tygodnia zrastają się w linii pośrodkowej, tworząc cewę nerwową [2]. Cewa nerwowa jest cylindryczną strukturą wyścieloną neuroepitelium, z którego wywodzą się komórki nerwowe i glejowe. Na obu jej biegunach znajdują się neuropory, których prawidłowe zamknięcie jest warunkiem prawidłowego rozwoju OUN. W 25. dniu życia zarodkowego zamyka się neuropor przedni, 3 dni później tylny [3]. W przypadku zaburzenia tego procesu powstają wrodzone wady cewy nerwowej (NTDs neural tube defects), do których zalicza się m.in. rozszczep kręgosłupa, przepuklina mózgowa i anencefalia [1]. Częstość występowania NTDs waha się w zależności od rasy i pochodzenia od 0,75 do 1,21/1000 urodzeń [4]. Z części głowowej cewy nerwowej powstaje mózgowie, z ogonowej rdzeń kręgowy, zaś jej światło, od 5. t.c. wypełnione płynem mózgowo-rdzeniowym, przekształca się w układ komorowy mózgowia i kanał środkowy rdzenia kręgowego [2, 3]. Mózgowie zaczyna rozwijać się w 4. t.c. z trzech pęcherzyków pierwotnych bieguna głowowego cewy w przodo-, śród- i tyłomózgowie. Dalsze podziały prowadzą do powstania 5 pęcherzyków: kresomózgowia, międzymózgowia, tyłomózgowia wtórnego oraz rdzenia przedłużonego. W obrębie kresomózgowia na początku 5. t.c. zaczynają się formować półkule mózgowia, a około 7. tygodnia ukształtowany jest już pień mózgu, który skupia ośrodki nerwowe odpowiedzialne za odruchy warunkujące przeżycie po porodzie ośrodek oddechowy, sercowy, naczynioruchowy, ośrodek ssania i połykania [3, 13]. Już w 1. trymestrze ciąży pień mózgu zaczyna stopniowo przejmować kontrolę nad zachowaniem. Coraz większe zróżnicowanie aktywności płodu jest wyznacznikiem prawidłowego rozwoju mózgowia [7], również ruchy płodu w miarę dojrzewania pnia mózgu stają się coraz rzadsze, ale bardziej złożone [9, 13]. U 15-tygodniowego płodu oprócz ruchów całego ciała oraz izolowanych ruchów kończyn i głowy można zaobserwować także ziewanie, czkawkę, ssanie i połykanie. W 16. t.c. pojawiają się pierwsze ruchy gałek ocznych [5]. W póź- Klinika Perinatologii i Ginekologii, Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu
2 Ocena ośrodkowego układu nerwowego płodu 193 niejszym okresie ciąży mózgowie rośnie i rozwija się zarówno strukturalnie, jak i funkcjonalnie, zachodzą procesy intensywnej synaptogenezy, angiogenezy i mielinizacji, powstają drogi nerwowe rdzeniowo-wzgórzowe i wzgórzowo-korowe [1, 3, 13]. Ponad 99% ludzkiej kory nowej kształtuje się w czasie życia wewnątrzmacicznego [9]. Pierwsze synapsy powstają w niej około 10. t.c. [5, 13], a w 14. t.c. możliwe jest już zidentyfikowanie płatów czołowego, skroniowego, ciemieniowego i potylicznego [8]. Między 26. a 28. t.c. zarejestrowano pierwsze potencjały wywołane z kory mózgowia [11]. Z upływem czasu półkule sukcesywnie się powiększają, co powoduje powstawanie na ich powierzchni coraz większej liczby bruzd i zakrętów. Migracja neuronów do warstw powierzchownych prowadzi do utworzenia 6-warstwowej struktury kory mózgowia [2, 3]. Badania wykazały, że między 29. a 41. t.c. przyrost objętości tkanki mózgowej jest liniowy i wynosi 22 ml na tydzień [10]. Rdzeń kręgowy rozwija się z ogonowej części cewy nerwowej. Neuroblasty warstwy płaszczowej otaczającej neuroepitelium tworzą istotę szarą, a zmielinizowane włókna warstwy brzeżnej istotę białą rdzenia. Zwiększająca się ilość neuroblastów warstwy płaszczowej prowadzi do uformowania dwóch blaszek: brzusznej i grzbietowo-bocznej, oddzielonych bruzdą graniczną. W blaszce brzusznej powstają rogi przednie, zawierające pola ruchowe, w grzbietowo-bocznej zaś rogi tylne z polami czuciowymi. W 4. tygodniu rozwoju można już zaobserwować wychodzące z rogów przednich włókna ruchowe, skupiające się w korzenie nerwów ruchowych [3]. W odcinku piersiowym i górnym lędźwiowym powstają ponadto małe rogi boczne będące częścią autonomicznego układu nerwowego. W części grzbietowej i brzusznej odcinka rdzeniowego cewy tworzą się drogi dla włókien nerwowych. Pierwsze synapsy w rdzeniu kręgowym powstają ok t.c. [6, 13], wtedy też zaobserwowano pierwsze reakcje ruchowe na bodźce, świadczące o działaniu łuków odruchowych [13]. W 3. miesiącu ciąży rdzeń kręgowy rozciąga się jeszcze na całym odcinku grzbietowym zarodka, ale w efekcie szybkiego wzrostu kręgosłupa, z biegiem czasu stosunek ten zmienia się u noworodka rdzeń kończy się na poziomie L3, a nerwy rdzeniowe biegną ukośnie ku górze [3]. Rozwój zmysłów Receptory zmysłów powstają już na etapie zarodkowym, lecz ich rozwój funkcjonalny przypada na ostatnie 15 t.c. i w pierwsze 3-5 miesięcy po porodzie. Narządy zmysłów rozwijają się we wzajemnej integracji oraz w ściśle określonej kolejności. Przedwczesna ekspozycja na bodziec o niezwyczajnym charakterze czy intensywności może upośledzić rozwój wszystkich zmysłów [14]. Wzrok Zawiązki oka bruzdy oczne, pojawiają się w 22. dniu ciąży [2, 3]. Po około 10 dniach powstają z nich pęcherzyki, będące wyrostkami przodomózgowia, przeistaczające się następnie w kubki oczne [15]. W 6. t.c. struktury te są już unaczynione przez tętnicę ciała szklistego, a tydzień później powstają w nich otwory przyszłe źrenice [3]. Leżące bocznie plakody dają początek soczewkom, których rozwój i zmiany morfologiczne mają miejsce między 2. a 4. miesiącem ciąży [15]. Z blaszki zewnętrznej kubków ocznych powstaje warstwa barwnikowa siatkówki, blaszka wewnętrzna tworzy warstwę wzrokową i część ślepą siatkówki. Pręciki i czopki można zidentyfikować już pod koniec 3. miesiąca rozwoju [15], a w połowie ciąży istnieje już anatomiczne połączenie siatkówki z korą wzrokową [9]. Pod koniec 5. t.c. z mezenchymy otaczającej zawiązek oka zaczynają różnicować się naczyniówka, twardówka, rogówka i ciało szkliste. Przeprowadzone do tej pory badania dowodzą, że płód odbiera bodźce wzrokowe. Wykazano, że ekspozycja brzucha ciężarnej na światło powoduje zwiększenie aktywności ruchowej płodu [17]. W 1980 r. Peleg i Goldman zaproponowali obserwację przyspieszenia czynności serca płodu po ekspozycji na światło w trakcie amnioskopii jako metodę oceny dobrostanu płodu [16]. Fulford i wsp., używając funkcjonalnego MR, odnotowali aktywność kory mózgowej płodu w odpowiedzi na oświetlenie brzucha ciężarnej [18]. Słuch Zawiązki ucha pojawiają się w tym samym dniu, co zawiązki oka. Ucho wewnętrzne rozwija się z plakod usznych zgrubień ektodermy okolicy tyłomózgowia [3]. W 6. tygodniu rozwoju zarodka można już zaobserwować spiralny przewód ślimakowy, który jest wyścielony komórkami nabłonkowymi, różnicującymi się w receptorowe. Rozwój funkcji ślimaka rozpoczyna się natomiast w t.c. i trwa jeszcze 6 miesięcy po urodzeniu [9]. Udowodniono jednak, że jego receptory funkcjonują już w 28 t.c. [19]. Jama bębenkowa bierze swój początek z endodermy, a kosteczki słuchowe, powstające z chrząstek łuków gardłowych, uzyskują kontakt z jej ścianą ok. 8 miesiąca życia płodowego. Hepper i Shahidullah wykazali ruchową odpowiedź na bodziec dźwiękowy u 19-tygodniowych płodów [20]. Miarodajne zmiany FHR i tzw. startle response szybkie i nagłe reakcje ruchowe płodu po ekspozycji na bodziec akustyczny, odnotowywane w 7. miesiącu ciąży, są według badaczy dowodami nie tylko na funkcjonowanie zmysłu słuchu, ale także na dobrostan płodu [21]. Progi akustyczne dla 35-tygodniowych płodów są takie same, jak dla człowieka dorosłego [15]. Co więcej, w 36. t.c. płód jest zdolny do odróżnienia głosu matki od innych dźwięków [9]. W ostatnich badaniach z 2012 r. wykazano, że głos matki wywołuje reakcję w innych obszarach płata skroniowego płodu niż głos nieznajomy [19]. Węch W 4. tygodniu ciąży z ektodermy tworzą się plakody nosowe, przybierające postać dołków otoczonych wy-
3 194 A. Roztocka, G.H. Bręborowicz niosłościami. Wyniosłości nosowe biorą udział w powstawaniu nosa, zaś w dołkach formują się jamy nosowe. W 7. tygodniu życia zarodka wyściełający jamy nabłonek zaczyna różnicować się w nabłonek węchowy. Przeprowadzone badania nad zmysłem węchu wykazały, że jest on sprawny już w czasie życia wewnątrzmacicznego. W badaniu Sarnata znaczna większość noworodków urodzonych między 28. a 32. t.c. reagowała na bodziec zapachu, a zdolność ich rozpoznawania w momencie narodzin była wprost proporcjonalna do wieku ciążowego: w t.c. 8/11, a w t.c. już 15/15 noworodków reagowało na zapach mięty [22]. Smak W 7. tygodniu rozwoju zarodka z plakod powstają kubki smakowe, które w chwili narodzenia pokrywają już całą powierzchnię języka [3, 9]. Badania nad tym zmysłem ustaliły, że słodki smak wód płodowych zwiększa, a gorzki i kwaśny zmniejsza intensywność ich połykania przez płód, co pozwala wnioskować, że także ten zmysł funkcjonuje już w życiu wewnątrzmacicznym [9]. Dotyk i ból Ciąże wielopłodowe umożliwiają obserwację wewnątrzmacicznej reakcji na dotyk już w połowie 7. t.c., kiedy staje się nań wrażliwa skóra wokół ust. W 10. tygodniu na dotyk wrażliwe są już kończyny górne, zaś w 14. kończyny dolne. W 23. t.c. drogi wzgórzowo-korowe, przewodzące bodźce dotyku, docierają do kory mózgowej [9]. W połowie 7. tygodnia rozwoju zaobserwowano pierwsze ruchowe reakcje na ból. Ustalono, że około 20. t.c. receptory bólowe są już obecne na powierzchni całego ciała płodu. Ponadto, ok tygodnia ciąży podczas wykonywania inwazyjnych procedur u płodu dochodzi do zwiększenia przepływu mózgowego, natomiast po 28. t.c. zaobserwowano grymasy twarzy płodu w odpowiedzi na bodziec bólowy [9]. Badania wykazały, że w czasie 10 minut od wkłucia igły do żyły wewnątrzwątrobowej płodu, poziom beta-endorfin wzrasta o 590%, a kortyzolu o 183% [23]. Przez cały okres ciąży zarodek, a potem płód, wykazuje coraz bardziej zróżnicowane aktywności, które z biegiem czasu są doskonalone, odzwierciedlając dojrzewanie centralnego układu nerwowego. Na podstawie ich wnikliwej obserwacji można wnioskować, że pod koniec ciąży kora mózgowa jest połączona funkcjonalnie z obwodowym układem nerwowym i zaczyna przejmować kontrolę nad zachowaniem płodu, który jest już wtedy zdolny do odbierania wielu bodźców z zewnątrz, a nawet do uczenia się i zapamiętywania [12]. Metody monitorowania OUN płodu Obecnie istnieje cały wachlarz metod zarówno nieinwazyjnych, jak i inwazyjnych, umożliwiających monitorowanie płodu w aspekcie funkcjonowania i rozwoju OUN. Należy jednak pamiętać, że dla rzetelnej oceny konieczna jest również analiza stanu matki. Z uwagi na szczególną wrażliwość rozwijającego się układu nerwowego na niedotlenienie, stanowi ono główne zagrożenie dla prawidłowego rozwoju OUN. Hipoksja jest najczęstszą przyczyną śmierci i upośledzenia noworodków urodzonych o czasie bez wad wrodzonych [24]. Z kolei upośledzenie neurologiczne wcześniaków rozpoczyna się w 60% w okresie okołoporodowym i noworodkowym, w 10% prenatalnie, a etiologia i czas pojawienia się 30% z nich pozostaje nieznana [25]. Wiele metod biofizycznych i biochemicznych pozwala na wczesne rozpoznanie nieprawidłowości OUN lub określenie ryzyka ich wystąpienia. Metody biofizyczne Ultrasonografia USG płodu umożliwia szczegółową ocenę zarówno anatomii, jak i, pośrednio, funkcjonowania OUN. W badaniu transwaginalnym uzyskujemy szczegółowe obrazy mózgowia już na etapie życia zarodkowego pierwsze struktury mózgowia można zaobserwować pod koniec 6. tygodnia ciąży. W 7. t.c. widoczne są już małe, hipoechogeniczne komory boczne oraz dwie równoległe linie odpowiadające zalążkowi kręgosłupa [26]. USG na różnych etapach ciąży umożliwia ocenę prawidłowego rozwoju OUN i zachodzących w nim zmian, m.in. połączenia się półkul mózgowia, pogrubiania się kory mózgowej, pojawiania się bruzd, zakrętów i nowych struktur, w tym szczególnie istotnych w diagnostyce patologii OUN ciała modzelowatego i jamy przegrody przezroczystej (CSP). Ultrasonografia od lat 80. jest podstawowym narzędziem umożliwiającym wczesne wykrywanie anomalii OUN płodu, które obecnie stanowią około 10% wad wrodzonych [26]. Cullen i wsp. pod koniec lat 80. w USG przezbrzusznym wykryli trzy poważne wady OUN w badanej grupie pacjentek dwie akranie i encephalocele w 11. i 12. tygodniu ciąży [28]. Wprowadzenie USG transwaginalnego przyspieszyło ich wykrywanie i według obecnych szacunków 50% wrodzonych wad OUN może być rozpoznana w USG w 1. trymestrze ciąży na podstawie obrazu pustych lub powiększonych jam mózgowia oraz nieprawidłowych konturów lub kształtu głowy i kręgosłupa [26]. Nadal jednak najlepszym momentem wizualizacji zawartości czaszki wydaje się 2. trymestr ciąży. Nieprawidłowy kształt bieguna głowowego i tzw. obraz pustych jam (zmniejszona ilość płynu mózgowo-rdzeniowego w jamach mózgowia) sugerują akranię [26]. W anencefalii typowy w USG jest brak pokrywy czaszki z postępującą degeneracją odsłoniętego mózgowia. W przypadku encephalocele można uwidocznić w USG torbiele przepuklinowe wypełnione płynem bądź tkanką mózgową, znajdujące się zwykle w okolicy potylicznej czaszki. W otwartym rozszczepie kręgosłupa rdzeń kręgowy z pokrywającymi go oponami wystaje z otworu w kręgosłupie, zwykle w odcinku lędźwio-
4 Ocena ośrodkowego układu nerwowego płodu 195 wo-krzyżowym. Typowe cechy w USG to obraz głowy w kształcie cytryny, zmniejszony wymiar dwuciemieniowy (BPD), nieprawidłowy kształt móżdżku tzw. objaw banana i poszerzenie komór bocznych w 2. trymestrze ciąży [26]. Ultrasonografia umożliwia także rozpoznanie wodogłowia u płodu już w t.c., zwykle na podstawie poszerzenia komór bocznych i asymetrii splotów naczyniówkowych [26]. Na podstawie obserwacji bruzd i zakrętów, grubości kory i symetrii półkul możliwe jest wykluczenie nieprawidłowości rozwojowych kory mózgowia spowodowanych anomaliami proliferacji, migracji lub organizacji komórek. Prawidłowo, szczelina międzypółkulowa powinna być widoczna pod koniec 1. trymestru ciąży, zaś szczelina Sylwiusza w 18. t.c. [29]. Rekomendacje zarówno polskie, jak i amerykańskie [30, 31], zalecają przeprowadzanie podstawowego USG OUN w 3 płaszczyznach poprzecznych i badania szczegółowego w wielu płaszczyznach, tzw. neurosonogramu, w przypadku podejrzeń nieprawidłowości lub podwyższonego ryzyka wad OUN płodu. W badaniu podstawowym ocenia się kształt głowy i anatomiczne struktury istotne dla integralności mózgowia: komory boczne (LV), sploty naczyniówkowe, CSP, wzgórza, półkule i zbiornik wielki móżdżku (CM), ponadto należy zmierzyć BPD, HC, OFD, przedsionek LV, wymiar przezmóżdżkowy (TCD) i głębokość CM. Ocenia się także kręgosłup oraz pokrywającą go skórę [30]. PTG w badaniu podstawowym w t.c. zaleca ocenę czaszki płodu, sierpa mózgu, splotów naczyniówkowych lewej komory (LV), kręgosłupa i pomiar BPD. W USG wykonywanym między t.c. oraz t.c. zalecany jest pomiar BPD, HC, TCD oraz ocena czaszki, twarzy i kręgosłupa. Należy uwidocznić CSP, sierp mózgu, wzgórza, komory boczne ze splotami naczyniówkowymi, móżdżek i zbiornik wielki. Ponadto, ocena twarzy płodu może wnieść bardzo wiele do badania OUN, gdyż w niektórych patologiach stopień jej deformacji koreluje ze stopniem ciężkości choroby [27]. Dla skutecznego obrazowania OUN płodu stosuje się najczęściej trzy płaszczyzny osiowe: przezkomorową, przezwzgórzową i przezmóżdżkową. Płaszczyzna przezkomorowa, przebiegająca na poziomie LV, pozwala ocenić symetrię mózgowia i LV, których ściany boczne i przyśrodkowe w 2. trymestrze ciąży mają obraz jasnych linii równoległych do linii pośrodkowej. W tej płaszczyźnie dokonuje się pomiaru szerokości LV, której wartość powyżej 10 mm uznaje się za nieprawidłową [27]. Ponadto ogląda się rogi przednie LV, przedzielone przez jamę przegrody przezroczystej (CSP). Jest to wypełniona płynem struktura, ograniczona dwoma cienkimi błonami, które w późnej ciąży zrastają się, tworząc przegrodę przezroczystą. CSP staje się widoczna około 16. t.c. i powinna być zobrazowana w USG przezbrzusznym u każdego płodu między 18. a 37. t.c. [32]. Jej prawidłowy obraz pozwala wykluczyć takie patologie OUN, jak agenezja ciała modzelowatego, dysplazja przegrodowo-oczna, agenezja przegrody przezroczystej, holoprozencefalia [27] i ciężkie wodogłowie [33]. Płaszczyzna przezwzgórzowa, której poziom znajduje się pomiędzy poziomem płaszczyzny przezkomorowej i przezmóżdżkowej, umożliwia dokładne oglądanie wzgórz i zakrętu hipokampa oraz dokonanie pomiarów główki płodu i wspomnianych wcześniej struktur [30]. W znajdującej się poniżej płaszczyźnie przezmóżdżkowej zwraca się szczególną uwagę na struktury tylnego dołu czaszki [30], gdzie jeśli pomiar głębokości CM przekracza w 2. połowie ciąży 10 mm, należy podejrzewać patologię [34]. Biometria, używana powszechnie do oceny wieku ciążowego i prawidłowego wzrastania płodu, może także być pomocna w wykrywaniu anomalii OUN. Pomiar przedsionka LV jest uważany za najbardziej efektywną metodę oceny integralności systemu komorowego mózgowia [35], a wentrykulomegalia stanowi częsty marker nieprawidłowego rozwoju OUN [30]. W ciąży niskiego ryzyka prawidłowe obrazy w płaszczyznach przezkomorowej i przezmóżdżkowej, prawidłowa biometria głowy, szerokość przedsionka LV i CM w USG w 20. t.c. pozwalają z dużą dozą pewności wykluczyć większość malformacji OUN i określić ryzyko anomalii tego układu jako niezmiernie niskie [34]. Kręgosłup płodu powinien być widoczny w USG w 14. t.c. W płaszczyźnie poprzecznej należy zobrazować na każdym jego poziomie jądra kostnienia kręgów w postaci trzech ech o układzie trójkąta, tworzących zamknięty okrąg wokół kanału rdzenia kręgowego [27]. W płaszczyźnie strzałkowej uzyskujemy obraz dwóch równoległych linii łączących się na poziomie kości krzyżowej. W ocenie kręgosłupa ważne jest uwidocznienie pokrywającej go nienaruszonej skóry, pozwalające wykluczyć rozszczep [30]. USG umożliwia rozpoznanie nie tylko anomalii rozwojowych OUN, ale także uszkodzeń tego układu o etiologii niedokrwiennej, krwotocznej, zakaźnej, teratogennej oraz rozrostowej. Zmiany niedokrwienne i krwotoczne, jak np. krwawienie dokomorowe, manifestują się zwykle powiększeniem komór, wodogłowiem i mikrocefalią. Dla infekcji wewnątrzmacicznych, najczęściej spowodowanych przez wirus cytomegalii (CMV), charakterystycznymi obrazami są: nieprawidłowa echogeniczność i torbiele okolicy okołokomorowej, zrosty, zwapnienia, krwotoki wewnątrzczaszkowe, nieprawidłowy obraz móżdżku i ciała modzelowatego, mikrocefalia [36]. W USG ocenia się również przezierność karkową (NT), stanowiącą marker nieprawidłowości, w szczególności anomalii chromosomalnych, którym często towarzyszy upośledzenie neurologiczne. Wprowadzanie do praktyki klinicznej coraz bardziej zaawansowanych technologii obrazowania w USG, takich jak transwaginalne USG wysokiej rozdzielczości czy USG 3D, stale przyczynia się do polepszenia diagnostyki nieprawidłowości płodowego OUN.
5 196 A. Roztocka, G.H. Bręborowicz Oprócz szczegółowej oceny anatomii płodu, ultrasonografia umożliwia także obserwację jego zachowania, które odzwierciedla funkcjonowanie OUN. Badacze twierdzą zgodnie, że nieprawidłowości anatomiczne OUN objawiają się defektami funkcjonalnymi płodu [37, 38]. Prechtl i wsp. donoszą, że dokładna ocena ruchów ogólnych płodu jest doskonałą metodą oceny funkcji OUN w przypadku jej upośledzenia ruchy te stają się mniej zmienne i złożone [38]. Na podstawie swoich badań, Morokuma i wsp. [39] zaproponowali oparty o USG system oceny dobrostanu płodu w aspekcie dobrostanu OUN. Składa się on ze skriningu w kierunku upośledzonej funkcji OUN i z krótkiej oceny USG płodu. Skrining polega na poszukiwaniu u płodu czynników ryzyka nieprawidłowego rozwoju OUN zmniejszonej liczby ruchów, nieprawidłowego FHR (tj. < 120 lub > 160 ud./min z oscylacją # 5 lub FHR ze zmniejszoną liczbą akceleracji związanych z ruchami płodu, przez przynajmniej 120 min), wrodzone malformacje OUN oraz wielowodzie o nieznanej przyczynie. W krótkiej ocenie USG autorzy zalecają ocenę ruchów kończyn, ruchów oddechowych, cykli ruchu i bezruchu gałek ocznych, koegzystencji szybkich i wolnych ruchów gałek ocznych oraz współwystępowania grymasów twarzy z okresem bezruchu gałek. Przez 10 lat ocenili tą metodą 4978 płodów i u 93 wysnuli podejrzenie upośledzenia funkcji neurologicznej. U 26 z nich przeprowadzono krótką ocenę USG między 35. a 40. t.c. Dzieci te badano później pod kątem dysfunkcji neurologicznych. Połączenie skriningu z krótką oceną USG okazało się w 80% czułą i w 88% swoistą metodą przewidywania upośledzenia neurologicznego, umożliwiając dość dokładną ocenę funkcjonowania OUN płodu. Profil biofizyczny W latach 80. Frank Manning przedstawił nieinwazyjną metodę oceny dobrostanu płodu profil biofizyczny, do dziś szeroko stosowany na całym świecie w określeniu ryzyka niedotlenienia wewnątrzmacicznego i ocenie wynikających z niego komplikacji. Na profil biofizyczny, zwany również testem Manninga, składa się pięć parametrów. Cztery z nich napięcie mięśniowe, ruchy płodu, ruchy oddechowe płodu, płyn owodniowy ocenia się w oparciu o dynamiczną ultrasonografię, jeden test niestresowy (NST) opiera się na kardiotokografii. Każdy z parametrów biofizycznych w trakcie badania ocenia się na 2 lub 0 punktów, a wynik końcowy ocenia natlenienie płodu [40]. Każda z pięciu składowych profilu jest kontrolowana przez odpowiednie obszary OUN. Niedotlenienie poszczególnych obszarów prowadzi do upośledzenia konkretnej aktywności. Biorąc pod uwagę fakt, że obszary OUN odpowiedzialne za aktywności oceniane w profilu biofizycznym mają różne poziomy wrażliwości na hipoksję, można na podstawie tego badania wnioskować o poziomie hipoksji u płodu. Obszary kontrolujące aktywności, które rozpoczynają się na wczesnym etapie embriogenezy są ostatnimi uszkadzanymi w warunkach niedotlenienia. Zatem napięcie mięśni, obecne już od 8. tygodnia ciąży, w hipoksji będzie zaburzone jako ostatnie, a reaktywność FHR pojawiająca się na przełomie 2. i 3. trymestru ciąży jako pierwsza [41]. Należy pamiętać, że nie zawsze upośledzenie ocenianych parametrów wynika z hipoksji [42]. Z końcem 2. trymestru u płodu pojawiają się fazy snu i czuwania, a badanie przeprowadzone w fazie snu może dostarczyć fałszywie dodatnich wyników [43]. Niewątpliwą zaletą profilu biofizycznego jest fakt, że pozwala on oszacować prawdopodobieństwo hipoksji i kwasicy już w momencie wykonywania badania oraz określić ich stopień i ryzyko okołoporodowej zachorowalności i śmiertelności [43]. Według Manninga, prawidłowy wynik testu (>8/10) wyklucza możliwość wystąpienia nieprawidłowych wartości ph we krwi płodu [43]. Po ponad 20 latach stosowania tej metody, zaobserwował on także bezpośredni związek między nieprawidłowymi wynikami testu a występowaniem mózgowego porażenia dziecięcego u pacjentów poniżej 5. roku życia. Śmiertelność płodów, u których wynik testu był prawidłowy, w ciągu tygodnia od jego wykonania wyniosła tylko /1000. Częstość wyników fałszywie ujemnych przy zastosowaniu tej metody jest bardzo niska, zaś dość częste są wyniki fałszywie dodatnie zatem w przypadku wyniku dodatniego zasadna jest analiza dobrostanu płodu przy użyciu dodatkowych metod np. USG Doppler [43]. Wynik testu Manninga <4/10 punktów świadczy o wysokim ryzyku niedotlenienia i/lub kwasicy; okołoporodowa śmiertelność wynosi 11,5%. W przypadku wyniku 2/10 punktów śmiertelność wynosi 22%, a gdy płód uzyska 0 punktów aż 60% [41]. Profil biofizyczny jest prostym i tanim testem, charakteryzującym się wysoką negatywną wartością prognostyczną, należy jednak mieć świadomość, że dla jego prawidłowej interpretacji konieczna jest ugruntowana wiedza na temat neurofizjologii płodu oraz czynników, które mogą zaburzać wyniki [41]. Kardiotokografia Ta wprowadzona w latach 60. zeszłego wieku metoda opiera się na jednoczasowym monitorowaniu czynności serca płodu (FHR) i czynności skurczowej ciężarnej macicy, zaznaczając ponadto ruchy płodu. Z uwagi na fakt, że w przypadku prawidłowego zapisu KTG ryzyko hipoksji i kwasicy płodu jest niezmiernie niskie [46], metoda ta do dziś w wielu krajach stanowi złoty standard w opiece nad ciężarną. Kardiotokografia pozwala ocenić dobrostan płodu oraz ryzyko wystąpienia kwasicy metabolicznej i uszkodzenia neurologicznego. Według Williamsa i Galerneau [48], najbardziej użytecznym parametrem w KTG w śródporodowej diagnostyce kwasicy płodu jest zmienność FHR. Minimalna zmienność lub jej brak, trwający co najmniej 60 min., jako pojedyncza nieprawidłowa cecha lub w połączeniu z późnymi deceleracjami i brakiem akceleracji, wykazuje 93-procentową czułość w identyfikacji
6 Ocena ośrodkowego układu nerwowego płodu 197 asfiksji okołoporodowej. Niestety, pozytywna wartość predykcyjna waha się w tym przypadku między 3 a 18% [48]. Uważa się, że zmniejszona zmienność krótkookresowa stanowi najbardziej niezawodny pojedynczy sygnał złego stanu płodu, zaś jej prawidłowe wartości są dowodem jego dobrego utlenowania. W celu ujednolicenia i ułatwienia położnikom interpretacji zapisów KTG w 2001 roku instytut NICE (National Institute for Health and Clinical Excellence) zalecił precyzyjną analizę czterech parametrów: podstawowej czynności serca płodu (FHR), zmienności FHR, obecności deceleracji i akceleracji, podając jednocześnie wytyczne pozwalające na określenie każdego z nich jako reaktywny, niereaktywny lub nieprawidłowy. Podział taki odpowiada ocenie KTG jako zapis prawidłowy, podejrzany lub nieprawidłowy. W zapisie prawidłowym wszystkie cztery wyżej wymienione parametry muszą być zaliczone do reaktywnych [45]. Biorąc pod uwagę fakt, że układ nerwowy reguluje czynność serca płodu, KTG pozwala pośrednio monitorować funkcję płodowego OUN. Muro i wsp. [50] analizując FHR u pacjentek w 21., 24., 27., 30., 33. i 36. tygodniu ciąży odkryli, że amplituda dobowa zmienności FHR wzrasta wraz z wiekiem ciążowym, odzwierciedlając tym samym proces dojrzewania układu nerwowego płodu. Obecność w ciągu 20 minut co najmniej dwóch, trwających 15 sekund akceleracji (wzrost częstości serca płodu o co najmniej 15 uderzeń na minutę), zwykle powiązanych z ruchami płodu, wyklucza płodową kwasicę oraz świadczy o integralności i prawidłowym funkcjonowaniu płodowego układu nerwowego [44, 46]. Brak akceleracji w zapisie KTG może być spowodowany przez hipoksję, infekcję, krwawienie do OUN lub niektóre leki zażywane przez matkę [44, 46]. Oprócz akceleracji, również prawidłowa zmienność FHR odzwierciedla dobrostan płodu w aspekcie układu nerwowego i pozwala wnioskować o integralności kory mózgowia, śródmózgowia, nerwu błędnego i układu bodźco-przewodzącego serca [44, 49]. W rozwijającej się hipoksji w zapisie KTG może pojawić się tachykardia (FHR powyżej 160 ud./min) [44]. Na podstawie jej stopnia można wnioskować, kiedy doszło do upośledzenia funkcji OUN jeśli częstość uderzeń serca płodu znacznie przekracza normę, uszkodzenie miało najprawdopodobniej miejsce niedawno, nieznaczna tachykardia sugeruje natomiast odległy początek patologii [51]. Spencer i wsp. [52] wykazali, że na podstawie zapisu KTG można wysunąć u płodu podejrzenie leukomalacji okołokomorowej (PVL), krwawienia dokomorowego i encefalopatii. Zapisy KTG 89% noworodków z encefalopatią charakteryzowały się w ich badaniu brakiem akceleracji lub niską zmiennością FHR. Z drugiej jednak strony, 52% zapisów kontrolnych także było nieprawidłowe. U noworodków z leukomalacją okołokomorową i krwawieniem dokomorowym występowały deceleracje zmienne [52]. Liczne późne deceleracje oraz mała zmienność FHR są powiązane z mózgowym porażeniem dziecięcym, jednak wg badaczy KTG wykazuje niską wartość predykcyjną dla tej jednostki chorobowej z powodu wysokiego odsetka wyników fałszywie dodatnich [47]. Biorąc pod uwagę, że takie zjawiska, jak nagłe zatrzymanie czynności skurczowej, skurcze tężcowe, hiperstymulacja macicy mogą ułatwić identyfikację przyczyny nieprawidłowego zapisu KTG, nie można zapominać o analizie skurczów macicy, jaką umożliwia to badanie [44]. Po wprowadzeniu do praktyki klinicznej elektronicznego monitorowania FHR oczekiwano zredukowania śmiertelności okołoporodowej i częstości występowania mózgowego porażenia dziecięcego. Randomizowane kontrolowane badania nie wykazały jednak takiego efektu, ustaliły natomiast, że metoda ta przyczyniła się do zwiększenia częstości interwencji położniczych, nie zawsze uzasadnionych i korzystnych dla płodu [45]. Kardiotokografia często dostarcza wyników fałszywie dodatnich i z tego powodu jej użyteczność w przewidywaniu hipoksji, kwasicy metabolicznej, mózgowego porażenia dziecięcego czy encefalopatii noworodków jest ograniczona [47, 52]. Beard i wsp. dowiedli, że nawet w przypadku znacznych nieprawidłowości w zapisie KTG, ryzyko kwasicy u płodu wynosi tylko 50% [46]. Wadą tej metody jest także trudność i rozbieżność pomiędzy położnikami w interpretacji zapisów nieprawidłowych oraz fakt, że nie pozwala ona określić stopnia hipoksji. Wspomniane wyżej niedoskonałości KTG sugerują zasadność wprowadzenia pomocniczych metod diagnostyki hipoksji wewnątrzmacicznej. Dodatkowe testy czynnościowe test niestresowy (NST), polegający na ocenie występowania akceleracji FHR w 30-minutowym zapisie KTG i test oksytocynowy, w którym ocenia się występowanie deceleracji późnych w czasie skurczów macicy, oraz wspomagające metody gazometria krwi ze skalpu, pulsoksymetria i EKG płodowe, znacznie zwiększają wartość predykcyjną kardiotokografii [44]. EKG płodowe W ostatnich latach, ze względu na postęp technologiczny, umożliwiający uzyskanie dobrej jakości sygnału płodowego EKG (fekg), nastąpił znaczny wzrost zainteresowania tą metodą. Obecnie znajduje ona coraz szersze zastosowanie w weryfikacji zapisów KTG. Sygnał EKG można rejestrować na dwa sposoby bezpośrednio, za pomocą elektrody przytwierdzonej do skóry części przodującej płodu, lub pośrednio, z elektrody znajdującej się na powierzchni brzucha matki. Obecnie metodą używaną znacznie częściej jest elektrokardiografia bezpośrednia, która ze względów technicznych (dla umieszczenia elektrody konieczne jest pęknięcie błon płodowych i rozwarcie) jest stosowana tylko śródporodowo. W fekg głównymi parametrami istotnymi prognostycznie są morfologia odcinków ST i stosunek T/QRS. W warunkach hipoksji dochodzi do uniesienia odcinka ST, wzrostu współczynnika T/QRS oraz zmiany morfologii załamka T. Możliwe jest także obniżenie odcinka ST oraz zmiana jego
7 198 A. Roztocka, G.H. Bręborowicz kształtu na dwufazowy. Zjawiska te mogą być efektem wyrzutu katecholamin, do którego dochodzi podczas porodu, aktywacji beta-adrenoreceptorów oraz rozpoczęcia glikogenolizy w komórkach mięśnia sercowego [55]. Z uwagi na zależność FHR od funkcji ośrodkowego układu nerwowego, analiza zapisu fekg pozwala wnioskować o dobrostanie płodowego OUN. Połączenie elektrokardiografii płodowej z KTG w monitorowaniu śródporodowym, którą umożliwia technologia STAN (Neoventa Medical, Mölndal, Sweden) przynosi wymierne korzyści w opiece położniczej. Analiza ST w fekg jest pomocna w identyfikacji tych płodów z nieprawidłowym zapisem KTG, które faktycznie są zagrożone niedotlenieniem. Połączenie tych dwóch metod ułatwia wczesne rozpoznanie zagrożenia płodu, umożliwiając podjęcie odpowiednich kroków w trakcie porodu, co pozwala zmniejszyć częstość występowania śródporodowego niedotlenienia i encefalopatii noworodkowej [53]. Przeprowadzone w Szwecji wieloośrodkowe randomizowane badanie, porównujące efekty zastosowania samego KTG z użyciem KTG wspomaganego fekg udowodniły, że dołączenie fekg pozwala obniżyć częstość występowania nie tylko kwasicy metabolicznej, ale także encefalopatii i ogólnego złego stanu noworodka [53]. Z kolei w dużym badaniu przeprowadzonym przez Westgate i wsp., oprócz redukcji częstości kwasicy metabolicznej i niskich punktacji w skali Apgar, dołączenie fekg do KTG spowodowało jeszcze redukcję częstości interwencji operacyjnych z powodu zagrożenia życia płodu o 46% [54]. W ostatnim czasie poświęca się coraz więcej uwagi pośredniej elektrokardiografii płodowej, jako możliwie obiecującej metodzie przedporodowego monitorowania płodu. Rzetelne odbieranie dobrej jakości sygnału z powłok brzucha ciężarnej umożliwia obecny już na rynku monitor Monica Healthcare. Sugeruje się nawet, że fekg pośrednie, jako metoda użyteczna szczególnie w ciążach wysokiego ryzyka, mogłoby stanowić alternatywę dla KTG w długoterminowym monitorowaniu stanu płodu [56]. Pulsoksymetria płodowa Pulsoksymetria płodowa (PP) jest metodą opartą na spektrofotometrii umożliwiającą przezskórny pomiar saturacji krwi tętniczej płodu. Różnica we właściwościach optycznych hemoglobiny utlenowanej i nieutlenowanej pozwala zmierzyć stopień wysycenia krwi tlenem. W praktyce klinicznej, podobnie jak fekg, pulsoksymetria jest używana śródporodowo w celu weryfikacji nieprawidłowych lub podejrzanych zapisów KTG. Czujnik umieszcza się zwykle na policzku płodu, zatem konieczne dla pomiaru jest pęknięcie błon płodowych, wystarczające rozwarcie oraz odpowiednie ułożenie główki płodu [57]. Metoda ta umożliwia ciągle monitorowanie saturacji krwi płodu i odpowiednio wczesne podjęcie decyzji o poszerzeniu diagnostyki w kierunku hipoksji lub podjęciu interwencji położniczej u tych płodów, które faktycznie tego wymagają. PP wykrywa hipoksję na wczesnym etapie, przed pojawieniem się uszkadzającego OUN metabolizmu beztlenowego. Kunhert i Schmidt ustalili, że dołączenie pulsoksymetrii do KTG przynosi korzyści w postaci 50-procentowej redukcji częstości porodów operacyjnych oraz pobierania krwi ze skalpu płodu [57]. Prawidłowy poziom płodowego SpO2 (fspo 2 ), upewniając położnika o dobrostanie płodu, pozwala na prowadzenie porodu drogą fizjologiczną pomimo występowania epizodów podejrzanych zapisów KTG. Co więcej, dowiedziono, że zmniejszenie częstości porodów operacyjnych nie jest związane z gorszym stanem noworodków. Wydaje się, że przy fspo 2 $ 30% do tkanek dostarczana jest wystarczająca ilość tlenu, a poziom niższy prowadzi do kwasicy, której stopień i wpływ na stan płodu zależy od czasu trwania [58]. Przejściowe spadki SpO 2 < 30%, kompensowane przez płód, nie prowadzą do pogorszenia jego stanu [58]. Badania Carbonne i wsp. ustaliły, że niska saturacja podczas porodu prowadzi do spadku ph w żyle pępowinowej oraz obniża punktację w skali Apgar w 1. minucie życia noworodka [59]. Jak każda metoda, także pulsoksymetria płodowa ma swoje wady w tym przypadku są to częste problemy techniczne z umieszczaniem czujnika oraz fałszowanie wyników przez czynniki, takie jak zmiany pozycji przez rodzącą, przedgłowie czy gęste, ciemne włosy u płodu [57]. Ocena przepływów krwi badanie dopplerowskie Hipoksja i hipoksemia płodowa najczęściej jest spowodowana upośledzeniem macicznego lub pępowinowego przepływu krwi. Niedobór tlenu w komórkach OUN płodu zaburza autoregulację mózgowego przepływu krwi, prowadząc stopniowo do obrzęku mózgu, który może nieodwracalnie uszkodzić korę mózgowia. W warunkach hipoksji dochodzi u płodu do ograniczenia aktywności i wzrastania. Następnie zmniejsza się przepływ krwi w narządach trzewnych i dochodzi do jej redystrybucji do mięśnia sercowego, mózgowia i nadnerczy [60]. Ten kompensacyjny mechanizm, mający na celu utrzymanie odpowiedniego utlenowania kluczowych narządów, nazywany jest centralizacją krążenia płodowego (brain sparing effect). W badaniu dopplerowskim (USG Doppler) wiąże się to z nieprawidłowymi przepływami w tętnicy środkowej mózgu (MCA), tętnicy pępowinowej, aorcie, żyle głównej dolnej i przewodzie żylnym [72]. Typowe dla centralizacji krążenia płodowego jest obniżenie indeksu pulsacji (PI) w MCA, zmniejszenie ilości płynu owodniowego, zwiększenie echogeniczności jelit [60]. Postępująca hipoksja prowadzi do dekompensacji krążenia, rozpoznawanej także na podstawie nieprawidłowych kształtów fali przepływu, szczególnie w naczyniach żylnych. Intensywny rozwój różnych technik w ultrasonografii dopplerowskiej, takich jak technika fali ciągłej, pulsacyjnej, mapowanie przepływu (tzw. colour Doppler), umożliwia dokonywanie nieinwazyjnych pomiarów przepływu krwi w coraz większej liczbie naczyń, zarówno tętniczych, jak
8 Ocena ośrodkowego układu nerwowego płodu 199 i żylnych. Kształt fali przepływu, determinowany przez objętość wyrzutową serca, podatność ścian naczyń oraz opór naczyniowy, pozwala nie tylko rozpoznać niedotlenienie, ale także określić jego stopień [61]. W interpretacji badania pomagają uzyskane wskaźniki liczbowe wskaźnik skurczowo-rozkurczowy (S/D), współczynnik pulsacji (PI), współczynnik oporu (RI), oraz charakterystyczne zjawiska obecność fali przepływu rozkurczowego czy odwrócenie fali w rozkurczu [61]. Naczyniami dostarczającymi najbardziej wartościowych informacji o stanie płodu są: tętnica i żyła pępowinowa, tętnica środkowa mózgu, aorta zstępująca, przewód żylny, prawa żyła wątrobowa, żyła główna górna i dolna. Przepływ przez tętnicę środkową mózgu w hipoksji charakteryzuje się obniżeniem PI oraz zwiększeniem komponenty rozkurczowej [62]. Szczególnie użyteczny, ze względu na wysoką czułość i swoistość w diagnostyce centralizacji krążenia, jest współczynnik mózgowo-pępowinowy (c/p), będący ilorazem PI MCA i PI UA. Fizjologicznie, powinien być on względnie stały podczas ostatnich 10 tygodni ciąży, obniża się natomiast w stanach hipoksji, a wartość niższa od 1,05 świadczy o centralizacji krążenia płodowego [64]. W obrzęku mózgu ucisk na naczynia skutkuje wzrostem współczynnika oporu (RI) w MCA. Wcześniej jednak zwiększa się przepływ skurczowy w tej tętnicy, co pozwala rozpoznać stan zagrożenia płodu zanim dojdzie do obrzęku mózgu i dekompensacji krążenia. Ferazzi i wsp. dowiedli, że u ponad 50% płodów z IUGR, charakterystyczne dla rozpoczynającej się hipoksji pogorszenie przepływu w UA oraz utrzymujące się rozszerzenie MCA są obecne już 2-3 tygodnie przed pojawieniem się jakichkolwiek nieprawidłowości w zapisie czynności serca płodu [60]. W badaniu Ropackiej-Lesiak i wsp. płody z ciąż niepowikłanych, u których zdiagnozowano nieprawidłowe PI MCA miały niższe wartości ph, większy niedobór zasad i wyższe SpCO 2 w krwi pępowinowej w porównaniu z grupą kontrolną. Noworodki te otrzymały także niższą punktację w skali Apgar w 1. i 5. minucie życia. Odsetek noworodków w złym stanie w grupie z nieprawidłowym PI MCA wyniósł 49,1%, zaś w grupie kontrolnej 14,7%. Czułość i swoistość PI MCA w przewidywaniu nieprawidłowego stanu noworodka wyniosła odpowiednio 65% i 75%, zaś dla RI MCA odpowiednio 17,5% i 92,6% [65]. Badania Dubiela i wsp. sugerują natomiast, że analiza przepływu w tętnicy przedniej mózgu (ACA) jest bardziej użyteczna niż w MCA dla przewidywania nieprawidłowego stanu noworodka. Wykrycie w ACA zmian charakterystycznych dla centralizacji krążenia ma według Autorów wysoką wartość predykcyjną dla śmiertelności okołoporodowej noworodków [66]. W tętnicy pępowinowej [UA] w warunkach niedotlenienia dochodzi do wzrostu PI, co odzwierciedla stopniowe pogarszanie się przepływu rozkurczowego w tym naczyniu. Nieobecny lub odwrócony przepływ późnorozkurczowy w UA pojawia się w przypadku ostrego niedotlenienia płodu i często bezpośrednio poprzedza wystąpienie nieprawidłowego zapisu KTG [61]. Nieobecny lub odwrócony przepływ późnorozkurczowy w przewodzie żylnym (DV) wskazuje na niedotlenienie płodu i jest pomocny w podejmowaniu decyzji o interwencji położniczej [63]. Ultrasonografia dopplerowska jest nowoczesną, nieinwazyjną metodą umożliwiającą wczesne rozpoznanie stanu zagrożenia płodu. Chandran i wsp. wykazali, że badanie przepływów w MCA jest lepsze w przewidywaniu hipoksemii przy porodzie niż analiza częstości serca płodu (FHR) [68]. Należy pamiętać, że mechanizm centralizacji krążenia płodowego nie jest zdolny zupełnie ochronić OUN przed niedotlenieniem. Roza i wsp ustalili, że u dzieci z ciąż, w których doszło do centralizacji krążenia, występuje większe ryzyko rozwinięcia w przyszłości problemów internalizacyjnych (lęk, depresja, wycofanie), somatycznych, emocjonalnych oraz problemów z uwagą [67]. Metody biochemiczne markery uszkodzenia mózgu W ostatnich latach poświęca się coraz większą uwagę diagnostyce biochemicznej uszkodzenia płodowego OUN. Niedawne badania dowodzą celowości oznaczania białka S100B i kinazy kreatynowej typu mózgowego jako markerów uszkodzenia mózgowia w okresie prenatalnym [69-76]. S100B jest białkiem wiążącym wapń, wydzielanym głównie przez komórki glejowe OUN, którego stężenie w płynach fizjologicznych wzrasta w patologiach tego układu. Dowiedziono, że jego podwyższone stężenie występuje w udarach krwotocznych i niedokrwiennych oraz w chorobach neurodegeneracyjnych [69]. Do wzrostu S100B u płodu dochodzi także we wrodzonych wadach cewy nerwowej [71], encefalopatii niedotlenieniowo-niedokrwiennej [73] oraz w krwawieniu dokomorowym [70]. Gazzolo i wsp. dowiedli, że stężenie tego białka rośnie zanim pojawią się jakiekolwiek objawy krwawienia dokomorowego u wcześniaków, odkryli ponadto korelację pomiędzy zwiększonym poziomem S100B a nieprawidłowościami hemodynamicznymi w OUN w badaniu USG Doppler [70]. Beaudeux i wsp. na podstawie swoich badań nad S100B twierdzą, iż dzięki swojej specyficzności dla OUN, może ono pełnić rolę markera biologicznego patologii tego układu [69]. Natomiast Blennow i wsp. podkreślają jego użyteczność w monitorowaniu niedotlenienia płodu oraz zależność między wzrostem jego poziomu w płynie mózgowo-rdzeniowym a złym stanem noworodka, asfiksją, upośledzeniem neurologicznym i ryzykiem zgonu przed 1. rokiem życia [72]. Fakt, że poziom S100B w płynach biologicznych koreluje z zasięgiem zmian w mózgowiu, czyni z tego białka także ilościowy wskaźnik uszkodzenia OUN [70]. Niewątpliwą zaletą S100B jest fakt, że w uszkodzeniu OUN jego poziom rośnie relatywnie wcześnie. Wzrost jego stężenia
9 200 A. Roztocka, G.H. Bręborowicz w płynach biologicznych płodów i noworodków (w płynie mózgowo-rdzeniowym, owodniowym, krwi i moczu) następuje w przypadku uszkodzenia mózgowia w momencie, kiedy standardowe procedury monitorowania OUN płodu nie wykazują jeszcze żadnych nieprawidłowości. W krwawieniu dokomorowym u wcześniaków [70] i encefalopatii niedotlenieniowo-niedokrwiennej noworodków [73] podwyższone stężenie S100B wykryto na godziny przed pojawieniem się jakichkolwiek podejrzanych wyników w badaniach laboratoryjnych czy ultrasonograficznych. Biorąc pod uwagę dowiedzioną przydatność S100B we wczesnym rozpoznawaniu uszkodzeń mózgowia, określaniu ich zasięgu oraz ze względu na obecność tego białka w różnych płynach biologicznych i łatwe pomiary, wydaje się ono dobrym kandydatem na marker prenatalnego uszkodzenia OUN. Kinaza kreatynowa jest enzymem występującym w 4 formach: mitochondrialnej, mięśniowej (CK-MM), sercowej (CK-MB) i mózgowej (CK-BB). Znacznie zwiększoną aktywność CK-BB w surowicy krwi stwierdzono u noworodków z ciężką asfiksją i uszkodzeniem neurologicznym, a przy poziomie wyższym od 35 IU/l śmiertelność okołoporodowa wyniosła 83% [74]. W badaniu V.J. Ruth, wykazano znaczący wzrost aktywności CK-BB we krwi w 1. dniu życia u noworodków, które wkrótce zmarły z powodu uszkodzenia OUN. Natomiast noworodki z łagodnym upośledzeniem ruchowym i mózgowym porażeniem dziecięcym miały prawidłowe poziomy CK-BB. Na podstawie wyników tego badania wywnioskowano, że pomiar CK-BB w 1. dniu życia jest przydatny do określenia ryzyka zgonu spowodowanego uszkodzeniem OUN, ale nie można na jego podstawie przewidywać długoterminowego rezultatu neurologicznego noworodka [75]. Nadgyman i wsp., mierząc aktywność CK-BB w surowicy krwi noworodka w 2., 6. i 12. i 24. godzinie po porodzie, ustalili, że znacznie wyższe wartości występują w przypadku średnio-ciężkiej i ciężkiej encefalopatii niedotlenieniowo-niedokrwiennej [73]. Pavlova i wsp. podają, że w ich badaniu u wszystkich noworodków, które w 3. trymestrze miały zbyt wysokie wartości CK-BB, rozpoznano w późniejszym czasie opóźnienie rozwoju psychoruchowego. Wzrost aktywności CK-BB w krwi i płynie owodniowym miał ponadto miejsce u płodów z anencefalią, a także w powikłanych niedotlenieniem wewnątrzmacicznym przypadkach choroby hemolitycznej płodu i matczynej cukrzycy. Autorzy wnioskują, że CK-BB może stanowić marker nieprawidłowego rozwoju OUN, a najlepszą metodą skutecznego przewidywania zasięgu uszkodzenia tego układu u płodu jest połączenie oceny w USG (ruchy oddechowe) z pomiarem poziomu CK-BB w krwi pępowinowej. Te dwie metody zastosowane wspólnie pozwalają z dużą dozą pewnością przewidzieć poważne upośledzenie neurologiczne noworodka [76]. Według Nagdyman i wsp. jednoczesny pomiar S100B i CK-BB wykonany 2 godz. po porodzie pozwala przewidzieć wystąpienie średnio-ciężkiej i ciężkiej encefalopatii niedotlenieniowo-niedokrwiennej, a czułość i swoistość połączenia tych pomiarów wynoszą odpowiednio 71% i 95% [73]. Diagnostyka inwazyjna Ocena parametrów równowagi kwasowo-zasadowej Równowagę kwasowo-zasadową ocenia się w próbce krwi pobranej śródporodowo ze skalpu płodu bądź po porodzie z naczyń pępowinowych. Według Polskiego Towarzystwa Ginekologicznego (PTG), równowaga kwasowozasadowa i stężenie mleczanów we krwi pępowinowej pobranej po porodzie są jedynymi metodami obiektywnie odzwierciedlającymi stan urodzeniowy noworodka. PTG zaleca ocenę tych parametrów po porodach operacyjnych, w przypadku nieprawidłowych śródporodowych zapisów KTG oraz gdy stan urodzeniowy noworodka oceniono na mniej niż 8 pkt. w skali Apgar. Wartość ph wyższa od 7,10 w tętnicy i wyższa od 7,20 w żyle pępowinowej świadczy o prawidłowym utlenowaniu płodu. Poziom ph w krwi z tętnicy niższy od 7,0 i/lub niedobór zasad przekraczający 12 mmol/l wskazuje natomiast na istotną kwasicę oraz ryzyko niedotlenienia okołoporodowego [77]. Stan noworodka po porodzie jest zwykle oceniany na podstawie skali Apgar oraz parametrów równowagi kwasowo-zasadowej w naczyniach pępowinowych. Diagnostyka oparta na ocenie gazometrii krwi pozwala określić stopień niedotlenienia i kwasicy metabolicznej, nie można natomiast na jej podstawie dowiedzieć się, kiedy nastąpił początek tych zaburzeń, jak długo one trwały ani przewidzieć zasięgu uszkodzenia płodu [78]. Robertson i wsp., u 16% badanych dzieci, które przebyły encefalopatię noworodkową w efekcie okołoporodowej asfiksji, zdiagnozowali patologie, takie jak mózgowe porażenie dziecięce, ślepota, ciężka utrata słuchu, upośledzenie funkcji poznawczych czy zaburzenia drgawkowe w 8. roku życia. Ponadto, umiejętność czytania, pisania, liczenia i wysławiania się była znacznie gorsza w porównaniu z grupą kontrolną u tych, które przebyły średniociężką lub ciężką encefalopatię noworodkową [79]. Kruger et al. sugerują, że stężenie mleczanów w krwi pobranej ze skalpu płodu lepiej niż poziom ph koreluje z uszkodzeniem układu nerwowego płodu ma wyższą czułość i swoistość dla przewidywania niskiej punktacji w skali Apgar (#4 punkty) i encefalopatii niedotlenieniowo-niedokrwiennej średniego lub ciężkiego stopnia [80]. Fetoskopia Fetoskopia diagnostyczna jest metodą inwazyjną, umożliwiającą wizualizację płodu oraz pobranie jego krwi i fragmentów tkanek, najczęściej skóry, mięśni i wątroby, do dalszych badań. Metoda ta znajduje zastosowanie w rozpoznawaniu wielu chorób, m.in. choroby hemolitycznej płodu, dystrofii mięśniowych, a w aspekcie ośrodko-
10 Ocena ośrodkowego układu nerwowego płodu 201 wego układu nerwowego wad cewy nerwowej, zespołów genetycznych, wrodzonych chorób zakaźnych, powodujących jego uszkodzenie, takich jak różyczka i toksoplazmoza [81, 82]. Rozpoznanie wad cewy nerwowej jest możliwe w 2. trymestrze ciąży na podstawie wyraźnie widocznych w fetoskopii anomalii [82]. Metoda ta okazała się również przydatna w wykluczeniu rozszczepu kręgosłupa, podejrzewanego u płodu z nieprawidłowym poziomem AFP w płynie owodniowym [82]. Według Rodecka najlepszym okresem ciąży dla oglądania płodu w fetoskopii jest tydzień, natomiast dla pobierania krwi optymalny jest t.c. W swojej pracy Rodeck opisuje rozpoznane dzięki badaniu krwi pobranej w fetoskopii przypadki m.in. talasemii, hemofilii, dystrofii mięśniowej Duchenne a i wrodzonej toksoplazmozy oraz, rozpoznane na podstawie oglądania płodu, rozszczepy wargi i podniebienia, rozszczepy kręgosłupa, zespół Treachera-Collinsa i inne. Według Rodecka śmiertelność płodów spowodowana fetoskopią wynosi ok. 3%. Z uwagi na ryzyko poronienia, w diagnostyce prenatalnej fetoskopia używana jest w przypadku podejrzenia poważnych zaburzeń, których rozpoznanie przy użyciu bezpieczniejszych metod jest niemożliwe, a diagnoza jest konieczna w celu podjęcia decyzji co do dalszego prowadzenia ciąży [81, 82]. Kordocenteza Kordocenteza diagnostyczna jest metoda inwazyjną, polegającą na pobraniu krwi z żyły pępowinowej przez jej nakłucie drogą przezbrzuszną. Badanie to wykonuje się pod kontrolą USG w 2. i 3. trymestrze ciąży. Kordocenteza znajduje zastosowanie w prenatalnej diagnostyce choroby hemolitycznej płodu, niedokrwistości, niedotlenienia, wrodzonych zakażeń uszkadzających OUN, szczególnie z grupy TORCH (toksoplazmoza, różyczka, cytomegalia, Herpes) oraz wad genetycznych, na podstawie analizy płodowego DNA. Tongsong i wsp. [84], na podstawie 1320 kordocentez przeprowadzonych pomiędzy 16 a 24. t.c. podają, że optymalnym wiekiem ciążowym dla przeprowadzenia tej procedury jest 20. t.c. Mimo, że łatwiej ją wykonać w późniejszych tygodniach (w 20. t.c. odsetek niepowodzeń wynosi ok. 3%), na korzyść jej przeprowadzenia w połowie ciąży przemawiają wg tych autorów takie argumenty jak najniższe ryzyko poronienia, odpowiedni rozmiar naczyń i objętość krwi płodu. Wskazaniami do wykonania kordocentezy wg Tongsong i wsp. są: wysokie ryzyko ciężkiej talasemii płodu, konieczność oceny kariotypu z powodu dojrzałego wieku matki lub wysokiego ryzyka nieprawidłowości chromosomalnych (rodzeństwo z nieprawidłowością chromosomalną, wysokie ryzyko chorób genetycznych w rodzinie, markery nieprawidłowości chromosomalnych w USG) oraz infekcje wewnątrzmaciczne. Najczęstszym z zanotowanych w tym badaniu powikłań było krwawienie z miejsca wkłucia, występujące w 20,2% ciąż. U 4,3% płodów wystąpiła bradykardia, ponadto stwierdzano krwiaki pępowiny oraz chorioamnionitis. W ciągu dwóch tygodni od wykonania procedury u 0,98% pacjentek doszło do utraty ciąży [84]. Soothill i wsp. oceniali wpływ kwasicy rozpoznanej w próbce krwi pobranej drogą kordocentezy na rozwój układu nerwowego płodu i rezultat neurologiczny w dzieciństwie. Dzieci urodzone po 32. t.c. z prawidłowym kariotypem i morfologią, u których w przeprowadzonej z powodu wewnątrzmacicznego ograniczenia wzrostu kordocentezie stwierdzono kwasicę, miały znacznie gorsze wskaźniki rozwoju (DQ developmental quotient ) w porównaniu z grupą kontrolną. Autorzy wykazali ponadto silną korelację między stopniem kwasicy a wartością DQ, co dowodzi, że przewlekła kwasica nieuchronnie prowadzi do upośledzenia rozwoju OUN [83]. Piśmiennictwo [1] Hill M.A. (2013) Human System Development. Retrieved from: index.php?title=human_system_development. [2] Moore K.L., Persaud T.V.N., Torchia M.G. (2008) Before We Are Born: Essentials of Embryology and Birth Defects. 7 th edition. By Saunders, an imprint of Elsevier Inc. [3] Sadler T.W. (2012) Langman s Medical Embryology, 12 th edition. Lippincot Williams & Wilkins. [4] Feuchtbaum L.B., Currier R.J., Riggle S. i wsp. (1999) Neural tube defect prevalence in California ( ): Eliciting patterns by type of defect and maternal race/ethnicity. Genet. Testing 3: [5] Stanojevic M., Perlman J.M., Andonotopo W., Kurjak A. (2004) From fetal to neonatal behavioral status. Ultras. Rev. Obstet. Gynecol. 4(1): [6] Okado N., Kojima T. (1984) Ontogeny of the central nervous system: neurogenesis, fibre connection, synaptogenesis and myelination in the spinal cord. [W:] H.F.R. Prechtl (Ed.), Continuity of neural functions from prenatal to postnatal life. Clin. Dev. Med. 94, Blackwell Scient. Pub. Oxford s [7] Kurjak A., Stanojevic M., Andonotopo W. i wsp. (2004) Behavioral pattern continuity from prenatal to postnatal life: a study by four-dimensional (4D) ultrasonography. J. Perinat. Med. 32: [8] Turlough Fitzgerald, M.J., Gruener G., Mtui E. (2007) Clinical Neuroanatomy and Neuroscience 5 th edition. Elsev. Saunders. [9] Salihagić Kadić A., Predojević M. Fetal neurophysiology according to gestational age. Semin. Fetal Neonat. Med. 17(5): [10] Hüppi P.S., Warfield S., Kikinis R. i wsp. (1998) Quantitative magnetic resonance imaging of brain development in premature and mature newborns. Ann. Neurol. 43(2): [11] Klimach V.J., Cooke R.W. (1988) Maturation of the neonatal somatosensory evoked response in preterm infants. Dev. Med. Child. Neurol. 30: [12] Morokuma S., Fukushima K., Kawai N. i wsp. (2004) Fetal habituation correlates with functional brain development. Behav. Brain Res. 153(2): [13] Salihagić Kadić A., Predojević M., Kurjak A. (2009) Advances in fetal neurophysiology. [W:] Pooh R.K., Kurjak A. (Eds.) Fetal neurology, Jaypee Brothers, New Delhi, pp [14] Graven S.N., Browne J.W. (2008) Sensory development in the Fetus, Neonate and Infant: Introduction and Overview. Newborn and Infant Nurs. Rev. 8(4): [15] Lecanuet J.-P., Schaal B. (1996) Fetal sensory competencies. Europ. J. Obstet. Gynecol. Rep. Biol. 68: 1-23.
11 202 A. Roztocka, G.H. Bręborowicz [16] Peleg D., Goldman J.A. (1980) Fetal heart rate acceleration in response to light stimulation as a clinical measure of fetal well-being: A preliminary report. J. Perinat. Med. 8: [17] Polishuk W.Z., Laufer N., Sadovsky E. (1975) Fetal response to external light stimulus. Harefuah 89: 395. [18] Fulford J., Vadeyar S.H., Dodampahala S.H. i wsp. (2003) Fetal brain activity in response to a visual stimulus. Hum. Brain Mapp. 20: [19] Anderson A.L., Thomason M.E. (2013) Functional Plasticity before the cradle: A review of neural functional imaging in the human fetus. Neurosci. Biobehav. Rev /j.neubiorev [20] Hepper P.G., Shahidullah B.S. (1994) Development of fetal hearing. Arch. Dis. Child. 71(2): F81-F87. [21] Sarinoglu C., Dell J., Mercer B.M., Sibai B.M. (1996) Fetal Startle Response Observed Under Ultrasonography: A Good Predictor of a Reassuring Biophysical Profile. Obstet. Gynecol. 88(4): [22] Sarnat H.B. (1978) Olfactory reflexes in the newborn infant. J. Pediatr. 82(4): [23] Giannakoulopoulos X., Sepulveda W., Kourtis P. i wsp. (1994) Fetal plasma cortisol and B-endorphin response to intrauterine needling. Lancet 344: [24] Ruth V.J., Raivio K.O. (1988) Perinatal brain damage: predictive value of metabolic acidosis and the Apgar score. BMJ 297: [25] Hagberg B., Hagberg G., Beckung E., Uvebrandt P. (2001) Changing panorama of cerebral palsy in Sweden. Acta Paediatr. 90: [26] Blaas H.-G. K., Eik-Nes S.H. (2009) Sonoembryology and early prenatal diagnosis of neural anomalies. Prenat. Diagn. 29: [27] Monteagudo A., Timor-Tritsch I.E. (2012) Fetal CNS scanning less of a headache than you think. Clin. Obstet. Gynecol. 55(1): [28] Cullen M.T., Green J., Whetham J. i wsp. (1990) Transvaginal ultrasonographic detection of congenital anomalies in the first trimester. Am. J. Obstet. Gynecol. 164(2): [29] Kline-Fath B.M., Calvo-Garcia M.A. (2011) Prenatal Imaging of Congenital Malformations of the Brain. Semin. Ultras. CT and MRI 32(3): [30] The International Society of Obstetrics & Gynecology (2007) Sonographic examination of the fetal central nervous system: guidelines for performing the basic examination and the fetal neurosonogram. Ultras. Obstet. Gynecol. 29: [31] Rekomendacje Sekcji Ultrasonografii Polskiego Towarzystwa Ginekologicznego w zakresie przesiewowej diagnostyki ultrasonograficznej w ciąży o przebiegu prawidłowym. (2012) Ginekol. Pol. 83: [32] Falco P., Gabrielli S., Visentin A. i wsp. (2000) Transabdominal sonography of the cavum septum pellucidum in normal fetuses in the second and third trimesters of pregnancy. Ultrasound Obstet. Gynecol. 16: [33] Malinger G., Lev D., Kidron D. i wsp. (2005) Differential diagnosis in fetuses with absent septum pellucidum. Ultrasound Obstet. Gynecol. 25: [34] Filly R.A., Cardoza J.D., Goldstein R.B., Barkovich A.J. (1989) Detection of fetal central nervous system anomalies. Radiology 172: [35] Cardoza J.D., Goldstein R.B., Filly R.A. (1988) Exclusion of fetal ventriculomegaly with a single measurement: the width of the lateral ventricular atrium. Radiology 169: [36] Malinger G., Lev D., Zahalka N. i wsp. (2003) Fetal cytomegalovirus infection of the brain: the spectrum of sonographic findings. AJNR Am. J. Neuroradiol. 24: [37] Romanini C., Rizzo G. (1995) Fetal behavior in normal and compromised fetuses. Early Hum. Dev. 43: [38] Prechtl H.F.R., Einspieler C. (1997) Is neurological assessment of the fetus possible? Eur. J. Obstetr. Gynecol. Repr. Biol. 75: [39] Morokuma S., Fukushima K., Otera Y., i wsp. (2013) Ultrasound Evaluation of fetal brain dysfunction based on behavioral patterns. Brain and Development 35(1): [40] Manning F.A. (1999) Fetal biophysical profile. Obstet. Gynecol. Clin. N. Am. 26(4): [41] Guimaraes Filho H.A., Araujo Junior E., Machado Nardozza L. M. i wsp. (2008) Ultrasound assessment of the fetal biophysical profile: What does an radiologist need to know? European Journal of Radiology 66(1): [42] Gearhart P.A., Sehdev H.M., Ritchie W.G.M. Ultrasonography in Biophysical Profile. article/ overview [43] Manning F.A. (2002) Fetal biophysical profile. A critical appraisal. Clin. Obstet. Gynecol. 45(4): [44] Chandraharan E., Arulkumaran S. (2007) Prevention of birth asphyxia: responding appropriately to cardiotocograph traces. Best Pract. Res. Clin. Obstet. Gynaecol. 21(4): [45] NICE (2001) The use and interpretation of CTG in intrapartum fetal surveillance (2001). Evidence-based Clinical Guideline No. 8 RCOG Press. [46] Beard R.W., Filshie G.M., Knight C.A. et al. (1971) The significance of the changes in the continuous fetal heart rate in the first stage of labour. J. Obstet. Gynaecol. Br. Commonw. 78: [47] Nelson K.B., Dambrosia J.M., Ting T.Y. i wsp. (1996) Uncertain value of electronic fetal heart rate monitoring in predicting cerebral palsy. N. Engl. J. Med. 334(10): [48] Williams K.P., Galerneau F. (2003) Intrapartum fetal heart rate patterns in the prediction of neonatal academia. Am. J. Obstet. Gynecol. 188(3): [49] Ugwumadu A. (2013) Understanding cardiotocographic patterns associated with intrapartum fetal hypoxia and neurologic injury. Best Pract. Res. Clin. Obstet. Gyn. 27(4): [50] Muro M., Shono H., Shono M., i wsp. (2004) Changes in diurnal variations in the fetal heart rate baseline with advancing gestational age. Sleep and Biological Rhythms 2(1): [51] Phelan J.P., Kim J.O. (2000) Fetal heart rate observations in the brain-damaged infant. Semin. Perinatol. 24: [52] Spencer J.A., Badawi N., Burton P. i wsp. (1997) The intrapartum CTG prior to neonatal encephalopathy at term: a case-control study. British Journal of Obstetrics and Gynaecology 104(1): [53] Amer-Wahlin I., Hellsten C., Noren H. i wsp. (2001) Cardiotocography only versus cardiotocography plus ST analysis of fetal electrocardiogram for intrapartum fetal monitoring: a Swedish randomised controlled trial. Lancet 358(9281): [54] Westgate J., Harris M., Curnow J.S.H., Greene K.R. (1993) Plymouth randomised trial of cardiotocogram only versus ST waveform plus cardiotocogram for intrapartum monitoring in 2400 cases. Am. J. Obstet. Gynecol. 169(5): [55] Widmark C., Jansson T., Lindecrantz K., Rosén K.G. (1991) ECG waveform, short term heart rate variability and plasma catecholamine concentrations in response to hypoxia in intrauterine growth retarded guinea pig fetuses. Dev. Physiol. 15: [56] Wolfberg A., Norwitz E.R. (2009) Probing the fetal cardiac signal for antecedents of brain injury. Clin. Perinatol. 36: [57] Kühnert M., Schmidt S. (2004) Intrapartum management of nonreassuring fetal heart rate patterns: a randomized controlled trial of fetal oximetry. Am. J. Obstet. Gynecol. 191: [58] Gorenberg D.M, Pattillo C., Hendi P. i wsp. (2003) Fetal pulse oximetry: correlation between oxygen desaturation, dura-
12 Ocena ośrodkowego układu nerwowego płodu 203 tion, and frequency and neonatal outcomes. Am. J. Obstet. Gynecol.189: [59] Carbonne B., Audibert F., Segard L. i wsp. (1994) Fetal pulse oximetry: correlation between changes in oxygen saturation and neonatal outcome. Eur. J. Obstet. Gynecol. Reprod. Biol. 57: [60] Ferrazzi E., Bozzo M., Rigano S. i wsp. (2002) Temporal sequence of abnormal Doppler changes in the peripheral and central circulatory systems of the severely growth-restricted fetus. Ultrasound Obstet. Gynecol.19: [61] Bartkowiak R. (1999) Badania dopplerowskie naczyń płodowych w diagnostyce niedotlenienia okołoporodowego. Borgis Nowa Medycyna 6: [62] Vyas S., Nicolaides K.H., Bower S. i wsp. (1990) Middle Cerebral artery flow velocity waveforms in fetal hypoxaemia. Br. J. Obstet. Gynaecol. 97: [63] Rizzo G., Capponi A., Talone P.E. (1996) Doppler indices from inferior vena cava and ductus venosus in predicting ph and oxygen tension in umbilical blood at cordocentesis in growth-retarded fetuses. Ultrasound in Obstet. Gynecol. 7(6): [64] Gramellini D., Folli M.C., Raboni S. i wsp. (1992) Cerebral umbilical Doppler ratio as a predictor of adverse perinatal outcome. Obstet. Gynecol. 79: [65] Ropacka-Lesiak M., Korbelak T., Bręborowicz G. (2011) Ocena przepływu krwi w tętnicy środkowej mózgu w ciąży niepowikłanej. Ginekol. Pol. 82: [66] Dubiel M., Gunnarsson G.O., Gudmunsson S. (2002) Blood redistribution in the fetal brain during chronic hypoxia. Ultrasound in Obstet. Gynecol. 20(2): [67] Roza S.J., Steegers E.A.P., Verburg B.O. (2008) What Is Spared by Fetal Brain-Sparing? Fetal Circulatory Redistribution and Behavioral Problems in the General Population. Am. J. Epidemiol. 168(10): [68] Chandran R., Serra-Serra V., Sellers S.M., Redman C.W.G. (1993) Fetal cerebral Doppler in the recognition of fetal compromise. Brit. J. Obstet. Gynecol. 100(2): [69] Beaudeux J.L., Soler C., Foglietti M.J. (2002) Patophysiological aspects of S-100 $ protein. Immuno-analyse & Biologie Specialisee 17(5): [70] Gazzolo D., Vinesi P., Bartocci M. i wsp. (1999) Elevated S100 blood level as an early indicator of intraventricular haemorrhage in preterm infants. Correlation with cerebral Doppler velocimetry. J. Neurol. Sci. 170(1): [71] Annerén G., Esscher T., Larsson L. i wsp. (1988) S100 protein and neuron-specific enolase in amniotic fluid as markers of abdominal wall and neural tube defects in the fetus. Prenat. Diagn. 8(5): [72] Blennow M., Savman K., Ilves P. i wsp. (2001) Brain-specific proteins in the cerebrospinal fluid of severely asphyxiated newborn infants. Acta Paediatr. 90(10): [73] Nagdyman N., Kömen W., Ko H.K. i wsp. (2001) Early biochemical indicators of hypoxic ischemic encephalopathy after birth asphyxia. Pediatr. Res. 49: [74] Cuestas R.A. Jr. (1980) Creatine kinase isoenzymes in highrisk infants. Pediatr. Res. 14(8): [75] Ruth V.J. (1989) Prognostic value of creatine kinase BB- isoensyme in high risk newborn infants. Arch. of Disease in Childhood 64: [76] Pavlova N.G., Konstantinova N.N., Arutjunyan A.V. (1999) Functional and biochemical criteria for investigation of brain development disorders. Int. J. Dev. Neurosc. 17(8): [77] Rekomendacje zespołu ekspertów Polskiego Towarzystwa Ginekologicznego dotyczące opieki okołoporodowej i prowadzenia porodu. (2009) Ginekol. Pol. 80: [78] Low J.A. (1997) Intrapartum fetal asphyxia: Definition, diagnosis and classification. Am. J. Obstet. Gynecol. 176(5): [79] Robertson C. M. T., Finer N.N., Grace M.G.A. (1989) School performance of survivors of neonatal encephalopathy associated with birth asphyxia at term. The Journal of Pediatrics. 114(5): [80] Kruger K., Hallberg B., Blennow M. i wsp. (1999) Predictive value of fetal scalp blood lactate concentration and ph as markers of neurologic disability. Am. J. Obstet. Gynecol. 181 (5): [81] Rodeck C.H. (1980) Value of fetoscopy in prenatal diagnosis. J.R. Soc. Med. 73(1): [82] Rodeck C.H., Campbell S. (1978) Early prenatal diagnosis of neural tube defects by ultrasound-guided fetoscopy. Lancet 311(8074): [83] Soothill P.W., Ayaji R.A., Campbell S. i wsp. (1992) Relationship between fetal academia at cordocentesis and subsequent neurodevelopment. Ultrasound Obstet. Gynecol. 2: [84] Tongsong T., Wanapirak C., Kunavikatul C. i wsp. (2000) Cordocentesis at weeks of gestation: experience of 1320 cases. Prenat. Diagn. 20: J Anna Roztocka Klinika Perinatologii i Ginekologii Uniwersytet Medyczny w Poznaniu Poznań, ul. Polna 33 anroztocka@gmail.com Prenatal assessment of central nervous system The paper describes the intrauterine development of the human central nervous system (CNS) and sensory system since the early gestation. Additionally, invasive and non-invasive methods of prenatal assessment of their anatomy and function are discussed. This article focuses on the effect of intrauterine hypoxia and acidemia on the impairment of neurodevelopment. A wide spectrum of tools allowing to assess the condition of fetal CNS is fully reviewed. Biophysical methods include cardiotocography, fetal electrocardiography, fetal pulsoximetry and ultrasonography, enclosing the biophysical profile (Manning s test) and Doppler velocimetry. Recently, biochemical method of testing the brain damage markers, such as S-100 B protein and brain isoensyme of creatine kinase (CK-BB) has been gaining importance. Together with fetoscopy, cordocentesis and fetal blood sampling for acid-base balance, it constitutes the invasive section of prenatal CNS evaluation. Considering the fact that the CNS anomalies are one of the most common congenital malformations characterized by an increased risk of neonatal morbidity and mortality, monitoring of the central nervous system s condition and early detection of its anomalies is relevant to both obstetrics and neonatology. Key words: fetal central nervous system, neuroembryology, fetal neurological monitoring, prenatal hypoxia, congenital malformations, ultrasonography, cardiotocography, invasive methods
Badanie ultrasonograficzne między 11 a 14 tc. ocena kształtu czaszki, sierpu mózgu, splotów naczyniówkowych komór bocznych ocena kręgosłupa
 Ocena układu nerwowego u płodu w świetle Rekomendacji Sekcji USG PTG Wykonanie trzech przesiewowych badań ultrasonograficznych w ciąży: przed 10 tygodniem ciąży 11 14 tydzień ciąży 18 24 tydzień ciąży
Ocena układu nerwowego u płodu w świetle Rekomendacji Sekcji USG PTG Wykonanie trzech przesiewowych badań ultrasonograficznych w ciąży: przed 10 tygodniem ciąży 11 14 tydzień ciąży 18 24 tydzień ciąży
Metody monitorowania stanu płodu. I Katedra i Klinika Położnictwa i Ginekologii WUM
 Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Metody monitorowania stanu płodu. I Katedra i Klinika Położnictwa i Ginekologii WUM
 Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Metody monitorowania stanu płodu I Katedra i Klinika Położnictwa i Ginekologii WUM MONITOROWANIE DOBROSTANU PŁODU Rozpoznawanie stanów zagrożenia płodu, objawów ostrego lub przewlekłego niedotlenienia
Metody intensywnego nadzoru w ciąży i porodzie
 Metody intensywnego nadzoru w ciąży i porodzie Jacek Sieńko II Katedra i Klinika Położnictwa i Ginekologii Warszawskiego Uniwersytetu Medycznego Nadzór położniczy Nad płodem Samoocena aktywności ruchowej
Metody intensywnego nadzoru w ciąży i porodzie Jacek Sieńko II Katedra i Klinika Położnictwa i Ginekologii Warszawskiego Uniwersytetu Medycznego Nadzór położniczy Nad płodem Samoocena aktywności ruchowej
Ultrasonografia diagnostyczna i interwencyjna
 Ultrasonografia diagnostyczna i interwencyjna Click to edit Master subtitle style dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa
Ultrasonografia diagnostyczna i interwencyjna Click to edit Master subtitle style dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa
5. Powstawanie dwulistkowej tarczki zarodkowej. Drugi tydzień rozwoju 107 Zaburzenia w rozwoju w pierwszych dwóch tygodniach...
 SPIS TREŚCI CZĘŚĆ OGÓLNA 1. Zarys historii embriologii................ 16 2. Układ rozrodczy................... 26 Układ rozrodczy męski.................. 26 Narządy rozrodcze wewnętrzne...............
SPIS TREŚCI CZĘŚĆ OGÓLNA 1. Zarys historii embriologii................ 16 2. Układ rozrodczy................... 26 Układ rozrodczy męski.................. 26 Narządy rozrodcze wewnętrzne...............
dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa i Ginekologii
 dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa i Ginekologii najbardziej popularna metoda wizualizacji duża dostępność względnie
dr hab n. med. Piotr Węgrzyn dr n. med. Robert Bartkowiak lek. Robert Brawura-Biskupski-Samaha I Katedra i Klinika Położnictwa i Ginekologii najbardziej popularna metoda wizualizacji duża dostępność względnie
Załącznik nr 5 do zarządzenia Nr 53/2006 Prezesa Narodowego Funduszu Zdrowia. Program badań prenatalnych
 Program badań prenatalnych 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU BADAŃ PRENATALNYCH, zwanego dalej Programem. 1. Opis problemu zdrowotnego W ostatnich latach wzrasta systematycznie średni wiek
Program badań prenatalnych 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU BADAŃ PRENATALNYCH, zwanego dalej Programem. 1. Opis problemu zdrowotnego W ostatnich latach wzrasta systematycznie średni wiek
Ultrasonograficzna ocena wzrastania płodów w I i II trymestrze ciąży w populacyjnym programie badań prenatalnych wad wrodzonych w regionie lubelskim
 Lek. med. Izabela Wnuczek-Mazurek Ultrasonograficzna ocena wzrastania płodów w I i II trymestrze ciąży w populacyjnym programie badań prenatalnych wad wrodzonych w regionie lubelskim Promotor: Dr hab.
Lek. med. Izabela Wnuczek-Mazurek Ultrasonograficzna ocena wzrastania płodów w I i II trymestrze ciąży w populacyjnym programie badań prenatalnych wad wrodzonych w regionie lubelskim Promotor: Dr hab.
Marzena Woźniak Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie
 Marzena Woźniak Rozprawa doktorska na stopień doktora nauk medycznych Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie Okresy ciąży i połogu są wymieniane
Marzena Woźniak Rozprawa doktorska na stopień doktora nauk medycznych Temat rozprawy: Ocena, monitorowanie i leczenie zakrzepicy żylnej w okresie ciąży i połogu Streszczenie Okresy ciąży i połogu są wymieniane
Kardiotokografia. Czynniki wpływające na częstotliwość akcji serca płodu czynniki biochemiczne czynniki neurogenne czynniki hemodynamiczne
 Kardiotokografia Kardiotokografia Stosowana jest do nadzoru płodu przed porodem i w czasie porodu Dzięki ciągłemu nadzorowi kardiotokograficznemu możliwe jest wczesne rozpoznanie niedotlenienia płodu i
Kardiotokografia Kardiotokografia Stosowana jest do nadzoru płodu przed porodem i w czasie porodu Dzięki ciągłemu nadzorowi kardiotokograficznemu możliwe jest wczesne rozpoznanie niedotlenienia płodu i
Multimedial Unit of Dept. of Anatomy JU
 Multimedial Unit of Dept. of Anatomy JU Ośrodkowy układ nerwowy zaczyna się rozwijać na początku 3. tygodnia w postaci płytki nerwowej, położonej w pośrodkowo-grzbietowej okolicy, ku przodowi od węzła
Multimedial Unit of Dept. of Anatomy JU Ośrodkowy układ nerwowy zaczyna się rozwijać na początku 3. tygodnia w postaci płytki nerwowej, położonej w pośrodkowo-grzbietowej okolicy, ku przodowi od węzła
IUGR. prof. dr hab. n. med. Krzysztof Sodowski
 IUGR prof. dr hab. n. med. Krzysztof Sodowski definicja postacie znaczenie diagnostyka monitoring decyzje porodowe mały płód - SGA prawidłowy - brak cech wad, chorób genetycznych, infekcji nieprawidłowy
IUGR prof. dr hab. n. med. Krzysztof Sodowski definicja postacie znaczenie diagnostyka monitoring decyzje porodowe mały płód - SGA prawidłowy - brak cech wad, chorób genetycznych, infekcji nieprawidłowy
NIPT Nieinwazyjny Test Prenatalny (ang. Non-Invasive Prenatal Test)
 NIPT Nieinwazyjny Test Prenatalny (ang. Non-Invasive Prenatal Test) Nieinwazyjne badanie krwi kobiety ciężarnej w kierunku wykluczenia najczęstszych trisomii u płodu Cel testu NIPT Celem testu NIPT jest
NIPT Nieinwazyjny Test Prenatalny (ang. Non-Invasive Prenatal Test) Nieinwazyjne badanie krwi kobiety ciężarnej w kierunku wykluczenia najczęstszych trisomii u płodu Cel testu NIPT Celem testu NIPT jest
BEZPIECZENSTWO USG. A-s L-ow A-s R-easonable A-chievable ALARA. minimalne ryzyko badania. minimum ekspozycji. minimalna intensywność ekspozycji
 OPISZ ZDJĘCIA T BS IT CP CM NT MB T (Thalamus) wzgórze MB (Mid Brain) śródmózgowie BS (Brainstem) pień mózgu IT (Intracranial Translucency) przezierność wewnątrzczaszkowa CP (Chorionic Plexus) sploty naczyniówkowe
OPISZ ZDJĘCIA T BS IT CP CM NT MB T (Thalamus) wzgórze MB (Mid Brain) śródmózgowie BS (Brainstem) pień mózgu IT (Intracranial Translucency) przezierność wewnątrzczaszkowa CP (Chorionic Plexus) sploty naczyniówkowe
Wprowadzenie. ROZDZIAŁ 2 Neuroanatomia. Wprowadzenie 85 Układ ruchowy 86 Układ czuciowy 90 Układ wzrokowy 93 Pień mózgu 96 Móżdżek 100 Kora mózgu 103
 ROZDZIAŁ 2 Neuroanatomia Wprowadzenie 85 Układ ruchowy 86 Układ czuciowy 90 Układ wzrokowy 93 Pień mózgu 96 Móżdżek 100 Kora mózgu 103 Wprowadzenie Udar mózgu jest schorzeniem uszkadzającym mózg. W związku
ROZDZIAŁ 2 Neuroanatomia Wprowadzenie 85 Układ ruchowy 86 Układ czuciowy 90 Układ wzrokowy 93 Pień mózgu 96 Móżdżek 100 Kora mózgu 103 Wprowadzenie Udar mózgu jest schorzeniem uszkadzającym mózg. W związku
APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor)
 APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor) W Polsce rodzi się około 24 000 wcześniaków z masą ciała poniżej 2500 g. W ciągu
APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor) W Polsce rodzi się około 24 000 wcześniaków z masą ciała poniżej 2500 g. W ciągu
tel:
 Miękki model mózgu, 8 części Nr ref: MA00741 Informacja o produkcie: Miękki model mózgu, 8 części Wysokiej jakości, realistyczny model mózgu człowieka, wykonany z miękkiego materiału, przypominającego
Miękki model mózgu, 8 części Nr ref: MA00741 Informacja o produkcie: Miękki model mózgu, 8 części Wysokiej jakości, realistyczny model mózgu człowieka, wykonany z miękkiego materiału, przypominającego
Kurs do Certyfikatu Sekcji USG PTG Spała, 2012
 Kurs do Certyfikatu Sekcji USG PTG Spała, 2012 Najczęstsze błędy w diagnostyce prenatalnej Wojciech Cnota Oddział Kliniczny Położnictwa i Ginekologii w Rudzie Śląskiej Śląski Uniwersytet Medyczny w Katowicach
Kurs do Certyfikatu Sekcji USG PTG Spała, 2012 Najczęstsze błędy w diagnostyce prenatalnej Wojciech Cnota Oddział Kliniczny Położnictwa i Ginekologii w Rudzie Śląskiej Śląski Uniwersytet Medyczny w Katowicach
W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska.
 W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska. Dzięki wczesnej diagnostyce możemy wykryć 94% takich przypadków i podjąć leczenie, zapobiegając
W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska. Dzięki wczesnej diagnostyce możemy wykryć 94% takich przypadków i podjąć leczenie, zapobiegając
Charakterystyka obrotu kostnego u kobiet w ciąży fizjologicznej i powikłanej porodem przedwczesnym streszczenie.
 Anastasiya Zasimovich Charakterystyka obrotu kostnego u kobiet w ciąży fizjologicznej i powikłanej porodem przedwczesnym streszczenie. Ciąża jest to specyficzny, fizjologiczny stan organizmu kobiety. O
Anastasiya Zasimovich Charakterystyka obrotu kostnego u kobiet w ciąży fizjologicznej i powikłanej porodem przedwczesnym streszczenie. Ciąża jest to specyficzny, fizjologiczny stan organizmu kobiety. O
NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau
 NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau Nieinwazyjne badania prenatalne, polegające na ocenia parametrów biochemicznych, takie jak
NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau Nieinwazyjne badania prenatalne, polegające na ocenia parametrów biochemicznych, takie jak
Kalendarz badań USG w ciąży. Po co robić i jak dobrze zinterpretować wynik?
 Kalendarz badań USG w ciąży. Po co robić i jak dobrze zinterpretować wynik? Zrobiłaś test ciążowy i jest pozytywny? Kiedy powinnaś wybrać się do lekarza i zrobić pierwsze USG? Jeszcze 60 lat temu niewyobrażalne
Kalendarz badań USG w ciąży. Po co robić i jak dobrze zinterpretować wynik? Zrobiłaś test ciążowy i jest pozytywny? Kiedy powinnaś wybrać się do lekarza i zrobić pierwsze USG? Jeszcze 60 lat temu niewyobrażalne
2. Etiopatogeneza astmy... 14 2.1. Układ oddechowy... 14 2.2. Układ krążenia... 16
 INTENSYWNA TERAPIA STANU ASTMATYCZNEGO 1. Definicja... 13 2. Etiopatogeneza astmy... 14 2.1. Układ oddechowy... 14 2.2. Układ krążenia... 16 3. Obraz kliniczny... 17 3.1. Rozpoznanie... 17 3.2. Diagnostyka
INTENSYWNA TERAPIA STANU ASTMATYCZNEGO 1. Definicja... 13 2. Etiopatogeneza astmy... 14 2.1. Układ oddechowy... 14 2.2. Układ krążenia... 16 3. Obraz kliniczny... 17 3.1. Rozpoznanie... 17 3.2. Diagnostyka
USG Power Doppler jest użytecznym narzędziem pozwalającym na uwidocznienie wzmożonego przepływu naczyniowego w synovium będącego skutkiem zapalenia.
 STRESZCZENIE Serologiczne markery angiogenezy u dzieci chorych na młodzieńcze idiopatyczne zapalenie stawów - korelacja z obrazem klinicznym i ultrasonograficznym MIZS to najczęstsza przewlekła artropatia
STRESZCZENIE Serologiczne markery angiogenezy u dzieci chorych na młodzieńcze idiopatyczne zapalenie stawów - korelacja z obrazem klinicznym i ultrasonograficznym MIZS to najczęstsza przewlekła artropatia
Jakie są przyczyny uszkodzenia słuchu?
 Jakie są przyczyny uszkodzenia słuchu? Pruszewicz według kryterium etiologicznego podzielił zaburzenia słuchu u dzieci na trzy grupy: 1. głuchota dziedziczna i wady rozwojowe, 2. głuchota wrodzona, 3.
Jakie są przyczyny uszkodzenia słuchu? Pruszewicz według kryterium etiologicznego podzielił zaburzenia słuchu u dzieci na trzy grupy: 1. głuchota dziedziczna i wady rozwojowe, 2. głuchota wrodzona, 3.
Tyreologia opis przypadku 6
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 6 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 23-letna kobieta zgłosił się do Poradni Endokrynologicznej.
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 6 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 23-letna kobieta zgłosił się do Poradni Endokrynologicznej.
INSTYTUT MATKI I DZIECKA w Warszawie, Klinika Patologii i Intensywnej Terapii Noworodka
 Leczenie pod znakiem zapytania, czyli kontrowersje w intensywnej terapii noworodka, Pałac Sulisław; 15-1616 maja 2015 Wrodzone wytrzewienie od prenatalnej diagnozy do decyzji terapeutycznych Magdalena
Leczenie pod znakiem zapytania, czyli kontrowersje w intensywnej terapii noworodka, Pałac Sulisław; 15-1616 maja 2015 Wrodzone wytrzewienie od prenatalnej diagnozy do decyzji terapeutycznych Magdalena
Wanda Siemiątkowska - Stengert
 Wanda Siemiątkowska - Stengert Wpływ zabiegu odsysania z tchawicy na ciśnienie śródczaszkowe i układ krążenia noworodków wymagających wentylacji zastępczej, po zastosowaniu różnej premedykacji farmakologicznej.
Wanda Siemiątkowska - Stengert Wpływ zabiegu odsysania z tchawicy na ciśnienie śródczaszkowe i układ krążenia noworodków wymagających wentylacji zastępczej, po zastosowaniu różnej premedykacji farmakologicznej.
1. Studia Doktoranckie Uniwersytet Medyczny w Łodzi, Zakład Genetyki Klinicznej i Laboratoryjnej w Łodzi, UM w Łodzi
 Płód w płodzie fetus in fetu. Hanna Moczulska 1, Maria Respondek-Liberska 2 1. Studia Doktoranckie Uniwersytet Medyczny w Łodzi, Zakład Genetyki Klinicznej i Laboratoryjnej w Łodzi, UM w Łodzi 2. Zakład
Płód w płodzie fetus in fetu. Hanna Moczulska 1, Maria Respondek-Liberska 2 1. Studia Doktoranckie Uniwersytet Medyczny w Łodzi, Zakład Genetyki Klinicznej i Laboratoryjnej w Łodzi, UM w Łodzi 2. Zakład
Pytania na II-gi termin poprawkowy z anatomii prawidłowej człowieka dla studentów Oddziału Stomatologicznego
 Pytania na II-gi termin poprawkowy z anatomii prawidłowej człowieka dla studentów Oddziału Stomatologicznego CZASZKA 1. Połączenia ścisłe kości czaszki. Ciemiączka 2. Staw szczytowo-potyliczny 3. Staw
Pytania na II-gi termin poprawkowy z anatomii prawidłowej człowieka dla studentów Oddziału Stomatologicznego CZASZKA 1. Połączenia ścisłe kości czaszki. Ciemiączka 2. Staw szczytowo-potyliczny 3. Staw
ZAKRES PROFILAKTYCZNYCH ŚWIADCZEŃ OPIEKI ZDROWOTNEJ U DZIECI DO UKOŃCZENIA 6 ROKU ŻYCIA WRAZ Z OKRESAMI ICH PRZEPROWADZANIA
 Załącznik nr 2 ZAKRES PROFILAKTYCZNYCH ŚWIADCZEŃ OPIEKI ZDROWOTNEJ U DZIECI DO UKOŃCZENIA 6 ROKU ŻYCIA WRAZ Z OKRESAMI ICH PRZEPROWADZANIA Termin badania (wiek) Badania (testy) przesiewowe oraz świadczenia
Załącznik nr 2 ZAKRES PROFILAKTYCZNYCH ŚWIADCZEŃ OPIEKI ZDROWOTNEJ U DZIECI DO UKOŃCZENIA 6 ROKU ŻYCIA WRAZ Z OKRESAMI ICH PRZEPROWADZANIA Termin badania (wiek) Badania (testy) przesiewowe oraz świadczenia
Mechanoreceptory (dotyk, słuch) termoreceptory i nocyceptory
 Mechanoreceptory (dotyk, słuch) termoreceptory i nocyceptory Iinformacja o intensywności bodźca: 1. Kodowanie intensywności bodźca (we włóknie nerwowym czuciowym) odbywa się za pomocą zmian częstotliwość
Mechanoreceptory (dotyk, słuch) termoreceptory i nocyceptory Iinformacja o intensywności bodźca: 1. Kodowanie intensywności bodźca (we włóknie nerwowym czuciowym) odbywa się za pomocą zmian częstotliwość
spis treści Część i: Podstawy neuroanatomii i neurofizjologii... 15 Cele rozdziałów... 16 Słowa kluczowe... 16
 spis treści Część i: Podstawy neuroanatomii i neurofizjologii... 15 Cele rozdziałów... 16 Słowa kluczowe... 16 1. Rozwój i podział układu nerwowego Janusz Moryś... 17 1.1. Rozwój rdzenia kręgowego... 17
spis treści Część i: Podstawy neuroanatomii i neurofizjologii... 15 Cele rozdziałów... 16 Słowa kluczowe... 16 1. Rozwój i podział układu nerwowego Janusz Moryś... 17 1.1. Rozwój rdzenia kręgowego... 17
Wmedycynie dorosłych badanie fizykalne pacjenta ma
 169 5 Przedporodowa ocena płodu za pomocą ultrasonografii: profil biofizyczny płodu Martin R. Chavez, Yinka Oyelese i Anthony M. Vintzileos Technika przeprowadzania oceny profilu biofizycznego Profil biofizyczny:
169 5 Przedporodowa ocena płodu za pomocą ultrasonografii: profil biofizyczny płodu Martin R. Chavez, Yinka Oyelese i Anthony M. Vintzileos Technika przeprowadzania oceny profilu biofizycznego Profil biofizyczny:
INSTYTUT MATKI I DZIECKA w Warszawie, Klinika Patologii i Intensywnej Terapii Noworodka
 Ocena ryzyka nieprawidłowego rozwoju dzieci urodzonych przedwcześnie Wczesne wspomaganie rozwoju dziecka i pomoc rodzinie doświadczenia i rekomendacje Warszawa, 10 12 grudnia 2007 Ewa Helwich Klinika Neonatologii
Ocena ryzyka nieprawidłowego rozwoju dzieci urodzonych przedwcześnie Wczesne wspomaganie rozwoju dziecka i pomoc rodzinie doświadczenia i rekomendacje Warszawa, 10 12 grudnia 2007 Ewa Helwich Klinika Neonatologii
Ocena zmian hemodynamicznych układu krąŝ
 Ocena zmian hemodynamicznych układu krąŝ ąŝenia u noworodków. w. Renata Bokiniec Klinika Neonatologii i Intensywnej Terapii Noworodka WUM Adaptacja Stabilizacja i utrzymanie prawidłowej wymiany gazowej
Ocena zmian hemodynamicznych układu krąŝ ąŝenia u noworodków. w. Renata Bokiniec Klinika Neonatologii i Intensywnej Terapii Noworodka WUM Adaptacja Stabilizacja i utrzymanie prawidłowej wymiany gazowej
6.5. Badanie ultrasonograficzne w położnictwie
 6.5. Badanie ultrasonograficzne w położnictwie Mariusz Dubiel, Grzegorz H. Bręborowicz Badanie ultrasonograficzne we współczesnym położnictwie odgrywa jedną z kluczowych ról w nowoczesnym nadzorze nad
6.5. Badanie ultrasonograficzne w położnictwie Mariusz Dubiel, Grzegorz H. Bręborowicz Badanie ultrasonograficzne we współczesnym położnictwie odgrywa jedną z kluczowych ról w nowoczesnym nadzorze nad
Diagnostyka i leczenie ciąży ektopowej. Klinika Położnictwa i Chorób Kobiecych
 Diagnostyka i leczenie ciąży ektopowej Klinika Położnictwa i Chorób Kobiecych Co to jest ciąża ektopowa? Ciąża ektopowa- lokalizacja Ciąża ektopowa - lokalizacja Najczęstsza lokalizacja bańka jajowodu
Diagnostyka i leczenie ciąży ektopowej Klinika Położnictwa i Chorób Kobiecych Co to jest ciąża ektopowa? Ciąża ektopowa- lokalizacja Ciąża ektopowa - lokalizacja Najczęstsza lokalizacja bańka jajowodu
Regulacja nerwowo-hormonalna. 1. WskaŜ strzałkami na rysunku gruczoły i napisz ich nazwy: przysadka mózgowa, tarczyca, jajniki, nadnercza.
 Regulacja nerwowo-hormonalna 1. WskaŜ strzałkami na rysunku gruczoły i napisz ich nazwy: przysadka mózgowa, tarczyca, jajniki, nadnercza. 2. Zaznacz nazwę struktury, która koordynuje działalność wszystkich
Regulacja nerwowo-hormonalna 1. WskaŜ strzałkami na rysunku gruczoły i napisz ich nazwy: przysadka mózgowa, tarczyca, jajniki, nadnercza. 2. Zaznacz nazwę struktury, która koordynuje działalność wszystkich
Śmierć mózgu. Janusz Trzebicki I Klinika Anestezjologii i Intensywnej Terapii WUM
 Śmierć mózgu Janusz Trzebicki I Klinika Anestezjologii i Intensywnej Terapii WUM Proces śmierci Przerwanie czynności neurologicznych OUN Zatrzymanie czynności serca Zatrzymanie czynności oddechowej Śmierć
Śmierć mózgu Janusz Trzebicki I Klinika Anestezjologii i Intensywnej Terapii WUM Proces śmierci Przerwanie czynności neurologicznych OUN Zatrzymanie czynności serca Zatrzymanie czynności oddechowej Śmierć
Pytania z zakresu położnictwa
 Pytania z zakresu położnictwa - 2017 1. Proszę omówić zapotrzebowanie na składniki mineralne i witaminowe u kobiet ciężarnych i karmiących piersią ze szczególnym uwzględnieniem znaczenia profilaktyki jodowej.
Pytania z zakresu położnictwa - 2017 1. Proszę omówić zapotrzebowanie na składniki mineralne i witaminowe u kobiet ciężarnych i karmiących piersią ze szczególnym uwzględnieniem znaczenia profilaktyki jodowej.
II KATEDRA KARDIOLOGII CM UMK
 II KATEDRA KARDIOLOGII CM UMK 2014 Zawał serca ból wieńcowy p30 min +CPK +Troponiny Zawał serca z p ST STEMI ( zamknięcie dużej tętnicy wieńcowej) Z wytworzeniem załamka Q Zawał serca bez pst NSTEMI Zamknięcie
II KATEDRA KARDIOLOGII CM UMK 2014 Zawał serca ból wieńcowy p30 min +CPK +Troponiny Zawał serca z p ST STEMI ( zamknięcie dużej tętnicy wieńcowej) Z wytworzeniem załamka Q Zawał serca bez pst NSTEMI Zamknięcie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
Tajemnice świata zmysłów oko.
 Tajemnice świata zmysłów oko. Spis treści Narządy zmysłów Zmysły u człowieka Oko Budowa oka Model budowy siatkówki Działanie oka Kolory oczu Choroby oczu Krótkowzroczność Dalekowzroczność Astygmatyzm Akomodacja
Tajemnice świata zmysłów oko. Spis treści Narządy zmysłów Zmysły u człowieka Oko Budowa oka Model budowy siatkówki Działanie oka Kolory oczu Choroby oczu Krótkowzroczność Dalekowzroczność Astygmatyzm Akomodacja
Formularz zgłoszeniowy na badanie kwalifikacyjne do mikropolaryzacji mózgu
 Formularz zgłoszeniowy na badanie kwalifikacyjne do mikropolaryzacji mózgu Data... Poniższe schorzenia zazwyczaj nie stanowią przeciwwskazania do zastosowania mikropolaryzacji. Proszę zatem o udzielenie
Formularz zgłoszeniowy na badanie kwalifikacyjne do mikropolaryzacji mózgu Data... Poniższe schorzenia zazwyczaj nie stanowią przeciwwskazania do zastosowania mikropolaryzacji. Proszę zatem o udzielenie
Patofizjologia krążenia płodowego
 Patofizjologia krążenia płodowego Krążenie płodowe w warunkach prawidłowych W łożysku dochodzi do wymiany gazów i składników odżywczych pomiędzy oboma krążeniami Nie dochodzi do mieszania się krwi w obrębie
Patofizjologia krążenia płodowego Krążenie płodowe w warunkach prawidłowych W łożysku dochodzi do wymiany gazów i składników odżywczych pomiędzy oboma krążeniami Nie dochodzi do mieszania się krwi w obrębie
Aneks I. Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu
 Aneks I Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu 1 Wnioski naukowe Uwzględniając raport oceniający komitetu PRAC w sprawie okresowych raportów o bezpieczeństwie
Aneks I Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu 1 Wnioski naukowe Uwzględniając raport oceniający komitetu PRAC w sprawie okresowych raportów o bezpieczeństwie
Universitäts-Frauenklinik Essen
 Universitäts-Frauenklinik Essen Badanie przesiewowe w pierwszym trymestrze ciąży Co to jest z badanie przesiewowe w pierwszym trymestrze ciąży? W badaniu przesiewowym w pierwszym trymestrze ciąży okreslane
Universitäts-Frauenklinik Essen Badanie przesiewowe w pierwszym trymestrze ciąży Co to jest z badanie przesiewowe w pierwszym trymestrze ciąży? W badaniu przesiewowym w pierwszym trymestrze ciąży okreslane
ANATOMIA FUNKCJONALNA
 BOGUSŁAW MARECKI ANATOMIA FUNKCJONALNA TOM II UKŁADY: naczyniowy, oddechowy, trawienny, moczowy, płciowy, nerwowy, wewnątrzwydzielniczy, narządów zmysłów, powłoka wspólna Akademia Wychowania Fizycznego
BOGUSŁAW MARECKI ANATOMIA FUNKCJONALNA TOM II UKŁADY: naczyniowy, oddechowy, trawienny, moczowy, płciowy, nerwowy, wewnątrzwydzielniczy, narządów zmysłów, powłoka wspólna Akademia Wychowania Fizycznego
Noworodek z wrodzoną wadą metabolizmu - analiza przypadku klinicznego
 Noworodek z wrodzoną wadą metabolizmu - analiza przypadku klinicznego Marcin Kalisiak Klinika Neonatologii i Intensywnej Terapii Noworodka Kierownik Kliniki: prof. Ewa Helwich 1 Plan prezentacji co to
Noworodek z wrodzoną wadą metabolizmu - analiza przypadku klinicznego Marcin Kalisiak Klinika Neonatologii i Intensywnej Terapii Noworodka Kierownik Kliniki: prof. Ewa Helwich 1 Plan prezentacji co to
Markery biochemiczne w diagnostyce prenatalnej
 Diagnostyka prenatalna Spała 09.11.2012 Markery biochemiczne w diagnostyce prenatalnej - test podwójny - nowe markery biochemiczne dr hab. n. med. Dariusz Borowski Warszawski Uniwersytet Medyczny rekomendacja
Diagnostyka prenatalna Spała 09.11.2012 Markery biochemiczne w diagnostyce prenatalnej - test podwójny - nowe markery biochemiczne dr hab. n. med. Dariusz Borowski Warszawski Uniwersytet Medyczny rekomendacja
Sopockie Centrum Terapii Poznawczo-Behawioralnej Michał Kuchczyński
 Sopockie Centrum Terapii Poznawczo-Behawioralnej Michał Kuchczyński 81-703 Sopot; ul. Marii Skłodowskiej-Curie 7/1, tel. kom. 604 858 808; e-mail: michal@terapiasopot-sctpb.pl www.terapiasopot-sctpb.pl
Sopockie Centrum Terapii Poznawczo-Behawioralnej Michał Kuchczyński 81-703 Sopot; ul. Marii Skłodowskiej-Curie 7/1, tel. kom. 604 858 808; e-mail: michal@terapiasopot-sctpb.pl www.terapiasopot-sctpb.pl
1. Zarys historii embriologii 3 Zarys historii embriologii medycznej w Polsce 13
 Spis treści CZĘŚĆ OGÓLNA 1. Zarys historii embriologii 3 Zarys historii embriologii medycznej w Polsce 13 2. Układ rozrodczy 17 Układ rozrodczy żeński 17 Narządy rozrodcze wewnętrzne 17 Narządy rozrodcze
Spis treści CZĘŚĆ OGÓLNA 1. Zarys historii embriologii 3 Zarys historii embriologii medycznej w Polsce 13 2. Układ rozrodczy 17 Układ rozrodczy żeński 17 Narządy rozrodcze wewnętrzne 17 Narządy rozrodcze
BADANIA LABORATORYJNE WYKONYWANE W PRZYPADKU NIEDOKRWIENNEGO UDARU MÓZGU
 442 Część II. Neurologia kliniczna BADANIA LABORATORYJNE WYKONYWANE W PRZYPADKU NIEDOKRWIENNEGO UDARU MÓZGU Badania neuroobrazowe Badanie tomografii komputerowej głowy Zasadniczym rozróżnieniem wydaje
442 Część II. Neurologia kliniczna BADANIA LABORATORYJNE WYKONYWANE W PRZYPADKU NIEDOKRWIENNEGO UDARU MÓZGU Badania neuroobrazowe Badanie tomografii komputerowej głowy Zasadniczym rozróżnieniem wydaje
układu krążenia Paweł Piwowarczyk
 Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Jak ustalić datę poczęcia?
 Jak ustalić datę poczęcia? Ciąża rozpoczyna się w chwili zapłodnienia komórki jajowej. Czy jest możliwe dokładne wyznaczenie dnia w którym do tego doszło? Istnieją kalkulatory, które obliczają prawdopodobną
Jak ustalić datę poczęcia? Ciąża rozpoczyna się w chwili zapłodnienia komórki jajowej. Czy jest możliwe dokładne wyznaczenie dnia w którym do tego doszło? Istnieją kalkulatory, które obliczają prawdopodobną
lek. Olga Możeńska Ocena wybranych parametrów gospodarki wapniowo-fosforanowej w populacji chorych z istotną niedomykalnością zastawki mitralnej
 lek. Olga Możeńska Ocena wybranych parametrów gospodarki wapniowo-fosforanowej w populacji chorych z istotną niedomykalnością zastawki mitralnej Rozprawa na stopień doktora nauk medycznych Promotor: dr
lek. Olga Możeńska Ocena wybranych parametrów gospodarki wapniowo-fosforanowej w populacji chorych z istotną niedomykalnością zastawki mitralnej Rozprawa na stopień doktora nauk medycznych Promotor: dr
1 NADBRZUSZE 3 Anu E. Obaro, Venus Hedayati, Colin R. Deane, Keshthra Satchithananda i Paul S. Sidhu
 SPIS TREŚCI Redaktorzy Współpracownicy XI XIII DOROŚLI 1 NADBRZUSZE 3 Anu E. Obaro, Venus Hedayati, Colin R. Deane, Keshthra Satchithananda i Paul S. Sidhu Wątroba Ocena wielkości wątroby 4 Ocena zwłóknienia
SPIS TREŚCI Redaktorzy Współpracownicy XI XIII DOROŚLI 1 NADBRZUSZE 3 Anu E. Obaro, Venus Hedayati, Colin R. Deane, Keshthra Satchithananda i Paul S. Sidhu Wątroba Ocena wielkości wątroby 4 Ocena zwłóknienia
Sen i czuwanie rozdział 9. Zaburzenia mechanizmów kontroli ruchowej rozdział 8
 Sen i czuwanie rozdział 9 Zaburzenia mechanizmów kontroli ruchowej rozdział 8 SEN I CZUWANIE SEN I RYTMY OKOŁODOBOWE FAZY SNU CHARAKTERYSTYKA INDUKOWANIE SNU MECHANIZM I STRUKTURY MÓZGOWE RYTMY OKOŁODOBOWE
Sen i czuwanie rozdział 9 Zaburzenia mechanizmów kontroli ruchowej rozdział 8 SEN I CZUWANIE SEN I RYTMY OKOŁODOBOWE FAZY SNU CHARAKTERYSTYKA INDUKOWANIE SNU MECHANIZM I STRUKTURY MÓZGOWE RYTMY OKOŁODOBOWE
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości
 VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
DIAGNOSTYKA I LECZENIE URAZÓW CZASZKOWO-MÓZGOWYCH
 Częstochowa 2012 1 DIAGNOSTYKA I LECZENIE URAZÓW CZASZKOWO-MÓZGOWYCH Izabela Duda Częstochowa 2012 2 nomenklatura Traumatic brain injury Brain injury Head injury Traumatic cerebral injury Head trauma Traumatic
Częstochowa 2012 1 DIAGNOSTYKA I LECZENIE URAZÓW CZASZKOWO-MÓZGOWYCH Izabela Duda Częstochowa 2012 2 nomenklatura Traumatic brain injury Brain injury Head injury Traumatic cerebral injury Head trauma Traumatic
Wewnątrzmaciczne ograniczenie wzrastania płodu (IUGR)
 Perinatologia, Neonatologia i Ginekologia, tom 7, zeszyt 2, 112-116, 2014 SYTUACJA KLINICZNA #18 Wewnątrzmaciczne ograniczenie wzrastania płodu (IUGR) Pacjentka l. 36 przyjęta została do szpitala w 32.
Perinatologia, Neonatologia i Ginekologia, tom 7, zeszyt 2, 112-116, 2014 SYTUACJA KLINICZNA #18 Wewnątrzmaciczne ograniczenie wzrastania płodu (IUGR) Pacjentka l. 36 przyjęta została do szpitala w 32.
Dz. U. z 2013 poz. 1347 Brzmienie od 5 grudnia 2013. I. Osoby dorosłe
 Dz. U. z 2013 poz. 1347 Brzmienie od 5 grudnia 2013 Załącznik nr 1 WYKAZ NIEULECZALNYCH, POSTĘPUJĄCYCH, OGRANICZAJĄCYCH ŻYCIE CHORÓB NOWOTWOROWYCH INIENOWOTWOROWYCH, W KTÓRYCH SĄ UDZIELANE ŚWIADCZENIA
Dz. U. z 2013 poz. 1347 Brzmienie od 5 grudnia 2013 Załącznik nr 1 WYKAZ NIEULECZALNYCH, POSTĘPUJĄCYCH, OGRANICZAJĄCYCH ŻYCIE CHORÓB NOWOTWOROWYCH INIENOWOTWOROWYCH, W KTÓRYCH SĄ UDZIELANE ŚWIADCZENIA
Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją?
 Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją? Dolnośląski Szpital Specjalistyczny im. T. Marciniaka Centrum Medycyny Ratunkowej stale podnosi jakość prowadzonego
Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją? Dolnośląski Szpital Specjalistyczny im. T. Marciniaka Centrum Medycyny Ratunkowej stale podnosi jakość prowadzonego
Rozdział 8. Przedporodowe badania przesiewowe dotyczące nieprawidłowości płodu. Scenariusz inicjujący. Wprowadzenie. Czym są badania przesiewowe?
 Rozdział 8 Przedporodowe badania przesiewowe dotyczące nieprawidłowości płodu 100 Scenariusz inicjujący Joanna jest obecnie w 32 tygodniu ciąży. Czuje się bardzo dobrze i stwierdza, że obecnie powróciła
Rozdział 8 Przedporodowe badania przesiewowe dotyczące nieprawidłowości płodu 100 Scenariusz inicjujący Joanna jest obecnie w 32 tygodniu ciąży. Czuje się bardzo dobrze i stwierdza, że obecnie powróciła
PROFILAKTYKA WAD NARZĄDU ŻUCIA. Zakład Ortodoncji IS Warszawski Uniwersytet Medyczny
 PROFILAKTYKA WAD NARZĄDU ŻUCIA Zakład Ortodoncji IS Warszawski Uniwersytet Medyczny PROFILAKTYKA WAD NARZĄDU ŻUCIA kierowanie wzrostem i rozwojem narządu żucia w każdym okresie rozwojowym dziecka poprzez:
PROFILAKTYKA WAD NARZĄDU ŻUCIA Zakład Ortodoncji IS Warszawski Uniwersytet Medyczny PROFILAKTYKA WAD NARZĄDU ŻUCIA kierowanie wzrostem i rozwojem narządu żucia w każdym okresie rozwojowym dziecka poprzez:
Podstawowe zmiany patologiczne stwierdzane za pomocą dopplerowskich badań ultrasonograficznych naczyń domózgowych i wewnątrzczaszkowych
 12 Podstawowe zmiany patologiczne stwierdzane za pomocą dopplerowskich badań ultrasonograficznych naczyń domózgowych i wewnątrzczaszkowych Joanna Wojczal Współautorzy podrozdziałów: Grzegorz Kozera, Tomasz
12 Podstawowe zmiany patologiczne stwierdzane za pomocą dopplerowskich badań ultrasonograficznych naczyń domózgowych i wewnątrzczaszkowych Joanna Wojczal Współautorzy podrozdziałów: Grzegorz Kozera, Tomasz
Spis treści. Część I PROBLEMY KLINICZNO-DIAGNOSTYCZNE... 15. 1. Definicja, obraz kliniczny, podział Roman Michałowicz... 17 Piśmiennictwo...
 9 Spis treści Część I PROBLEMY KLINICZNO-DIAGNOSTYCZNE............ 15 1. Definicja, obraz kliniczny, podział Roman Michałowicz........ 17 Piśmiennictwo................................ 26 2. Wady rozwojowe
9 Spis treści Część I PROBLEMY KLINICZNO-DIAGNOSTYCZNE............ 15 1. Definicja, obraz kliniczny, podział Roman Michałowicz........ 17 Piśmiennictwo................................ 26 2. Wady rozwojowe
PRISCA 5.0 Nieinwazyjna diagnostyka prenatalna
 OCENA RYZYKA GENETYCZNYCH WAD PŁODU PRISCA 5.0 Nieinwazyjna diagnostyka prenatalna SPECJALISTYCZNY PROGRAM KOMPUTEROWY DO OCENY RYZYKA WAD CHROMOSOMOWYCH PŁODU I WAD ROZWOJOWYCHUKŁADU NERWOWEGO NA PODSTAWIE
OCENA RYZYKA GENETYCZNYCH WAD PŁODU PRISCA 5.0 Nieinwazyjna diagnostyka prenatalna SPECJALISTYCZNY PROGRAM KOMPUTEROWY DO OCENY RYZYKA WAD CHROMOSOMOWYCH PŁODU I WAD ROZWOJOWYCHUKŁADU NERWOWEGO NA PODSTAWIE
Universitäts-Frauenklinik Essen. Medycyna prenatalna i medycyna płodowa Centrum perinatologiczne I. Stopnia
 Universitäts-Frauenklinik Essen Medycyna prenatalna i medycyna płodowa Centrum perinatologiczne I. Stopnia Szanowni Państwo, Drodzy Rodzice, Nasze Centrum medycyny prenatalnej oferuje Państwu pełne spektrum
Universitäts-Frauenklinik Essen Medycyna prenatalna i medycyna płodowa Centrum perinatologiczne I. Stopnia Szanowni Państwo, Drodzy Rodzice, Nasze Centrum medycyny prenatalnej oferuje Państwu pełne spektrum
USG. Nasz przyjaciel czy wróg? Przygotowały: Marta Baranowska Aleksandra Sala
 USG Nasz przyjaciel czy wróg? Przygotowały: Marta Baranowska Aleksandra Sala Droga Kobieto! Jeśli w twoim życiu nastał czas, gdy nagle uświadamiasz sobie, iż za sprawą niewiadomej przyczyny nie mieścisz
USG Nasz przyjaciel czy wróg? Przygotowały: Marta Baranowska Aleksandra Sala Droga Kobieto! Jeśli w twoim życiu nastał czas, gdy nagle uświadamiasz sobie, iż za sprawą niewiadomej przyczyny nie mieścisz
Temat: Budowa i działanie narządu wzroku.
 Temat: Budowa i działanie narządu wzroku. Oko jest narządem wzroku. Umożliwia ono rozróżnianie barw i widzenie przedmiotów znajdujących się w różnych odległościach. Oko jest umiejscowione w kostnym oczodole.
Temat: Budowa i działanie narządu wzroku. Oko jest narządem wzroku. Umożliwia ono rozróżnianie barw i widzenie przedmiotów znajdujących się w różnych odległościach. Oko jest umiejscowione w kostnym oczodole.
Wskazówki do dokumentacji wad płodu niezbędne do uzyskania certyfikatów specjalistycznych (zdjęcia lub klipy filmowe).
 Wskazówki do dokumentacji wad płodu niezbędne do uzyskania certyfikatów specjalistycznych (zdjęcia lub klipy filmowe). 1. Wentrikulomegalia Powiększenie na tyle duże aby obraz OUN płodu zajmował co najmniej
Wskazówki do dokumentacji wad płodu niezbędne do uzyskania certyfikatów specjalistycznych (zdjęcia lub klipy filmowe). 1. Wentrikulomegalia Powiększenie na tyle duże aby obraz OUN płodu zajmował co najmniej
PODSTAWY NEUROANATOMII
 ROZDZIAŁ 1 PODSTAWY NEUROANATOMII Urok neurologii, w porównaniu z innymi dziedzinami medycyny praktycznej, polega na sposobie, w jaki zmusza nas do codziennego kontaktu z naukami podstawowymi. Aby wyjaśnić
ROZDZIAŁ 1 PODSTAWY NEUROANATOMII Urok neurologii, w porównaniu z innymi dziedzinami medycyny praktycznej, polega na sposobie, w jaki zmusza nas do codziennego kontaktu z naukami podstawowymi. Aby wyjaśnić
BIOLOGICZNE MECHANIZMY ZACHOWANIA II JĄDRA PODSTAWY KRESOMÓZGOWIA I KONTROLA RUCHOWA
 BIOLOGICZNE MECHANIZMY ZACHOWANIA II JĄDRA PODSTAWY KRESOMÓZGOWIA I KONTROLA RUCHOWA MECHANIZMY KONTROLI RUCHOWEJ SYSTEMY ZSTĘPUJĄCE Korowe ośrodki motoryczne Kora motoryczna (planowanie, inicjacja i kierowanie
BIOLOGICZNE MECHANIZMY ZACHOWANIA II JĄDRA PODSTAWY KRESOMÓZGOWIA I KONTROLA RUCHOWA MECHANIZMY KONTROLI RUCHOWEJ SYSTEMY ZSTĘPUJĄCE Korowe ośrodki motoryczne Kora motoryczna (planowanie, inicjacja i kierowanie
Grant NCN 2011/03/B/ST7/03649. Model anatomiczno-neurologiczno-radiologiczny: obszar unaczynienia objawy neurologiczne - lokalizacja
 Grant NCN 2011/03/B/ST7/03649 Model anatomiczno-neurologiczno-radiologiczny: obszar unaczynienia objawy neurologiczne - lokalizacja obszar unaczynienia objawy lokalizacja TĘTNICA SZYJNA WEWNĘTRZNA (OCZNA
Grant NCN 2011/03/B/ST7/03649 Model anatomiczno-neurologiczno-radiologiczny: obszar unaczynienia objawy neurologiczne - lokalizacja obszar unaczynienia objawy lokalizacja TĘTNICA SZYJNA WEWNĘTRZNA (OCZNA
PROGRAM PRZYGOTOWANY PRZEZ ZESPÓŁ PROGRAMOWY W SKŁADZIE 1 :
 PROGRAM PRZYGOTOWANY PRZEZ ZESPÓŁ PROGRAMOWY W SKŁADZIE 1 : 1. dr hab. n. o zdr. Grażyna Iwanowicz-Palus Przewodnicząca Zespołu; Samodzielna Pracownia Umiejętności Położniczych Wydział Nauk o Zdrowiu,
PROGRAM PRZYGOTOWANY PRZEZ ZESPÓŁ PROGRAMOWY W SKŁADZIE 1 : 1. dr hab. n. o zdr. Grażyna Iwanowicz-Palus Przewodnicząca Zespołu; Samodzielna Pracownia Umiejętności Położniczych Wydział Nauk o Zdrowiu,
Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci.
 Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci. dr n. med. Agnieszka Ołdakowska Klinika Chorób Zakaźnych Wieku Dziecięcego Warszawski Uniwersytet Medyczny Wojewódzki Szpital Zakaźny w Warszawie
Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci. dr n. med. Agnieszka Ołdakowska Klinika Chorób Zakaźnych Wieku Dziecięcego Warszawski Uniwersytet Medyczny Wojewódzki Szpital Zakaźny w Warszawie
3. Wykrywanie wad serca przed urodzeniem rola diagnostyki prenatalnej
 3. Wykrywanie wad serca przed urodzeniem rola diagnostyki prenatalnej Joanna Dangel Badania ultrasonograficzne i echokardiograficzne W 1998 roku pojawiły się pierwsze doniesienia wskazujące na to, że prenatalne
3. Wykrywanie wad serca przed urodzeniem rola diagnostyki prenatalnej Joanna Dangel Badania ultrasonograficzne i echokardiograficzne W 1998 roku pojawiły się pierwsze doniesienia wskazujące na to, że prenatalne
Patomorfologia wykład 28. Patomorfologia. wady cewy nerwowej 25.04.2015. rozwój ośrodkowego układu nerwowego. rozwój ośrodkowego układu nerwowego
 Patomorfologia wykład 28 wady rozwojowe układu nerwowego Patomorfologia Wykład 28 prof hab. n. med. Andrzej Marszałek Ø Wady są trwałymi uszkodzeniami całego ciała lub jego części. Ø Wady powstają w wyniku
Patomorfologia wykład 28 wady rozwojowe układu nerwowego Patomorfologia Wykład 28 prof hab. n. med. Andrzej Marszałek Ø Wady są trwałymi uszkodzeniami całego ciała lub jego części. Ø Wady powstają w wyniku
Układ nerwowy składa się z ośrodkowego (centralnego) i obwodowego układu nerwowego. Zapewnia on stały kontakt organizmu ze środowiskiem zewnętrznym
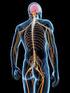 Budowa i funkcje Układ nerwowy składa się z ośrodkowego (centralnego) i obwodowego układu nerwowego. Zapewnia on stały kontakt organizmu ze środowiskiem zewnętrznym oraz integrację narządów wewnętrznych.
Budowa i funkcje Układ nerwowy składa się z ośrodkowego (centralnego) i obwodowego układu nerwowego. Zapewnia on stały kontakt organizmu ze środowiskiem zewnętrznym oraz integrację narządów wewnętrznych.
BADANIE PŁYNU MÓZGOWO-RDZENIOWEGO
 BADANIE PŁYNU MÓZGOWO-RDZENIOWEGO 1. Pobranie płynu mózgowo-rdzeniowego (PMR) Podstawowym sposobem uzyskania próbki do badania płynu mózgowo rdzeniowego jest punkcja lędźwiowa. Nakłucie lędźwiowe przeprowadza
BADANIE PŁYNU MÓZGOWO-RDZENIOWEGO 1. Pobranie płynu mózgowo-rdzeniowego (PMR) Podstawowym sposobem uzyskania próbki do badania płynu mózgowo rdzeniowego jest punkcja lędźwiowa. Nakłucie lędźwiowe przeprowadza
Wstęp do neuroanatomii. Kacper Łukasiewicz
 Wstęp do neuroanatomii Kacper Łukasiewicz Płaszczyzny przekrojów czołowa poprzeczna strzałkowa Rozwój Źródło: Anatomia Ośrodkowego Układu Nerwowego dla Studentów H. Dobaczewska Neurulacja: ektoderma, czyli
Wstęp do neuroanatomii Kacper Łukasiewicz Płaszczyzny przekrojów czołowa poprzeczna strzałkowa Rozwój Źródło: Anatomia Ośrodkowego Układu Nerwowego dla Studentów H. Dobaczewska Neurulacja: ektoderma, czyli
Tyreologia opis przypadku 15
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 15 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letnia kobieta zgłosił się do Poradni Endokrynologicznej.
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 15 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letnia kobieta zgłosił się do Poradni Endokrynologicznej.
Stabilizacja dziecka z PPROM. Janusz Świetliński
 Stabilizacja dziecka z PPROM Janusz Świetliński Uproszczona klasyfikacja Klasyfikacja Charakterystyka ROM Odejście wód płodowych PROM Przedłużony PROM Odejście wód płodowych wcześniej niż na godzinę przed
Stabilizacja dziecka z PPROM Janusz Świetliński Uproszczona klasyfikacja Klasyfikacja Charakterystyka ROM Odejście wód płodowych PROM Przedłużony PROM Odejście wód płodowych wcześniej niż na godzinę przed
Biopsja kosmówki i Amniopunkcja
 Universitäts-Frauenklinik Essen Biopsja kosmówki i Amniopunkcja Chorionzottenbiospie (Biopsja kosmówki) oraz amniopunkcja (pobranie płynu owodniowego) Odpowiedzi na pytania Biopsja kosmówki Co to jest
Universitäts-Frauenklinik Essen Biopsja kosmówki i Amniopunkcja Chorionzottenbiospie (Biopsja kosmówki) oraz amniopunkcja (pobranie płynu owodniowego) Odpowiedzi na pytania Biopsja kosmówki Co to jest
Zadania egzaminacyjne obejmujące materiał z klasy II gimnazjum
 Zadania egzaminacyjne obejmujące materiał z klasy II gimnazjum Informacje do zadań 1. i 2. A C D B Schemat przedstawia szkielet kończyny górnej. Zadanie 1. (0 2) Podaj nazwy kości oznaczonych literami
Zadania egzaminacyjne obejmujące materiał z klasy II gimnazjum Informacje do zadań 1. i 2. A C D B Schemat przedstawia szkielet kończyny górnej. Zadanie 1. (0 2) Podaj nazwy kości oznaczonych literami
Zapytaj swojego lekarza.
 Proste, bezpieczne badanie krwi, zapewniające wysoką czułość diagnostyczną Nieinwazyjne badanie oceniające ryzyko wystąpienia zaburzeń chromosomalnych, takich jak zespół Downa; opcjonalnie umożliwia również
Proste, bezpieczne badanie krwi, zapewniające wysoką czułość diagnostyczną Nieinwazyjne badanie oceniające ryzyko wystąpienia zaburzeń chromosomalnych, takich jak zespół Downa; opcjonalnie umożliwia również
ZWIĄZEK DYSLEKSJI Z WADAMI WIDZENIA. TERESA MAZUR
 ZWIĄZEK DYSLEKSJI Z WADAMI WIDZENIA. TERESA MAZUR WSTĘP Widzenie to proces zachodzący w mózgu dzięki pracy skomplikowanego układu wzrokowego. Tylko prawidłowy rozwój tego układu pozwala nam w pełni korzystać
ZWIĄZEK DYSLEKSJI Z WADAMI WIDZENIA. TERESA MAZUR WSTĘP Widzenie to proces zachodzący w mózgu dzięki pracy skomplikowanego układu wzrokowego. Tylko prawidłowy rozwój tego układu pozwala nam w pełni korzystać
PROGRAM WYKŁADÓW I ĆWICZEŃ ODDZIAŁ FIZJOTERAPII
 07.10.2015 PROGRAM WYKŁADÓW I ĆWICZEŃ OSTEOLOGIA, ANATOMIA JAM CIAŁA Wykład Inauguracyjny. Anatomia budowa ciała ludzkiego. Reguły opisu anatomicznego. Ogólna budowa kości i ich połączeń. 14.10.2015 Biomechanika
07.10.2015 PROGRAM WYKŁADÓW I ĆWICZEŃ OSTEOLOGIA, ANATOMIA JAM CIAŁA Wykład Inauguracyjny. Anatomia budowa ciała ludzkiego. Reguły opisu anatomicznego. Ogólna budowa kości i ich połączeń. 14.10.2015 Biomechanika
Wrodzone wady wewnątrzkanałowe
 Wrodzone wady wewnątrzkanałowe Występują one w przebiegu wad tworzenia się tzw. struny grzbietowej ( rozwoju kręgosłupa i rdzenia). Określane są inaczej terminem dysrafii. Wady te przyjmują postać: rozszczepu
Wrodzone wady wewnątrzkanałowe Występują one w przebiegu wad tworzenia się tzw. struny grzbietowej ( rozwoju kręgosłupa i rdzenia). Określane są inaczej terminem dysrafii. Wady te przyjmują postać: rozszczepu
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT.
 EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
 PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
Rola neurologa w procesie. diagnozy dziecka z FASD. Bożena Bańdo
 Rola neurologa w procesie diagnozy dziecka z FASD Bożena Bańdo Rozwój dziecka układ nerwowy kieruje i reguluje czynnościami ustroju zarówno życiem wegetatywnym jak i funkcjami świadomymi i zachowaniem
Rola neurologa w procesie diagnozy dziecka z FASD Bożena Bańdo Rozwój dziecka układ nerwowy kieruje i reguluje czynnościami ustroju zarówno życiem wegetatywnym jak i funkcjami świadomymi i zachowaniem
ZAŁOŻENIA ORGANIZACYJNO-PROGRAMOWE
 ZAŁOŻENIA ORGANIZACYJNO-PROGRAMOWE Rodzaj kształcenia Kurs specjalistyczny jest to rodzaj kształcenia, który zgodnie z ustawą z dnia 5 lipca 1996r. o zawodach pielęgniarki i położnej (Dz. U. Nr 57, poz.
ZAŁOŻENIA ORGANIZACYJNO-PROGRAMOWE Rodzaj kształcenia Kurs specjalistyczny jest to rodzaj kształcenia, który zgodnie z ustawą z dnia 5 lipca 1996r. o zawodach pielęgniarki i położnej (Dz. U. Nr 57, poz.
Układ limbiczny. Przetwarzanie informacji przez mózg. kognitywistyka III. Jacek Salamon Tomasz Starczewski
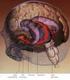 Jacek Salamon Tomasz Starczewski Przetwarzanie informacji przez mózg kognitywistyka III Co to takiego? Inaczej układ rąbkowy lub układ brzeżny. Jest zbiorczą nazwą dla różnych struktur korowych i podkorowych.
Jacek Salamon Tomasz Starczewski Przetwarzanie informacji przez mózg kognitywistyka III Co to takiego? Inaczej układ rąbkowy lub układ brzeżny. Jest zbiorczą nazwą dla różnych struktur korowych i podkorowych.
PROGRAM WYKŁADÓW I ĆWICZEŃ ODDZIAŁ FIZJOTERAPII
 12.10.2016 PROGRAM WYKŁADÓW I ĆWICZEŃ OSTEOLOGIA, ANATOMIA JAM CIAŁA Wykład Inauguracyjny. Anatomia budowa ciała ludzkiego. Reguły opisu anatomicznego. Ogólna budowa kości i ich połączeń. 19.10.2016 Biomechanika
12.10.2016 PROGRAM WYKŁADÓW I ĆWICZEŃ OSTEOLOGIA, ANATOMIA JAM CIAŁA Wykład Inauguracyjny. Anatomia budowa ciała ludzkiego. Reguły opisu anatomicznego. Ogólna budowa kości i ich połączeń. 19.10.2016 Biomechanika
Aneks I. Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu
 Aneks I Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu 1 Wnioski naukowe Uwzględniając raport oceniający komitetu PRAC w sprawie okresowych raportów o bezpieczeństwie
Aneks I Wnioski naukowe i podstawy zmiany warunków pozwolenia (pozwoleń) na dopuszczenie do obrotu 1 Wnioski naukowe Uwzględniając raport oceniający komitetu PRAC w sprawie okresowych raportów o bezpieczeństwie
Przyczyny, podział i objawy. Marta Kucharczyk
 Przyczyny, podział i objawy Marta Kucharczyk Mózgowe Porażenie Dziecięce jest to zespół chorobowy niepostępujących, różnorodnych zaburzeń czynności ruchowych i postawy, powstających wskutek nieprawidłowego
Przyczyny, podział i objawy Marta Kucharczyk Mózgowe Porażenie Dziecięce jest to zespół chorobowy niepostępujących, różnorodnych zaburzeń czynności ruchowych i postawy, powstających wskutek nieprawidłowego
