Toczeń rumieniowaty układowy
|
|
|
- Edyta Dudek
- 6 lat temu
- Przeglądów:
Transkrypt
1 Zalecenia postępowania diagnostyczno-terapeutycznego : DOI: /reum Toczeń rumieniowaty układowy Systemic lupus erythematosus Maria Majdan Katedra i Klinika Reumatologii i Układowych Chorób Tkanki Łącznej, Uniwersytet Medyczny w Lublinie Wstęp Na początku 2012 r., pod patronatem ówczesnego konsultanta krajowego prof. Witolda Tłustochowicza, w czasopiśmie Reumatologia zostały opublikowane zalecenia postępowania w wybranych chorobach reumatycznych, w tym w toczniu rumieniowatym układowym (TRU) [1]. Od czasu przygotowania tego opracowania zaktualizowano w 2012 r. kryteria klasyfikacyjne TRU [2] oraz opublikowano rekomendacje w zakresie postępowania diagnostycznego i terapeutycznego w toczniowym zapaleniu nerek (TZN) [3, 4]. W ostatnich kilku latach opracowano również rekomendacje dotyczące ogólnych zasad leczenia i monitorowania chorych na TRU [5 8], leczenia neuropsychiatrycznej postaci TRU [9], rekomendacje dotyczące leczenia glikokortykosteroidami (GKS) w chorobach autoimmunizacyjnych [10, 11] oraz ostatnio zasady leczenia ukierunkowanego na cel (treat- -to-target T2T) w TRU [12, 13]. Niniejsze uaktualnione opracowanie przygotowano na podstawie dostępnych obecnie obowiązujących wytycznych międzynarodowych, z uwzględnieniem polskich realiów. Definicja choroby Toczeń rumieniowaty układowy jest przewlekłą zapalną chorobą autoimmunizacyjną o wieloczynnikowej etiologii oraz różnorodnych objawach klinicznych zależnych od jednoczesnego zajęcia wielu tkanek i narządów. Najczęściej choroba manifestuje się objawami ze strony układu mięśniowo-szkieletowego, skórno-śluzówkowymi, nerkowymi oraz cytopeniami. Najcięższe postacie choroby przebiegają z zajęciem układu nerwowego, nerek, układu sercowo-naczyniowego, płuc. Charakterystyczna dla TRU jest obecność autoprzeciwciał. Obraz kliniczny choroby może być bardzo zróżnicowany od stosunkowo łagodnie przebiegającego schorzenia po bezpośrednio zagrażającą życiu poważną chorobę. W przebiegu TRU występują okresy zaostrzeń i wieloletnie okresy remisji [14]. Kryteria klasyfikacyjne i diagnostyczne tocznia rumieniowatego układowego Kryteria klasyfikacyjne są przydatne do zdefiniowania homogennej grupy chorych do obserwacji, natomiast kryteria diagnostyczne służą postawieniu diagnozy klinicznej. W codziennej praktyce klinicznej często używa się kryteriów klasyfikacyjnych jako referencyjnych, a więc nie takich, które muszą być koniecznie spełnione, aby rozpoznać i leczyć chorego na toczeń. Obecnie przy diagnozowaniu TRU pod uwagę brane są kryteria z 1997 oraz 2012 r. [2, 15]. Za pewnym rozpoznaniem przemawia spełnienie co najmniej czterech kryteriów, przy czym kryteria mogą być spełnione w czasie badania i/lub w wywiadzie. Nie rozpoznaje się TRU, jeżeli chory nie spełnia żadnego z kryteriów immunologicznych (tab. I) [15]. W 2012 r. opublikowano nowe kryteria klasyfikacyjne TRU [2], opracowane przez grupę SLICC (Systemic Lupus International Collaborating Clinics). Powoli wchodzą one do praktyki klinicznej. Obejmują 11 kryteriów klinicznych i 6 kryteriów immunologicznych. Ich opracowanie ma na celu poprawienie klinicznej rozpoznawalności TRU oraz uwzględnienie w kryteriach nowej wiedzy na temat immunologii tocznia (tab. II). Chorego można zakwalifikować jako chorującego na TRU w przypadku, gdy spełnia przynajmniej 4 z klinicznych i immunologicznych kryteriów grupy SLICC, w tym przynajmniej 1 kryterium kliniczne i 1 immunologiczne lub choroba może być rozpoznana, gdy chory ma potwierdzone biopsją rozpoznanie TZN i stwierdzono u niego obecność przeciwciał ANA lub anty-dsdna [2]. Adres do korespondencji: Maria Majdan, Katedra i Klinika Reumatologii i Układowych Chorób Tkanki Łącznej, Uniwersytet Medyczny w Lublinie, ul. Jaczewskiego 8, Lublin, tel , faks , maria.majdan@gmail.com
2 Toczeń rumieniowaty układowy 27 Podstawowe badania diagnostyczne konieczne do ustalenia rozpoznania oraz monitorowania przebiegu choroby Rozpoznanie jest ustalane na podstawie oceny klinicznej chorego oraz wyników badań dodatkowych (laboratoryjnych i obrazowych). W tabeli III zestawiono badania konieczne do wykonania przy rozpoznaniu choroby [3 6]. Badania diagnostyczne konieczne do wykonania w szczególnych sytuacjach klinicznych u chorych na TRU (infekcje, choroby współwystępujące) U chorych na TRU wskazane jest wykonanie badań przesiewowych w kierunku infekcji wirusem zapalenia wątroby typu C (HCV), wirusem zapalenia wątroby typu B (HBV), gruźlicy, ludzkim wirusem niedoboru odporności (HIV) i cytomegalowirusem (CMV), szczególnie przed rozpoczęciem przewlekłej terapii GKS i leczeniem immunosupresyjnym. Wskazana jest okresowa ocena ryzyka powikłań sercowo-naczyniowych na podstawie oznaczeń w surowicy stężenia cholesterolu całkowitego, frakcji LDL i HDL cholesterolu, triglicerydów, glukozy oraz okresowego pomiaru ciśnienia tętniczego i oznaczenia wskaźnika masy ciała (body mass index BMI). Profilaktyczne badania w kierunku osteoporozy powinny być wykonywane u kobiet w wieku pomenopauzalnym i przyjmujących przewlekle GKS [5, 6]. Algorytm postępowania terapeutycznego Leczenie choroby zależy od jej postaci klinicznej, aktywności, stopnia zajęcia narządów wewnętrznych, schorzeń towarzyszących, występujących powikłań polekowych. Ma na celu właściwe kontrolowanie aktywności zapalnej w celu zapobieżenia trwałym uszkodzeniom narządowym. Istotne jest także minimalizowanie działań niepożądanych leków i ryzyka wtórnych infekcji [3 5, 7, 8, 10, 11, 14]. W terapii TRU stosowane są różne grupy leków zależnie od aktywności choroby. Zasady strategii terapeutycznych w leczeniu TRU przedstawiono w postaci algorytmu (ryc. 1.) [7, 8, 12, 16]. Pierwszy etap Przed podjęciem decyzji o sposobie leczenia proponowanego dla danej osoby należy właściwie określić (przy użyciu wielu narzędzi diagnostycznych): postać choroby, stopień zajęcia i trwałego uszkodzenia narządów wewnętrznych, Tabela I. Kryteria klasyfikacyjne rozpoznania tocznia rumieniowatego układowego z 1997 r. [wg 15] Lp. Kryteria klasyfikacyjne 1. Rumień na twarzy 2. Rumień krążkowy 3. Nadwrażliwość na światło 4. Owrzodzenia w jamie ustnej 5. Zapalenie stawów 6. Zapalenie opłucnej lub osierdzia 7. Zmiany w nerkach: utrzymujący się białkomocz > 0,5 g/dobę lub na > 3+ obecność komórkowych wałeczków w moczu 8. Zmiany w układzie nerwowym: napady drgawkowe zaburzenia psychiczne (po wyłączeniu przyczyn polekowych, metabolicznych) 9. Zaburzenia hematologiczne: niedokrwistość hemolityczna z retikulocytozą leukopenia < 4000/mm 3 stwierdzana co najmniej 2-krotnie limfopenia < 1500/mm 3 stwierdzana co najmniej 2-krotnie małopłytkowość < mm Zaburzenia immunologiczne: nieprawidłowe miano przeciwciał reagujących z natywnym DNA obecność przeciwciał reagujących z antygenem jądrowym Sm obecność przeciwciał antyfosfolipidowych stwierdzana na podstawie: przeciwciał antykardiolipinowych w klasie IgM lub IgG antykoagulantu toczniowego wykrytego standardową metodą fałszywie dodatniego wyniku testu kiłowego, utrzymującego się co najmniej 6 miesięcy 11. Nieprawidłowe miana przeciwciał przeciwjądrowych ryzyko utraty funkcji narządów, ryzyko bezpośredniego zagrożenia życia chorego. Aktywność choroby jest oceniana przy użyciu różnych skal oceny aktywności choroby. W polskich warunkach najczęściej w tym celu stosuje się skalę SLEDAI (Systemic Lupus Erythematosus Diseases Activity Index). Drugi etap Po pełnej analizie diagnostycznej uzyskuje się odpowiedź, czy mamy do czynienia z postacią TRU o przebiegu zagrażającym życiu bądź czynności narządów. W przypadku odpowiedzi negatywnej przeważnie występują wtedy tylko niecharakterystyczne dolegliwości ze strony układu stawowo-mięśniowego, zmiany skór-
3 28 Maria Majdan Tabela II. Nowe kryteria klasyfikacyjne tocznia rumieniowatego układowego wg grupy SLICC [2] Lp. Kryteria kliniczne Kryteria immunologiczne 1. Ostry toczeń skórny ANA powyżej wartości referencyjnych 2. Przewlekły toczeń skórny anty-dsdna 3. Owrzodzenia w jamie ustnej lub w nosie anty-sm 4. Łysienie bez tworzenia blizn przeciwciała antyfosfolipidowe: LA, średnie lub wysokie miano przeciwciał antykardiolipinowych (IgA, IgG lub IgM), obecność przeciwciał przeciw β2-glikoproteinie (IgA, IgG, IgM) 5. Zapalenie błony maziowej obejmujące 2 lub więcej stawów obniżone miano układu dopełniacza: niskie składowe C3, C4, CH50 6. Zapalenie błon surowiczych dodatni test Coombsa przy braku niedokrwistości hemolitycznej 7. Zajęcie nerek 8. Zmiany neurologiczne 9. Niedokrwistość hemolityczna 10. Leukopenia (< 4000/mm³) lub limfopenia (< 1000/mm³) 11. Trombocytopenia (< /mm³) przynajmniej raz ANA przeciwciała przeciwjądrowe (anti-nuclear antibodies); LA antykoagulant toczniowy (lupus anticoagulant) ne, objawy ogólne, takie jak brak sił, niepokój, szybkie męczenie się prowadzi się terapię konserwatywną, czyli stosuje się leki przeciwbólowe, niesteroidowe leki przeciwzapalne, leki immunomodulujące, w tym przede wszystkim antymalaryczne: chlorochinę (CQ) i hydroksychlorochinę (HCQ), dehydroepiandrosteron (DHEA), leki blokujące prolaktynę, miejscowo na skórę maści zawierające GKS oraz kremy przeciwsłoneczne. Jeżeli taka terapia jest wystarczająca do łagodzenia objawów i utrzymania odpowiedniej jakości życia, to poprzestaje się na niej. Jeżeli jakość życia przy wymienionych dolegliwościach jest niewystarczająca, można okresowo stosować małe dawki doustnych GKS (prednizon lub odpowiednik w dawce < 7,5 mg/dobę) [5, 7, 8, 11, 12, 14, 15]. Odpowiedź twierdząca na pytanie, czy mamy do czynienia z aktywną zagrażającą życiu lub funkcji narządów postacią choroby, zobowiązuje do zastosowania leczenia indukującego remisję choroby. Należy też określić, czy zagrożenie funkcji narządów wynika z autoimmunizacyjnego stanu zapalnego, czy też może z procesu zakrzepowego związanego z wtórnym zespołom antyfosfolipidowym. W pierwszym przypadku rozpoczyna się intensywną immunosupresję, w drugim podstawą terapii jest systemowa antykoagulacja uzupełniana łagodniejszą immunosupresją. Leczenie nasilonego autoimmunizacyjnego procesu zapalnego zazwyczaj zaczyna się od pulsacyjnych dawek metyloprednizolonu, podawanych dożylnie zwykle po 1000 mg przez 3 kolejne dni. W niektórych schematach proponuje się mniejszą dawkę 500 mg dożylnie przez 3 kolejne dni. Leczenie jest kontynuowane za pomocą średnich dawek GKS doustnie (> 7,5 mg, ale 30 mg ekwiwalentu prednizonu/dobę) [10, 11]. Jeżeli odpowiedź na leczenie jest adekwatna, a działania niepożądane z nim związane są do zaakceptowania, można powtórzyć dawki pulsacyjne metyloprednizolonu po miesiącu (np. u chorych z zajęciem nerek w przypadku stabilizacji filtracji kłębuszkowej, obniżenia białkomoczu) i stopniowo obniżać dawkę doustnych GKS do dawki podtrzymującej (prednizon lub odpowiednik < 7,5 mg/dobę). W schemacie Euro-Lupus (leczenie aktywnego TZN) w uzupełnieniu stosowania cyklofosfamidu proponuje się podawanie GKS wg następującego schematu: metyloprednizolon przez 3 dni 750 mg dożylnie, następnie prednizon 0,5 mg/kg m.c. na dobę. Dawkę zmniejsza się po miesiącu o 2,5 mg co 2 tygodnie, do dawki 5 7,5 mg/ dobę w 6. miesiącu terapii. Przed rozpoczęciem leczenia GKS należy przedyskutować z chorym problem działań niepożądanych, poinformować go o przebiegu leczenia. Dawka początkowa, zmniejszanie dawki oraz dawkowanie przewlekłe zależą od postaci i aktywności TRU, czynników ryzyka szybkiego i trwałego uszkodzenia narządów, a także indywidualnej odpowiedzi chorego na leczenie [10, 11]. Dawkowanie GKS w leczeniu długoterminowym W przypadku prowadzenia leczenia długoterminowego [10 12] należy: regularnie weryfikować celowość kontynuowania terapii, redukować dawki GKS do minimum, podejmować próbę redukcji dawki GKS, a nawet odstawienia leku w przypadku małej aktywności choro-
4 Toczeń rumieniowaty układowy 29 Tabela III. Podstawowe badania diagnostyczne konieczne do ustalenia rozpoznania oraz monitorowania przebiegu tocznia rumieniowatego układowego (opracowanie własne) 1. Badania do wykonania przy rozpoznaniu choroby: a. Badania laboratoryjne: morfologia krwi OB CRP stężenie kreatyniny i/lub egfr analiza moczu, białkomocz dobowy aktywność aminotransferaz układ krzepnięcia oznaczenie przeciwciał przeciwjądrowych (ANA), anty-dsdna, anty-ro, anty-la, anty-rnp, anty-sm, antyfosfolipidowych Przydatne w ustaleniu rozpoznania choroby jest wykonanie proteinogramu oraz oznaczenie składowych układu dopełniacza C3 i C4 b. Badania obrazowe: zdjęcie klatki piersiowej elektrokardiogram echokardiografia Przydatne w ustaleniu rozpoznania jest wykonanie badania ultrasonograficznego jamy brzusznej 2. Badania diagnostyczne konieczne do wykonania w przypadku rozpoznania określonych postaci klinicznych tocznia rumieniowatego układowego: a. W zajęciu układu ruchu: czynnik reumatoidalny ACPA badanie RTG zajętych stawów Przydatne w diagnostyce różnicowej typu zapalenia stawów: badanie płynu stawowego, badanie USG stawów b. W zajęciu skóry, błon śluzowych: ocena dermatologiczna aktywności i stopnia uszkodzenia (CLASI) ocena laryngologiczna c. W zajęciu układu sercowo-naczyniowego: EKG, echokardiogram d. W zajęciu układu moczowego: stężenie kreatyniny i/lub egfr powtarzane analizy i posiewy moczu białkomocz dobowy ocena wielkości nerek w USG biopsja nerki w przypadku zespołu nerczycowego, zespołu nefrytycznego, szybko rozwijającej się niewydolności nerek o niejasnej etiologii, w celu potwierdzenia diagnozy, oceny aktywności i przewlekłości zmian e. W zajęciu układu nerwowego: badanie neurologiczne badanie psychiatryczne badanie psychologiczne w przypadku wskazań: EEG, CT głowy, MRI głowy, MRI kręgosłupa, EMG f. W zajęciu układu oddechowego: RTG klatki piersiowej w przypadku wskazań: HRCT klatki piersiowej, scyntygrafia płuc, testy czynnościowe płuc, badanie płynu opłucnowego, test z Quantiferonem g. W towarzyszącym wtórnym zespole antyfosfolipidowym: jak w zaleceniach dotyczących tego zespołu ACPA przeciwciała przeciwko białkom cytrulinowym (anticitrillinated protein antibodies); CRP białko C-reaktywne (C-reactive protein); CT tomografia komputerowa (computed tomography); EEG elektroencefalografia; egfr szacowany wskaźnik przesączania kłębuszkowego (estimated glomerular filtration rate); EMG elektromiografia; HRCT tomografia komputerowa o wysokiej rozdzielczości (high- -resolution computed tomography); MRI rezonans magnetyczny (magnetic resonance imaging); RTG rentgenografia
5 30 Maria Majdan TRU o przebiegu zagrażającym życiu bądź funkcjonowaniu narządów? NIE terapia konserwatywna (analgetyki, NLPZ, miejscowo GKS) leki antymalaryczne HCQ, CQ TAK wymaga immunosupresji? jakość życia dobra: bez zmian jakość życia zła: małe dawki GKS tak megadawki GKS, należy dołączyć leki HCQ lub CQ NIE (zakrzepica) terapia alternatywna antykoagulacja itp. odpowiedź i toksyczność do zaakceptowania? odpowiedź nieadekwatna, toksyczność zbyt duża odpowiedź i toksyczność do zaakceptowania stopniowe obniżanie dawki GKS i IMMu do podtrzymującej, utrzymanie podawania HCQ, CQ TAK stopniowe obniżanie dawki do podtrzymującej należy dodać leki cytotoksyczne lub immunosupresyjne: AZA, CYC, MMF, CsA, MTX brak odpowiedzi, toksyczność plazmaferezy, IMG, leki biologiczne (belimumab) AZA azatiopryna; CQ chlorochina; CsA cyklosporyna A; CYC cyklofosfamid; GKS glikokortykosteroidy; HCQ hydroksychlorochina; IMG immunoglobuliny dożylne; IMMu immunosupresja; MMF mykofenolan mofetylu; MTX metotreksat Ryc. 1. Algorytm postępowania terapeutycznego w TRU, modyfikacja wg Hahn [16]. by bądź osiągnięcia stanu trwałej remisji oraz zastępować je lekami antymalarycznymi (HCQ, CQ). Przewlekła monoterapia prednizonem jest dopuszczalna, gdy dawka dobowa nie jest wyższa niż 10 mg, w przeciwnym razie należy dołączyć immunosupresję. W przypadku nieadekwatnej odpowiedzi na GKS lub zbyt wielu działań niepożądanych dodaje się leki cytotoksyczne lub immunosupresyjne [cyklofosfamid, azatioprynę (AZA), mykofenolan mofetylu (MMF), cyklosporynę, metotreksat]. W praktyce klinicznej zwykle dołącza się immunosupresję jako kontynuację leczenia megadawkami pulsacyjnymi GKS lub jednocześnie ze stosowanymi GKS [w bardzo dużych dawkach w aktywnym zajęciu nerek, ale także ośrodkowego układu nerwowego (OUN), niedokrwistości z dodatnim odczynem Coombsa, ciężkich cytopenii, w ciężkim stanie ogólnym] [7, 8, 10, 11]. Terapia cyklofosfamidem jest zarezerwowana dla najcięższych postaci choroby, szczególnie w zajęciu nerek (postacie rozplemowe TZN III i IV klasy wg Światowej Organizacji Zdrowia) lub OUN [3, 4, 9]. Coraz częściej leczenie cyklofosfamidem jest zastępowane przez stosowanie MMF. Szczególnie celowe wydaje się zastosowanie MMF w indukcji remisji TZN u młodych kobiet planujących w przyszłości macierzyństwo z uwagi na ryzyko uszkodzenia gonad w trakcie terapii cyklofosfamidem. Do podtrzymywania remisji stosuje się AZA, MMF, cyklosporynę A oraz czasami metotreksat. Zaleca się przewlekłe leczenie HCQ lub CQ w zapobieganiu nawrotom choroby. Inne leki immunosupresyjne stosowane w zaostrzeniach TRU to metotreksat (stosowany w dawkach do 25 mg/tydzień), szczególnie chętnie w postaciach choroby przebiegającej z zajęciem stawów i skóry; cyklosporyna A (w dawce do 3 mg/kg m.c. na dobę) dołączana do GKS u chorych z cytopeniami wynikającymi z aktywności choroby oraz w niektórych postaciach TZN. Po uzyskaniu pozytywnej odpowiedzi i małej aktywności choroby lub remisji stopniowo redukuje się dawki GKS (np. prednizon stosowany w zaostrzeniu w dawce 0,5 1 mg/kg m.c. na dobę, obniżany po miesiącu o 2,5 mg co 2 tygodnie, do dawki 5 7,5 mg/dobę w 6. miesiącu terapii) i leków immunosupresyjnych i przechodzi do podawania dawki podtrzymującej leku. W przypadku utrzymywania się remisji narządowych objawów klinicznych tocznia odstawianie leków immunosupresyjnych oraz GKS powinno być bardzo zindywidualizowane. Przy dużym ryzyku nawrotów choroby przeważnie kontynuuje się minimalne dawki utrzymujące remisję indywidualnie utrzymywane dla poszczególnych chorych. W przypadku zaostrzenia objawów chorobowych powinno się stosować schematy zalecane do indukcji remisji w poszczególnych postaciach tocznia. W przypadku toczniowego zapalenia nerek można wrócić ponownie do schematu Euro-Lupus, w którym sumarycznie w ciągu 3 miesięcy podaje się 3 g cyklofosfamidu. Można też
6 Toczeń rumieniowaty układowy 31 próbować uzyskać remisję, podając ponownie pełne dawki MMF oraz GKS w dawkach pulsacyjnych. W umiarkowanych zaostrzeniach postaci hematologicznych, stawowych, skórnych tocznia można małe dawki GKS (prednizon lub odpowiednik < 7,5 mg/dobę) przejściowo zamienić na dawki średnie (> 7,5 mg, ale 30 mg ekwiwalentu prednizonu/dobę) stosowane od 2 do 4 tygodni, a następnie zmniejszać dawki przez 2 6 miesięcy o 2,5 mg co 2 tygodnie, do dawki 5 7,5 mg/ dobę w 6. miesiącu terapii [10 13]. Toczniowe zapalenie nerek rekomendacje postępowania wg ACR i EULAR W 2012 r. zostały opublikowane przez ACR i EULAR aktualne rekomendacje postępowania w TZN [3, 4]. Dokładnie określają one schematy leczenia w poszczególnych klasach TZN oraz okresy stosowania poszczególnych leków. W rekomendacjach podane są zalecenia dotyczące monitorowania chorych na TZN oraz leczenia ciężarnych chorych na TZN. Do indukcji remisji w III i IV klasie histopatologicznych zmian w nerkach w obydwu rekomendacjach proponowany jest cyklofosfamid (CYC) lub MMF z dużymi dawkami GKS. W podtrzymywaniu remisji zalecane jest stosowanie MMF, AZA, GKS w małych dawkach oraz przewlekle stosowanie HCQ [3, 4]. Nowe rekomendacje ACR [3] podają definicję TZN zgodną z kryteriami klasyfikacyjnymi z 2012 r. [2]. Toczniowe zapalenie nerek jest definiowane jako stan, w którym występują kliniczne i laboratoryjne objawy, zawarte w kryteriach: trwały białkomocz > 0,5 g/dobę lub większy niż 3+ i/lub wałeczki komórkowe zawierające erytrocyty, hemoglobinę, wałeczki ziarniste, współczynnik białka do kreatyniny w moczu > 0,5, aktywny osad moczu: > 5 WBC/hpf, > 5 RBC/hpf. Najlepiej kłębuszkowe zapalenie nerek z obecnością kompleksów immunologicznych potwierdzić biopsyjnie. Rekomendacje EULAR [4] podają wskazania do wykonania biopsji nerki w przypadku podejrzewania TZN: wskazaniem do biopsji jest każdy objaw zajęcia nerek, a przede wszystkim utrzymujący się białkomocz 0,5 g/ dobę; obecność krwinkomoczu kłębuszkowego oraz wałeczków ziarnistych. Ocena histopatologiczna powinna być przeprowadzona zgodnie z wytycznymi z 2003 r. [17]. Wskazania do immunosupresji powinny być ustalone na podstawie wyniku biopsji nerki. Leczenie immunosupresyjne jest zalecane w klasie III i IV TZN oraz w klasie V TZN, jeżeli białkomocz przekracza 1 g/dobę po skutecznym leczeniu inhibitorami konwertazy (ACEI). Celem leczenia TZN jest osiągnięcie remisji, długotrwałe utrzymanie stabilnej funkcji nerek oraz zapobieganie nawrotom i działaniom niepożądanym leków. Rekomendacje EULAR [4] podają definicję remisji w TZN. Za całkowitą remisję można uznać stan, gdy stwierdza się prawidłowe lub prawie prawidłowe przesączanie kłębuszkowe (glomerular filtration rate GFR; ~10%), jeżeli poprzednio było ono nieprawidłowe, oraz białkomocz < 500 mg/dobę. O częściowej remisji mówi się, gdy GFR jest prawidłowe lub prawie prawidłowe oraz występuje obniżenie białkomoczu 50% w porównaniu z wyjściowym, ale 1,5 g/dobę (wartości subnefrotyczne). Remisja powinna być osiągnięta w ciągu 6 miesięcy od rozpoczęcia leczenia, ale nie później niż w ciągu 12 miesięcy. Za brak odpowiedzi na leczenie uznaje się stan, gdy występuje: pogorszenie funkcji nerek i redukcja białkomoczu bez osiągnięcia kryteriów częściowej remisji oraz utrzymuje się aktywny osad moczu. W zaleceniach EULAR [4] w leczeniu indukującym remisję (w klasie III i IV ± V) zalecany jest kwas mykofenolowy (MPA) lub MMF: 3 g/dobę przez 6 miesięcy lub w niskiej dawce cyklofosfamid dożylnie (LD CYC) (3 g przez 3 miesiące) w połączeniu z GKS. W przypadku złych czynników prognostycznych może być zastosowany CYC 0,75 1,0 g dożylnie co miesiąc przez 6 miesięcy plus GKS w celu zwiększenia skuteczności: 3 pulsy metyloprednizolonu mg, a następnie doustnie 0,5 mg/kg m.c. przez 4 tygodnie z redukcją do 10 mg/dobę w ciągu 4 6 miesięcy. W klasie V z zespołem nerczycowym zalecany jest MPA/MMF 3 g/dobę plus GKS doustnie w początkowej dawce 0,5 mg/kg m.c., stopniowo redukowanej. Chorym na TZN, którzy nie odpowiadają na leczenie prowadzone w podstawowych schematach indukujących remisję, zaleca się podawanie cyklosporyny A, takrolimusu oraz w wybranych przypadkach rytuksymabu. Azatiopryna [2 mg/kg m.c. na dobę jest alternatywą dla MPA (MMF) lub CYC u niektórych chorych z łagodnym przebiegiem choroby bez czynników ryzyka]. Leczenie podtrzymujące obejmuje stosowanie: MPA/ MMF (2 g/dobę) lub AZA (2 mg/kg m.c. na dobę) przynajmniej przez 3 lata w połączeniu z GKS w dawce 5 7,5 mg/dobę lub bez GKS. Zaleca się stopniowe odstawianie leków najpierw należy odstawić GKS. Chorzy, którzy uzyskali poprawę po MPA/MMF, powinni kontynuować stosowanie tego leku w podtrzymywaniu remisji w mniejszej dawce (do 2 g/dobę), chyba że planowana jest ciąża wtedy lek można zamienić na AZA. W V klasie zmian histopatologicznych mogą być stosowane inhibitory kalcyneuryny. U wszystkich chorych na TZN jako leczenie bazowe zaleca się podawanie HCQ zarówno w okresie za-
7 32 Maria Majdan ostrzenia choroby, jak i w okresie leczenia podtrzymującego remisję. W opornej na indukcję remisji chorobie (brak remisji w ciągu 6 miesięcy stosowania leków zgodnie z rekomendacjami) MPA/MMF należy zamienić na CYC, CYC na MMF lub rytuksymab. Jako terapię uzupełniającą w TZN zaleca się stosowanie inhibitorów konwertazy angiotensyny (ACEI) lub sartanów, HCQ, uzupełnianie wapnia oraz witaminy D. W TZN z zespołem nerczycowym oraz obecnymi przeciwciałami antyfosfolipidowymi (apl) należy stosować przewlekłą antykoagulację. Zalecenia dotyczące monitorowania chorych na toczniowe zapalenie nerek W aktywnym TZN należy w czasie wizyt regularnie oznaczać: morfologię, stężenie kreatyniny oraz białka całkowitego i albumin w surowicy, GFR, składowe C3 i C4 układu dopełniacza, anty-dsdna, okresowo apl, lipidogram, białkomocz, osad moczu. Wizyty powinny się odbywać co 2 4 tygodnie przez pierwsze 2 4 miesiące po rozpoznaniu TZN i po zaostrzeniu TZN, a następnie rzadziej co 6 miesięcy. Monitorowanie aktywności nerkowej i pozanerkowej chorych, którzy mieli rozpoznane TZN, powinno być prowadzone do końca życia co 3 6 miesięcy. Powtarzane biopsje należy wykonać w wybranych przypadkach. Leczenie nerkozastępcze chorych na toczniowe zapalenie nerek U chorych na TZN w okresie zaawansowanej niewydolności nerek mogą być stosowane wszystkie formy leczenia nerkozastępczego. Należy pamiętać, że istnieje zwiększone ryzyko infekcji w dializach otrzewnowych u chorych poddanych immunosupresji oraz zakrzepicy w obecności apl. Chory na TZN może być kwalifikowany do transplantacji nerki wówczas, gdy nie stwierdza się aktywności TZN oraz 3 6 miesięcy od zaostrzenia. Konieczne jest sprawdzenie obecności apl, ponieważ istnieje ryzyko zakrzepicy graftu. Zalecenia ACR i EULAR dotyczące leczenia TZN uwzględniają problemy związane z leczeniem choroby nerek w czasie ciąży u chorych na TRU [3, 4]. Zalecenia EULAR podkreślają, że ciąża może być planowana w stabilnym okresie choroby, przy białkomoczu < 500 mg/ dobę w ostatnich 6 miesiącach choroby oraz z GFR > 50 ml/min. Przy stabilnej chorobie nerek należy kontynuować dotychczasowe leczenie akceptowane w ciąży (HCQ, prednizon oraz AZA). Mykofenolan mofetylu i CYC nie powinny być stosowane na 3 miesiące przed ciążą, a leki biologiczne powinny być odstawione przynajmniej 4 miesiące przed ciążą. Kwas acetylosalicylowy w małych dawkach jest zalecany w zapobieganiu stanowi przedrzucawkowemu. Chorzy z zespołem nerczycowym powinni mieć stosowaną antykoagulację. Podkreślono, że każde zmniejszenie stężenia składowych C3 i C4 układu dopełniacza jest istotne klinicznie. W opornych przypadkach TZN w ciąży mogą być stosowane inhibitory kalcyneuryny, dożylne immunoglobuliny, immunoabsorpcja oraz plazmaferezy [4]. U chorych z TZN w wywiadzie, u których aktualnie nie stwierdza się jakichkolwiek objawów chorobowych, nie zaleca się leczenia profilaktycznego. Przy niskiej aktywności TZN wskazane jest kontynuowanie stosowania HCQ w dawce mg/dobę. W klinicznie aktywnym TZN zaleca się stosowanie GKS (prednizon w dawkach wymaganych do hamowania aktywności). W przypadku konieczności zmniejszenia dawek GKS lub w celu kontroli TZN zaleca się AZA (nie należy przekraczać dawki 2 mg/kg m.c. na dobę). Zalecenia ACR wskazują na konieczność monitorowania ciężarnej z aktywnym TZN comiesięczne wizyty z pomiarem ciśnienia, wykonywaniem analizy moczu, określaniem stosunku białka do kreatyniny w moczu, oznaczeniami we krwi stężenia kreatyniny, składowych C3 i C4 układu dopełniacza oraz miana anty-dsdna. U ciężarnej bez objawów aktywnej choroby nerek, za to z przebytym TZN, oznaczenia te należy wykonywać co 3 miesiące, przy czym pomiar RR i analiza moczu powinny być wykonywane co miesiąc [3]. W przypadku TZN u dzieci zaleca się postępowanie terapeutyczne i monitorowanie aktywności choroby w taki sam sposób, jak u dorosłych. Należy uwzględnić fakt, że u dzieci przebieg TZN jest cięższy i TZN często występuje od początku choroby [4]. Toczeń rumieniowaty układowy przewlekle aktywny U części chorych na toczeń mimo zastosowania dostępnego leczenia nigdy nie udaje się uzyskać pełnej remisji objawów narządowych. W tej grupie stosuje się przewlekle leki antymalaryczne (CQ, HCQ), możliwie małe dawki GKS oraz leki immunosupresyjne, takie jak: AZA, MMF, metotreksat z dodatkiem GKS lub bez GKS. Przy braku adekwatnej odpowiedzi lub zbyt dużej liczbie działań niepożądanych leczenia w najcięższych stanach klinicznych stosuje się intensywne terapie indukujące remisję, do których należy podawanie dożylne immunoglobulin, wykonywanie plazmaferez, podawanie leków biologicznych. Dożylnie podawane immunoglobuliny mogą być skuteczne w różnych postaciach tocznia o najcięższym przebiegu. Pomagają w opanowaniu objawów chorobowych w przypadku ciężkich cytopenii (niedokrwistość hemolityczna, trombocytopenia, leukopenia, nabyte inhibitory
8 Toczeń rumieniowaty układowy 33 czynnika VIII, mielofibroza), w zajęciu OUN w przebiegu choroby, w bardzo aktywnych, opornych na leczenie postaciach TZN. Immunoglobuliny podawane są dożylnie w dawce 400 mg/kg m.c. na dobę przez 3 5 kolejnych dni. Plazmaferezy mogą być zastosowane u wybranych chorych z najcięższymi postaciami choroby z zagrożeniem życia w celu poprawy skuteczności standardowego leczenia (pulsacyjne dawki GKS i cyklofosfamid). Zaleca się wykonywanie zabiegów 3 razy w tygodniu przez 4 ty godnie. Nie ma jednoznacznych opinii na temat skuteczności w długoterminowym rokowaniu. W 2011 r. w Stanach Zjednoczonych i Unii Europejskiej (w Polsce) został zarejestrowany pierwszy lek biologiczny do leczenia tocznia: belimumab inhibitor BLyS (B lymphocyte stimulator). Lek jest zarejestrowany do leczenia aktywnych, seropozytywnych postaci TRU (z wysokim mianem anty-dsdna oraz małym stężeniem składowej C3 układu dopełniacza). Stosowanie tego leku prowadzi do istotnego zmniejszenia aktywności choroby mierzonej skalą SLEDAI, czyli może łagodzić przebieg różnych narządowych postaci TRU. Terapia belimumabem pozwala na zmniejszenie dawki stosowanych przewlekle GKS [7, 8]. Lek jest podawany dożylnie w dawce 10 mg/kg m.c. w postaci wlewu trwającego około godziny. Początkowe trzy dawki podaje się co 2 tygodnie, a kolejne co 4 tygodnie. Lek jest dodawany do standardowej terapii prowadzonej u pacjenta. W niektórych szczególnych stanach klinicznych (bezpośrednio zagrażających życiu) intensywne terapie indukujące remisję powinny być wdrożone bardzo szybko. Do takich stanów należą: katastroficzny zespół antyfosfolipidowy (CAPS), ciężka trombocytopenia, zajęcie nerek z szybko postępującą utratą ich funkcji, ciężka niedokrwistość hemolityczna, ciężkie zajęcie OUN w przebiegu choroby. Ciąża u chorych na toczeń rumieniowaty układowy Chore na toczeń powinny planować ciążę w okresie remisji choroby, która utrzymuje się przynajmniej 3 miesiące. Przed planowaniem ciąży należy odstawić leki potencjalnie toksyczne dla płodu, a remisję utrzymywać najmniejszą możliwą dawką leku dotychczas stosowanego, który jest bezpieczny w ciąży. U chorych na TRU z przeciwciałami anty-ro i anty-la, które mogą przechodzić przez łożysko, istnieje zwiększone ryzyko rozwoju tocznia noworodkowego ze zmianami skórnymi, cytopeniami oraz u niektórych noworodków wrodzonego bloku serca. U chorych na TRU z przeciwciałami anty-ro i anty-la zaleca się monitorowanie serca płodu w czasie ciąży pod kątem wystąpienia tego powikłania. Blok serca rozwija się zwykle między 18. a 24. tygodniem ciąży. Pochodne fluorowe GKS (deksametazon i betametazon) powinny być stosowane w przypadku świadomego leczenia płodu. W wybranych przypadkach można zapobiec rozwojowi choroby serca u płodu przez wczesne leczenie deksametazonem. Toczniowe zapalenie nerek i wtórny zespół antyfosfolipidowy stanowią czynnik ryzyka wystąpienia powikłań nadciśnieniowych i stanu przedrzucawkowego. Chore na te postacie choroby w czasie ciąży wymagają rygorystycznej kontroli ciśnienia oraz monitorowania pracy nerek. W leczeniu immunosupresyjnym w czasie ciąży stosunkowo bezpiecznie można podawać prednizon (należy unikać pochodnych fluorowych przechodzących przez łożysko), AZA, HCQ, cyklosporynę A (ryzyko nadciśnienia). Obecność przeciwciał antyfosfolipidowych u ciężarnych chorych na TRU zwiększa ryzyko wystąpienia powikłań zakrzepowych w ciąży. W profilaktyce pierwotnej powikłań zakrzepowych i niepowodzeń ciążowych zaleca się przyjmowanie kwasu acetylosalicylowego w małych dawkach. Przy współistnieniu wtórnego zespołu antyfosfolipidowego w okresie ciąży powinna być stosowana heparyna niefrakcjonowana lub drobnocząsteczkowa oraz kwas acetylosalicylowy w małych dawkach (zob. rekomendacje w zespole antyfosfolipidowym). Polskie rekomendacje dotyczące postępowania w okresie prokreacji zostały opracowane dla chorych na układowe choroby tkanki łącznej przez wielodyscyplinarny zespół przy Polskim Towarzystwie Reumatologicznym. Obejmują one zalecenia postępowania dla chorych na TRU dotyczące problemów związanych z prokreacją [18]. Leczenie ukierunkowane na cel w toczniu rumieniowatym układowym W ogólnych zasadach leczenia ukierunkowanego na cel (T2T) [12, 13] wyraźnie podkreślono, że w wieloletnim leczeniu chorego na TRU konieczna jest współpraca wielodyscyplinarna oraz że w celu poprawienia rokowania w przypadku tego schorzenia należy zapewnić choremu regularną możliwość kontroli aktywności choroby przez lekarza doświadczonego w leczeniu osób z TRU. Leczenie powinno być regularnie weryfikowane i dostosowywane do aktywności choroby. Zasadniczym problemem w przygotowaniu zasad było określenie celu leczenia w TRU (tab. IV). Zasady definiowania remisji w TRU nie są jednoznaczne. Możliwa jest sytuacja kliniczna, w której przewlekle choroba jest nieaktywna klinicznie, natomiast stale utrzymuje się aktywność serologiczna choroby. Obecnie proponowane są trzy potencjalne cele do osiągnięcia w leczeniu TRU:
9 34 Maria Majdan Tabela IV. Rekomendacje leczenia ukierunkowanego na cel w TRU [wg 12] Lp. Rekomendacja 1. Celem leczenia TRU jest osiągnięcie remisji objawów ogólnych i narządowych lub gdy osiągnięcie remisji jest niemożliwe, możliwie najniższej aktywności choroby mierzonej indeksami aktywności i specyficznymi wskaźnikami narządowymi 2. Realistycznym celem terapeutycznym jest zapobieganie zaostrzeniom choroby 3. Nie zaleca się intensyfikacji leczenia u klinicznie bezobjawowych chorych ze stabilną, niezmieniającą się w czasie leczenia aktywnością serologiczną 4. Głównym celem terapeutycznym w TRU jest zapobieganie postępującym uszkodzeniom narządowym, ponieważ jest to główna przyczyna umieralności i postępujących uszkodzeń 5. Czynniki ujemnie wpływające na jakość życia (zmęczenie, ból, depresja) powinny również być brane pod uwagę w leczeniu, w połączeniu z oceną aktywności i zapobieganiu trwałym uszkodzeniom 6. Konieczne jest wczesne rozpoznanie i leczenie zajęcia nerek w TRU 7. W toczniowym zapaleniu nerek po terapii indukcyjnej zaleca się 3-letnią terapię immunosupresyjną podtrzymującą w celu poprawy długotrwałego rokowania 8. Leczenie podtrzymujące w TRU powinno polegać na stosowaniu najmniejszej skutecznej dawki GKS, a jeżeli to możliwe, należy zaprzestać stosowania GKS 9. Zapobieganie i leczenie powikłań chorobowych APS powinno być celem terapeutycznym w TRU i nie różni się od postępowania stosowanego w pierwotnym APS 10. Zastosowanie leków antymalarycznych niezależnie od stosowanego innego leczenia powinno być poważnie brane pod uwagę 11. Do immunomodulacji należy dołączać wszelkie terapie, które są stosowane w schorzeniach współistniejących APS zespół antyfosfolipidowy (antiphospholipid syndrome); GKS glikokortykosteroidy; TRU toczeń rumieniowaty układowy najbardziej ambitny: całkowita remisja kliniczna i serologiczna bez leków, remisja kliniczna bez remisji serologicznej, ale bez stosowania przewlekłego GKS (dopuszczalne są HCQ lub CQ), niska aktywność choroby bez GKS lub z małą dawką GKS. Leczenie uzupełniające tocznia rumieniowatego układowego U chorych na TRU oprócz leczenia immunosupresyjnego zawsze należy prowadzić standardowe leczenie nerko- i kardioprotekcyjne: kontrolę ciśnienia tętniczego z zastosowaniem inhibitorów konwertazy angiotensyny I, leczenie zaburzeń lipidowych, kontrolę glikemii. Zapobieganie powikłaniom przy przewlekłym leczeniu glikokortykosteroidami Chorzy otrzymujący 7,5 mg prednizonu/dobę przez ponad 3 miesiące powinni stosować suplementację wapniem i witaminą D. Terapia przeciwresorpcyjna z bisfosfonianami powinna być stosowana po ocenie czynników ryzyka osteoporozy, łącznie z oceną DEXA. U chorych ze schyłkową niewydolnością nerek stosowane jest leczenie nerkozastępcze dializa otrzewnowa i hemodializa. Transplantacja nerki jest metodą z wyboru u chorych na TRU. U osób z TRU i wtórnym zespołem antyfosfolipidowym stwierdza się gorsze rokowanie po przeszczepieniu nerki. Monitorowanie chorego w trakcie choroby W okresie aktywnej choroby chory wymaga hospitalizacji i we wczesnym okresie po zaostrzeniu częstych kontroli w ramach hospitalizacji jednodniowych lub kontroli ambulatoryjnych w ośrodkach reumatologicznych. W przypadku nieaktywnej choroby i przy braku trwałych uszkodzeń narządów wewnętrznych oraz innych schorzeń towarzyszących chory powinien być monitorowany co 6 12 miesięcy. W czasie okresowych kontroli należy wykonać morfologię, OB, analizę moczu, ocenić egfr i aktywność aminotransferaz. W razie aktywnej choroby nerek w wywiadzie okresowo warto kontrolować miano przeciwciał anty-dsdna oraz stężenie składowej C3 układu dopełniacza [3, 4]. Monitorowanie leczenia glikokortykosteroidami Biorąc pod uwagę indywidualne ryzyko, sumaryczną dawkę GKS i okres leczenia, konieczna jest regularna kontrola [6, 10, 11]: masy ciała,
10 Toczeń rumieniowaty układowy 35 ciśnienia tętniczego, wydolności serca, stężenia lipidów, stężenia glukozy we krwi i w moczu, ciśnienia śródgałkowego. Piśmiennictwo 1. Majdan M. Toczeń rumieniowaty układowy. Reumatologia 2012; 50: Petri M, Orbai AM, Alarcón GS, et al. Derivation and validation of the Systemic Lupus International Collaborating Clinics classification criteria for systemic lupus erythematosus. Arthritis Rheum 2012; 64: Hahn BH, McMahon MA, Wilkinson A, et al. American College of Rheumatology guidelines for screening, treatment, and management of lupus nephritis. Arthritis Care Res 2012; 64: Bertsias GK, Tektonidou M, Amoura Z, et al. Joint EULAR and ERA-EDTA recommendations for the management of adult and paediatric lupus nephritis. Ann Rheum Dis 2012; 71: Bertsias G, Ioannidis JP, Boletis J, et al. EULAR recommendations for management of systemic lupus erythematosus. Report of a Task Force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics. Ann Rheum Dis 2008; 67: Mosca M, Tani C, Aringer M, et al. European League Against Rheumatism recommendations for monitoring patients with systemic lupus erythematosus in clinical practice and in observational studies. Ann Rheum Dis 2010; 69: Belmont HM. Treatment of systemic lupus erythematosus update. Bull Hosp Joint Dis 2013; 71: Wofsy D. Recent progress in conventional and biologic therapy for systemic lupus erythematosus. Ann Rheum Dis 2013; 72 suppl: Hanly JG. Diagnosis and management of neuropsychiatric SLE. Nat Rev Rheum 2014; 10: Duru N, van der Goes MC, Jacobs JW, et al. EULAR evidence-based and consensus-based recommendations on the management of medium to high-dose glucocorticoid therapy in rheumatic diseases. Ann Rheum Dis 2013; 72: Jacobs JW, Bijlsma JW. Glucocorticoids in rheumatology: indications and routes of administration. Clin Exp Rheum 2011; 29: S81-S van Vollenhoven RF, Mosca M, Bertsias G, et al. Treat-to-target in systemic lupus erythematosus: recommendations from an international task force. Ann Rheum Dis 2014; 73: Doria A, Gatto M, Iaccarino L, Punzi L. Value and goals of treatto-target in systemic lupus erythematosus: knowledge and foresight. Lupus 2015; 24: Rahman A, Isenberg DA. Systemic lupus erythematosus. N Engl J Med 2008; 358: Hochberg MC. Updating the American College of Rheumatology revised criteria for the classification of systemic lupus erythematosus. Arthritis Rheum 1997; 40: Hahn BH. Management of systemic lupus erythematosus. In: Kelley s Texbook of Rheumatology. Harris ED (ed.). 7 th ed. Elsevier Saunders, Philadelphia 2005; Weening JJ, D Agati VD, Schwartz MM, et al. The classification of glomerulonephritis in systemic lupus erythematosus revised. Kidney Int 2004; 65: Majdan M, Ostanek L, Olesińska M i wsp. Płodność, planowanie ciąży i farmakoterapia w okresie ciąży i karmienia piersią u chorych na toczeń rumieniowaty układowy. Reumatologia 2014; 52:
Toczeń rumieniowaty układowy
 Zalecenia postępowania diagnostycznego i terapeutycznego/ Recommendations for diagnosis and treatment Reumatologia 2012; 50, 2: 103 110 Toczeń rumieniowaty układowy Systemic lupus erythematosus Maria Majdan
Zalecenia postępowania diagnostycznego i terapeutycznego/ Recommendations for diagnosis and treatment Reumatologia 2012; 50, 2: 103 110 Toczeń rumieniowaty układowy Systemic lupus erythematosus Maria Majdan
Leczenie tocznia rumieniowatego układowego aktualne rekomendacje
 17 Leczenie tocznia rumieniowatego układowego aktualne rekomendacje Maria Majdan W ciągu ostatnich lat doszło do ogromnego postępu w leczeniu układowych chorób tkanki łącznej. Lepsze poznanie patogenezy
17 Leczenie tocznia rumieniowatego układowego aktualne rekomendacje Maria Majdan W ciągu ostatnich lat doszło do ogromnego postępu w leczeniu układowych chorób tkanki łącznej. Lepsze poznanie patogenezy
LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.
 Dziennik Urzędowy Ministra Zdrowia 764 Poz. 86 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
Dziennik Urzędowy Ministra Zdrowia 764 Poz. 86 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.
 Dziennik Urzędowy Ministra Zdrowia 765 Poz. 42 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
Dziennik Urzędowy Ministra Zdrowia 765 Poz. 42 Załącznik B.75. LECZENIE AKTYWNEJ POSTACI ZIARNINIAKOWATOŚCI Z ZAPALENIEM NACZYŃ (GPA) LUB MIKROSKOPOWEGO ZAPALENIA NACZYŃ (MPA) (ICD-10 M31.3, M 31.8) ŚWIADCZENIOBIORCY
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
Macierzyństwo a choroby reumatyczne. Ines Pokrzywnicka - Gajek
 Macierzyństwo a choroby reumatyczne Ines Pokrzywnicka - Gajek Co to jest choroba reumatyczna? Choroby reumatyczne to różnorodna pod względem objawów grupa obejmująca ponad 300 odrębnych jednostek. Większość
Macierzyństwo a choroby reumatyczne Ines Pokrzywnicka - Gajek Co to jest choroba reumatyczna? Choroby reumatyczne to różnorodna pod względem objawów grupa obejmująca ponad 300 odrębnych jednostek. Większość
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY A. Leczenie infliksymabem 1. Leczenie choroby Leśniowskiego-Crohna (chlc)
Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY A. Leczenie infliksymabem 1. Leczenie choroby Leśniowskiego-Crohna (chlc)
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
LECZENIE PACJENTÓW Z WRZODZIEJĄCYM ZAPALENIEM JELITA GRUBEGO (WZJG) (ICD-10 K51)
 Załącznik B.55. LECZENIE PACJENTÓW Z WRZODZIEJĄCYM ZAPALENIEM JELITA GRUBEGO (WZJG) (ICD-10 K51) ZAKRES ŚWIADCZENIA GWARANTOWANEGO 1. Kryteria włączenia ŚWIADCZENIOBIORCY Do leczenia infliksymabem mogą
Załącznik B.55. LECZENIE PACJENTÓW Z WRZODZIEJĄCYM ZAPALENIEM JELITA GRUBEGO (WZJG) (ICD-10 K51) ZAKRES ŚWIADCZENIA GWARANTOWANEGO 1. Kryteria włączenia ŚWIADCZENIOBIORCY Do leczenia infliksymabem mogą
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte na kryteriach
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte na kryteriach
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
LECZENIE ZAAWANSOWANEGO RAKA JELITA GRUBEGO (ICD-10 C 18 C 20)
 Dziennik Urzędowy Ministra Zdrowia 511 Poz. 42 Załącznik B.4. LECZENIE ZAAWANSOWANEGO RAKA JELITA GRUBEGO (ICD-10 C 18 C 20) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie zaawansowanego
Dziennik Urzędowy Ministra Zdrowia 511 Poz. 42 Załącznik B.4. LECZENIE ZAAWANSOWANEGO RAKA JELITA GRUBEGO (ICD-10 C 18 C 20) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie zaawansowanego
LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45)
 Dziennik Urzędowy Ministra Zdrowia 615 Poz. 27 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
Dziennik Urzędowy Ministra Zdrowia 615 Poz. 27 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Dziennik Urzędowy Ministra Zdrowia 589 Poz. 86 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie
Dziennik Urzędowy Ministra Zdrowia 589 Poz. 86 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32.a. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE
Załącznik B.32.a. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE
LECZENIE CIĘŻKIEJ, AKTYWNEJ POSTACI ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45)
 Załącznik B.36. LECZENIE CIĘŻKIEJ, AKTYWNEJ POSTACI ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW ŚWIADCZENIOBIORCY W PROGRAMIE
Załącznik B.36. LECZENIE CIĘŻKIEJ, AKTYWNEJ POSTACI ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45) ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW ŚWIADCZENIOBIORCY W PROGRAMIE
LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M 45)
 Dziennik Urzędowy Ministra Zdrowia 732 Poz. 71 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
Dziennik Urzędowy Ministra Zdrowia 732 Poz. 71 Załącznik B.36. LECZENIE INHIBITORAMI TNF ALFA ŚWIADCZENIOBIORCÓW Z CIĘŻKĄ, AKTYWNĄ POSTACIĄ ZESZTYWNIAJĄCEGO ZAPALENIA STAWÓW KRĘGOSŁUPA (ZZSK) (ICD-10 M
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Przemysław Kotyla. Katedra i Klinika Chorób Wewnętrznych i Reumatologii Śląski Uniwersytet Medyczny Katowice
 Przemysław Kotyla Katedra i Klinika Chorób Wewnętrznych i Reumatologii Śląski Uniwersytet Medyczny Katowice Opis problemu 59-letnia chora z obrzękami stawów, osłabieniem i niewielką suchością oczu. Wywiad
Przemysław Kotyla Katedra i Klinika Chorób Wewnętrznych i Reumatologii Śląski Uniwersytet Medyczny Katowice Opis problemu 59-letnia chora z obrzękami stawów, osłabieniem i niewielką suchością oczu. Wywiad
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1)
 Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej u dorosłych imatinibem 1.1 Kryteria kwalifikacji Świadczeniobiorcy
Załącznik B.14. LECZENIE PRZEWLEKŁEJ BIAŁACZKI SZPIKOWEJ (ICD-10 C 92.1) ŚWIADCZENIOBIORCY 1. Leczenie przewlekłej białaczki szpikowej u dorosłych imatinibem 1.1 Kryteria kwalifikacji Świadczeniobiorcy
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
Załącznik B.32. LECZENIE CHOROBY LEŚNIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W
LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48)
 Dziennik Urzędowy Ministra Zdrowia 492 Poz. 66 Załącznik B.3. LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48) ŚWIADCZENIOBIORCY 1. Leczenie adjuwantowe
Dziennik Urzędowy Ministra Zdrowia 492 Poz. 66 Załącznik B.3. LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48) ŚWIADCZENIOBIORCY 1. Leczenie adjuwantowe
LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD 10: L40.0)
 Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD 10: L40.0) ŚWIADCZENIOBIORCY Kwalifikacja do programu A. Kryteria kwalifikacji do leczenia ustekinumabem w ramach programu 1.Do programu
Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD 10: L40.0) ŚWIADCZENIOBIORCY Kwalifikacja do programu A. Kryteria kwalifikacji do leczenia ustekinumabem w ramach programu 1.Do programu
LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0)
 Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) Kwalifikacja do programu ŚWIADCZENIOBIORCY A. Kryteria kwalifikacji do leczenia ustekinumabem albo adalimumabem w ramach
Załącznik B.47. LECZENIE CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) Kwalifikacja do programu ŚWIADCZENIOBIORCY A. Kryteria kwalifikacji do leczenia ustekinumabem albo adalimumabem w ramach
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 12 grudnia 2011 r.
 Dziennik Ustaw Nr 269 15687 Poz. 1597 1597 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 12 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na
Dziennik Ustaw Nr 269 15687 Poz. 1597 1597 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 12 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na
Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI
 Załącznik nr 12 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4,
Załącznik nr 12 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4,
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte
Motyl i wilk symbole najczęstszej choroby tkanki łącznej
 Marzena Olesińska Klinika i Poliklinika Układowych Chorób Tkanki Łącznej Instytutu Reumatologii w Warszawie Motyl i wilk symbole najczęstszej choroby tkanki łącznej Akademia Dziennikarzy Medycznych 24
Marzena Olesińska Klinika i Poliklinika Układowych Chorób Tkanki Łącznej Instytutu Reumatologii w Warszawie Motyl i wilk symbole najczęstszej choroby tkanki łącznej Akademia Dziennikarzy Medycznych 24
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 8 grudnia 2011 r.
 Dziennik Ustaw Nr 269 15678 Poz. 1593 1593 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 8 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na podstawie
Dziennik Ustaw Nr 269 15678 Poz. 1593 1593 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 8 grudnia 2011 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych Na podstawie
Diagnostyka i leczenie tocznia rumieniowatego układowego u dzieci aktualne rekomendacje według SHARE-EULAR 2017
 ZALECENIA Forum Reumatol. 2019, tom 5, nr 1, 1 7 Copyright 2019 Via Medica ISSN 2450 3088 DOI: 10.5603/FR.2019.0001 Joanna Świdrowska-Jaros, Elżbieta Smolewska www.fr.viamedica.pl Klinika Kardiologii i
ZALECENIA Forum Reumatol. 2019, tom 5, nr 1, 1 7 Copyright 2019 Via Medica ISSN 2450 3088 DOI: 10.5603/FR.2019.0001 Joanna Świdrowska-Jaros, Elżbieta Smolewska www.fr.viamedica.pl Klinika Kardiologii i
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY 1.Kryteria kwalifikacji 1.1 Leczenia interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) ŚWIADCZENIOBIORCY ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU
Cewkowo-śródmiąższowe zapalenie nerek
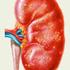 Cewkowo-śródmiąższowe zapalenie nerek Krzysztof Letachowicz Katedra i Klinika Nefrologii i Medycyny Transplantacyjnej, Uniwersytet Medyczny we Wrocławiu Kierownik: Prof. dr hab. Marian Klinger Cewkowo-śródmiąższowe
Cewkowo-śródmiąższowe zapalenie nerek Krzysztof Letachowicz Katedra i Klinika Nefrologii i Medycyny Transplantacyjnej, Uniwersytet Medyczny we Wrocławiu Kierownik: Prof. dr hab. Marian Klinger Cewkowo-śródmiąższowe
Przełom I co dalej. Anna Kostera-Pruszczyk Katedra i Klinika Neurologii Warszawski Uniwersytet Medyczny
 Przełom I co dalej Anna Kostera-Pruszczyk Katedra i Klinika Neurologii Warszawski Uniwersytet Medyczny Przełom miasteniczny Stan zagrożenia życia definiowany jako gwałtowne pogorszenie opuszkowe/oddechowe
Przełom I co dalej Anna Kostera-Pruszczyk Katedra i Klinika Neurologii Warszawski Uniwersytet Medyczny Przełom miasteniczny Stan zagrożenia życia definiowany jako gwałtowne pogorszenie opuszkowe/oddechowe
Rzadkie Młodzieńcze Pierwotne Układowe Zapalenie Naczyń Krwionośnych
 www.printo.it/pediatric-rheumatology/pl/intro Rzadkie Młodzieńcze Pierwotne Układowe Zapalenie Naczyń Krwionośnych Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jakie są rodzaje zapalenia naczyń? Jak klasyfikuje
www.printo.it/pediatric-rheumatology/pl/intro Rzadkie Młodzieńcze Pierwotne Układowe Zapalenie Naczyń Krwionośnych Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jakie są rodzaje zapalenia naczyń? Jak klasyfikuje
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
LECZENIE RAKA NERKI (ICD-10 C 64)
 Załącznik B.10. LECZENIE RAKA NERKI (ICD-10 C 64) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU 1 2 3 1. Leczenie
Załącznik B.10. LECZENIE RAKA NERKI (ICD-10 C 64) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU 1 2 3 1. Leczenie
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Dziennik Urzędowy Ministra Zdrowia 862 Poz. 71 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji:
Dziennik Urzędowy Ministra Zdrowia 862 Poz. 71 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji:
Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI
 Załącznik nr 11 do Zarządzenia Nr 41/2009 Prezesa NFZ z dnia 15 września 2009 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4, D80.5,
Załącznik nr 11 do Zarządzenia Nr 41/2009 Prezesa NFZ z dnia 15 września 2009 roku Nazwa programu: LECZENIE PIERWOTNYCH NIEDOBORÓW ODPORNOŚCI U DZIECI ICD 10 D80 w tym D80.0, D80.1, D80.3, D80.4, D80.5,
LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2)
 Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
Załącznik B.71. LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU C TERAPIĄ BEZINTERFERONOWĄ (ICD-10 B 18.2) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1) Do programu kwalifikowani są dorośli świadczeniobiorcy
choroby reumatyczne u kobiet w ciąży
 Marzena Olesińska Klinika i Poliklinika Układowych Chorób Tkanki Łącznej Instytutu Reumatologii w Warszawie choroby reumatyczne u kobiet w ciąży Czy możemy być spokojni? Akademia Dziennikarzy Medycznych
Marzena Olesińska Klinika i Poliklinika Układowych Chorób Tkanki Łącznej Instytutu Reumatologii w Warszawie choroby reumatyczne u kobiet w ciąży Czy możemy być spokojni? Akademia Dziennikarzy Medycznych
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0)
 Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacjiś WIADCZENIOBIORCY 1. Pacjent jest kwalifikowany do programu przez Zespół Koordynacyjny
Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacjiś WIADCZENIOBIORCY 1. Pacjent jest kwalifikowany do programu przez Zespół Koordynacyjny
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
 Dziennik Urzędowy Ministra Zdrowia 570 Poz. 56 Załącznika B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
Dziennik Urzędowy Ministra Zdrowia 570 Poz. 56 Załącznika B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
Zalecenia postępowania diagnostyczno-terapeutycznego Reumatologia 2016; supl. 1: DOI: /reum
 Zalecenia postępowania diagnostyczno-terapeutycznego Reumatologia 2016; supl. 1: 134 135 DOI: 10.5114/reum.2016.60016 Postępowanie okołooperacyjne w aloplastyce stawu biodrowego i kolanowego u chorych
Zalecenia postępowania diagnostyczno-terapeutycznego Reumatologia 2016; supl. 1: 134 135 DOI: 10.5114/reum.2016.60016 Postępowanie okołooperacyjne w aloplastyce stawu biodrowego i kolanowego u chorych
LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
 Załącznik B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1)
Załącznik B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji: 1)
Aktualne zasady diagnostyki i leczenia chorób zapalnych jelit
 Instytut Pomnik Centrum Zdrowia Dziecka Odział Gastroenterologii, Hepatologii, Zaburzeń Odżywiania i Pediatrii Al. Dzieci Polskich 20, 04-730, Warszawa Aktualne zasady diagnostyki i leczenia chorób zapalnych
Instytut Pomnik Centrum Zdrowia Dziecka Odział Gastroenterologii, Hepatologii, Zaburzeń Odżywiania i Pediatrii Al. Dzieci Polskich 20, 04-730, Warszawa Aktualne zasady diagnostyki i leczenia chorób zapalnych
Pułapki farmakoterapii nadciśnienia tętniczego. Piotr Rozentryt III Katedra i Kliniczny Oddział Kardiologii Śląskie Centrum Chorób Serca, Zabrze
 Pułapki farmakoterapii nadciśnienia tętniczego Piotr Rozentryt III Katedra i Kliniczny Oddział Kardiologii Śląskie Centrum Chorób Serca, Zabrze Leczenie nadciśnienia tętniczego versus leczenie chorego
Pułapki farmakoterapii nadciśnienia tętniczego Piotr Rozentryt III Katedra i Kliniczny Oddział Kardiologii Śląskie Centrum Chorób Serca, Zabrze Leczenie nadciśnienia tętniczego versus leczenie chorego
LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48)
 Dziennik Urzędowy Ministra Zdrowia 546 Poz. 71 Załącznik B.3. LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48) ŚWIADCZENIOBIORCY 1. Leczenie adjuwantowe
Dziennik Urzędowy Ministra Zdrowia 546 Poz. 71 Załącznik B.3. LECZENIE NOWOTWORÓW PODŚCIELISKA PRZEWODU POKARMOWEGO (GIST) (ICD-10 C 15, C 16, C 17, C 18, C 20, C 48) ŚWIADCZENIOBIORCY 1. Leczenie adjuwantowe
Załącznik B.45. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10: M 05, M 06) ZAKRES ŚWIADCZENIA GWARANTOWANEGO
 Załącznik B.45. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10: M 05, M 06) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Kryteria kwalifikacji ŚWIADCZENIOBIORCY 1. Pacjent jest kwalifikowany
Załącznik B.45. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10: M 05, M 06) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Kryteria kwalifikacji ŚWIADCZENIOBIORCY 1. Pacjent jest kwalifikowany
LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10: M 05, M 06)
 Dziennik Urzędowy Ministra Zdrowia 614 Poz. 56 Załącznik B.45. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10: M 05, M 06) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY
Dziennik Urzędowy Ministra Zdrowia 614 Poz. 56 Załącznik B.45. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10: M 05, M 06) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY
LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
 Dziennik Urzędowy Ministra Zdrowia 706 Poz. 71 Załącznik B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
Dziennik Urzędowy Ministra Zdrowia 706 Poz. 71 Załącznik B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
PAKIET BADAŃ DLA PLANUJĄCYCH CIĄŻĘ %W PAKIECIE BADAŃ W PAKIECIE TANIEJ Wersja 1
 PAKIET BADAŃ DLA PLANUJĄCYCH CIĄŻĘ 19 BADAŃ W PAKIECIE %W PAKIECIE TANIEJ 2018 Wersja 1 CZY WIESZ, ŻE: Badania ujęte w tym pakiecie podzielić można na dwie grupy. Wyniki badań z pierwszej grupy informują
PAKIET BADAŃ DLA PLANUJĄCYCH CIĄŻĘ 19 BADAŃ W PAKIECIE %W PAKIECIE TANIEJ 2018 Wersja 1 CZY WIESZ, ŻE: Badania ujęte w tym pakiecie podzielić można na dwie grupy. Wyniki badań z pierwszej grupy informują
(ICD-10 M 05, M 06, M 08)
 B.33. (ICD10 M 05, M 06, M 08) I. LEKI BIOLOGICZNE A. Kryteria kwalifikacji IADCZENIOBIORCY 1. Dawkowanie W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU 1. Badania przy kwalifikacji (leczenie
B.33. (ICD10 M 05, M 06, M 08) I. LEKI BIOLOGICZNE A. Kryteria kwalifikacji IADCZENIOBIORCY 1. Dawkowanie W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH PROGRAMU 1. Badania przy kwalifikacji (leczenie
Aneks III. Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta
 Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0)
 Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
Poradnia Immunologiczna
 Poradnia Immunologiczna Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 Szanowni Państwo, Uprzejmie informujemy, że w Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli funkcjonuje
Poradnia Immunologiczna Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 Szanowni Państwo, Uprzejmie informujemy, że w Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli funkcjonuje
LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08)
 Załącznik B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08) I. LEKI BIOLOGICZNE A. Kryteria kwalifikacji ŚWIADCZENIOBIORCY
Załącznik B.33. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08) I. LEKI BIOLOGICZNE A. Kryteria kwalifikacji ŚWIADCZENIOBIORCY
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ ( )
 ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
LECZENIE CHOROBY LE NIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50)
 Załącznik B.32. LECZENIE CHOROBY LE NIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES WIADCZENIA GWARANTOWANEGO WIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
Załącznik B.32. LECZENIE CHOROBY LE NIOWSKIEGO - CROHNA (chlc) (ICD-10 K 50) ZAKRES WIADCZENIA GWARANTOWANEGO WIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
LECZENIE NIEDROBNOKOMÓRKOWEGO RAKA PŁUCA (ICD-10 C 34)
 Załącznik B.6. LECZENIE NIEDROBNOKOMÓRKOWEGO RAKA PŁUCA (ICD-10 C 34) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
Załącznik B.6. LECZENIE NIEDROBNOKOMÓRKOWEGO RAKA PŁUCA (ICD-10 C 34) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
Metotreksat - mity i fakty. Co o stosowaniu tego leku mówią badania środa, 02 lipca :47
 Metotreksat - podstawowy lek stosowany zgodnie z zaleceniami EULAR w pierwszej linii leczenia reumatoidalnego zapalenia stawów (RZS) - nie posiada ulotki przygotowanej dla pacjentów reumatoidalnych. Część
Metotreksat - podstawowy lek stosowany zgodnie z zaleceniami EULAR w pierwszej linii leczenia reumatoidalnego zapalenia stawów (RZS) - nie posiada ulotki przygotowanej dla pacjentów reumatoidalnych. Część
LECZENIE WYSOKO ZRÓŻNICOWANEGO NOWOTWORU NEUROENDOKRYNNEGO TRZUSTKI (ICD-10 C25.4)
 Załącznik B.53..docx LECZENIE WYSOKO ZRÓŻNICOWANEGO NOWOTWORU NEUROENDOKRYNNEGO TRZUSTKI (ICD-10 C25.4) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie wysoko zróżnicowanego nowotworu neuroendokrynnego
Załącznik B.53..docx LECZENIE WYSOKO ZRÓŻNICOWANEGO NOWOTWORU NEUROENDOKRYNNEGO TRZUSTKI (ICD-10 C25.4) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie wysoko zróżnicowanego nowotworu neuroendokrynnego
Iwona Dankiewicz-Fares. Klinika Reumatologii i Układowych Chorób Tkanki Łącznej, Szpital Uniwersytecki nr 2 im. dr. Jana Biziela w Bydgoszczy
 21- letnia kobieta skierowana do Kliniki Reumatologii przez lekarza dermatologa z powodu wysypki na skórze (po ekspozycji słonecznej) i utrzymującej się małopłytkowości. Iwona Dankiewicz-Fares Klinika
21- letnia kobieta skierowana do Kliniki Reumatologii przez lekarza dermatologa z powodu wysypki na skórze (po ekspozycji słonecznej) i utrzymującej się małopłytkowości. Iwona Dankiewicz-Fares Klinika
u Czynniki ryzyka wystąpienia zakrzepicy? - przykłady cech osobniczych i stanów klinicznych - przykłady interwencji diagnostycznych i leczniczych
 1 TROMBOFILIA 2 Trombofilia = nadkrzepliwość u Genetycznie uwarunkowana lub nabyta skłonność do występowania zakrzepicy żylnej, rzadko tętniczej, spowodowana nieprawidłowościami hematologicznymi 3 4 5
1 TROMBOFILIA 2 Trombofilia = nadkrzepliwość u Genetycznie uwarunkowana lub nabyta skłonność do występowania zakrzepicy żylnej, rzadko tętniczej, spowodowana nieprawidłowościami hematologicznymi 3 4 5
Wydział Zdrowia Publicznego, Kierunek DIETETYKA, Studia I stopnia stacjonarne I rok, Rok akademicki 2013/2014
 Grupa 1 1 63571 2.1 3.1 4.1 8.1 12.1 14.1 2 63572 2.2 3.2 4.2 8.2 12.2 14.2 3 63573 2.3 3.3 4.3 8.3 12.3 14.3 4 63574 2.4 3.4 4.4 8.4 12.4 14.4 5 63575 2.5 3.5 4.5 8.5 12.5 14.5 6 63576 2.6 3.6 5.1 9.1
Grupa 1 1 63571 2.1 3.1 4.1 8.1 12.1 14.1 2 63572 2.2 3.2 4.2 8.2 12.2 14.2 3 63573 2.3 3.3 4.3 8.3 12.3 14.3 4 63574 2.4 3.4 4.4 8.4 12.4 14.4 5 63575 2.5 3.5 4.5 8.5 12.5 14.5 6 63576 2.6 3.6 5.1 9.1
Standardy leczenia wirusowych zapaleń wątroby typu C Rekomendacje Polskiej Grupy Ekspertów HCV - maj 2010
 Standardy leczenia wirusowych zapaleń wątroby typu C Rekomendacje Polskiej Grupy Ekspertów HCV - maj 2010 1. Leczeniem powinni być objęci chorzy z ostrym, przewlekłym zapaleniem wątroby oraz wyrównaną
Standardy leczenia wirusowych zapaleń wątroby typu C Rekomendacje Polskiej Grupy Ekspertów HCV - maj 2010 1. Leczeniem powinni być objęci chorzy z ostrym, przewlekłym zapaleniem wątroby oraz wyrównaną
Aneks II. Niniejsza Charakterystyka Produktu Leczniczego oraz ulotka dla pacjenta stanowią wynik procedury arbitrażowej.
 Aneks II Zmiany dotyczące odpowiednich punktów Charakterystyki Produktu Leczniczego oraz ulotki dla pacjenta przedstawione przez Europejską Agencję Leków (EMA) Niniejsza Charakterystyka Produktu Leczniczego
Aneks II Zmiany dotyczące odpowiednich punktów Charakterystyki Produktu Leczniczego oraz ulotki dla pacjenta przedstawione przez Europejską Agencję Leków (EMA) Niniejsza Charakterystyka Produktu Leczniczego
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0)
 Załącznik B.65. LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia dazatynibem ostrej białaczki limfoblastycznej z obecnością chromosomu
Załącznik B.65. LECZENIE CHORYCH NA OSTRĄ BIAŁACZKĘ LIMFOBLASTYCZNĄ (ICD-10 C91.0) ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji do leczenia dazatynibem ostrej białaczki limfoblastycznej z obecnością chromosomu
LECZENIE CHOROBY GAUCHERA ICD-10 E
 załącznik nr 19 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu: LECZENIE CHOROBY GAUCHERA ICD-10 E 75 Zaburzenia przemian sfingolipidów i inne zaburzenia spichrzania
załącznik nr 19 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu: LECZENIE CHOROBY GAUCHERA ICD-10 E 75 Zaburzenia przemian sfingolipidów i inne zaburzenia spichrzania
ZAKRES ŚWIADCZENIA GWARANTOWANEGO SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE 1. Dawkowanie oraz sposób modyfikacji dawkowania w programie:
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte
LECZENIE ŁUSZCZYCOWEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ŁZS) (ICD-10 L 40.5, M 07.1, M 07.2, M 07.3)
 Załącznik B.35. LECZENIE ŁUSZCZYCOWEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ŁZS) (ICD-10 L 40.5, M 07.1, M 07.2, M 07.3) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji:
Załącznik B.35. LECZENIE ŁUSZCZYCOWEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ŁZS) (ICD-10 L 40.5, M 07.1, M 07.2, M 07.3) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Kryteria kwalifikacji:
OPIS PRZYPADKU Nr. 1. PROF. dr hab. med MAŁGORZATA WISŁOWSKA. KLINIKA REUMATOLOGI I CHORÓB WEWNĘTRZNYCH CSK MSWiA WARSZAWA, Wołoska
 OPIS PRZYPADKU Nr. 1 PROF. dr hab. med MAŁGORZATA WISŁOWSKA KLINIKA REUMATOLOGI I CHORÓB WEWNĘTRZNYCH CSK MSWiA WARSZAWA, Wołoska 137 02-507 70-letnia kobieta z cukrzycą i miażdżycą tętnic obwodowych została
OPIS PRZYPADKU Nr. 1 PROF. dr hab. med MAŁGORZATA WISŁOWSKA KLINIKA REUMATOLOGI I CHORÓB WEWNĘTRZNYCH CSK MSWiA WARSZAWA, Wołoska 137 02-507 70-letnia kobieta z cukrzycą i miażdżycą tętnic obwodowych została
LECZENIE WYSOKO ZRÓŻNICOWANEGO NOWOTWORU NEUROENDOKRYNNEGO TRZUSTKI (ICD-10 C25.4)
 Załącznik B.53. LECZENIE WYSOKO ZRÓŻNICOWANEGO NOWOTWORU NEUROENDOKRYNNEGO TRZUSTKI (ICD-10 C25.4) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie wysoko zróżnicowanego nowotworu neuroendokrynnego
Załącznik B.53. LECZENIE WYSOKO ZRÓŻNICOWANEGO NOWOTWORU NEUROENDOKRYNNEGO TRZUSTKI (ICD-10 C25.4) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY 1. Leczenie wysoko zróżnicowanego nowotworu neuroendokrynnego
LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2
 załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
Stosowanie preparatu BioCardine900 u chorych. z chorobą wieńcową leczonych angioplastyką naczyń
 Jan Z. Peruga, Stosowanie preparatu BioCardine900 u chorych z chorobą wieńcową leczonych angioplastyką naczyń wieńcowych II Katedra Kardiologii Klinika Kardiologii Uniwersytetu Medycznego w Łodzi 1 Jednym
Jan Z. Peruga, Stosowanie preparatu BioCardine900 u chorych z chorobą wieńcową leczonych angioplastyką naczyń wieńcowych II Katedra Kardiologii Klinika Kardiologii Uniwersytetu Medycznego w Łodzi 1 Jednym
Zaobserwowano częstsze przypadki stosowania produktu leczniczego Vistide w niezatwierdzonych wskazaniach i (lub) drogach podawania.
 Komunikat skierowany do fachowych pracowników ochrony zdrowia dotyczący występowania ciężkich działań niepożądanych związanych z stosowaniem produktu leczniczego Vistide (cydofowir) niezgodnie z zapisami
Komunikat skierowany do fachowych pracowników ochrony zdrowia dotyczący występowania ciężkich działań niepożądanych związanych z stosowaniem produktu leczniczego Vistide (cydofowir) niezgodnie z zapisami
TOCZEŃ RUMIENIOWATY UKŁADOWY W POLSCE
 TOCZEŃ RUMIENIOWATY UKŁADOWY W POLSCE Raport został objęty patronatem Ogólnopolskiego Stowarzyszenia Młodych z Zapalnymi Chorobami Tkanki Łącznej 3majmy się razem Autorzy: dr Jerzy Gryglewicz ekspert ochrony
TOCZEŃ RUMIENIOWATY UKŁADOWY W POLSCE Raport został objęty patronatem Ogólnopolskiego Stowarzyszenia Młodych z Zapalnymi Chorobami Tkanki Łącznej 3majmy się razem Autorzy: dr Jerzy Gryglewicz ekspert ochrony
Glikokortykosterydy Okołodobowy rytm uwalniania kortyzolu
 Kortyzol w osoczu [ng/ml] 2015-03-12 Glikokortykosterydy Okołodobowy rytm uwalniania kortyzolu 400 200 0 24 8 16 24 Pora doby 1 Dawkowanie GKS 1 dawka rano (GKS długo działające) 2 lub 3 dawki GKS krótko
Kortyzol w osoczu [ng/ml] 2015-03-12 Glikokortykosterydy Okołodobowy rytm uwalniania kortyzolu 400 200 0 24 8 16 24 Pora doby 1 Dawkowanie GKS 1 dawka rano (GKS długo działające) 2 lub 3 dawki GKS krótko
Przegląd wiedzy na temat leku Simponi i uzasadnienie udzielenia Pozwolenia na dopuszczenie do obrotu w UE
 EMA/115257/2019 EMEA/H/C/000992 Przegląd wiedzy na temat leku Simponi i uzasadnienie udzielenia Pozwolenia na dopuszczenie do obrotu w UE Co to jest lek Simponi i w jakim celu się go stosuje Simponi jest
EMA/115257/2019 EMEA/H/C/000992 Przegląd wiedzy na temat leku Simponi i uzasadnienie udzielenia Pozwolenia na dopuszczenie do obrotu w UE Co to jest lek Simponi i w jakim celu się go stosuje Simponi jest
Cel pracy Analiza porównawcza skuteczności i bezpieczeństwa stosowania rituximabu grupie dzieci steroidoopornym
 Wieloośrodkowa analiza skuteczności i bezpieczeństwa stosowania leczenia immunosupresyjnego rituximabem w grupie dzieci z idiopatycznym zespołem nerczycowym Zachwieja Jacek 1, Silska-Dittmar Magdalena
Wieloośrodkowa analiza skuteczności i bezpieczeństwa stosowania leczenia immunosupresyjnego rituximabem w grupie dzieci z idiopatycznym zespołem nerczycowym Zachwieja Jacek 1, Silska-Dittmar Magdalena
Leczenie immunosupresyjne po przeszczepieniu narządu unaczynionego
 Leczenie immunosupresyjne po przeszczepieniu narządu unaczynionego Cel leczenia Brak odrzucania czynnego przeszczepionego narządu Klasyfikacja odrzucania przeszczepionego narządu Leki immunosupresyjne
Leczenie immunosupresyjne po przeszczepieniu narządu unaczynionego Cel leczenia Brak odrzucania czynnego przeszczepionego narządu Klasyfikacja odrzucania przeszczepionego narządu Leki immunosupresyjne
SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE 1. Dawkowanie. 1.1 Adalimumab należy podawać w dawce 40 mg, we wstrzyknięciu podskórnym co dwa tygodnie
 Załącznik nr 1 13. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW (RZS) I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW (MIZS) O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08) I. LEKI BIOLOGICZNE A. Kryteria
Załącznik nr 1 13. LECZENIE REUMATOIDALNEGO ZAPALENIA STAWÓW (RZS) I MŁODZIEŃCZEGO IDIOPATYCZNEGO ZAPALENIA STAWÓW (MIZS) O PRZEBIEGU AGRESYWNYM (ICD-10 M 05, M 06, M 08) I. LEKI BIOLOGICZNE A. Kryteria
LECZENIE NIEDROBNOKOMÓRKOWEGO RAKA PŁUCA (ICD-10 C-34)
 Załącznik B.6. LECZENIE NIEDROBNOKOMÓRKOWEGO RAKA PŁUCA (ICD-10 C-34) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
Załącznik B.6. LECZENIE NIEDROBNOKOMÓRKOWEGO RAKA PŁUCA (ICD-10 C-34) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE WYKONYWANE W RAMACH
LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0)
 Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1. Podczas pierwszej kwalifikacji do programu oraz gdy jest to
Załącznik B.47. LECZENIE UMIARKOWANEJ I CIĘŻKIEJ POSTACI ŁUSZCZYCY PLACKOWATEJ (ICD-10 L 40.0) A. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1. Podczas pierwszej kwalifikacji do programu oraz gdy jest to
LECZENIE ŁUSZCZYCOWEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ŁZS) (ICD-10 L 40.5, M 07.1, M 07.2, M 07.3)
 Dziennik Urzędowy Ministra Zdrowia 780 Poz. 17 Załącznik B.35. LECZENIE ŁUSZCZYCOWEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ŁZS) (ICD-10 L 40.5, M 07.1, M 07.2, M 07.3) ZAKRES ŚWIADCZENIA GWARANTOWANEGO
Dziennik Urzędowy Ministra Zdrowia 780 Poz. 17 Załącznik B.35. LECZENIE ŁUSZCZYCOWEGO ZAPALENIA STAWÓW O PRZEBIEGU AGRESYWNYM (ŁZS) (ICD-10 L 40.5, M 07.1, M 07.2, M 07.3) ZAKRES ŚWIADCZENIA GWARANTOWANEGO
LECZENIE WTÓRNEJ NADCZYNNOŚCI PRZYTARCZYC U PACJENTÓW HEMODIALIZOWANYCH ICD-10 N
 Załącznik nr 42 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE WTÓRNEJ NADCZYNNOŚCI PRZYTARCZYC U PACJENTÓW HEMODIALIZOWANYCH ICD-10 N 25.8 Inne zaburzenia
Załącznik nr 42 do zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE WTÓRNEJ NADCZYNNOŚCI PRZYTARCZYC U PACJENTÓW HEMODIALIZOWANYCH ICD-10 N 25.8 Inne zaburzenia
Młoda Kobieta z 2 krotną utratą ciąży, osłabieniem i obecnymi przeciwciałami ANA w mianie 1:2560 Warszawa 30 września 2016
 1 Młoda Kobieta z 2 krotną utratą ciąży, osłabieniem i obecnymi przeciwciałami ANA w mianie 1:2560 Warszawa 30 września 2016 Maria Majdan Katedra i Klinika Reumatologii i Układowych Chorób Tkanki Łącznej
1 Młoda Kobieta z 2 krotną utratą ciąży, osłabieniem i obecnymi przeciwciałami ANA w mianie 1:2560 Warszawa 30 września 2016 Maria Majdan Katedra i Klinika Reumatologii i Układowych Chorób Tkanki Łącznej
 www.printo.it/pediatric-rheumatology/pl/intro Choroba behceta Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jak diagnozuje się tę chorobę? Diagnoza jest głównie kliniczna. Może minąć od roku do nawet pięciu lat
www.printo.it/pediatric-rheumatology/pl/intro Choroba behceta Wersja 2016 2. DIAGNOZA I LECZENIE 2.1 Jak diagnozuje się tę chorobę? Diagnoza jest głównie kliniczna. Może minąć od roku do nawet pięciu lat
I. Cukrzycowa choroba nerek (nefropatia cukrzycowa)
 Spis treści 1. Wprowadzenie 13 Wstęp do wydania II 16 I. Cukrzycowa choroba nerek (nefropatia cukrzycowa) 2. Podstawowa charakterystyka struktury i czynności nerek 21 3. Czynniki wpływające na rozwój uszkodzenia
Spis treści 1. Wprowadzenie 13 Wstęp do wydania II 16 I. Cukrzycowa choroba nerek (nefropatia cukrzycowa) 2. Podstawowa charakterystyka struktury i czynności nerek 21 3. Czynniki wpływające na rozwój uszkodzenia
LECZENIE RAKA NERKI (ICD-10 C 64)
 Dziennik Urzędowy Ministra Zdrowia 538 Poz. 86 Załącznik B.10. LECZENIE RAKA NERKI (ICD-10 C 64) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE
Dziennik Urzędowy Ministra Zdrowia 538 Poz. 86 Załącznik B.10. LECZENIE RAKA NERKI (ICD-10 C 64) ZAKRES ŚWIADCZENIA GWARANTOWANEGO ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE BADANIA DIAGNOSTYCZNE
