Wszystko o Tętniczym Nadciśnieniu Płucnym
|
|
|
- Halina Wacława Marcinkowska
- 8 lat temu
- Przeglądów:
Transkrypt
1 Wszystko o Tętniczym Nadciśnieniu Płucnym Informator dla pacjentów opracowanie: dr n. med. Maria Wieteska
2 Szanowny Pacjencie/Pacjentko, oddajemy do Twoich rąk drugie wydanie informatora o tętniczym nadciśnieniu płucnym, jednej z postaci nadciśnienia płucnego. Tętnicze nadciśnienie płucne to rzadka choroba, w której dochodzi do wzrostu ciśnienia krwi w tętnicy płucnej. Choroba bez leczenia powoduje postępującą niewydolność prawej komory serca i zwiększa ryzyko przedwczesnej śmierci. Wczesne i właściwe rozpoznanie oraz wdrożenie odpowiedniego leczenia prowadzi do opóźnienia postępu choroby, daje szanse na zmniejszenie objawów, poprawia komfort życia. Na każdym etapie diagnostyki, rozpoznania i leczenia ważna jest dobra współpraca pomiędzy pacjentem a zespołem leczącym. Niniejszy informator podaje definicję nadciśnienia płucnego, opisuje zmiany zachodzące w układzie krążenia i przedstawia aktualnie obowiązującą klasyfikację choroby. W kolejnych rozdziałach omówiono szczegółowo badania diagnostyczne, jakie przeprowadzane są podczas ustalania przyczyn i stopnia zaawansowania choroby oraz dostępne obecnie sposoby leczenia farmakologicznego i zabiegowego. Wiedząc, jak ważne jest dzielenie się praktycznymi wskazówkami, zawarto w niniejszym informatorze dane na temat Polskiego Stowarzyszenia Pacjentów z Nadciśnieniem Płucnym i Ich Przyjaciół, podano adresy specjalistycznych ośrodków zajmujących się diagnostyką i leczeniem tętniczego nadciśnienia płucnego w Polsce oraz adresy stron internetowych, dzięki którym można te informacje pogłębić. Informator o tętniczym nadciśnieniu płucnym powstał z inspiracji pacjentów z tętniczym nadciśnieniem płucnym i lekarzy, którzy na co dzień zajmują się diagnostyką i leczeniem tej choroby. Mamy nadzieję, że zawarte w nim informacje okażą się pomocne, ułatwią zrozumienie istoty choroby, zmniejszą obawę przed proponowanymi badaniami oraz leczeniem, co w efekcie przyczyni się do lepszej współpracy z zespołem leczącym i do lepszej kontroli choroby. dr n. med. Maria Wieteska Z zadowoleniem czytałem napisany przed Dr Marię Wieteskę poradnik dla pacjentów z nadciśnieniem płucnym. Cieszę się, że Członek naszego Zespołu podjął się tego wyzwania. Przedstawienie w sposób prosty i zrozumiały informacji dotyczących najważniejszych spraw, z którymi stykają się chorzy na nadciśnienie płucne i ich najbliżsi, pozwoli na uniknięcie wielu nieporozumień i pomoże w znalezieniu wspólnego języka z pielęgniarkami, lekarzami, fizykoterapeutami. Jestem przekonany, że poradnik będzie dla wszystkich pomocą w walce z nadciśnieniem płucnym. Dziękujemy Pani Mario! Prof. dr hab. med. Adam Torbicki Kierownik Kliniki Krążenia Płucnego i Chorób Zakrzepowo-Zatorowych CMKP Europejskie Centrum Zdrowia Otwock 2
3 Spis treści Spis treści 1. Definicje i informacje ogólne Klasyfikacja nadciśnienia płucnego Fizjologia krążenia krwi u człowieka Zmiany w krążeniu płucnym u chorego z tętniczym nadciśnieniem płucnym Objawy kliniczne nadciśnienia płucnego Diagnostyka nadciśnienia płucnego Leczenie farmakologiczne tętniczego nadciśnienia płucnego Programy Lekowe Narodowego Funduszu Zdrowia dla Chorych z Tętniczym Nadciśnieniem Płucnym.. 9. Leczenie zabiegowe w nadciśnieniu płucnym Pytania najczęściej zadawane przez pacjentów Polskie Stowarzyszenie Osób z Nadciśnieniem Płucnym i Ich Przyjaciół Stowarzyszenia Pacjentów z Nadciśnieniem Płucnym w Europie i na świecie Lista ośrodków zajmujących się diagnostyką i leczeniem tętniczego nadciśnienia płucnego w Polsce
4 Tętnicze Nadciśnienie Płucne informator dla pacjenta 01 Definicje i informacje ogólne Nadciśnienie płucne to zespół objawów klinicznych spowodowanych wzrostem ciśnienia w krążeniu płucnym, czyli w obiegu krwi pomiędzy prawą komorą a lewym przedsionkiem serca. Ciśnienie w tętnicy płucnej (PAP) mierzy się i wyraża w milimetrach słupa rtęci (mmhg). Nadciśnienie płucne (NP) ostatecznie rozpoznaje się za pomocą cewnikowania prawego serca, czyli badania hemodynamicznego, kiedy stwierdza się wzrost średniego ciśnienia w tętnicy płucnej (mpap) do wartości wyższej lub równej 25 mmhg w spoczynku. Nadciśnienie płucne można podejrzewać i wstępnie oszacować za pomocą badania echokardiograficznego, ale metoda ta obarczona jest pewnym błędem. Postawione na podstawie badania echokardiograficznego rozpoznanie nadciśnienia płucnego wymaga potwierdzenia za pomocą badania hemodynamicznego, gdyż pierwsze badanie może zarówno zawyżać, jak i zaniżać rzeczywistą wartość ciśnienia w tętnicy płucnej. Dotyczy to zwłaszcza tętniczego nadciśnienia płucnego (TNP), którego przebieg i leczenie różni się od innych postaci nadciśnienia płucnego. Idiopatyczne tętnicze nadciśnienie płucne, tzw. samoistne tętnicze nadciśnienie płucne, występuje u 1-2 osób na milion w populacji ogólnej na rok. W Polsce zapada na tę chorobę około osób rocznie. Biorąc pod uwagę pozostałe choroby i sytuacje prowadzące do rozwoju tętniczego nadciśnienia płucnego zapadalność ogółem na tę chorobę wynosi około 4-5 przypadków na milion osób w populacji ogólnej na rok ( zachorowań na rok). Średnia wieku pacjentów z samoistnym TNP nie przekracza 35 lat. Kobiety chorują dwa razy częściej niż mężczyźni. 02 Klasyfikacja nadciśnienia płucnego Nadciśnienie płucne nie jest jedną prostą jednostką chorobową, ale w jego skład wchodzi wiele różnych chorób, dla których wspólną cechą jest wzrost ciśnienia w tętnicy płucnej, a nieleczone prowadzą do przeciążenia i niewydolności prawej komory serca. Aby ułatwić diagnostykę i porozumiewanie się między lekarzami, chorego z nadciśnieniem płucnym zalicza się do jednej z 5 grup. Klasyfikację nadciśnienia płucnego przedstawiono w Tabeli 1. 4
5 Klasyfikacja Nadciśnienia Płucnego Tabela 1. Klasyfikacja nadciśnienia płucnego (Dana Point, 2008) Grupa 1. Tętnicze nadciśnienie płucne 1.1 Idiopatyczne 1.2 Dziedziczne BMPR ALK-1, endoglina (z dziedziczną krwotoczną teleangiektazją lub bez niej) Bez znanej przyczyny 1.3 Wywołane przez leki i/lub toksyny 1.4 Związane z innymi chorobami Chorobami tkanki łącznej Zakażeniem HIV Nadciśnieniem wrotnym Wrodzoną wadą serca Schistosomatozą Przewlekłą niedokrwistością hemolityczną 1.5 Przetrwałe nadciśnienie płucne noworodków Grupa 1. Choroba zarostowa żył płucnych i/lub hemangiomatoza włośniczek płucnych Grupa 2. Nadciśnienie płucne spowodowane chorobą lewego serca 2.1 Dysfunkcją skurczową 2.2 Dysfunkcją rozkurczową 2.3 Wadą zastawkową Grupa 3. Nadciśnienie płucne w przebiegu chorób układu oddechowego i/lub hipoksji 3.1 Przewlekła obturacyjna choroba płuc 3.2 Choroba śródmiąższowa płuc 3.3 Inne choroby płuc z mieszanym wzorcem restrykcyjnym i obturacyjnym 3.4 Obturacyjny bezdech senny 3.5 Hipowentylacja pęcherzykowa 3.6 Długotrwałe przebywanie na dużych wysokościach 3.7 Wady rozwojowe Grupa 4. Przewlekłe nadciśnienie płucne zakrzepowo-zatorowe Grupa 5. Nadciśnienie płucne o niejasnej przyczynie lub patomechanizmie wieloczynnikowym 5.1 Choroby hematologiczne: zespoły mieloproliferacyjne, splenektomia 5.2 Choroby układowe: sarkoidoza, histiocytoza z komórek Langerhansa, limfangioleiomiomatoza, neurofibromatoza, zapalenie naczyń 5.3 Choroby metaboliczne: choroba spichrzania glikogenu, choroba Gauchera, choroby tarczycy 5.4 Inne: ucisk przez guz, włókniejące zapalenie śródpiersia, przewlekła niewydolność nerek leczona dializami HIV ludzki wirus zespołu nabytego upośledzenia odporności; BMPR 2 - receptor typu 2. białka morfogenetycznego kości; ALK-1 Aktywinoreceptoropodobna kinaza typ 1. 5
6 Tętnicze Nadciśnienie Płucne informator dla pacjenta Tętnicze nadciśnienie płucne (grupa I) Tętnicze nadciśnienie płucne (TNP) to rzadka postać nadciśnienia płucnego, którą łączą takie same objawy kliniczne, podobny wynik badania hemodynamicznego oraz prawie identyczny obraz ściany tętnic płucnych oglądanych pod mikroskopem. Uważa się, że na tętnicze nadciśnienie płucne choruje 6% wszystkich pacjentów z nadciśnieniem płucnym. Tętnicze nadciśnienie płucne jest chorobą rzadką, zapada na nią rocznie (cała grupa 1) 4-5 pacjentów na milion osób w populacji ogólnej. Idiopatyczne tętnicze nadciśnienie płucne Idiopatyczny to przymiotnik używany w medycynie do określenia stanu lub choroby, która powstaje spontanicznie lub której przyczyna nie jest znana. Słowo pochodzi z języka greckiego ἴδιος (idios), co oznacza własny oraz z παθος (pathos), co oznacza cierpienie. Idiopatyczne tętnicze nadciśnienie płucne to rzadka postać tętniczego nadciśnienia płucnego, której przyczyna nie jest znana. Zamiennie z określeniem idiopatyczny stosuje się przymiotnik samoistny. Na idiopatyczne tętnicze nadciśnienie płucne zapadają najczęściej ludzie młodzi, w 2/3 przypadków kobiety. Jest to choroba rzadka, zapadalność na tę chorobę wynosi 1-2 przypadki na milion osób w populacji ogólnej na rok. Dziedziczne tętnicze nadciśnienie płucne Postać dziedziczna tętniczego nadciśnienia płucnego obejmuje ok. 11% pacjentów z idiopa tycznym tętniczym nadciśnieniem płucnym. Choroba ma podłoże genetyczne, a jedną z przyczyn choroby są mutacje, czyli zmiany budowy materiału genetycznego w komórkach człowieka. Mutacja może dotyczyć budowy genu BMPR 2 (gen receptora typu 2. białka morfogenetycznego kości). Receptor ten odpowiada za aktywność niektórych czynników wzrostu w komórce. Jednak tylko u około 20% pacjentów z mutacją tego genu rozwija się nadciśnienie płucne, a więc 80% pomimo posiadania tej mutacji pozostaje zdrowa. Obecnie nie ma wskazań do badań genetycznych u pacjentów z TNP, ani ich rodzin, gdyż wykrycie tej lub innych mutacji u pacjenta nie zmienia postępowania z chorym, a jej obecność nie zawsze prowadzi do rozwoju choroby. Analizując drzewa genealogiczne pacjentów z dziedzicznym tętniczym nadciśnieniem płucnym zaobserwowano, że w kolejnych pokoleniach choroba rozwija się we wcześniejszym wieku niż w pokoleniach poprzednich. 6
7 Klasyfikacja Nadciśnienia Płucnego tętnicze nadciśnienie płucne ZWIĄZANE Z Innymi Chorobami Tętnicze nadciśnienie płucne związane z chorobami tkanki łącznej to NP rozwijające się w przebiegu przewlekłych chorób autoimmunologicznych, których wspólną cechą jest nieprawidłowa odpowiedź immunologiczna, czyli obronna organizmu. Choroby te należą do kręgu chorób reumatologicznych. Tętnicze nadciśnienie płucne może rozwijać się w przebiegu chorób takich jak: twardzina układowa, toczeń rumieniowaty układowy, mieszana choroba tkanki łącznej, zapalenie wielomięśniowe, zapalenie skórno- -mięśniowe, reumatoidalne zapalenie stawów i inne. W chorobach tych we krwi pojawiają się przeciwciała, które są skierowane przeciwko komórkom własnym organizmu (tzw. autoprzeciwciała). W konsekwencji dochodzi do nieprawidłowej reakcji zapalnej organizmu skierowanej przeciwko własnym komórkom, co może prowadzić do zmian w naczyniach płucnych i rozwoju TNP. Tylko u niektórych chorych z chorobą tkanki łącznej rozwinie się tętnicze nadciśnienie płucne, ale częstość tej choroby w grupie pacjentów z chorobami reumatologicznymi jest znacznie większa niż w populacji ogólnej. Tętnicze nadciśnienie płucne związane z wrodzoną wadą serca to nadciśnienie płucne, które rozwija się u chorych, którzy od urodzenia mają nieprawidłową budowę serca. Wady wrodzone serca występują u ok. 1% wszystkich noworodków. W wyniku wrodzonej wady serca dochodzi do rozwoju NP na skutek obecności nieprawidłowego połączenia pomiędzy prawą a lewą częścią serca. Krew żylna, uboga w tlen, przepływa z lewego przedsionka lub lewej komory bezpośrednio do prawego przedsionka lub prawej komory serca obciążając krążenie płucne. Po różnym okresie trwania choroby, jeśli wada serca nie zostanie odpowiednio wcześnie wykryta i skutecznie naprawiona chirurgicznie, dochodzi do rozwoju tętniczego nadciśnienia płucnego i odwrócenia przepływu krwi z prawego do lewego serca. Pojawiający się wtedy zespół objawów klinicznych nosi nazwę zespołu Eisenmengera od nazwiska austriackiego lekarza, Victora Eisenmengera, który w 1897 roku jako pierwszy opisał objawy tej choroby. Wadami serca, które prowadzą do rozwoju zespołu Eisenmengera są między innymi: ubytek w przegrodzie międzykomorowej (VSD), czyli obecność otworu w przegrodzie pomiędzy prawą a lewą komorą ubytek w przegrodzie międzyprzedsionkowej (ASD), czyli obecność otworu w przegrodzie pomiędzy prawym a lewym przedsionkiem drożny przewód tętniczy (PDA), czyli utrzymywanie się po urodzeniu otwartego przewodu tętniczego naczynia łączącego bezpośrednio aortę z tętnicą płucną, który fizjologicznie obecny jest w życiu płodowym i ulega samoistnemu zamknięciu w ciągu kilku godzin po urodzeniu inne złożone wady serca, takie jak: całkowity wspólny kanał przedsionkowo-komorowy, wspólny pień tętniczy, nieprawidłowy spływ żył płucnych do prawego przedsionka 7
8 Tętnicze Nadciśnienie Płucne informator dla pacjenta Tętnicze nadciśnienie płucne w przebiegu nadciśnienia wrotnego to postać TNP, która rozwija się w przebiegu przewlekłych chorób wątroby prowadzących do rozwoju nadciśnienia wrotnego bez względu na to, czy towarzyszy im marskość czy nie. TNP występuje u ok. 0,5% pacjentów z nadciśnieniem wrotnym. Tętnicze nadciśnienie płucne w przebiegu zakażenia wirusem HIV to postać TNP, która rozwija się w przebiegu zakażenia wirusem nabytego spadku odporności u człowieka (HIV, ang. human immunodeficiency virus). Przyczyna rozwoju nadciśnienia płucnego w tej chorobie nie jest znana. Zakażenie wirusem HIV często początkowo jest bezobjawowe, przez wiele lat może dawać jedynie dyskretne objawy kliniczne wynikające ze zmniejszenia sprawności układu immunologicznego, a więc zmniejszenia odporności, a w końcowym stadium prowadzi do rozwoju zespołu nabytego upośledzenia odporności AIDS (ang. acquired immunodeficiency syndrome). Tętnicze nadciśnienie płucne może rozwinąć się w każdej fazie zakażenia wirusem HIV. Leki i/lub toksyny. Wykazano, że stosowanie leków zmniejszających apetyt stosownych przy odchudzaniu (zwanych anorektykami) może prowadzić do rozwoju tętniczego nadciśnienia płucnego. Pierwsze doniesienia o przypadkach rozwoju TNP opisano w latach 60 i 70-tych i dotyczyły one pacjentów stosujących leki o nazwie międzynarodowej fenfluramina, deksfenfluramina, aminoreks. Obecnie z powodu ryzyka rozwoju TNP leki te wycofano z użycia. Schistosomatoza to choroba pasożytnicza spowodowana przez przywry krwi z rodzaju Schistosoma (łac. Schistosoma haematobium), w której przebiegu może dochodzić do rozwoju tętniczego nadciśnienia płucnego. Jest to częsta przyczyna NP w krajach Afryki, Azji czy Ameryki Południowej. Przewlekłe niedokrwistości hemolityczne, takie jak: niedokrwistość sierpowatokrwinkowa, talasemie, sferocytoza wrodzona, stomatocytoza wrodzona, przewlekła niedokrwistość hemolityczna mikroangiopatyczna mogą, najczęściej po wielu latach trwania choroby, prowadzić do rozwoju TNP. Przetrwałe nadciśnienie płucne noworodków to rodzaj tętniczego nadciśnienia płucnego, w którym nie dochodzi do fizjologicznego spadku ciśnienia w tętnicy płucnej po urodzeniu. Choroba zarostowa żył płucnych i/lub hemangiomatoza włośniczek płucnych (grupa 1 ) Choroba zarostowa żył płucnych to bardzo rzadka choroba spowodowana przewlekłą niedrożnością (zamknięciem) drobnych żyłek i żył płucnych i pogrubieniem ich ścian. Zmiany te prowadzą do utrudnienia przepływu krwi przez te naczynia i w konsekwencji do rozwoju nadciśnienia płucnego. 8
9 Klasyfikacja Nadciśnienia Płucnego Hemangiomatoza włośniczek płucnych to bardzo rzadka choroba, w której dochodzi do nieprawidłowego rozrostu i zmiany budowy naczyń włosowatych w płucach. Naczynia te rozrastają się nadmiernie i powiększają swoje rozmiary, co powoduje wzrost oporu dla krwi przepływającej przez płuca i w konsekwencji prowadzi do rozwoju nadciśnienia płucnego. Nadciśnienie płucne spowodowane chorobą lewego serca (grupa 2) Nadciśnienie płucne spowodowane chorobą lewego serca to postać NP będąca konsekwencją choroby lewego przedsionka, lewej komory lub zastawek lewego serca (zastawki mitralnej lub aortalnej). Na skutek choroby lewego serca wzrasta ciśnienie w żyłach płucnych, a następnie w tętnicy płucnej. Kluczowe w tej grupie chorób jest leczenie choroby podstawowej, czyli choroby lewego serca prowadzącej do rozwoju NP. Nadciśnienie płucne w przebiegu chorób układu oddechowego i/lub hipoksji (grupa 3) Jest to postać nadciśnienia płucnego, która rozwija się w przebiegu różnych chorób płuc lub przewlekłej hipoksji czyli niedotlenienia. Przewlekła hipoksemia, czyli zmniejszone utlenowanie krwi przepływającej przez płuca, powoduje odruchowy skurcz tętnic płucnych różnego kalibru, a po wielu latach trwania choroby ich przebudowę, pogrubienie ścian naczyń i/lub zmniejszenie ich liczby w związku z ubytkiem tkanki płucnej, co prowadzi do rozwoju nadciśnienia płucnego. Kluczowe w leczeniu tej postaci NP jest leczenie choroby płuc i w razie potrzeby tlenoterapia. Przewlekłe nadciśnienie płucne zakrzepowo-zatorowe (GRUPA 4) Przewlekłe nadciśnienie płucne zakrzepowo-zatorowe to postać nadciśnienia płucnego spowodowana zamknięciem tętnicy płucnej i/lub jej odgałęzień przez materiał zakrzepowo-zatorowy. Choroba jest rzadkim powikłaniem ostrej zatorowości płucnej polegającej na zamknięciu tętnic płucnych przez skrzepliny, które dostają się tam z krążeniem krwi, najczęściej z żył głębokich kończyn dolnych. Skrzepliny w większości w ciągu kilku tygodni-miesięcy ulegają rekanalizacji (rozpuszczeniu), a leczenie przeciwzakrzepowe zapobiega nawrotowi choroby. U 0,5-5,0% pacjentów, którzy przeżyli ostrą zatorowość płucną nie dochodzi do rozpuszczenia skrzeplin, przerastają one tkanką łączną i przewlekle blokują przepływ krwi przez tętnice płucne, co prowadzi do rozwoju NP. Nadciśnienie płucne zakrzepowo-zatorowe może też wystąpić u chorego, u którego nie rozpoznano nigdy wcześniej żylnej choroby zakrzepowo-zatorowej. Wszyscy pacjenci z tej grupy powinni podlegać 9
10 Tętnicze Nadciśnienie Płucne informator dla pacjenta przez całe życie leczeniu przeciwzakrzepowemu doustnym antykoagulantem. Niektórzy pacjenci mogą być skutecznie leczeni za pomocą endarteriektomii płucnej, zabiegu kardiochirurgicznego, podczas którego materiał zakrzepowo-zatorowy wraz z błoną wewnętrzną usuwany jest z tętnic płucnych (patrz: rozdział 9, str. 41). Nadciśnienie płucne o niejasnej przyczynie lub patomechanizmie wieloczynnikowym (grupa 5) Grupa 5 obejmuje wiele innych chorób i zaburzeń, które mogą prowadzić do rozwoju nadciśnienia płucnego, a ich przyczyna jest złożona lub nie do końca poznana. 03 Fizjologia krążenia krwi u człowieka Krew w organizmie człowieka krąży w układzie zamkniętym. Krew z całego ciała, z różnych tkanek i narządów, odpływa za pomocą drobnych żył, które łączą się w coraz większe naczynia tworząc ostatecznie dwa główne naczynia żylne, żyłę główną górną, odprowadzającą krew z górnej połowy ciała i żyłę główną dolną, odprowadzającą krew z dolnej połowy ciała. Krew z żyły głównej górnej i żyły głównej dolnej napływa do prawego przedsionka, następnie do prawej komory. Z prawej komory krew wypływa przez tętnicę płucną do płuc, gdzie podczas oddychania ulega wzbogaceniu w tlen, czyli natlenieniu. Z płuc, czterema żyłami płucnymi, krew wraca do serca i wpływa do lewego przedsionka, następnie lewej komory. Z lewej komory poprzez grubą tętnicę, zwaną aortą, i jej główne odgałęzienia krew rozprowadzana jest po całym organizmie dostarczając tlen i substancje odżywcze do tkanek i narządów. Schemat krążenia krwi w organizmie człowieka przedstawiono na Rycinie 1. 10
11 Fizjologia krążenia krwi u człowieka TP ŻP Ao ŻGG PP ŻGD LP PK LK Rycina 1. Schemat krążenia krwi w organizmie człowieka: ŻGG żyła główna górna ŻGD żyła główna dolna PP prawy przedsionek PK prawa komora TP tętnica płucna ŻP żyły płucne LP lewy przedsionek LK lewa komora Ao aorta Bardzo ważną funkcją krążenia płucnego jest zapewnienie odpowiedniego przepływu krwi i udział w wymianie gazowej w płucach. Serce pełni funkcję pompy, która przepycha krew żylną przez płuca. Krew żylna odpływa z różnych narządów ciała do prawego serca, czyli prawego przedsionka, a następnie prawej komory. Z prawego serca, a bardziej precyzyjnie z prawej komory, krew jest pompowana do tętnicy płucnej, a z niej dostaje się do płuc. W warunkach prawidłowych bardzo niewielkie ciśnienie jest potrzebne, aby zapewnić prawidłowy przepływ krwi przez płuca, nawet podczas wysiłku. Wewnątrz płuc, w naczyniach włosowatych, zachodzi proces wymiany gazowej, która polega na utlenowaniu, czyli wzbogaceniu przepływającej krwi w tlen. Krew utlenowana powraca do lewej części serca, lewego przedsionka i lewej komory, a stamtąd odpływa do różnych tkanek i narządów ciała niosąc tlen i substancje odżywcze. Krążenie krwi przez krążenie płucne w warunkach prawidłowych przedstawia Rycina 3A. 11
12 Tętnicze Nadciśnienie Płucne informator dla pacjenta 04 Zmiany w krążeniu płucnym u chorego z tętniczym nadciśnieniem płucnym Krążenie płucne u chorego z TNP charakteryzuje się zmianami strukturalnymi, czyli zmianami w budowie ściany naczyń płucnych, tętnicy płucnej i jej odgałęzień, które prowadzą krew z prawej komory do płuc. Zmiany te polegają na wzroście liczby komórek mięśni gładkich zlokalizowanych w błonie środkowej, co powoduje wzrost napięcia ściany naczyń i zwężenie ich światła. Zaburzeniu ulega także funkcja nadmiernie mnożących się komórek śródbłonka, które wyściełają ścianę naczynia od wewnątrz. Sprzyja to obkurczeniu, przebudowie i pogrubieniu ściany naczyń oraz ułatwia tworzenie się zakrzepów w ich świetle. Zmiany w naczyniach płucnych u chorego z tętniczym nadciśnieniem płucnym przedstawiono na Rycinie 2. PRZYDANKA BŁONA ŚRODKOWA ŚRÓDBŁONEK Rycina 2. Przekrój poprzeczny przez tętniczki płucne u chorego z nadciśnieniem płucnym. Widoczne narastające wraz z czasem trwania choroby pogrubienie ściany i zwężenie światła naczyń. W konsekwencji niekorzystnych zmian u chorego z TNP, opisanych wyżej, prawa komora napotyka opór w pompowaniu krwi do płuc. Stale nadmiernie obciążona prawa komora przerasta (czyli jej ściany stają się grubsze) oraz powiększa się (czyli jej ściany ulegają rozciągnięciu). Oba te mechanizmy wyrównawcze pozwalają na utrzymanie przez pewien 12
13 Zmiany w krążeniu płucnym u chorego z tętniczym nadciśnieniem płucnym czas funkcji prawej komory na poziomie wystarczającym do wykonywania wysiłków fizycznych bez odczuwania zmęczenia i bez objawów niewydolności serca. Wraz z upływem czasu i postępem choroby prawa komora traci stopniowo swoją wydolność i nie jest już w stanie pompować wystarczającej ilości krwi przez płuca podczas wysiłku fizycznego, a następnie w spoczynku. Wraz z rozciągnięciem komory mniej sprawnie pracuje układ nici ścięgnistych zastawki trójdzielnej i dochodzi do jej niedomykalności. Zaburzenie mechanizmów wyrównawczych pracy prawej komory serca w okresie przewlekłej jej niewydolności nazywa się dekompensacją prawokomorowej niewydolności serca. Dochodzi wówczas do wzrostu ilości krwi, która pozostaje w prawej komorze i żyłach przed prawym sercem, co powoduje pojawienie się obrzęków kończyn dolnych, wodobrzusza oraz przepełnienie żył szyjnych. Równocześnie ulega zmniejszeniu objętość wyrzutowa serca, czyli ilości krwi, którą serce może wypompować podczas pojedynczego skurczu. Prowadzi to do zmniejszenia ilości krwi, która z serca dopływa do narządów i tkanek organizmu w ciągu jednej minuty, a więc gorszego ich odżywienia i natlenienia. Zjawiska te odpowiadają za pojawienie się objawów choroby u pacjenta z TNP i pogarszają rokowanie. Schemat krążenia krwi u osoby zdrowej przedstawiono na Rycinie 3A, a u chorego z TNP na Rycinie 3B. 3A 3B Rycina 3A. Serce i naczynia schemat u osoby zdrowej Rycina 3B. Serce i naczynia schemat u chorego z tętniczym nadciśnieniem płucnym PK prawa komora LK lewa komora PP prawy przedsionek LP lewy przedsionek 13
14 Tętnicze Nadciśnienie Płucne informator dla pacjenta 05 Objawy kliniczne nadciśnienia płucnego Pierwsze objawy tętniczego nadciśnienia płucnego nie są charakterystyczne i obejmują: duszność, czyli subiektywne uczucie braku powietrza, przede wszystkim podczas wysiłku fizycznego (np. wchodzenia po schodach) zmęczenie i ogólne osłabienie zasłabnięcie (omdlenie) podczas wysiłku fizycznego Opisane wyżej objawy są ściśle powiązane z zaburzeniem funkcji prawej komory serca i występują we wszystkich postaciach nadciśnienia płucnego, nie tylko u chorych z TNP. Zmniejszenie ilości krwi wyrzucanej z prawej komory do tętnicy płucnej podczas wysiłku fizycznego, u chorego z tętniczym nadciśnieniem płucnym, powoduje pojawienie się objawów choroby: duszności, zmęczenia, a nawet zasłabnięcia. Inne objawy, mniej częste, występują w bardziej zaawansowanych stadiach choroby i są to: suchy kaszel i chrypka ból w klatce piersiowej podczas wysiłku fizycznego (ból dławicowy) krwioplucie Suchy kaszel i osłabienie głosu są związane z uciskiem na nerw krtaniowy wsteczny przez lewą gałąź poszerzonej tętnicy płucnej. Bóle dławicowe są konsekwencją niedostatecznego dopływu krwi do przerośniętego mięśnia prawej komory serca poprzez prawą tętnicę wieńcową, odżywiającą prawą komorę. Krwioplucie, które polega na odkrztuszaniu krwi z dróg oddechowych, najczęściej spowodowane jest pękaniem poszerzonych tętnic oskrzelowych. Tętnicze nadciśnienie płucne jest chorobą, która często jest rozpoznawana z opóźnieniem, po wielu latach trwania choroby. Dlaczego tak się dzieje? Po pierwsze objawy nadciśnienia płucnego są takie same, jak w przebiegu wielu innych chorób znacznie bardziej rozpowszechnionych. Po drugie TNP jest chorobą rzadką, nadal mniej znaną, zarówno wśród pacjentów, jak i lekarzy. Po trzecie chorzy zgłaszają się do lekarza późno, kiedy obecne są już objawy zaawansowanej choroby, być może również dlatego, że objawy w tej postaci NP występują przede wszystkim podczas wysiłku fizycznego, a w spoczynku bardzo szybko ustępują. 14
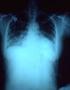
15 Objawy/diagnostyka TNP Objawy przedmiotowe, czyli objawy stwierdzane podczas badania przez lekarza, mogą obejmować między innymi: oziębienie kończyn (rąk i stóp) sinicę (sine zabarwienie warg, nosa, uszu, palców rąk i stóp) obrzęki kończyn dolnych wodobrzusze, czyli zwiększenie ilości płynu w jamie brzusznej (a dokładnie w jamie otrzewnej) poszerzenie żył szyjnych szmer niedomykalności zastawki trójdzielnej, słyszalny podczas osłuchiwania serca Oziębienie kończyn i sinica spowodowane są zmniejszeniem rzutu serca i zmniejszeniem ilości krwi bogatej w tlen dopływającej do tkanek i narządów, również skóry i błon śluzowych. Obrzęki, wodobrzusze, poszerzenie żył szyjnych są objawami niewyrównania niewydolności prawej komory serca, wynikającymi z nadmiernego gromadzenia płynu w organizmie, m.in. w związku z mniejszym przepływem krwi przez nerki. 06 Diagnostyka tętniczego nadciśnienia płucnego Zdjęcie radiologiczne klatki piersiowej Zdjęcie radiologiczne klatki piersiowej (RTG klp) to badanie, podczas którego promieniowanie rentgenowskie emitowane przez aparat przechodzi przez klatkę piersiową pacjenta i umożliwia ukazanie obecnych w niej tkanek i narządów. Jest to badanie nieinwazyjne i łatwo je powtórzyć. Badanie wykonywane jest w zakładzie radiologii i oceniane przez lekarza radiologa. Typowo zdjęcie wykonuje się w dwóch projekcjach tylno-przedniej i bocznej. Zdjęcie radiologiczne klatki piersiowej często ukazuje zmiany u chorego z NP. Typowe dla chorego z NP jest poszerzenie pnia i głównych gałęzi tętnicy płucnej oraz zmniejszony przepływ krwi przez naczynia płucne małego kalibru, tzw. amputacja naczyń obwodowych. W zaawansowanych przypadkach RTG klp ukazuje powiększenie sylwetki serca, tzw. kardiomegalię w zakresie prawej komory i prawego przedsionka. Zdjęcie radiologiczne klatki piersiowej chorego z TNP przedstawia Rycina 4. 15
16 Tętnicze Nadciśnienie Płucne informator dla pacjenta Rycina 4. Zdjęcie radiologiczne klatki piersiowej w projekcji tylno-przedniej u chorego z tętniczym nadciśnieniem płucnym. Widoczna jest powiększona sylwetka serca, poszerzony pień płucny i amputacja naczyń płucnych. Badanie elektrokardiograficzne (EKG) Badanie elektrokardiograficzne (EKG) to badanie polegające na przyłożeniu małych elektrod na powierzchni klatki piersiowej i kończyn pacjenta, co umożliwia rejestrację własnej czynności elektrycznej serca i przedstawienie jej w formie zapisu graficznego. Elektrokardiogram to badanie nieinwazyjne, które może być wykonane ambulatoryjnie i często powtarzane. U chorego z TNP EKG może uwidocznić cechy przeciążenia i przerostu prawej komory, prawego przedsionka, zaburzenia w układzie przewodzącym serca czy zaburzenia rytmu serca. Celem bardziej precyzyjnego diagnozowania zaburzeń przewodzenia lub zaburzeń rytmu serca lekarz może zalecić pacjentowi rejestrację EKG przez całą dobę, tzw. EKG metodą Holtera. Wtedy oprócz elektrod na klatce piersiowej pacjent nosi ze sobą małe pudełko-rejestrator, który nagrywa pracę serca. Na rycinie 5A i 5B przedstawiono zapis elektrokardiograficzny u chorego z TNP. 16
17 Diagnostyka Tętniczego Nadciśnienia Płucnego Rycina 5. Elektrokardiogram u chorego z tętniczym nadciśnieniem płucnym. Widoczne są cechy przerostu i przeciążenia prawego przedsionka i prawej komory (5A) odprowadzenie kończynowe; (5B) odprowadzenia przedsercowej. Badanie echokardiograficzne Badanie echokardiograficzne (ECHO) jest badaniem nieinwazyjnym, a więc nieszkodliwym dla chorego, wykorzystującym fale ultradźwiękowe do obrazowania struktur serca i naczyń. Do klasycznego badania echokardiograficznego przez klatkę piersiową pacjent nie musi być specjalnie przygotowany. Podczas badania pacjent z odsłoniętą klatką piersiową leży na lewym boku, a badający go lekarz przykłada małą sondę ultradźwiękową, posmarowaną żelem, w okolicę serca. Badanie jest bezbolesne. Odbite od serca i innych struktur klatki piersiowej fale ultradźwiękowe tworzą obraz oglądany przez lekarza na ekranie monitora. Jest to bardzo cenne badanie, które służy do oceny budowy i funkcji serca. Umożliwia, choć nie zawsze, oszacowanie skurczowego ciśnienia w tętnicy płucnej. Badanie może być wykonane zarówno w szpitalu podczas hospitalizacji, jak i ambulatoryjnie w przychodni. Często jest to pierwsze badanie, na podstawie którego lekarz podejrzewa NP. Badanie ECHO jest użyteczne w ustalaniu przyczyny NP oraz pomocne w monitorowaniu przebiegu choroby. Badanie echokardiograficzne umożliwia rozpoznanie choroby u pacjentów z grupy 2 nadciśnienia płucnego, czyli pacjentów u których wzrost ciśnienia w tętnicy płucnej wynika 17
18 Tętnicze Nadciśnienie Płucne informator dla pacjenta z choroby lewego serca, a w niektórych przypadkach też u chorych z grupy 1, u których przyczyną nadciśnienia płucnego jest wrodzona wada serca. Należy pamiętać, że ECHO nie musi być wykonywane u chorego z TNP podczas każdej wizyty kontrolnej, a o potrzebie jego wykonania decyduje lekarz. Także o interpretację wyniku badania warto zapytać lekarza prowadzącego, a nie starać się samemu wyciągać, często błędne, wnioski co do rozpoznania i przebiegu choroby. U chorego z NP często obserwowanymi zmianami echokardiograficznymi są: powiększenie prawej komory i prawego przedsionka pogrubienie ściany prawej komory nieprawidłowy ruch przegrody międzykomorowej zmniejszenie objętości i wielkości lewej komory poszerzenie pierścienia zastawki trójdzielnej i jej niedomykalność obecność płynu w jamie osierdzia poszerzenie wymiarów żyły głównej dolnej i brak jej zapadania się podczas wdechu Na Rycinie 6 przedstawiono przykładowy obraz badania echokardiograficznego u osoby zdrowej (6A) oraz u chorego z tętniczym nadciśnieniem płucnym (6B). 6A 6B Rycina 6A. Badanie echokardiograficzne w projekcji czterojamowej u osoby zdrowej PK prawa komora, PP prawy przedsionek, LK lewa komora, LP lewy przedsionek. Rycina 6B. Badanie echokardiograficzne w projekcji czterojamowej u chorego z NP. 18
19 Diagnostyka Tętniczego Nadciśnienia Płucnego Lekarz może zalecić pacjentowi wykonanie innego badania echokardiograficznego badania echokardiograficznego przezprzełykowego. Badanie to pozwala na oglądanie położonych blisko przełyku struktur serca i naczyń oraz ich części, które nie są dobrze widoczne podczas zwykłego badania przez klatkę piersiową. Samo badanie przypomina gastroskopię. Po znieczuleniu tylnej ściany gardła lidokainą w aerozolu, w pozycji leżącej na lewym boku, zostaje wprowadzona do przełyku przez ustnik specjalna sonda o średnicy 1 cm i długości kilkunastu centymetrów, która jest zakończona głowicą emitującą fale ultradźwiękowe. Do echokardiografii przezprzełykowej pacjent powinien pozostać na czczo i nie spożywać pokarmów i płynów co najmniej 4 godziny przed badaniem i 2 godziny po badaniu oraz ma założony dostęp do żyły obwodowej, tzw. wenflon. Przed badaniem konieczne jest usunięcie ruchomych protez zębowych. Przeciwwskazaniem do badania są zaburzenia budowy (anomalie) i choroby przełyku, dlatego wszelkie kłopoty z przełykaniem pokarmów i/lub płynów należy zgłosić lekarzowi przed badaniem. Scyntygrafia perfuzyjna płuc Scyntygrafia perfuzyjna płuc to badanie, które jest często wykonywane we wstępnej diagnostyce pacjenta z nadciśnieniem płucnym. Scyntygrafia perfuzyjna płuc umożliwia rozpoznanie przewlekłego nadciśnienia płucnego zakrzepowo-zatorowego (grupa 4 nadciśnienia płucnego). Badanie wykonywane jest w Pracowni Izotopowej Zakładu Medycyny Nuklearnej. Przed badaniem scyntygrafii perfuzyjnej płuc rutynowo wykonywane jest klasyczne zdjęcie radiologiczne klatki piersiowej. Pacjent, oprócz założonego dostępu dożylnego (wenflon), nie musi być inaczej przygotowany, ani nie musi pozostawać na czczo. Podczas badania pacjent otrzymuje dożylnie niewielką ilość płynu zawierającą albuminy (naturalne białka krwi) znakowane Technetem 99, który jest radioizotopem, czyli ma zdolność emitowania promieniowania. Albuminy podczas przejścia przez drobne naczynia włosowate płuc dzięki znacznikowi emitują promieniowanie, które jest wykrywane przez specjalną kamerę i przedstawiane w formie zdjęć. Natężenie i lokalizacja promieniowania jest wprost proporcjonalne do ukrwienia (perfuzji) płuc. Emitowane promieniowanie i ilość radioizotopu jest tak mała, że nie szkodzi ani pacjentowi, ani osobom w jego otoczeniu. Pewną ostrożność jednak należy zachować w przypadku ciąży. U chorego z przewlekłym nadciśnieniem płucnym zakrzepowo-zatorowym, w przypadku obecności skrzeplin zamykających światło naczyń w płucach brak jest w tych miejscach przepływu krwi, co na zdjęciach widoczne jest jako segmentalne lub większe ubytki perfuzji w odpowiadających im obszarach płuc. U chorych z TNP mogą być też niekiedy widoczne drobne, mniejsze niż segmentalne ubytki perfuzji niezwiązane z obecnością skrzeplin. Dlatego o interpretację wyniku badania należy zapytać lekarza. W niektórych ośrodkach oprócz scyntygrafii perfuzyjnej płuc wykonuje się scyntygrafię wentylacyjną, podczas której pacjent inhaluje (wdycha) gaz zawierający cząsteczki radioizotopu przez specjalną maseczkę. Badanie to umożliwia ocenę wentylacji czyli przepływu gazów przez płuca. Na Rycinie 7 przedstawiono obraz scyntygrafii perfuzyjnej płuc pacjenta z przewlekłym nadciśnieniem płucnym zakrzepowo-zatorowym. 19
20 Tętnicze Nadciśnienie Płucne informator dla pacjenta Rycina 7. Scyntygrafia perfuzyjna płuc u chorego z nadciśnieniem płucnym zakrzepowo-zatorowym. Widoczne w płucu prawym i lewym płatowe i segmentalne ubytki perfuzji płuc (przykładowe zaznaczono strzałkami). Tomografia komputerowa klatki piersiowej Badanie tomografii komputerowej klatki piersiowej metodą spiralnej tomografii komputerowej (angiotk klp) uwidacznia szczegółowo krążenie płucne, tętnicę płucną i jej odgałęzienia do poziomu drobnych tętnic subsegmentalnych. Badanie to umożliwia potwierdzenie obecności oraz ocenę lokalizacji zmian zakrzepowo-zatorowych u chorych z przewlekłym nadciśnieniem płucnym zakrzepowo-zatorowym (grupa 4 nadciśnienia płucnego). Inna opcja ustawienia aparatu pozwala na szczegółowe obejrzenie miąższu płuc (HRCT badanie tomografii komputerowej o wysokiej rozdzielczości). U pacjentów z TNP tomografia komputerowa może dostarczyć cennych informacji o szerokości pnia płucnego i jego odgałęzień, szerokości i lokalizacji tętnic oskrzelowych (Rycina 8). Do badania spiralnej tomografii komputerowej klatki piersiowej z podaniem kontrastu pacjent powinien pozostawać na czczo przez minimum 4 godziny przed badaniem oraz mieć założony dostęp żylny (wenflon). W trakcie badania podawany jest dożylnie kontrast. U nielicznych pacjentów po podaniu kontrastu może pojawić się reakcja alergiczna, pogorszenie czynności nerek i/lub tarczycy, dlatego ważne jest dokładne poinformowanie lekarza prowadzącego o dodatkowych chorobach, na które cierpi pacjent i wszystkich przyjmowanych lekach. 20
21 Diagnostyka Tętniczego Nadciśnienia Płucnego TP Rycina 8. Tomografia komputerowa klatki piersiowej. Widoczny poszerzony pień płucny i jego odgałęzienia u chorego z tętniczym nadciśnieniem płucnym (TP tętnica płucna) Arteriografia tętnic płucnych Arteriografia tętnic płucnych to badanie radiologiczne polegające na podaniu kontrastu przez cewnik wprowadzony bezpośrednio do tętnicy płucnej i/lub jej odgałęzień. Podczas badania wykorzystywany jest aparat rentgenowski i promieniowanie rentgenowskie, w celu rejestracji ruchomego obrazu naczyń płucnych podczas przepływającego przez nie kontrastu. Arteriografia tętnic płucnych jest najdokładniejszym badaniem obrazującym nawet bardzo drobne naczynia płucne. Badanie wykonuje się celem potwierdzenia lub wykluczenia obecności skrzeplin w tętnicach płucnych u pacjentów z podejrzeniem przewlekłego nadciśnienia płucnego zakrzepowo-zatorowego. Jest to też cenne badanie u pacjentów z już rozpoznanym przewlekłym nadciśnieniem płucnym zakrzepowo-zatorowym, u których rozważa się leczenie operacyjne. Podczas arteriografii tętnic płucnych, po nakłuciu żyły szyjnej lub żyły udowej i założeniu do niej koszulki naczyniowej, wprowadza się cewnik o średnicy około 2 mm bezpośrednio do tętnicy płucnej. Arteriografia tętnic płucnych jest zwykle poprzedzona cewnikowaniem prawego serca, wtedy oba badania wykonuje się przez tę samą koszulkę naczyniową. Cewnik do pomiarów hemodynamicznych lub do podania kontrastu 21
22 Tętnicze Nadciśnienie Płucne informator dla pacjenta do tętnicy płucnej wprowadza się pod kontrolą rentgenowską. Następnie przy użyciu automatycznej strzykawki podaje się kontrast i w tym samym czasie rejestruje obraz tętnic płucnych, uzyskany za pomocą promieniowania rentgenowskiego. Badanie trwa około 30 minut i podczas całego badania pacjent pozostaje w pozycji leżącej. Przed badaniem rutynowo wykonuje się oznaczenie ilości płytek krwi, ocenia funkcję układu krzepnięcia krwi, stężenie elektrolitów i kreatyniny we krwi. Przed badaniem pacjent powinien pozostawać na czczo przez co najmniej 6 godzin oraz mieć założony wenflon do żyły obwodowej. W wybranych przypadkach pacjenci z wrodzonymi wadami serca otrzymują antybiotyk. Z lekarzem prowadzącym należy przedyskutować konieczność przyjmowania stałych leków przed badaniem. Na Rycinie 9 przedstawiono arteriografię prawej tętnicy płucnej u pacjenta z przewlekłym nadciśnieniem płucnym zakrzepowo-zatorowym. Rycina 9. Arteriografia prawej tętnicy płucnej. Widoczne ubytki zakontrastowania (zaznaczone strzałkami) spowodowane obecnością materiału zakrzepowo-zatorowego, zamykającego część odgałęzień tętnicy płucnej, u chorego z przewlekłym nadciśnieniem płucnym zakrzepowo- -zatorowym. 22
23 Diagnostyka Tętniczego Nadciśnienia Płucnego Cewnikowanie prawego serca (badanie hemodynamiczne) Cewnikowanie prawego serca jest badaniem diagnostycznym, które jako jedyna metoda pozwala na bezpośredni pomiar wysokości ciśnienia krwi w prawym przedsionku, prawej komorze oraz w naczyniach doprowadzających i odprowadzających krew z prawego serca: w tętnicy płucnej, żyle głównej dolnej i żyle głównej górnej. W trakcie cewnikowania prawego serca dodatkowo dokonuje się pomiaru objętości krwi przepływającej przez krążenie płucne i krążenie systemowe, ocenia wysycenie krwi tlenem w tętnicy płucnej oraz w tętnicy systemowej. Wszystkie te parametry są bardzo przydatne w rozpoznaniu nadciśnienia płucnego, ocenie stopnia zaawansowania choroby oraz służą do przewidywania jej przebiegu. Cewnikowanie prawego serca wykonuje się rutynowo na początku choroby, a także podczas wizyt kontrolnych, zwłaszcza przed podjęciem dezyzji o zmianie leczenia celowanego na tętniczki płucne. Badanie hemodynamiczne wykonywane jest w pracowni hemodynamicznej zaopatrzonej w odpowiedni sprzęt, w tym zestaw reanimacyjny. Do pomiaru ciśnień w jamach serca i krążeniu płucnym używa się specjalnego cewnika naczyniowego o średnicy 1-2 mm, wykonanego ze specjalnego tworzywa sztucznego. Cewnik nazwano, od nazwisk jego twórców, cewnikiem Swana-Ganza (Rycina 10). Rycina 10. Cewnik Swana- -Ganza używany do badania hemodynamicznego. 23
24 Tętnicze Nadciśnienie Płucne informator dla pacjenta Badanie hemodynamiczne wykonuje się najcześciej poprzez nakłucie żyły szyjnej wewnętrznej (Rycina 11), może być wykorzystywany dostęp przez żyłę udową lub inny, a o sposobie przeprowadzenia badania decyduje lekarz. Rycina 11. Nakłucie żyły szyjnej wewnętrznej podczas badania hemodynamicznego. Po założeniu tzw. koszulki naczyniowej wprowadza się przez nią cewnik naczyniowy i dokonuje pomiarów ciśnień w prawym przedsionku, prawej komorze oraz tętnicy płucnej. Na końcu cewnika umieszczony jest balonik, który można wypełnić gazem, aby ułatwić wprowadzenie cewnika do tętnicy płucnej wraz z prądem krwi. Gdy koniec balonika zlokalizowany jest w odgałęzieniu tętnicy płucnej jego wypełnienie chwilowo zamyka przepływ krwi przez to naczynie, co umożliwia pomiar ciśnienia krwi w zaklinowanej tętnicy płucnej, które odpowiada w przybliżeniu ciśnieniu panującemu w lewym przedsionku. Przez cewnik pobiera się także krew do oznaczenia zawartości tlenu w tętnicy płucnej. Pozycję cewnika w trakcie badania kontroluje się za pomocą promieniowania rentgenowskiego. Badanie trwa około minut i wymaga od pacjenta pozostania w pozycji leżącej. Badanie hemodynamiczne przedstawiono na Rycinie 12. Rycina 12. Badanie hemodynamiczne. 24
25 Diagnostyka Tętniczego Nadciśnienia Płucnego Test reaktywności naczyń płucnych U większości pacjentów podczas pierwszego badania i u wybranych pacjentów podczas badań kontrolnych wykonuje się test reaktywności naczyń płucnych. O potrzebie wykonania tego testu pacjent jest informowany przed cewnikowaniem serca. Test polega na inhalacji substancji, która ma zdolność do rozszerzania tętniczek płucnych. W czasie testu pacjent przez specjalną maseczkę wdycha gaz o dużym stężeniu tlenku azotu albo przez specjalny inhalator wdycha aerozol zawierający lek o nazwie iloprost. Substancje te mają zdolność rozszerzania naczyń płucnych. W trakcie testu ponownie wykonuje się pomiary ciśnienia, pojemności minutowej serca i saturacji krwi w krążeniu płucnym. Test reaktywności naczyń płucnych trwa od 5 do 20 minut i służy do wyboru sposobu dalszego leczenia (Rycina 13 i Rycina 14). Rycina 13. Test reaktywności naczyń płucnych. Inhalacja tlenku azotu przez maskę twarzową. Rycina 14. Test reaktywności naczyń płucnych. Inhalacja iloprostu przez specjalny inhalator (I-Neb). 25
26 Tętnicze Nadciśnienie Płucne informator dla pacjenta Test reaktywności naczyń płucnych wykonany podczas badania hemodynamicznego potwierdza lub wyklucza możliwość leczenia pacjenta ogólnie dostępnymi lekami rozszerzającymi naczynia płucne. U około 10% pacjentów z TNP tętniczki płucne w teście reaktywności naczyń płucnych tzw. ostrym teście hemodynamicznym ulegają wyraźnemu rozkurczeniu, co prowadzi do istotnego spadku oporu płucnego, średniego ciśnienia w tętnicy płucnej, poprawy saturacji mieszanej krwi żylnej i poprawy pojemności minutowej serca. Tacy pacjenci mogą być skutecznie leczeni ogólnie dostępnymi i tanimi lekami z grupy antagonistów wapnia (nifedypina, diltiazem). Pacjenta, którego naczynia płucne dobrze odpowiadają rozkurczem w teście reaktywności naczyń płucnych nazywa się potocznie responderem. Niektórzy pacjenci zawsze pozostają responderami, ale czas dobrej odpowiedzi naczyń płucnych na leki rozkurczowe (czas bycia responderem) jest trudny do przewidzenia i dlatego pacjenci reagujący rozkurczem w badaniu wstępnym powinni być poddawani okresowej kontroli hemodynamicznej, łącznie z testem reaktywności naczyń płucnych. Wygaśnięcie dobrej reakcji na dotychczas stosowane leki z grupy antagonistów wapnia może być także odczuwane przez pacjenta. Należy to zgłosić lekarzowi, który może rozważyć konieczność i celowość kontroli hemodynamicznej i zmiany dotychczasowego leczenia. Ocena wydolności wysiłkowej Ważnym elementem oceny pacjenta z NP jest ocena wydolności wysiłkowej. Wykonuje się ją podczas 6-minutowego testu marszu. Test ten, łatwy do wykonania, umożliwia ocenę tolerancji i odpowiedzi pacjenta na kontrolowany wysiłek fizyczny. Przed testem pacjent 15A 15B Rycina 15A. Sześciominutowy test marszu. Pacjent swoim zwykłym tempem maszeruje po korytarzu przez 6 minut. Rycina 15B. Sześciominutowy test marszu. Pomiar saturacji krwi tętniczej po teście w warunkach spoczynkowych. 26
27 Diagnostyka Tętniczego Nadciśnienia Płucnego pytany jest o poczucie duszności w spoczynku, ma wykonany pomiar ciśnienia tętniczego systemowego, tętna, saturacji krwi włośniczkowej. Następnie pacjent swoim zwykłym tempem maszeruje wzdłuż korytarza przez 6 minut pod opieką rehabilitanta. Natychmiast po teście ponownie wykonywana jest ocena poczucia duszności, pomiar ciśnienia tętniczego systemowego, tętna i ocena saturacji krwi włośniczkowej. Korytarzowy test 6-minutowego marszu przedstawiono na Rycinie 15A i 15B. klasa czynnościowa U każdego pacjenta z nadciśnieniem płucnym bardzo ważna jest ocena klasy czynnościowej niewydolności serca. Klasa czynnościowa ocenia w jakich warunkach i podczas jakich czynności pojawiają się objawy choroby. W praktyce wykorzystuje się przystosowaną dla chorych z NP klasyfikację Nowojorskiego Towarzystwa Kardiologicznego (NYHA, ang. New York Heart Association) stworzoną dla chorych z lewokomorową niewydolnością serca i nosi ona nazwę klasyfikacji czynnościowej Światowej Organizacji Zdrowia (WHO, ang. World Health Organization). Intensywność objawów choroby zalicza się do jednej z 4 klas. Klasyfikację czynnościową w nadciśnieniu płucnym przedstawiono w Tabeli 2. Tabela 2. Klasyfikacja czynnościowa niewydolności serca u chorych z nadciśnieniem płucnym wg WHO (zmodyfikowana na podstawie klasyfikacji czynnościowej NYHA). KLASA I Chorzy z nadciśnieniem płucnym bez ograniczenia aktywności fizycznej. Zwykła aktywność fizyczna nie powoduje duszności, zmęczenia, bólu w klatce piersiowej ani stanu przedomdleniowego. KLASA III Chorzy z nadciśnieniem płucnym powodującym znaczne ograniczenie aktywności fizycznej, bez dolegliwości w spoczynku. KLASA II Chorzy z nadciśnieniem płucnym powodującym niewielkie ograniczenie aktywności fizycznej, bez dolegliwości w spoczynku. KLASA IV Chorzy z nadciśnieniem płucnym niezdolni do podejmowania jakiejkolwiek aktywności fizycznej bez pojawienia się objawów. Występują objawy niewydolności prawokomorowej. Duszność i/lub zmęczenie mogą się pojawiać już w spoczynku. 27
28 Tętnicze Nadciśnienie Płucne informator dla pacjenta Inne badania W zależności od tego, czy pacjent z nadciśnieniem płucnym jest hospitalizowany po raz pierwszy i szuka się przyczyn nadciśnienia płucnego, czy pojawia się w szpitalu celem kontroli przebiegu choroby mogą być u niego wykonywane inne badania, takie jak: Gazometria krwi tętniczej wykonywana poprzez nakłucie tętnicy promieniowej lub udowej lub gazometria arterializowanej krwi włośniczkowej wykonywana z płatka usznego, po posmarowaniu go substancją rozszerzającą naczynia. Oba badania umożliwiają ocenę ciśnienia parcjalnego tlenu i dwutlenku węgla we krwi krążącej, które są odbiciem skuteczności utlenowania krwi i oddawania dwutlenku węgla przez płuca. Stężenie NT-proBNP (N-końcowego propeptydu natriuretycznego) lub BNP (peptydu natriuretycznego), białek produkowanych przez komórki mięśnia serca w odpowiedzi na wzrost ich naprężenia. Ich stężenie wzrasta u chorego z nadciśnieniem płucnym i jest proporcjonalne do ciężkości choroby. Morfologia krwi, badania biochemiczne krwi oceniające funkcję podstawowych narządów, zwłaszcza nerek i wątroby, badania koagulologiczne, stężenie hormonów tarczycy. Badanie spirometryczne i/lub badanie pletyzmograficzne, polegające na wykonywaniu głębokich i szybkich wdechów i wydechów przez rurkę do specjalnego aparatu, wykonuje się zwłaszcza u chorych z podejrzeniem choroby płuc. Specjalny aparat umożliwia pomiar przepływu powietrza przez drogi oddechowe, pomiar objętości i pojemności wdychanego i wydychanego powietrza przez pacjenta. Oznaczenie przeciwciał przeciw wirusowi nabytego upośledzenia odporności (HIV). Oznaczenie miana przeciwciał przeciwjądrowych (ANA), gdyż istnieją choroby reumatologiczne, które powodują nadciśnienie płucne. Badanie ultrasonograficzne jamy brzusznej z badaniem dopplerowskim żył doprowadzających i odprowadzających krew z wątroby aby wykluczyć marskość wątroby i nadciśnienie płucne spowodowane nadciśnieniem wrotnym, chorobą związaną z podwyższonym ciśnieniem w naczyniach przepływających przez wątrobę. 28
29 Leczenie farmakologiczne tętniczego nadciśnienia płucnego 07 Leczenie farmakologiczne tętniczego nadciśnienia płucnego Leczenie farmakologiczne chorego z nadciśnieniem płucnym ma na celu zapobieganie wystąpieniu i/lub zniesienie już występujących objawów prawokomorowej niewydolności serca oraz zatrzymanie postępu choroby związanej z przebudową naczyń płucnych. W tym rozdziale zostaną pokrótce omówione wszystkie dostępne obecnie w Polsce sposoby leczenia tętniczego nadciśnienia płucnego. LECZENIE PRZECIWZAKRZEPOWE Leki przeciwzakrzepowe (antykoagulanty) to leki, które zmniejszają lepkość krwi i w ten sposób zmniejszają ryzyko powstawania zakrzepów. Ryzyko takie jest szczególnie wysokie u pacjentów z zaawansowaną niewydolnością serca, prowadzącą do zmniejszonego rzutu serca i zwolnienia przepływu krwi. Antykoagulanty są podawane doustnie w postaci tabletek. U wszystkich pacjentów leczonych doustnym antykoagulantem, w Polsce acenokumarolem lub warfaryną, konieczna jest stała okresowa kontrola wskaźnika INR (ang. International Normalized Ratio), który wskazuje na skuteczność leczenia przeciwzakrzepowego. Najczęściej wartość wskaźnika INR u chorych z TNP powinna być utrzymywana w przedziale pomiędzy 1,7 do 2,5, ale zalecany zakres może być inny np. 2,0-3,0, o czym decyduje lekarz. Dla pacjenta jest bardzo ważne, aby ustalić ten zakres precyzyjnie z lekarzem prowadzącym i zgodnie z zaleceniem kontrolować skuteczność leczenia. Należy pamiętać, że INR utrzymywany w ustalonym przedziale oznacza, że leczenie jest skuteczne. INR powyżej zalecanej wartości świadczy o zwiększonym ryzyku krwawienia, a INR poniżej zalecanej wartości świadczy o zbyt małej skuteczności leczenia i utrzymującym się ryzyku zakrzepów. Należy pamiętać, że niektóre pokarmy oraz niektóre leki, w tym np. przeciwbólowe leki dostępne bez recepty jak paracetamol (np. Panadol, Apap), niesteroidowe leki przeciwzapalne (np. Ibuprom, Nurofen), leki ziołowe, alkohol mogą wpływać na INR i skuteczność leczenia przeciwzakrzepowego, dlatego włączenie takich leków powinno się przedyskutować z lekarzem prowadzącym. Decydując o włączeniu leczenia przeciwzakrzepowego u pacjenta z TNP, lekarz bierze pod uwagę rodzaj nadciśnienia płucnego (np. chorzy z TNP w przebiegu wady serca nie wymagają takiego leczenia), indywidualne ryzyko krwawienia, w tym obecność chorób je zwiększających, jak np. aktywna choroba wrzo- 29
CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION. (Hypertension)
 Przewlekłe zakrzepowo- zatorowe nadciśnienie płucne - CTEPH Skrót angielski: CTEPH CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION przewlekłe zakrzepowo- zatorowe nadciśnienie płucne (Chronic) (Thromboembolic)
Przewlekłe zakrzepowo- zatorowe nadciśnienie płucne - CTEPH Skrót angielski: CTEPH CHRONIC THROMBOEMBOLIC PULMONARY HYPERTENSION przewlekłe zakrzepowo- zatorowe nadciśnienie płucne (Chronic) (Thromboembolic)
Przewlekłe serce płucne czy (nadal) istnieje i jak postępować. Anna Fijałkowska Zakład Kardiologii, Instytut Matki i Dziecka
 Przewlekłe serce płucne czy (nadal) istnieje i jak postępować Anna Fijałkowska Zakład Kardiologii, Instytut Matki i Dziecka Serce płucne jest to zespół objawów spowodowanych nadciśnieniem płucnym, wywołanym
Przewlekłe serce płucne czy (nadal) istnieje i jak postępować Anna Fijałkowska Zakład Kardiologii, Instytut Matki i Dziecka Serce płucne jest to zespół objawów spowodowanych nadciśnieniem płucnym, wywołanym
Spis treści. Przedmowa Badanie pacjenta z chorobami sercowo-naczyniowymi... 13
 Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Spis treści Przedmowa................ 11 1. Badanie pacjenta z chorobami sercowo-naczyniowymi.................. 13 Najważniejsze problemy diagnostyczne....... 13 Ból w klatce piersiowej........... 14 Ostry
Przewlekła obturacyjna choroba płuc. II Katedra Kardiologii
 Przewlekła obturacyjna choroba płuc II Katedra Kardiologii Definicja Zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe.
Przewlekła obturacyjna choroba płuc II Katedra Kardiologii Definicja Zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe.
OCENA PRZYCZYN I KONSEKWENCJI WYSTĘPOWANIA TĘTNIAKA TĘTNICY PŁUCNEJ U PACJENTÓW Z NADCIŚNIENIEM PŁUCNYM
 OCENA PRZYCZYN I KONSEKWENCJI WYSTĘPOWANIA TĘTNIAKA TĘTNICY PŁUCNEJ U PACJENTÓW Z NADCIŚNIENIEM PŁUCNYM Marcin Kurzyna, Instytut Gruźlicy i Chorób Płuc w Warszawie Grzegorz Harańczyk, StatSoft Polska Choroby
OCENA PRZYCZYN I KONSEKWENCJI WYSTĘPOWANIA TĘTNIAKA TĘTNICY PŁUCNEJ U PACJENTÓW Z NADCIŚNIENIEM PŁUCNYM Marcin Kurzyna, Instytut Gruźlicy i Chorób Płuc w Warszawie Grzegorz Harańczyk, StatSoft Polska Choroby
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Patofizjologia i symptomatologia. Piotr Abramczyk
 Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca Obiektywny dowód dysfunkcji serca i i Odpowiedź na właściwe leczenie
Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca Obiektywny dowód dysfunkcji serca i i Odpowiedź na właściwe leczenie
układu krążenia Paweł Piwowarczyk
 Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Ostra niewydolność serca
 Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Patofizjologia krążenia płodowego
 Patofizjologia krążenia płodowego Krążenie płodowe w warunkach prawidłowych W łożysku dochodzi do wymiany gazów i składników odżywczych pomiędzy oboma krążeniami Nie dochodzi do mieszania się krwi w obrębie
Patofizjologia krążenia płodowego Krążenie płodowe w warunkach prawidłowych W łożysku dochodzi do wymiany gazów i składników odżywczych pomiędzy oboma krążeniami Nie dochodzi do mieszania się krwi w obrębie
Testy wysiłkowe w wadach serca
 XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
DIAGNOSTYKA NIEINWAZYJNA I INWAZYJNA WRODZONYCH I NABYTYCH WAD SERCA U DZIECI
 DIAGNOSTYKA NIEINWAZYJNA I INWAZYJNA WRODZONYCH I NABYTYCH WAD SERCA U DZIECI Dlaczego dzieci sąs kierowane do kardiologa? Różnice w diagnostyce obrazowej chorób układu krążenia u dorosłych i dzieci Diagnostyka
DIAGNOSTYKA NIEINWAZYJNA I INWAZYJNA WRODZONYCH I NABYTYCH WAD SERCA U DZIECI Dlaczego dzieci sąs kierowane do kardiologa? Różnice w diagnostyce obrazowej chorób układu krążenia u dorosłych i dzieci Diagnostyka
Patofizjologia i symptomatologia niewydolności serca. Piotr Abramczyk
 Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca i Obiektywny dowód dysfunkcji serca i Odpowiedź na właściwe leczenie
Patofizjologia i symptomatologia niewydolności serca Piotr Abramczyk Definicja Objawy podmiotowe i przedmiotowe niewydolności serca i Obiektywny dowód dysfunkcji serca i Odpowiedź na właściwe leczenie
Przewlekła niewydolność serca - pns
 Przewlekła niewydolność serca - pns upośledzenie serca jako pompy ssąco-tłoczącej Zastój krwi Niedotlenienie tkanek Pojemność minutowa (CO) serca jest zbyt mała do aktualnego stanu metabolicznego ustroju
Przewlekła niewydolność serca - pns upośledzenie serca jako pompy ssąco-tłoczącej Zastój krwi Niedotlenienie tkanek Pojemność minutowa (CO) serca jest zbyt mała do aktualnego stanu metabolicznego ustroju
Diagnostyka różnicowa omdleń
 Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 42 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
Rodzaje omdleń. Stan przedomdleniowy. Omdlenie - definicja. Diagnostyka różnicowa omdleń
 Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO ICD-10 I27
 załącznik nr 29 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu: LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO ICD-10 I27 inne zespoły sercowo płucne I27.0 pierwotne nadciśnienie
załącznik nr 29 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu: LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO ICD-10 I27 inne zespoły sercowo płucne I27.0 pierwotne nadciśnienie
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I 27, I 27.0)
 Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I 27, I 27.0) A. Leczenie TNP u dorosłych 1. Leczenie I rzutu 1.1 Leczenie I rzutu sildenafilem 1.2 Leczenie I rzutu bosentanem 2.
Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I 27, I 27.0) A. Leczenie TNP u dorosłych 1. Leczenie I rzutu 1.1 Leczenie I rzutu sildenafilem 1.2 Leczenie I rzutu bosentanem 2.
Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym
 Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym workiem zwanym osierdziem. Wewnętrzna powierzchnia osierdzia
Wielkością i kształtem przypomina dłoń zaciśniętą w pięść. Położone jest w klatce piersiowej tuż za mostkiem. Otoczone jest mocnym, łącznotkankowym workiem zwanym osierdziem. Wewnętrzna powierzchnia osierdzia
Radiologia zabiegowa. Radiologia zabiegowa. Radiologia zabiegowa. dr n.med. Jolanta Meller
 Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Radiologia zabiegowa dr n.med. Jolanta Meller Radiologia zabiegowa wykorzystuje metody obrazowania narządów oraz sprzęt i techniki stosowane w radiologii naczyniowej do przeprowadzania zabiegów leczniczych
Zmiany stwierdzane w badaniu przezklatkowym
 162 Choroba nadciśnieniowa serca Prezentacja dwuwymiarowa S Przerost (> 12 mm) mięśnia sercowego (od umiarkowanego do znacznego), obejmujący głównie przegrodę międzykomorową, brak odcinkowych zaburzeń
162 Choroba nadciśnieniowa serca Prezentacja dwuwymiarowa S Przerost (> 12 mm) mięśnia sercowego (od umiarkowanego do znacznego), obejmujący głównie przegrodę międzykomorową, brak odcinkowych zaburzeń
CMC/2015/03/WJ/03. Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca
 CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
Wrodzone wady serca u dorosłych
 Wrodzone wady serca u dorosłych - rozpoznane po raz pierwszy w wieku dorosłym - wada mało zaawansowana w dzieciństwie - nie korygowana - wada po korekcji lub zabiegu paliatywnym w dzieciństwie - niewydolność
Wrodzone wady serca u dorosłych - rozpoznane po raz pierwszy w wieku dorosłym - wada mało zaawansowana w dzieciństwie - nie korygowana - wada po korekcji lub zabiegu paliatywnym w dzieciństwie - niewydolność
Choroba wieńcowa i zawał serca.
 Choroba wieńcowa i zawał serca. Dr Dariusz Andrzej Tomczak Specjalista II stopnia chorób wewnętrznych Choroby serca i naczyń 1 O czym będziemy mówić? Budowa układu wieńcowego Funkcje układu wieńcowego.
Choroba wieńcowa i zawał serca. Dr Dariusz Andrzej Tomczak Specjalista II stopnia chorób wewnętrznych Choroby serca i naczyń 1 O czym będziemy mówić? Budowa układu wieńcowego Funkcje układu wieńcowego.
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem A. Leczenie sildenafilem pacjentów
Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem A. Leczenie sildenafilem pacjentów
Badania obrazowe w diagnostyce chorób serca. II Katedra i klinika Kardiologii CM UMK
 Badania obrazowe w diagnostyce chorób serca II Katedra i klinika Kardiologii CM UMK RTG klatki piersiowej Ocenia zarys i wielkość serca, aorty, naczyń krążenia płucnego, wykrywa w ich rzucie zwapnienia
Badania obrazowe w diagnostyce chorób serca II Katedra i klinika Kardiologii CM UMK RTG klatki piersiowej Ocenia zarys i wielkość serca, aorty, naczyń krążenia płucnego, wykrywa w ich rzucie zwapnienia
I KLINIKA POŁOZNICTWA I GINEKOLOGII WUM
 I KLINIKA POŁOZNICTWA I GINEKOLOGII WUM CZĘSTOŚĆ WYSTĘPOWANIA CHORÓB SERCA U CIĘŻARNYCH OKOŁO 0,5-1% PRZYCZYNA OKOŁO 10-15% ŚMIERTELNOŚCI MATEK WZROST OBJĘTOŚCI KRWI KRĄŻĄCEJ O 50% WZROST OBJĘTOŚCI MINUTOWEJ
I KLINIKA POŁOZNICTWA I GINEKOLOGII WUM CZĘSTOŚĆ WYSTĘPOWANIA CHORÓB SERCA U CIĘŻARNYCH OKOŁO 0,5-1% PRZYCZYNA OKOŁO 10-15% ŚMIERTELNOŚCI MATEK WZROST OBJĘTOŚCI KRWI KRĄŻĄCEJ O 50% WZROST OBJĘTOŚCI MINUTOWEJ
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 738 Poz. 42 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 738 Poz. 42 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 893 Poz. 133 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 893 Poz. 133 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0)
 Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Leczenie TNP u dorosłych ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE
Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Leczenie TNP u dorosłych ŚWIADCZENIOBIORCY SCHEMAT DAWKOWANIA LEKÓW W PROGRAMIE
Opracował: Arkadiusz Podgórski
 Opracował: Arkadiusz Podgórski Serce to pompa ssąco-tłocząca, połoŝona w klatce piersiowej. Z zewnątrz otoczone jest workiem zwanym osierdziem. Serce jest zbudowane z tkanki mięśniowej porzecznie prąŝkowanej
Opracował: Arkadiusz Podgórski Serce to pompa ssąco-tłocząca, połoŝona w klatce piersiowej. Z zewnątrz otoczone jest workiem zwanym osierdziem. Serce jest zbudowane z tkanki mięśniowej porzecznie prąŝkowanej
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
Migotanie przedsionków i leczenie przeciwzakrzepowe. Małgorzata Kuzin Instytut Kardiologii Klinika Intensywnej Terapii Kardiologicznej
 Migotanie przedsionków i leczenie przeciwzakrzepowe Małgorzata Kuzin Instytut Kardiologii Klinika Intensywnej Terapii Kardiologicznej (ang. atrial fibrillation, AF) Migotanie przedsionków - definicja
Migotanie przedsionków i leczenie przeciwzakrzepowe Małgorzata Kuzin Instytut Kardiologii Klinika Intensywnej Terapii Kardiologicznej (ang. atrial fibrillation, AF) Migotanie przedsionków - definicja
Anatomia i fizjologia układu krążenia. Łukasz Krzych
 Anatomia i fizjologia układu krążenia Łukasz Krzych Wytyczne CMKP Budowa serca RTG Unaczynienie serca OBSZARY UNACZYNIENIA Układ naczyniowy Układ dąży do zachowania ośrodkowego ciśnienia tętniczego
Anatomia i fizjologia układu krążenia Łukasz Krzych Wytyczne CMKP Budowa serca RTG Unaczynienie serca OBSZARY UNACZYNIENIA Układ naczyniowy Układ dąży do zachowania ośrodkowego ciśnienia tętniczego
1. Podstawowe badanie kardiologiczne u dzieci 1 I. Wywiad chorobowy 1
 v Wstęp xiii Przedmowa do wydania I polskiego xv Wykaz skrótów xvii 1. Podstawowe badanie kardiologiczne u dzieci 1 I. Wywiad chorobowy 1 A. Wywiad perinatalny i z okresu ciąży 1 B. Wywiad po urodzeniu
v Wstęp xiii Przedmowa do wydania I polskiego xv Wykaz skrótów xvii 1. Podstawowe badanie kardiologiczne u dzieci 1 I. Wywiad chorobowy 1 A. Wywiad perinatalny i z okresu ciąży 1 B. Wywiad po urodzeniu
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA
 ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
ANEKS III UZUPEŁNIENIA DO CHARAKTERYSTYKI PRODUKTU LECZNICZEGO ORAZ ULOTKI PLA PACJENTA 25 UZUPEŁNIENIA ZAWARTE W ODPOWIEDNICH PUNKTACH CHARAKTERYSTYKI PRODUKTU LECZNICZEGO DLA PRODUKTÓW ZAWIERAJĄCYCH
NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1
 NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1 Niewydolność nerek Niewydolność nerek charakteryzuje się utratą zdolności do oczyszczania organizmu
NIEWYDOLNOŚĆ NEREK - EPIDEMIOLOGIA, OBJAWY, STADIA NIEWYDOLNOŚCI, DIAGNOSTYKA AGNIESZKA BARTOSZ GR.1 Niewydolność nerek Niewydolność nerek charakteryzuje się utratą zdolności do oczyszczania organizmu
Wykłady z anatomii dla studentów pielęgniarstwa i ratownictwa medycznego
 Wykłady z anatomii dla studentów pielęgniarstwa i ratownictwa medycznego Układ krążenia Serce Naczynia krwionośne Układ krążenia Prawa strona serca tłoczy krew do płuc (krążenia płucnego), gdzie odbywa
Wykłady z anatomii dla studentów pielęgniarstwa i ratownictwa medycznego Układ krążenia Serce Naczynia krwionośne Układ krążenia Prawa strona serca tłoczy krew do płuc (krążenia płucnego), gdzie odbywa
Lp. Zakres świadczonych usług i procedur Uwagi
 Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
OSTRA NIEWYDOLNOŚĆ ODDECHOWA. Małgorzata Weryk SKN Ankona
 OSTRA NIEWYDOLNOŚĆ ODDECHOWA Małgorzata Weryk SKN Ankona definicja Układ oddechowy nie zapewnia utrzymania prężności O2 i CO2 we krwi tętniczej w granicach uznanych za fizjologiczne PaO2 < 50 mmhg (przy
OSTRA NIEWYDOLNOŚĆ ODDECHOWA Małgorzata Weryk SKN Ankona definicja Układ oddechowy nie zapewnia utrzymania prężności O2 i CO2 we krwi tętniczej w granicach uznanych za fizjologiczne PaO2 < 50 mmhg (przy
Dr n. med. Anna Prokop-Staszecka Dyrektor Krakowskiego Szpitala Specjalistycznego im. Jana Pawła II
 Dr n. med. Anna Prokop-Staszecka Dyrektor Krakowskiego Szpitala Specjalistycznego im. Jana Pawła II Przewodnicząca Komisji Ekologii i Ochrony Powietrza Rady Miasta Krakowa Schorzenia dolnych dróg oddechowych
Dr n. med. Anna Prokop-Staszecka Dyrektor Krakowskiego Szpitala Specjalistycznego im. Jana Pawła II Przewodnicząca Komisji Ekologii i Ochrony Powietrza Rady Miasta Krakowa Schorzenia dolnych dróg oddechowych
KLINIKA NEUROLOGII I PEDIATRII WUM
 KLINIKA NEUROLOGII I PEDIATRII WUM } 3-5 do 12 na 1000 żywo urodzonych dzieci } średnio 10 na 1000 żywo urodzonych } Większość wad wymaga leczenia kardiochirurgicznego, przede wszystkim w pierwszym roku
KLINIKA NEUROLOGII I PEDIATRII WUM } 3-5 do 12 na 1000 żywo urodzonych dzieci } średnio 10 na 1000 żywo urodzonych } Większość wad wymaga leczenia kardiochirurgicznego, przede wszystkim w pierwszym roku
Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM
 Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM Definicja NS to zespół kliniczny, w którym wskutek dysfunkcji serca jego pojemność minutowa jest zmniejszona w stosunku do zapotrzebowania
Marcin Leszczyk SKN przy Klinice Chorób Wewnętrznych i Kardiologii WUM Definicja NS to zespół kliniczny, w którym wskutek dysfunkcji serca jego pojemność minutowa jest zmniejszona w stosunku do zapotrzebowania
ASD. 3-14% wad serca. jedna z częstszych wrodzona anomalia. ubytek tkanki przegrody IAS; może być w każdym miejscu; wada izolowana;
 ASD ASD 3-14% wad serca jedna z częstszych wrodzona anomalia ubytek tkanki przegrody IAS; może być w każdym miejscu; wada izolowana; (+) PS, TAPVD, VSD, PDA, MS, z.barlowe a. Rozwój przegrody międzyprzedsionkowej
ASD ASD 3-14% wad serca jedna z częstszych wrodzona anomalia ubytek tkanki przegrody IAS; może być w każdym miejscu; wada izolowana; (+) PS, TAPVD, VSD, PDA, MS, z.barlowe a. Rozwój przegrody międzyprzedsionkowej
Wady serca z przeciekiem lewo-prawym
 Folia Cardiol. 2001, tom 8, supl. B Folia Cardiol. 2001, tom 8, supl. B, B6 B11 Copyright 2001 Via Medica ISSN 1507 4145 Wady serca z przeciekiem lewo-prawym Definicja. Wady, w których dochodzi do przecieku
Folia Cardiol. 2001, tom 8, supl. B Folia Cardiol. 2001, tom 8, supl. B, B6 B11 Copyright 2001 Via Medica ISSN 1507 4145 Wady serca z przeciekiem lewo-prawym Definicja. Wady, w których dochodzi do przecieku
Wywiady dotyczące układu oddechowego. Dr n. med. Monika Maciejewska
 Wywiady dotyczące układu oddechowego Dr n. med. Monika Maciejewska O co pytamy? Kaszel Wykrztuszanie Krwioplucie Duszność Chrypka Ból w klp Choroby przebyte, nawyki, wywiady środowiskowe i dotyczące pracy
Wywiady dotyczące układu oddechowego Dr n. med. Monika Maciejewska O co pytamy? Kaszel Wykrztuszanie Krwioplucie Duszność Chrypka Ból w klp Choroby przebyte, nawyki, wywiady środowiskowe i dotyczące pracy
Choroba wieńcowa Niewydolność serca Nadciśnienie tętnicze
 Choroba wieńcowa Niewydolność serca Nadciśnienie tętnicze Choroba niedokrwienna serca zapotrzebowanie na O2 > moŝliwości podaŝy O2 niedotlenienie upośledzenie czynności mięśnia sercowego przemijające trwałe
Choroba wieńcowa Niewydolność serca Nadciśnienie tętnicze Choroba niedokrwienna serca zapotrzebowanie na O2 > moŝliwości podaŝy O2 niedotlenienie upośledzenie czynności mięśnia sercowego przemijające trwałe
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy. Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi
 Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
Doustne środki antykoncepcyjne a ryzyko wystąpienia zakrzepicy Dr hab. Jacek Golański Zakład Zaburzeń Krzepnięcia Krwi Uniwersytet Medyczny w Łodzi Żylna choroba zakrzepowozatorowa (ŻChZZ) stanowi ważny
Choroby układu oddechowego wśród mieszkańców powiatu ostrołęckiego
 Choroby układu oddechowego wśród mieszkańców powiatu ostrołęckiego Podczas akcji przebadano 4400 osób. Na badania rozszerzone skierowano ok. 950 osób. Do tej pory przebadano prawie 600 osób. W wyniku pogłębionych
Choroby układu oddechowego wśród mieszkańców powiatu ostrołęckiego Podczas akcji przebadano 4400 osób. Na badania rozszerzone skierowano ok. 950 osób. Do tej pory przebadano prawie 600 osób. W wyniku pogłębionych
Typy badań echokardiogaficznych Spoczynkowe Obciążeniowe (wysiłek, dobutamina, dipirydamol, inne) Z dostępu przez klatkę piersiową (TTE) Przezprzełyko
 Podstawy echokardiografii Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Warszawski Uniwersytet Medyczny Typy badań echokardiogaficznych Spoczynkowe Obciążeniowe (wysiłek,
Podstawy echokardiografii Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Warszawski Uniwersytet Medyczny Typy badań echokardiogaficznych Spoczynkowe Obciążeniowe (wysiłek,
Przywrócenie rytmu zatokowego i jego utrzymanie
 Przywrócenie rytmu zatokowego i jego utrzymanie Jak wspomniano we wcześniejszych artykułach cyklu, strategia postępowania w migotaniu przedsionków (AF) polega albo na kontroli częstości rytmu komór i zapobieganiu
Przywrócenie rytmu zatokowego i jego utrzymanie Jak wspomniano we wcześniejszych artykułach cyklu, strategia postępowania w migotaniu przedsionków (AF) polega albo na kontroli częstości rytmu komór i zapobieganiu
Topografia klatki piersiowej. Badanie fizykalne układu krążenia. Topografia klatki piersiowej. Topografia klatki piersiowej 2015-04-23
 Topografia klatki piersiowej Badanie fizykalne układu krążenia KATEDRA KARDIOLOGII CM UMK 2014 A Pachowa przednia prawa B Obojczykowa środkowa prawa C Mostkowa D Obojczykowa środkowa lewa E Pachowa przednia
Topografia klatki piersiowej Badanie fizykalne układu krążenia KATEDRA KARDIOLOGII CM UMK 2014 A Pachowa przednia prawa B Obojczykowa środkowa prawa C Mostkowa D Obojczykowa środkowa lewa E Pachowa przednia
Frakcja wyrzutowa lewej komory oraz rozpoznanie i leczenie ostrej i przewlekłej niewydolności serca
 Frakcja wyrzutowa lewej komory oraz rozpoznanie i leczenie ostrej i przewlekłej niewydolności serca Zbigniew Gugnowski GRK Giżycko 2014 Opracowano na podstawie: Wytycznych ESC dotyczących rozpoznania oraz
Frakcja wyrzutowa lewej komory oraz rozpoznanie i leczenie ostrej i przewlekłej niewydolności serca Zbigniew Gugnowski GRK Giżycko 2014 Opracowano na podstawie: Wytycznych ESC dotyczących rozpoznania oraz
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 592 Poz. 66 Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Leczenie TNP u dorosłych ŚWIADCZENIOBIORCY
Dziennik Urzędowy Ministra Zdrowia 592 Poz. 66 Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Leczenie TNP u dorosłych ŚWIADCZENIOBIORCY
Tyreologia opis przypadku 2
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 2 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letni mężczyzna zgłosił się do Poradni Endokrynologicznej.
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 2 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letni mężczyzna zgłosił się do Poradni Endokrynologicznej.
TETRALOGIA FALLOTA. Karol Zbroński
 TETRALOGIA FALLOTA Karol Zbroński Plan prezentacji Historia Definicja Epidemiologia i genetyka Postacie kliniczne Diagnostyka Postępowanie Powikłania Historia Definicja 1 - ubytek w przegrodzie międzykomorowej
TETRALOGIA FALLOTA Karol Zbroński Plan prezentacji Historia Definicja Epidemiologia i genetyka Postacie kliniczne Diagnostyka Postępowanie Powikłania Historia Definicja 1 - ubytek w przegrodzie międzykomorowej
FORMULARZ MEDYCZNY PACJENTA
 Data wypełnienia: FORMULARZ MEDYCZNY PACJENTA NAZWISKO i IMIĘ PESEL ADRES TELEFON Nazwisko i imię opiekuna/osoby upoważnionej do kontaktu: Telefon osoby upoważnionej do kontaktu: ROZPOZNANIE LEKARSKIE
Data wypełnienia: FORMULARZ MEDYCZNY PACJENTA NAZWISKO i IMIĘ PESEL ADRES TELEFON Nazwisko i imię opiekuna/osoby upoważnionej do kontaktu: Telefon osoby upoważnionej do kontaktu: ROZPOZNANIE LEKARSKIE
Recenzja rozprawy doktorskiej lek. med. Szymona Darochy. pt. Ocena skuteczności i bezpieczeństwa przezskórnej angioplastyki balonowej tętnic
 dr hab. med. Grzegorz Kopeć Klinika Chorób Serca i Naczyń Instytutu Kardiologii Collegium Medicum, Uniwersytet Jagielloński Kraków 04.03.2017 r. Recenzja rozprawy doktorskiej lek. med. Szymona Darochy
dr hab. med. Grzegorz Kopeć Klinika Chorób Serca i Naczyń Instytutu Kardiologii Collegium Medicum, Uniwersytet Jagielloński Kraków 04.03.2017 r. Recenzja rozprawy doktorskiej lek. med. Szymona Darochy
W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska.
 W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska. Dzięki wczesnej diagnostyce możemy wykryć 94% takich przypadków i podjąć leczenie, zapobiegając
W Polsce ok. 6-7% ciąż kończy się przedwczesnymi porodami, a 20-25% z nich związane jest z chorobą łożyska. Dzięki wczesnej diagnostyce możemy wykryć 94% takich przypadków i podjąć leczenie, zapobiegając
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
MODEL FUNKCJONOWANIA UKŁADU KRĄŻENIA [ BAP_2014969.doc ]
![MODEL FUNKCJONOWANIA UKŁADU KRĄŻENIA [ BAP_2014969.doc ] MODEL FUNKCJONOWANIA UKŁADU KRĄŻENIA [ BAP_2014969.doc ]](/thumbs/27/11438308.jpg) MODEL FUNKCJONOWANIA UKŁADU KRĄŻENIA [ ] Użytkowanie Jak napełnić model układu krążenia? 1. Model ułożyć poziomo, płasko na stole. 2. Odłączyć niebieskie rurki od układu krążenia, łączenie znajduje się
MODEL FUNKCJONOWANIA UKŁADU KRĄŻENIA [ ] Użytkowanie Jak napełnić model układu krążenia? 1. Model ułożyć poziomo, płasko na stole. 2. Odłączyć niebieskie rurki od układu krążenia, łączenie znajduje się
ROZPRAWA DOKTORSKA. lek. Szymon Darocha. Promotor pracy: dr hab. n. med. Marcin Kurzyna, prof. CMKP
 ROZPRAWA DOKTORSKA Ocena skuteczności i bezpieczeństwa przezskórnej angioplastyki balonowej tętnic płucnych u pacjentów z przewlekłym nadciśnieniem płucnym zakrzepowo-zatorowym. lek. Szymon Darocha Promotor
ROZPRAWA DOKTORSKA Ocena skuteczności i bezpieczeństwa przezskórnej angioplastyki balonowej tętnic płucnych u pacjentów z przewlekłym nadciśnieniem płucnym zakrzepowo-zatorowym. lek. Szymon Darocha Promotor
LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2
 załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
załącznik nr 11 do zarządzenia Nr 36/2008/DGL Prezesa NFZ z dnia 19 czerwca 2008 r. Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
biologia w gimnazjum UKŁAD KRWIONOŚNY CZŁOWIEKA
 biologia w gimnazjum 2 UKŁAD KRWIONOŚNY CZŁOWIEKA SKŁAD KRWI OSOCZE Jest płynną częścią krwi i stanowi 55% jej objętości. Jest podstawowym środowiskiem dla elementów morfotycznych. Zawiera 91% wody, 8%
biologia w gimnazjum 2 UKŁAD KRWIONOŚNY CZŁOWIEKA SKŁAD KRWI OSOCZE Jest płynną częścią krwi i stanowi 55% jej objętości. Jest podstawowym środowiskiem dla elementów morfotycznych. Zawiera 91% wody, 8%
ZASTAWKA MITRALNA. Katedra i Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii WUM
 ZASTAWKA MITRALNA Katedra i Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii WUM Zastawka mitralna APARAT MITRALNY 1. Ściany z mięśniami brodawkowatymi 2. Struny ścięgniste 3. Płatki mitralne
ZASTAWKA MITRALNA Katedra i Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii WUM Zastawka mitralna APARAT MITRALNY 1. Ściany z mięśniami brodawkowatymi 2. Struny ścięgniste 3. Płatki mitralne
Przewlekła obturacyjna choroba płuc w wieku podeszłym. Maria Korzonek Wydział Nauk o Zdrowiu PAM
 Przewlekła obturacyjna choroba płuc w wieku podeszłym Maria Korzonek Wydział Nauk o Zdrowiu PAM Występowanie POCHP u ludzi starszych POCHP występuje u 46% osób w wieku starszym ( III miejsce) Choroby układu
Przewlekła obturacyjna choroba płuc w wieku podeszłym Maria Korzonek Wydział Nauk o Zdrowiu PAM Występowanie POCHP u ludzi starszych POCHP występuje u 46% osób w wieku starszym ( III miejsce) Choroby układu
Lekarz : lek. Grażyna Kucharska, specjalista radiolog. Telefon:
 Lekarz : Telefon: 032 331 99 61 lek. Grażyna Kucharska, specjalista radiolog W Pracowni RTG wykonywane są badania dla pacjentów hospitalizowanych w Szpitalu, pacjentów Poradni Przyszpitalnej, pacjentów
Lekarz : Telefon: 032 331 99 61 lek. Grażyna Kucharska, specjalista radiolog W Pracowni RTG wykonywane są badania dla pacjentów hospitalizowanych w Szpitalu, pacjentów Poradni Przyszpitalnej, pacjentów
ANKIETA ANESTEZJOLOGICZNA
 ANKIETA ANESTEZJOLOGICZNA 1. Czy leczy się Pan/Pani? Jeśli tak to na jakie schorzenie? TAK / NIE 2. Jakie leki przyjmuje Pan/Pani obecnie? TAK / NIE 3. Czy był/a Pan/Pani operowana? Kiedy? TAK / NIE..
ANKIETA ANESTEZJOLOGICZNA 1. Czy leczy się Pan/Pani? Jeśli tak to na jakie schorzenie? TAK / NIE 2. Jakie leki przyjmuje Pan/Pani obecnie? TAK / NIE 3. Czy był/a Pan/Pani operowana? Kiedy? TAK / NIE..
Urząd Miasta Bielsko-Biała - um.bielsko.pl Wygenerowano: /14:10: listopada - Światowym Dniem Walki z Cukrzycą
 14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
Dział programu: Funkcjonowanie człowieka Hasło programowe: Krążenie
 Konspekt lekcji I klasa gimnazjum Autorka: Bogumiła Bąk Dział programu: Funkcjonowanie człowieka Hasło programowe: Krążenie Temat: Na czym polega współpraca małego i dużego obiegu krwi? Dział programu:
Konspekt lekcji I klasa gimnazjum Autorka: Bogumiła Bąk Dział programu: Funkcjonowanie człowieka Hasło programowe: Krążenie Temat: Na czym polega współpraca małego i dużego obiegu krwi? Dział programu:
Około 400 tysięcy chorych w Polsce Migotanie przedsionków
 Około 400 tysięcy chorych w Polsce Najczęstsza przyczyna zatorów w krążeniu mózgowym Lekarz kardiolog: Serce to główna siła napędowa układu krwionośnego człowieka Serce najważniejsza pompa świata aorta
Około 400 tysięcy chorych w Polsce Najczęstsza przyczyna zatorów w krążeniu mózgowym Lekarz kardiolog: Serce to główna siła napędowa układu krwionośnego człowieka Serce najważniejsza pompa świata aorta
b c a. serce b. tętnica c. żyła
 Spis treści: 1.Budowa układu krwionośnego. 2.Porównanie budowy naczyń krwionośnych. 3.Serce. 4.Budowa wewnętrzna serca. 5.Praca serca. 6.Tętno i ciśnienie krwi. 7.Krążenie krwi. 8.Krążenie wrotne. 9.Bibliografia
Spis treści: 1.Budowa układu krwionośnego. 2.Porównanie budowy naczyń krwionośnych. 3.Serce. 4.Budowa wewnętrzna serca. 5.Praca serca. 6.Tętno i ciśnienie krwi. 7.Krążenie krwi. 8.Krążenie wrotne. 9.Bibliografia
PRZEWLEKŁA OBTURACYJNA CHOROBA PŁUC (POCHP)
 PRZEWLEKŁA OBTURACYJNA CHOROBA PŁUC (POCHP) POChP jest jedną z najczęstszych chorób przewlekłych z wszystkich i najczęstsza przewlekłą chorobą układu oddechowego. Uważa się, że na POChP w Polsce choruje
PRZEWLEKŁA OBTURACYJNA CHOROBA PŁUC (POCHP) POChP jest jedną z najczęstszych chorób przewlekłych z wszystkich i najczęstsza przewlekłą chorobą układu oddechowego. Uważa się, że na POChP w Polsce choruje
Holter. odprowadzeń CM5, CS2, IS.
 Norman Jefferis Jeff (1.1.1914-21.7.1983) amerykański biofizyk skonstruował urządzenie rejestrujące EKG przez 24 godziny, tzw. EKG. W zależności od typu aparatu sygnał EKG zapisywany jest z 2, 3, rzadziej
Norman Jefferis Jeff (1.1.1914-21.7.1983) amerykański biofizyk skonstruował urządzenie rejestrujące EKG przez 24 godziny, tzw. EKG. W zależności od typu aparatu sygnał EKG zapisywany jest z 2, 3, rzadziej
Układ krążenia część 2. Osłuchiwanie serca.
 Układ krążenia część 2 Osłuchiwanie serca. Osłuchiwanie serca Osłuchiwanie serca miejsce osłuchiwania Miejsca osłuchiwania : Zastawka dwudzielna - V międzyżebrze palec przyśrodkowo od lewej linii środkowo-
Układ krążenia część 2 Osłuchiwanie serca. Osłuchiwanie serca Osłuchiwanie serca miejsce osłuchiwania Miejsca osłuchiwania : Zastawka dwudzielna - V międzyżebrze palec przyśrodkowo od lewej linii środkowo-
OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS
 OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS Ciężkie zaburzenie oddechowe przebiegające ze sztywnymi płucami, rozlanymi obustronnymi naciekami w płucach, zwykle oporną na leczenie hipoksemią, przy istniejącym czynniku
OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS Ciężkie zaburzenie oddechowe przebiegające ze sztywnymi płucami, rozlanymi obustronnymi naciekami w płucach, zwykle oporną na leczenie hipoksemią, przy istniejącym czynniku
PRZEWLEKŁA OBTURACYJNA CHOROBA PŁUC (POCHP)
 PRZEWLEKŁA OBTURACYJNA CHOROBA PŁUC (POCHP) Piotr Bienias Klinika Chorób Wewnętrznych i Kardiologii WUM DEFINICJA POChP charakteryzuje się: niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez
PRZEWLEKŁA OBTURACYJNA CHOROBA PŁUC (POCHP) Piotr Bienias Klinika Chorób Wewnętrznych i Kardiologii WUM DEFINICJA POChP charakteryzuje się: niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez
Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym
 5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
Dziecko po zabiegu kardiochirurgicznym. Jerzy Wójtowicz Klinika Pediatrii, Endokrynologii, Diabetologii z Pododdziałem Kardiologii
 Dziecko po zabiegu kardiochirurgicznym Jerzy Wójtowicz Klinika Pediatrii, Endokrynologii, Diabetologii z Pododdziałem Kardiologii Serce jednokomorowe Wiele synonimów - pojedyńcza komora (single ventricle),
Dziecko po zabiegu kardiochirurgicznym Jerzy Wójtowicz Klinika Pediatrii, Endokrynologii, Diabetologii z Pododdziałem Kardiologii Serce jednokomorowe Wiele synonimów - pojedyńcza komora (single ventricle),
6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci
 6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci Joanna Książyk Badanie inwazyjne, zwane potoczne cewnikowaniem serca, to diagnostyczne badanie układu krążenia, przeprowadzane
6. Badania inwazyjne i zabiegi lecznicze w wadach wrodzonych serca u dzieci Joanna Książyk Badanie inwazyjne, zwane potoczne cewnikowaniem serca, to diagnostyczne badanie układu krążenia, przeprowadzane
Astma oskrzelowa. Zapalenie powoduje nadreaktywność oskrzeli ( cecha nabyta ) na różne bodźce.
 Astma oskrzelowa Astma jest przewlekłym procesem zapalnym dróg oddechowych, w którym biorą udział liczne komórki, a przede wszystkim : mastocyty ( komórki tuczne ), eozynofile i limfocyty T. U osób podatnych
Astma oskrzelowa Astma jest przewlekłym procesem zapalnym dróg oddechowych, w którym biorą udział liczne komórki, a przede wszystkim : mastocyty ( komórki tuczne ), eozynofile i limfocyty T. U osób podatnych
Nitraty -nitrogliceryna
 Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
Nitraty -nitrogliceryna Poniżej wpis dotyczący nitrogliceryny. - jest trójazotanem glicerolu. Nitrogliceryna podawana w dożylnym wlewie: - zaczyna działać po 1-2 minutach od rozpoczęcia jej podawania,
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0)
 Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) Klasyfikacja ICD 10 nie uwzględnia współczesnej klasyfikacji nadciśnienia płucnego. Rozpoczęto procedurę jej modyfikacji.
Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) Klasyfikacja ICD 10 nie uwzględnia współczesnej klasyfikacji nadciśnienia płucnego. Rozpoczęto procedurę jej modyfikacji.
Przedzabiegowa ankieta anestezjologiczna
 SPECJALISTYCZNY NIEPUBLICZNY ZAKŁAD OPIEKI ZDROWOTNEJ MOTO MED Kazimiera Sikora 25 731 KIELCE, ul. Słoneczna 1 Biuro tel (041) 346-08-50; fax (041) 346-21-00 Przychodnie- ul Słoneczna 1 (041)345-11-47;
SPECJALISTYCZNY NIEPUBLICZNY ZAKŁAD OPIEKI ZDROWOTNEJ MOTO MED Kazimiera Sikora 25 731 KIELCE, ul. Słoneczna 1 Biuro tel (041) 346-08-50; fax (041) 346-21-00 Przychodnie- ul Słoneczna 1 (041)345-11-47;
Kod zdrowia dla początkujących Zuchwałych 1 : 2,5-3,5 : 0,5-0,8
 // Kod zdrowia dla początkujących Zuchwałych 1 : 2,5-3,5 : 0,5-0,8 Białko 1 : Tłuszcz 2,5-3,5 : Węglowodany 05-0,8 grama na 1 kilogram wagi należnej i nie przejmuj się kaloriami. Po kilku tygodniach dla
// Kod zdrowia dla początkujących Zuchwałych 1 : 2,5-3,5 : 0,5-0,8 Białko 1 : Tłuszcz 2,5-3,5 : Węglowodany 05-0,8 grama na 1 kilogram wagi należnej i nie przejmuj się kaloriami. Po kilku tygodniach dla
Przypadki kliniczne EKG
 Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA 2006: 139 142 (przypadek 32); 143 146 (przypadek 33). PRZYPADEK NR 1 1.1. Scenariusz
Przypadki kliniczne EKG Przedrukowano z: Mukherjee D. ECG Cases pocket. Börm Bruckmeier Publishing LLC, Hermosa Beach, CA 2006: 139 142 (przypadek 32); 143 146 (przypadek 33). PRZYPADEK NR 1 1.1. Scenariusz
LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0)
 Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
Zator tętnicy płucnej zarys patofizjologii, diagnostyki i leczenia
 Zator tętnicy płucnej zarys patofizjologii, diagnostyki i leczenia Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii AM w Warszawie Żylna choroba zakrzepowo - zatorowa zatorowość
Zator tętnicy płucnej zarys patofizjologii, diagnostyki i leczenia Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii AM w Warszawie Żylna choroba zakrzepowo - zatorowa zatorowość
Leczenie bezdechu i chrapania
 Leczenie bezdechu i chrapania Bezdech senny, to poważna i dokuczliwa choroba, dotykająca ok. 4% mężczyzn i 2% kobiet. Warto więc wykonać u siebie tzw. BADANIE POLISOMNOGRAFICZNE, które polega na obserwacji
Leczenie bezdechu i chrapania Bezdech senny, to poważna i dokuczliwa choroba, dotykająca ok. 4% mężczyzn i 2% kobiet. Warto więc wykonać u siebie tzw. BADANIE POLISOMNOGRAFICZNE, które polega na obserwacji
Nadciśnienie płucne Nowe możliwości farmakoterapii Nowe zastosowanie syldenafilu?
 Nadciśnienie płucne Nowe możliwości farmakoterapii Nowe zastosowanie syldenafilu? Marcin Pachucki Studenckie Koło Naukowe przy II Zakładzie Anestezjologii i Intensywnej Terapii USK Nr 2 Nadciśnienie płucne
Nadciśnienie płucne Nowe możliwości farmakoterapii Nowe zastosowanie syldenafilu? Marcin Pachucki Studenckie Koło Naukowe przy II Zakładzie Anestezjologii i Intensywnej Terapii USK Nr 2 Nadciśnienie płucne
LP Panel tarczycowy 1. TSH 2. Ft3 3. Ft4 4. Anty TPo 5. Anty Tg. W przypadku występowania alergii pokarmowych lub wziewnych
 Proszę o wykonanie następujących badań laboratoryjnych (z krwi), na część z nich można uzyskać skierowanie od lekarza*: Dodatkowo: Badania podstawowe: W przypadku podejrzenia nieprawidłowej pracy tarczycy
Proszę o wykonanie następujących badań laboratoryjnych (z krwi), na część z nich można uzyskać skierowanie od lekarza*: Dodatkowo: Badania podstawowe: W przypadku podejrzenia nieprawidłowej pracy tarczycy
Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie
 brygatynib Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie Imię i nazwisko pacjenta: Dane lekarza (który przepisał lek Alunbrig ): Numer telefonu
brygatynib Informacje dla pacjenta i fachowych pracowników ochrony zdrowia zaangażowanych w opiekę medyczną lub leczenie Imię i nazwisko pacjenta: Dane lekarza (który przepisał lek Alunbrig ): Numer telefonu
Dziedzina medycyny: choroby układu krążenia lub choroby płuc
 Załącznik nr 26 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO ICD-10 I27 inne zespoły sercowo płucne I27.0 pierwotne
Załącznik nr 26 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu: LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO ICD-10 I27 inne zespoły sercowo płucne I27.0 pierwotne
 Migotanie przedsionków Aleksandra Jarecka Studenckie Koło Naukowe przy Klinice Chorób Wewnętrznych i Kardiologii Szpitala Klinicznego Dzieciątka Jezus w Warszawie Kierownik Kliniki - prof. dr hab. Piotr
Migotanie przedsionków Aleksandra Jarecka Studenckie Koło Naukowe przy Klinice Chorób Wewnętrznych i Kardiologii Szpitala Klinicznego Dzieciątka Jezus w Warszawie Kierownik Kliniki - prof. dr hab. Piotr
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 737 Poz. 133 Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Leczenie TNP u dorosłych ŚWIADCZENIOBIORCY
Dziennik Urzędowy Ministra Zdrowia 737 Poz. 133 Załącznik B.31. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO (TNP) (ICD-10 I27, I27.0) ZAKRES ŚWIADCZENIA GWARANTOWANEGO A. Leczenie TNP u dorosłych ŚWIADCZENIOBIORCY
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
TRALI - nowe aspekty klasyfikacji
 TRALI - nowe aspekty klasyfikacji Małgorzata Uhrynowska Zakład Immunologii Hematologicznej i Transfuzjologicznej muhrynowska@ihit.waw.p l tel: 22 3496 668 TRALI (Transfusion Related Acute Lung Injury)
TRALI - nowe aspekty klasyfikacji Małgorzata Uhrynowska Zakład Immunologii Hematologicznej i Transfuzjologicznej muhrynowska@ihit.waw.p l tel: 22 3496 668 TRALI (Transfusion Related Acute Lung Injury)
Wrodzone wady serca u dorosłych. Część 1.
 Wrodzone wady serca u dorosłych. Część 1. W ostatnim czasie liczba osób młodych i dorosłych po leczeniu zabiegowym wrodzonych wad serca stale się zwiększa, co wymaga przygotowania odpowiednio przeszkolonej
Wrodzone wady serca u dorosłych. Część 1. W ostatnim czasie liczba osób młodych i dorosłych po leczeniu zabiegowym wrodzonych wad serca stale się zwiększa, co wymaga przygotowania odpowiednio przeszkolonej
