Problematyka zaburzeń depresyjnych w niektórych chorobach neurodegeneracyjnych
|
|
|
- Krystyna Baran
- 8 lat temu
- Przeglądów:
Transkrypt
1 PSYCHOGERIATRIA POLSKA 2010;7(1):17-28 artykuł przeglądowy major review Problematyka zaburzeń depresyjnych w niektórych chorobach neurodegeneracyjnych Problems of depressive disorders in some neurodegenerative disease Jacek Radzik 2, Aleksandra Zawadzka 1, Jerzy Leszek 1, Aleksander Błaszczyk 2, Iwona Chlebowska 1 1 Katedra i Klinika Psychiatrii AM we Wrocławiu 2 Szpital Psychiatryczny we Wrocławiu Słowa kluczowe: zaburzenia depresyjne, neurodegeneracja, rozpoznanie różnicowe Key words: depressive disorders, neurodegeneration, differential diagnosis Streszczenie Niektóre objawy zaburzeń depresyjnych i otępiennych mogą obejmować spowolnienie toku myślenia, osłabienie pamięci, poczucie osłabienia intelektu. Podobieństwa obrazu klinicznego zaburzeń depresyjnych i zaburzeń otępiennych mogą być przyczyną pomyłek diagnostycznych i prowadzić do rozpoznawania u osób starszych z depresją różnego rodzaju chorób neurozwyrodnieniowych; przede wszystkim choroby Alzheimera [1]. Z drugiej strony u pacjentów z chorobą Alzheimera mogą wystąpić takie objawy zaburzenia depresyjnego, jak zmniejszenie aktywności psychoruchowej, pogorszenie koncentracji i pamięci, bezsenność, wycofanie społeczne, agitacja lub spowolnienie psychoruchowe. Należy też pamiętać, że zaburzenia depresyjne rozwijają się u dużej części pacjentów w przebiegu choroby Alzheimera [2]. Zatem rozpoznając zaburzenia otępienne, powinno mieć się na uwadze możliwość współwystępowania depresji. Prawidłowe różnicowanie objawów zaburzeń depresyjnych i otępiennych, może mieć kluczowe znaczenie dla rokowania, ponieważ leczenie depresji współistniejącej z otępieniem jest korzystne klinicznie, a nieleczona depresja wikła poważnie przebieg procesu otępiennego, prowadzi do znaczącego pogorszenia funkcjonowania, obciążenia opiekunów i wzrostu śmiertelności [3]. Abstract Some of the symptoms of depressive disorders and dementia can include the slower course of thinking, the memory disorders, feeling of weakness of intellect. The similarities of clinical features of depression and dementia could be a cause of diagnostic mistakes and leads to diagnosis of neurodegenerative disorders at case of older persons with the depression; first of all Alzheimera disease [1]. From second side such symptoms of depressive disorder can occur at patients with Alzheimera disease; as decrease of the psychomotoric activity, deterioration of concentration and memory, insomnia, isolation, agitation or slower psychomotoric functioning. You should also remember that depression develops at predo- PGP 130 Adres do korespondencji: Jerzy Leszek prof dr hab. n med. Katedra i Klinika Psychiatrii Akademii Medycznej we Wrocławiu ul. Pasteura 10 jleszek@psych.am.wroc.pl Copyright 2010 Fundacja Ochrony Zdrowia Psychicznego
2 18 minant groups of patients in the course of Alzheimera disease [2]. Therefore in spite of recognizing dementive disorders, we should remember that there is possibility of depression commorbidity. Correct differentiating among the symptoms of depressive disorders and dementia has fundamental meaning for prognosis, because the treatment of the depression coexisting with dementia is clinical profitable, because it could leads to significant deterioration of functioning and growth of mortality [3]. Wprowadzenie Badanie kliniczne Postawienie prawidłowego rozpoznania różnicowego depresji bądź otępienia może utrudniać wtórne występowanie zaburzeń funkcji poznawczych w przebiegu zespołu depresyjnego lub objawów interpretowanych jako depresyjne w grupie pacjentów chorujących na zaburzenie otępienne. Stąd funkcjonują kliniczne określenia pseudodemencja i pseudodepresja. Dodatkowo na postawienie właściwego rozpoznania mają wpływ: starszy wiek pacjenta, występowanie chorób somatycznych, wcześniejsza historia leczenia psychiatrycznego, polipragmazja oraz wiele innych czynników. Podczas badania pacjentów, u których nie ma pewności, czy dolegliwości subiektywne wynikają z zaburzenia depresyjnego czy otępienia, należy: 1. Zebrać dokładny wywiad dotyczący pojawienia się i dynamiki objawów, bowiem istnieją liczne różnice mogące wskazywać na depresję bądź zaburzenia otępienne jako przyczynę zaburzeń poznawczych (tabela 1). 2. Przebadać pacjenta zarówno przy użyciu skali Mini-Mental (MMSE), jak i Geriatrycznej Skali Oceny Depresji (GDS). Oprócz uzyskanych wyników różnicujących te dwa zaburzenia ważna jest obserwacja pacjenta podczas wypełniania skal. Pacjenci z depresją częściej będą unikali dawania odpowiedzi, mówiąc od razu nie wiem, nie potrafię, zaś pacjenci z otępieniem będą raczej współpracować chętnie, nawet pomimo niepowodzeń w wypełnianiu zadań. 3. W miarę możliwości zebrać wywiad obiektywny od opiekunów pacjenta. 4. Wykluczyć wtórne przyczyny otępienia w drodze badania fizykalnego, wykonania badań podstawowych, łącznie z oznaczeniem funkcji wątroby, nerek, poziomu glukozy i elektrolitów, w miarę możliwości poszerzonych o badania poziomów w surowicy hormonów tarczycy, witaminy B12 i kwasu foliowego oraz badania serologiczne w kierunku kiły i HIV. W przypadku pacjentów z przebytymi udarami, nowotworami czy urazami głowy wskazane jest wykonanie badań obrazowych. 5 Nawet jeśli istnieją ewidentne objawy depresji lub otępienia, należy rozważyć współwystępowanie, obu tych zaburzeń 6. Jeśli pomimo szczegółowej diagnostyki rozpoznanie pozostaje niejasne, wskazane może być podjęcie prób leczenia przeciwdepresyjnego. Tab. 1. Różnice między objawami depresji i otępienia w wieku podeszłym Table 1. Differences between the symptoms of depression and dementi in old age. Roose SR, Devanand DP. The interface between dementi and depression. Martin Dunitz [ 58 ] DEPRESJA Pojawia się cyklicznie Brak zmian w badaniach obrazowych oun Typowe zaburzenia snu Obniżenie nastroju OTĘPIENIE Powolny i postępujący początek Zmiany w badaniach obrazowych oun Brak zaburzeń snu Chwiejność nastroju
3 19 Anhedonia Samopoczucie gorsze rano Silne poczucie choroby Negatywna samoocena Lęk endogenny, niepokój Objawy wegetatywne Drażliwość Samopoczucie gorsze wieczorem Obniżenie krytycyzmu Dobra samoocena Brak lęku Brak objawów wegetatywnych Depresja w padaczce U większości pacjentów z padaczką stwierdza się różne zaburzenia psychiczne. Padaczka może współwystępować z niedorozwojem umysłowym, zaburzeniami otępiennymi, psychotycznymi, depresyjnymi, lękowymi i osobowości na podłożu organicznym, określanymi dawniej jako charakteropatie. Częste napady pogarszają zdolność koncentracji uwagi i mogą utrudniać pracę umysłową. Teoretycznie pacjenci z padaczką nie mogą prowadzić pojazdów mechanicznych, co także istotnie ogranicza ich funkcjonowanie społeczne. Dodatkowym źródłem urazów psychicznych może być występowanie napadów w miejscach publicznych, gdyż pomimo popularyzacji wiedzy medycznej wciąż budzą one lęk w społeczeństwie. Donoszono o zaburzeniach w sferze seksualnej oraz u pacjentów chorujących na padaczkę, mogącej współistnieć z epilepsją impotencji. Urazy głowy, do jakich może dochodzić w trakcie napadów również nie pozostają bez wpływu na późniejsze funkcjonowanie psychiczne i sprawność intelektualną pacjentów. Dysfunkcje psychiczne związane z padaczką dzielimy na śródnapadowe, w których dominują zaburzenia świadomości, okołonapadowe, w których występują często zaburzenia postrzegania i zmiany zachowania oraz międzynapadowe [6]. Do najczęstszych współwystępujących z padaczką zaburzeń należą zespoły z kręgu afektywnych. Współwystępowanie padaczki i zaburzeń depresyjnych szacuje się, według różnych badań na 20-75% [7,8]. Różnice wynikają z metodologii badań oraz różnego definiowania depresji, a także niejednorodności zjawiska, jakim jest padaczka. Autorzy zgodnie podkreślają, że zaburzenia depresyjne to najczęstsze zaburzenia psychiczne, jakie występują w padaczce. Istnieją dane sugerujące rodzinne występowanie depresji u osób z padaczką, nie ma jednak żadnej wiarygodnej teorii tłumaczącej podłoże genetyczne tego zjawiska [9]. Objawy depresji pozostają w związku z nieskutecznym leczeniem przeciwpadaczkowym, choć nie wykazano prostej zależności między nasileniem objawów depresji a częstością napadów. Polipragmazja może także mieć wpływ na wystąpienie depresji, należy jej więc w miarę możliwości unikać. Objawy depresji i obawa przed napadami stanowią najistotniejsze czynniki wpływające na jakość życia u chorujących na epilepsję [10]. Nie ma wiarygodnych badań epidemiologicznych pozwalających ocenić ryzyko samobójstwa u osób ze współistniejącą padaczką i depresją. Należy zaznaczyć, że w obu chorobach ryzyko to jest wyższe niż w populacji ogólnej (a w przypadku epilepsji pięciokrotnie większe ) [11]. Etiologia zaburzeń depresyjnych w epilepsji jest złożona. Niewątpliwie u niektórych pacjentów podłoże stanowić będą zmiany organiczne w mózgu, ale ważną rolę odgrywają także czynniki psychospołeczne utrudnione funkcjonowanie w środowisku, wstyd, niemożność wykonywania pewnych zawodów, ograniczona zdolność prowadzenia pojazdów itp. Pamiętać należy także o zaburzeniach czynnościowych w centralnym układzie nerwowym, wyzwalanych pod wpływem napadów, mimo że zjawiska te nie są jak na razie dokładnie poznane. Brak jest dostatecznej ilości kontrolowanych badań, jednak na podstawie dostępnych danych można zalecić stosowanie w terapii depresji w przebiegu epilepsji leki z grupy SSRI selektywnych inhibitorów zwrotnego wychwytu serotoniny np.: citalopramu [12]. W leczeniu padaczki ze współistniejąca depresją zalecana jest lamotrygina [13,14,15].
4 20 Problem występowania zaburzeń psychicznych u pacjentów z rozpoznaną padaczką nie ogranicza się do opisywanych w starszych podręcznikach charakteropatii padaczkowych. Należy uważnie obserwować pacjentów zwłaszcza pod kątem depresji, jej rozpoznanie, gdyż właściwe leczenie połączone ze skuteczną terapią padaczki może w istotny sposób poprawić jakość życia pacjentów z rozpoznaną epilepsją. Depresja w chorobie Alzheimera Zaburzenia depresyjne w chorobie Alzheimera (AD) należy odróżnić od organicznych, jak również innych objawów towarzyszących tej chorobie np. zaburzeń zachowania i emocji. Bogaty obraz psychopatologiczny choroby Alzheimera prowadzi do posługiwania się przez autorów różnych publikacji wieloma narzędziami i kryteriami diagnostycznymi. Stąd duże rozbieżności w danych epidemiologicznych szacujących współwystępowanie choroby Alzheimera i depresji od 0 do 87%. [16, 17, 18]. U ok. 56,1% krewnych pierwszego i drugiego stopnia pacjentów cierpiących na chorobę Alzheimera z towarzyszącą depresją wykazano występowanie zaburzeń afektywnych, zaś u krewnych chorych na AD bez depresji, zaburzenia te występowały w 14,1% [19]. Badania te wskazują na genetyczne uwarunkowania, chociaż sygnalizują niezależność występowania obu schorzeń. Stany depresyjne są częstsze w otępieniu alzheimerowskim o nasileniu lekkim lub umiarkowanym, co może wynikać m.in. z faktu, że łatwiej je wówczas rozpoznać. W zaawansowanym stadium choroby Alzheimera trudności metodologiczne utrudniają dokładne oszacowanie występowania depresji. Diagnostyka kliniczna depresji w przebiegu choroby Alzheimera nastręcza wielu problemy, ponieważ nie istnieją odrębne kryteria diagnostyczne ICD-10, uwzględniające odmienność i dynamikę objawów depresyjnych u tych pacjentów. Do najczęstszych objawów depresji w chorobie Alzheimera należą: płaczliwość, lękliwość, zamartwianie się, skargi somatyczne, zaburzenia snu, drażliwość, niepokój, pobudzenie, zaburzenia funkcji poznawczych, zmniejszona zdolność do rozwiązywania problemów, zaniedbanie higieny osobistej, izolacja społeczna, poczucie winy, spadek apetytu, często kłótnie małżeńskie [20]. Stosunkowo rzadziej odnotowuje się smutek, przygnębienie, a także myśli rezygnacyjne i próby samobójcze. Niektórzy autorzy uważają, że wczesny początek choroby Alzheimera, z postępującym zubożeniem ekspresji werbalnej oraz praksji, może być jednocześnie czynnikiem ryzyka wystąpienia ciężkiej depresji, niezależnie od stopnia zaawansowania [21]. Związek pomiędzy depresją a chorobą Alzheimera pozostaje niejednoznaczny. Częstość współwystępowania AD i depresji skłoniła niektórych badaczy do traktowania depresji w starszym wieku, jako specyficznego wskaźnika rozpoczynającej się choroby Alzheimera [22]. Niektórzy autorzy sugerują, że depresja może być nie tylko zwiastunem otępienia alzheimerowskiego, poprzedzającym jego występowanie o miesiące, a nawet lata, ale także może stanowić jego przyczynę [23]. Zdaniem większości jednak, depresja stanowi odrębną jednostkę nozologiczną i patognomiczną. Istnieją dane wskazujące na neurochemiczne powiązania zespołów depresyjnych z chorobą Alzheimera. Na początku lat 90-tych XX w. stwierdzono większe zagęszczenie nici neurofibrylarnych w takich obszarach mózgu, jak locus coeruleus i substantia nigra, co może odpowiadać za defekt przekaźnictwa noradrenergicznego oraz dopaminergicznego. Ponadto, w tych samych badaniach ujawniono u pacjentów z AD i depresją zmniejszenie liczby neuronów serotoninergicznych w jądrze szwu (raphe nuclei ) [24]. W niektórych opracowaniach wskazuje się na związki neuroendokrynne i immunologiczne obu schorzeń. Po ustaleniu rozpoznania depresji w przebiegu AD najistotniejsze znaczenie ma leczenie pacjenta oraz podjęcie działań wspierających wobec jego rodziny. Decydując się na leczenie, należy uwzględnić poza obrazem klinicznym również współwystępujące dysfunkcje somatyczne, ustalić czy proponowane leki mogą pogarszać funkcje poznawcze bądź wchodzić w interakcje. Za leki pierwszego rzutu w terapii zaburzeń nastroju u pacjentów z AD uważa się obecnie selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI). Wynika to z ich stosunkowo ograniczonego spektrum działań niepożądanych, wygodnego dawkowania (raz na dobę) i względnego bezpieczeństwa przy przedawkowaniu leku, także w celach samobójczych. Za szczególnie skuteczne i bezpieczne w stosowaniu przyjmuje się sertralinę i fluwoksaminę. Stosując farmakoterapię trzeba pamiętać też o psychoterapii bądź psychoedukacji pacjenta, jego rodziny, opiekunów.
5 21 Depresja w otępieniu naczyniowym Otępienie naczyniowe, dawniej nazywane otępieniem miażdżycowym, stanowi niejednorodną grupę zaburzeń, w której skład wchodzi otępienie wielozawałowe, otępienie po ostrym epizodzie mózgowo naczyniowym, otępienie naczyniowe podkorowe, otępienie naczyniowe mieszane korowe i podkorowe oraz inne i nieokreślone rodzaje otępienia naczyniowego. Depresja w otępieniu naczyniowym, podobnie jak w przypadku AD, może ujawnić się w różnych stadiach rozwoju zaburzeń bądź je poprzedzać [25]. Czasami jest następstwem tak zwanego niemego udaru, przebiegającego bez manifestacji klinicznej, a rozpoznawanego w badaniu neuroobrazowym. Podobnie jak w przypadku choroby Alzheimera, depresja w otępieniu naczyniowym współwystępuje ze zmianami neurozwyrodnieniowymi. Depresja jest najczęstszym z zespołów psychopatologicznych, występujących w otępieniu naczyniowym; jej częstość ocenia się na 20-70%, ze szczytem zapadalności po dwóch latach od incydentu niedokrwiennego [26, 27]. Duża rozpiętość danych epidemiologicznych uwarunkowana jest trudnościami diagnostycznymi oraz zróżnicowaniem zastosowanych kryteriów diagnostycznych ( ICD 10 lub DSM IV). W związku z tym warto zwrócić uwagę na nowe narzędzia, walidowane pod kątem diagnostyki zaburzeń emocjonalnych u pacjentów z organicznymi zmianami w OUN [28]. Należą do nich: Post-Stroke Depression Rating Scale PSDS (Skala Depresji Poudarowej) autorstwa Gainott ego i wsp. [29], Visual Analogue Dysphoria Scale VADS (Niewerbalna Skala do Badania Dysforii) opracowana przez Sterna i Bachamanna [50] oraz Neuropsychology Behavior and Affect Profile NBAP (Neuropsychologiczny Profil Zachowania i Afektu) autorstwa Nelsona i współpracowników [31]. Pierwsza ze skal przeznaczona jest do badania zaburzeń depresyjnych u osób z uszkodzeniem organicznym mózgu, zawiera głównie elementy typowe dla depresji w otępieniach naczyniowych, w tym poudarowych. Skala VADS umożliwia badanie pacjentów z ograniczonymi możliwościami ekspresji werbalnej (np. w afazji), wynikającymi z uszkodzenia mózgu. Pozwala na badanie zaburzeń emocjonalnych i zachowania u chorych, u których charakter i stopień zaburzeń nie może być oceniany za pomocą słownych metod badania, jak wywiad psychiatryczny, skale werbalne depresji. Neuropsychologiczny Profil Zachowania i Afektu może być wykorzystywany wśród osób ze znacznym obniżeniem funkcjonowania poznawczego, które nie pozwala im na wykonanie testu typu papier-ołówek. W rozwoju depresji na podłożu naczyniowym podkreśla się rolę czynników psychospołecznych. Linia życiowa pacjentów z depresją naczyniową jest zazwyczaj naznaczona traumatyzującymi przeżyciami związanymi z wystąpieniem udaru oraz poczuciem deterioracji i inwalidztwa, w związku z wystąpieniem zaburzeń neurologicznych. Pojawienie się depresji zależy od poczucia inwalidyzacji oraz znaczenia, jakie pacjent przypisuje swej niesprawności [32]. Duży wpływ na zapobieganie depresji ma wsparcie udzielane choremu przez rodzinę i opiekunów, a także umiejętność podtrzymywania już istniejących i nawiązywania nowych kontaktów interpersonalnych [33]. Do czynników biologicznych zwiększających prawdopodobieństwo depresji w otępieniu naczyniowym, należą zmiany neurodegeneracyjne, powstałe w wyniku niedokrwienia kory w obrębie okolicy czołowej po stronie lewej, jak również uszkodzenie istoty białej i czołowych, subkortykalnych szlaków neurotransmisji [34]. Uważa się, że uszkodzenie lewej okolicy czołowej prowadzi do zmniejszenia liczby korowych receptorów noradrenergicznych i serotoninoergicznych [35]. Tomografia pozytronowa ujawniła w grupie pacjentów po udarze z uszkodzeniem okolicy czołowo -ciemieniowej po prawej bądź lewej stronie, wystąpienie patologicznych zmian w rozmieszczeniu receptorów 5- HT2 pomiędzy prawą a lewą półkulą, adekwatnych do miejsca uszkodzenia [36]. Leczenie depresji o podłożu naczyniowym wymaga jednoczesnej rehabilitacji neuropsychologicznej, dążenia do zmniejszenia upośledzenia funkcji poznawczych oraz farmakoterapii. Obowiązujący obecnie algorytm postępowania zakłada intensywne oddziaływania behawioralne i farmakologiczne [37]. Szczególnie skuteczne w zwalczaniu niepokoju, pobudzenia, lęku, drażliwości są wenlafaksyna i trazodon. Najskuteczniejsze w zmniejszaniu apatii, spowolnienia psychoruchowego, męczliwości są leki z grupy selektywnych inhibitorów zwrotnego wychwytu serotonin, przede wszystkim paroksetyna i sertralina oraz fluoksetyna. Ponadto SSRIs stanowią najbezpieczniejszą grupę leków w terapii osób w wieku podeszłym, ze znamiennie mniejszą liczbą upadków w trakcie leczenia przeciwdepresyjnego w stosunku do innych grup tymoleptyków. Tym samym chronią pacjentów przed skutkami urazu, w tym przed ich nierzadko śmiertelnymi powikłaniami.
6 22 Depresja w przebiegu zakażenia HIV Zakażenie wirusem HIV, jeszcze 15 lat temu szybko prowadzące do rozwoju AIDS i śmierci, dziś może być skutecznie kontrolowane farmakologicznie dzięki postępom w terapii antyretrowirusowej znacznie poprawiła się jakość życia pacjentów i wydłużył czas przeżycia. Wirus HIV jest cząstką nukleopeptydową, mającą szczególne powinowactwo do krwinek białych, zwłaszcza limfocytów, które doprowadza do rozpadu, wtórnie powodując obniżenie odporności organizmu. Zmiany, jakie zachodzą w układzie immunologicznym pod wpływem infekcji HIV, są różnorakie. Zaobserwowano m. in. wzrost stężenia w surowicy niektórych cytokin jak TNF i IL- 1β, które to peptydy odgrywają rolę w regulacji faz snu i czuwania [38]. Wirus HIV jest także cząstką neurotropową. W późnym stadium zakażenia doprowadza do zmian otępiennych, będących jednym z objawów rozwoju AIDS. Zanim dojdzie jednak do wyraźnych zmian neurodegeneracyjnych, u pacjentów zakażonych pojawiać mogą się zaburzenia psychiczne, najczęściej depresja. Częstość występowania depresji u pacjentów HIV+ szacuje się na 16-37% [39]. Towarzyszą jej często, aczkolwiek mogą występować niezależnie, osłabienie koncentracji uwagi, pamięci, zmniejszenie sprawności psychomotorycznej [40]. U pacjentów zainfekowanych ludzkim wirusem upośledzenia odporności w niektórych badaniach obserwowano częstsze niż w populacji ogólnej występowanie dużej depresji i innych zaburzeń afektywnych, a także schizofrenii, fobii i uzależnień [41]. Depresję diagnozowano niejednokrotnie przed stwierdzeniem obecności wirusa HIV w organizmie [42]. Wyniki badań porównawczych wskazują jednak, że stosunkowo częściej rozpoznawano zaburzenia depresyjne u pacjentów ze stwierdzonym zakażeniem wirusem HIV, wpływ na to mają zapewne czynniki biologiczne, psychospołeczne i reaktywne. Należy pamiętać o częstszych uzależnieniach od różnych substancji psychoaktywnych u pacjentów z HIV, co może również mieć związek z występowaniem zaburzeń depresyjnych w tej grupie [43]. Pacjenci zakażeni wirusem HIV są nierzadko nosicielami HBV i/ lub HCV, co wikła przebieg obu zakażeń i prowadzi do większego obciążenia organizmu, także ze względu na polipragmazję (np.: leczenie interferonem). Stwierdzono częstsze występowanie depresji u pacjentów z HIV w porównaniu z pacjentami zakażonymi HCV oraz częstsze występowanie depresji u pacjentów będących HIV+ i HCV+ w porównaniu z populacją ogólną [44]. U części pacjentów w przebiegu zakażenia wirusem HIV nie rozpoznawano pełnoobjawowej depresji, natomiast stwierdzano występowanie niektórych z objawów zaburzeń depresyjnych, np. apatii, braku energii i motywacji, zwiększonej męczliwości i zaburzeń snu [45,46]. Zburzenia depresyjne mogą przyspieszyć ekspansję HIV w organizmie ludzkim i tym samym doprowadzić do wcześniejszego rozwoju AIDS. Liczne badania neuroimmunologiczne potwierdzają negatywny wpływ zaburzeń depresyjnych na układ odpornościowy nie tylko w przypadku zakażeń wirusem HIV. Trzeba wyraźnie podkreślić, że nosiciele wirusa HIV są bardziej narażeni na wystąpienie zaburzeń psychicznych, w tym zaburzeń nastroju, w związku ze stygmatyzującym rozpoznaniem HIV, często konfliktami i brakiem wsparcia w relacjach osobistych i rodzinnych lub towarzyskich i zawodowych. Pomoc farmakologiczna i psychoterapeutyczna nie tylko leczy zaburzenie psychiczne, ale też poprawia rokowanie w odniesieniu do długości życia pacjentów, podobnie jak odpowiednia kontrola stanu zdrowia somatycznego i dobrane właściwie leczenie antywirusowe poprawia ogólną jakość życia i samopoczucie pacjenta. Depresja w chorobie Parkinsona Choroba została opisana po raz pierwszy w 1817 roku przez Jamesa Parkinsona w pracy pt. An essay on shaking palsy. Określił on badanych pacjentów jako unhappy sufferer, a melancholy uznał za wiodący objaw samej choroby [47]. W latach 30-tych XX wieku zaburzenia depresyjne stały się integralną częścią obrazu klinicznego choroby i zaliczono je do tzw. pozaruchowych objawów choroby Parkinsona. Obecnie wiadomo, że występują one niemal u 70% wszystkich tych pacjentów. Najczęściej są to zaburzenia funkcji poznawczych i zaburzenia nastroju oraz zaburzenia snu, lękowe i psychotyczne. Choroba Parkinsona zaliczana jest do schorzeń zwyrodnieniowych mózgu o nie do końca poznanej etiologii. Jej występowanie ocenia się na ok. 1, 5/1000 mieszkańców populacji ogólnej. Częstość występowania choroby Parkinsona w Polsce jest zbliżona do krajów Europy Zachodniej, sięga ok. 6o tysięcy. Wśród tych chorych depresja występuje z częstością 4 75% (średnio 43%), a duża rozpiętość wyników badań jest prawdopodobnie związana ze stosowaniem różnych skal psychometrycznych do oceny stopnia depresji i odmiennych kryteriów diagnostycznych [48]. W badaniu polskich autorów na 85 pacjentach z idiopatyczną chorobą Parkinsona stwierdzono obecność depresji u 62% oraz istotną zależność pomiędzy obecnością zespołu depresyjnego a płcią żeńską, zaawansowaniem choroby, prze-
7 23 biegiem choroby i obecnością dyskinez polekowych [49]. W innym polskim badaniu, wykonanym na grupie 100 pacjentów, u 35% stwierdzono zaburzenia depresyjne [48]. Niektóre badania kwestionują tak duże rozpowszechnienie depresji wśród chorych z chorobą Parkinsona, np. autorzy australijscy w grupie 73 chorych tylko u 2, 7% stwierdzili depresję [50]. Ze względu na podobieństwo objawów obu chorób, które mogą występować zależnie lub niezależnie od siebie, rozpoznanie depresji może sprawiać trudności [51, 52]. Dodatkowo depresja często przebiega z przemijającymi zaburzeniami poznawczymi (subiektywnym pogorszeniem pamięci, uwagi, spadkiem wydolności intelektualnej), co przyczynia się do błędnego rozpoznania otępienia. Depresja może wystąpić w każdym stadium choroby, pojawia się niekiedy nawet przed objawami choroby Parkinsona widocznymi dla otoczenia; wg niektórych autorów u ok. 25% chorych wyprzedza wystąpienie pierwszych objawów zaburzeń ruchowych [53]. Niekiedy pacjent reaguje objawami depresji na informację o rozpoznaniu choroby Parkinsona. Związane jest to z obawami o utratę niezależności osobistej i zawodowej, aktywności życiowej. Wydaje się, że występują dwa główne okresy, kiedy depresja występuje najczęściej, głównie tuż po postawieniu diagnozy choroby podstawowej oraz gdy leczenie nie przynosi spodziewanych rezultatów. Niektórzy chorzy mogą być jednak bardziej skłonni do depresji z powodów biologicznych lub społecznych [54]. Uważa się, że występowanie depresji związane jest z wczesnym początkiem choroby, przewagą bradykinezji w obrazie klinicznym, płcią żeńską, współwystępowaniem zaburzeń lękowych, osobowością introwertywną oraz rodzinnym występowaniem depresji. Wiele wskazuje na wspólne mechanizmy patogenetyczne depresji i choroby Parkinsona. Autorzy donoszą o zaburzeniach w zakresie przekaźnictwa dopaminergicznego, serotoninergicznego i noradrenergicznego. Elementem patogenezy choroby Parkinsona są zmiany zwyrodnieniowe okolic podkorowych; zmiany morfologiczne mózgu dotyczą wielu jąder podkorowych, jak: substancja czarna, jądro podstawne, brzuszna okolica pokrywki, cześć podwzgórza, jądro szypułkowo-mostowe, jądra szwu, miejsce sinawe oraz jądro środkowe mostu. Związane z chorobą Parkinsona zwyrodnienie tych struktur powoduje zmniejszenie ilości dopaminy w jądrze ogoniastym, skorupie, podwzgórzu oraz środkowych częściach płatów skroniowych. Zmniejszeniu ulega także stężenia noradrenaliny w miejscu sinawym, substancji czarnej i w tylnej części podwzgórza oraz serotoniny w jądrze ogoniastym, hipokampie oraz płatach czołowych i skroniowych. W leczeniu depresji w przebiegu choroby Parkinsona wykazano skuteczność imipraminy, nortryptyliny, dezypraminy, bupropionu, fluoksetyny, selegiliny, sertraliny oraz elektrowstrząsów. Oprócz działania przeciwdepresyjnego obserwowano niekiedy nasilenie objawów pozapiramidowych oraz zespół serotoninowy. W prospektywnej 8-tygodniowej ocenie lęku i funkcji poznawczych występujących w depresji u 10 pacjentów obserwowano znamienną poprawę w trakcie terapii citalopramem [55]. Depresja w pląsawicy Huntingtona Choroba opisana została w 1872 r. przez Georgia Huntingtona. Jest schorzeniem uwarunkowanym genetycznie o dziedziczeniu w sposób autosomalny dominujący, występującym rodzinnie. Częstość występowania pląsawicy Huntingtona oceniana jest bardzo różnie: od 5-10 chorych na l00 tysięcy badanych w Europie i Stanach Zjednoczonych, do 5-10 na 10 mln w Japonii. Geny odpowiedzialne za wystąpienie choroby Huntingtona zlokalizowano na krótkim ramieniu chromosomu 4. Błąd polega na zwielokrotnieniu replikacji trinukleotydów CAG (cytozyna, adenina, guanina) powyżej 36 replikacji, osoby zdrowe mają replikacji. Mózg ulega zwyrodnieniu, a w szczególności neurony cholinergicze prążkowia oraz GABA-ergiczne drogi nigrostriatalne, w wyniku czego dochodzi do względnej przewagi układu dopaminergicznego, z czym wiąże się występowanie zaburzeń motorycznych w postaci ruchów mimowolnych (pląsawica). Patogeneza zaburzeń psychicznych w przebiegu choroby Huntingtona wiąże się z charakterystycznymi dla tego schorzenia zmianami strukturalnymi mózgu. W chorobie Huntingtona obserwuje się zwiększoną częstość występowania zaburzeń depresyjnych. Depresja występuje u ok. 40% osób w przebiegu tej choroby. Może znacznie wyprzedzać pojawienie się choroby Huntingtona. Osoby chore cechuje wysokie ryzyko popełnienia samobójstwa. Na Węgrzech zbadano 96 rodzin z chorobą Huntingtona odnotowując 396 zgonów (195 mężczyzn, 201 kobiet). 40 zgonów (34 mężczyzn, 6 kobiet) spowodowanych było samobójstwem, najczęściej we wczesnych fazach choroby [56].
8 24 Depresja w chorobie Wilsona Jest chorobą uwarunkowaną genetycznie o dziedziczeniu autosomalnym recesywnym. Uszkodzenie genu odpowiedzialnego za chorobę, który znajduje się na 13 chromosomie, prowadzi do uszkodzenia ATP-azy odpowiedzialnej za transport miedzi. Częstość występowania określa się na 30 przypadków na 1 min populacji ogólnej. Jednym z wielu zaburzeń psychiatrycznych w chorobie Wilsona jest depresja [57]. Uważa się, że jest ona skojarzona z niedoborem transmisji serotoninergicznej. Sugerują to badania z użyciem nowoczesnych technik neuroobrazowania [58]. W badaniu SPECT na 23 pacjentach z chorobą Wilsona i objawami depresji stwierdzono obniżenie gęstości presynaptycznego transportera serotoniny w okolicy wzgórzowo-podwzgórzowej, co wyraźnie korelowało z objawami depresji [49, 50]. Farmakoteriapia depresji w wieku podeszłym Skuteczna terapia farmakologiczna depresji u ludzi starszych może stanowić wyzwanie z wielu powodów. Związane z wiekiem zmiany, wpływające na farmakokinetykę przyjmowanych leków, obejmują między innymi zmniejszanie się masy ciała, co przy zwiększającym się względnym odsetku tkanki tłuszczowej, prowadzi do wzrostu objętości dystrybucji i wydłużenia okresu półtrwania leków rozpuszczalnych w tłuszczach [4]. Znaczącą rolę odgrywa też stopniowe pogarszanie funkcji wątroby i nerek, co prowadzi do zmniejszenia klirensu wielu leków. U osób starszych leki psychotropowe wywierają też często silniejsze działanie zarówno na ośrodkowy układ nerwowy (np. zwiększona podatność na działanie sedatywne), jak i obwodowo (hipotensja ortostatyczna, efekty cholinolityczne i in.). Kolejnym problemem są interakcje z lekami przyjmowanymi ze względu na liczne dolegliwości somatyczne. Istotny, a często niedoceniany jest fakt, że osoby starsze w związku że stopniowym pogarszaniem się funkcji poznawczych mogą mieć problemy ze stosowaniem się do wskazówek lekarza dotyczących przyjmowania leków. Lecząc osobę starszą lekami przeciwdepresyjnymi należy więc pamiętać, że: Początkowa dawka leku powinna być niższa niż u osoby młodej. Dawkę leku należy podnosić powoli ( start low, go slow ), sprawdzając tolerancję leku i efekt kliniczny, ale także zwracając uwagę na ewentualne pogarszanie się stanu psychicznego czy wystąpienie myśli samobójczych. Efekt przeciwdepresyjny leczenia u osób starszych zwykle występuje później około 8-12 tygodnia leczenia. Odsetek osób w wieku podeszłym przerywających terapię waha się między 40 a 75% [5]. Skuteczna terapia lekami przeciwdepresyjnymi u osób w wieku podeszłym wymaga nie tylko dużej wiedzy, ale także umiejętności aktywnego zaangażowania pacjenta, a czasami i jego rodziny, w proces leczenia pacjent musi być powiadomiony o istocie choroby, zasadach terapii, przyjmowanych lekach i ich możliwych działaniach niepożądanych. Pomimo stosunkowo niewielkiej ilości dużych badań klinicznych obejmujących osoby powyżej 65 roku życia chorujące na depresję, wydaje się, że praktycznie wszystkie leki przeciwdepresyjne mogą być skuteczne klinicznie w tej grupie wiekowej. W wyborze farmakoterapii musimy jednak uwzględnić: Profil działań niepożądanych np. działanie kardiotoksyczne, cholinolityczne. Bardzo ważne jest czy lek powoduje hipotensję ortostatyczną, która u osób starszych może prowadzić do urazów wskutek upadków. Wygodniejsze dawkowanie raz na dobę (lepsza współpraca z pacjentem). Wpływ na funkcje poznawcze szczególnie istotny u osób starszych. Odpowiedni profil działania klinicznego np. dodatkowe działanie uspokajające, nasenne. Cenę zwłaszcza nowe leki mogą kosztować miesięcznie zbyt dużo, jak na możliwości finansowe osoby starszej. Poniżej omówione są krótko poszczególne grupy leków oraz wspomniane niefarmakologiczne metody leczenia depresji, takie jak psychoterapia oraz terapia elektrowstrząsowa.
9 25 Trójcykliczne leki przeciwdepresyjne Pomimo wysokiej skuteczności, trójcykliczne leki przeciwdepresyjne (TLPD) nie są obecnie lekami pierwszego rzutu w leczeniu depresji u osób w wieku podeszłym, przede wszystkim ze względu na dużą liczbę działań niepożądanych. Obejmują one efekty antycholinergiczne, takie jak suchość w ustach, tachykardia, zaburzenia akomodacji, trudności w oddawaniu moczu (zwłaszcza przy przeroście prostaty), zaparcia. Osoby starsze są również bardziej podatne na ośrodkowe działania cholinolityczne TLPD, co może doprowadzić nawet do zaburzeń świadomości. Niedociśnienie ortostatyczne powodowane przez tę grupę leków może prowadzić do upadków i fatalnych w skutkach złamań. TLPD zaburzają też przewodnictwo w mięśniu sercowym są przeciwwskazane u osób chorujących na serce. Leki te mają ponadto niski indeks terapeutyczny (już trzykrotna dawka dobowa może być śmiertelna), co prowadzić może do, zamierzonych bądź omyłkowych, tragicznych w skutkach przedawkowań. Z tej grupy leków u osób starszych polecić można praktycznie jedynie dezipraminę i nortryptylinę [6], które wykazują niewielki potencjał cholinolityczny. Dodatkowo nortryptylina w mniejszym stopniu powoduje hipotensję ortostatyczną [7], a klirens obu tych leków wydaje się być niezwiązany z wiekiem [8]. Selektywne inhibitory wychwytu zwrotnego serotoniny Selektywne inhibitory wychwytu zwrotnego serotoniny (Selective Serotonin Reuptake Inhibitors SSPJ) stały się obecnie lekami pierwszego rzutu u osób w wieku podeszłym chorujących na depresję [9]. Powodują one niewielką ilość działań niepożądanych, mogą być dawkowane raz na dobę, są bezpieczne przy przedawkowaniu. W licznych badaniach porównawczych wykazano ich wysoką skuteczność w leczeniu depresji u osób w wieku podeszłym [10]. Działania niepożądane związane ze stosowaniem SSRI występują rzadko i w większości są łagodne i przemijające. Obejmują: zaburzenia ze strony przewodu pokarmowego (nudności, wymioty, jadłowstręt, biegunki), bóle głowy, pobudzenie, bezsenność i zaburzenia seksualne. Wenlafaksyna Wenlafaksyna jest selektywnym inhibitorem wychwytu serotoniny i noradrenaliny. W badaniach klinicznych wykazano dobrą skuteczność i tolerancję tego leku u osób starszych [11]. Najczęstsze działania niepożądane były rzadkie i obejmowały nudności, senność, suchość w ustach, zawroty głowy. Najpoważniejszym działaniem niepożądanym występującym podczas leczenia dawkami powyżej 225 mg na dobę jest wzrost ciśnienia skurczowego, dlatego w trakcie terapii tym lekiem wskazane jest monitorowanie ciśnienia krwi [12]. Trazodon Trazodon jest słabym inhibitorem wychwytu serotoniny, ora antagonistą receptorów 5-HTic, 5-HT2 i agonistą autoreceptorów 5-HTiA oraz blokuje silnie postsynaptyczne receptory ai i słabo presynaptyczne receptory 02 [13]. Skuteczność trazodonu w leczeniu depresji u osób w wieku podeszłym została stwierdzona w badaniach porównawczych z fluoksetyną imipraminą, mianseryną oraz amitryptyliną [14]. Trazodon może być lekiem przydatnym w leczeniu depresji wieku podeszłego ze względu na jego profil kliniczny z zaznaczonym działaniem uspokajającym i nasennym. Ma on także niewielki wpływ na sferę poznawczą. Działania niepożądane w trakcie terapii trazodonem są zwykle łagodne; obejmują senność, bóle głowy, dolegliwości żołądkowo-jelitowe oraz hipotensję ortostatyczną [15]. Najpoważniejszym, choć rzadkim (1/6000 przypadków) działaniem niepożądanym jest występujący wskutek blokady receptorów a priapizm wymagający konsultacji urologicznej [16]. Moklobemid Moklobemid działa poprzez odwracalne i selektywne hamowanie aktywności monoaminooksydazy typu A. W porównaniu z innymi grupami leków wywołuje mniej działań ubocznych wywiera niewielkie działanie na układ krążenia, nie ma działania antycholinergicznego ani sedatywnego, nie powoduje przyrostu masy ciała. Przedawkowanie moklobemidu nie jest obarczone dużym ryzykiem. Objawy niepożądane obejmują głównie nudności, zawroty głowy, nasilenie lęku, zaburzenia snu [17]. U osób starszych moklobemid powoduje również znamiennie częściej niż u młodszych ból głowy [18]. Mianseryna Mianseryna działa poprzez blokadę presynaptycznych receptorów al, co powoduje nasilenie transmisji noradrenergicznej a także serotoninergicznej. Wykazuje niewielkie działanie cholinolityczne i praktycznie brak działania kardiotoksycznego [19], co może być przydatne u pacjentów w wieku podeszłym. Może jednak powodować sedację i wzrost liczby upadków, co jest niekorzystne [20]. Inne działania niepożądane obejmują spadek ciśnienia krwi, indukcję hipomanii oraz rzadko skazy krwotoczne.
10 26 Mirtazapina Mirtazapina działa poprzez blokadę receptorów 5-HT2 i 5-HT3 oraz receptorów presynaptycznych 0.2, co skutkuje wzmożoną transmisją serotoninergiczną i noradrenergiczną w ośrodkowym układzie nerwowym. W badaniach klinicznych wykazano dobrą skuteczność tego leku u osób starszych w porównaniu z amitryptyliną [21], przy niewielkiej ilości działań niepożądanych obejmujących głównie wzrost masy ciała, hipotensję ortostatyczną i senność. Reboksetyna Reboksetyna jest lekiem wprowadzonym niedawno na polski rynek. Jest ona selektywnym inhibitorem wychwytu noradrenaliny. W badaniach klinicznych wykazano porównywalną skuteczność tego leku u osób w wieku podeszłym w porównaniu z imipraminą [22]. Lek ten jest również dobrze tolerowany u osób starszych [23], chociaż ma pewien potencjał cholinolityczny. Należy uważać również ze stosowaniem go u osób chorujących na serce, gdyż może powodować epizody tachykardii oraz prowadzić do niedociśnienia ortostatycznego. Psychoterapia W przypadku depresji łagodnych i średnio nasilonych psychoterapia może wykazywać podobną skuteczność jak leki przeciwdepresyjne. Może być stosowana samodzielnie lub jako uzupełnienie terapii lekami. Spośród różnych rodzajów terapii najbardziej przydatne w leczeniu depresji są terapia poznawczo-behawioralna oraz terapia interpersonalna [24]. Psychoterapia powinna być prowadzona przez wyszkolonego terapeutę indywidualnie bądź w grupach. Pozytywne efekty tej formy leczenia depresji można zaobserwować zwykle w 8-16 tygodni od rozpoczęcia terapii. U osób w wieku podeszłym psychoterapia może być szczególnie przydatna w przypadku złej tolerancji leczenia farmakologicznego, a także u pacjentów, których dotknęły ciężkie wydarzenia życiowe, mających duże trudności interpersonalne oraz nieposiadających odpowiedniego wsparcia ze strony bliskich. Elektrowstrząsy Terapia elektrowstrząsami (EW) jest zarezerwowana raczej dla pacjentów nie reagujących poprawą na próby leczenia farmakologicznego, źle tolerujących leki lub cierpiących na depresję psychotyczną niewrażliwą na łączne leczenie z lekami przeciwpsychotycznymi. Istnieją badania, które wykazują, że terapia EW jest skuteczna i bezpieczna w przypadku opornej na leczenie depresji również u osób w wieku podeszłym [25]. Chociaż terapia elektrowstrząsowa jest skuteczniejsza w przypadku ciężkiej depresji niż leczenie farmakologiczne, jest jednak terapią droższą, bardziej skomplikowaną i wymagającą hospitalizacji pacjenta w początkowym okresie leczenia. Działania niepożądane obejmują głównie przemijające zaburzenia pamięci (co może być niewskazane u chorych z demencją). Ponadto EW powodować mogą przemijąjący wzrost ciśnienia krwi i akcji serca. Piśmiennictwo [1] Bidzan L. Różnicowanie pomiędzy zespołem depresyjnym a otępiennym. Psychiatr Pol. 1987; 21: [2] Alexopoulos GS, Abrams RC. Depression in Alzheimer s disease. Psychiatr Clin North Am. 1991; 14: [3] Wragg RE, Jeste DV. Overview of depression and psychosis in Alzheimer s disease. Am J Psychiatry. 1989; 146: [4] Rockwell E, Lam RW, Zisook S. Antidepressant drug studies in the elderly. Psychiatr Clin North Am. 1988; 11: [5] Salzman C. Medication compliance in the elderly. J Clin Psychiatr.y 1995; 56 Suppl 1: 18-22; discussion 23. [6] Glassman AH., Preud homme X.A., Review of the cardiovascular effects of heterocyclic antidepressants. J Clin Psychiatry 1993; 54 Suppl: [7] Roose SP. Glassman A.H., Giardina E.G. i wsp. Nortriptyline in depressed patients with left ventricular impairment. JAMA. 1986; 256: [8] von Moltke LL, Greenblatt DJ, Shader RI. Clinical pharmacokinetics of antidepressants in the elderly. Therapeutic implications. Clin Pharmacokine. 1993; 24: [9] DasGupta K. Treatment of depression in elderly patients: recent advances. Arch Fam Med. 1998;7: [10] Mittmann N, Herrmann N, Einarson TR i wsp. The efficacy, safety and tolerability of antidepressants in late life depression: a meta-analysis. J Affect Disord. 1997: 46:
11 27 [11] Amore M, Ricci M, Zanardi R i wsp. Long-term treatment of geropsychiatric depressed patients with venlafaxine. J Affect Disord. 1997; 46: [12] Ellingrod VL, Perry PJ. Venlafaxine: a heterocyclic antidepressant. Am JHosp Pharm. 1994;51: [13] Grotthus B, Radzik J, Leszek J. Trazodon w psychogeriatrii. Psychogeriatr Pol. 2004; 1: [14] Haria M, Fitton A, McTavish D. Trazodone. A review of its pharmacology, therapeutic use in depression and therapeutic potential in other disorders. Drugs Aging. 1994; 4: [15] Spivak B, Radvan M, Meltzer M. Side effects of trazodone in a geriatric population. J Clin Psychopharmacol. 1989; 9: [16] Warner MD, Peabody CA, Whiteford HA i wsp. Trazodone and priapism. J Clin Psychiatry 1987; 48: [17] Rybakowski J, Rzewuska M, Członkowski A. Moklobemid atypowy inhibitor monoaminooksydazy, Alfa-medica Press, Bielsko-Biała; 2000: [18] Gex-Fabry M, Balant-Gorgia AE, Balant LP. Potential of concentration monitoring data for a short half-life drug: analysis of pharmacokinetic variability for moclobemide. Ther Drug Monit. 1995; 17: [19] Burgess CD, Turner P, Wadsworth J. Cardiovascular responses to mianserin hydrochloride: a comparison with tricyclic antidepressant drugs. Br J Clin Pharmacol. 1978; 5 Suppl L21S-28S. [20] Blake AJ, Morgan K, Bendall MJ i wsp. Falls by elderly people at home: prevalence and associated factors. Age Ageing. 1988; 17: [21] Hoyberg OJ, Maragakis B, Mullin J i wsp. A double-blind multicentre comparison of mirtazapine and amitriptyline in elderly depressed patients. Acta Psychiatr Scand. 1996; 93: [22] Katona C, Bercoff E, Chiu E i wsp. Reboxetine versus imipramine in the treatment of elderly patients with depressive disorders: a double-blind randomised trial. J Affect Disord. 1999; 55: [23] Andreoli V, Carbognin G, Abati A i wsp. Reboxetine in the treatment of depression in the elderly: pilot study. J Geriatr Psychiatry Neurol. 1999; 12: [24] Niederehe G. Psychosocial treatments with depressed older adults: a research update. Am J Geriatr Psychiatry. 1996;4(suppl 1): [25] Lebowitz BD, Pearson JL, Schneider LS i wsp. Diagnosis and Treatment of Depression in Late Life. Consensus Statement Update. JAMA. 1997; 278: [26] Bilikiewicz T. Psychiatria kliniczna. PZWL Warszawa [27] Grabowska-Grzyb A, Nagańska A, Lechowicz W, Jędrzejczak J., Polski Merkuriusz Lekarski. 2004; 16(94): [28] Gainotti Get al. The Post-Stroke Depression Rating Scale: A test specificially devised to investigate affective disorders of stroke patients. J Clin Exp Neuropsychol. 1997; 19(3): [29] Stern RA, Bachman DL. Depressive symptoms following stroke. Am J Psychiatry. 1991; 148: [30] Nelson L, Satz P, Mitrushina I et al. Development and validation of the neuropsychology behavior and affect profile psychol assessment A J- Consult Clin Psychology. 1989; 1(4): [31] Tournier-Lassevre et al. Cerebral autosomal dominant arteriopathy with subcortical infarcts and leukoencephalopathy maps of chromosome 19ql2. Nat Genet. 1993; 3: [32] Starkstein et al. Behavioral abnormalites induced by frontal cortical and nucleus accumbens lesions. Brain Res 1988; 473: [33] Mayberg et al. PET imaging of cortical serotonin S2 receptors after stroke: the changes and relationship to depression. Am J Psychiatry. 1988; 145: [34] Lincoln NB et al. Evaluation of cognitive behavioural treatment for depression after stroke: a pilot study. Clin Rehab. 1997; 11: [35] Darko DF, Mitler MM, Henriksen SJ. Lentiviral infection, immune response peptides and sleep. Adv Neuroimmunol. 1995; 5(1): [36] Schielke E. HIV and brain. MMWFortschr Med. 2004; 146,1,22: [37] Castellon SA, Hinkin CH, Wood S, Yarema KT. Apathy, depression, and cognitive performance in HIV-l infection. J Neuropsychiatry Clin Neurosci. 1998; 10(3): [38] Repetto MJ, Evans DJ, Cruess DG, Gettes DR, Douglas SD, Petitto JM. Neuropsychopharmacologic treatment of depression and other neuropsychiatric disorders in HIV-infected individuals. CNSSpectr. 2003; 8(l):59-63.
12 28 [39] Kelly B, Raphael B, Judd F, Perdices M, Kernutt G, Burrows GD, Burnett PC, Dunne M. Psychiatric disorder in HTV infection. Aust N Z J Psychiatry. 1998; 32(3): [40] von Giesen HJ, Heintges T, Abbasi-Boroudjeni N, Kucukkoylu S, Koller H, Haslinger BA, Oette M, Arendt G. Psychomotor slowing in hepatitis C and HIV infection. JAcquir Immune Defic Syndr. 2004; 35(2): [41] Repetto MJ, Evans DL, Cruess DG, Gettes DR, Douglas SD, Petitto JM. Neuropsychopharmacologic treatment of depression and other neuropsychiatric disorders in HIV-infected individuals. CNS Spectr. 2003; 8(1): [42] Fernandez F, Levy JK. Psychopharmacology in HIV spectrum disorders. Psychiatr Clin North Am. 1994;17(1): [43] Honn VJ, Bornstein RA. Social support, neuropsychological performance, and depression in HIV infection. JInt Neuropsychol. Soc 2002; 8(3): [44] Parkinson J. An Essay on the shaking Palsy. London: Sherwood, Neely and Jones 1817 Bum, D. J. Depression in Parkinson s disease. Eur J Neurol. 2002; 9(3): McDonald W. M. Richard I. H. DeLong M. R. Prevalence, etiology, and treatment of depression in Parkinson s disease. Biol Psychiatry. 2003; 54(3): [45] Golab M, Honczarenko K. Depression in Parkinson disease: own experience. Neurol Neurochir Pol. 2003; 37(5): [46] Sławek J, Derejko M. Depresja i otępienie najczęstsze pozaruchowe objawy choroby Parkinsona. Neurol Neurochir Pol. 2003, 37(5): [47] Hantz P, Caradoc-Davies G, Caradoc-Davies T, Weatherall M, Dixon G. Depression in Parkinson s disease. Am J Psychiatry. 1994; 15(1): [48] Happe S. Schrodl B. Faltl M. Muller C. Auff E. Zeitlhofer J. Sleep disorders and depression in patients with Parkinsons disease. Acta Neurol Scand. 2001; 104 (5): [49] Mayeux R, Stern Y, Wiliams JBW, Cote L, Frantz A, Dyrenfurth I. Clinical and biochemical features of depression in Parkinson s disease. Am J Psychiatry. 1986; 143: [50] Lemke MR. Fuchs G. Gemende I. Herting B. Oehlwein C. Reichmann H. Rieke J. Volkmann J. Depression and Parkinson s disease. J Neurol. 2004; 251(6): [51] Merschdorf, U. Berg D. Csoti I. Fornadi F. Merz B. Naumann M. Becker G. Supprian T. Psychopathological symptoms of depression in Parkinson s disease compared to major depression. Psychopathology. 2003; 36(5): [52] Slaughter J.R. Slaughter KA. Nichols D. Holmes S.E. Martens M.P. Prevalence, clinical manifestations, etiology, and treatment of depression in Parkinson s disease. J Neuropsychiatry Clin Neurosci. 2001; 13(2): [53] Baliko L. Csala B. Czopf J. Suicide in Hungarian Huntington s disease patients. Neuroepidemiology. 2004; 23(5): [54] Akil M. Brewer GJ. Psychiatric and behavioral abnormalities in Wilson s disease. Adv Neurol. 1995; 65: [55] Keller R. Torta R. Lagget M. Crasto S. Bergamasco B. Psychiatric symptoms as late onset of Wilson s disease: neuroradiological findings, clinical features and treatment. Ital J Neurol Sci. 1999; 20(1): [56] Eggers B, Hermann W, Barthel H, Sabri O, Wagner A, Hesse S. The degree of depression in Hamilton rating scale is correlated with the density of presynaptic serotonin transporters in 23 patients with Wilson s disease. J Neurol. 2003; 250(5): [57] Hesse S, Barthel H, Hermann W, Murai T, Kluge R, Wagner A, Sabri O, Eggers B, Regional serotonin transporter availability and depression are correlated in Wilson s disease. J Neural Transm. 2003; 110(8): [58] Roose SR, Devanand DP. The interface between dementi and depression. Martin Dunitz Zrecenzowano/Reviewed Zatwierdzono do druku/accepted
Wybrane zaburzenia lękowe. Tomasz Tafliński
 Wybrane zaburzenia lękowe Tomasz Tafliński Cel prezentacji Przedstawienie najważniejszych objawów oraz rekomendacji klinicznych dotyczących rozpoznawania i leczenia: Uogólnionego zaburzenia lękowego (GAD)
Wybrane zaburzenia lękowe Tomasz Tafliński Cel prezentacji Przedstawienie najważniejszych objawów oraz rekomendacji klinicznych dotyczących rozpoznawania i leczenia: Uogólnionego zaburzenia lękowego (GAD)
BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA
 BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA DEPRESJA CHARAKTERYSTYKA ZABURZENIA Epizod depresyjny rozpoznaje się gdy pacjent jest w stanie obniżonego nastroju, anhedonii oraz występują
BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA DEPRESJA CHARAKTERYSTYKA ZABURZENIA Epizod depresyjny rozpoznaje się gdy pacjent jest w stanie obniżonego nastroju, anhedonii oraz występują
CZĘSTOŚĆ WYSTĘPOWANIA OTĘPIEŃ
 CZĘSTOŚĆ WYSTĘPOWANIA OTĘPIEŃ Według raportu WHO z 2010 roku ilość osób z otępieniem na świecie wynosi 35,5 miliona, W Polsce oceniono w 2014 roku, że dotyczy ponad 500 000 osób z różnymi rodzajami otępienia,
CZĘSTOŚĆ WYSTĘPOWANIA OTĘPIEŃ Według raportu WHO z 2010 roku ilość osób z otępieniem na świecie wynosi 35,5 miliona, W Polsce oceniono w 2014 roku, że dotyczy ponad 500 000 osób z różnymi rodzajami otępienia,
Zespoły neurodegeneracyjne. Dr n. med. Marcin Wełnicki III Klinika Chorób Wewnętrznych i Kardiologii II WL Warszawskiego Uniwersytetu Medycznego
 Zespoły neurodegeneracyjne Dr n. med. Marcin Wełnicki III Klinika Chorób Wewnętrznych i Kardiologii II WL Warszawskiego Uniwersytetu Medycznego Neurodegeneracja Choroby przewlekłe, postępujące, prowadzące
Zespoły neurodegeneracyjne Dr n. med. Marcin Wełnicki III Klinika Chorób Wewnętrznych i Kardiologii II WL Warszawskiego Uniwersytetu Medycznego Neurodegeneracja Choroby przewlekłe, postępujące, prowadzące
Zadanie finansowane ze środków Narodowego Programu Zdrowia na lata
 Podnoszenie kompetencji kadr medycznych uczestniczących w realizacji profilaktycznej opieki psychiatrycznej, w tym wczesnego wykrywania objawów zaburzeń psychicznych KONSPEKT ZAJĘĆ szczegółowy przebieg
Podnoszenie kompetencji kadr medycznych uczestniczących w realizacji profilaktycznej opieki psychiatrycznej, w tym wczesnego wykrywania objawów zaburzeń psychicznych KONSPEKT ZAJĘĆ szczegółowy przebieg
BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA
 BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA van Gogh 1890 DEPRESJA CHARAKTERYSTYKA ZABURZENIA Epizod depresyjny rozpoznaje się gdy pacjent jest w stanie obniżonego nastroju, anhedonii
BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA van Gogh 1890 DEPRESJA CHARAKTERYSTYKA ZABURZENIA Epizod depresyjny rozpoznaje się gdy pacjent jest w stanie obniżonego nastroju, anhedonii
Leki przeciwdepresyjne
 Leki przeciwdepresyjne Antydepresanty Mechanizm działania leków przeciwdepresyjnych c) Selektywne inhibitory wychwytu serotoniny (fluoksetyna, paroksetyna) d) Selektywne inhibitory wychwytu serotoniny
Leki przeciwdepresyjne Antydepresanty Mechanizm działania leków przeciwdepresyjnych c) Selektywne inhibitory wychwytu serotoniny (fluoksetyna, paroksetyna) d) Selektywne inhibitory wychwytu serotoniny
Depresja a uzależnienia. Maciej Plichtowski Specjalista psychiatra Specjalista psychoterapii uzależnień
 Depresja a uzależnienia Maciej Plichtowski Specjalista psychiatra Specjalista psychoterapii uzależnień Alkoholizm w chorobach afektywnych Badania NIMH* (1990) (uzależnienie + nadużywanie) Badania II Kliniki
Depresja a uzależnienia Maciej Plichtowski Specjalista psychiatra Specjalista psychoterapii uzależnień Alkoholizm w chorobach afektywnych Badania NIMH* (1990) (uzależnienie + nadużywanie) Badania II Kliniki
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 5/2012 z dnia 27 lutego 2012 r. w zakresie zakwalifikowania/niezasadności zakwalifikowania leku Valdoxan (agomelatinum)
Agencja Oceny Technologii Medycznych Rada Przejrzystości Stanowisko Rady Przejrzystości nr 5/2012 z dnia 27 lutego 2012 r. w zakresie zakwalifikowania/niezasadności zakwalifikowania leku Valdoxan (agomelatinum)
Opis zakładanych efektów kształcenia na studiach podyplomowych. Efekty kształcenia dla studiów podyplomowych WIEDZA
 Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: NEUROLOGOPEDIA Z ELEMENTAMI AUDIOLOGII I FONIATRII Typ studiów: kwalifikacyjne/doskonalące Symbol Efekty kształcenia dla studiów
Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: NEUROLOGOPEDIA Z ELEMENTAMI AUDIOLOGII I FONIATRII Typ studiów: kwalifikacyjne/doskonalące Symbol Efekty kształcenia dla studiów
Przedmowa... Wprowadzenie... Rozdział 1. Zasady uzyskiwania zgody na badanie i przebieg badania psychiatrycznego
 Spis treści Przedmowa............................................................ Wprowadzenie........................................................... Część I. Diagnostyka kliniczna w psychiatrii wieku
Spis treści Przedmowa............................................................ Wprowadzenie........................................................... Część I. Diagnostyka kliniczna w psychiatrii wieku
Podstawowe zasady leczenia zaburzeń psychicznych
 Podstawowe zasady leczenia zaburzeń psychicznych Instytucjonalizacja i wykluczenia. i zapomnienie Metody leczenia 1. Biologiczne - farmakologiczne - niefarmakologiczne - neurochirurgiczne 2. Psychologiczne
Podstawowe zasady leczenia zaburzeń psychicznych Instytucjonalizacja i wykluczenia. i zapomnienie Metody leczenia 1. Biologiczne - farmakologiczne - niefarmakologiczne - neurochirurgiczne 2. Psychologiczne
Farmakologia leków stosowanych w chorobach afektywnych
 Farmakologia leków stosowanych w chorobach afektywnych Prof. UM dr hab. Przemysław Mikołajczak Katedra i Zakład Farmakologii Uniwersytet Medyczny im. K.Marcinkowskiego w Poznaniu 1 Depresja Obniżony nastrój
Farmakologia leków stosowanych w chorobach afektywnych Prof. UM dr hab. Przemysław Mikołajczak Katedra i Zakład Farmakologii Uniwersytet Medyczny im. K.Marcinkowskiego w Poznaniu 1 Depresja Obniżony nastrój
DZIECKO Z DEPRESJĄ W SZKOLE I PRZEDSZKOLU INFORMACJE DLA RODZICÓW I OPIEKUNÓW
 DZIECKO Z DEPRESJĄ W SZKOLE I PRZEDSZKOLU INFORMACJE DLA RODZICÓW I OPIEKUNÓW CO TO JEST DEPRESJA? Depresja jako choroba czyli klinicznie rozpoznany zespół depresyjny to długotrwały, szkodliwy i poważny
DZIECKO Z DEPRESJĄ W SZKOLE I PRZEDSZKOLU INFORMACJE DLA RODZICÓW I OPIEKUNÓW CO TO JEST DEPRESJA? Depresja jako choroba czyli klinicznie rozpoznany zespół depresyjny to długotrwały, szkodliwy i poważny
Praktyczne wskazówki jak leczyć depresję.
 Praktyczne wskazówki jak leczyć depresję. dr n. med. Anna Antosik-Wójcińska Oddział Chorób Afektywnych II Klinika Psychiatryczna Instytut Psychiatrii i Neurologii Czym jest epizod dużej depresji: definicja
Praktyczne wskazówki jak leczyć depresję. dr n. med. Anna Antosik-Wójcińska Oddział Chorób Afektywnych II Klinika Psychiatryczna Instytut Psychiatrii i Neurologii Czym jest epizod dużej depresji: definicja
Objawy zwiastujące początek otępień. Tomasz Sobów, dr hab. Profesor Uniwersytetu Medycznego w Łodzi Zakład Psychologii Lekarskiej, UMed Łódź
 Objawy zwiastujące początek otępień Tomasz Sobów, dr hab. Profesor Uniwersytetu Medycznego w Łodzi Zakład Psychologii Lekarskiej, UMed Łódź Przedkliniczne stadia otępienia: AD Przedkliniczne stadia chorób
Objawy zwiastujące początek otępień Tomasz Sobów, dr hab. Profesor Uniwersytetu Medycznego w Łodzi Zakład Psychologii Lekarskiej, UMed Łódź Przedkliniczne stadia otępienia: AD Przedkliniczne stadia chorób
Jolanta Rajewska, Janusz Rybakowski, Andrzej Rajewski
 FARMAKOTERAPIA W PSYCIDATRII I NEUROLOOll, 98, 2, 82-87 Jolanta Rajewska, Janusz Rybakowski, Andrzej Rajewski WPŁYW IMIPRAMINY, DOKSEPlNY I MIANSERYNY NA UKŁAD KRĄŻENIA U CHORYCH NA DEPRESJĘ W STARSZYM
FARMAKOTERAPIA W PSYCIDATRII I NEUROLOOll, 98, 2, 82-87 Jolanta Rajewska, Janusz Rybakowski, Andrzej Rajewski WPŁYW IMIPRAMINY, DOKSEPlNY I MIANSERYNY NA UKŁAD KRĄŻENIA U CHORYCH NA DEPRESJĘ W STARSZYM
Czy to smutek, czy już depresja?
 Niebezpieczna siostra smutku jak rozpoznać i poradzić sobie z depresją? Warsztaty dla uczniów Czy to smutek, czy już depresja? Podstawowe różnice Smutek To emocja, której doświadczanie jest naturalne dla
Niebezpieczna siostra smutku jak rozpoznać i poradzić sobie z depresją? Warsztaty dla uczniów Czy to smutek, czy już depresja? Podstawowe różnice Smutek To emocja, której doświadczanie jest naturalne dla
Aneks II. Wnioski naukowe
 Aneks II Wnioski naukowe 16 Wnioski naukowe Haldol, który zawiera substancję czynną haloperydol, jest lekiem przeciwpsychotycznym należącym do grupy pochodnych butyrofenonu. Jest silnym antagonistą ośrodkowych
Aneks II Wnioski naukowe 16 Wnioski naukowe Haldol, który zawiera substancję czynną haloperydol, jest lekiem przeciwpsychotycznym należącym do grupy pochodnych butyrofenonu. Jest silnym antagonistą ośrodkowych
ul. Równoległa Warszawa Tel.(022) Fax(022)
 Skład. 1 tabletka powlekana zawiera jako substancję czynną 50 mg sertraliny w postaci chlorowodorku. 1 tabletka powlekana zawiera jako substancję czynną 100 mg sertraliny w postaci chlorowodorku. Opis
Skład. 1 tabletka powlekana zawiera jako substancję czynną 50 mg sertraliny w postaci chlorowodorku. 1 tabletka powlekana zawiera jako substancję czynną 100 mg sertraliny w postaci chlorowodorku. Opis
Zakażenie HIV u osób 50+
 Zakażenie HIV u osób 50+ Alicja Wiercioska-Drapało Klinika Hepatologii i Nabytych Niedoborów Immunologicznych WUM/ Wojewódzki Szpital Zakaźny Warszawa Częstośd występowania zakażeo HIV i AIDS u osób starszych
Zakażenie HIV u osób 50+ Alicja Wiercioska-Drapało Klinika Hepatologii i Nabytych Niedoborów Immunologicznych WUM/ Wojewódzki Szpital Zakaźny Warszawa Częstośd występowania zakażeo HIV i AIDS u osób starszych
WIEDZA K_W01 Posiada ogólną wiedzę na temat neurologopedii jako specjalności logopedycznej. K_W02 Zna neurolingwistyczne i psycholingwistyczne
 WIEDZA K_W01 Posiada ogólną wiedzę na temat neurologopedii jako specjalności logopedycznej. K_W02 Zna neurolingwistyczne i psycholingwistyczne uwarunkowania wypowiedzi językowych. K_W03 Posiada usystematyzowaną
WIEDZA K_W01 Posiada ogólną wiedzę na temat neurologopedii jako specjalności logopedycznej. K_W02 Zna neurolingwistyczne i psycholingwistyczne uwarunkowania wypowiedzi językowych. K_W03 Posiada usystematyzowaną
Zaburzenia nastroju u dzieci i młodzieży
 Zaburzenia nastroju u dzieci i młodzieży Zaburzenia nastroju u dzieci i młodzieży: pojedynczy epizod dużej depresji nawracająca duża depresja dystymia mania lub submania stan mieszany zaburzenia afektywne
Zaburzenia nastroju u dzieci i młodzieży Zaburzenia nastroju u dzieci i młodzieży: pojedynczy epizod dużej depresji nawracająca duża depresja dystymia mania lub submania stan mieszany zaburzenia afektywne
Standardy postępowania w chorobach otępiennych. Maria Barcikowska
 Standardy postępowania w chorobach otępiennych Maria Barcikowska Rozwój wiedzy od 1984 1. Przestało obowiązywać rozpoznanie AD przez wykluczenie - fenotyp został ostatecznie zdefiniowany 2. Rozwój metod
Standardy postępowania w chorobach otępiennych Maria Barcikowska Rozwój wiedzy od 1984 1. Przestało obowiązywać rozpoznanie AD przez wykluczenie - fenotyp został ostatecznie zdefiniowany 2. Rozwój metod
Kompleksowa Ambulatoryjna Opieka Specjalistyczna nad pacjentem z Otępieniem - propozycja ekspercka
 Kompleksowa Ambulatoryjna Opieka Specjalistyczna nad pacjentem z Otępieniem - propozycja ekspercka D. Ryglewicz, M. Barcikowska, A. Friedman, A. Szczudlik, G.Opala Zasadnicze elementy systemu kompleksowej
Kompleksowa Ambulatoryjna Opieka Specjalistyczna nad pacjentem z Otępieniem - propozycja ekspercka D. Ryglewicz, M. Barcikowska, A. Friedman, A. Szczudlik, G.Opala Zasadnicze elementy systemu kompleksowej
Kluczowe znaczenie ma rozumienie procesu klinicznego jako kontinuum zdarzeń
 Lek Anna Teresa Filipek-Gliszczyńska Ocena znaczenia biomarkerów w płynie mózgowo-rdzeniowym w prognozowaniu konwersji subiektywnych i łagodnych zaburzeń poznawczych do pełnoobjawowej choroby Alzheimera
Lek Anna Teresa Filipek-Gliszczyńska Ocena znaczenia biomarkerów w płynie mózgowo-rdzeniowym w prognozowaniu konwersji subiektywnych i łagodnych zaburzeń poznawczych do pełnoobjawowej choroby Alzheimera
Autor: Dr Agnieszka Piróg-Balcerzak Samodzielna Pracownia Farmakoterapii Instytut Psychiatrii i Neurologii w Warszawie. Depresja w schizofrenii
 Autor: Dr Agnieszka Piróg-Balcerzak Samodzielna Pracownia Farmakoterapii Instytut Psychiatrii i Neurologii w Warszawie Depresja w schizofrenii DANE OGÓLNE Zaburzenia afektywne występują powszechnie wśród
Autor: Dr Agnieszka Piróg-Balcerzak Samodzielna Pracownia Farmakoterapii Instytut Psychiatrii i Neurologii w Warszawie Depresja w schizofrenii DANE OGÓLNE Zaburzenia afektywne występują powszechnie wśród
Medyczne przyczyny chwiejności emocjonalnej
 Medyczne przyczyny chwiejności emocjonalnej Małgorzata Dąbrowska-Kaczorek Lekarz specjalizujący się w psychiatrii i psychoterapii pozn-behehawioralnej Centrum Diagnozy i Terapii ADHD Zaburzenia psychiczne
Medyczne przyczyny chwiejności emocjonalnej Małgorzata Dąbrowska-Kaczorek Lekarz specjalizujący się w psychiatrii i psychoterapii pozn-behehawioralnej Centrum Diagnozy i Terapii ADHD Zaburzenia psychiczne
Zaburzenia psychiczne w dzieciństwie. Iwona A. Trzebiatowska
 Zaburzenia psychiczne w dzieciństwie co będzie b w życiu dorosłym Iwona A. Trzebiatowska Schizofrenia Brak możliwości rozpoznanie poniżej 6 rż Wcześniejsze zachorowania u chłopców Udział czynnika organicznego
Zaburzenia psychiczne w dzieciństwie co będzie b w życiu dorosłym Iwona A. Trzebiatowska Schizofrenia Brak możliwości rozpoznanie poniżej 6 rż Wcześniejsze zachorowania u chłopców Udział czynnika organicznego
BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA I SCHIZOFRENIA
 BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA I SCHIZOFRENIA DEPRESJA CHARAKTERYSTYKA ZABURZENIA Epizod depresyjny rozpoznaje się gdy pacjent jest w stanie obniżonego nastroju, anhedonii
BIOLOGICZNE MECHANIZMY ZACHOWANIA II ZABURZENIA PSYCHICZNE DEPRESJA I SCHIZOFRENIA DEPRESJA CHARAKTERYSTYKA ZABURZENIA Epizod depresyjny rozpoznaje się gdy pacjent jest w stanie obniżonego nastroju, anhedonii
Zaburzenia emocjonalne, behawioralne, poznawcze oraz jakość życia u dzieci i młodzieży z wrodzonym zakażeniem HIV STRESZCZENIE
 Autor: Tytuł: Promotor: lek. Anna Zielińska Zaburzenia emocjonalne, behawioralne, poznawcze oraz jakość życia u dzieci i młodzieży z wrodzonym zakażeniem HIV dr hab. Anita Bryńska STRESZCZENIE WSTĘP: W
Autor: Tytuł: Promotor: lek. Anna Zielińska Zaburzenia emocjonalne, behawioralne, poznawcze oraz jakość życia u dzieci i młodzieży z wrodzonym zakażeniem HIV dr hab. Anita Bryńska STRESZCZENIE WSTĘP: W
WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI. Świadczenia szpitalne
 Załącznik nr 2 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI Lp. Profil lub rodzaj komórki organizacyjnej Warunki realizacji świadczenia
Załącznik nr 2 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI Lp. Profil lub rodzaj komórki organizacyjnej Warunki realizacji świadczenia
Maria Korzonek Wydział Nauk o Zdrowiu Pomorski Uniwersytet Medyczny Szczecin ZESPÓŁ SŁABOŚCI I JEGO WPŁYW NA ROKOWANIE CHOREGO
 Maria Korzonek Wydział Nauk o Zdrowiu Pomorski Uniwersytet Medyczny Szczecin ZESPÓŁ SŁABOŚCI I JEGO WPŁYW NA ROKOWANIE CHOREGO Zespół słabości: definicja Charakteryzuje się spadkiem odporności na ostry
Maria Korzonek Wydział Nauk o Zdrowiu Pomorski Uniwersytet Medyczny Szczecin ZESPÓŁ SŁABOŚCI I JEGO WPŁYW NA ROKOWANIE CHOREGO Zespół słabości: definicja Charakteryzuje się spadkiem odporności na ostry
WIEDZA K_W01 Zna standardy leczenia osób starszych oraz kierunki rozwoju geriatrii. K_W02 Zna konsekwencje zdrowotne zachodzących zmian
 WIEDZA K_W01 Zna standardy leczenia osób starszych oraz kierunki rozwoju geriatrii. K_W02 Zna konsekwencje zdrowotne zachodzących zmian demograficznych w aspekcie stanu zdrowia populacji osób starszych.
WIEDZA K_W01 Zna standardy leczenia osób starszych oraz kierunki rozwoju geriatrii. K_W02 Zna konsekwencje zdrowotne zachodzących zmian demograficznych w aspekcie stanu zdrowia populacji osób starszych.
UPOŚLEDZENIE UMYSŁOWE. Bartłomiej Gmaj Andrzej Wakarow
 UPOŚLEDZENIE UMYSŁOWE Bartłomiej Gmaj Andrzej Wakarow Upośledzenie umysłowe Obniżenie sprawności umysłowej powstałe w okresie rozwojowym. Stan charakteryzujący się istotnie niższą od przeciętnej ogólną
UPOŚLEDZENIE UMYSŁOWE Bartłomiej Gmaj Andrzej Wakarow Upośledzenie umysłowe Obniżenie sprawności umysłowej powstałe w okresie rozwojowym. Stan charakteryzujący się istotnie niższą od przeciętnej ogólną
Zaburzenia nerwicowe pod postacią somatyczną
 Zaburzenia nerwicowe pod postacią somatyczną Mikołaj Majkowicz Zakład Psychologii Klinicznej Katedry Chorób Psychicznych AMG Zaburzenia występujące pod postacią somatyczną Główną cechą zaburzeń pod postacią
Zaburzenia nerwicowe pod postacią somatyczną Mikołaj Majkowicz Zakład Psychologii Klinicznej Katedry Chorób Psychicznych AMG Zaburzenia występujące pod postacią somatyczną Główną cechą zaburzeń pod postacią
Konferencja szkoleniowa - Depresja kryzys globalny. Wstęp do depresji. Lech Gadecki specjalista psychiatra i
 Konferencja szkoleniowa - Depresja kryzys globalny Wstęp do depresji Lech Gadecki specjalista psychiatra i Depresja znaczenie terminu Termin depresja jest wieloznaczny: w języku potocznym określa się nim
Konferencja szkoleniowa - Depresja kryzys globalny Wstęp do depresji Lech Gadecki specjalista psychiatra i Depresja znaczenie terminu Termin depresja jest wieloznaczny: w języku potocznym określa się nim
WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH ORAZ WARUNKI ICH REALIZACJI
 Załączniki do rozporządzenia Ministra Zdrowia z dnia 2014 r. (poz. ) Załącznik nr 1 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH ORAZ WARUNKI ICH REALIZACJI Lp.
Załączniki do rozporządzenia Ministra Zdrowia z dnia 2014 r. (poz. ) Załącznik nr 1 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH ORAZ WARUNKI ICH REALIZACJI Lp.
Infantylny autyzm. prof. MUDr. Ivo Paclt, CSc.
 Infantylny autyzm prof. MUDr. Ivo Paclt, CSc. Infantilny autyzm Podstawowy symptom: niezdolność do ukazywania przyjacielskiej mimiki, unikanie kontaktu wzrokowego, zaburzenia komunikacji społecznej, dziwne
Infantylny autyzm prof. MUDr. Ivo Paclt, CSc. Infantilny autyzm Podstawowy symptom: niezdolność do ukazywania przyjacielskiej mimiki, unikanie kontaktu wzrokowego, zaburzenia komunikacji społecznej, dziwne
AD/HD ( Attention Deficit Hyperactivity Disorder) Zespół Nadpobudliwości Psychoruchowej z Zaburzeniami Koncentracji Uwagi
 AD/HD ( Attention Deficit Hyperactivity Disorder) Zespół Nadpobudliwości Psychoruchowej z Zaburzeniami Koncentracji Uwagi GENETYCZNIE UWARUNKOWANA, NEUROLOGICZNA DYSFUNKCJA, CHARAKTERYZUJĄCA SIĘ NIEADEKWATNYMI
AD/HD ( Attention Deficit Hyperactivity Disorder) Zespół Nadpobudliwości Psychoruchowej z Zaburzeniami Koncentracji Uwagi GENETYCZNIE UWARUNKOWANA, NEUROLOGICZNA DYSFUNKCJA, CHARAKTERYZUJĄCA SIĘ NIEADEKWATNYMI
Depresja wyzwanie dla współczesnej medycyny
 Projekt jest współfinansowany ze środków Ministerstwa Pracy i Polityki Społecznej w ramach Programu Operacyjnego Fundusz Inicjatyw Obywatelskich na lata 2014 2020 Depresja wyzwanie dla współczesnej medycyny
Projekt jest współfinansowany ze środków Ministerstwa Pracy i Polityki Społecznej w ramach Programu Operacyjnego Fundusz Inicjatyw Obywatelskich na lata 2014 2020 Depresja wyzwanie dla współczesnej medycyny
Choroby somatyczne, izolacja społeczna, utrata partnera czy nadużywanie leków to główne przyczyny częstego występowania depresji u osób starszych
 Choroby somatyczne, izolacja społeczna, utrata partnera czy nadużywanie leków to główne przyczyny częstego występowania depresji u osób starszych 23 lutego, przypada obchodzony po raz szósty, ogólnopolski
Choroby somatyczne, izolacja społeczna, utrata partnera czy nadużywanie leków to główne przyczyny częstego występowania depresji u osób starszych 23 lutego, przypada obchodzony po raz szósty, ogólnopolski
Aneks III. Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta.
 Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
Aneks III Zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego i ulotce dla pacjenta. Uwaga: Niniejsze zmiany w odpowiednich punktach skróconej charakterystyki produktu leczniczego
Ostre zatrucie spowodowane użyciem alkoholu. świadczeniu gwarantowanemu (ICD 10) nasennych (F13.3); (F10.4); lekarz specjalista w dziedzinie chorób
 Dziennik Ustaw 22 Poz. 1386 Załącznik nr 2 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI Lp. Nazwa świadczenia gwarantowanego Warunki
Dziennik Ustaw 22 Poz. 1386 Załącznik nr 2 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI Lp. Nazwa świadczenia gwarantowanego Warunki
WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI
 Załączniki do rozporządzenia Ministra Zdrowia z dnia..(poz. ) WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI Załącznik nr 1 Lp. Nazwa
Załączniki do rozporządzenia Ministra Zdrowia z dnia..(poz. ) WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH LECZENIA UZALEŻNIEŃ ORAZ WARUNKI ICH REALIZACJI Załącznik nr 1 Lp. Nazwa
Urząd Miasta Bielsko-Biała - um.bielsko.pl Wygenerowano: /14:10: listopada - Światowym Dniem Walki z Cukrzycą
 14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
Aneks III. Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta
 Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Aneks III. Zmiany w odpowiednich punktach Charakterystyki Produktu Leczniczego i ulotki dla pacjenta
 Aneks III Zmiany w odpowiednich punktach Charakterystyki Produktu Leczniczego i ulotki dla pacjenta Uwaga: Może wyniknąć potrzeba dokonania kolejnych aktualizacji Charakterystyki Produktu Leczniczego i
Aneks III Zmiany w odpowiednich punktach Charakterystyki Produktu Leczniczego i ulotki dla pacjenta Uwaga: Może wyniknąć potrzeba dokonania kolejnych aktualizacji Charakterystyki Produktu Leczniczego i
Sepsa, wstrząs septyczny, definicja, rozpoznanie
 Sepsa, wstrząs septyczny, definicja, rozpoznanie dr hab. n.med. Barbara Adamik Katedra i Klinika Anestezjologii i Intensywnej Terapii Uniwersytet Medyczny we Wrocławiu Sepsa, wstrząs septyczny, definicja,
Sepsa, wstrząs septyczny, definicja, rozpoznanie dr hab. n.med. Barbara Adamik Katedra i Klinika Anestezjologii i Intensywnej Terapii Uniwersytet Medyczny we Wrocławiu Sepsa, wstrząs septyczny, definicja,
PROGRAM NAUCZANIA PRZEDMIOTU FAKULTATYWNEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2015/2016 PRZEWODNIK DYDAKTYCZNY
 PROGRAM NAUCZANIA PRZEDMIOTU FAKULTATYWNEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2015/2016 PRZEWODNIK DYDAKTYCZNY 1. NAZWA PRZEDMIOTU : Psychiatria w pytaniach i odpowiedziach. 2. NAZWA JEDNOSTKI (jednostek
PROGRAM NAUCZANIA PRZEDMIOTU FAKULTATYWNEGO NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2015/2016 PRZEWODNIK DYDAKTYCZNY 1. NAZWA PRZEDMIOTU : Psychiatria w pytaniach i odpowiedziach. 2. NAZWA JEDNOSTKI (jednostek
Leczenie zaburzeń depresyjnych u pacjentów z rozpoznaniem
 FARMAKOTERAPIA W PSYCHIATRII I NEUROLOGII 98,3,78-82 Antoni Florkowski, Wojciech Gruszczyński, Henryk Górski, Sławomir Szubert, Mariusz Grądys Leczenie zaburzeń depresyjnych u pacjentów z rozpoznaniem
FARMAKOTERAPIA W PSYCHIATRII I NEUROLOGII 98,3,78-82 Antoni Florkowski, Wojciech Gruszczyński, Henryk Górski, Sławomir Szubert, Mariusz Grądys Leczenie zaburzeń depresyjnych u pacjentów z rozpoznaniem
Znaczenie obecności schorzeń towarzyszących łagodnemu rozrostowi stercza w podejmowaniu decyzji terapeutycznych przez polskich urologów.
 Znaczenie obecności schorzeń towarzyszących łagodnemu rozrostowi stercza w podejmowaniu decyzji terapeutycznych przez polskich urologów. Program DAL-SAFE /ALFUS_L_01798/ Ocena wyników programu epidemiologicznego.
Znaczenie obecności schorzeń towarzyszących łagodnemu rozrostowi stercza w podejmowaniu decyzji terapeutycznych przez polskich urologów. Program DAL-SAFE /ALFUS_L_01798/ Ocena wyników programu epidemiologicznego.
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości
 VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
Ulotka dołączona do opakowania: informacja dla pacjenta. Cinnarizinum Aflofarm, 25 mg tabletki Cinnarizinum
 Ulotka dołączona do opakowania: informacja dla pacjenta Cinnarizinum Aflofarm, 25 mg tabletki Cinnarizinum Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem leku, ponieważ zawiera ona informacje
Ulotka dołączona do opakowania: informacja dla pacjenta Cinnarizinum Aflofarm, 25 mg tabletki Cinnarizinum Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem leku, ponieważ zawiera ona informacje
PLAN STUDIÓW. Seminaria. Wykłady. Psychologia ogólna Egzamin. Technologie informatyczne w pracy naukowej Zaliczenie z oceną
 Nazwa kierunku: Psychologia zdrowia Poziom: jednolite studia magisterskie Cykl kształcenia: 2019/2020 do 2023/2024 PLAN STUDIÓW ROK: I (19/20) Nazwa modułu/ przedmiotu Psychologia ogólna 5 70 40 30 Egzamin
Nazwa kierunku: Psychologia zdrowia Poziom: jednolite studia magisterskie Cykl kształcenia: 2019/2020 do 2023/2024 PLAN STUDIÓW ROK: I (19/20) Nazwa modułu/ przedmiotu Psychologia ogólna 5 70 40 30 Egzamin
Choroba Alzheimera rozpoznana zbyt pochopnie
 Choroba Alzheimera rozpoznana zbyt pochopnie Maria Barcikowska IMDiK PAN Epidemiologia w Polsce W Polsce rozpoznawanych jest: 15% chorych, na świecie ok. 50% Według danych Alzheimer Europe (2014) jest
Choroba Alzheimera rozpoznana zbyt pochopnie Maria Barcikowska IMDiK PAN Epidemiologia w Polsce W Polsce rozpoznawanych jest: 15% chorych, na świecie ok. 50% Według danych Alzheimer Europe (2014) jest
DEPRESJA PROBLEM GLOBALNY
 DEPRESJA PROBLEM GLOBALNY DEPRESJA MA NEGATYWNY WPŁYW NA NASZE ZDROWIE, RELACJE, PRACĘ, NA CAŁE NASZE ŻYCIE Zazwyczaj jedna negatywna emocja w pewnym stopniu przyciąga za sobą pozostałe. W przypadku depresji
DEPRESJA PROBLEM GLOBALNY DEPRESJA MA NEGATYWNY WPŁYW NA NASZE ZDROWIE, RELACJE, PRACĘ, NA CAŁE NASZE ŻYCIE Zazwyczaj jedna negatywna emocja w pewnym stopniu przyciąga za sobą pozostałe. W przypadku depresji
ZABURZENIE DEPRESYJNE NAWRACAJĄCE
 ZABURZENIE DEPRESYJNE NAWRACAJĄCE F33 Zaburzenia depresyjne nawracające F.33.0 Zaburzenia depresyjne nawracające, obecnie epizod depresyjny łagodny F33.1 Zaburzenia depresyjne nawracające, obecnie epizod
ZABURZENIE DEPRESYJNE NAWRACAJĄCE F33 Zaburzenia depresyjne nawracające F.33.0 Zaburzenia depresyjne nawracające, obecnie epizod depresyjny łagodny F33.1 Zaburzenia depresyjne nawracające, obecnie epizod
I EDYCJA HARMONOGRAM ZAJĘĆ TEORETYCZNYCH KURSU KWALIFIKACYJNEGO W DZIEDZINIE PIELĘGNIARSTWA PSYCHIATRYCZNEGO 13 stycznia kwietnia 2017
 I EDYCJA HARMONOGRAM ZAJĘĆ TEORETYCZNYCH KURSU KWALIFIKACYJNEGO W DZIEDZINIE PIELĘGNIARSTWA PSYCHIATRYCZNEGO 13 stycznia 2017 9 kwietnia 2017 Zajęcia teoretyczne odbywają się w sali dydaktycznej XI oddziału
I EDYCJA HARMONOGRAM ZAJĘĆ TEORETYCZNYCH KURSU KWALIFIKACYJNEGO W DZIEDZINIE PIELĘGNIARSTWA PSYCHIATRYCZNEGO 13 stycznia 2017 9 kwietnia 2017 Zajęcia teoretyczne odbywają się w sali dydaktycznej XI oddziału
Amy Ferris, Annie Price i Keith Harding Pressure ulcers in patients receiving palliative care: A systematic review Palliative Medicine 2019 Apr 24
 Amy Ferris, Annie Price i Keith Harding Pressure ulcers in patients receiving palliative care: A systematic review Palliative Medicine 2019 Apr 24 Cel - przegląd ma na celu określenie częstości występowania
Amy Ferris, Annie Price i Keith Harding Pressure ulcers in patients receiving palliative care: A systematic review Palliative Medicine 2019 Apr 24 Cel - przegląd ma na celu określenie częstości występowania
Skale i wskaźniki jakości leczenia w OIT
 Skale i wskaźniki jakości leczenia w OIT Katarzyna Rutkowska Szpital Kliniczny Nr 1 w Zabrzu Wyniki leczenia (clinical outcome) śmiertelność (survival) sprawność funkcjonowania (functional outcome) jakość
Skale i wskaźniki jakości leczenia w OIT Katarzyna Rutkowska Szpital Kliniczny Nr 1 w Zabrzu Wyniki leczenia (clinical outcome) śmiertelność (survival) sprawność funkcjonowania (functional outcome) jakość
Choroba Parkinsona. najczęstsze pytania i najtrudniejsze zagadnienia. Anna Potulska-Chromik, Izabela Stefaniak. egzemplarz bezpłatny
 Choroba Parkinsona najczęstsze pytania i najtrudniejsze zagadnienia egzemplarz bezpłatny Anna Potulska-Chromik, Izabela Stefaniak Wydawnictwo w całości powstało dzięki wsparciu firmy Lundbeck Poland Sp.
Choroba Parkinsona najczęstsze pytania i najtrudniejsze zagadnienia egzemplarz bezpłatny Anna Potulska-Chromik, Izabela Stefaniak Wydawnictwo w całości powstało dzięki wsparciu firmy Lundbeck Poland Sp.
Psychiatria z uwzględnieniem problemów ludzi starszych Pielęgniarstwo
 Państwowa Wyższa Szkoła Zawodowa w Nysie Instytut Pielęgniarstwa Nazwa modułu (przedmiotu) Kierunek studiów Profil kształcenia Poziom studiów Forma studiów Semestr studiów Tryb zaliczenia przedmiotu Formy
Państwowa Wyższa Szkoła Zawodowa w Nysie Instytut Pielęgniarstwa Nazwa modułu (przedmiotu) Kierunek studiów Profil kształcenia Poziom studiów Forma studiów Semestr studiów Tryb zaliczenia przedmiotu Formy
Zaburzenia afektywne. Justyna Andrzejczak Kognitywistyka
 Zaburzenia afektywne Justyna Andrzejczak Kognitywistyka Podział wg ICD-10 F30 Epizod maniakalny F31 Zaburzenia afektywne dwubiegunowe F32 Epizod depresyjny F33 Zaburzenia depresyjne nawracające F34 Uporczywe
Zaburzenia afektywne Justyna Andrzejczak Kognitywistyka Podział wg ICD-10 F30 Epizod maniakalny F31 Zaburzenia afektywne dwubiegunowe F32 Epizod depresyjny F33 Zaburzenia depresyjne nawracające F34 Uporczywe
PROGRAM STUDIÓW PODYPLOMOWYCH Z PSYCHOLOGII KLINICZNEJ 1
 Załącznik nr 1 do Uchwały nr 164 A/09 Senatu WUM z dnia 30 listopada 2009 r. PROGRAM STUDIÓW PODYPLOMOWYCH Z PSYCHOLOGII KLINICZNEJ 1 I. ZAŁOŻENIA ORGANIZACYJNO-PROGRAMOWE ZAKRES WIEDZY TEORETYCZNEJ 1.
Załącznik nr 1 do Uchwały nr 164 A/09 Senatu WUM z dnia 30 listopada 2009 r. PROGRAM STUDIÓW PODYPLOMOWYCH Z PSYCHOLOGII KLINICZNEJ 1 I. ZAŁOŻENIA ORGANIZACYJNO-PROGRAMOWE ZAKRES WIEDZY TEORETYCZNEJ 1.
Dlaczego potrzebne było badanie?
 Badanie mające na celu zbadanie czy lek BI 409306 polepsza sprawność umysłową u osób z łagodną postacią choroby Alzheimera oraz trudności z funkcjonowaniem psychicznym Jest to podsumowanie badania klinicznego
Badanie mające na celu zbadanie czy lek BI 409306 polepsza sprawność umysłową u osób z łagodną postacią choroby Alzheimera oraz trudności z funkcjonowaniem psychicznym Jest to podsumowanie badania klinicznego
ROZWÓJ PSYCHORUCHOWY DZIECI Z NF1. dr n. med. Magdalena Trzcińska Szpital Uniwersytecki nr 1 w Bydgoszczy Poradnia Psychologiczna
 ROZWÓJ PSYCHORUCHOWY DZIECI Z NF1 dr n. med. Magdalena Trzcińska Szpital Uniwersytecki nr 1 w Bydgoszczy Poradnia Psychologiczna EPIDEMIOLOGIA DYSFUNKCJI POZNAWCZYCH U DZIECI Z NF1 Dysfunkcje poznawcze
ROZWÓJ PSYCHORUCHOWY DZIECI Z NF1 dr n. med. Magdalena Trzcińska Szpital Uniwersytecki nr 1 w Bydgoszczy Poradnia Psychologiczna EPIDEMIOLOGIA DYSFUNKCJI POZNAWCZYCH U DZIECI Z NF1 Dysfunkcje poznawcze
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA. VICEBROL, 5 mg, tabletki. Vinpocetinum
 ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA VICEBROL, 5 mg, tabletki Vinpocetinum Należy zapoznać się z treścią ulotki przed zastosowaniem leku. - Należy zachować tę ulotkę, aby w razie potrzeby móc
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA VICEBROL, 5 mg, tabletki Vinpocetinum Należy zapoznać się z treścią ulotki przed zastosowaniem leku. - Należy zachować tę ulotkę, aby w razie potrzeby móc
ANEKS III ZMIANY W CHARAKTERYSTYKACH PRODUKTÓW LECZNICZYCH I ULOTCE DLA PACJENTA
 ANEKS III ZMIANY W CHARAKTERYSTYKACH PRODUKTÓW LECZNICZYCH I ULOTCE DLA PACJENTA Poprawki do CHPL oraz ulotki dla pacjenta są ważne od momentu zatwierdzenia Decyzji Komisji. Po zatwierdzeniu Decyzji Komisji,
ANEKS III ZMIANY W CHARAKTERYSTYKACH PRODUKTÓW LECZNICZYCH I ULOTCE DLA PACJENTA Poprawki do CHPL oraz ulotki dla pacjenta są ważne od momentu zatwierdzenia Decyzji Komisji. Po zatwierdzeniu Decyzji Komisji,
PRZEWODNIK DYDAKTYCZNY I PROGRAM NAUCZANIA PRZEDMIOTU FAKULTATYWNEGO NA KIERUNKU LEKARSKIM ROK AKADEMICKI 2016/2017
 PRZEWODNIK DYDAKTYCZNY I PROGRAM NAUCZANIA PRZEDMIOTU FAKULTATYWNEGO NA KIERUNKU LEKARSKIM ROK AKADEMICKI 2016/2017 1. NAZWA PRZEDMIOTU : Problemy psychiatryczne w pytaniach i odpowiedziach 2. NAZWA JEDNOSTKI
PRZEWODNIK DYDAKTYCZNY I PROGRAM NAUCZANIA PRZEDMIOTU FAKULTATYWNEGO NA KIERUNKU LEKARSKIM ROK AKADEMICKI 2016/2017 1. NAZWA PRZEDMIOTU : Problemy psychiatryczne w pytaniach i odpowiedziach 2. NAZWA JEDNOSTKI
I. PODSTAWY TEORETYCZNE WSPÓŁCZESNEJ PSYCHIATRII, PSYCHOPATOLOGII I DIAGNOSTYKI PSYCHIATRYCZNEJ... 15
 SPIS TREŚCI PRZEDMOWA Janusz Heitzman........................ 5 I. PODSTAWY TEORETYCZNE WSPÓŁCZESNEJ PSYCHIATRII, PSYCHOPATOLOGII I DIAGNOSTYKI PSYCHIATRYCZNEJ... 15 1. ETIOLOGIA, PATOGENEZA I EPIDEMIOLOGIA
SPIS TREŚCI PRZEDMOWA Janusz Heitzman........................ 5 I. PODSTAWY TEORETYCZNE WSPÓŁCZESNEJ PSYCHIATRII, PSYCHOPATOLOGII I DIAGNOSTYKI PSYCHIATRYCZNEJ... 15 1. ETIOLOGIA, PATOGENEZA I EPIDEMIOLOGIA
Padaczka u osób w podeszłym wieku
 Padaczka u osób w podeszłym wieku W ostatnich latach obserwuje się wzrost przypadków padaczki u osób starszych zarówno w krajach Europy, jak i Ameryki Północnej co wynika ze starzenia się społeczeństwa
Padaczka u osób w podeszłym wieku W ostatnich latach obserwuje się wzrost przypadków padaczki u osób starszych zarówno w krajach Europy, jak i Ameryki Północnej co wynika ze starzenia się społeczeństwa
Załącznik nr 6. Lp. Profil oraz rodzaj komórki organizacyjnej Warunki realizacji świadczenia gwarantowanego
 Załącznik nr 6 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH AMBULATORYJNYCH PSYCHIATRYCZNYCH I LECZENIA ŚRODOWISKOWEGO (DOMOWEGO) ORAZ WARUNKI ICH REALIZACJI Lp. Profil oraz rodzaj komórki
Załącznik nr 6 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH AMBULATORYJNYCH PSYCHIATRYCZNYCH I LECZENIA ŚRODOWISKOWEGO (DOMOWEGO) ORAZ WARUNKI ICH REALIZACJI Lp. Profil oraz rodzaj komórki
Zdrowotnych odpowiadające świadczeniu gwarantowanemu. Kody Międzynarodowej Klasyfikacji Chorób i Problemów. chorobę lub stany podobne (Z03).
 Dziennik Ustaw 5 Poz. 1386 Załączniki do rozporządzenia Ministra Zdrowia z dnia 6 listopada 2013 r. (poz. 1386) Załącznik nr 1 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH
Dziennik Ustaw 5 Poz. 1386 Załączniki do rozporządzenia Ministra Zdrowia z dnia 6 listopada 2013 r. (poz. 1386) Załącznik nr 1 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH
Padaczka lekooporna - postępowanie. Joanna Jędrzejczak Klinika Neurologii i Epileptologii, CMKP Warszawa
 Padaczka lekooporna - postępowanie Joanna Jędrzejczak Klinika Neurologii i Epileptologii, CMKP Warszawa Definicja padaczki lekoopornej Nie ma padaczki lekoopornej, są lekarze oporni na wiedzę Boenigh,
Padaczka lekooporna - postępowanie Joanna Jędrzejczak Klinika Neurologii i Epileptologii, CMKP Warszawa Definicja padaczki lekoopornej Nie ma padaczki lekoopornej, są lekarze oporni na wiedzę Boenigh,
WIEDZA. Zna reguły uruchamiania niespecyficznych i specyficznych oddziaływań leczących.
 Załącznik nr 7 do zarządzenia nr 12 Rektora UJ z 15 lutego 2012 r. Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: Podstawy Psychoterapii Typ studiów: doskonalące Symbol Efekty
Załącznik nr 7 do zarządzenia nr 12 Rektora UJ z 15 lutego 2012 r. Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: Podstawy Psychoterapii Typ studiów: doskonalące Symbol Efekty
OBJAWY OSTRE Ostre pobudzenie 3 Peter Neu
 SPIS TREŚCI OBJAWY OSTRE 1 1. Ostre pobudzenie 3 1.1. Diagnostyka 4 1.2. Leczenie zorientowane na przyczynę 6 1.2.1. Majaczenie i zatrucia 6 1.2.2. Schizofrenia. 8 1.2.3. Mania / 9 1.2.4. Zaburzenia osobowości
SPIS TREŚCI OBJAWY OSTRE 1 1. Ostre pobudzenie 3 1.1. Diagnostyka 4 1.2. Leczenie zorientowane na przyczynę 6 1.2.1. Majaczenie i zatrucia 6 1.2.2. Schizofrenia. 8 1.2.3. Mania / 9 1.2.4. Zaburzenia osobowości
LECZENIE BIOLOGICZNE CHORÓB
 LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH U PACJENTÓW 65+ Włodzimierz Samborski Katedra Reumatologii i Rehabilitacji Uniwersytet Medyczny im. K. Marcinkowskiego w Poznaniu LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH
LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH U PACJENTÓW 65+ Włodzimierz Samborski Katedra Reumatologii i Rehabilitacji Uniwersytet Medyczny im. K. Marcinkowskiego w Poznaniu LECZENIE BIOLOGICZNE CHORÓB REUMATYCZNYCH
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA. Rimantin, 50 mg, tabletki. Rymantadyny chlorowodorek
 ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA Rimantin, 50 mg, tabletki Rymantadyny chlorowodorek Należy przeczytać uważnie całą ulotkę, ponieważ zawiera ona informacje ważne dla pacjenta. Należy zachować
ULOTKA DLA PACJENTA: INFORMACJA DLA UŻYTKOWNIKA Rimantin, 50 mg, tabletki Rymantadyny chlorowodorek Należy przeczytać uważnie całą ulotkę, ponieważ zawiera ona informacje ważne dla pacjenta. Należy zachować
I EDYCJA HARMONOGRAM ZAJĘĆ TEORETYCZNYCH KURSU KWALIFIKACYJNEGO W DZIEDZINIE PIELĘGNIARSTWA PSYCHIATRYCZNEGO 13 stycznia kwietnia 2017
 I EDYCJA HARMONOGRAM ZAJĘĆ TEORETYCZNYCH KURSU KWALIFIKACYJNEGO W DZIEDZINIE PIELĘGNIARSTWA PSYCHIATRYCZNEGO 13 stycznia 2017 9 kwietnia 2017 Zajęcia teoretyczne odbywają się w sali dydaktycznej XI oddziału
I EDYCJA HARMONOGRAM ZAJĘĆ TEORETYCZNYCH KURSU KWALIFIKACYJNEGO W DZIEDZINIE PIELĘGNIARSTWA PSYCHIATRYCZNEGO 13 stycznia 2017 9 kwietnia 2017 Zajęcia teoretyczne odbywają się w sali dydaktycznej XI oddziału
Nazwa studiów: GERIATRIA I OPIEKA DŁUGOTERMINOWA Typ studiów: doskonalące WIEDZA
 Załącznik nr 7 do zarządzenia nr 12 Rektora UJ z 15 lutego 2012 r. Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: GERIATRIA I OPIEKA DŁUGOTERMINOWA Typ studiów: doskonalące
Załącznik nr 7 do zarządzenia nr 12 Rektora UJ z 15 lutego 2012 r. Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: GERIATRIA I OPIEKA DŁUGOTERMINOWA Typ studiów: doskonalące
Zaburzenia lękowe: Zaburzenia lękowe w postaci fobii: Agorafobia Fobie specyficzne Fobia społeczna. Zaburzenie lękowe z napadami lęku (lęk paniczny)
 Zaburzenia lękowe Zaburzenia lękowe: Zaburzenia lękowe w postaci fobii: Agorafobia Fobie specyficzne Fobia społeczna Zaburzenie lękowe z napadami lęku (lęk paniczny) Zaburzenia lękowe-fobie: Występuje
Zaburzenia lękowe Zaburzenia lękowe: Zaburzenia lękowe w postaci fobii: Agorafobia Fobie specyficzne Fobia społeczna Zaburzenie lękowe z napadami lęku (lęk paniczny) Zaburzenia lękowe-fobie: Występuje
arypiprazolu Twój przewodnik na temat Broszura informacyjna dla pacjenta/opiekuna Arypiprazol (Lemilvo)
 Twój przewodnik na temat arypiprazolu Arypiprazol (Lemilvo) Broszura informacyjna dla pacjenta/opiekuna Twój przewodnik na temat arypiprazolu 3 Wprowadzenie Twój lekarz rozpoznał u Ciebie zaburzenia afektywne
Twój przewodnik na temat arypiprazolu Arypiprazol (Lemilvo) Broszura informacyjna dla pacjenta/opiekuna Twój przewodnik na temat arypiprazolu 3 Wprowadzenie Twój lekarz rozpoznał u Ciebie zaburzenia afektywne
Obniżenie nastroju czy depresja??
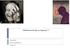 Obniżenie nastroju czy depresja?? T.ParnowskiIPiN Medyczny ProgramEdukacyjny PAP 10.02.2015 Czy depresja jest problemem społecznym?? Inw a śn cze W poł S h s yc P a j za c y d li za iejs ś erć i m Roczna
Obniżenie nastroju czy depresja?? T.ParnowskiIPiN Medyczny ProgramEdukacyjny PAP 10.02.2015 Czy depresja jest problemem społecznym?? Inw a śn cze W poł S h s yc P a j za c y d li za iejs ś erć i m Roczna
Neurologia Organizacja i wycena świadczeń. Danuta Ryglewicz Instytut Psychiatrii i Neurologii Warszawa
 Neurologia Organizacja i wycena świadczeń Danuta Ryglewicz Instytut Psychiatrii i Neurologii Warszawa Choroby neurologiczne wg. WHO Bardzo wysokie wskażniki rozpowszechnienia aktualnie na świecie u miliarda
Neurologia Organizacja i wycena świadczeń Danuta Ryglewicz Instytut Psychiatrii i Neurologii Warszawa Choroby neurologiczne wg. WHO Bardzo wysokie wskażniki rozpowszechnienia aktualnie na świecie u miliarda
Zasady stosowania leków przeciwdepresyjnych w chorobach neurologicznych
 Zasady stosowania leków psychotropowych w neurologii 1 Zasady stosowania leków psychotropowych w neurologii Dr hab. n. med. Jan Jaracz Klinika Psychiatrii Uniwersytetu Medycznego, Poznaƒ WST P Zaburzenia
Zasady stosowania leków psychotropowych w neurologii 1 Zasady stosowania leków psychotropowych w neurologii Dr hab. n. med. Jan Jaracz Klinika Psychiatrii Uniwersytetu Medycznego, Poznaƒ WST P Zaburzenia
Zasady stosowania leków psychotropowych w neurologii
 Zasady stosowania leków psychotropowych w neurologii 1 Zasady stosowania leków psychotropowych w neurologii Dr hab. n. med. Jan Jaracz Klinika Psychiatrii Uniwersytetu Medycznego, Poznaƒ Wst p Zaburzenia
Zasady stosowania leków psychotropowych w neurologii 1 Zasady stosowania leków psychotropowych w neurologii Dr hab. n. med. Jan Jaracz Klinika Psychiatrii Uniwersytetu Medycznego, Poznaƒ Wst p Zaburzenia
Migotanie przedsionków czynniki ograniczające dostępności do współczesnej terapii
 Migotanie przedsionków czynniki ograniczające dostępności do współczesnej terapii Piotr Pruszczyk, Klinika Chorób Wewnętrznych i Kardiologii Warszawski Uniwersytet Medyczny Centrum Diagnostyki i Leczenia
Migotanie przedsionków czynniki ograniczające dostępności do współczesnej terapii Piotr Pruszczyk, Klinika Chorób Wewnętrznych i Kardiologii Warszawski Uniwersytet Medyczny Centrum Diagnostyki i Leczenia
ANALIZA PROFILU METABOLICZNEGO PACJENTÓW Z PRZEWLEKŁĄ NIEWYDOLNOŚCIĄ SERCA I WSPÓŁISTNIEJĄCYM MIGOTANIEM PRZEDSIONKÓW
 ANALIZA PROFILU METABOLICZNEGO PACJENTÓW Z PRZEWLEKŁĄ NIEWYDOLNOŚCIĄ SERCA I WSPÓŁISTNIEJĄCYM MIGOTANIEM PRZEDSIONKÓW Rozprawa doktorska Autor: lek. Marcin Wełnicki Promotor: prof. dr hab. n. med Artur
ANALIZA PROFILU METABOLICZNEGO PACJENTÓW Z PRZEWLEKŁĄ NIEWYDOLNOŚCIĄ SERCA I WSPÓŁISTNIEJĄCYM MIGOTANIEM PRZEDSIONKÓW Rozprawa doktorska Autor: lek. Marcin Wełnicki Promotor: prof. dr hab. n. med Artur
WSTĘP. Skaner PET-CT GE Discovery IQ uruchomiony we Wrocławiu w 2015 roku.
 WSTĘP Technika PET, obok MRI, jest jedną z najbardziej dynamicznie rozwijających się metod obrazowych w medycynie. Przełomowymi wydarzeniami w rozwoju PET było wprowadzenie wielorzędowych gamma kamer,
WSTĘP Technika PET, obok MRI, jest jedną z najbardziej dynamicznie rozwijających się metod obrazowych w medycynie. Przełomowymi wydarzeniami w rozwoju PET było wprowadzenie wielorzędowych gamma kamer,
Udary mózgu w przebiegu migotania przedsionków
 Udary mózgu w przebiegu migotania przedsionków Dr hab. med. Adam Kobayashi INSTYTUT PSYCHIATRII I NEUROLOGII, WARSZAWA Pacjenci z AF cechują się w pięciokrotnie większym ryzykiem udaru niedokrwiennego
Udary mózgu w przebiegu migotania przedsionków Dr hab. med. Adam Kobayashi INSTYTUT PSYCHIATRII I NEUROLOGII, WARSZAWA Pacjenci z AF cechują się w pięciokrotnie większym ryzykiem udaru niedokrwiennego
KARTA PRZEDMIOTU OPIS
 CECHA PRZEDMIOTU KARTA PRZEDMIOTU OPIS INFORMACJE OGÓLNE O PRZEDMIODCIE Nazwa przedmiotu PSYCHIATRIA Poziom realizacji Studia pierwszego stopnia stacjonarne przedmiotu Jednostka realizująca Instytut Nauk
CECHA PRZEDMIOTU KARTA PRZEDMIOTU OPIS INFORMACJE OGÓLNE O PRZEDMIODCIE Nazwa przedmiotu PSYCHIATRIA Poziom realizacji Studia pierwszego stopnia stacjonarne przedmiotu Jednostka realizująca Instytut Nauk
WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH ORAZ WARUNKI ICH REALIZACJI
 Załączniki do rozporządzenia Ministra Zdrowia z dnia29 kwietnia 2011 r. Załącznik nr 1 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH ORAZ WARUNKI ICH REALIZACJI
Załączniki do rozporządzenia Ministra Zdrowia z dnia29 kwietnia 2011 r. Załącznik nr 1 WYKAZ ŚWIADCZEŃ GWARANTOWANYCH REALIZOWANYCH W WARUNKACH STACJONARNYCH PSYCHIATRYCZNYCH ORAZ WARUNKI ICH REALIZACJI
Aneks II. Wnioski naukowe i podstawy zawieszenia pozwoleń na dopuszczenie do obrotu przedstawione przez EMA
 Aneks II Wnioski naukowe i podstawy zawieszenia pozwoleń na dopuszczenie do obrotu przedstawione przez EMA 5 Wnioski naukowe Ogólne podsumowanie oceny naukowej produktów leczniczych zawierających meprobamat
Aneks II Wnioski naukowe i podstawy zawieszenia pozwoleń na dopuszczenie do obrotu przedstawione przez EMA 5 Wnioski naukowe Ogólne podsumowanie oceny naukowej produktów leczniczych zawierających meprobamat
Asduter 10 mg tabletki Asduter 15 mg tabletki Asduter 30 mg tabletki
 Asduter 10 mg tabletki Asduter 15 mg tabletki Asduter 30 mg tabletki VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu leczniczego Asduter przeznaczone do publicznej wiadomości VI.2.1 Omówienie
Asduter 10 mg tabletki Asduter 15 mg tabletki Asduter 30 mg tabletki VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu leczniczego Asduter przeznaczone do publicznej wiadomości VI.2.1 Omówienie
Otępienie w praktyce. Tomasz Gabryelewicz Anna Barczak Maria Barcikowska
 Otępienie w praktyce Tomasz Gabryelewicz Anna Barczak Maria Barcikowska Otępienie w praktyce Tomasz Gabryelewicz, Anna Barczak, Maria Barcikowska Copyright by Termedia Wydawnictwa Medyczne, Poznań 2018
Otępienie w praktyce Tomasz Gabryelewicz Anna Barczak Maria Barcikowska Otępienie w praktyce Tomasz Gabryelewicz, Anna Barczak, Maria Barcikowska Copyright by Termedia Wydawnictwa Medyczne, Poznań 2018
Rozpoznawanie depresji w praktyce lekarza POZ. Łukasz Święcicki II Klinika Psychiatryczna Instytut Psychiatrii i Neurologii Warszawa
 Rozpoznawanie depresji w praktyce lekarza POZ Łukasz Święcicki II Klinika Psychiatryczna Instytut Psychiatrii i Neurologii Warszawa Lekarz ogólny często może rozpoznać depresję jest to choroba często spotykana
Rozpoznawanie depresji w praktyce lekarza POZ Łukasz Święcicki II Klinika Psychiatryczna Instytut Psychiatrii i Neurologii Warszawa Lekarz ogólny często może rozpoznać depresję jest to choroba często spotykana
POROZUMIENIE CZY KONFLIKT? O AKCEPTACJI CHOROBY. PSYCHOLOGICZNE ASPEKTY NF1 W KONTEKŚCIE RODZINNYM
 POROZUMIENIE CZY KONFLIKT? O AKCEPTACJI CHOROBY. PSYCHOLOGICZNE ASPEKTY NF1 W KONTEKŚCIE RODZINNYM dr n. med. Magdalena Trzcińska Szpital Uniwersytecki nr 1 im. dr. A. Jurasza w Bydgoszczy NF1 W RODZINIE
POROZUMIENIE CZY KONFLIKT? O AKCEPTACJI CHOROBY. PSYCHOLOGICZNE ASPEKTY NF1 W KONTEKŚCIE RODZINNYM dr n. med. Magdalena Trzcińska Szpital Uniwersytecki nr 1 im. dr. A. Jurasza w Bydgoszczy NF1 W RODZINIE
Emilia Socha Fundacja WHC socha@korektorzdrowia.pl
 Emilia Socha Fundacja WHC socha@korektorzdrowia.pl W styczniu 1907 roku, ukazała się praca niemieckiego neurologa, Aloisa Alzheimera, O szczególnej chorobie kory mózgowej Opisywała ona przypadek pacjentki,
Emilia Socha Fundacja WHC socha@korektorzdrowia.pl W styczniu 1907 roku, ukazała się praca niemieckiego neurologa, Aloisa Alzheimera, O szczególnej chorobie kory mózgowej Opisywała ona przypadek pacjentki,
Lek. Olgierd Woźniak. Streszczenie rozprawy doktorskiej
 Lek. Olgierd Woźniak Streszczenie rozprawy doktorskiej Ocena czynników ryzyka adekwatnych interwencji kardiowerteradefibrylatora u pacjentów z arytmogenną kardiomiopatią prawej komory. Wstęp Arytmogenna
Lek. Olgierd Woźniak Streszczenie rozprawy doktorskiej Ocena czynników ryzyka adekwatnych interwencji kardiowerteradefibrylatora u pacjentów z arytmogenną kardiomiopatią prawej komory. Wstęp Arytmogenna
