Brak czynności półkul mózgu
|
|
|
- Zbigniew Pluta
- 8 lat temu
- Przeglądów:
Transkrypt
1 Neurologiczne kryteria śmierci 101 Tabela 3 Zalecany czas obserwacji w różnych sytuacjach klinicznych Przyczyna uszkodzenia mózgu Zalecany czas obserwacji [h] Rozległy zabieg neurochirurgiczny > 4 Uraz czaszki (bez wtórnego uszkodzenia wywołanego krwiakiem, wstrząsem i hipoksemią) > 6 Spontaniczny krwotok wewnątrzczaszkowy > 6 Hipoksja mózgu (powieszenie, utonięcie, zatrzymanie krążenia) Żadna z powyższych przyczyn (w tym podejrzenie zatrucia lekami, lecz bez możliwości wykonania skriningu) > Jak już wielokrotnie podkreślano, rozpoznanie śmierci mózgu jako całości wymaga wykazania nieodwracalnej utraty czynności: wyższych ośrodków mózgowia, w tym kory mózgowej (w uproszczeniu utraty funkcji półkul mózgu), wyrażającej się przede wszystkim śpiączką; pnia mózgu (brak odruchów tzw. pniowych oraz nieczynny ośrodek oddechowy) Brak czynności półkul mózgu Stan przytomności. Jest zrozumiałe, że pacjent z podejrzeniem śmierci mózgu musi być głęboko nieprzytomny (koma) i z tego stanu nie dawać się wyprowadzić supramaksymalnymi bodźcami nocyceptywnymi. Stan śpiączki należy różnicować przede wszystkim z osłupieniem (stupor), zespołem zamknięcia (locked-in syndrome) oraz stanem wegetatywnym. Szerzej o patologicznych stanach zaburzeń przytomności w rozdz Reakcje ruchowe na bodziec nocyceptywny. Zdecydowanie ukierunkowane reakcje motoryczne na bodziec nocyceptywny wykluczają w zasadzie śmierć mózgu. Podobnie o przetrwałych funkcjach mózgu świadczą zarówno reakcje motoryczne zgięciowe (objaw odkorowania ), jak i wyprostne (objaw odmóżdżenia ). Reakcje ruchowe na nocycepcję pochodzące nerwów czaszkowych (np. ucisk okolicy nadoczodołowej) wskazują na utrzymanie czynności pnia mózgu. Natomiast reakcje ruchowe, w których gałęzi efferentnej (odśrodkowej) pośredniczą nerwy rdzeniowe, mogą być również prostym odruchem
2 102 Przygotowanie dawcy narządów rdzeniowym, który dość często utrzymuje się u osób z wysokim przerwaniem rdzenia kręgowego lub z potwierdzoną śmiercią mózgu (więcej o przetrwałych odruchach rdzeniowych w rozdz. 6.3). Po przyłożeniu bodźca nocyceptywnego w obszarze unerwienia rdzeniowego należy przede wszystkim obserwować reakcje ruchowe z zakresu nerwów czaszkowych (mięśnie mimiczne twarzy) Brak odruchów z pnia mózgu Kliniczne badanie neurologiczne mające na celu rozpoznanie śmierci mózgu składa się głównie z oceny odruchów pniowych. Badanie jest diagnostycznym spacerem od wyższych do niższych ośrodków pnia mózgu i zdarza się stwierdzać nieobecność odruchów angażujących wysokie struktury pnia (np. reakcja źrenic na światło) i utrzymanie odruchów ze struktur niskich (odruch kaszlowy z rozdwojenia tchawicy). Reakcja źrenic na światło. W odruchu zwężania źrenic po ich oświetleniu pośredniczą nerwy mózgowe II i III; centrum odruchu zlokalizowane jest w śródmózgowiu. Niektóre leki mają wpływ na wielkość źrenic, lecz nie eliminują odruchu. Obecność szerokich i sztywnych źrenic świadczy o zaburzonej równowadze układów przywspółczulnego i współczulnego na korzyść tego ostatniego. Mięsień rozszerzacz źrenicy jest unerwiony współczulnie z górnych zwojów pnia współczulnego przez współczulne włókna rdzeniowe, których czynność jest utrzymana nawet w stanie śmierci pnia mózgu, która przerywa aktywność ośrodka przywspółczulnego, sterującego zwieraczem źrenicy przez włókna nerwów czaszkowych. Uszkodzenie śródmózgowia objawiać się może pośrednią szerokością źrenic (4 6 mm), co wynika z uszkodzenia przywspółczulnego jądra Edingera Westphala. Z kolei naruszenie funkcji mostu powoduje wystąpienie źrenic szpilkowatych, co wynika z uszkodzenia włókien współczulnych i silnej przewagi przywspółczulnego ośrodka w śródmózgowiu. Szpilkowate źrenice i funkcjonujące jądro Edingera Westphala wykluczają oczywiście możliwość rozpoznania śmierci pnia mózgu. Jak widać z powyższych przykładów, rozmiar źrenic chorego, u którego podejrzewa się śmierć mózgu, zależy od sekwencji uszkodzeń mózgowia; zasadniczym dowodem na śmierć pnia mózgu jest brak reakcji źrenic na światło. Odruch oczno-mózgowy. Odruch ten (oculocephalic reflex) jest często określany niewłaściwie jako objaw oczu lalki (doll s eyes reflex). W odruch oczno-mózgowy zaangażowane są nerwy mózgowe II, VI i VIII oraz interneurony śródmózgowia i mostu. W warunkach fizjologicznych oczy pozostają ufiksowane w jednym punkcie podczas poruszania głową; rotacja głowy na prawo
3 Neurologiczne kryteria śmierci 103 uruchamia przywiedzenie prawego oka i odwiedzenie lewego. O uszkodzeniu pnia mózgu świadczy niezmienne ułożenie gałek ocznych podczas zmiany pozycji głowy. Pozytywna odpowiedź wskazuje oczywiście, że pień mózgu funkcjonuje i wykonywanie dalszych badań w kierunku NDD jest nieuzasadnione. Testu w sposób standardowy nie można wykonać u chorych z uszkodzeniem kręgosłupa; wyjściem jest zastosowanie łóżka przechylnego. W Wielkiej Brytanii odruch oczno-mózgowy nie jest włączony do obowiązujących wytycznych ogólnokrajowych, chociaż wykorzystywany jest w niektórych ośrodkach klinicznych. Zdaniem części klinicystów odruch oczno- -mózgowy jest szczególnie przydatny u niemowląt i małych dzieci, u których odruch oczno-przedsionkowy jest trudniejszy do wywołania. Odruch rogówkowy (corneal reflex). Odruch ten tworzą nerwy czaszkowe III, V i VII, a centrum jest umiejscowione anatomicznie w moście. W warunkach fizjologicznych podrażnienie rogówki dotykiem powoduje odruchowe zamknięcie oka. W wypadku podejrzenia śmierci mózgu odruch nie występuje. Odruch oczno-przedsionkowy (oculovestibular reflex). W polskich wytycznych odruch ten nazywany jest próbą kaloryczną. W łuk odruchowy, dla którego bodźcem jest irygacja błony bębenkowej zimnym płynem (7 10 C), zaangażowane są nerwy czaszkowe III, IV, VI i VIII z ośrodkami ulokowanymi w śródmózgowiu i moście. Test cieszy się wielkim uznaniem i jest umieszczony w wytycznych rozpoznawania śmierci mózgu chyba wszystkich krajów, chociaż pokrywa dokładnie ten sam obszar funkcjonalny pnia co odruchy: źreniczny na światło, rogówkowy i oczno-mózgowy. Poza tym odruch oczno-przedsionkowy jest trudniejszy do wywołania od pozostałych testów pniowych, a jego wynik jest źródłem dość częstych wątpliwości. Studenci w krajach anglosaskich ułatwiają sobie zapamiętanie kierunku oczopląsu w teście wykonywanym u pacjentów z prawidłowym mózgowiem za pomocą akronimu COWS: cold opposite, warm same przy zimnym płynie oczopląs (nystagmus) w stronę przeciwną od płukanego przewodu usznego, przy ciepłym w stronę przewodu usznego poddawanego testowi. Przy użyciu zimnego płynu jako bodźca gałki oczne tonicznie skręcają w kierunku bodźca, ale podlegają szybkiej korekcji (nystagmus) w stronę przeciwną. Źródłem tej korekcji jest pole 8. kory płata czołowego po tej samej stronie. W przypadku wypadnięcia czynności płatów czołowych obserwuje się toniczne zwrócenie gałek w stronę bodźca, za które odpowiada pień mózgu, lecz bez korekcyjnego oczopląsu. W przypadku śmierci mózgu, a więc zarówno płatów czołowych, jak i pnia na poziomie śródmózgowia i mostu, po przepłukaniu przewodu usznego zimnym płynem nie stwierdza się ani skręcenia gałek w stronę bodźca, ani korekcyjnego oczopląsu (gałki nieruchome).
4 104 Przygotowanie dawcy narządów Odruch wymiotny i kaszlowy. W obu odruchach pośredniczą nerwy czaszkowe IX i X, a ich ośrodki mieszczą się w rdzeniu przedłużonym. Odruch wymiotny wywołuje się przez drażnienie tylnej ściany gardła, a odruch kaszlowy przez stymulację rozwidlenia tchawicy. W stanie śmierci mózgu oba odruchy nie występują i są dowodem braku czynności dolnego odcinka pnia mózgu Brak czynności ośrodka oddechowego Wykazanie braku czynności ośrodka oddechowego (próba bezdechu) jest zwieńczeniem klinicznych testów służących potwierdzeniu śmierci mózgu. Wszyscy chorzy z podejrzeniem śmierci mózgu są wentylowani mechanicznie; najmniejszy ślad aktywności oddechowej takie podejrzenie oczywiście oddala. Brak aktywności oddechowej u chorego wentylowanego respiratorem może jednakże wynikać z małej wartości PaCO 2 i celem próby bezdechu jest wykazanie braku wrażliwości ośrodka oddechowego na stymulujące działanie adekwatnie wysokiego poziomu PaCO 2. Badania na zwierzętach oraz obserwacje kliniczne wykazały, że w miarę wzrostu PaCO 2 zwiększa się wentylacja minutowa i maksymalny efekt stymulujący ośrodek oddechowy zachodzi przy PaCO 2 = 150 mm Hg; powyżej tej wartości napęd oddechowy się zmniejsza [2]. Największym stymulatorem ośrodka oddechowego jest jednak połączenie bodźca hiperkapnicznego z hipoksemicznym. Stosowanie bardzo dużych wartości PaCO 2 do wykazania braku czynności pnia mózgu jest wykluczone, ponieważ towarzysząca kwasica gazowa byłaby zagrożeniem jakości pobieranych narządów. Wykazano w licznych badaniach, że u osób z wcześniej prawidłowym PaCO 2 wartość tego parametru w przedziale mm Hg zapewnia wystarczającą stymulację ośrodka oddechowego. U osób z wartością wcześniej powiększoną (np. pacjenci z przewlekłą obturacyjną chorobą płuc) większość wytycznych zaleca poziom PaCO 2 wyższy o 20 mm Hg od podstawowego. Wytyczne z USA rekomendują dla próby bezdechu poziom PaCO 2 > 60 mm Hg z gazometrii krwi tętniczej (podobnie polskie). W Wielkiej Brytanii przyjęto poziom PaCO 2 > 50 mm Hg. W niektórych wytycznych wymaga się udokumentowania równoległego spadku ph < 7,28, chociaż nie dostarczono przekonujących dowodów naukowych uzasadniających to zalecenie. Brak ruchów oddechowych u chorego z odpowiednio wysokim PaCO 2 (50 60 mm Hg lub 20 mm Hg powyżej wartości podstawowej) przez okres 10 min po odłączeniu respiratora świadczy o braku czynności ośrodka oddechowego i śmierci pnia mózgu w jego dolnym odcinku. Nie opisano dotąd przypadku, w którym chory z nieobecnymi odruchami z pnia mózgu wykazywałby aktywność oddechową pozwalającą na rezygnację z użycia respiratora. Techniczne warunki próby bezdechu. Przed rozpoczęciem próby, którą wykonać można tylko u pacjenta ze stosunkowo stabilną hemodynamiką,
5 Neurologiczne kryteria śmierci 105 należy upewnić się co do wszystkich możliwych wykluczeń (nieobecność leków, właściwa temperatura ciała itp.). Parametry respiratora należy ustawić tak, aby przed rozpoczęciem próby PaCO 2 wynosiło ok. 40 mm Hg, co pozwoli nie wydłużać czasu bezdechu. Jeśli w gazometrii tętniczej wykonanej po 10 min wartość PaCO 2 jest zbyt niska, należy kontynuować bezdech lub w przypadku zagrażającej desaturacji tętniczej przywrócić wentylację mechaniczną z mniejszą wentylacją minutową, a następnie powtórzyć test z wyższą wartością wyjściową PaCO 2. Co najmniej 10-minutowa preoksygenacja zapewni usunięcie azotu z płuc i stworzy magazyn O 2, który zapewni bezpieczną oksygenację krwi po odłączeniu respiratora. W trakcie bezdechu PaCO 2 zwiększa się w przybliżeniu z szybkością 3 6 mm Hg/min [3], ale jak uczy doświadczenie kliniczne, ten wzrost z powodu insuflacji tlenu może być znacznie mniejszy (wypłukiwanie CO 2 ). Po preoksygenacji i odłączeniu respiratora należy zapewnić suplementację 100% O 2, co jest realizowane za pomocą 2 technik: umieszczenie w rurce dotchawiczej zgłębnika (koniec dystalny tuż powyżej rozdwojenia tchawicy), przez który podawany jest O 2 z prędkością 6 l/min; ta opcja wymieniana jest w większości algorytmów potwierdzania śmierci mózgu, w tym również w wytycznych polskich; dołączenie do rurki intubacyjnej układu oddechowego bezzastawkowego (np. Maplesona) z adekwatnym dopływem 100% O 2. Klasyczna metoda z cewnikiem wprowadzonym przez rurkę intubacyjną i podażą O 2 z prędkością 6 l/min jest prosta, co nie powinno jednak usypiać czujności wykonującego próbę. W piśmiennictwie istnieje bogata kazuistyka na temat powikłań próby bezdechu, obejmujących zagrażające życiu incydenty, takie jak uraz płuca typu barotrauma oraz odma prężna opłucnowa czy odma śródpiersia [4]. Przyczyną tych powikłań jest zaklinowanie cewnika w dolnych drogach oddechowych, utrudniające zwrotny wypływ podawanego gazu z płuc. Po rozpoczęciu próby bezdechu należy pilnie obserwować, czy nie wzrasta objętość klatki piersiowej i czy nie pojawiają się krążeniowe wykładniki nadmiernego wzrostu ciśnienia w drogach oddechowych. W niektórych wytycznych dopuszcza się możliwość wykorzystania układu oddechowego respiratora jako źródła dostawy tlenu; tryb pracy przełącza się na oddech spontaniczny (z wyłączeniem wszystkich alarmów, a przede wszystkim bezdechu). Takie rozwiązanie umożliwia utrzymanie stałego ciśnienia w drogach oddechowych (CPAP continuous positive airway pressure) w trakcie próby u chorych, u których wcześniej istniały wskazania do tej techniki wentylacji. Innym sposobem uzyskania CPAP bez pomocy respiratora podczas próby bezdechu jest użycie rurki T zaopatrzonej w stosowną zastawkę wydechową oraz dopływ O 2 z prędkością 12 l/min [5]. Uszkodzenie płuc z nasilonymi zaburzeniami wymiany gazowej (PaO 2 /FiO 2 < 300) może uniemożliwić wykonanie próby bezdechu z powodu natychmia-
6 106 Przygotowanie dawcy narządów stowej desaturacji krwi tętniczej i zaburzeń hemodynamicznych. Niektóre wytyczne (w tym również polskie) pozwalają w takiej sytuacji na zwiększenie PaCO 2 do wymaganych mm Hg przez wentylację mechaniczną z małą pojemnością minutową i wysokim stężeniem O 2 (jest to więc klasyczna hiperkapnia permisywna). Brak aktywności oddechowej ocenia się przy pracującym respiratorze lub po jego krótkotrwałym odłączeniu (30 40 s) Czas obserwacji wstępnej przed pierwszym badaniem neurologicznym W celu rozpoznania nieodwracalnego uszkodzenia mózgu zaleca się zastosowanie odpowiednio długiej obserwacji wstępnej przed rozpoczęciem procedury orzekania o śmierci mózgu. Za początek czasu obserwacji wstępnej należy przyjąć moment, w którym odnotowano pojawienie się klinicznych cech śmierci mózgu. W przypadku nieskomplikowanych, pierwotnych uszkodzeń mózgu (np. incydent naczyniowy) zaleca się okres wstępnej obserwacji 6 h. W uszkodzeniach wtórnych spowodowanych m.in. takimi czynnikami, jak udar niedokrwienny mózgu czy hipoglikemia, czas ten powinien wynosić co najmniej 12 h, a w uszkodzeniu spowodowanym niedotlenieniem (zatrzymanie krążenia) nawet 24 h. Czas obserwacji wstępnej jest również znacznie wydłużony we wszystkich zaleceniach odnoszących się do dzieci. We wszystkich grupach wiekowych czas obserwacji wstępnej może być skrócony pod warunkiem wykonania dodatkowych badań potwierdzających, a w szczególności badań oceniających przepływ mózgowy krwi Odstęp czasowy pomiędzy pierwszym a drugim badaniem neurologicznym Odstęp czasowy pomiędzy 2 testami NDD powinien zależeć od: rodzaju uszkodzenia mózgu (pierwotne, wtórne, podnamiotowe, nadnamiotowe); użycia dodatkowych badań instrumentalnych; wieku pacjenta. W literaturze istnieje względna zgodność co do rekomendowania minimalnego 24-godzinnego czasu obserwacji pacjentów z urazem mózgu typu hipoksemia reperfuzja (np. po zatrzymaniu krążenia). Pomimo tej zgodności brak naukowych argumentów na poparcie konkretnej rekomendacji. W niektórych zaleca się powtórzenie badania odruchów z pnia mózgu, lecz bez ponawiania próby bezdechu, ponieważ tolerancja pacjenta na ten test może być w drugiej próbie gorsza.
7 Neurologiczne kryteria śmierci 107 Interwał pomiędzy badaniami zmniejszył się od czasu pierwszych rekomendacji Komitetu Harwardzkiego i obecnie w niektórych zaleceniach krajowych waha się w granicach 2 24 h, zależnie od etiologii uszkodzenia mózgu. Jednak w wielu wytycznych brak szczegółowych wskazówek, a jedynym czynnikiem wymagającym zastanowienia się nad przerwą jest młody wiek pacjenta (< 18 lat). Przegląd literatury nie dostarcza podstawy do wyboru określonego przedziału czasowego Organizacyjne aspekty rozpoznawania śmierci mózgu Kompletowanie zespołu wykonującego rozpoznanie śmierci badaniem neurologicznym W powszechnej opinii jest oczywiste, że śmierć mózgu musi być potwierdzana przez bardzo doświadczonych lekarzy, korzystających przy tym z konsultacji kolegów innych specjalności, ponieważ konsekwencje ustalonego rozpoznania są poważne i nieodwracalne. Chociaż we wszystkich wytycznych podkreśla się wagę doświadczenia klinicznego, nigdzie nie jest napisane precyzyjnie, kto może zostać członkiem komisji. W niektórych zaleceniach wymaga się obecności przynajmniej jednego specjalisty klinicznego z zakresu neurobiologii (neurolog, neurochirurg), lecz zgodnie z większością wytycznych NDD może przeprowadzić każdy odpowiednio przeszkolony lekarz z doświadczeniem klinicznym. Coraz częściej podnosi się potrzebę certyfikacji wszystkich lekarzy, którzy chcą uczestniczyć w procedurze rozpoznawania śmierci mózgu. Liczba lekarzy w komisji NDD. Analiza obowiązujących wytycznych z całego świata wykazała, że w prawie połowie krajów śmierć mózgu potwierdzać można jednoosobowo, w pozostałych wymagana jest obecność 2 lekarzy, a tylko w nielicznych (w tym w Polsce) w skład komisji wchodzi więcej niż 2 lekarzy [6]. W kilku legislacjach jednoosobowy skład orzekający jest poszerzany do 2 lekarzy, jeśli przewiduje się pobieranie narządów do przeszczepienia. Brak jakichkolwiek dowodów klinicznych na to, że orzekanie o śmierci mózgu przez 2 lekarzy miałoby przewagę nad orzekaniem jednoosobowym. Wykluczenia z komisji. Część wytycznych wyklucza lekarza bezpośrednio zajmującego się chorym (tzw. lekarza prowadzącego), podczas gdy np. ustawodawca stanu Floryda w USA wręcz żąda, aby lekarz prowadzący był członkiem komisji orzekania NDD. W celu uniknięcia konfliktu interesów w większości wytycznych (również w polskich) zaleca się, aby lekarze zaangażowani w przeszczepienia narządów byli wyłączeni z komisji orzekającej NDD. Stwarza to często problemy
8 108 Przygotowanie dawcy narządów w mniej licznych zespołach anestezjologicznych, ponieważ większość procedur wymaga, aby test bezdechu wykonywany był przez anestezjologa, co uniemożliwia później tej samej osobie uczestniczenie zarówno w operacji pobrania narządów, jak i ich przeszczepienia Formalna godzina zgonu chorego Nie jest to problem wyłącznie teoretyczny, ponieważ łączyć się może z poważnymi komplikacjami prawnymi, w tym dotyczącymi nabycia praw spadkowych. Zdarza się, że w czasie kilku godzin dojść może do zmiany stanu prawnego wśród rodziny chorego (narodziny, zgon), które zmieniają warunki dziedziczenia i ustalenie dokładnej godziny zgonu staje się ważnym problemem. Literatura medyczna milczy w tym względzie. Rozpoznanie śmierci badaniem neurologicznym wymaga co najmniej 2 prób klinicznych wykonanych przez 1 lekarza. Jeśli pacjent jest przygotowywany do donacji, mogą upłynąć godziny, zanim przerwie się zabiegi lecznicze i wentylację mechaniczną. Pallis argumentuje, że pacjent jest deklaratywnie martwy z chwilą, kiedy badania kliniczne wykażą śmierć mózgu [7]. W tym momencie pacjent staje się wentylowanym trupem. Autor nie wyjaśnia, czy za czas śmierci uznaje się koniec pierwszego, czy drugiego testu NDD. Wijdicks nie zajmuje się specjalnie tym problemem, ale wg niego wynik drugiego testu NDD u doświadczonego lekarza nigdy nie różni się od pierwszego i wykonywanie drugiej próby bezdechu uważa za nieracjonalne. Z tego punktu widzenia za moment śmierci należałoby uznać czas zakończenia pierwszego testu Badania dodatkowe w rozpoznawaniu śmierci badaniem neurologicznym Jak wielokrotnie podkreślano, NDD jest zasadniczo rozpoznaniem opierającym się na objawach klinicznych. Dodatkowe instrumentalne badania potwierdzające nie są wymagane ani zalecane pod warunkiem, że: spełnione są wszystkie kliniczne kryteria NDD; ustalona jest definitywna etiologia uszkodzenia mózgu; potwierdzona jest nieodwracalność uszkodzenia; nie ma wątpliwości w odniesieniu do objawów klinicznych. Nie należy nigdy rozpoczynać procedury rozpoznawania śmierci mózgu, gdy istnieją jakiekolwiek dowody aktywności pnia mózgu, reakcji motorycznych z zakresu nerwów czaszkowych czy ślad oddechu. W większości krajów dodatkowe badania zaleca się w sytuacjach, kiedy obrażenia utrudniają lub uniemożliwiają wykonanie testów klinicznych
9 Neurologiczne kryteria śmierci 109 (ciężki uraz twarzoczaszki, uszkodzenie gałek ocznych, uszkodzenie ucha środkowego) lub w sytuacji, kiedy stwierdza się wykładniki współistniejących chorób (zaburzenia endokrynologiczne albo metaboliczne). Zaburzające czynniki kliniczne, takie jak hipotermia, zatrucie lekami lub terapia pewnymi lekami (barbiturany, benzodiazepiny, opioidy), muszą być albo leczone, albo wykluczone, albo należy odczekać na ustąpienie ich działania przed rozpoczęciem NDD. W niektórych zaleceniach dopuszcza się wykonanie badania dodatkowego w celu rozwiania wątpliwości rodziny chorego (zwłaszcza jeśli jest to warunek zgody na pobranie narządów). Dodatkowe testy w NDD powinny spełnić następujące kryteria: badanie nie powinno wykazywać wyników fałszywie dodatnich (test potwierdza śmierć mózgu, a zmiany mózgowe ustępują) ani wyników fałszywie ujemnych (w których stwierdza się żyjący mózg pomimo klinicznych wykładników śmierci mózgu i braku późniejszej poprawy neurologicznej); badanie musi być odporne na czynniki zaburzające, takie jak np. leki czy hipotermia; dla badania powinny być określone precyzyjne standardy dotyczące techniki wykonania oraz interpretacji wyników; badanie powinno być łatwo dostępne (możliwość zastosowania nie powinna się ograniczać do kilku ośrodków klinicznych), bezpieczne, a najlepiej możliwe do wykonania na oddziale intensywnej terapii przy łóżku pacjenta. Badania dodatkowe potwierdzające śmierć mózgu zaliczają się do 3 podstawowych kategorii: badania elektrofizjologiczne: elektroencefalografia (EEG), pniowe słuchowe potencjały wywołane (BAEP brainstem auditory evoked potentials), somatosensoryczne potencjały wywołane (SSEP somatosensory evoked potentials), ruchowe potencjały wywołane (MEP motor evoked potentials), ocena zmienności rytmu serca (HRV heart rate variability); badania mózgowego przepływu krwi: 4-naczyniowa angiografia mózgowa (4CA 4-vessel cerebral angiography), przezczaszkowa ultrasonografia dopplerowska (TCD transcranial doppler), scyntygrafia perfuzyjna, obrazowanie rezonansem magnetycznym (MRI magnetic resonance imaging), angiografia rezonansu magnetycznego (MRA magnetic resonanse angiography) oraz angiografia tomografii komputerowej (CTA computed tomography angiography); inne: tomografia emisji pozytronowej (PET positron emission tomography), oksygenacja żyły szyjnej, test atropinowy. W niektórych legislacjach uznane badania dodatkowe oceniające przepływ mózgowy krwi, a więc 4-naczyniowa angiografia i scyntygrafia perfuzyjna, wystarczają jako jedyne badanie (bez oceny odruchów pniowych i próby bez-
10 110 Przygotowanie dawcy narządów dechu) do rozpoznania śmierci mózgu. Tego rodzaju procedura jest racjonalnym postępowaniem u potencjalnych dawców narządów w następujących okolicznościach: u pacjentów hemodynamicznie niestabilnych, mogących nie przetrwać kilkugodzinnego okresu 2 serii badań neurologicznych; w wypadku wysokiego stężenia barbituranów i innych leków w osoczu, przy którym długi czas naturalnej eliminacji leków mógłby zagrażać destabilizacją krążenia i utratą dawcy. Podkreśla się jednak, że taką szybką ścieżkę powinno się wykorzystywać w sytuacjach wyjątkowych, a zasadą powinno być rozpoznawanie śmierci mózgu na podstawie standardowego badania neurologicznego Badania elektrofizjologiczne Elektroencefalografia. W pierwszych kryteriach śmierci mózgu (np. harwardzkich) badanie EEG należało do obowiązkowych i najważniejszych, a linia izoelektryczna była przekonującym dowodem rozpoznania śmierci mózgu. Obecnie badanie EEG zalecane jest w wielu krajach (USA, Kanada, Polska) jako obowiązujące, jedno z instrumentalnych badań służących do rozpoznania śmierci mózgu u małych dzieci [8]. Badanie EEG cechuje się jednak pewnymi anatomicznymi i fizjologicznymi ograniczeniami, które istotnie osłabiają jego kliniczną przydatność. Rejestrowany sygnał EEG jest odbiciem aktywności elektrycznej neuronów głównie kory, i to tylko jej zewnętrznej warstwy, tuż pod skalpem; niedostępny dla zapisu jest sygnał ze struktur podkorowych, takich jak pień mózgu czy wzgórze. Co więcej, technologia zapisu osłabiająca częstotliwości < 0,5 Hz i > 35 Hz może sprawić, że zapis będzie płaski lub izoelektryczny pomimo obecności żywych neuronów. Zaprezentowano kilka prac dotyczących przydatności EEG do potwierdzenia śmierci mózgu. Wyniki badań oceniających częstość wyników fałszywie ujemnych (w których stwierdza się obecność zapisu pomimo klinicznych wykładników śmierci mózgu) są sprzeczne, co bardzo podważa użyteczność badania. Agonalną aktywność EEG stwierdzano u 7 z 15 dorosłych i u 15 z 29 dzieci w czasie, gdy pacjenci ci spełniali kliniczne kryteria śmierci mózgu [9, 10]. Z kolei w innych badaniach zarejestrowano aktywność EEG tylko u 1 z 50 dorosłych z rozpoznaną śmiercią mózgu [11] i u żadnego z 28 dzieci [12]. Z wyjątkiem pojedynczych doniesień kazuistycznych brakuje prac oceniających wyniki fałszywie dodatnie, w których zapis EEG jest płaski pomimo braku innych wykładników śmierci mózgu. Często podkreślaną niedogodnością badania EEG jest wrażliwość na zakłócenia elektryczne (artefakty), co jest szczególnie dotkliwe na oddziale intensywnej terapii, naszpikowanym sprzętem elektrycznym i monitorującą
11 Neurologiczne kryteria śmierci 111 aparaturą elektroniczną. Nawet doświadczonym interpretatorom sygnału z trudem przychodzi rozróżnienie zapisanych sygnałów zakłócających (wynik fałszywie dodatni) od prawdziwego sygnału EEG. W opinii wielu klinicystów wartość badania EEG w rozpoznawaniu śmierci mózgu, również u dzieci, jest więcej niż wątpliwa [13]. Potencjały wywołane. Analiza wczesnych komponentów zapisu somatosensorycznych (SSEP) oraz pniowych słuchowych potencjałów wywołanych (BAEP), wykorzystująca wspomaganie komputerowe, umożliwia ocenę czynnościową głębokich struktur mózgowia, w tym pnia mózgu. Dużą zaletą tych testów, w odróżnieniu od EEG, jest niewrażliwość na leki sedacyjne i hipotermię. Istotną wadą badania jest to, że potencjały wywołane uruchamiają tylko wąskie strukturalnie szlaki sensoryczne (narzuca to konieczność wykonywania testu po obu stronach ciała), co uniemożliwia ocenę pnia mózgu jako całości. Ponadto badanie BAEP wymaga nienaruszonego ucha wewnętrznego, co wyklucza chorych z rozległymi obrażeniami głowy. Przydatność kliniczna badania potencjałów wywołanych w diagnostyce śmierci mózgu jest często kwestionowana. Badania nad przydatnością potencjałów wywołanych w diagnostyce śmierci mózgu nie są zbyt liczne. Facco badał potencjały wywołane u 130 dorosłych chorych z potwierdzoną klinicznie śmiercią mózgu [14]. W przypadku BAEP autor stwierdził obecność fali III i V (generowanych przez pień mózgu) u 6 chorych, podczas gdy dla SSEP badanie wypadło pozytywnie (obecność fal w zapisie) w 4 przypadkach. Dla odmiany w innym badaniu, obejmującym 30 pacjentów z potwierdzoną śmiercią mózgu, w żadnym przypadku nie stwierdzono reakcji na potencjały wywołane, ani dla BAEP, ani SSEP [15]. Istnieją liczne dowody na nieobecność pniowych potencjałów wywołanych, zarówno sensorycznych, jak i słuchowych, u chorych z ciężkimi obrażeniami mózgowia, ale bez wykładników śmierci tego narządu (wynik fałszywie ujemny) [16]. Badanie potencjałów wywołanych pojedynczą techniką (np. BAEP lub SSEP) jest mało wiarygodne, ponieważ jądra pniowe zaangażowane w ocenę któregokolwiek ze szlaków nie pozwalają na ocenę funkcjonalnej integralności całego pnia mózgu. Tourtchaninoff zaproponował skorzystanie z multimodalnych potencjałów wywołanych (MEP multimodal evoked potentials) [17]. Zdaniem autora równoczesne zastosowanie SSEP z nerwu pośrodkowego, BAEP oraz wizualnych potencjałów wywołanych jest zdecydowanie bardziej przydatne w potwierdzaniu śmierci mózgu, zwłaszcza u osób pozostających w hipotermii, zatrutych lekami oraz z głębokimi zaburzeniami metabolicznymi (niewydolność wątroby). Ocena zmienności rytmu serca (HRV). W pierwszej fazie śmierci pnia mózgu dochodzi do zwiększonej aktywności układu współczulnego, co wyraża się nadciśnieniem tętniczym, przyśpieszeniem rytmu serca i zwiększoną kurczliwością miokardium (autonomic storm). W późniejszej fazie, po dokonaniu się śmierci pnia, wpływ autonomicznego układu nerwowego na rytm serca
12 112 Przygotowanie dawcy narządów się zmniejsza i od tego momentu czynność serca staje się wolniejsza. Badania wykazały również, że w tej fazie maleje naturalna zmienność rytmu serca (HRV heart rate variability) [18]. Ta metoda oceny rozległości uszkodzenia pnia mózgu budzi pewne nadzieje ze względu na łatwą dostępność sygnału, ponieważ dla analizy Fouriera zmienności rytmu serca wykorzystywany jest standardowy sygnał EKG. Poza tym, ze względu na użyteczność tej metody w położniczej ocenie czynności serca płodu, istnieje łatwy dostęp do specjalistycznego oprogramowania komputerowego. Rapene, wykorzystując spektralną analizę rytmu serca Fouriera, ocenił aktywność autonomiczną u pacjentów o różnym stopniu uszkodzenia mózgu: od głębokiej śpiączki do śmierci pnia mózgu [19]. Autor wykazał, że po okresie burzy autonomicznej HRV wykazuje gwałtowny spadek napięcia układu współczulnego i przywspółczulnego, co korelowało dobrze z innymi wykładnikami śmierci pnia mózgu. Zdaniem autora analiza HRV okazuje się czułą i prostą metodą rozpoznania śmierci mózgu, która jednak zawodzi w niektórych śpiączkach metabolicznych (np. w cukrzycy) Badanie mózgowego przepływu krwi Zgodnie z aksjomatem, że mózg bez dopływu krwi w krótkim czasie staje się martwy, przyjmuje się, że każde badanie, które wykazuje przerwanie mózgowego przepływu krwi, można uznać za potwierdzające śmierć mózgu jako całości. Oczywiście badanie nie może być przeprowadzone w trakcie epizodu dużego spadku ciśnienia tętniczego. Z drugiej strony należy zauważyć, że obecność niewielkiego przepływu w przedziale wewnątrzczaszkowym wcale nie musi wykluczać śmierci mózgu. Śmierć mózgu może towarzyszyć albo obrzękowi tkanki mózgowej, albo tzw. efektowi masy; obie sytuacje kliniczne powodują wzrost ciśnienia śródczaszkowego (ICP), które może przekraczać wartość średniego, a nawet skurczowego ciśnienia tętniczego. W wyniku tego przepływ krwi w naczyniach wewnątrzczaszkowych zostaje przerwany całkowicie lub odbywa się wyłącznie na szczycie ciśnienia skurczowego, co prowadzi do niedotlenienia i śmierci neuronów oraz komórek gleju. W diagnostyce śmierci całego mózgu mogą być przydatne tylko takie testy, które pozwolą potwierdzić brak przepływu zarówno w obu półkulach mózgu, jak i strukturach tylnego dołu czaszki, przy czym wynik badania nie może być zakłócony przez hipotermię, leki i zaburzenia metaboliczne. Nowoczesne techniki obrazowania, takie jak angiografia i tomografia emisji pojedynczego fotonu (SPECT single photon emission computed tomography), pozwalają bardziej precyzyjnie ocenić perfuzję mózgową niż klasyczna dwupłaszczyznowa angiografia. Badanie przepływu mózgowego w rzadkich przypadkach może dawać wynik fałszywie ujemny, kiedy obserwuje się perfuzję niektórych struktur
13 Neurologiczne kryteria śmierci 113 wewnątrzczaszkowych w obecności klinicznych wykładników śmierci mózgu [20]. Sytuacja taka może zaistnieć wskutek działań pozwalających obniżyć ciśnienie wewnątrzczaszkowe (drenaż komorowy, kraniotomia dekompresyjna), co w pewnym stopniu może przywrócić przepływ w naczyniach mózgowych, ale pozostaje bez wpływu na los wcześniej nieodwracalnie uszkodzonej ischemicznie tkanki mózgowej. W takiej sytuacji lepsza okazuje się metoda oceniająca perfuzję tkanki mózgowej (np. scyntygrafia perfuzyjna) od oceniającej przepływ w naczyniach mózgu (np. klasyczna angiografia). Testy oceniające przepływy mózgowe określane są powszechnie jako diagnostycznie mocne i wynik fałszywy może powodować poważne konsekwencje; daleko mniej problematyczny jest oczywiście fałszywie ujemny niż fałszywie dodatni, ponieważ lepiej rozpoznać błędnie żyjący mózg niż na odwrót. Czteronaczyniowa angiografia mózgowa. Spośród dodatkowych badań instrumentalnych potwierdzających śmierć mózgu jest przez wielu uważana za badanie najważniejsze, wręcz za złoty standard. Badanie jest inwazyjne i wymaga przetransportowania chorego do pracowni naczyniowej; problemem może być destabilizacja krążenia w czasie transferu, która niekiedy uniemożliwia przystąpienie do wykonania testu. Należy podkreślić, że monitorowanie ciśnienia tętniczego, najlepiej metodą bezpośrednią, należy do istotnych warunków prawidłowego wykonania badania i właściwej interpretacji wyniku. Angiografia może być powikłana reakcją anafilaktyczną na środek cieniujący oraz uszkodzeniem nerek. Ultrasonografia przezczaszkowa (TCD). Badanie to jest procedurą bezpieczną, nieinwazyjną, stosunkowo tanią i możliwą do wykonania przy łóżku chorego. Do właściwej interpretacji obrazu TCD wymaga jednak dużego doświadczenia oraz ścisłego przestrzegania procedury wykonywania testu. Zazwyczaj wykonuje się 2 badania w odstępie min. Badania nie wykonuje się u chorych z drenażem komorowym oraz po rozległej kraniotomii. Oceny przydatności TCD w rozpoznawaniu braku przepływu mózgowego krwi są sprzeczne. Paolin wskazuje na częste stwierdzanie ultrasonograficznego braku przepływu w tętnicach kręgowych i tętnicach podstawy mózgu u chorych, u których klasyczna angiografia i techniki scyntygraficzne taki przepływ wykazywały [21]. Zdaniem Lampla odsetek wyników fałszywie dodatnich sięgać może 10 15% i jest znacząco mniejszy przy wykorzystaniu okna oczodołowego w porównaniu z oknem skroniowym [22]. Zdaniem tego autora nieobecność przepływu w TCD nie wystarcza do potwierdzenia śmierci mózgu, podczas gdy przepływ oscylacyjny bez wyraźnego przepływu w fazie rozkurczowej we wszystkich naczyniach może być takim potwierdzeniem. W piśmiennictwie przeważa obecnie opinia, że wskutek licznych zastrzeżeń i braku precyzyjnych wytycznych TCD nie jest obecnie rekomendowana jako jedyne badanie do potwierdzania nieobecności przepływu mózgowego w przypadku podejrzenia śmierci mózgu [23].
14 114 Przygotowanie dawcy narządów Angiografia rezonansu magnetycznego (MRA). Przerwanie perfuzji wewnątrzczaszkowej stwierdzone w tym badaniu jest najbardziej definitywnym aspektem badania MRI. Angiografia tomografii komputerowej (CTA). Badanie polega na podaniu dożylnym środka kontrastowego i uwidocznieniu naczyń wewnątrzczaszkowych w fazie tętniczej. Technika pozwala nie tylko na ocenę przepływu w tętnicach podstawy mózgu, lecz z pomocą specjalnego oprogramowania również perfuzji mózgowej [24]. Scyntygrafia mózgowa. Techniki obrazowania z użyciem izotopów promieniotwórczych od dawna znajdują zastosowanie w diagnostyce śmierci mózgu. Badanie polega na dożylnym podaniu środka znakowanego pierwiastkiem promieniotwórczym, a następnie ocenie perfuzji mózgowej przez wykonanie obrazu scyntygraficznego głowy. Obecnie do oceny całościowej perfuzji mózgu najczęściej wykorzystuje się heksametylopropyleno-aminooksym znakowany 99m Tc (Tc-99m HMPAO) lub dimer etylocysteinylowy również znakowany technetem (Tc-99m ECD). Oba związki chemiczne charakteryzują się właściwościami lipofilnymi i obojętnym ładunkiem elektrycznym, co gwarantuje ich dyfuzję zarówno przez nieuszkodzoną, jak i uszkodzoną barierę krew mózg w proporcji do regionalnego przepływu krwi. Scyntygrafia mózgowa jest odbiciem bardziej perfuzji mózgowej niż przepływu w naczyniach wewnątrzczaszkowych. Uzupełniona o emisyjną tomografię pojedynczego elektronu (SPECT single photon emission computed tomography) jest metodą zbliżoną do ideału i właściwie jedyną techniką oceny przerwania krążenia mózgowego w stanie współcześnie rozumianej śmierci mózgu. Interpretację badania ułatwia fakt wyraźnego zróżnicowania wychwytu izotopu: zupełny brak sygnału z przedziału wewnątrzczaszkowego (obraz pustej żarówki ) i prawidłowy wychwyt w innych strukturach głowy (obraz gorącego nosa ). W badaniach zaprezentowanych przez de la Rivę oceniono perfuzję mózgową u 37 chorych z ciężkim urazem głowy i podejrzeniem śmierci mózgu, u których inne badania dały wynik niejednoznaczny lub którzy byli pod wpływem leków sedacyjnych [25]. W badaniu HMPAO-SPECT nie stwierdzono żadnego wyniku fałszywie dodatniego ani fałszywie ujemnego. Natomiast w konwencjonalnej angiografii scyntygraficznej u 5 chorych wyniki były niejednoznaczne w fazie dynamicznej; u 4 spośród nich badanie nie wykazało również wychwytu izotopu w późniejszej fazie statycznej. Nowoczesne techniki scyntygrafii mózgowej są obecnie wysoce cenione w diagnostyce śmierci mózgu i jedyną przeszkodą w ich popularyzacji jest trudna dostępność dobrze wyposażonych pracowni izotopowych. Dużą konkurencją na tym polu będą badania MRA, a jeszcze bardziej CTA, ponieważ sprzęt do tych badań znajduje się w większości szpitali.
15 Neurologiczne kryteria śmierci Inne testy Tomografia emisji pozytronowej (PET). Tę metodę z podaniem dożylnym fluorodeoksyglukozy stosowano do diagnostyki śmierci mózgu już w latach 90. XX w. Medlock opisał przypadek dziecka spełniającego wszystkie kryteria śmierci mózgu, włącznie z izoelektrycznym EEG, u którego za pomocą PET stwierdził aktywność metaboliczną w korze mózgu [26]. Po 72 godzinach zaprzestano u dziecka wentylacji mechanicznej, a na autopsji stwierdzono zupełne rozpłynięcie się istoty szarej i białej. Zdaniem autora czuła metoda wykazała aktywność metaboliczną glukozy nie w neuronach, lecz w licznie reprezentowanych komórkach zapalnych. Doniesienie to hamuje entuzjazm, z którym rozpoczęto wykorzystywać tę nowoczesną technikę obrazowania w diagnostyce śmierci mózgu. Test atropinowy. U chorych z potwierdzoną śmiercią mózgu, w tym z nieczynnym pniem, w którym znajdują się jądra nerwu błędnego, podana dożylnie atropina powinna pozostać bez wpływu na częstość pracy serca (przyrost tętna < 3%). Z uwagi na liczne zastrzeżenia test ten jest obecnie rzadko wykorzystywany w diagnostyce śmierci mózgu. Saturacja krwi opuszkowej. Pomiar wysycenia tlenem krwi pobranej z opuszki żyły szyjnej (stosunek saturacji mieszanej krwi żylnej do opuszkowej < 1) cechuje się czułością 96,6% i swoistością 99,3% u chorych ze śmiercią mózgu [27]. Wykonanie testu obciążone jest niewielkim ryzykiem, ale dość trudne, wymagające sporego doświadczenia; wprowadzanie cewnika do opuszki sprawia, że badanie wykonywane jest w niewielu ośrodkach Rozpoznawanie śmierci mózgu u dzieci Rozpoznawanie śmierci mózgu u dzieci wiąże się z kilkoma modyfikacjami postępowania, przy czym głębokość tych modyfikacji w większości zaleceń zależy od wieku dziecka. Do rozpoznania śmierci mózgu u dziecka wymagane są wszystkie podstawowe kryteria stosowane u dorosłych: śpiączka, brak własnego oddechu, nieodwracalność zmian mózgowych oraz nieobecność odruchów z pnia mózgu. Głównymi odmiennościami algorytmu są: czas obserwacji wstępnej, okres pomiędzy pierwszym a drugim badaniem neurologicznym oraz konieczność wykonania EEG u dzieci < 1 rż. Zespół powołany w USA w 1987 r. (American Academy of Pediatrics Task Force on Brain Death in Children) ustalił zalecenia, które z niewielkimi modyfikacjami funkcjonują do dziś i stały się wzorem dla zaleceń w wielu innych krajach (tab. 4) [28]. W nowszej publikacji z 2001 r. Ashwal dopuszcza zamianę badania EEG na angiografię 4-naczyniową i scyntygrafię mózgu, co pozwala skrócić czas
16 116 Przygotowanie dawcy narządów obserwacji wstępnej oraz odstęp pomiędzy 2 badaniami neurologicznymi [29]. Ten sam autor zaleca podobne odstępy pomiędzy 2 badaniami co rekomendacje wcześniejsze: u dzieci do 2 mies. życia 2 testy z przerwą 48 h, u dzieci w przedziale wieku 2 mies. 1 rż. również 2 testy z przerwą 24 h. Farrell natomiast uważa, że standardowe badanie kliniczne z testem bezdechu jest wystarczające u dzieci starszych niż 7 dni i nie ma potrzeby wykonywania żadnych instrumentalnych badań dodatkowych [30]. Tabela 4 Zalecany czas wstępnej obserwacji i odstęp pomiędzy badaniami neurologicznymi Wiek dziecka Rekomendacje 7 dni 2 mies. 2 badania, każde z EEG, oddzielone okresem 48 h 2 mies. 1 rok 2 badania, w tym EEG, oddzielone okresem 24 h; drugie badanie EEG nie jest wymagane, jeśli wykonano scyntygrafię mózgową Powyżej 1 roku 12 h obserwacji wstępnej, następnie 2 badania jak u dorosłych Wiele niejasności można spotkać w rekomendacjach dla dzieci > 1 rż., do których zgodnie z większością wytycznych stosują się kryteria przeznaczone dla dorosłych. Wijdick sugeruje, aby u dzieci w przedziale 1 18 rż. odstęp pomiędzy badaniami wynosił 12 h, podczas gdy u pacjentów w wieku > 18 rż. ten interwał może być dobrany opcjonalnie [31]. Wytyczne w krajach europejskich podają różne progi wiekowe zastosowania kryteriów dorosłych, chociaż w większości rekomendacji, w tym i w Polsce, tą granicą jest wiek 2 lat. Należy podkreślić, że zalecenia dotyczące czasu obserwacji przed NDD, interwału pomiędzy 2 testami oraz konieczności wykonywania badań dodatkowych nie są wsparte przekonującymi dowodami naukowymi (evidence-based medicine). Wiele dyskusji dotyczy specjalnej podgrupy dzieci z rozpoznanym brakiem mózgu (anencephalia), które nie spełniają standardowych kryteriów śmierci mózgu (brak wyższych funkcji mózgu, lecz sprawny czynnościowo pień) [32]. Istnieją 2 fundamentalnie odmienne opinie na temat możliwości przeprowadzenia procedury NDD i pobierania narządów do przeszczepienia u tych dzieci. Zwolennicy donacji argumentują, że dzieci te nigdy nie osiągną poziomu umożliwiającego współudział choćby w najmniejszym stopniu w życiu społecznym (nieobecność wyższych funkcji mózgu z powodu wrodzonego braku półkul) i większym społecznym pożytkiem będzie uratowanie życia innym dzieciom dzięki przeszczepieniu narządów. Oponenci uważają, że w tak dyskusyjnej sprawie argument społecznej przydatności jest zupełnie chybiony
17 Neurologiczne kryteria śmierci 117 z uwagi na bardzo rzadkie występowanie wady i jeszcze rzadszą możliwość kwalifikacji do donacji (często zła jakość narządów). Co więcej, naciski na rodziców w sprawie decyzji o rozpoznaniu śmierci mózgu i potencjalnej donacji są dopełnieniem wielkiego stresu, którego rodzice doznają od chwili narodzin dziecka z tak wielką wadą Śmierć mózgu u kobiety w ciąży Do 2006 r. ukazało się 12 kazuistycznych doniesień na temat kontynuacji i ukończenia z sukcesem ciąży u kobiet z rozpoznaną śmiercią mózgu, przy czym w 3 przypadkach po rozwiązaniu dokonano ponadto pobrania narządów do przeszczepienia [33]. Spośród opisanych 12 przypadków w 8 przyczyną śmierci mózgu był krwotok wewnątrzczaszkowy, w 2 zapalenie opon mózgowych i mózgu oraz również w 2 przypadkach obrażenia głowy. Faktyczna liczba przypadków śmierci mózgu u kobiet ciężarnych jest z całą pewnością znacznie większa, ponieważ do czasopiśmiennictwa nie trafiają znacznie częstsze sytuacje, w których po śmierci mózgu matki doszło również do zgonu płodu. Na podstawie statystyk ośrodków transplantacyjnych oblicza się, że w USA rocznie pobiera się narządy od ciężarnych z rozpoznaną śmiercią mózgu [34]. Ponieważ śmierć mózgu u kobiety ciężarnej wciąż uważana jest za wydarzenie bardzo rzadkie, żadna z rekomendacji nie udziela wskazówek na temat postępowania w tych szczególnych okolicznościach klinicznych. Obecność żywego płodu w łonie pacjentki z rozpoznaną śmiercią mózgu wymusza jedną z 3 możliwych dróg postępowania: natychmiastowe wykonanie cięcia cesarskiego, jeśli pozwala na to dojrzałość płodu (wiek ciążowy > 32 tyg.); kontynuowanie wspomagania życiowych funkcji somatycznych u matki (somatic support) w celu wydłużenia ciąży i zwiększenia szansy płodu na przeżycie; taki modus operandi rezerwowany jest dla ciąży > 15 tyg.; niezwłoczne pobranie narządów lub zaprzestanie terapii z wiadomym skutkiem dla losów płodu; postępowanie dopuszczalne w bardzo wczesnej ciąży, gdy nie ma szans na jej długotrwałe utrzymanie. Wątpliwości mogą nasuwać punkty drugi i trzeci, chociaż zdaniem Sperlinga obowiązkiem etycznym, opartym na przesłankach religijnych, społecznych oraz rodzinnych, jest doprowadzenie ciąży do punktu, w którym płód będzie zdolny do życia. Doniesienia kazuistyczne wskazują, że średni czas utrzymania ciąży u kobiety z rozpoznaną śmiercią mózgu nie przekracza 4 tyg., chociaż w niektórych przypadkach pozwalało to zwiększyć masę ciała płodu > 800 g i utrzymać dziecko przy życiu po wykonaniu cięcia cesarskiego. Najdłuższy okres utrzymania ciąży odnotował Bernstein (107 dni), przy tym była to również najwcześniejsza ciąża (15. tydz.), którą udało się zakończyć sukcesem [35].
18 118 Przygotowanie dawcy narządów Chociaż sukces Bernsteina będzie trudny do powtórzenia, intuicyjnie słusznym etycznie wyborem wydaje się próba utrzymania ciąży w każdym przypadku ukończenia organogenezy (wiek ciążowy > 12 tyg.), co eliminuje ryzyko powstania wad rozwojowych płodu wskutek intensywnej farmakoterapii. Medyczna opieka nad matką może być stosunkowo prosta i obejmować wyłącznie wentylację mechaniczną i odżywianie enteralne, ale też angażować więcej technik intensywnej terapii, w tym wspomaganie krążenia, suplementację wielohormonalną i utrzymywanie normotermii [36]. W niektórych przypadkach do wydłużenia ciąży wymagana jest energiczna tokoliza. Doświadczenia kliniczne z podtrzymywaniem funkcji somatycznych matek nie są zbyt częste, ale z uwagi na ich długotrwałość wyjątkowe, zarówno w aspekcie medycznym, jak i etycznym: medycznym, ponieważ z zasady okres utrzymywania funkcji somatycznych u dawcy narządów powinien być jak najkrótszy i współcześnie nie przekracza 2 3 dni (najdłuższy opisany wyniósł 68 dni [37]); etycznym, ponieważ zdolność utrzymywania funkcji somatycznych przez miesiące od rozpoznania śmierci mózgu podważa często podnoszony argument zwolenników NDD, że śmierć mózgu prowadzi w krótkim czasie do nieodwracalnego rozprzężenia mechanizmów homeostatycznych bez względu na rodzaj prowadzonej terapii. Do podjęcia decyzji o podtrzymywaniu funkcji somatycznych nie jest oczywiście niezbędne pełne, sformalizowane wykonanie procedury NDD. Szczególnie niebezpieczna dla utrzymania ciąży i życia płodu może być próba bezdechu. Dla celów medycznych i etycznych (wyjaśnienie sytuacji rodzinie) wskazana jest ocena przepływu wewnątrzmózgowego krwi; pełną procedurę NDD odkłada się na okres po zakończeniu ciąży. Pomimo intensywnego leczenia zaburzenia hormonalne, zakażenie i niestabilność hemodynamiczna mogą prowadzić do śmierci płodu, która jest równoznaczna z podjęciem decyzji o zakończeniu podtrzymywania somatycznego życia matki. Jeśli do śmierci płodu dochodzi w okresie stosunkowo krótkim od śmierci mózgu matki, możliwe jest pobranie narządów do przeszczepienia zgodnie z obowiązującymi regulacjami prawnymi [38] Regionalne różnice dotyczące zasad rozpoznawania śmierci mózgu W 80 krajach dopracowano się prawnych uregulowań dotyczących rozpoznawania śmierci mózgu, uzupełnionych wszędzie zaleceniami odpowiednich kolegialnych ciał medycznych [39]. Różnice w kryteriach diagnostycznych są niewielkie, ponieważ większość szczegółowych zaleceń oparto na wytycz-
Śmierć mózgu. Janusz Trzebicki I Klinika Anestezjologii i Intensywnej Terapii WUM
 Śmierć mózgu Janusz Trzebicki I Klinika Anestezjologii i Intensywnej Terapii WUM Proces śmierci Przerwanie czynności neurologicznych OUN Zatrzymanie czynności serca Zatrzymanie czynności oddechowej Śmierć
Śmierć mózgu Janusz Trzebicki I Klinika Anestezjologii i Intensywnej Terapii WUM Proces śmierci Przerwanie czynności neurologicznych OUN Zatrzymanie czynności serca Zatrzymanie czynności oddechowej Śmierć
2. Etiopatogeneza astmy... 14 2.1. Układ oddechowy... 14 2.2. Układ krążenia... 16
 INTENSYWNA TERAPIA STANU ASTMATYCZNEGO 1. Definicja... 13 2. Etiopatogeneza astmy... 14 2.1. Układ oddechowy... 14 2.2. Układ krążenia... 16 3. Obraz kliniczny... 17 3.1. Rozpoznanie... 17 3.2. Diagnostyka
INTENSYWNA TERAPIA STANU ASTMATYCZNEGO 1. Definicja... 13 2. Etiopatogeneza astmy... 14 2.1. Układ oddechowy... 14 2.2. Układ krążenia... 16 3. Obraz kliniczny... 17 3.1. Rozpoznanie... 17 3.2. Diagnostyka
Wentylacja u chorych z ciężkimi obrażeniami mózgu
 Wentylacja u chorych z ciężkimi obrażeniami mózgu Karolina Mroczkowska Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Źródło Critical Care 2018: Respiratory management in patients
Wentylacja u chorych z ciężkimi obrażeniami mózgu Karolina Mroczkowska Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Źródło Critical Care 2018: Respiratory management in patients
BADANIA LABORATORYJNE WYKONYWANE W PRZYPADKU NIEDOKRWIENNEGO UDARU MÓZGU
 442 Część II. Neurologia kliniczna BADANIA LABORATORYJNE WYKONYWANE W PRZYPADKU NIEDOKRWIENNEGO UDARU MÓZGU Badania neuroobrazowe Badanie tomografii komputerowej głowy Zasadniczym rozróżnieniem wydaje
442 Część II. Neurologia kliniczna BADANIA LABORATORYJNE WYKONYWANE W PRZYPADKU NIEDOKRWIENNEGO UDARU MÓZGU Badania neuroobrazowe Badanie tomografii komputerowej głowy Zasadniczym rozróżnieniem wydaje
Kryteria i sposób stwierdzenia nieodwracalnego zatrzymania krążenia poprzedzającego pobranie narządów do przeszczepienia
 Kryteria i sposób stwierdzenia nieodwracalnego zatrzymania krążenia poprzedzającego pobranie narządów do przeszczepienia Janusz Trzebicki Zrealizowano ze środków finansowych Ministerstwa Zdrowia w ramach
Kryteria i sposób stwierdzenia nieodwracalnego zatrzymania krążenia poprzedzającego pobranie narządów do przeszczepienia Janusz Trzebicki Zrealizowano ze środków finansowych Ministerstwa Zdrowia w ramach
Wanda Siemiątkowska - Stengert
 Wanda Siemiątkowska - Stengert Wpływ zabiegu odsysania z tchawicy na ciśnienie śródczaszkowe i układ krążenia noworodków wymagających wentylacji zastępczej, po zastosowaniu różnej premedykacji farmakologicznej.
Wanda Siemiątkowska - Stengert Wpływ zabiegu odsysania z tchawicy na ciśnienie śródczaszkowe i układ krążenia noworodków wymagających wentylacji zastępczej, po zastosowaniu różnej premedykacji farmakologicznej.
DIAGNOSTYKA I LECZENIE URAZÓW CZASZKOWO-MÓZGOWYCH
 Częstochowa 2012 1 DIAGNOSTYKA I LECZENIE URAZÓW CZASZKOWO-MÓZGOWYCH Izabela Duda Częstochowa 2012 2 nomenklatura Traumatic brain injury Brain injury Head injury Traumatic cerebral injury Head trauma Traumatic
Częstochowa 2012 1 DIAGNOSTYKA I LECZENIE URAZÓW CZASZKOWO-MÓZGOWYCH Izabela Duda Częstochowa 2012 2 nomenklatura Traumatic brain injury Brain injury Head injury Traumatic cerebral injury Head trauma Traumatic
Uszkodzenie Obrzęk Wzrost objętości Wzrost ciśnienia śródczaszkowego Zatrzymanie krążenia mózgowego
 Śmierć mózgu Opieka nad dawoą narządów WHO Sydney 1968 Śmierć jest stopniowym procesem na poziomie komórkowym. Moment śmierci poszczególnych komórek i narządów nie jest tak istotny jak pewność, że proces
Śmierć mózgu Opieka nad dawoą narządów WHO Sydney 1968 Śmierć jest stopniowym procesem na poziomie komórkowym. Moment śmierci poszczególnych komórek i narządów nie jest tak istotny jak pewność, że proces
układu krążenia Paweł Piwowarczyk
 Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Śmierć mózgu. Przygotowały: Anna Lehmann Marta Jaworska Anna Furmaniuk
 Śmierć mózgu Przygotowały: Anna Lehmann Marta Jaworska Anna Furmaniuk Śmierć jest zjawiskiem zdysocjowanym. Oznacza to, że śmierć ogarnia tkanki i układy w różnym czasie. Powoduje to dezintegrację ustroju
Śmierć mózgu Przygotowały: Anna Lehmann Marta Jaworska Anna Furmaniuk Śmierć jest zjawiskiem zdysocjowanym. Oznacza to, że śmierć ogarnia tkanki i układy w różnym czasie. Powoduje to dezintegrację ustroju
Zasady, Kryteria Przyjęć i Wypisów Pacjentów do Oddziału Intensywnej Terapii
 Dr n. med. Krzysztof Powała-Niedźwiecki Zasady, Kryteria Przyjęć i Wypisów Pacjentów do Oddziału Intensywnej Terapii Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 1. Do OIT będą
Dr n. med. Krzysztof Powała-Niedźwiecki Zasady, Kryteria Przyjęć i Wypisów Pacjentów do Oddziału Intensywnej Terapii Centrum Onkologii Ziemi Lubelskiej im. św. Jana z Dukli Lublin, 2011 1. Do OIT będą
Ostra niewydolność serca
 Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
OSTRA NIEWYDOLNOŚĆ ODDECHOWA. Małgorzata Weryk SKN Ankona
 OSTRA NIEWYDOLNOŚĆ ODDECHOWA Małgorzata Weryk SKN Ankona definicja Układ oddechowy nie zapewnia utrzymania prężności O2 i CO2 we krwi tętniczej w granicach uznanych za fizjologiczne PaO2 < 50 mmhg (przy
OSTRA NIEWYDOLNOŚĆ ODDECHOWA Małgorzata Weryk SKN Ankona definicja Układ oddechowy nie zapewnia utrzymania prężności O2 i CO2 we krwi tętniczej w granicach uznanych za fizjologiczne PaO2 < 50 mmhg (przy
PODWYŻSZONE CIŚNIENIE WEWNĄTRZCZASZKOWE U DZIECI INTRACRANIAL PRESSURE ICP
 PODWYŻSZONE CIŚNIENIE WEWNĄTRZCZASZKOWE U DZIECI INTRACRANIAL PRESSURE ICP Nadmierne ciśnienie wewnątrz niepodatnego sklepienia czaszki, upośledzające funkcje neurologiczne. PRZYCZYNY ICP Wynik zmian zwiększających
PODWYŻSZONE CIŚNIENIE WEWNĄTRZCZASZKOWE U DZIECI INTRACRANIAL PRESSURE ICP Nadmierne ciśnienie wewnątrz niepodatnego sklepienia czaszki, upośledzające funkcje neurologiczne. PRZYCZYNY ICP Wynik zmian zwiększających
Testy wysiłkowe w wadach serca
 XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
XX Konferencja Szkoleniowa i XVI Międzynarodowa Konferencja Wspólna SENiT oraz ISHNE 5-8 marca 2014 roku, Kościelisko Testy wysiłkowe w wadach serca Sławomira Borowicz-Bieńkowska Katedra Rehabilitacji
spis treści Część i: Podstawy neuroanatomii i neurofizjologii... 15 Cele rozdziałów... 16 Słowa kluczowe... 16
 spis treści Część i: Podstawy neuroanatomii i neurofizjologii... 15 Cele rozdziałów... 16 Słowa kluczowe... 16 1. Rozwój i podział układu nerwowego Janusz Moryś... 17 1.1. Rozwój rdzenia kręgowego... 17
spis treści Część i: Podstawy neuroanatomii i neurofizjologii... 15 Cele rozdziałów... 16 Słowa kluczowe... 16 1. Rozwój i podział układu nerwowego Janusz Moryś... 17 1.1. Rozwój rdzenia kręgowego... 17
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Dziennik Urzędowy Ministra Zdrowia 719 Poz. 27 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM I EPOPROSTENOLEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem
Warszawa, dnia 16 marca 2018 r. Poz. 558
 Warszawa, dnia 16 marca 2018 r. Poz. 558 OBWIESZCZENIE MINISTRA ZDROWIA z dnia 27 lutego 2018 r. w sprawie ogłoszenia jednolitego tekstu rozporządzenia Ministra Zdrowia w sprawie centrum urazowego dla
Warszawa, dnia 16 marca 2018 r. Poz. 558 OBWIESZCZENIE MINISTRA ZDROWIA z dnia 27 lutego 2018 r. w sprawie ogłoszenia jednolitego tekstu rozporządzenia Ministra Zdrowia w sprawie centrum urazowego dla
6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej
 6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej 6.2.1. Podsumowanie korzyści wynikających z leczenia Co to jest T2488? T2488
6.2. Podsumowanie planu zarządzania ryzykiem dotyczącego produktu leczniczego DUOKOPT przeznaczone do wiadomości publicznej 6.2.1. Podsumowanie korzyści wynikających z leczenia Co to jest T2488? T2488
dr n. med. Jarosław Czerwioski
 dr n. med. Jarosław Czerwioski Centrum Organizacyjno-Koordynacyjne ds. Transplantacji Poltransplant Zakład Pielęgniarstwa Chirurgicznego Warszawskiego Uniwersytetu Medycznego Wzory pozyskiwania narządów
dr n. med. Jarosław Czerwioski Centrum Organizacyjno-Koordynacyjne ds. Transplantacji Poltransplant Zakład Pielęgniarstwa Chirurgicznego Warszawskiego Uniwersytetu Medycznego Wzory pozyskiwania narządów
Kardiotokografia. Czynniki wpływające na częstotliwość akcji serca płodu czynniki biochemiczne czynniki neurogenne czynniki hemodynamiczne
 Kardiotokografia Kardiotokografia Stosowana jest do nadzoru płodu przed porodem i w czasie porodu Dzięki ciągłemu nadzorowi kardiotokograficznemu możliwe jest wczesne rozpoznanie niedotlenienia płodu i
Kardiotokografia Kardiotokografia Stosowana jest do nadzoru płodu przed porodem i w czasie porodu Dzięki ciągłemu nadzorowi kardiotokograficznemu możliwe jest wczesne rozpoznanie niedotlenienia płodu i
Ćwiczenie 9. Podstawy fizjologii wysiłku fizycznego
 Ćwiczenie 9 Podstawy fizjologii wysiłku fizycznego Zagadnienia teoretyczne 1. Kryteria oceny wydolności fizycznej organizmu. 2. Bezpośredni pomiar pochłoniętego tlenu - spirometr Krogha. 3. Pułap tlenowy
Ćwiczenie 9 Podstawy fizjologii wysiłku fizycznego Zagadnienia teoretyczne 1. Kryteria oceny wydolności fizycznej organizmu. 2. Bezpośredni pomiar pochłoniętego tlenu - spirometr Krogha. 3. Pułap tlenowy
Załącznik do obwieszczenia
 Załącznik do obwieszczenia Kryteria i sposób stwierdzenia trwałego i nieodwracalnego ustania czynności mózgu ustalone przez specjalistów z dziedzin medycyny: anestezjologii i intensywnej terapii, neurologii,
Załącznik do obwieszczenia Kryteria i sposób stwierdzenia trwałego i nieodwracalnego ustania czynności mózgu ustalone przez specjalistów z dziedzin medycyny: anestezjologii i intensywnej terapii, neurologii,
Diagnostyka różnicowa omdleń
 Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
Diagnostyka różnicowa omdleń II KATEDRA KARDIOLOGII CM UMK 2014 Omdlenie - definicja Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie
Aneks III. Zmiany do odpowiednich punktów druków informacyjnych
 Aneks III Zmiany do odpowiednich punktów druków informacyjnych Uwaga: Zmiany do odpowiednich punktów druków informacyjnych są rezultatem postępowania arbitrażowego. Druki informacyjne mogą zostać zaktualizowane
Aneks III Zmiany do odpowiednich punktów druków informacyjnych Uwaga: Zmiany do odpowiednich punktów druków informacyjnych są rezultatem postępowania arbitrażowego. Druki informacyjne mogą zostać zaktualizowane
Rodzaje omdleń. Stan przedomdleniowy. Omdlenie - definicja. Diagnostyka różnicowa omdleń
 Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
Omdlenie - definicja Diagnostyka różnicowa omdleń Przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji mózgu (przerwany przepływ mózgowy na 6-8sek lub zmniejszenie ilości tlenu dostarczonego
Kurs odbywa się w Zakładzie Medycyny Katastrof i Pomocy Doraźnej KAiIT UJ CM ul. Kopernika 19
 Kurs odbywa się w Zakładzie Medycyny Katastrof i Pomocy Doraźnej KAiIT UJ CM ul. Kopernika 19 SZCZEGÓŁOWY PROGRAM KURSU Tytuł kursu: Ratownictwo medyczne dzień I 19.06.2017 Powitanie uczestników i omówienie
Kurs odbywa się w Zakładzie Medycyny Katastrof i Pomocy Doraźnej KAiIT UJ CM ul. Kopernika 19 SZCZEGÓŁOWY PROGRAM KURSU Tytuł kursu: Ratownictwo medyczne dzień I 19.06.2017 Powitanie uczestników i omówienie
Urząd Miasta Bielsko-Biała - um.bielsko.pl Wygenerowano: /14:10: listopada - Światowym Dniem Walki z Cukrzycą
 14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 731 Poz. 66 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Śmierć mózgu: rozpoznanie, postępowanie. Festiwal Nauki, (2010r.)
 Śmierć mózgu: rozpoznanie, postępowanie. Festiwal Nauki, (2010r.) Sławomir Zmonarski, dr n. med., Kat. Nefrologii i Med. Transplantacyjnej, Uniw. Med. Wrocław; Romuald Bohatyrewicz, prof. dr hab., Nefrologia,
Śmierć mózgu: rozpoznanie, postępowanie. Festiwal Nauki, (2010r.) Sławomir Zmonarski, dr n. med., Kat. Nefrologii i Med. Transplantacyjnej, Uniw. Med. Wrocław; Romuald Bohatyrewicz, prof. dr hab., Nefrologia,
Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji
 Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji Prof. dr hab. med. Janusz Andres Katedra Anestezjologii i Intensywnej Terapii UJCM w Krakowie Polska Rada Resuscytacji janusz.andres@uj.edu.pl
Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji Prof. dr hab. med. Janusz Andres Katedra Anestezjologii i Intensywnej Terapii UJCM w Krakowie Polska Rada Resuscytacji janusz.andres@uj.edu.pl
tel:
 Miękki model mózgu, 8 części Nr ref: MA00741 Informacja o produkcie: Miękki model mózgu, 8 części Wysokiej jakości, realistyczny model mózgu człowieka, wykonany z miękkiego materiału, przypominającego
Miękki model mózgu, 8 części Nr ref: MA00741 Informacja o produkcie: Miękki model mózgu, 8 części Wysokiej jakości, realistyczny model mózgu człowieka, wykonany z miękkiego materiału, przypominającego
Leczenie bezdechu i chrapania
 Leczenie bezdechu i chrapania Bezdech senny, to poważna i dokuczliwa choroba, dotykająca ok. 4% mężczyzn i 2% kobiet. Warto więc wykonać u siebie tzw. BADANIE POLISOMNOGRAFICZNE, które polega na obserwacji
Leczenie bezdechu i chrapania Bezdech senny, to poważna i dokuczliwa choroba, dotykająca ok. 4% mężczyzn i 2% kobiet. Warto więc wykonać u siebie tzw. BADANIE POLISOMNOGRAFICZNE, które polega na obserwacji
MASZ DAR UZDRAWIANIA DRUGIE ŻYCIE
 MASZ DAR UZDRAWIANIA DRUGIE ŻYCIE Organizm człowieka jest zbudowany z narządów i tkanek. Czasem mogą być uszkodzone od urodzenia (np. w skutek wad genetycznych), częściej w ciągu życia może dojść do poważnego
MASZ DAR UZDRAWIANIA DRUGIE ŻYCIE Organizm człowieka jest zbudowany z narządów i tkanek. Czasem mogą być uszkodzone od urodzenia (np. w skutek wad genetycznych), częściej w ciągu życia może dojść do poważnego
Klinika Chirurgii Ogólnej i Transplantacyjnej WUM
 * Klinika Chirurgii Ogólnej i Transplantacyjnej WUM PRZEPISY PRAWNE USTAWA TRANSPLANTACYJNA Z 1 LIPCA 2005 R. NOWELIZACJA 17 LIPCA 2009R. ROZPORZĄDZENIA WYKONAWCZE KODEKS ETYKI LEKARSKIEJ UCHWAŁA SEJMOWA
* Klinika Chirurgii Ogólnej i Transplantacyjnej WUM PRZEPISY PRAWNE USTAWA TRANSPLANTACYJNA Z 1 LIPCA 2005 R. NOWELIZACJA 17 LIPCA 2009R. ROZPORZĄDZENIA WYKONAWCZE KODEKS ETYKI LEKARSKIEJ UCHWAŁA SEJMOWA
Wytyczne ACCF/AHA 2010: Ocena ryzyka sercowo-naczyniowego u bezobjawowych dorosłych
 Wytyczne ACCF/AHA 2010: Ocena ryzyka sercowo-naczyniowego u bezobjawowych dorosłych Jednym z pierwszych i podstawowych zadań lekarza jest prawidłowa i rzetelna ocena ryzyka oraz rokowania pacjenta. Ma
Wytyczne ACCF/AHA 2010: Ocena ryzyka sercowo-naczyniowego u bezobjawowych dorosłych Jednym z pierwszych i podstawowych zadań lekarza jest prawidłowa i rzetelna ocena ryzyka oraz rokowania pacjenta. Ma
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 738 Poz. 42 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 738 Poz. 42 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Zdjęcie rentgenowskie oraz tomografia komputerowa u chorych z mechanicznym wspomaganiem oddychania
 Zdjęcie rentgenowskie oraz tomografia komputerowa u chorych z mechanicznym wspomaganiem oddychania Jan Głowacki Współcześnie stosowane metody w diagnostyce chorób KLP: -zdjęcie sumacyjne P-A i boczne -zdjęcie
Zdjęcie rentgenowskie oraz tomografia komputerowa u chorych z mechanicznym wspomaganiem oddychania Jan Głowacki Współcześnie stosowane metody w diagnostyce chorób KLP: -zdjęcie sumacyjne P-A i boczne -zdjęcie
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte na kryteriach
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie postaci rzutowej stwardnienia rozsianego oparte na kryteriach
Załącznik nr 1 do zarządzenia Nr 53/2006 Prezesa Narodowego Funduszu Zdrowia. Program profilaktyki chorób układu krążenia
 Program profilaktyki chorób układu krążenia 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI CHORÓB UKŁADU KRĄŻENIA, zwanego dalej Programem. 1. Opis problemu zdrowotnego. Choroby układu krążenia
Program profilaktyki chorób układu krążenia 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI CHORÓB UKŁADU KRĄŻENIA, zwanego dalej Programem. 1. Opis problemu zdrowotnego. Choroby układu krążenia
NEUROLOGIA. Opieka pielęgniarska nad chorymi z pourazowymi zespołami neurologicznymi. Sławomir Michalak, Danuta Lenart-Jankowska, Małgorzata Woźniak
 NEUROLOGIA Sławomir Michalak, Danuta Lenart-Jankowska, Małgorzata Woźniak 16 Opieka pielęgniarska nad chorymi z pourazowymi zespołami neurologicznymi Urazy głowy prowadzą do zmian w obrębie układu nerwowego,
NEUROLOGIA Sławomir Michalak, Danuta Lenart-Jankowska, Małgorzata Woźniak 16 Opieka pielęgniarska nad chorymi z pourazowymi zespołami neurologicznymi Urazy głowy prowadzą do zmian w obrębie układu nerwowego,
Nieinwazyjna wentylacja. Nonivasive ventilation (NV)
 Nieinwazyjna wentylacja Nonivasive ventilation (NV) Rodzaje NV NV wentylacja objętościowa, objętościowo-zmienna (CMV) NPPV wentylacja ciśnieniowa np. CPAP, BiPAP, PSV NPV np. żelazne płuca poncho NPPV
Nieinwazyjna wentylacja Nonivasive ventilation (NV) Rodzaje NV NV wentylacja objętościowa, objętościowo-zmienna (CMV) NPPV wentylacja ciśnieniowa np. CPAP, BiPAP, PSV NPV np. żelazne płuca poncho NPPV
APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor)
 APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor) W Polsce rodzi się około 24 000 wcześniaków z masą ciała poniżej 2500 g. W ciągu
APARAT DO MONITOROWANIA FUNKCJI MÓZGU W INTENSYWNEJ TERAPII NOWORODKÓW EEG DigiTrack Trend (Color Cerebral Function Monitor) W Polsce rodzi się około 24 000 wcześniaków z masą ciała poniżej 2500 g. W ciągu
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości
 VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
VI.2 Podsumowanie planu zarządzania ryzykiem dla produktu Zanacodar Combi przeznaczone do publicznej wiadomości VI.2.1 Omówienie rozpowszechnienia choroby Szacuje się, że wysokie ciśnienie krwi jest przyczyną
Neurologiczne podłoże zachowań emocjonalnych. Halszka Kwiatkowska
 Neurologiczne podłoże zachowań emocjonalnych Halszka Kwiatkowska Co to są emocje? Termin wywodzi się od łacińskiego czasownika movere oznaczającego poruszyć Każde poruszenie czy zakłócenie umysłu, każdy
Neurologiczne podłoże zachowań emocjonalnych Halszka Kwiatkowska Co to są emocje? Termin wywodzi się od łacińskiego czasownika movere oznaczającego poruszyć Każde poruszenie czy zakłócenie umysłu, każdy
Aktywność sportowa po zawale serca
 Aktywność sportowa po zawale serca Czy i jaki wysiłek fizyczny jest zalecany? O prozdrowotnych aspektach wysiłku fizycznego wiadomo już od dawna. Wysiłek fizyczny o charakterze aerobowym (dynamiczne ćwiczenia
Aktywność sportowa po zawale serca Czy i jaki wysiłek fizyczny jest zalecany? O prozdrowotnych aspektach wysiłku fizycznego wiadomo już od dawna. Wysiłek fizyczny o charakterze aerobowym (dynamiczne ćwiczenia
Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu
 Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu 2018-03-15 Czym jest ryzyko sercowo naczyniowe? Ryzyko sercowo-naczyniowe to
Ocena ryzyka sercowo naczyniowego w praktyce Katedra i Zakład Lekarza Rodzinnego Collegium Medicum w Bydgoszczy UMK w Toruniu 2018-03-15 Czym jest ryzyko sercowo naczyniowe? Ryzyko sercowo-naczyniowe to
Bioetyka teologiczna cz. 10
 Bioetyka teologiczna cz. 10 Transplantacje Wykład dla studentów II roku Instytutu Nauk o Rodzinie KUL Transplantacja zastąpienie chorego (zniszczonego lub wadliwie działającego) organu przez Organ lub
Bioetyka teologiczna cz. 10 Transplantacje Wykład dla studentów II roku Instytutu Nauk o Rodzinie KUL Transplantacja zastąpienie chorego (zniszczonego lub wadliwie działającego) organu przez Organ lub
CMC/2015/03/WJ/03. Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca
 CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
CMC/2015/03/WJ/03 Dzienniczek pomiarów ciśnienia tętniczego i częstości akcji serca Dane pacjenta Imię:... Nazwisko:... PESEL:... Rozpoznane choroby: Nadciśnienie tętnicze Choroba wieńcowa Przebyty zawał
Spis treści. Wykaz najczęściej używanych skrótów 10 ANESTEZJOLOGIA POŁOŻNICZA 13
 Spis treści Wykaz najczęściej używanych skrótów 10 ANESTEZJOLOGIA POŁOŻNICZA 13 1. Ogólne problemy anestezji położniczej 15 1.1. Zmiany fizjologiczne spowodowane ciążą 15 1.1.1. Zmiany ogólne 15 1.1.2.
Spis treści Wykaz najczęściej używanych skrótów 10 ANESTEZJOLOGIA POŁOŻNICZA 13 1. Ogólne problemy anestezji położniczej 15 1.1. Zmiany fizjologiczne spowodowane ciążą 15 1.1.1. Zmiany ogólne 15 1.1.2.
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem A. Leczenie sildenafilem pacjentów
Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia sildenafilem A. Leczenie sildenafilem pacjentów
LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0)
 Dziennik Urzędowy Ministra Zdrowia 893 Poz. 133 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Dziennik Urzędowy Ministra Zdrowia 893 Poz. 133 Załącznik B.68. LECZENIE TĘTNICZEGO NADCIŚNIENIA PŁUCNEGO SILDENAFILEM, EPOPROSTENOLEM I MACYTENTANEM (TNP) (ICD-10 I27, I27.0) ŚWIADCZENIOBIORCY I. Terapia
Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją?
 Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją? Dolnośląski Szpital Specjalistyczny im. T. Marciniaka Centrum Medycyny Ratunkowej stale podnosi jakość prowadzonego
Czym jest badanie czynnościowe rezonansu magnetycznego? Oraz jaki ma związek z neuronawigacją? Dolnośląski Szpital Specjalistyczny im. T. Marciniaka Centrum Medycyny Ratunkowej stale podnosi jakość prowadzonego
lek. wet. Joanna Głodek Katedra Chirurgii i Rentgenologii z Kliniką Wydział Medycyny Weterynaryjnej Uniwersytet Warmińsko Mazurski w Olsztynie
 lek. wet. Joanna Głodek Katedra Chirurgii i Rentgenologii z Kliniką Wydział Medycyny Weterynaryjnej Uniwersytet Warmińsko Mazurski w Olsztynie W medycynie ludzkiej rezonans magnetyczny (RM) jest jedną
lek. wet. Joanna Głodek Katedra Chirurgii i Rentgenologii z Kliniką Wydział Medycyny Weterynaryjnej Uniwersytet Warmińsko Mazurski w Olsztynie W medycynie ludzkiej rezonans magnetyczny (RM) jest jedną
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) wiek od 12 roku życia; 2) rozpoznanie postaci rzutowej stwardnienia
LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0)
 Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
Załącznik B.22. LECZENIE CHOROBY POMPEGO (ICD-10 E 74.0) WIADCZENIOBIORCY Kwalifikacji świadczeniobiorców do terapii dokonuje Zespół Koordynacyjny ds. Chorób Ultrarzadkich powoływany przez Prezesa Narodowego
LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35)
 Dziennik Urzędowy Ministra Zdrowia 589 Poz. 86 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie
Dziennik Urzędowy Ministra Zdrowia 589 Poz. 86 Załącznik B.29. LECZENIE STWARDNIENIA ROZSIANEGO (ICD-10 G 35) 1. Kryteria kwalifikacji: ŚWIADCZENIOBIORCY 1.1. Leczenie interferonem beta: 1) rozpoznanie
Lp. Zakres świadczonych usług i procedur Uwagi
 Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
Choroby układu nerwowego 1 Zabiegi zwalczające ból i na układzie współczulnym * X 2 Choroby nerwów obwodowych X 3 Choroby mięśni X 4 Zaburzenia równowagi X 5 Guzy mózgu i rdzenia kręgowego < 4 dni X 6
WSTĘP. Skaner PET-CT GE Discovery IQ uruchomiony we Wrocławiu w 2015 roku.
 WSTĘP Technika PET, obok MRI, jest jedną z najbardziej dynamicznie rozwijających się metod obrazowych w medycynie. Przełomowymi wydarzeniami w rozwoju PET było wprowadzenie wielorzędowych gamma kamer,
WSTĘP Technika PET, obok MRI, jest jedną z najbardziej dynamicznie rozwijających się metod obrazowych w medycynie. Przełomowymi wydarzeniami w rozwoju PET było wprowadzenie wielorzędowych gamma kamer,
Po co nam uwaga? Podstawowe zadania uwagi to:
 Uwaga Po co nam uwaga? Podstawowe zadania uwagi to: Orientowanie się organizmu ku bodźcom sensorycznym (szczególnie wzrokowym) Badanie elementów przestrzeni (zewnętrznej i wewnętrznej) Utrzymywanie organizmu
Uwaga Po co nam uwaga? Podstawowe zadania uwagi to: Orientowanie się organizmu ku bodźcom sensorycznym (szczególnie wzrokowym) Badanie elementów przestrzeni (zewnętrznej i wewnętrznej) Utrzymywanie organizmu
Grant NCN 2011/03/B/ST7/03649. Reguły systemu wsparcia decyzji: wskazania/przeciwskazania trombolizy
 Grant NCN 2011/03/B/ST7/03649 Reguły systemu wsparcia decyzji: wskazania/przeciwskazania trombolizy Kryterium Dane (jakie) Dane (źródło) Reguła Moduł wiek wiek pacjent/osoba > 18 lat (włączająca) kliniczne
Grant NCN 2011/03/B/ST7/03649 Reguły systemu wsparcia decyzji: wskazania/przeciwskazania trombolizy Kryterium Dane (jakie) Dane (źródło) Reguła Moduł wiek wiek pacjent/osoba > 18 lat (włączająca) kliniczne
Aneks III. Zmiany do odpowiednich części Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta.
 Aneks III Zmiany do odpowiednich części Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta. Uwaga: Poszczególne punkty Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta są wynikiem zakończenia
Aneks III Zmiany do odpowiednich części Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta. Uwaga: Poszczególne punkty Charakterystyki Produktu Leczniczego i Ulotki dla pacjenta są wynikiem zakończenia
Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym
 5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
5 Badanie ultrasonograficzne tętnic szyjnych w odcinku zewnątrzczaszkowym Radosław Kaźmierski W niniejszym rozdziale omówiono jeden z najważniejszych elementów badania ultrasonograficznego w neurologii
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA.
 UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
UNIWERSYTET MEDYCZNY W LUBLINIE KATEDRA I KLINIKA REUMATOLOGII I UKŁADOWYCH CHORÓB TKANKI ŁĄCZNEJ PRACA DOKTORSKA Małgorzata Biskup Czynniki ryzyka sercowo-naczyniowego u chorych na reumatoidalne zapalenie
ROZDZIAŁ 1 ZARYS HISTORII ANESTEZJOLOGII I JEJ PRZYSZŁOŚĆ Janusz Andres, Bogdan Kamiński, Andrzej Nestorowicz... 13
 SPIS TREŚCI ROZDZIAŁ 1 ZARYS HISTORII ANESTEZJOLOGII I JEJ PRZYSZŁOŚĆ Janusz Andres, Bogdan Kamiński, Andrzej Nestorowicz...... 13 ROZDZIAŁ 2 CELE ZNIECZULENIA I MOŻLIWOŚCI WSPÓŁCZESNEJ ANESTEZJOLOGII
SPIS TREŚCI ROZDZIAŁ 1 ZARYS HISTORII ANESTEZJOLOGII I JEJ PRZYSZŁOŚĆ Janusz Andres, Bogdan Kamiński, Andrzej Nestorowicz...... 13 ROZDZIAŁ 2 CELE ZNIECZULENIA I MOŻLIWOŚCI WSPÓŁCZESNEJ ANESTEZJOLOGII
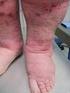
Zespół S u d e cka /
 ANDRZEJ ZYLUK Zespół S u d e cka / algodystrofia / CRPS DIAGNOSTYKA I LECZENIE prof. dr hab. n. med. A N D R Z E J Z Y L U K Zespół Sudecka / a lg o d y s tro fia / CRPS DIAGNOSTYKA I LECZENIE & PZWL Spis
ANDRZEJ ZYLUK Zespół S u d e cka / algodystrofia / CRPS DIAGNOSTYKA I LECZENIE prof. dr hab. n. med. A N D R Z E J Z Y L U K Zespół Sudecka / a lg o d y s tro fia / CRPS DIAGNOSTYKA I LECZENIE & PZWL Spis
HIPOTERMIA definicje, rozpoznawanie, postępowanie
 HIPOTERMIA definicje, rozpoznawanie, postępowanie dr med. Maciej Sterliński Szkolenie z zakresu ratownictwa lodowego WOPR Województwa Mazowieckiego Zegrze, 19.02.2006 Główne cele działania zespołów ratowniczych
HIPOTERMIA definicje, rozpoznawanie, postępowanie dr med. Maciej Sterliński Szkolenie z zakresu ratownictwa lodowego WOPR Województwa Mazowieckiego Zegrze, 19.02.2006 Główne cele działania zespołów ratowniczych
Artur Moskała,Krzysztof Woźniak TANATOLOGIA
 Artur Moskała,Krzysztof Woźniak TANATOLOGIA Definicje śmierci Definicja klasyczna nieodwracalne ustanie krążenia krwi oznacza śmierć człowieka jako całości. Definicja nowa nieodwracalne ustanie funkcji
Artur Moskała,Krzysztof Woźniak TANATOLOGIA Definicje śmierci Definicja klasyczna nieodwracalne ustanie krążenia krwi oznacza śmierć człowieka jako całości. Definicja nowa nieodwracalne ustanie funkcji
Mechanoreceptory (dotyk, słuch) termoreceptory i nocyceptory
 Mechanoreceptory (dotyk, słuch) termoreceptory i nocyceptory Iinformacja o intensywności bodźca: 1. Kodowanie intensywności bodźca (we włóknie nerwowym czuciowym) odbywa się za pomocą zmian częstotliwość
Mechanoreceptory (dotyk, słuch) termoreceptory i nocyceptory Iinformacja o intensywności bodźca: 1. Kodowanie intensywności bodźca (we włóknie nerwowym czuciowym) odbywa się za pomocą zmian częstotliwość
Decyzje dotyczące resuscytacji krążeniowooddechowej
 Resuscytacja Szpitale Uniwersyteckie Coventry i Warwickshire NHS Trust Decyzje dotyczące resuscytacji krążeniowooddechowej Informacje przeznaczone dla pacjentów szpitali Coventry and Warwickshire, ich
Resuscytacja Szpitale Uniwersyteckie Coventry i Warwickshire NHS Trust Decyzje dotyczące resuscytacji krążeniowooddechowej Informacje przeznaczone dla pacjentów szpitali Coventry and Warwickshire, ich
Mechanizmy utraty ciepła
 HIPOTERMIA Mechanizmy utraty ciepła Promieniowanie 55-65 % Parowanie - oddychanie 20-30 % Konwekcja 12-15% na wietrze Kondukcja 5 razy w mokrym ubraniu, 25-30 x w zimnej wodzie Hipotermia Spadek temperatury
HIPOTERMIA Mechanizmy utraty ciepła Promieniowanie 55-65 % Parowanie - oddychanie 20-30 % Konwekcja 12-15% na wietrze Kondukcja 5 razy w mokrym ubraniu, 25-30 x w zimnej wodzie Hipotermia Spadek temperatury
Zaawansowany. Zaliczenie pierwszego semestru z anatomii i z patologii
 1 Kierunek: PILĘGNIARSTWO Nazwa przedmiotu Chirurgia i pielęgniarstwo chirurgiczne Kod przedmiotu Poziom przedmiotu Rok studiów Semestr Liczba punktów Metody nauczania Język wykładowy Imię i nazwisko wykładowcy
1 Kierunek: PILĘGNIARSTWO Nazwa przedmiotu Chirurgia i pielęgniarstwo chirurgiczne Kod przedmiotu Poziom przedmiotu Rok studiów Semestr Liczba punktów Metody nauczania Język wykładowy Imię i nazwisko wykładowcy
Odrębności znieczulenia pacjentów otyłych do zabiegów laparoskopowych
 66 Zasady postępowania anestezjologicznego Odrębności znieczulenia pacjentów otyłych do zabiegów laparoskopowych Coraz więcej zabiegów u osób otyłych jest wykonywanych metodą laparoskopową. Jest to związane
66 Zasady postępowania anestezjologicznego Odrębności znieczulenia pacjentów otyłych do zabiegów laparoskopowych Coraz więcej zabiegów u osób otyłych jest wykonywanych metodą laparoskopową. Jest to związane
ODPOWIEDZI NA PYTANIA DO SIWZ NR 180/2017/N/Tarnów
 Strona 1 z 5 Wrocław, dn. 09.11.2017 r. Do uczestników przetargu nieograniczonego na usługę grupowego ubezpieczenia na życie i zdrowie pracowników oraz członków rodzin pracowników Państwowej Wyższej Szkoły
Strona 1 z 5 Wrocław, dn. 09.11.2017 r. Do uczestników przetargu nieograniczonego na usługę grupowego ubezpieczenia na życie i zdrowie pracowników oraz członków rodzin pracowników Państwowej Wyższej Szkoły
Imię i nazwisko Pacjenta:..PESEL/Data urodzenia:... FORMULARZ ZGODY. Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:...
 FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
FORMULARZ ZGODY I Informacje o osobach uprawnionych do wyrażenia zgody Imię i nazwisko Pacjenta:... Imię i nazwisko przedstawiciela ustawowego:... PESEL/Data urodzenia Pacjenta:... II Nazwa procedury medycznej
tomografia komputerowa
 Badania obrazowe tomografia komputerowa Tomografia komputerowa, głowa lub mózg; bez kontrastu, z następującym podaniem środka kontrastującego Tomografia komputerowa, oczodół, siodło lub tylna jama lub
Badania obrazowe tomografia komputerowa Tomografia komputerowa, głowa lub mózg; bez kontrastu, z następującym podaniem środka kontrastującego Tomografia komputerowa, oczodół, siodło lub tylna jama lub
Praktyczne aspekty ultrasonografii jamy brzusznej u małych zwierząt
 Uniwersytet Przyrodniczy w Lublinie, Polska Wydział Medycyny Weterynaryjnej Pracownia Radiologii i Ultrasonografii Praktyczne aspekty ultrasonografii jamy brzusznej u małych zwierząt Piotr Dębiak Ultrasound
Uniwersytet Przyrodniczy w Lublinie, Polska Wydział Medycyny Weterynaryjnej Pracownia Radiologii i Ultrasonografii Praktyczne aspekty ultrasonografii jamy brzusznej u małych zwierząt Piotr Dębiak Ultrasound
OBWIESZCZENIE MINISTRA ZDROWIA 1) z dnia 17 lipca 2007 r. w sprawie kryteriów i sposobu stwierdzenia trwałego nieodwracalnego ustania czynności mózgu
 OBWIESZCZENIE MINISTRA ZDROWIA 1) z dnia 17 lipca 2007 r. w sprawie kryteriów i sposobu stwierdzenia trwałego nieodwracalnego ustania czynności mózgu Na podstawie art. 9 ust. 3 ustawy z dnia 1 lipca 2005r.
OBWIESZCZENIE MINISTRA ZDROWIA 1) z dnia 17 lipca 2007 r. w sprawie kryteriów i sposobu stwierdzenia trwałego nieodwracalnego ustania czynności mózgu Na podstawie art. 9 ust. 3 ustawy z dnia 1 lipca 2005r.
STUDENCKA PRAKTYKA ZAWODOWA
 STUDENCKA PRAKTYKA ZAWODOWA RATOWNICTWO MEDYCZNE STUDIA I STOPNIA STUDIA NIESTACJONARNE SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO ROK III Rodzaj i czas trwania praktyki Miejsce praktyki Cele ogólne kształcenia
STUDENCKA PRAKTYKA ZAWODOWA RATOWNICTWO MEDYCZNE STUDIA I STOPNIA STUDIA NIESTACJONARNE SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO ROK III Rodzaj i czas trwania praktyki Miejsce praktyki Cele ogólne kształcenia
Śląskie Centrum Chorób Serca w Zabrzu ECMO POZAUSTROJOWE UTLENOWANIE KRWI. Jesteśmy, aby ratować, leczyć, dawać nadzieję...
 Śląskie Centrum Chorób Serca w Zabrzu ECMO POZAUSTROJOWE UTLENOWANIE KRWI Jesteśmy, aby ratować, leczyć, dawać nadzieję... Rodzaje ECMO 1. ECMO V-V żylno - żylne Kaniulacja żyły udowej i szyjnej lub żyły
Śląskie Centrum Chorób Serca w Zabrzu ECMO POZAUSTROJOWE UTLENOWANIE KRWI Jesteśmy, aby ratować, leczyć, dawać nadzieję... Rodzaje ECMO 1. ECMO V-V żylno - żylne Kaniulacja żyły udowej i szyjnej lub żyły
NADCIŚNIENIE ZESPÓŁ METABOLICZNY
 NADCIŚNIENIE ZESPÓŁ METABOLICZNY Poradnik dla pacjenta i jego rodziny Konsultacja: prof. dr hab. med. Zbigniew Gaciong CO TO JEST ZESPÓŁ METABOLICZNY Nadciśnienie tętnicze (inaczej podwyższone ciśnienie
NADCIŚNIENIE ZESPÓŁ METABOLICZNY Poradnik dla pacjenta i jego rodziny Konsultacja: prof. dr hab. med. Zbigniew Gaciong CO TO JEST ZESPÓŁ METABOLICZNY Nadciśnienie tętnicze (inaczej podwyższone ciśnienie
Patofizjologia resuscytacji krążeniowo - oddechowej
 Patofizjologia resuscytacji krążeniowo - oddechowej Resuscytacja krążeniowo - oddechowa Optymalizacja krążenia wieńcowego i mózgowego Układ nerwowy: Średni przepływ krwi: 70ml/100g/min Przepływ krwi w
Patofizjologia resuscytacji krążeniowo - oddechowej Resuscytacja krążeniowo - oddechowa Optymalizacja krążenia wieńcowego i mózgowego Układ nerwowy: Średni przepływ krwi: 70ml/100g/min Przepływ krwi w
DOBRE PRAKTYKI POSTĘPOWANIA DYSPOZYTORÓW MEDYCZNYCH I ZESPOŁÓW RATOWNICTWA MEDYCZNEGO Z PACJENTEM Z PODEJRZENIEM UDARU MÓZGU
 DOBRE PRAKTYKI POSTĘPOWANIA DYSPOZYTORÓW MEDYCZNYCH I ZESPOŁÓW RATOWNICTWA MEDYCZNEGO Z PACJENTEM Z PODEJRZENIEM UDARU MÓZGU Konsultant krajowy w dziedzinie neurologii prof. dr hab. n. med. Danuta Ryglewicz
DOBRE PRAKTYKI POSTĘPOWANIA DYSPOZYTORÓW MEDYCZNYCH I ZESPOŁÓW RATOWNICTWA MEDYCZNEGO Z PACJENTEM Z PODEJRZENIEM UDARU MÓZGU Konsultant krajowy w dziedzinie neurologii prof. dr hab. n. med. Danuta Ryglewicz
BÓL W KLATCE PIERSIOWEJ, ZASŁABNIĘCIE, OMDLENIA, PADACZKA. EDUKACJA DLA BEZPIECZEŃSTWA
 BÓL W KLATCE PIERSIOWEJ, ZASŁABNIĘCIE, OMDLENIA, PADACZKA. EDUKACJA DLA BEZPIECZEŃSTWA PAMIĘTAJ!!! TEKST PODKREŚLONY LUB WYTŁUSZCZONY JEST DO ZAPAMIĘTANIA. Opracował: mgr Mirosław Chorąży Zasłabnięcie
BÓL W KLATCE PIERSIOWEJ, ZASŁABNIĘCIE, OMDLENIA, PADACZKA. EDUKACJA DLA BEZPIECZEŃSTWA PAMIĘTAJ!!! TEKST PODKREŚLONY LUB WYTŁUSZCZONY JEST DO ZAPAMIĘTANIA. Opracował: mgr Mirosław Chorąży Zasłabnięcie
Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny: hematologia.
 Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Załącznik nr 10 do Zarządzenia Nr 59/2011/DGL Prezesa NFZ z dnia 10 października 2011 roku Nazwa programu LECZENIE NADPŁYTKOWOŚCI SAMOISTNEJ ICD - 10 D75.2 - nadpłytkowość samoistna Dziedzina medycyny:
Mgr inż. Aneta Binkowska
 Mgr inż. Aneta Binkowska Znaczenie wybranych wskaźników immunologicznych w ocenie ryzyka ciężkich powikłań septycznych u chorych po rozległych urazach. Streszczenie Wprowadzenie Według Światowej Organizacji
Mgr inż. Aneta Binkowska Znaczenie wybranych wskaźników immunologicznych w ocenie ryzyka ciężkich powikłań septycznych u chorych po rozległych urazach. Streszczenie Wprowadzenie Według Światowej Organizacji
Możliwość sumowania. świadczenie dedykowane do sumowania dla określonej JGP. kat. 1a. kat. 1b
 Katalog świadczeń Możliwość sumowania Nazwa do 1 2 3 4 7 8 9 10 11 2 5.53.01.0000035 Implantacja portu naczyniowego 50 obejmuje koszt wyrobu medycznego (portu) 6 5.53.01.0000938 Plazmafereza lecznicza
Katalog świadczeń Możliwość sumowania Nazwa do 1 2 3 4 7 8 9 10 11 2 5.53.01.0000035 Implantacja portu naczyniowego 50 obejmuje koszt wyrobu medycznego (portu) 6 5.53.01.0000938 Plazmafereza lecznicza
ĆWICZENIE 1. ĆWICZENIE Podział mięśni; charakterystyka mięśni poprzecznie-prążkowanych i gładkich
 ĆWICZENIE 1. TEMAT: testowe zaliczenie materiału wykładowego ĆWICZENIE 2 TEMAT: FIZJOLOGIA MIĘŚNI SZKIELETOWYCH 1. Ogólna charakterystyka mięśni 2. Podział mięśni; charakterystyka mięśni poprzecznie-prążkowanych
ĆWICZENIE 1. TEMAT: testowe zaliczenie materiału wykładowego ĆWICZENIE 2 TEMAT: FIZJOLOGIA MIĘŚNI SZKIELETOWYCH 1. Ogólna charakterystyka mięśni 2. Podział mięśni; charakterystyka mięśni poprzecznie-prążkowanych
Elżbieta Łoniewska-Paleczny. Oddział Anestezjologii i Intensywnej Terapii Szpital Wojewódzki w Bielsku-Białej
 Elżbieta Łoniewska-Paleczny Oddział Anestezjologii i Intensywnej Terapii Szpital Wojewódzki w Bielsku-Białej Ryzyko powikłań związanych z zastosowaniem metody nie może przewyższać korzyści z uzyskanych
Elżbieta Łoniewska-Paleczny Oddział Anestezjologii i Intensywnej Terapii Szpital Wojewódzki w Bielsku-Białej Ryzyko powikłań związanych z zastosowaniem metody nie może przewyższać korzyści z uzyskanych
TREŚCI MERYTORYCZNE ZAJĘĆ PRAKTYCZNYCH NA KIERUNKU PIELĘGNIARSTWO I STOPNIA. rok III semestr V
 TREŚCI MERYTORYCZNE ZAJĘĆ PRAKTYCZNYCH NA KIERUNKU PIELĘGNIARSTWO I STOPNIA rok III semestr V PIELĘGNIARSTWO GERIATRYCZNE (80 godzin) (Oddział geriatrii) 1. Zasady i specyfika komunikowania się z osobą
TREŚCI MERYTORYCZNE ZAJĘĆ PRAKTYCZNYCH NA KIERUNKU PIELĘGNIARSTWO I STOPNIA rok III semestr V PIELĘGNIARSTWO GERIATRYCZNE (80 godzin) (Oddział geriatrii) 1. Zasady i specyfika komunikowania się z osobą
Podstawowe badania obrazowe. Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii
 Podstawowe badania obrazowe Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Prawidłowe myślenie lekarskie Zebranie podstawowych danych (badanie podmiotowe i przedmiotowe)
Podstawowe badania obrazowe Marcin Szulc Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii Prawidłowe myślenie lekarskie Zebranie podstawowych danych (badanie podmiotowe i przedmiotowe)
Anna Durka. Opiekun pracy: Dr n. med. Waldemar Machała
 Anna Durka Zastosowanie aktywowanego białka C (Xigris) u pacjentów leczonych z powodu ciężkiej sepsy w II Zakladzie Anestezjologii i Intensywnej Terapii USK nr 2 im. WAM w Łodzi. Opiekun pracy: Dr n. med.
Anna Durka Zastosowanie aktywowanego białka C (Xigris) u pacjentów leczonych z powodu ciężkiej sepsy w II Zakladzie Anestezjologii i Intensywnej Terapii USK nr 2 im. WAM w Łodzi. Opiekun pracy: Dr n. med.
PROGRAM PRAKTYK ZAWODOWYCH W WYBRANYCH SPECJALIZACJIACH KLINICZNYCH
 PROGRAM PRAKTYK ZAWODOWYCH W WYBRANYCH SPECJALIZACJIACH KLINICZNYCH Student w ramach realizacji praktyki klinicznej w danej specjalizacji dostępnej w wybranej placówce medycznej, powinien odbywać ją w
PROGRAM PRAKTYK ZAWODOWYCH W WYBRANYCH SPECJALIZACJIACH KLINICZNYCH Student w ramach realizacji praktyki klinicznej w danej specjalizacji dostępnej w wybranej placówce medycznej, powinien odbywać ją w
KONTROLA CZYNNOŚCI ŻYCIOWYCH. - kontrola przytomności, - kontrola drożności dróg oddechowych, - kontrola oddychania, - kontrola krążenia krwi.
 moduł V foliogram 7 KONTROLA CZYNNOŚCI ŻYCIOWYCH Kolejność postępowania: - kontrola przytomności, - kontrola drożności dróg oddechowych, - kontrola oddychania, - kontrola krążenia krwi. moduł V foliogram
moduł V foliogram 7 KONTROLA CZYNNOŚCI ŻYCIOWYCH Kolejność postępowania: - kontrola przytomności, - kontrola drożności dróg oddechowych, - kontrola oddychania, - kontrola krążenia krwi. moduł V foliogram
Monitoring neurofizjologiczny w chorobach rdzenia Dariusz J. Jaskólski
 Monitoring neurofizjologiczny w chorobach rdzenia Dariusz J. Jaskólski Klinika Neurochirurgii i Onkologii Układu Nerwowego Uniwersytetu Medycznego w Łodzi USK nr 1 im. N. Barlickiego Neurofizjologiczny
Monitoring neurofizjologiczny w chorobach rdzenia Dariusz J. Jaskólski Klinika Neurochirurgii i Onkologii Układu Nerwowego Uniwersytetu Medycznego w Łodzi USK nr 1 im. N. Barlickiego Neurofizjologiczny
W A R U N K I D L A O D D Z I A Ł Ó W A N E S T E Z J O L O G I I I I N T E N S Y WN E J T E R A P I I ORAZ ODDZIAŁÓW ANESTEZJOLOGII W SZPITALACH
 Załączniki do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych (Dz..) Załącznik
Załączniki do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych (Dz..) Załącznik
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT.
 EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
DOMOWE LECZENIE RESPIRATOREM DLA KOGO?
 DOMOWE LECZENIE RESPIRATOREM DLA KOGO? Pacjent, który nie wymaga dalszego pobytu w szpitalu; Przewlekła niewydolność oddechowa wymagająca stosowania ciągłej lub okresowej wentylacji mechanicznej przy pomocy
DOMOWE LECZENIE RESPIRATOREM DLA KOGO? Pacjent, który nie wymaga dalszego pobytu w szpitalu; Przewlekła niewydolność oddechowa wymagająca stosowania ciągłej lub okresowej wentylacji mechanicznej przy pomocy
Wpływ umiarkowanej hiperwentylacji na głębokość anestezji wywołanej dożylnym wlewem propofolu u chorych poddawanych operacjom wewnątrzczaszkowym
 Marcin Antoni Siciński Wpływ umiarkowanej hiperwentylacji na głębokość anestezji wywołanej dożylnym wlewem propofolu u chorych poddawanych operacjom wewnątrzczaszkowym Rozprawa na stopień doktora nauk
Marcin Antoni Siciński Wpływ umiarkowanej hiperwentylacji na głębokość anestezji wywołanej dożylnym wlewem propofolu u chorych poddawanych operacjom wewnątrzczaszkowym Rozprawa na stopień doktora nauk
Organizacje pozarządowe w diabetologii: realne problemy pacjentów. problem z postrzeganiem cukrzycy typu 2 POLSKIE STOWARZYSZENIE DIABETYKÓW
 POLSKIE STOWARZYSZENIE DIABETYKÓW Organizacje pozarządowe w diabetologii: realne problemy pacjentów problem z postrzeganiem cukrzycy typu 2 Małgorzata Marszałek POSTRZEGANIE CUKRZYCY TYPU 2 Łagodniejszy,
POLSKIE STOWARZYSZENIE DIABETYKÓW Organizacje pozarządowe w diabetologii: realne problemy pacjentów problem z postrzeganiem cukrzycy typu 2 Małgorzata Marszałek POSTRZEGANIE CUKRZYCY TYPU 2 Łagodniejszy,
