ZALECENIA W OPIECE DIABETOLOGICZNEJ
|
|
|
- Kazimierz Nowacki
- 7 lat temu
- Przeglądów:
Transkrypt
1 ZALECENIA W OPIECE DIABETOLOGICZNEJ ISSN Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinie pielęgniarstwa i pielęgniarstwa epidemiologicznego, Warszawa 2014 r.
2 Szanowni Państwo, dietetyczny środek spożywczy specjalnego przeznaczenia żywieniowego Z energią naprzód! przekazujemy Państwu zbiór czterech procedur jako zalecenia rekomendowane przez Polską Federację Edukacji w Diabetologii, konsultantów krajowych w dziedzinie pielęgniarstwa i pielęgniarstwa epidemiologicznego. Zalecenia zostały opracowane i zaktualizowane przez pracującą społecznie grupę roboczą, w skład której wchodzą pielęgniarki z dużym doświadczeniem w zakresie opieki diabetologicznej, jednocześnie będące członkami Polskiej Federacji Edukacji w Diabetologii. Celem zaleceń jest poprawa jakości opieki diabetologicznej, a adresatami są pielęgniarki i położne zajmujące się pacjentami z cukrzycą i ich rodzinami. Zalecenia dotyczą podstawowych i najważniejszych czynności wykonywanych u osób z cukrzycą i obejmują:. Pomiar glikemii na glukometrze. 2. Podanie insuliny wstrzykiwaczem. 3. Eksploatację zestawu infuzyjnego w terapii ciągłym podskórnym wlewem insuliny przy użyciu osobistej pompy insulinowej. 4. Przygotowanie osoby z cukrzycą do zabiegu operacyjnego i do badań diagnostycznych. Mam nadzieję, że zaktualizowane procedury przyczynią się do poprawy opieki diabetologicznej w Polsce i staną się inspiracją do poszukiwania jeszcze lepszych, doskonalszych rozwiązań na rzecz pacjenta z cukrzycą i jego rodziny. Polska Federacja Edukacji w Diabetologii zachęca Państwa do zgłaszania swoich uwag oraz sugestii związanych z rekomendowanymi zaleceniami, jednocześnie licząc na wskazanie nowych propozycji przydatnych w pielęgniarskiej opiece diabetologicznej. mgr Alicja Szewczyk Przewodnicząca Polskiej Federacji Edukacji w Diabetologii Smak truskawkowy źródło energii dla osób w stanach zwiększonego zapotrzebowania na glukozę i witaminy (intensywny wysiłek, ciąża, restrykcyjne diety, silne emocje, częściowa resekcja żołądka itp.) pomocniczo dla diabetyków w stanach hipoglikemii GLU/49/04/04/2014 Grupa robocza: mgr ALICJA SZEWCZYK Specjalista pielęgniarstwa diabetologicznego Klinika Endokrynologii i Diabetologii, Instytut Pomnik-Centrum Zdrowia Dziecka, Warszawa mgr RENATA KOCZAN Specjalista pielęgniarstwa diabetologicznego Klinika Endokrynologii i Diabetologii, Instytut Pomnik-Centrum Zdrowia Dziecka, Warszawa mgr RENATA SEREDYN Specjalista pielęgniarstwa diabetologicznego Klinika Endokrynologii i Diabetologii, Instytut Pomnik-Centrum Zdrowia Dziecka, Warszawa MIROSŁAWA MŁYNARCZUK Specjalista pielęgniarstwa diabetologicznego Klinika Gastroenterologii i Chorób Przemiany Materii, Samodzielny Publiczny Centralny Szpital Kliniczny WUM, Warszawa mgr JOLANTA MICHAŁOWSKA Specjalista pielęgniarstwa diabetologicznego I Oddział Chorób Wewnętrznych z Pododdziałem Diabetologii i Zaburzeń Metabolicznych, Szpital Bielański, Warszawa mgr NATASZA TOBIASZ-KAŁKUN Edukator w cukrzycy Instytut Pielęgniarstwa i Nauk o Zdrowiu, Katedra Dietetyki, Uniwersytet Rzeszowski, Rzeszów Rekomendacja zaleceń: dr hab. n. hum. MARIA KÓZKA Konsultant krajowy w dziedzinie pielęgniarstwa dr n. med. BEATA OCHOCKA Konsultant krajowy w dziedzinie pielęgniarstwa epidemiologicznego 1
3 Zalecenia powinny być przewodnikiem i jednocześnie procedurą, ABC dla każdej pielęgniarki i położnej pracującej z chorym na cukrzycę i jego rodziną. Powinny też zostać wykorzystane do ujednolicenia pielęgniarskiej i położniczej opieki diabetologicznej w Polsce. Historia edukacji terapeutycznej w cukrzycy ma już ponad 125 lat. Za jej początek można uznać zalecane od 1875 roku przez Apollinaire a Boncherdata stosowanie się pacjentów do tak zwanego higienicznego trybu życia, który może opóźniać rozwój choroby. Po raz pierwszy wprowadzono wówczas monitorowanie glikozurii. Następnym krokiem milowym było wydanie w 1919 roku przez E. P. Joslina z Bostonu podręcznika dla lekarza i pacjenta. Wprowadził on wówczas pojęcie pielęgniarki edukacyjnej. Z kolei doktor Roma z Lizbony opracował w tym samym czasie jeden z pierwszych programów edukacyjnych. Za początek nowoczesnej ery edukacji można przyjąć rok 1972, w którym doktor Leona Miller opublikowała wyniki badań potwierdzające skuteczność edukacji w leczeniu cukrzycy. Tę właśnie datę uznano za punkt przełomowy. Problem edukacji stał się bardzo popularny, co przyczyniło się do powstania w 1974 roku w Stanach Zjednoczonych Amerykańskiego Stowarzyszenia Instruktorów Edukacji Zdrowotnej w Cukrzycy (AAED). Jego celem było zwiększenie roli edukatorów i poprawa jakości edukacji terapeutycznej chorych na cukrzycę. Natomiast w Europie pierwsze sympozjum poświęcone nauczaniu chorych zorganizowano w Genewie w 1977 roku z okazji dorocznego Zjazdu Europejskiego Towarzystwa Badań nad Cukrzycą. Coraz większe zainteresowanie edukacją terapeutyczną w cukrzycy na naszym kontynencie zaowocowało powstaniem grupy edukacyjnej: Zespołów ds. Nauczania Cukrzycy (Diabetes Education Study Group DESG). Programowym założeniem tej grupy stało się zaliczenie nauki chorych na cukrzycę do podstawowych elementów terapii. Stowarzyszenie miało za zadanie rozpowszechniać wśród lekarzy, pielęgniarek i dietetyków programy szkoleniowe dla chorych. Powstanie stowarzyszenia Polska Federacja Edukacji w Diabetologii w 2006 roku stanowiło znaczący krok w kierunku poprawy prewencji i terapii cukrzycy w naszym kraju. Była to inicjatywa pielęgniarek i dietetyków od lat pracujących z chorymi na cukrzycę i ich rodzinami. PFED powstała przede wszystkim po to, żeby wypełnić lukę w opiece diabetologicznej i zapewnić pacjentom edukację. Jej działania skierowane są do trzech grup: dzieci i młodzieży, młodych dorosłych i dorosłych. Poprawa stanu zdrowia tych grup pacjentów stanowi długoterminowy cel organizacji, który zamierza osiągnąć przez: podniesienie wiedzy diabetologicznej wśród chorych na cukrzycę i prowadzenie działalności informacyjnej o możliwości zapobiegania cukrzycy, podniesienie wiedzy diabetologicznej w środowisku nauczania i wychowania (przedszkola, szkoły, gimnazja, licea), zintensyfikowanie działalności edukacyjnej w środowisku wiejskim, prowadzenie działalności edukacyjno-wydawniczej. Działania PFED skierowane są nie tylko do pacjentów, ale również do własnego środowiska i są one następujące: szkolenie personelu medycznego w zakresie edukacji osób z cukrzycą, która obejmuje zachowania prozdrowotne, zdrowe odżywianie, terapię cukrzycy, wdrożenie dokumentacji działań edukacyjnych i działań terapeutycznych, zdefiniowanie i rozpowszechnienie systemu pracy zespołowej nad pacjentem z cukrzycą. Opieka diabetologiczna wymaga podejścia zintegrowanego, dlatego głównym celem działalności PFED jest promowanie profesjonalnej roli zespołów terapeutycznych w edukacji i opiece diabetologicznej w Polsce (skład zespołu: lekarz, pielęgniarka, dietetyk, psycholog, rehabilitant, pracownik socjalny oraz konsultanci innych specjalności). Polska Federacja Edukacji w Diabetologii prowadzi działalność naukową, szkoleniową i badawczą, a także opracowuje i wspiera wdrażanie programów edukacyjnych dla zespołów w zakresie opieki diabetologicznej. Elementy działalności tego typu to przede wszystkim: konferencje naukowo-szkoleniowe; opracowanie programów kursów dokształcających, specjalistycznych, specjalizacji w dziedzinie pielęgniarstwa diabetologicznego i organizacja takich kursów; organizacja i prowadzenie badań naukowych. W ciągu pierwszego roku istnienia Polskiej Federacji Edukacji w Diabetologii powstały pierwsze Zalecenia PFED i konsultanta krajowego w dziedzinie pielęgniarstwa (jego funkcje pełniła wówczas dr Grażyna Kruk-Kupiec). W 2011 roku zalecenia zostały aktualizowane i do ich zaopiniowania PFED zaprosiła konsultanta krajowego w dziedzinie pielęgniarstwa epidemiologicznego dr Beatę Ochocką. Obecne Zalecenia PFED, konsultanta krajowego w dziedzinie pielęgniarstwa i konsultanta krajowego w dziedzinie pielęgniarstwa epidemiologicznego to owoc pracy zespołu członków Zarządu PFED, pielęgniarek, specjalistów z dziedziny pielęgniarstwa diabetologicznego i konsultantów krajowych w dziedzinie pielęgniarstwa i pielęgniarstwa epidemiologicznego; są to prof. Maria Kózka i dr Beata Ochocka. Warto podkreślić, że Zalecenia dotyczą najważniejszych codziennych czynności medycznych wykonywanych przez pielęgniarkę, położną podczas hospitalizacji pacjenta z cukrzycą, jak również czynności związanych z prowadzeniem edukacji pacjenta i jego rodziny. W ciągu dziewięciu lat przyczyniły się do upowszechnienia standardów postępowania pielęgniarskiego i prawidłowego wykonywania codziennych zabiegów u pacjentów z cukrzycą. Nie ma wątpliwości, że odegrały istotną rolę w praktycznym działaniu pielęgniarek i położnych pracujących z tymi chorymi w naszym kraju. mgr Alicja Szewczyk Przewodnicząca Polskiej Federacji Edukacji w Diabetologii Nie od dziś wiadomo, że w leczeniu choroby przewlekłej sam pacjent ma niemały udział. Dlatego tak ważna jest edukacja terapeutyczna. Mieści się ona w standardach postępowania opracowanych przez ekspertów WHO na roboczym spotkaniu w Genewie w roku
4 PROCEDURA NR 1 Pomiar glikemii stanowi podstawę decyzji terapeutycznych, stąd musi być wykonany w taki sposób, aby wyniki były jak najbardziej wiarygodne. Wyniki pomiaru glikemii nie mogą być wykorzystywane do celów diagnostycznych. Pomiaru może dokonać pacjent w ramach samokontroli lub pracownik medyczny. TECHNIKA POMIARU GLIKEMII Sprawdzenie ważności pasków testowych do glukometru (po pierwszorazowym otwarciu opakowanie z paskami testowymi powinno być opisane datą otwarcia, jeśli producent zastrzega określony czas ich użytkowania). Kalibracja gleukometru, jeśli takie są wymagania producenta. Umycie rąk ciepłą wodą z mydłem, bez użycia środków dezynfekcyjnych oraz dokładne ich osuszenie (ciepło powoduje rozszerzenie naczyń, przez co zwiększa przepływ krwi w naczyniach włosowatych i ułatwia pobranie krwi). Masaż dłoni przeprowadzany od nasady w kierunku nakłuwanego palca (należy pamiętać, że uciskanie końcówki palca powoduje rozcieńczenie krwi płynem tkankowym). Nakłucie bocznej powierzchni opuszki palca poprzez: dopasowanie głębokości nakłucia do indywidualnych cech skóry pacjenta, oszczędzanie kciuka oraz palca wskazującego, nakłucie powierzchni bocznej palców tak, by jak najdłużej zachować ich funkcję czuciową. Pomiar glikemii na glukometrze Celem procedury jest ocena wyrównania metabolicznego cukrzycy i monitorowanie leczenia. Uwaga! U niemowląt można nakłuwać także palce stóp oraz piętę (również z boku) do chwili, kiedy dziecko nie zacznie chodzić. Umieszczenie paska testowego w glukometrze i natychmiast zamknięcie opakowania zbiorczego pasków testowych. Nałożenie kropli krwi na pasek testowy (metoda fotometryczna) bądź przyłożenie kropli do końcówki paska (metoda elektrochemiczna) po pojawieniu się na ekranie glukometru ikony powiadamiającej. Do pomiaru należy użyć pierwszej kropli krwi, wielokrotne wyciskanie kropli krwi powoduje rozcieńczenie jej płynem tkankowym. Zabezpieczenie miejsca nakłucia gazikiem. Zabezpieczenie zużytego lancetu nasadką do lancetu i usunięcie do zamykanego pojemnika na odpady. POMIAR GLIKEMII Z MIEJSC ALTERNATYWNYCH (AST) Krew włośniczkową do oznaczania zawartości glukozy we krwi można uzyskać nie tylko z opuszek palców, lecz także z innych miejsc alternatywnych. Alternatywne miejsca nakłuć: wnętrze dłoni poniżej kciuka, wnętrze dłoni poniżej małego palca, wewnętrzna i zewnętrzna część przedramienia, ramię, łydka, uda zewnętrzna strona. Miejsca nakłucia powinny być oddalone od głębokich linii papilarnych, kości, bez widocznych żył i włosów. Krew uzyskaną z dłoni można wykorzystać do oznaczania zawartości glukozy we krwi w dowolnym czasie. Wyniki pomiarów z pozostałych miejsc alternatywnych mogą się różnić od wyników otrzymywanych z krwi uzyskanej z opuszek palców. Różnice te mogą występować w sytuacjach, gdy stężenie glukozy we krwi ulega szybkim zmianom. Pomiaru glikemii z miejsc alternatywnych nie zaleca się w następujących sytuacjach: podczas choroby, do 2 godz. po posiłku, kiedy następuje szybki wzrost stężenia glukozy we krwi, w okresie szczytowego działania insuliny krótkodziałającej lub szybkodziałającego analogu, jeżeli zachodzi podejrzenie, że poziom glukozy jest wyjątkowo niski, w trakcie i po wysiłku fizycznym. CZYNNIKI ZAKŁÓCAJĄCE POMIAR GLIKEMII Czynniki technologiczne. Czynniki środowiskowe, które zostały opisane w instrukcji obsługi każdego gleukometru. Technologia fotometryczna. Technologia biosensoryczna. Czynniki fizjologiczne: substancje wytwarzane przez organizm i występujące we krwi (substancje endogenne), wysokie stężenie trójglicerydów, bilirubiny, kreatyniny, wartość hematokrytu poniżej 30% (niedokrwistość, przewlekła niewydolność nerek, krwotoki) i powyżej 60% (odwodnienie występujące w przebiegu biegunki, wymiotów, w cukrzycowej kwasicy ketonowej, w nieketonowym hiperglikemicznym zespole hipermolarnym), ph krwi; substancje pochodzące ze źródeł zewnętrznych (substancje egzogenne), np.: niewystarczająca higiena rąk pozostałości cukru pochodzącego ze spożywanych owoców i słodyczy, resztki środków dezynfekujących, pozostałości kremu do rąk, oraz przyjmowane leki. ISO 15197:
5 PROCEDURA NR 1 PROCEDURA NR 2 ZALECENIA DLA UŻYTKOWNIKÓW GLUKOMETRÓW W zakładach opieki zdrowotnej należy korzystać wyłącznie z glukometrów z paskiem zewnętrznym. Glukometr powinien być dobrany indywidualnie dla pacjenta z uwzględnieniem wieku, sprawności manualnej, współwystępujących schorzeń oraz rodzaju leczenia. Pacjent powinien zostać przeszkolony z jego obsługi przez pielęgniarkę w miejscu, w którym jest leczony. Umiejętność samodzielnego pomiaru powinna być sprawdzana przy każdej wizycie w poradni. Kontrola glukometrów powinna być przeprowadzana dwa razy do roku (zgodnie z aktualnymi zaleceniami Polskiego Towarzystwa Diabetologicznego). Kontrola powinna być odnotowana w zakładach opieki zdrowotnej w prowadzonej dokumentacji, a przez pacjenta w jego dzienniczku samokontroli. Wyniki pomiaru stężenia glukozy we krwi powinny być podawane w jednostkach mg/dl lub mmol/l. Każdy glukometr powinien mieć ustawioną aktualną datę i godzinę, celem transmisji danych. Przed rozpoczęciem użytkowania glukometru należy dokładnie zapoznać się z instrukcją obsługi. Glukometr wraz z paskami testowymi należy przechowywać poza zasięgiem dzieci, małe elementy stwarzają ryzyko zadławienia. Sprzęt pomiarowy (glukometr, nakłuwacz oraz etui, w którym się znajdują) powinien być utrzymany w czystości. Zużyte paski testowe nie mogą być przechowywane razem z glukometrem. Uszkodzone opakowanie z paskami testowymi lub nieszczelne nie nadaje się do użycia. Należy unikać wystawiania glukometru oraz pasków testowych na działanie wilgoci, wysokich i niskich temperatur, pyłu oraz zabrudzeń. Jeżeli osoba z cukrzycą nie dysponuje nakłuwaczem osobistym, nakłucia bocznej powierzchni palca należy dokonać igłą jednorazową, lancetem bądź nakłuwaczem jednorazowym. Nakłuwacz jest urządzeniem osobistym. Lancety do nakłuwacza są jednorazowego użytku. Zalecenia w opiece diabetologicznej Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinie pielęgniarstwa i pielęgniarstwa epidemiologicznego, 2014 Wydanie specjalne Magazynu Pielęgniarki i Położnej, mpip@nipip.pl Wydawca: Naczelna Izba Pielęgniarek i Położnych ul. Pory 78, lok. 10, Warszawa tel , faks , Opracowanie graficzne: krafftstudio.com, druk: Lotos Poligrafia Sp. z o.o. Podawanie insuliny wstrzykiwaczem Celem procedury jest podanie insuliny wstrzykiwaczem typu pen, który jest najczęściej stosowanym systemem, spełniającym międzynarodowe wymagania ISO 11608:2000. Każdy pen składa się z: nasadki wstrzykiwacza (chroniącej wkład od światła), obudowy mieszczącej wkład (jeśli pen jest jednorazowego użytku, obudowa jest na stałe zespolona z korpusem wstrzykiwacza), korpusu wstrzykiwacza z tłokiem, pokrętłem do ustawienia/podania dawki oraz okienkiem dawki. Dostępne są dwa rodzaje penów: jednorazowego i wielorazowego użytku oba są dostosowane do użytkowania z 3 ml (300 j.m.) wkładami insuliny. MIEJSCA PODAWANIA INSULINY Insulinę podajemy podskórnie w następujące miejsca: przednio-boczna część ramienia (powierzchnia ramienia rozpoczynająca się 4 palce nad stawem łokciowym i kończąca się 4 palce pod stawem ramiennym); brzuch (fałd po obydwu stronach pępka w odległości 1 2 cm od pępka na szerokość dłoni chorego; wstrzyknięcie w pozycji siedzącej); uda (przednio-boczna powierzchnia uda rozpoczynająca się na szerokość dłoni poniżej krętarza dużego i tak samo odległa od stawu kolanowego; wstrzyknięcie w pozycji siedzącej); pośladki (dzielimy w myśli pośladek na cztery części, prowadząc linię pionową przez jego środek, poziomą na wysokości szpary pośladkowej), wstrzyknięcie wykonujemy w górną zewnętrzną część pośladka. Podając insulinę, należy omijać miejsca chorobowo zmienione (blizny, uszkodzenia skóry, zaniki oraz przerosty tkanki podskórnej i zmiany alergiczne). Aby ograniczyć mikrourazy skóry i tkanki podskórnej, należy zarówno zmieniać miejsca podawania insuliny, jak i prowadzić rotację w obrębie jednego miejsca. Propozycja rotacji to: przez jeden miesiąc (lub tydzień) miejsca po lewej stronie ciała, przez drugi po prawej; a w obrębie jednego miejsca przesuwamy się o 1 cm w stosunku do poprzedniego wstrzyknięcia. Miejsca wstrzyknięć insuliny zależą od jej rodzaju. Insulina najszybciej wchłania się z tkanki podskórnej brzucha, ze średnią szybkością z tkanki podskórnej ramienia, najwolniej z tkanki podskórnej uda i pośladka, dlatego niezwykle ważną czynnością jest dobór miejsca wstrzyknięcia zgodnie z profilem działania insuliny. TECHNIKA PODAWANIA INSULINY Insulinę można podawać pod kątem 45 lub 90, ujmując fałd skórny lub bez fałdu. Technikę uniesionego fałdu skórnego stosuje się, gdy przypuszczalna odległość od powierzchni skóry do mięśnia jest mniejsza niż długość igły. Prawidłowo fałd skórny chwyta się kciukiem i palcem wskazującym lub ewentualnie środkowym. Technika wykonania wstrzyknięcia z fałdem skórnym: przygotować wstrzykiwacz do podania insuliny zdjąć nasadkę, zdezynfekować gumowy korek 6 7
6 PROCEDURA NR 2 PROCEDURA NR 3 na ampułce z insuliną, dobrać i założyć igłę, wypełnić igłę insuliną, ustawić właściwą dawkę, unieść fałd skórny, wprowadzić igłę w środek fałdu pod kątem 45 lub 90 ścięciem skierowanym ku górze, trzymając fałd, wstrzyknąć insulinę, odczekać sekund lub policzyć do 10, wyciągnąć igłę, puścić fałd skóry, bezpiecznie usunąć igłę po nałożeniu osłony i wyrzucić do pojemnika na sprzęt ostry. Technika wykonania wstrzyknięcia bez fałdu skórnego: przygotować wstrzykiwacz do podania insuliny, wprowadzić igłę pod kątem 45 lub 90 ścięciem skierowanym ku górze, wstrzyknąć insulinę, odczekać sekund lub policzyć do 10, wyciągnąć igłę, bezpiecznie usunąć igłę po nałożeniu osłony i wyrzucić do pojemnika na sprzęt ostry. ZALECENIA DLA UŻYTKOWNIKÓW WSTRZYKIWACZY I ZESPOŁU LECZĄCEGO Zasady eksploatacji zestawu infuzyjnego w terapii ciągłym podskórnym wlewem insuliny przy użyciu osobistej pompy insulinowej Każdy producent insuliny wskazuje wstrzykiwacz, z którym powinna być ona używana. Dobierając insulinoterapię dla pacjenta, powinno się uwzględnić wielkości dawek insuliny, sprawność manualną pacjenta oraz współwystępujące schorzenia. Każdy pacjent otrzymujący insulinę za pomocą wstrzykiwaczy powinien zostać przeszkolony przez pielęgniarkę w ośrodku, w którym jest leczony odnośnie obsługi wstrzykiwacza, optymalnej dla niego techniki iniekcji insuliny, doboru długości igieł. Niezależnie od wieku pacjenta, grubości tkanki podskórnej preferowane są igły krótkie (4, 5 i 6 mm). Podczas każdego pobytu w poradni lub na oddziale szpitalnym pielęgniarka powinna dokonać oceny miejsca, a jeśli jest taka możliwość również technikę podawania insuliny, pod kątem występowania przerostów oraz zaników tkanki podskórnej, krwawych podbiegnięć oraz wyciekania insuliny. Peny są sprzętem osobistego użytku niezależnie od tego, czy są jednokrotnego czy wielokrotnego użycia. Do każdego rodzaju insuliny powinien być używany inny wstrzykiwacz. W celu uniknięcia pomyłek można zastosować dwa kolory penów, a każdy z nich powinien być wyraźnie opisany imieniem, nazwiskiem i datą włożenia wkładu insuliny. Wstrzykiwacz powinien być używany i przechowywany w temperaturze pokojowej, tj C. Wstrzykiwacza nie należy używać, jeżeli jakakolwiek część jest uszkodzona. W przypadku wymiany wkładu należy wyjąć insulinę z lodówki 1 2 godz. przed iniekcją. Insuliny przeźroczystej nie mieszamy, wszystkie insuliny w postaci zawiesiny wymagają wymieszania przed iniekcją, delikatnym, wahadłowym ruchem (30 razy) do uzyskania jednolitego roztworu. Insulinę aktualnie używaną przechowujemy w temperaturze pokojowej nie dłużej niż 4 tyg. Zapas insuliny przechowujemy w lodówce w temperaturze 2 8 C. Nie wolno podawać insuliny zmienionej wizualnie, narażonej na wstrząsy z uszkodzonej fiolki. Igły do penów są jednorazowego użytku, nie należy przechowywać penów z założoną igłą. Podczas iniekcji insuliny przestrzegamy zasad aseptyki (mycie, dezynfekcja rąk, jednorazowe rękawice ochronne). W warunkach domowych dezynfekcja skóry nie jest wymagana, o ile chory przestrzega podstawowych zasad higieny. W warunkach szpitalnych oraz zakładach opiekuńczych przed podaniem insuliny należy zdezynfekować miejsce iniekcji. Zużyty sprzęt powinien być usuwany do zamykanych pojemników o sztywnych ściankach z przeznaczeniem na odpady ostre. Celem procedury jest przedstawienie zasad eksploatacji zestawu infuzyjnego (osobistej pompy insulinowej) służącego do ciągłego podskórnego podawania insuliny. Osobista pompa insulinowa jest małym urządzeniem ze zbiornikiem na insulinę, który po zaprogramowaniu ustawienia przez 24 godziny na dobę automatycznie podaje indywidualnie dobraną dawkę podstawową (bazę) insuliny. Umożliwia także podawanie różnego rodzaju bolusów w celu bieżącego zaspokojenia zwiększonego zapotrzebowania na insulinę (po posiłku, bądź w przypadku podwyższonej glikemii). Insulina podawana jest przez cienki dren połączony z wkłuciem umieszczonym w tkance podskórnej. Zestaw infuzyjny (wkłucie) składa się z dwóch elementów: drenu i kaniuli (metalowej bądź teflonowej). Zestawy infuzyjne różnią się kształtem, długością kaniuli, drenu, wielkością plastra mocującego, miejscem rozłączenia, a także kątem instalacji. Każdy pacjent stosujący terapię z zastosowaniem osobistej pompy insulinowej powinien mieć indywidualnie dobrany przez lekarza lub pielęgniarkę rodzaj wkłucia (w zależności od wieku, grubości tkanki tłuszczowej, aktywności ruchowej, skłonności do alergii skórnej). Ramię. Brzuch. Udo. Pośladek. MIEJSCA INSTALACJI ZESTAWÓW INFUZYJNYCH Miejsca, których należy unikać do instalacji zestawów infuzyjnych: narażone na ucisk (pod paskami, ściągaczami) i dużą aktywność ruchową, zmienione chorobowo (zaczerwienienia, podrażnienia, ropnie, blizny, przerosty, siniaki, skaleczenia itd.), ze skąpą tkanką podskórną. Nieprawidłowy dobór zestawów infuzyjnych, nieprawidłowa ich instalacja i eksploatacja, brak rotacji miejsc mogą być przyczyną zmian skórnych, które prowadzą do wahań glikemii i niepowodzeń w leczeniu. Konsekwencje przetrzymywania wkłucia: wzrost ryzyka infekcji, 8 9
7 PROCEDURA NR 3 nieprzewidziana absorpcja insuliny, lipohipertrofia, podrażnienie skóry, powstawanie blizn. TECHNIKA INSTALACJI ZESTAWU INFUZYJNEGO Zatrzymać pracę pompy (jeśli jej producent wskazuje taką konieczność) i odłączyć dren od kaniuli. Wyjąć zbiornik z pompy. Umyć/zdezynfekować ręce, a w zakładach opieki zdrowotnej założyć rękawice ochronne. Otworzyć opakowanie ze strzykawką i zestawem infuzyjnym. Zdezynfekować gumowy korek fiolki z insuliną. Napełnić strzykawkę insuliną zgodnie z zaleceniami producenta. Usunąć powietrze ze strzykawki (nie opukiwać!). Połączyć zbiornik z drenem zestawu infuzyjnego i zainstalować w pompie. Korzystając z przeznaczonej do tego funkcji wypełnić dren aż do pojawienia się kropli insuliny na końcu igły. Zdezynfekować miejsce wkłucia (w przypadku stosowania kremu znieczulającego usunąć jego pozostałości gazikiem). Pozostawić odkażoną skórę do wyschnięcia. Założyć wkłucie ręcznie lub za pomocą przeznaczonego do tego automatycznego urządzenia po wcześniejszym umieszczeniu w nim zestawu infuzyjnego zgodnie z instrukcją producenta, zwracając uwagę na odpowiednie ułożenie drenu. W przypadku założenia kaniuli teflonowej: usunąć igłę wprowadzającą i wypełnić powstałą pustą przestrzeń insuliną (w zależności od długości kaniuli, zgodnie z zaleceniami producenta). Usunąć zużyty sprzęt do zamykanego pojemnika na odpady. Umyć/zdezynfekować ręce. Odnotować zmianę wkłucia w dokumentacji medycznej i dzienniczku samokontroli. Usunąć stare wkłucie po 2 3 godzinach od momentu założenia nowego (w celu komfortowego odklejenia plastra można użyć oliwki lub podczas kąpieli skierować na plaster strumień ciepłej wody). Ocenić miejsce po usunięciu wkłucia. Zmierzyć glikemię na glukometrze 2 3 godziny po założeniu wkłucia. ZALECANY OKRES UŻYTKOWANIA Kaniule teflonowe użytkuje się godz., metalowe godz. Zestaw infuzyjny zmieniamy planowo co godz. i gdy występują objawy infekcji skóry (zaczerwienienie, obrzęk, ból, świąd), obecność krwi w drenie, wzrost glikemii pomimo prawidłowego dawkowania insuliny. W celu zwiększenia bezpieczeństwa pacjenta planowe zmiany wkłucia należy wykonywać w ciągu dnia (w godzinach ). Insulinę wyjmujemy z lodówki co najmniej 30 minut przed planowaną zmianą wkłucia, aby zapobiec tworzeniu się pęcherzyków powietrza. Po upływie 2 3 godz. od założenia wkłucia należy zmierzyć poziom glikemii, żeby sprawdzić czy działa prawidłowo. Po założeniu nowego wkłucia należy pozostawić stare wkłucie w tkance podskórnej przez 2 3 godz. w celu wchłonięcia się zgromadzonej w tym miejscu insuliny. W przypadku wystąpienia powikłań skórnych należy usunąć wkłucie i wdrożyć postępowanie zalecone przez zespół leczący i ewentualnie skontaktować się z lekarzem. Stosowanie innego niż zalecany przez producenta pompy insulinowej osprzętu i akcesoriów może stanowić zagrożenie dla zdrowia! Uwaga! Każdy pacjent stosujący terapię CPWI na wypadek awarii urządzenia i innych nieprzewidzianych sytuacji wynikających z leczenia tą metodą powinien być wyposażony w: szybko przyswajalne węglowodany, np. glukoza, kostki cukru, sok owocowy klarowny, zestaw do oznaczania glikemii, glukagon, testy paskowe do oznaczania zawartości ciał ketonowych we krwi lub moczu, zapasowy zestaw infuzyjny, zbiornik na insulinę, ew. urządzenie do instalacji zestawu infuzyjnego, zapasowe baterie do pompy i glukometru, wstrzykiwacz, zapas insuliny oraz zalecenia lekarskie dotyczące dawkowania insuliny w sytuacji awarii pompy, numery telefonów do ośrodka leczącego oraz na infolinię producenta. ZALECENIA DLA UŻYTKOWNIKÓW OSOBISTYCH POMP INSULINOWYCH I PRACOWNIKÓW MEDYCZNYCH Podczas instalacji zestawu infuzyjnego należy przestrzegać zasad aseptyki. Środki do dezynfekcji skóry nie powinny zawierać substancji natłuszczających i barwiących. Zestawy infuzyjne oraz strzykawki są sprzętem jednorazowego użytku. Regularna wymiana zestawów infuzyjnych zgodnie z zaleceniami producenta, aby zapewnić właściwe wchłanianie insuliny, zredukować ryzyko infekcji i podrażnień skóry
8 PROCEDURA NR 4 PROCEDURA NR 4 Przygotowanie osoby z cukrzycą do zabiegu operacyjnego i badań diagnostycznych Celem procedury jest zmniejszenie u chorego z cukrzycą ryzyka powikłań po zabiegu operacyjnym i po badaniach diagnostycznych. Każdy zabieg chirurgiczny u pacjentów z cukrzycą obarczony jest podwyższonym ryzykiem wystąpienia groźnych dla życia powikłań. Ryzyko to szczególnie wzrasta w przypadku chorych, u których występują powikłania cukrzycy bądź obciążeni są kilkoma czynnikami ryzyka choroby niedokrwiennej serca, zawału czy niewydolności serca. Zabiegi chirurgiczne u chorych na cukrzycę wykonywane są podobnie jak w przypadku innych osób przygotowywanych planowo lub ze wskazań nagłych. Sposób postępowania okołooperacyjnego zależny jest od trybu przeprowadzenia zabiegu (planowo czy ze wskazań nagłych), typu cukrzycy, rodzaju leczenia hipoglikemizującego i rodzaju zabiegu. TRYB PRZEPROWADZANIA OPERACJI Zabiegi, które nie wymagają znaczących modyfikacji terapii, a jedynie ominięcia bądź przesunięcia pory posiłku np. mały zabieg, zabiegi w ramach chirurgii jednego dnia. Zabiegi wymagające hospitalizacji i znaczących zmian terapii (czasowa insulinoterapia u osób leczonych lekami hipoglikemizującymi oraz intensyfikacja terapii u leczonych insuliną), np. planowe duże zabiegi chirurgiczne i zabiegi w trybie pilnym (ze wskazań nagłych). W przypadku dużych zabiegów chirurgicznych konieczne jest podanie insuliny drogą dożylną, co ułatwia zarówno kontrolę wahań glikemii, jak i modyfikowanie dawki leku. Technika przygotowania dożylnego wlewu insuliny: 1 jednostkę insuliny rozcieńczamy w 1 ml 0,9% NaCl, do strzykawki insulinówki nabieramy np. 50 jednostek insuliny (strzykawka insulinówka 1 ml = 100 jednostek, insulina o stężeniu 1 ml/100 jednostek), nabraną insulinę przestrzykujemy do ciemnej strzykawki i dociągamy do 50 ml 0,9 % NaCl, następnie podłączamy ciemny dren, mieszamy ruchem wahadłowym i wypuszczamy powietrze, u niemowląt bądź małych dzieci przygotowujemy roztwór insuliny w większym rozcieńczeniu, np. 10 jednostek insuliny w 20 ml (w 1 ml = 0,5 j.), a nawet 2 j. w 20 ml (1 ml = 0,1 j.). BEZPIECZEŃSTWO CHOREGO W okresie okołooperacyjnym do zadań personelu pielęgniarskiego należy: monitorowanie parametrów życiowych oraz stanu świadomości pacjenta, prowadzenie bilansu płynów, monitorowanie glikemii (częstotliwość zależna od stopnia wyrównania glikemii oraz stanu pacjenta), ocena opatrunku i rany pooperacyjnej, prowadzenie dokumentacji medycznej, obserwowanie chorego w kierunku występowania objawów klinicznych świadczących o ostrych powikłaniach cukrzycy (zaburzenia świadomości, wymioty, wzmożone pragnienie, poliuria, bóle brzucha, wysuszenie śluzówek, tachykardia, oddech Kussmaula, zapach acetonu z ust). Do szpitala chory z cukrzycą powinien zabrać: glukometr z zapasem pasków testowych, wstrzykiwacze z insuliną, zapas insuliny, leki stosowane przewlekle, zestawy infuzyjne do pompy insulinowej, zbiorniczki na insulinę, zapasowe baterie do pompy insulinowej i glukometru, Podstawy prawne dotyczące postępowania z odpadami ZALECENIA DLA PRACOWNIKÓW MEDYCZNYCH Roztwór insuliny zmieniamy co 6 godzin. Roztwór insuliny należy chronić od światła (ciemne strzykawki i dreny lub osłonięcie zestawu). Jeżeli jest taka możliwość, do wkłucia z podłączonym wlewem insuliny nie podawać innych leków (ułatwienie kontroli glikemii). Do wlewu dożylnego stosujemy roztwory insulin krótkodziałających oraz analogi szybkodziałające. 1. Ustawa o odpadach z dnia 14 grudnia 2012 r. (Dz.U poz. 21). W ustawie odpady podzielone są na grupy i podgrupy. Każdej z nich przypisany jest sposób przechowywania, unieszkodliwiania i transportu. Podobnie jednaj jak w poprzedniej wersji ustawy z 27 kwietnia 2001 r. brak ustaleń co do postępowania z odpadami powstającymi w domach chorych, a nie wynikającymi ze świadczeń medycznych. 2. Rozporządzenie Ministra Zdrowia z dnia 13 stycznia 2014 r. w sprawie szczegółowego sposobu postępowania z odpadami medycznymi (Dz.U poz. 107). Rozporządzenie reguluje postępowanie z odpadami medycznymi (powstającymi w wyniku udzielania świadczeń medycznych), sposób ich przechowywania, transportu i unieszkodliwiania. 3. Rozporzadzenie Ministra Zdrowia z dnia 6 czerwca 2013 r. w sprawie bezpieczeństwa i higieny pracy przy wykonywaniu prac związanych z narażeniem na zranienie ostrymi narzędziami używanymi przy udzielaniu świadczeń zdrowotnych (Dz.U poz. 696). 4. Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu i zwalczaniu zakażeń i chorób zakaźnych u ludzi. Piśmiennictwo dzienniczek samokontroli, wyniki badań poprzedzających hospitalizację (posiadaną dokumentację medyczną). 1. Hanas R. Cukrzyca typu 1 u dzieci, młodzieży i dorosłych. Wydawnictwo Lekarskie PZWL, Warszawa Stanowisko Polskiego Towarzystwa Diabetologicznego. Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę Diabetologia Praktyczna 2014, tom 3, supl. A. 3. New injection recommendations for patients with diabetes. Diabetes & Metabolizm 2010: Szewczyk A. (red.). Pielęgniarstwo diabetologiczne. Wydawnictwo Lekarskie PZWL, Warszawa Internetowy System Aktów Prawnych, data wejścia: r
9 ARTYKUŁ SPONSOROWANY Cukrzyca jako problem społeczny Hipoglikemia W ostatnich dziesięcioleciach mamy do czynienia z gwałtownym rozwojem chorób określanych jako cywilizacyjne, co nie pozostaje bez wpływu na kierunki kształcenia i działalności zawodowej pielęgniarek i położnych. Chorobą wywierającą ogromny wpływ na funkcjonowanie naszego społeczeństwa jest cukrzyca, będąca w istocie grupą chorób metabolicznych, w których dochodzi do hiperglikemii (podwyższonego stężenia cukru we krwi) wynikającej z defektu wydzielania i/lub działania insuliny na tkanki docelowe. Przewlekła hiperglikemia w cukrzycy prowadzi do uszkodzenia i zaburzenia czynności, a w konsekwencji do niewydolności różnych narządów. Szacuje się, że do roku 2030 około 360 milionów ludzi na świecie zostanie dotkniętych tą chorobą. Z punktu widzenia personelu białego najistotniejsze poza profilaktyką, diagnostyką i leczeniem staje się szybkie rozpoznawanie i leczenie powikłań cukrzycy, które dzielimy na ostre (np. kwasica i śpiączka ketonowa, zespół hiperglikemiczno-hiperosmolarny, kwasica mleczanowa, hipoglikemia) i przewlekłe (będące efektem mikro- i makroangiopatii). Szczególnym rodzajem powikłania, będącym stanem bezpośredniego zagrożenia życia, a często wynikającym ze stosowanego leczenia jest hipoglikemia. Nie do przecenienia w jej rozpoznaniu i leczeniu jest rola pielęgniarki lub położnej (wzrasta liczba ciężarnych z cukrzycą ciążową lub z cukrzycą przedciążową, komplikującą przebieg ciąży), które często jako pierwsze mają kontakt z pacjentem. CZYM JEST HIPOGLIKEMIA? Hipoglikemia, czyli niedocukrzenie, to stan, w którym dochodzi do spadku stężenia glukozy ( cukru ) we krwi poniżej 70 mg/dl lub 3,88 mmol/l (dane wg wytycznych Polskiego Towarzystwa Diabetologicznego na rok 2014), niezależnie od obecności objawów, które przy często nawracających epizodach niedocukrzenia stają się słabo wyrażone lub mogą występować przy znacznie wyższych wartościach glikemii (np mg/dl), jeśli dochodzi do jej gwałtownego spadku (np. w trakcie intensywnego leczenia śpiączki ketonowej). Hipoglikemię dzielimy na łagodną (chory sam potrafi sobie pomóc i przyjąć dodatkową dawkę węglowodanów), umiarkowaną (chory wymaga pomocy innej osoby, która poda dodatkowy pokarm, cukier prosty lub wykona iniekcję glukagonu) i ciężką (chory jest nieprzytomny, wymaga hospitalizacji). JAK POWSTAJE HIPOGLIKEMIA I DLACZEGO JEST GROŹNA? Za właściwy poziom glukozy we krwi odpowiadają przeciwstawnie działające hormony: - insulina, która obniża poziom glukozy we krwi, - glukagon, kortyzol, adrenalina i inne, które działają antagonistycznie, podwyższając poziom glukozy we krwi. Przewlekła hiperglikemia prowadzi do szeregu zaburzeń metabolicznych, a w konsekwencji do rozwoju cukrzycy z jej wszelkimi powikłaniami (np. miażdżycą, zawałem serca, udarem mózgu, uszkodzeniem wzroku i nerek, rozwojem neuropatii cukrzycowej, stopą cukrzycową, amputacjami kończyn dolnych, śpiączką cukrzycową i zgonem), zbyt niski zaś poziom glukozy do neuroglikopenii (czyli niedocukrzenia mózgu, dla którego glukoza jest jedynym paliwem ) z następującą śpiączką hipoglikemiczną i zgonem. KIEDY DOCHODZI DO HIPOGLIKEMII? Przyczyn hipoglikemii jest wiele. Najczęstszą jest hipoglikemia polekowa, która rozwija się głównie na skutek stosowania preparatów insuliny, nieco rzadziej leków doustnych (przede wszystkim wymienia się pochodne sulfonylomocznika), na skutek guza insulinowego, reaktywna, po operacji usunięcia żołądka, autoimmunologiczna. Szacuje się, że hipoglikemia polekowa częściej dotyczy osób z cukrzycą typu 1 (a więc intensywnie leczonych, u których priorytetem jest ścisła kontrola glikemii) i może dotyczyć ok. 10% chorych. Znacznie rzadziej obserwuje się epizody hipoglikemii u chorych na cukrzycę typu 2. Najbardziej narażeni są pacjenci przyjmujący preparaty insuliny do hipoglikemii może doprowadzić przyjęcie leku bez zjedzenia posiłku, nieadekwatnie mały posiłek do dawki leku, nadmierny wysiłek fizyczny, wypicie alkoholu, przyjęcie niesteroidowego leku przeciwbólowego, wstrzyknięcie leku w rozgrzaną po kąpieli bądź zabiegach kosmetycznych skórę. JAKIE SĄ OBJAWY? Najczęstszymi objawami są ból głowy i nudności, do których dołączają się objawy wegetatywne (np. poty, kołatanie serca, uczucie wilczego głodu, drżenia kończyn). W razie dalszego spadku poziomu cukru we krwi pojawiają się objawy niedocukrzenia mózgu (neuroglikopenii, opisywanej przy stężeniu glukozy we krwi na poziomie poniżej 55 mg/dl) splątanie, senność, drażliwość, zaburzenia mowy (tak zwana bełkotliwa mowa), zaburzenia koordynacji ruchowej, nietypowe zachowanie, zaburzenia widzenia, a ostatecznie śpiączka. Chorzy zachowują się niekiedy tak, jakby byli pod wpływem alkoholu (ważne, aby zwrócić uwagę na brak zapachu alkoholu z ust!) lub środków psychoaktywnych (trzeba ustalić, czy chory miał do nich dostęp). Nieleczona ciężka hipoglikemia prowadzi do nieodwracalnego uszkodzenia mózgu, śpiączki hipoglikemicznej i do śmierci. Każdy chory wykazuje się inną wrażliwością na niedocukrzenie. Pacjenci z wieloletnią, źle kontrolowaną cukrzycą i nawracającymi epizodami hipoglikemii czasem nie mają żadnych objawów alarmowych. Często dochodzi więc u nich do nagłej utraty przytomności tacy chorzy są najbardziej zagrożeni śmiercią. Niska świadomość społeczna problemu prowadzi do traktowania osób z hipoglikemią jako pijanych, gdy tymczasem pilnie potrzebują pomocy. ZAPOBIEGANIE Na personelu medycznym spoczywa szczególny obowiązek edukacji pacjentów. Ważne jest, aby pielęgniarki i położne brały czynny udział w informowaniu pacjentów o konieczności posiadania ze sobą paszportu cukrzyka lub bransoletki z informacją o chorobie, przestrzegania zaleceń lekarskich i dietetycznych, częstego oznaczania glikemii (zwłaszcza w trakcie intensywnej insulinoterapii), unikania nadmiernego spożycia alkoholu i nadmiernego, nieadekwatnego do spożytego posiłku wysiłku fizycznego. Ponadto należy edukować chorych i ich rodziny w zakresie możliwych do podjęcia w warunkach domowych działań w razie wystąpienia hipoglikemii. CO ROBIĆ W RAZIE WYSTĄPIENIA HIPOGLIKEMII? W hipoglikemii łagodnej lub umiarkowanej zazwyczaj wystarczy doustne podanie cukrów prostych (ok g), np. dostępnych w aptece specjalnych pastylek cukrowych, landrynki, kostki cukru lub słodzonego glukozą (uwaga na aspartam i inne słodziki słodzone nimi soki nie podniosą poziomu cukru we krwi!) soku, łyżki miodu lub dżemu albo słodkiego owocu (np. mały banan), a następnie posiłku węglowodanowego. Przy zaburzeniach świadomości zwykle konieczne jest podanie glukozy dożylnie bądź glukagonu domięśniowo (niektórzy chorzy noszą pen z glukagonem ze sobą). Chorym nieprzytomnym absolutnie nie wolno podawać czegokolwiek doustnie, gdyż może dojść do zachłyśnięcia i zgonu! Bardzo ważna jest szybka reakcja, gdyż hipoglikemia rozwija się niekiedy gwałtownie. Trzeba również pamiętać, że nawet epizody łagodnej hipoglikemii z czasem mogą doprowadzić do wystąpienia epizodu ciężkiego bez jakichkolwiek uprzedzających objawów alarmowych. Nie należy uzależniać podania cukru od wartości wykazanych przez glukometr (czasem chorzy mogą mieć objawy już przy 80 mg/dl trzeba kierować się ich odczuciem i własną oceną stanu ogólnego pacjenta). Najważniejsze, aby zareagować szybko w kilka chwil można uratować czyjeś zdrowie, a nawet życie! Piśmiennictwo lek. Magdalena Proniewska-Sadowska 1. Gajewski P. (red.). Interna Szczeklika. Podręcznik chorób wewnętrznych Medycyna Praktyczna, Kraków Wytyczne Polskiego Towarzystwa Diabetologicznego
10 Zespołowi Autorów dziękuję za zaangażowanie w przygotowanie niniejszego opracowania. Cukrzyca to jedna z najbardziej rozpowszechnionych chorób na świecie według WHO choruje na nią 175 milionów ludzi, zaliczana jest także do chorób cywilizacyjnych. Na cukrzycę zapadają ludzie młodzi i starsi, nie ma na to wpływu płeć, rasa, rejon świata, który zamieszkują. Co gorsza, z każdym rokiem gwałtownie zwiększa się zachorowalność według WHO w 2025 roku liczba chorych przekroczy 300 milionów! Rozpowszechnienie cukrzycy w ostatnim czasie przybrało więc rozmiary pandemii. Wyraźnie odzwierciedlają to dane liczbowe. Ocenia się, że w krajach rozwiniętych liczba chorych wzrośnie z ok. 56 mln do 81 mln, natomiast w krajach rozwijających się z ok. 115 mln do 285 mln osób. W Polsce liczba chorujących na cukrzycę ma tendencję wzrostową, co stanowi przesłanie do intensyfikacji działań profilaktycznych oraz leczniczych. Zgadzam się z prof. dr. hab. med. Leszkiem Czupryniakiem, że prewencja cukrzycy powinna mieć charakter wielopoziomowy. Działania w ramach programu profilaktycznego muszą dotyczyć edukacji dzieci i młodzieży w zakresie właściwego żywienia i aktywności fizycznej, budowania świadomości społecznej wokół korzyści płynących z utrzymania właściwej masy ciała i wykonywania regularnych ćwiczeń fizycznych, znaczenia uczestnictwa w regularnych badaniach kontrolnych, rozpoznawania wczesnych objawów cukrzycy, wiedzy o zagrożeniach związanych z rozwojem tej choroby i o konieczności prowadzenia badań przesiewowych. Cukrzyca nadal jest chorobą nieuleczalną, dobrze więc, że w mediach pojawia się coraz więcej informacji, rozmów ze specjalistami, porad na temat diety i stylu życia, jaki należy prowadzić. Prócz akcji informacyjnych dla społeczeństwa potrzebne są jednak także szkolenia dla personelu medycznego, żeby umożliwić wczesne wykrywanie cukrzycy. Trzeba zapewnić odpowiednie szkolenia pielęgniarkom, położnym, które sprawują opiekę nad chorymi na cukrzycę na co dzień. Zanim w polskich szpitalach i poradniach zostaną zrealizowane cele dotyczące działania profesjonalnych zespołów w edukacji diabetologicznej, a także współpracy pacjenta, pielęgniarki, edukatora, lekarza, dietetyka, psychologa, rehabilitanta, powinno się dążyć indywidualnie do osiągnięcia profesjonalizmu zawodowego przez systematyczne poszerzanie i doskonalenie wiedzy. Jak to określiła Anne-Marie Felton, przewodnicząca Foundation of Europa Nurses in Diabetes (FEND), żeby przygotować pacjenta do samoopieki w cukrzycy pielęgniarka, położna powinna pełnić funkcję: edukatora, klinicysty, badacza, menadżera, źródła opinii i informacji, innowatora, adwokata, doradcy. Pielęgniarka pracująca z pacjentem chorym lub zagrożonym cukrzycą musi być wyposażona w aktualną wiedzę, dlatego nie bez znaczenia jest podnoszenie kwalifikacji zarówno w kształceniu zorganizowanym, jak i poprzez samokształcenia. Tak więc z radością przekazujemy Państwu publikację przygotowaną przez zespół ekspertów, która będzie przydatna w realizacji zadań zawodowych wobec pacjenta chorego na cukrzycę. Publikacja ta powinna się znaleźć na każdym oddziale, w prywatnych biblioteczkach pielęgniarek i położnych, w literaturze zalecanej studentom pielęgniarstwa i położnictwa oraz pielęgniarkom i położnym podnoszącym swoje kwalifikacje zawodowe. dr n. med. mgr piel. Grażyna Rogala-Pawelczyk Prezes Naczelnej Rady Pielęgniarek i Położnych Magazyn Pielęgniarki i Położnej Miesięcznik naczelnej izby Pielęgniarek i Położnych Co miesiąc cenne nagrody dla prenumeratorów! prenumeraty@nipip.pl KontaKt z redakcją: Magazyn PielęgniarKi i Położnej ul. Pory 78, Warszawa tel , mpip@nipip.pl Zawodowy punkt widzenia! Magazyn Pielęgniarki i Położnej to: aktualne informacje o wydarzeniach branżowych, nowoczesne koncepcje i trendy pracy, profesjonalne wskazówki dotyczące kształcenia, praktyczne porady i opinie prawne sprawdzone informacje o pracy za granicą. 16
11 BEZIGŁOWY WSTRZYKIWACZ CIŚNIENIOWY DO INSULINY DOŚĆ IGIEŁ KONIEC Z KŁUCIEM Wstrzykiwacz Ciśnieniowy wstrzykuje insulinę podskórnie pod wysokim ciśnieniem bez użycia igły Sprawdź na OFERTA SPECJALNA DLA PORADNI: Zamów bezpłatny egzemplarz demonstracyjny* *ilość ograniczona INJEX Poland sp. z o.o. Al. Witosa 31 lok. 139, Warszawa biuro@injex.com.pl tel./faks (22) tel
Hipoglikemia. przyczyny, objawy, leczenie. Beata Telejko
 Hipoglikemia przyczyny, objawy, leczenie Beata Telejko Klinika Endokrynologii, Diabetologii i Chorób Wewnętrznych Uniwersytetu Medycznego w Białymstoku Definicja hipoglikemii w cukrzycy Zespół objawów
Hipoglikemia przyczyny, objawy, leczenie Beata Telejko Klinika Endokrynologii, Diabetologii i Chorób Wewnętrznych Uniwersytetu Medycznego w Białymstoku Definicja hipoglikemii w cukrzycy Zespół objawów
ZALECENIA W OPIECE DIABETOLOGICZNEJ
 ZALECENIA W OPIECE DIABETOLOGICZNEJ ISSN 1425-6789 Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinie pielęgniarstwa i pielęgniarstwa epidemiologicznego, Warszawa 2014 r. www.nipip.pl
ZALECENIA W OPIECE DIABETOLOGICZNEJ ISSN 1425-6789 Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinie pielęgniarstwa i pielęgniarstwa epidemiologicznego, Warszawa 2014 r. www.nipip.pl
Hipoglikemia Novo Nordisk Pharma Sp. z o.o.
 Hipoglikemia Hipoglikemia Hipoglikemia, zwana inaczej niedocukrzeniem, oznacza obniżanie stężenia glukozy we krwi do wartości poniżej 55 mg/dl (3,1 mmol/l) Niekiedy objawy hipoglikemii mogą wystąpić przy
Hipoglikemia Hipoglikemia Hipoglikemia, zwana inaczej niedocukrzeniem, oznacza obniżanie stężenia glukozy we krwi do wartości poniżej 55 mg/dl (3,1 mmol/l) Niekiedy objawy hipoglikemii mogą wystąpić przy
Szkoła przyjazna dziecku z cukrzycą. Klinika Pediatrii, Onkologii, Hematologii i Diabetologii Uniwersytet Medyczny w Łodzi
 Szkoła przyjazna dziecku z cukrzycą Klinika Pediatrii, Onkologii, Hematologii i Diabetologii Uniwersytet Medyczny w Łodzi Dzieci chorują głównie na cukrzycę typu 1 Cukrzyca typu 1 - jest chorobą charakteryzującą
Szkoła przyjazna dziecku z cukrzycą Klinika Pediatrii, Onkologii, Hematologii i Diabetologii Uniwersytet Medyczny w Łodzi Dzieci chorują głównie na cukrzycę typu 1 Cukrzyca typu 1 - jest chorobą charakteryzującą
Hiperglikemia. Schemat postępowania w cukrzycy
 Hiperglikemia Schemat postępowania w cukrzycy Postępowanie w przypadku stwierdzenia wysokiego poziomu glukozy we krwi, czyli hiperglikemii Codzienne monitorowanie poziomu cukru (glukozy) we krwi stanowi
Hiperglikemia Schemat postępowania w cukrzycy Postępowanie w przypadku stwierdzenia wysokiego poziomu glukozy we krwi, czyli hiperglikemii Codzienne monitorowanie poziomu cukru (glukozy) we krwi stanowi
Hiperglikemia. Schemat postępowania w cukrzycy
 Hiperglikemia Schemat postępowania w cukrzycy Postępowanie w przypadku stwierdzenia wysokiego poziomu glukozy we krwi, czyli hiperglikemii Codzienne monitorowanie poziomu cukru (glukozy) we krwi stanowi
Hiperglikemia Schemat postępowania w cukrzycy Postępowanie w przypadku stwierdzenia wysokiego poziomu glukozy we krwi, czyli hiperglikemii Codzienne monitorowanie poziomu cukru (glukozy) we krwi stanowi
PROCEDURY POSTĘPOWANIA W PRZYPADKU UCZNIA Z CUKRZYCĄ
 PROCEDURY POSTĘPOWANIA W PRZYPADKU UCZNIA Z CUKRZYCĄ Podstawa prawna: Ustawa z dnia 7 września 1991r. o systemie oświaty / teks jednolity Dz. U. z 2015 r, poz. 2156 z późniejszymi zmianami./. Rozporządzenie
PROCEDURY POSTĘPOWANIA W PRZYPADKU UCZNIA Z CUKRZYCĄ Podstawa prawna: Ustawa z dnia 7 września 1991r. o systemie oświaty / teks jednolity Dz. U. z 2015 r, poz. 2156 z późniejszymi zmianami./. Rozporządzenie
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT.
 EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
EDUKACJA PACJENTA I JEGO RODZINY MAJĄCA NA CELU PODNIESIENIE ŚWIADOMOŚCI NA TEMAT CUKRZYCY, DOSTARCZENIE JAK NAJWIĘKSZEJ WIEDZY NA JEJ TEMAT. Prowadząca edukację: piel. Anna Otremba CELE: -Kształtowanie
 Rola położnej w opiece nad ciężarną, rodzącą, położnicą z cukrzycą Leokadia Jędrzejewska Konsultant Krajowy w dziedzinie pielęgniarstwa ginekologicznego i położniczego Kraków 20 21 maja 2011r. Grażyna
Rola położnej w opiece nad ciężarną, rodzącą, położnicą z cukrzycą Leokadia Jędrzejewska Konsultant Krajowy w dziedzinie pielęgniarstwa ginekologicznego i położniczego Kraków 20 21 maja 2011r. Grażyna
INSTRUKCJE DOTYCZĄCE OPIEKI DOMOWEJ NAD OSOBĄ CHORĄ NA CUKRZYCĘ
 INSTRUKCJE DOTYCZĄCE OPIEKI DOMOWEJ NAD OSOBĄ CHORĄ NA CUKRZYCĘ Jak dbać o chorego organizując środowisko i zasoby niezbędne do zagwarantowania mu wyższej jakości życia Przydatne numery telefonów Terapia
INSTRUKCJE DOTYCZĄCE OPIEKI DOMOWEJ NAD OSOBĄ CHORĄ NA CUKRZYCĘ Jak dbać o chorego organizując środowisko i zasoby niezbędne do zagwarantowania mu wyższej jakości życia Przydatne numery telefonów Terapia
5. Województwo, w którym mieści się Pani/Pana główne miejsce pracy: G. mazowieckie. H. opolskie. I. podkarpackie. J. podlaskie. K.
 G. G. Page 1 D. D. D. Page 2 METRYCZKA Jeżeli Pani/Pan zatrudniona/y jest u więcej niż jednego pracodawcy proszę o udzielnie odpowiedzi w całej ankiecie zgodnie z głównym miejscem pracy (powyżej 50% czasu
G. G. Page 1 D. D. D. Page 2 METRYCZKA Jeżeli Pani/Pan zatrudniona/y jest u więcej niż jednego pracodawcy proszę o udzielnie odpowiedzi w całej ankiecie zgodnie z głównym miejscem pracy (powyżej 50% czasu
Szanowni Państwo, Alicja Szewczyk przewodnicząca Polskiej Federacji Edukacji w Diabetologii
 Zalecenia Polskiej Federacji Edukacji w Diabetologii, konsultanta krajowego w dziedzinie pielęgniarstwa i konsultanta krajowego w dziedzinie pielęgniarstwa epidemiologicznego Szanowni Państwo, Przekazana
Zalecenia Polskiej Federacji Edukacji w Diabetologii, konsultanta krajowego w dziedzinie pielęgniarstwa i konsultanta krajowego w dziedzinie pielęgniarstwa epidemiologicznego Szanowni Państwo, Przekazana
POSTĘPOWANIE W CUKRZYCY I OPIEKA NAD DZIECKIEM W PLACÓWKACH OŚWIATOWYCH
 POSTĘPOWANIE W CUKRZYCY I OPIEKA NAD DZIECKIEM W PLACÓWKACH OŚWIATOWYCH CUKRZYCA.? cukrzyca to grupa chorób metabolicznych charakteryzujących się hiperglikemią (podwyższonym poziomem cukru we krwi) wynika
POSTĘPOWANIE W CUKRZYCY I OPIEKA NAD DZIECKIEM W PLACÓWKACH OŚWIATOWYCH CUKRZYCA.? cukrzyca to grupa chorób metabolicznych charakteryzujących się hiperglikemią (podwyższonym poziomem cukru we krwi) wynika
Organizacja opieki i edukacji diabetologicznej nad pacjentem z cukrzycą w lecznictwie ambulatoryjnym i stacjonarnym. Badanie ogólnopolskie.
 Organizacja opieki i edukacji diabetologicznej nad pacjentem z cukrzycą w lecznictwie ambulatoryjnym i stacjonarnym. Badanie ogólnopolskie. - 1 - Szanowna Pani, Szanowny Panie, Polska Federacja Edukacji
Organizacja opieki i edukacji diabetologicznej nad pacjentem z cukrzycą w lecznictwie ambulatoryjnym i stacjonarnym. Badanie ogólnopolskie. - 1 - Szanowna Pani, Szanowny Panie, Polska Federacja Edukacji
SÓL I ŚWIATŁO W PIELEGNIARSTWIE DIABETOLOGICZNYM
 SÓL I ŚWIATŁO W PIELEGNIARSTWIE DIABETOLOGICZNYM Alicja Szewczyk Klinika Endokrynologii i Diabetologii Instytut Pomnik-Centrum Zdrowia Dziecka Polska Federacja Edukacji w Diabetologii Światło poranka https://pl.wikipedia.org/wiki/światło
SÓL I ŚWIATŁO W PIELEGNIARSTWIE DIABETOLOGICZNYM Alicja Szewczyk Klinika Endokrynologii i Diabetologii Instytut Pomnik-Centrum Zdrowia Dziecka Polska Federacja Edukacji w Diabetologii Światło poranka https://pl.wikipedia.org/wiki/światło
DZIECKO Z CUKRZYCĄ W SZKOLE
 DZIECKO Z CUKRZYCĄ W SZKOLE Sylwia Musioł STATYSTYKI NA ŚWIECIE ŻYJE BLISKO 3OO MILIONÓW LUDZI CHORYCH NA CUKRZYCĘ SZACUJE SIĘ, ŻE LICZBA TA W CIĄGU JEDNEGO POKOLENIA WZROŚNIE DO OKOŁO 500 MILIONÓW W POLSCE
DZIECKO Z CUKRZYCĄ W SZKOLE Sylwia Musioł STATYSTYKI NA ŚWIECIE ŻYJE BLISKO 3OO MILIONÓW LUDZI CHORYCH NA CUKRZYCĘ SZACUJE SIĘ, ŻE LICZBA TA W CIĄGU JEDNEGO POKOLENIA WZROŚNIE DO OKOŁO 500 MILIONÓW W POLSCE
AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY. Powikłania cukrzycy Retinopatia
 AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY Powikłania cukrzycy Retinopatia PRZEWLEKŁE POWIKŁANIA CUKRZYCY Cukrzyca najczęściej z powodu wieloletniego przebiegu może prowadzić do powstania tak zwanych
AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY Powikłania cukrzycy Retinopatia PRZEWLEKŁE POWIKŁANIA CUKRZYCY Cukrzyca najczęściej z powodu wieloletniego przebiegu może prowadzić do powstania tak zwanych
PROGRAM EDUKACJI PACJENTA Z CUKRZYCĄ W ZAKRESIE PROFILAKTYKI HIPOGLIKEMII WAŻNYM ELEMENTEM TERAPII
 PROGRAM EDUKACJI PACJENTA Z CUKRZYCĄ W ZAKRESIE PROFILAKTYKI HIPOGLIKEMII WAŻNYM ELEMENTEM TERAPII Alicja Szewczyk Polska Federacja Edukacji w Diabetologii Cukrzyca Glukometr Wstrzykiwacz Insulina Niedocukrzenie
PROGRAM EDUKACJI PACJENTA Z CUKRZYCĄ W ZAKRESIE PROFILAKTYKI HIPOGLIKEMII WAŻNYM ELEMENTEM TERAPII Alicja Szewczyk Polska Federacja Edukacji w Diabetologii Cukrzyca Glukometr Wstrzykiwacz Insulina Niedocukrzenie
Ostre infekcje u osób z cukrzycą
 Ostre infekcje u osób z cukrzycą Sezon przeziębień w pełni. Wokół mamy mnóstwo zakatarzonych i kaszlących osób. Chorować nikt nie lubi, jednak ludzie przewlekle chorzy, jak diabetycy, są szczególnie podatni
Ostre infekcje u osób z cukrzycą Sezon przeziębień w pełni. Wokół mamy mnóstwo zakatarzonych i kaszlących osób. Chorować nikt nie lubi, jednak ludzie przewlekle chorzy, jak diabetycy, są szczególnie podatni
PROGRAM OPIEKI NAD DZIECKIEM Z CUKRZYCĄ W SZKOLE PODSTAWOWEJ IM. JANUSZA KORCZAKA W CHOCENIU
 PROGRAM OPIEKI NAD DZIECKIEM Z CUKRZYCĄ W SZKOLE PODSTAWOWEJ IM. JANUSZA KORCZAKA W CHOCENIU OBOWIĄZKI DYREKTORA SZKOŁY W PRZYPADKU PRZYJMOWANIA DZIECKA Z CUKRZYCĄ 1. Dyrektor placówki oświatowej nie może
PROGRAM OPIEKI NAD DZIECKIEM Z CUKRZYCĄ W SZKOLE PODSTAWOWEJ IM. JANUSZA KORCZAKA W CHOCENIU OBOWIĄZKI DYREKTORA SZKOŁY W PRZYPADKU PRZYJMOWANIA DZIECKA Z CUKRZYCĄ 1. Dyrektor placówki oświatowej nie może
PIELĘGNACJA I LECZENIE STOPY CUKRZYCOWEJ W CODZIENNEJ PRAKTYCE PIELĘGNIARSKIEJ
 PIELĘGNACJA I LECZENIE STOPY CUKRZYCOWEJ W CODZIENNEJ PRAKTYCE PIELĘGNIARSKIEJ Mirosława Młynarczuk Specjalista pielęgniarstwa diabetologicznego Katedra i Klinika Gastroenterologii i Chorób Przemiany Materii
PIELĘGNACJA I LECZENIE STOPY CUKRZYCOWEJ W CODZIENNEJ PRAKTYCE PIELĘGNIARSKIEJ Mirosława Młynarczuk Specjalista pielęgniarstwa diabetologicznego Katedra i Klinika Gastroenterologii i Chorób Przemiany Materii
Istota wstrzyknięcia podskórnego. Podanie płynu w miejsce obfitujące w luźną tkankę podskórną w ilości nie większej niż 2 ml.
 Wstrzyknięcia podskórne Istota wstrzyknięcia podskórnego. Podanie płynu w miejsce obfitujące w luźną tkankę podskórną w ilości nie większej niż 2 ml. Cel wstrzyknięcia podskórnego Dodatkowe wprowadzenie
Wstrzyknięcia podskórne Istota wstrzyknięcia podskórnego. Podanie płynu w miejsce obfitujące w luźną tkankę podskórną w ilości nie większej niż 2 ml. Cel wstrzyknięcia podskórnego Dodatkowe wprowadzenie
Organizacje pozarządowe w diabetologii: realne problemy pacjentów. problem z postrzeganiem cukrzycy typu 2 POLSKIE STOWARZYSZENIE DIABETYKÓW
 POLSKIE STOWARZYSZENIE DIABETYKÓW Organizacje pozarządowe w diabetologii: realne problemy pacjentów problem z postrzeganiem cukrzycy typu 2 Małgorzata Marszałek POSTRZEGANIE CUKRZYCY TYPU 2 Łagodniejszy,
POLSKIE STOWARZYSZENIE DIABETYKÓW Organizacje pozarządowe w diabetologii: realne problemy pacjentów problem z postrzeganiem cukrzycy typu 2 Małgorzata Marszałek POSTRZEGANIE CUKRZYCY TYPU 2 Łagodniejszy,
OPIEKA PIELĘGNIARSKA NAD CHORYM W PRZEBIEGU OSTRYCH POWIKŁAŃ CUKRZYCY
 Sympozjum Diabetologia 2011, standardy postępowania, najnowsze doniesienia Poznań prezentacja Sympozjum Diabetologia 2011 dla pielęgniarek zajmujących się pacjentami z cukrzycą miało kolejną edycję w Poznaniu.
Sympozjum Diabetologia 2011, standardy postępowania, najnowsze doniesienia Poznań prezentacja Sympozjum Diabetologia 2011 dla pielęgniarek zajmujących się pacjentami z cukrzycą miało kolejną edycję w Poznaniu.
Prawidłowa technika badania poziomu glukozy we krwi za pomocą glukometru obejmuje:
 1. Pomiar glikemii na glukometrze Oznaczenia glikemii w celu monitorowania leczenia i oceny wyrównania metabolicznego cukrzycy wykonuje się z pełnej krwi włośniczkowej.badanie przeprowadzają pacjenci (samokontrola)
1. Pomiar glikemii na glukometrze Oznaczenia glikemii w celu monitorowania leczenia i oceny wyrównania metabolicznego cukrzycy wykonuje się z pełnej krwi włośniczkowej.badanie przeprowadzają pacjenci (samokontrola)
INFORMACJA DLA PACJENTA. Dla osób, którym przepisano preparat Suliqua
 Polska INFORMACJA DLA PACJENTA Dla osób, którym przepisano preparat Suliqua Opracowaliśmy niniejszą broszurę dla osób, które cierpią na cukrzycę i którym lekarz przepisał preparat Suliqua (insulina glargine
Polska INFORMACJA DLA PACJENTA Dla osób, którym przepisano preparat Suliqua Opracowaliśmy niniejszą broszurę dla osób, które cierpią na cukrzycę i którym lekarz przepisał preparat Suliqua (insulina glargine
Postępowanie orzecznicze wobec kierowców z zaburzeniami tolerancji węglowodanów i cukrzycą
 Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę, 2013 Aneks 2 Postępowanie orzecznicze wobec kierowców z zaburzeniami tolerancji węglowodanów i cukrzycą Opracowano we współpracy z dr.
Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę, 2013 Aneks 2 Postępowanie orzecznicze wobec kierowców z zaburzeniami tolerancji węglowodanów i cukrzycą Opracowano we współpracy z dr.
Hiperglikemia. Jak postępować przy wysokich poziomach cukru?
 Hiperglikemia Jak postępować przy wysokich poziomach cukru? POSTĘPOWANIE W PRZYPADKU STWIERDZENIA WYSOKIEGO POZIOMU GLUKOZY WE KRWI, CZYLI HIPERGLIKEMII Codzienne monitorowanie poziomu cukru (glukozy)
Hiperglikemia Jak postępować przy wysokich poziomach cukru? POSTĘPOWANIE W PRZYPADKU STWIERDZENIA WYSOKIEGO POZIOMU GLUKOZY WE KRWI, CZYLI HIPERGLIKEMII Codzienne monitorowanie poziomu cukru (glukozy)
Procedury związane z żywieniem pozajelitowym w warunkach domowych. Magdalena Sumlet Monika Kupiec
 Procedury związane z żywieniem pozajelitowym w warunkach domowych Magdalena Sumlet Monika Kupiec Procedury związane z żywieniem pozajelitowym w warunkach domowych Higieniczne mycie rąk; Zmiana opatrunku
Procedury związane z żywieniem pozajelitowym w warunkach domowych Magdalena Sumlet Monika Kupiec Procedury związane z żywieniem pozajelitowym w warunkach domowych Higieniczne mycie rąk; Zmiana opatrunku
PROCEDURA postępowania z dzieckiem chorym na cukrzycę w Szkole Podstawowej w Jarnutach im. Papieża Jana Pawła II
 PROCEDURA postępowania z dzieckiem chorym na cukrzycę w Szkole Podstawowej w Jarnutach im. Papieża Jana Pawła II Zadania rodzica: Rodzic powinien przedłożyć szkole następujące informacje i dokumenty: 1.
PROCEDURA postępowania z dzieckiem chorym na cukrzycę w Szkole Podstawowej w Jarnutach im. Papieża Jana Pawła II Zadania rodzica: Rodzic powinien przedłożyć szkole następujące informacje i dokumenty: 1.
w opiece ISSN Naczelna Izba Pielêgniarek i Po³o nych
 Zalecenia w opiece diabetologicznej ISSN 1425-6789 Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinach: pielęgniarstwa, pielęgniarstwa diabetologicznego, pielęgniarstwa ginekologicznego
Zalecenia w opiece diabetologicznej ISSN 1425-6789 Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinach: pielęgniarstwa, pielęgniarstwa diabetologicznego, pielęgniarstwa ginekologicznego
[2ZSP/KII] Diabetologia
![[2ZSP/KII] Diabetologia [2ZSP/KII] Diabetologia](/thumbs/98/138069873.jpg) 1. Ogólne informacje o module [2ZSP/KII] Diabetologia Nazwa modułu DIABETOLOGIA Kod modułu Nazwa jednostki prowadzącej moduł Nazwa kierunku studiów Forma studiów Profil kształcenia Semestr Status modułu
1. Ogólne informacje o module [2ZSP/KII] Diabetologia Nazwa modułu DIABETOLOGIA Kod modułu Nazwa jednostki prowadzącej moduł Nazwa kierunku studiów Forma studiów Profil kształcenia Semestr Status modułu
TERAŹNIEJSZOŚĆ I PRZYSZŁOŚĆ PIELĘGNIARSTWA DIABETOLOGICZNEGO
 TERAŹNIEJSZOŚĆ I PRZYSZŁOŚĆ PIELĘGNIARSTWA DIABETOLOGICZNEGO Alicja Szewczyk Polska Federacja Edukacji w Diabetologii Gdańsk 15 maja 2014r. EDUKACJA jest kluczem do zbudowania relacji terapeutycznej z
TERAŹNIEJSZOŚĆ I PRZYSZŁOŚĆ PIELĘGNIARSTWA DIABETOLOGICZNEGO Alicja Szewczyk Polska Federacja Edukacji w Diabetologii Gdańsk 15 maja 2014r. EDUKACJA jest kluczem do zbudowania relacji terapeutycznej z
PRZEWODNIK DYDAKTYCZNY NA ROK AKADEMICKI 2011/2012 NAZWA JEDNOSTKI:
 PRZEWODNIK DYDAKTYCZNY NA ROK AKADEMICKI 2011/2012 NAZWA JEDNOSTKI: Katedra i Klinika Chorób Wewnętrznych i Diabetologii UM w Poznaniu 1. Adres jednostki: Adres: Szpital im. Fr. Raszei, ul. Mickiewicza
PRZEWODNIK DYDAKTYCZNY NA ROK AKADEMICKI 2011/2012 NAZWA JEDNOSTKI: Katedra i Klinika Chorób Wewnętrznych i Diabetologii UM w Poznaniu 1. Adres jednostki: Adres: Szpital im. Fr. Raszei, ul. Mickiewicza
Choroby wewnętrzne - diabetologia Kod przedmiotu
 Choroby wewnętrzne - diabetologia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Choroby wewnętrzne - diabetologia Kod przedmiotu 12.0-WL-Lek-ChW-D Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek
Choroby wewnętrzne - diabetologia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Choroby wewnętrzne - diabetologia Kod przedmiotu 12.0-WL-Lek-ChW-D Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek
SAMOKONTROLA CUKRZYCY
 SAMOKONTROLA CUKRZYCY Alicja Szewczyk Klinika Endokrynologii i Diabetologii Instytut Pomnik-Centrum Zdrowia Dziecka Polska Federacja Edukacji w Diabetologii Uniwersytet Zdrowia 2015r. Problem 1 Jak
SAMOKONTROLA CUKRZYCY Alicja Szewczyk Klinika Endokrynologii i Diabetologii Instytut Pomnik-Centrum Zdrowia Dziecka Polska Federacja Edukacji w Diabetologii Uniwersytet Zdrowia 2015r. Problem 1 Jak
AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY. Jak cukrzyca może wpłynąć na Twoje życie Hipoglikemia. Hiperglikemia
 AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY Jak cukrzyca może wpłynąć na Twoje życie Hipoglikemia. Hiperglikemia CUKRZYCA ZAGROŻENIA W CHOROBIE Cukrzyca to poważna choroba. Ponieważ występuje dość często,
AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY Jak cukrzyca może wpłynąć na Twoje życie Hipoglikemia. Hiperglikemia CUKRZYCA ZAGROŻENIA W CHOROBIE Cukrzyca to poważna choroba. Ponieważ występuje dość często,
Urząd Miasta Bielsko-Biała - um.bielsko.pl Wygenerowano: /14:10: listopada - Światowym Dniem Walki z Cukrzycą
 14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
14 listopada - Światowym Dniem Walki z Cukrzycą Cukrzyca jest chorobą, która staje się obecnie jednym z najważniejszych problemów dotyczących zdrowia publicznego. Jest to przewlekły i postępujący proces
10 FAKTÓW NA TEMAT CUKRZYCY
 10 FAKTÓW NA TEMAT CUKRZYCY FAKT 1. Około 347 mln ludzi na świecie choruje na cukrzycę. Istnieje rosnąca globalna epidemia cukrzycy, u której podłoża leży szybki przyrost przypadków nadwagi i otyłości
10 FAKTÓW NA TEMAT CUKRZYCY FAKT 1. Około 347 mln ludzi na świecie choruje na cukrzycę. Istnieje rosnąca globalna epidemia cukrzycy, u której podłoża leży szybki przyrost przypadków nadwagi i otyłości
Samokontrola. Klinika Endokrynologii, Diabetologii i Chorób Wewnętrznych USK w Białymstoku Anna Borysiuk
 Samokontrola Klinika Endokrynologii, Diabetologii i Chorób Wewnętrznych USK w Białymstoku Anna Borysiuk Elementy samokontroli 1. Pomiary poziomu cukru 2. Prowadzenie dzienniczka samokontroli 3. Pomiary
Samokontrola Klinika Endokrynologii, Diabetologii i Chorób Wewnętrznych USK w Białymstoku Anna Borysiuk Elementy samokontroli 1. Pomiary poziomu cukru 2. Prowadzenie dzienniczka samokontroli 3. Pomiary
Chory z cukrzycą leczony insuliną z częstymi niedocukrzeniami - strategia postępowania
 21.05.2016 Chory z cukrzycą leczony insuliną z częstymi niedocukrzeniami - strategia postępowania Wstęp: hipoglikemia skala problemu Hipoglikemia: konsekwencje Błędy pacjenta jako przyczyna hipoglikemii
21.05.2016 Chory z cukrzycą leczony insuliną z częstymi niedocukrzeniami - strategia postępowania Wstęp: hipoglikemia skala problemu Hipoglikemia: konsekwencje Błędy pacjenta jako przyczyna hipoglikemii
STWARDNIENIE ROZSIANE - ZARZĄDZANIE CHOROBĄ
 STWARDNIENIE ROZSIANE - ZARZĄDZANIE CHOROBĄ PROPOZYCJE ROZWIĄZAŃ PROBLEMÓW Warszawa, 26 kwietnia 2016 r. Projekt badawczy STWARDNIENIE ROZSIANE - ZARZĄDZANIE CHOROBĄ Projekt jest kontynuacją prac badawczych
STWARDNIENIE ROZSIANE - ZARZĄDZANIE CHOROBĄ PROPOZYCJE ROZWIĄZAŃ PROBLEMÓW Warszawa, 26 kwietnia 2016 r. Projekt badawczy STWARDNIENIE ROZSIANE - ZARZĄDZANIE CHOROBĄ Projekt jest kontynuacją prac badawczych
Podsumowanie danych o bezpieczeństwie stosowania produktu leczniczego Demezon
 VI.2 VI.2.1 Podsumowanie danych o bezpieczeństwie stosowania produktu leczniczego Demezon Omówienie rozpowszechnienia choroby Deksametazonu sodu fosforan w postaci roztworu do wstrzykiwań stosowany jest
VI.2 VI.2.1 Podsumowanie danych o bezpieczeństwie stosowania produktu leczniczego Demezon Omówienie rozpowszechnienia choroby Deksametazonu sodu fosforan w postaci roztworu do wstrzykiwań stosowany jest
POWIKŁANIA. Personal solutions for everyday life.
 POWIKŁANIA Personal solutions for everyday life. Powikłania Cukrzyca występuje u osób, w przypadku których organizm nie potrafi sam kontrolować poziomu glukozy we krwi (określanego również jako poziom
POWIKŁANIA Personal solutions for everyday life. Powikłania Cukrzyca występuje u osób, w przypadku których organizm nie potrafi sam kontrolować poziomu glukozy we krwi (określanego również jako poziom
Streszczenia XV Konferencji Sekcji Pediatrycznej Polskiego Towarzystwa Diabetologicznego Rzeszów, 7-9 kwietnia 2016
 Streszczenia XV Konferencji Sekcji Pediatrycznej Polskiego Towarzystwa Diabetologicznego Rzeszów, 7-9 kwietnia 2016 Sesja Polskiej Federacji Edukacji w Diabetologii Oprogramowanie GlucoContro - użyteczne
Streszczenia XV Konferencji Sekcji Pediatrycznej Polskiego Towarzystwa Diabetologicznego Rzeszów, 7-9 kwietnia 2016 Sesja Polskiej Federacji Edukacji w Diabetologii Oprogramowanie GlucoContro - użyteczne
Hemoglobina glikowana (HbA1c) a cukrzyca
 Hemoglobina glikowana (HbA1c) a cukrzyca Cukrzyca jest najpopularniejszą chorobą cywilizacyjną XXI wieku. Dotyczy osób w różnym przedziale wiekowym. Niezależnie od typu cukrzycy, głównym objawem choroby
Hemoglobina glikowana (HbA1c) a cukrzyca Cukrzyca jest najpopularniejszą chorobą cywilizacyjną XXI wieku. Dotyczy osób w różnym przedziale wiekowym. Niezależnie od typu cukrzycy, głównym objawem choroby
Przygotowanie studenta do zajęć. Przedmiot: Podstawy Pielęgniarstwa Ćwiczenia II semestr Ćwiczenie 1.
 Przygotowanie studenta do zajęć. Przedmiot: Podstawy Pielęgniarstwa Ćwiczenia II semestr Ćwiczenie 1. Temat: Podawanie leków miejscowo (skóra, błony śluzowe). Podawanie leków przez przewód pokarmowy. Rozkładnie
Przygotowanie studenta do zajęć. Przedmiot: Podstawy Pielęgniarstwa Ćwiczenia II semestr Ćwiczenie 1. Temat: Podawanie leków miejscowo (skóra, błony śluzowe). Podawanie leków przez przewód pokarmowy. Rozkładnie
UCZEO Z CUKRZYCĄ W SZKOLE
 UCZEO Z CUKRZYCĄ W SZKOLE Szacuje się, że z każdym rokiem wzrasta liczba osób chorych na cukrzycę. Niestety, obniża się wiek zachorowalności. Coraz częściej cukrzycę typu 1 rozpoznaje się już u dzieci
UCZEO Z CUKRZYCĄ W SZKOLE Szacuje się, że z każdym rokiem wzrasta liczba osób chorych na cukrzycę. Niestety, obniża się wiek zachorowalności. Coraz częściej cukrzycę typu 1 rozpoznaje się już u dzieci
AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY
 AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY Aktywność fizyczna glukometr glukometr glukometr glukometr glukometr skrocona 8 str broszura aktywnosc fizyczna.indd 1 2013-05-09 14:12:46 AKTYWNOŚĆ FIZYCZNA
AKADEMIA SKUTECZNEJ SAMOKONTROLI W CUKRZYCY Aktywność fizyczna glukometr glukometr glukometr glukometr glukometr skrocona 8 str broszura aktywnosc fizyczna.indd 1 2013-05-09 14:12:46 AKTYWNOŚĆ FIZYCZNA
Leczenie doustną insuliną w celu prewencji cukrzycy o podłożu autoimmunizacyjnym
 Badanie POInT (Primary Oral Insulin Trial) Leczenie doustną insuliną w celu prewencji cukrzycy o podłożu autoimmunizacyjnym Drodzy Rodzice/Opiekunowie Chcemy objąć Państwa dziecko troskliwą, specjalistyczną
Badanie POInT (Primary Oral Insulin Trial) Leczenie doustną insuliną w celu prewencji cukrzycy o podłożu autoimmunizacyjnym Drodzy Rodzice/Opiekunowie Chcemy objąć Państwa dziecko troskliwą, specjalistyczną
PROCEDURY POSTĘPOWANIA Z DZIECKIEM PRZEWLEKLE CHORYM W SZKOLE PODSTAWOWEJ NR 59 IM. JANA MATEJKI W KATOWICACH
 PROCEDURY POSTĘPOWANIA Z DZIECKIEM PRZEWLEKLE CHORYM W SZKOLE PODSTAWOWEJ NR 59 IM. JANA MATEJKI W KATOWICACH W sytuacji, gdy w szkole jest uczeń przewlekle chory, dyrektor, nauczyciel powinien: 1. Pozyskać
PROCEDURY POSTĘPOWANIA Z DZIECKIEM PRZEWLEKLE CHORYM W SZKOLE PODSTAWOWEJ NR 59 IM. JANA MATEJKI W KATOWICACH W sytuacji, gdy w szkole jest uczeń przewlekle chory, dyrektor, nauczyciel powinien: 1. Pozyskać
Co to jest cukrzyca?
 Co to jest cukrzyca? Schemat postępowania w cukrzycy Wstęp Cukrzyca to stan, w którym organizm nie może utrzymać na odpowiednim poziomie stężenia glukozy (cukru) we krwi. Glukoza jest głównym źródłem energii
Co to jest cukrzyca? Schemat postępowania w cukrzycy Wstęp Cukrzyca to stan, w którym organizm nie może utrzymać na odpowiednim poziomie stężenia glukozy (cukru) we krwi. Glukoza jest głównym źródłem energii
Przedszkole Miejskie Nr 12 Integracyjne w Jaworznie CUKRZYCA
 Cukrzyca CUKRZYCA Cukrzyca jest przyczyną niedomagania i cierpienia około 60 mln. osób, które żyją z tą chorobą w Europejskim Regionie WHO. Stanowi również poważne obciążenie dla gospodarki i systemu ochrony
Cukrzyca CUKRZYCA Cukrzyca jest przyczyną niedomagania i cierpienia około 60 mln. osób, które żyją z tą chorobą w Europejskim Regionie WHO. Stanowi również poważne obciążenie dla gospodarki i systemu ochrony
Co to jest cukrzyca?
 Dziecko z cukrzycą Co to jest cukrzyca? Cukrzyca to przewlekła choroba metaboliczna, charakteryzująca się wysoką hiperglikemią (wysoki poziom glukozy we krwi). Wynika ona z nieprawidłowego wydzielania
Dziecko z cukrzycą Co to jest cukrzyca? Cukrzyca to przewlekła choroba metaboliczna, charakteryzująca się wysoką hiperglikemią (wysoki poziom glukozy we krwi). Wynika ona z nieprawidłowego wydzielania
Medycyna rodzinna - opis przedmiotu
 Medycyna rodzinna - opis przedmiotu Informacje ogólne Nazwa przedmiotu Medycyna rodzinna Kod przedmiotu 12.0-WL-Lek-MRodz Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj
Medycyna rodzinna - opis przedmiotu Informacje ogólne Nazwa przedmiotu Medycyna rodzinna Kod przedmiotu 12.0-WL-Lek-MRodz Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj
Bądź aktywny fizycznie!!!
 Bądź aktywny fizycznie!!! Aktywność fizyczna RUCH jest potrzebny każdemu człowiekowi. Regularne ćwiczenia wpływają na dobre samopoczucie i lepsze funkcjonowanie organizmu. Korzyści z systematycznej
Bądź aktywny fizycznie!!! Aktywność fizyczna RUCH jest potrzebny każdemu człowiekowi. Regularne ćwiczenia wpływają na dobre samopoczucie i lepsze funkcjonowanie organizmu. Korzyści z systematycznej
Sylabus modułu kształcenia na studiach wyższych
 Załącznik nr 5 do zarządzenia nr 68 Rektora UJ z 18 czerwca 2015 r. Sylabus modułu kształcenia na studiach wyższych Nazwa Wydziału Nazwa jednostki prowadzącej moduł Nazwa modułu kształcenia Język kształcenia
Załącznik nr 5 do zarządzenia nr 68 Rektora UJ z 18 czerwca 2015 r. Sylabus modułu kształcenia na studiach wyższych Nazwa Wydziału Nazwa jednostki prowadzącej moduł Nazwa modułu kształcenia Język kształcenia
WIEDZA. K_W01 Zna definicje, cele i metody żywienia klinicznego oraz sposoby oceny odżywienia w oparciu o metody kliniczne.
 Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: Żywienie kliniczne Typ studiów: doskonalące Symbol Efekty kształcenia dla studiów podyplomowych WIEDZA K_W01 Zna definicje,
Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: Żywienie kliniczne Typ studiów: doskonalące Symbol Efekty kształcenia dla studiów podyplomowych WIEDZA K_W01 Zna definicje,
a) aparat USG z opcją Dopplera, b) Holter EKG, c) Holter RR, d) aparat EKG 12-odprowadzeniowy. 3) Pozostałe wymagania
 b) komputerowy program do sczytywania glikemii z glukometru pacjenta, systemu ciągłego monitorowania glikemii (CGMS), c) co najmniej 2 pompy infuzyjne, w tym do infuzji insuliny, e) kardiomonitor. a) aparat
b) komputerowy program do sczytywania glikemii z glukometru pacjenta, systemu ciągłego monitorowania glikemii (CGMS), c) co najmniej 2 pompy infuzyjne, w tym do infuzji insuliny, e) kardiomonitor. a) aparat
Krakowska Akademia im. Andrzeja Frycza Modrzewskiego. Karta przedmiotu. obowiązuje studentów, którzy rozpoczęli studia w roku akademickim 2013/2014
 Krakowska Akademia im. Andrzeja Frycza Modrzewskiego Karta przedmiotu Wydział Zdrowia i Nauk Medycznych obowiązuje studentów, którzy rozpoczęli studia w roku akademickim 03/04 Kierunek studiów: Pielęgniarstwo
Krakowska Akademia im. Andrzeja Frycza Modrzewskiego Karta przedmiotu Wydział Zdrowia i Nauk Medycznych obowiązuje studentów, którzy rozpoczęli studia w roku akademickim 03/04 Kierunek studiów: Pielęgniarstwo
inwalidztwo rodzaj pracy
 Zdrowie jest najważniejsze Wykłady wraz z konsultacjami medycznymi realizowane przez Stowarzyszenia na rzecz rozwoju wsi Bogufałów Źródło Baryczy w ramach wspierania realizacji zadania publicznego przez
Zdrowie jest najważniejsze Wykłady wraz z konsultacjami medycznymi realizowane przez Stowarzyszenia na rzecz rozwoju wsi Bogufałów Źródło Baryczy w ramach wspierania realizacji zadania publicznego przez
Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2009. Stanowisko Polskiego Towarzystwa Diabetologicznego
 Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2009 Stanowisko Polskiego Towarzystwa Diabetologicznego Postępowanie w stanach nagłych: I II III IV Hipoglikemia Cukrzycowa kwasica ketonowa
Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2009 Stanowisko Polskiego Towarzystwa Diabetologicznego Postępowanie w stanach nagłych: I II III IV Hipoglikemia Cukrzycowa kwasica ketonowa
Raport Konsultanta Wojewódzkiego w dziedzinie diabetologii za rok I. Ocena zabezpieczenia opieki zdrowotnej w zakresie diabetologii
 dr hab. med. Agnieszka Szypowska Oddział Kliniczny Diabetologii Dziecięcej i Pediatrii Samodzielny Publiczny Dziecięcy Szpital Kliniczny Żwirki i Wigury 63A 02-091 Warszawa agnieszka.szypowska@wum.edu.pl
dr hab. med. Agnieszka Szypowska Oddział Kliniczny Diabetologii Dziecięcej i Pediatrii Samodzielny Publiczny Dziecięcy Szpital Kliniczny Żwirki i Wigury 63A 02-091 Warszawa agnieszka.szypowska@wum.edu.pl
PROFILAKTYKA PRZECIWZAKRZEPOWA
 NOWE TECHNIKI MEDYCZNE Szpital Specjalistyczny im. Św. Rodziny Sp. z o.o. PROFILAKTYKA PRZECIWZAKRZEPOWA opracowanie: mgr Joanna Styś konsultacja: lek. med. Marek Kulczyk Rudna Mała, 2014 rok ŻYLNA CHOROBA
NOWE TECHNIKI MEDYCZNE Szpital Specjalistyczny im. Św. Rodziny Sp. z o.o. PROFILAKTYKA PRZECIWZAKRZEPOWA opracowanie: mgr Joanna Styś konsultacja: lek. med. Marek Kulczyk Rudna Mała, 2014 rok ŻYLNA CHOROBA
Warszawa, dnia 2 października 2019 r. Poz ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 23 września 2019 r.
 DZIENNIK USTAW RZECZYPOSPOLITEJ POLSKIEJ Warszawa, dnia 2 października 2019 r. Poz. 1864 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 23 września 2019 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych
DZIENNIK USTAW RZECZYPOSPOLITEJ POLSKIEJ Warszawa, dnia 2 października 2019 r. Poz. 1864 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 23 września 2019 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych
Dorota Karło - społeczny edukator diabetologiczny
 Dorota Karło - społeczny edukator diabetologiczny CUKRZYCA TYPU 1 Cele leczenia cukrzycy typu I u dzieci i młodzieży możliwość przeżycia cofnięcie objawów klinicznych, unikanie ostrych powikłań cukrzycy,
Dorota Karło - społeczny edukator diabetologiczny CUKRZYCA TYPU 1 Cele leczenia cukrzycy typu I u dzieci i młodzieży możliwość przeżycia cofnięcie objawów klinicznych, unikanie ostrych powikłań cukrzycy,
Ważne informacje o bezpieczeństwie stosowania produktu leczniczego Forxiga (dapagliflozyna) dotyczy wyłącznie wskazania cukrzyca typu 1
 Ważne informacje o bezpieczeństwie stosowania produktu leczniczego Forxiga (dapagliflozyna) dotyczy wyłącznie wskazania cukrzyca typu 1 Przewodnik dla fachowych pracowników ochrony zdrowia mający na celu
Ważne informacje o bezpieczeństwie stosowania produktu leczniczego Forxiga (dapagliflozyna) dotyczy wyłącznie wskazania cukrzyca typu 1 Przewodnik dla fachowych pracowników ochrony zdrowia mający na celu
Procedury związane z Ŝywieniem pozajelitowym w warunkach domowych. Magdalena Sumlet Monika Kupiec
 Procedury związane z Ŝywieniem pozajelitowym w warunkach domowych Magdalena Sumlet Monika Kupiec Procedury związane z opieką nad chorym Ŝywionym w domu: Higieniczne mycie rąk; Pobieranie krwi Ŝylnej do
Procedury związane z Ŝywieniem pozajelitowym w warunkach domowych Magdalena Sumlet Monika Kupiec Procedury związane z opieką nad chorym Ŝywionym w domu: Higieniczne mycie rąk; Pobieranie krwi Ŝylnej do
Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez:
 2 Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez: Prof. dr hab. med. Katarzyna Cypryk Klinika Diabetologii i Chorób Przemiany Materii Uniwersytet Medyczny w Łodzi,
2 Materiał edukacyjny Cukrzyca ciążowa Przewodnik dla ciężarnej został przygotowany przez: Prof. dr hab. med. Katarzyna Cypryk Klinika Diabetologii i Chorób Przemiany Materii Uniwersytet Medyczny w Łodzi,
OPIEKA PIELĘGNIARSKA NAD CHORYM Z CUKRZYCĄ
 DZIENNIK PRAKTYKI ZAWODOWEJ OPIEKA PIELĘGNIARSKA NAD CHORYM Z CUKRZYCĄ OBSZAR STUDIÓW: NAUK MEDYCZNYCH, NAUK O ZDROWIU ORAZ NAUK O KULTURZE FIZYCZNEJ WYDZIAŁ PIELĘGNIARSTWA KIERUNEK STUDIÓW: PIELĘGNIARSTWO
DZIENNIK PRAKTYKI ZAWODOWEJ OPIEKA PIELĘGNIARSKA NAD CHORYM Z CUKRZYCĄ OBSZAR STUDIÓW: NAUK MEDYCZNYCH, NAUK O ZDROWIU ORAZ NAUK O KULTURZE FIZYCZNEJ WYDZIAŁ PIELĘGNIARSTWA KIERUNEK STUDIÓW: PIELĘGNIARSTWO
Prowadzi poradnictwo w zakresie samoopieki pacjentów w chorobach wewnętrznych
 Praktyka zawodowa z Choroby wewnętrzne i pielęgniarstwo internistyczne Studia stacjonarne Autor programu: dr Stanisława Talaga Liczba godzin : 160 godz.;4 tygodnie Czas realizacji; II rok ;semestr IV Miejsce
Praktyka zawodowa z Choroby wewnętrzne i pielęgniarstwo internistyczne Studia stacjonarne Autor programu: dr Stanisława Talaga Liczba godzin : 160 godz.;4 tygodnie Czas realizacji; II rok ;semestr IV Miejsce
Ulotka dołączona do opakowania: informacja dla użytkownika. Woda do wstrzykiwań Baxter rozpuszczalnik do sporządzania leków pareneteralnych
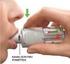 Ulotka dołączona do opakowania: informacja dla użytkownika Woda do wstrzykiwań Baxter rozpuszczalnik do sporządzania leków pareneteralnych Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem
Ulotka dołączona do opakowania: informacja dla użytkownika Woda do wstrzykiwań Baxter rozpuszczalnik do sporządzania leków pareneteralnych Należy uważnie zapoznać się z treścią ulotki przed zastosowaniem
Aneks III. Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta
 Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Aneks III Zmiany w odpowiednich punktach charakterystyki produktu leczniczego i ulotkach dla pacjenta Uwaga: Konieczna może być późniejsza aktualizacja zmian w charakterystyce produktu leczniczego i ulotce
Co to jest cukrzyca?
 CEL/75/11/09 Co to jest cukrzyca? Schemat postępowania w cukrzycy Wstęp Cukrzyca to stan, w którym organizm nie może utrzymać na odpowiednim poziomie stężenia glukozy (cukru) we krwi. Glukoza jest głównym
CEL/75/11/09 Co to jest cukrzyca? Schemat postępowania w cukrzycy Wstęp Cukrzyca to stan, w którym organizm nie może utrzymać na odpowiednim poziomie stężenia glukozy (cukru) we krwi. Glukoza jest głównym
Edukacja w cukrzycymiejsce i rola. pielęgniarek w Finlandii
 Edukacja w cukrzycymiejsce i rola pielęgniarek w Finlandii Outi Himanen, pielęgniarka, pielęgniarka specjalistka, edukator, menadżer edukacji. Centrum Edukacji/Fińskie Stowarzyszenie Diabetologiczne Zawartość
Edukacja w cukrzycymiejsce i rola pielęgniarek w Finlandii Outi Himanen, pielęgniarka, pielęgniarka specjalistka, edukator, menadżer edukacji. Centrum Edukacji/Fińskie Stowarzyszenie Diabetologiczne Zawartość
Światowy Dzień Zdrowia 2016 - Pokonaj cukrzycę!
 Światowy Dzień Zdrowia 2016 - Pokonaj cukrzycę! Cukrzyca logo -międzynarodowy symbol walki z cukrzycą Tło slajdów: http://www.scitecnutrition.com/pl/catalog/guide_to_vitamins/images/guide_to_vitamins-07.jpg?v=2
Światowy Dzień Zdrowia 2016 - Pokonaj cukrzycę! Cukrzyca logo -międzynarodowy symbol walki z cukrzycą Tło slajdów: http://www.scitecnutrition.com/pl/catalog/guide_to_vitamins/images/guide_to_vitamins-07.jpg?v=2
PROCEDURA POSTĘPOWANIA W PRZYPADKU UCZNIA Z CHOROBĄ PRZEWLEKŁĄ CUKRZYCĄ
 Załącznik nr 10 do Zarządzenia nr 07/2017/2018 Dyrektora Szkoły Podstawowej nr 357 PROCEDURA POSTĘPOWANIA W PRZYPADKU UCZNIA Z CHOROBĄ PRZEWLEKŁĄ CUKRZYCĄ SZKOŁA PODSTAWOWA NR 357 1 PROCEDURA POSTĘPOWANIA
Załącznik nr 10 do Zarządzenia nr 07/2017/2018 Dyrektora Szkoły Podstawowej nr 357 PROCEDURA POSTĘPOWANIA W PRZYPADKU UCZNIA Z CHOROBĄ PRZEWLEKŁĄ CUKRZYCĄ SZKOŁA PODSTAWOWA NR 357 1 PROCEDURA POSTĘPOWANIA
Dziecko z cukrzycą w szkole.
 Typy cukrzycy: I Cukrzyca typu 1 II Cukrzyca typu 2 III inne typy cukrzycy Dziecko z cukrzycą w szkole. Cukrzyca choroba przemiany materii, charakteryzująca się podwyższonym stężeniem cukru = glukozy we
Typy cukrzycy: I Cukrzyca typu 1 II Cukrzyca typu 2 III inne typy cukrzycy Dziecko z cukrzycą w szkole. Cukrzyca choroba przemiany materii, charakteryzująca się podwyższonym stężeniem cukru = glukozy we
Powikłania ostre w cukrzycy typu 1. Anna Noczyńska
 Powikłania ostre w cukrzycy typu 1 Anna Noczyńska Cukrzycowa kwasica ketonowa Kwasica ketonowa w przebiegu cukrzycy jest ciężkim powikłaniem powodującym stan zagrożenia życia. Śmiertelność związana z
Powikłania ostre w cukrzycy typu 1 Anna Noczyńska Cukrzycowa kwasica ketonowa Kwasica ketonowa w przebiegu cukrzycy jest ciężkim powikłaniem powodującym stan zagrożenia życia. Śmiertelność związana z
Hipoglikemia. Schemat postępowania w cukrzycy
 Hipoglikemia Schemat postępowania w cukrzycy Hipoglikemia podstawowe informacje Kiedy poziom cukru (glukozy) we krwi spada poniżej 70 mg/dl (3,9 mmol/l), stwierdza się nadmierne obniżenie poziomu glukozy
Hipoglikemia Schemat postępowania w cukrzycy Hipoglikemia podstawowe informacje Kiedy poziom cukru (glukozy) we krwi spada poniżej 70 mg/dl (3,9 mmol/l), stwierdza się nadmierne obniżenie poziomu glukozy
ZAŁĄCZNIK NR 1 DO SIWZ
 ZAŁĄCZNIK NR 1 DO SIWZ OPIS TECHNICZNY Pompa insulinowa dla pacjentów w wieku do lat 6-ciu lub z małym zapotrzebowaniem na insulinę - 4 szt. znak sprawy: Z/13/PN/13 Zadanie 1 nazwa, typ,... rok produkcji...,
ZAŁĄCZNIK NR 1 DO SIWZ OPIS TECHNICZNY Pompa insulinowa dla pacjentów w wieku do lat 6-ciu lub z małym zapotrzebowaniem na insulinę - 4 szt. znak sprawy: Z/13/PN/13 Zadanie 1 nazwa, typ,... rok produkcji...,
Cukrzyca Epidemia XXI wieku Debata w Wieliczce www.seniorizdrowie.pl
 Projekt jest współfinansowany ze środków Ministerstwa Pracy i Polityki Społecznej w ramach Programu Operacyjnego Fundusz Inicjatyw Obywatelskich na lata 2014 2020 Cukrzyca Epidemia XXI wieku Debata w Wieliczce
Projekt jest współfinansowany ze środków Ministerstwa Pracy i Polityki Społecznej w ramach Programu Operacyjnego Fundusz Inicjatyw Obywatelskich na lata 2014 2020 Cukrzyca Epidemia XXI wieku Debata w Wieliczce
Światowy Dzień Zdrowia 2016 Pokonaj cukrzycę
 Światowy Dzień Zdrowia 2016 Pokonaj cukrzycę Światowy Dzień Zdrowia 7 kwietnia 2016 Kilka słów o historii Każdego roku Światowa Organizacja Zdrowia (WHO) wybiera temat przewodni Światowego Dnia Zdrowia.
Światowy Dzień Zdrowia 2016 Pokonaj cukrzycę Światowy Dzień Zdrowia 7 kwietnia 2016 Kilka słów o historii Każdego roku Światowa Organizacja Zdrowia (WHO) wybiera temat przewodni Światowego Dnia Zdrowia.
Wizyty kontrolne. Pomiar poziomu glukozy we krwi. Uwagi lekarza prowadzącego
 glikemi miar poziomu glukozy we krwi Wizyty kontrolne Samodzielne monitorowanie poziomu glukozy we krwi jest istotnym elementem samokontroli osób z zaburzeniami cukrzycowymi. Uzyskane dane są bardzo cenne
glikemi miar poziomu glukozy we krwi Wizyty kontrolne Samodzielne monitorowanie poziomu glukozy we krwi jest istotnym elementem samokontroli osób z zaburzeniami cukrzycowymi. Uzyskane dane są bardzo cenne
Uwarunkowania genetyczne. w cukrzycy
 Uwarunkowania genetyczne Kliknij, aby edytować styl wzorca podtytułu w cukrzycy Lek. Sylwia Wenclewska Klinika Chorób Wewnętrznych, Diabetologii i Farmakologii Klincznej Kliknij, aby edytować format tekstu
Uwarunkowania genetyczne Kliknij, aby edytować styl wzorca podtytułu w cukrzycy Lek. Sylwia Wenclewska Klinika Chorób Wewnętrznych, Diabetologii i Farmakologii Klincznej Kliknij, aby edytować format tekstu
Dziennik Ustaw 4 Poz ZAKRES ZADAŃ PIELĘGNIARKI PODSTAWOWEJ OPIEKI ZDROWOTNEJ I POŁOŻNEJ PODSTAWOWEJ OPIEKI ZDROWOTNEJ CZĘŚĆ I
 Dziennik Ustaw 4 Poz. 1567 ZAKRES ZADAŃ PIELĘGNIARKI PODSTAWOWEJ OPIEKI ZDROWOTNEJ I POŁOŻNEJ PODSTAWOWEJ OPIEKI ZDROWOTNEJ CZĘŚĆ I Załącznik nr 2 1. Pielęgniarka podstawowej opieki zdrowotnej, zwana dalej
Dziennik Ustaw 4 Poz. 1567 ZAKRES ZADAŃ PIELĘGNIARKI PODSTAWOWEJ OPIEKI ZDROWOTNEJ I POŁOŻNEJ PODSTAWOWEJ OPIEKI ZDROWOTNEJ CZĘŚĆ I Załącznik nr 2 1. Pielęgniarka podstawowej opieki zdrowotnej, zwana dalej
Osoby z cukrzycą pomagają innym prewencja cukrzycy w rodzinie
 3 Osoby z cukrzycą pomagają innym prewencja cukrzycy w rodzinie Samokontrolne, przesiewowe rozpoznanie ryzyka stanu przedcukrzycowego lub cukrzycy utajonej mogą wykonać pacjenci w swoich rodzinach. W praktyce
3 Osoby z cukrzycą pomagają innym prewencja cukrzycy w rodzinie Samokontrolne, przesiewowe rozpoznanie ryzyka stanu przedcukrzycowego lub cukrzycy utajonej mogą wykonać pacjenci w swoich rodzinach. W praktyce
Zakres kompetencji pielęgniarki diabetologicznej i możliwości kształcenia podyplomowego
 Zakres kompetencji pielęgniarki diabetologicznej i możliwości kształcenia podyplomowego Beata Cholewka Dyrektor Departament Pielęgniarek i Położnych, Ministerstwo Zdrowia Kraków, 20 maja 2011 r. 1 Podstawy
Zakres kompetencji pielęgniarki diabetologicznej i możliwości kształcenia podyplomowego Beata Cholewka Dyrektor Departament Pielęgniarek i Położnych, Ministerstwo Zdrowia Kraków, 20 maja 2011 r. 1 Podstawy
CIBA-GEIGY Sintrom 4
 CIBA-GEIGY Sintrom 4 Sintrom 4 Substancja czynna: 3-[a-(4-nitrofenylo-)-0- -acetyloetylo]-4-hydroksykumaryna /=acenocoumarol/. Tabletki 4 mg. Sintrom działa szybko i jest wydalany w krótkim okresie czasu.
CIBA-GEIGY Sintrom 4 Sintrom 4 Substancja czynna: 3-[a-(4-nitrofenylo-)-0- -acetyloetylo]-4-hydroksykumaryna /=acenocoumarol/. Tabletki 4 mg. Sintrom działa szybko i jest wydalany w krótkim okresie czasu.
Kształcenie Podyplomowe Specjalizacja Program Specjalizacji w Dziedzinie Pielęgniarstwa Diabetologicznego dla Pielęgniarek
 ROZPORZĄDZENIE MINISTRA ZDROWIA z dnia 29 października 2003 r. W SPRAWIE WYKAZU DZIEDZIN PIELĘGNIARSTWA ORAZ DZIEDZIN MAJĄCYCH ZASTOSOWANIE W OCHRONIE ZDROWIA, W KTÓRYCH MOŻE BYĆ PROWADZONA SPECJALIZACJA
ROZPORZĄDZENIE MINISTRA ZDROWIA z dnia 29 października 2003 r. W SPRAWIE WYKAZU DZIEDZIN PIELĘGNIARSTWA ORAZ DZIEDZIN MAJĄCYCH ZASTOSOWANIE W OCHRONIE ZDROWIA, W KTÓRYCH MOŻE BYĆ PROWADZONA SPECJALIZACJA
Profilaktyka i leczenie cukrzycy typu 2 wnioski z kontroli NIK
 Picture-Factory - stock.adobe.com Profilaktyka i leczenie cukrzycy typu 2 wnioski z kontroli NIK Najwyższa Izba Kontroli Warszawa, maj 2018 r. 01 Dlaczego podjęliśmy kontrolę? Kontrola, obejmująca lata
Picture-Factory - stock.adobe.com Profilaktyka i leczenie cukrzycy typu 2 wnioski z kontroli NIK Najwyższa Izba Kontroli Warszawa, maj 2018 r. 01 Dlaczego podjęliśmy kontrolę? Kontrola, obejmująca lata
PIERWSZE KROKI. w terapii cukrzycy insuliną bazalną
 PIERWSZE KROKI w terapii cukrzycy insuliną bazalną DROGA PACJENTKO, DROGI PACJENCIE, Jeżeli trzymasz w ręce tę broszurę, Twój lekarz najprawdopodobniej zalecił Ci terapię cukrzycy z zastosowaniem insuliny
PIERWSZE KROKI w terapii cukrzycy insuliną bazalną DROGA PACJENTKO, DROGI PACJENCIE, Jeżeli trzymasz w ręce tę broszurę, Twój lekarz najprawdopodobniej zalecił Ci terapię cukrzycy z zastosowaniem insuliny
2.Objęła patronatem naukowym 13 spotkań szkoleniowych pt. Prawidłowe żywienie pacjentów z cukrzycą Szkolenie w ramach Akademii Abbott.
 Polska Federacja Edukacji w Diabetologii w 2010roku. Raport z działalności stowarzyszenia. W ramach szkolenia zespołów edukacyjnych Polska Federacja Edukacji w Diabetologii: 1.Zorganizowała V konferencje
Polska Federacja Edukacji w Diabetologii w 2010roku. Raport z działalności stowarzyszenia. W ramach szkolenia zespołów edukacyjnych Polska Federacja Edukacji w Diabetologii: 1.Zorganizowała V konferencje
Poziom i forma studiów. studia I stopnia stacjonarne. Pielęgniarstwo. Ścieżka dyplomowania: Pielęgniarstwo chirurgiczne Kod przedmiotu: OS-CHiPCH
 Państwowa Wyższa Szkoła Zawodowa im. prof. Edwarda F. Szczepanika w Suwałkach Instytut Ochrony Zdrowia Nazwa programu (kierunku) Specjalność: Nazwa Rodzaj Pielęgniarstwo.. Poziom i forma studiów Ścieżka
Państwowa Wyższa Szkoła Zawodowa im. prof. Edwarda F. Szczepanika w Suwałkach Instytut Ochrony Zdrowia Nazwa programu (kierunku) Specjalność: Nazwa Rodzaj Pielęgniarstwo.. Poziom i forma studiów Ścieżka
ZAKAŻENIA SZPITALNE. Michał Pytkowski Zdrowie Publiczne III rok
 ZAKAŻENIA SZPITALNE Michał Pytkowski Zdrowie Publiczne III rok REGULACJE PRAWNE WHO Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi Rozporządzenie Ministra
ZAKAŻENIA SZPITALNE Michał Pytkowski Zdrowie Publiczne III rok REGULACJE PRAWNE WHO Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi Rozporządzenie Ministra
Pogadanka Pokaz Wykonanie czynności Pogadanka Pokaz Wykonanie czynności Ćw. IV (gr. 6, gr. 7: r.)
 Data realizacji ćwiczeń/numer ćwiczeń Nazwa przedmiotu / status** Podstawy pielęgniarstwa / przedmiot obligatoryjny, kierunkowy Kierunek: pielęgniarstwo / Specjalność: brak Stopień studiów I Rok studiów
Data realizacji ćwiczeń/numer ćwiczeń Nazwa przedmiotu / status** Podstawy pielęgniarstwa / przedmiot obligatoryjny, kierunkowy Kierunek: pielęgniarstwo / Specjalność: brak Stopień studiów I Rok studiów
ZALECENIA W OPIECE DIABETOLOGICZNEJ
 ZALECENIA W OPIECE DIABETOLOGICZNEJ ISSN 1425-6789 Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinach: pielęgniarstwa, pielęgniarstwa diabetologicznego i pielęgniarstwa epidemiologicznego,
ZALECENIA W OPIECE DIABETOLOGICZNEJ ISSN 1425-6789 Polskiej Federacji Edukacji w Diabetologii, konsultantów krajowych w dziedzinach: pielęgniarstwa, pielęgniarstwa diabetologicznego i pielęgniarstwa epidemiologicznego,
SPOSÓB OCENY STANU ZDROWIA OSOBY CHOREJ NA CUKRZYCĘ W CELU STWIERDZENIA ISTNIENIA LUB BRAKU PRZECIWSKAZAŃ ZDROWOTNYCH DO KIEROWANIA POJAZDAMI
 Załącznik nr 3 SPOSÓB OCENY STANU ZDROWIA OSOBY CHOREJ NA CUKRZYCĘ W CELU STWIERDZENIA ISTNIENIA LUB BRAKU PRZECIWSKAZAŃ ZDROWOTNYCH DO KIEROWANIA POJAZDAMI 1. Określenie: 1) ciężka hipoglikemia oznacza
Załącznik nr 3 SPOSÓB OCENY STANU ZDROWIA OSOBY CHOREJ NA CUKRZYCĘ W CELU STWIERDZENIA ISTNIENIA LUB BRAKU PRZECIWSKAZAŃ ZDROWOTNYCH DO KIEROWANIA POJAZDAMI 1. Określenie: 1) ciężka hipoglikemia oznacza
Dr n. med. Lidia Sierpińska. Ochrona pacjenta przed zakażeniem jako wymiar jakości opieki. Konferencja EpiMilitaris Ryn, 18 20 września 2012 r
 Dr n. med. Lidia Sierpińska Ochrona pacjenta przed zakażeniem jako wymiar jakości opieki Konferencja EpiMilitaris Ryn, 18 20 września 2012 r Na jakość świadczeń medycznych składa się: zapewnienie wysokiego
Dr n. med. Lidia Sierpińska Ochrona pacjenta przed zakażeniem jako wymiar jakości opieki Konferencja EpiMilitaris Ryn, 18 20 września 2012 r Na jakość świadczeń medycznych składa się: zapewnienie wysokiego
