udrożnianie górnych dróg oddechowych w stanach zagrożenia życia u dzieci The management of upper respiratory tract in paediatric emergencies
|
|
|
- Filip Niewiadomski
- 8 lat temu
- Przeglądów:
Transkrypt
1 Mariusz Goniewicz 1, Patryk Rzońca 1, Daniel Sieniawski 1, Marcin Rybakowski 2, Magdalena Witt 2, Krzysztof Goniewicz 1 Pediatr Med Rodz 2012, 8 (4), p Received: Accepted: Published: udrożnianie górnych dróg oddechowych w stanach zagrożenia życia u dzieci The management of upper respiratory tract in paediatric emergencies 1 Pracownia Ratownictwa Medycznego, Uniwersytet Medyczny w Lublinie. Kierownik Pracowni: ppłk dr n. med. Mariusz Goniewicz 2 Zakład Medycyny Katastrof, Uniwersytet Medyczny w Poznaniu. Kierownik Zakładu: dr n. med. Magdalena Witt Adres do korespondencji: Pracownia Ratownictwa Medycznego, Uniwersytet Medyczny w Lublinie, ul. Chodźki 6, Lublin, e mail: mariusz.goniewicz@gmail.com Praca finansowana ze środków własnych Streszczenie Wstęp: Większość przypadków nagłego zatrzymania krążenia występujących u dzieci wynika przede wszystkim z asfiksji, a nie z pierwotnej dysfunkcji mięśnia sercowego z towarzyszącymi zaburzeniami rytmu. Niewydolność oddechowa prowadząca do nagłego zatrzymania krążenia najczęściej jest spowodowana zatkaniem dróg oddechowych, chorobą układu oddechowego i urazem. Udrożnianie dróg oddechowych stanowi ważną czynność w resuscytacji oraz w stanach nagłego zagrożenia życia u dzieci. Bez względu na przyczynę niedrożności dróg oddechowych (ciało obce, stan astmatyczny, uraz) zarówno postępowanie resuscytacyjne, jak i leczenie choroby podstawowej mogą okazać się nieskuteczne, jeżeli udrożnienie dróg oddechowych oraz próba przywrócenia odpowiedniej wentylacji i natlenowania krwi będą opóźnione lub niewystarczające. Cel pracy: Celem pracy było przedstawienie omawianych w literaturze światowej oraz zalecanych przez Europejską Radę Resuscytacji najskuteczniejszych metod udrożniania dróg oddechowych w stanach bezpośredniego zagrożenia życia u dzieci. Materiał i metoda: Zastosowaną metodą badawczą była analiza publikacji indeksowanych w bazach piśmiennictwa medycznego dotyczących metod udrożniania dróg oddechowych w stanach bezpośredniego zagrożenia życia u dzieci oraz synteza własnych doświadczeń praktycznych. Wnioski: U dzieci przytomnych, z zachowanymi odruchami obronnymi oraz właściwą wydolnością układu oddechowego, udrożnienie dróg oddechowych polega na odgięciu głowy i wysunięciu żuchwy do przodu. U dzieci nieprzytomnych, ze zniesionymi odruchami obronnymi, najlepszym sposobem udrożniania dróg oddechowych jest intubacja dotchawicza. W przypadku napotkania przeszkód uniemożliwiających intubację bądź braku odpowiednich umiejętności zaleca się użycie przyrządów nadgłośniowych (supraglottic airway devices, SAD). Słowa kluczowe: udrożnianie dróg oddechowych, intubacja dotchawicza, przyrządy nadgłośniowe, dzieci, Europejska Rada Resuscytacji Summary Introduction: Most cases of sudden cardiac arrest occurring in children is mainly due to asphyxia than primary myocardial dysfunction associated with arrhythmias. Respiratory failure leading to cardiac arrest can often be caused by airway obstruction, respiratory disease and injury. Regardless of the cause of airway obstruction (foreign body, asthmaticus status, trauma), both, resuscitation proceedings and treatment of the underlying disease may be ineffective if the patency of the airway and attempt to restore adequate ventilation and oxygenation of blood will be delayed or inadequate. Objectives: The objective of this study was to presents the most effective methods of respiratory tract management in the life threatening condition among children discussed in the world literature and recommended by the European Resuscitation Council. Material and methods: The testing method applied to analyse the content of airway methods in the states direct threat to the life of children included in the publications indexed in databases of medical literature and synthesize their own practical experience. Conclusions: In children with preserved conscious defensive reflexes and proper respiratory endurance airway patency is tilted head and exits the mandible forward. In children, unconscious of defensive reflexes absent best way is airway intubation. In case of encounter obstacles intubation or lack of appropriate skills, is recommended to use supraglottic airway devices. 342 Key words: airway management, tracheal intubation, supraglottic airway devices, children, European Resuscitation Council
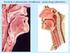
2 WStĘP Większość przypadków nagłego zatrzymania krążenia (NZK) występujących u dzieci wynika przede wszystkim z asfiksji, czyli z uogólnionego niedotlenienia, a nie z pierwotnej dysfunkcji mięśnia sercowego z towarzyszącymi zaburzeniami rytmu. Niewydolność oddechowa, prowadząca do NZK, może być spowodowana zatkaniem dróg oddechowych (ciało obce, resztki pokarmowe), chorobą układu oddechowego (astma, zapalenie płuc), urazem (wypadki komunikacyjne, wypadki w rolnictwie, topienie się, upadki z wysokości, oparzenia), innymi przyczynami (choroby neurologiczne, zatrucia). Rzadziej do NZK u dzieci dochodzi w następstwie wstrząsu hipowolemicznego (utrata płynów z powodu masywnego krwawienia, odwodnienia, oparzenia) oraz ostrych schorzeń chirurgicznych. Sercopochodne NZK jest u pacjentów pediatrycznych najrzadsze. Migotanie komór dotyczy 10 15% dzieci poniżej 10. roku życia, u których doszło do nagłego zatrzymania krążenia w warunkach pozaszpitalnych (1 5). Bez względu na przyczynę niedrożności dróg oddechowych (ciało obce, stan astmatyczny, uraz) zarówno postępowanie resuscytacyjne, jak i leczenie choroby podstawowej mogą okazać się nieskuteczne, jeżeli udrożnienie dróg oddechowych oraz próba przywrócenia odpowiedniej wentylacji i natlenowania krwi będą opóźnione lub niewystarczające (1,6,7). Osoba udzielająca pierwszej pomocy dziecku w stanie nagłego zagrożenia życia może napotkać wiele trudności podczas przywracania drożności dróg oddechowych. Wybór odpowiedniej metody (bezprzyrządowa podstawowa lub przyrządowa zaawansowana), a także posiadanie wiedzy i umiejętności przez taką osobę w znacznym stopniu ułatwi udzielenie pomocy, zapewni również prawidłową wentylację dziecku znajdującemu się w stanie zagrożenia życia. Celem pracy było przedstawienie najskuteczniejszych metod udrożniania dróg oddechowych w stanach bezpośredniego zagrożenia życia u dzieci, omawianych w literaturze światowej oraz zalecanych przez Europejską Radę Resuscytacji. ocena PRAWidłoWEgo FuNKCjoNoWANiA układu ODDECHOWEGO U DZIECI Sprawne funkcjonowanie organizmu ludzkiego uzależnione jest między innymi od prawidłowego działania układu oddechowego. Główną jego funkcją jest transport gazów w drogach oddechowych z i do płuc oraz wymiana tlenu i dwutlenku węgla przez barierę pęcherzykowo włośniczkową. Najważniejszym czynnikiem determinującym usuwanie dwutlenku węgla jest wentylacja minutowa, która zależy od objętości oddechowej (ilości powietrza, jaka dostarczana jest z każdym wdechem do płuc) oraz częstości oddechu. Częstość oddechów u dzieci zmienia się wraz z wiekiem i jest uzależniona również od innych czynników, takich jak pobudzenie, niepokój lub gorączka. Dlatego ważniejsze niż pojedynczy pomiar jest śledzenie tendencji zmian w jednostce czasu. Objętość oddechu jest wartością stałą przez całe życie i wynosi 7 9 ml/kg masy ciała (1). Niewydolność oddechowa może wystąpić w każdej chorobie, która zaburza przepływ powietrza przez drogi oddechowe oraz wymianę tlenu i dwutlenku węgla przez barierę pęcherzykowo włośniczkową. Niewydolność wentylacji minutowej, zwana również hipowentylacją pęcherzykową, ma związek ze zwiększeniem ciśnienia parcjalnego dwutlenku węgla (paco 2 ). Może być spowodowana zmniejszeniem objętości oddechowej (niedrożność dróg oddechowych na każdym poziomie) lub zmniejszeniem częstości oddechu (przedawkowanie opioidów i benzodiazepin, wzrost ciśnienia śródczaszkowego). Zaburzenie wymiany pęcherzykowo włośniczkowej może być związane z nagromadzeniem płynu w pęcherzykach płucnych, w wyniku czego obniża się prężność tlenu w płucach oraz wzrasta sztywność tkanki płucnej. Spadek prężności tlenu poniżej 80% powoduje pojawienie się w większości przypadków sinicy centralnej (1). Należy jednakże pamiętać, że brak sinicy nie jest dowodem na istnienie niedotlenienia. Sinica jest bowiem jednym z wielu objawów występujących przy niedotlenieniu, więc ocena dziecka powinna opierać się zarówno na obserwacji koloru skóry, jak i na badaniu wszystkich parametrów układu oddechowego: R respiratory rate, T tidal volume, W work of breathing, O oxygenation (8). Niewydolność oddechowa z fizjologicznego punktu widzenia jest definiowana jako niezdolność układu oddechowego do utrzymania prężności tlenu powyżej 60% przy 21% stężeniu tlenu, co daje saturację na poziomie 90%, lub prężności dwutlenku węgla poniżej 60%. Ocena tych parametrów wymaga badania gazometrycznego krwi, co u dzieci może być trudne i niemiarodajne. Ponadto dzieci z niewydolnością oddechową są w stanie utrzymać wartości gazometryczne krwi na poziomie normy poprzez zwiększenie wysiłku oddechowego. Z tego względu należy ocenić, czy dziecko jest w stanie kompensować rozwijającą się niewydolność oddechową i/lub krążeniową. Do mechanizmów kompensacyjnych zalicza się między innymi zwiększenie częstości oddechu przy zmniejszonej objętości oddechowej lub próby zwiększenia objętości oddechu w sytuacji zmniejszenia częstości oddechu (1). Rozpoznawanie niewydolności oddechowej rozpoczyna się od oceny drożności dróg oddechowych i oddychania dziecka. Objawami wskazującymi na niewydolność oddechową są: zbyt szybka (tachypnoe) lub zbyt wolna (bradypnoe) częstość oddechów, początkowo wzmożony wysiłek oddechowy, który z czasem może być niewystarczający 343
3 344 lub osłabiony (w przypadku gdy zawiodą mechanizmy kompensacyjne), zaciąganie żeber (świadczy o uruchomieniu dodatkowych mięśni oddechowych), rozszerzanie skrzydełek nosa podczas wdechu, hipoksemia (rozpoznawana w przypadku wystąpienia sinicy, a najlepiej oceniana za pomocą pulsoksymetru), stridor (świst krtaniowy), charczenie, całkowity brak szmerów oddechowych, tachykardia (mechanizm kompensacyjny, który ma zwiększyć dostarczanie tlenu do narządów i układów dotkniętych niedostateczną jego podażą), bladość powłok, bradykardia i zmiany w stanie świadomości (wskaźniki wyczerpania się mechanizmów kompensacyjnych) (1). Nierozpoznanie powyższych symptomów lub ich błędna interpretacja uniemożliwiają prawidłową ocenę dziecka z niewydolnością oddechową. W sytuacji gdy nie zostaną udrożnione drogi oddechowe, natomiast wdrożone są kolejne procedury medyczne, w krótkim czasie dochodzi do dekompensacji. Nieleczona zdekompensowana niewydolność oddechowa u dzieci skutkuje pogorszeniem ich stanu ogólnego i prowadzi do NZK (1). BEZPRZyRZĄdoWE MEtody udrożniania dróg oddechowych U dzieci nieprzytomnych zmniejszenie napięcia mięśniowego powoduje zapadanie się języka (jest duży w stosunku do jamy ustnej) i/lub tkanek miękkich gardła, co zwykle prowadzi do częściowego bądź całkowitego zamknięcia górnych dróg oddechowych (7). Stosunkowo duża w porównaniu z resztą ciała głowa dziecka sprzyja jej przygięciu do klatki piersiowej, co również ma niekorzystny wpływ na utrzymanie drożności dróg oddechowych (1,7). W stanach zagrożenia życia, aby udrożnić drogi oddechowe, niekiedy wystarczy prawidłowo ułożyć głowę dziecka, co zapobiega zapadaniu się nasady języka i tkanek miękkich gardła (1,7). Bezprzyrządowe metody udrożniania dróg oddechowych nie wymagają użycia dodatkowego sprzętu. Zalicza się do nich odchylenie głowy i uniesienie bródki oraz wysunięcie żuchwy (1). Odchylenie głowy i uniesienie bródki jest sposobem prostym i skutecznym, przydatnym zwłaszcza u tych dzieci, u których nie podejrzewa się obrażeń kręgosłupa szyjnego. W celu udrożnienia dróg oddechowych tą metodą należy położyć rękę na czole dziecka i delikatnie odchylić jego głowę ku tyłowi. Jednocześnie trzeba umieścić opuszki palców drugiej ręki pod bródką dziecka (na żuchwie) i unieść ją. Nie wolno naciskać na tkanki miękkie pod bródką, gdyż może to spowodować niedrożność dróg oddechowych poprzez przesunięcie języka do tyłu i do góry. U niemowląt głowa powinna znajdować się w pozycji neutralnej (oś uszu musi być równoległa do osi klatki piersiowej). U starszych dzieci konieczne będzie większe odchylenie głowy (tzw. pozycja węsząca) (1,9). Jeśli powyżej opisane czynności nie udrożnią dróg oddechowych lub dziecko mogło doznać obrażeń kręgosłupa szyjnego w następstwie urazu (wypadek komunikacyjny, upadek z wysokości), należy zastosować metodę wysunięcia żuchwy. W tym celu trzeba położyć obie ręce (palce wskazujące obydwu rąk w przypadku niemowląt) na kątach żuchwy i wysunąć ją ku przodowi i górze (1,9). PRZyRZĄdoWE MEtody udrożniania DRÓG ODDECHOWYCH Udrożnienie dróg oddechowych w stanach zagrożenia życia dziecka nie zawsze jest możliwe za pomocą metod bezprzyrządowych. W takich sytuacjach konieczne jest zastosowanie przyrządowych metod udrożniania dróg oddechowych. Mają one na celu, bez względu na okoliczności, usunięcie przeszkód anatomicznych, zapobieganie zachłyśnięciu się treścią żołądkową oraz ułatwienie prawidłowej wentylacji płuc (6). Przyrządowe udrożnienie dróg oddechowych wykonuje się przede wszystkim poprzez zastosowanie rurki ustno gardłowej, rurki nosowo gardłowej, maski krtaniowej, rurki krtaniowej, jak również wykonanie intubacji dotchawiczej. Należy podkreślić, iż intubacja dotchawicza jest uważana za najlepszą metodę udrożniającą i zabezpieczającą drożność dróg oddechowych oraz chroniącą przed aspiracją treści pokarmowej. Wymaga ona jednak odpowiedniej wiedzy i umiejętności osoby ją wykonującej (6,10). RuRKa ustno GaRdŁowa (GuEdEla) Rurka ustno gardłowa została wynaleziona w 1933 roku przez Arthura Ernesta Guedela. Powinna być używana w celu utrzymywania drożności dróg oddechowych u nieprzytomnego dziecka, u którego nie stwierdza się odruchów z tylnej ściany gardła. Może być wykorzystywana do rozwarcia szczęk przy założonej rurce intubacyjnej lub masce krtaniowej i zapobiegania ich zagryzaniu. Zastosowanie rurki ustno gardłowej w innych przypadkach grozi wymiotami i zachłyśnięciem na skutek podrażnienia tylnej ściany gardła (1). Rurka ta udrożnia drogi oddechowe, podnosząc nasadę języka, odsuwając język oraz nie dopuszczając do jego opadnięcia w kierunku tylnej ściany gardła. Wykonana jest z elastycznego i przejrzystego tworzywa. Składa się z poprzecznej płytki (kołnierza, który umożliwia umocowanie rurki przed zębami poszkodowanego i zapobiega jej zapadnięciu się głębiej do dróg oddechowych) o przebiegu prostym oraz łukowato wygiętego przewodu zakończonego otworem (11). Ukształtowanie rurki ustno gardłowej zapewnia możliwość pasażu oddechowego oraz odsysania przez usta. Produkowana jest w różnych rozmiarach odpowiednich dla pacjentów w różnym wieku. Przed przystąpieniem
4 Wiek Rozmiar (długość w cm) Noworodek 00 Niemowlę 0 (4 cm) Dziecko w wieku 1-3 lat 1 (5 cm) Dziecko w wieku 4-8 lat 2 (7 cm) Dziecko w wieku 9-12 lat 3 (8 cm) Tabela 1. Rozmiary rurek ustno-gardłowych w zależności od wieku dziecka (7) do udrożniania dróg oddechowych należy dobrać odpowiedni rozmiar rurki ustno gardłowej (7,12). Zbyt długa rurka przygina nagłośnię do krtani, powodując drażnienie, w następstwie czego może dojść do wymiotów, skurczu krtani oraz całkowitej niedrożności dróg oddechowych. Rurka zbyt krótka niewystarczająco odsuwa język od tylnej ściany gardła i nie udrożnia dróg oddechowych (11). Aby dobrać odpowiedni rozmiar rurki, należy zmierzyć odległość między płatkiem ucha a kącikiem ust lub odległość między kątem żuchwy a poziomem siekaczy (11,12). Zalecane rozmiary rurek ustno gardłowych w zależności od wieku dziecka przedstawiono w tabeli 1. U dzieci rurkę ustno gardłową należy wprowadzać zgodnie z krzywizną jamy ustnej, używając szpatułki lub łyżki laryngoskopu, aby przycisnąć język do dna jamy ustnej. Manewr ten umożliwia wprowadzenie rurki poprzez uwidocznienie części ustnej gardła oraz częściową kontrolę przy wprowadzaniu rurki. Jest to metoda polecana szczególnie u małych dzieci, gdyż rzadziej powoduje uszkodzenia jamy ustnej. U starszych dzieci można zakładać rurkę jak u dorosłych. W tym celu po otwarciu ust dziecka należy włożyć rurkę wypukłością skierowaną w dół, tj. do podbródka, a stroną wklęsłą zwróconą do podniebienia, następnie w połowie długości języka obrócić ją o 180, aby wypukłością była skierowana do podniebienia, i wprowadzić ją głębiej pod język, do momentu oparcia się kołnierza rurki o przednie zęby. Czynność tę należy wykonywać ostrożnie, uważając, żaby nie zepchnąć języka (1,8,11 14). Przeciwwskazaniem do zastosowania rurki ustno gardłowej są stany uniemożliwiające otworzenie ust dziecka (np. szczękościsk), zachowany odruch z tylnej ściany gardła, krwawienie z dolnej części gardła, zagrażające niebezpieczeństwo regurgitacji lub wymiotów treścią żołądkową, ruszające się zęby, ewentualne obrażenia żuchwy (11,12,14). RuRKa nosowo GaRdŁowa (wendla) Rurkę nosowo gardłową wynalazł Johann Karl Wendl w 1958 roku (12). Podobnie jak ustno gardłowa udrożnia ona drogi oddechowe, odsuwając język od tylnej ściany gardła i wytwarzając połączenie między nozdrzem a nosową częścią gardła. Rurkę nosowo gardłową lepiej tolerują dzieci, które nie są głęboko nieprzytomne (z zachowanymi odruchami z tylnej ściany gardła) (1). Jest szczególnie wskazana w sytuacji, gdy nie można założyć rurki ustno gardłowej ze względu na silny odruch wymiotny bądź niemożność otwarcia ust dziecka (np. szczękościsk, obrażenia okolicy ust). Zbudowana jest z miękkiego plastiku lub gumy. Z jednej strony zakończona jest kołnierzem (kryzą), który zapobiega całkowitemu przesunięciu się jej do nozdrzy dziecka. Jej rozmiar podaje się w milimetrach odpowiadających średnicy wewnętrznej (1). Rurki występują w różnych rozmiarach, tj. od 2 mm średnicy wewnętrznej i długości 95 mm do 8 mm średnicy wewnętrznej i długości 170 mm (12). By dobrać rurkę odpowiednio długą, należy porównać jej długość z odległością od końca nosa do płatka usznego dziecka. Wyboru rurki można także dokonać, zestawiając jej średnicę z wielkością nozdrzy bądź średnicą piątego palca ręki dziecka. Ta druga metoda jest jednak bardzo mało precyzyjna (1,14). Pediatryczne rozmiary rurek nosowo gardłowych nie są często spotykane. W przypadku braku odpowiedniego dla dziecka rozmiaru rurki nosowo gardłowej Europejska Rada Resuscytacji zaleca wykonanie takiej rurki z rurki intubacyjnej o odpowiednim rozmiarze (1). Rurkę nosowo gardłową przed założeniem trzeba posmarować środkiem nawilżającym bądź żelem znieczulającym. Należy wprowadzać ją delikatnie po dnie jamy nosowej w kierunku podstawy nosa tak, aby skośne jej ścięcie było skierowane ku górze. Przechodząc przez kąt zawarty między jamą nosową a gardłem, można natrafić na niewielki opór, który należy pokonać poprzez wykonywanie rurką niewielkich ruchów rotacyjnych. Rurkę wprowadza się do końca w taki sposób, by jej dystalna część znajdowała się pomiędzy językiem a tylną ścianą gardła, a koniec tuż powyżej nagłośni. Po stwierdzeniu prawidłowego umiejscowienia rurki trzeba umocować ją za pomocą przylepca. Ograniczenia zastosowania rurki nosowo gardłowej związane są z trudnością założenia, zwłaszcza u niemowląt i małych dzieci (małe przewody nosowe), oraz występowaniem krwawienia z nosa. Przeciwwskazaniami do jej stosowania są: niedrożność jamy nosowej (np. uraz nosa), złamanie podstawy czaszki, koagulopatia (1,12,14). Rurka ustno gardłowa i rurka nosowo gardłowa nie zabezpieczają przed aspiracją wydzieliny, krwi, treści żołądkowej i wymagają stałej kontroli położenia (1). MasKa KRtaniowa Maska krtaniowa (laryngeal mask airway, LMA) jest alternatywą dla intubacji dotchawiczej, ale nie zabezpiecza tak skutecznie przed aspiracją treści pokarmowej z przewodu pokarmowego jak intubacja. Jednak stosowanie LMA jest zdecydowanie łatwiejsze niż wykonywanie intubacji (15). Maska krtaniowa to rurka zakończona napompowywanym mankietem o eliptycznym 345
5 346 Rozmiar Pacjent Masa ciała (kg) Objętość mankietu uszczelniającego 1 Niemowlę <6,5 kg 2-4 ml 2 Dziecko 6,5-20 kg Do 10 ml 2,5 Dziecko kg Do 15 ml Tabela 2. Rozmiary masek krtaniowych i należna objętość wypełnienia mankietu (7) kształcie, który zamyka jamę gardła wokół wejścia do krtani (uszczelniając je) i umożliwia wentylację. Została wprowadzona do praktyki anestezjologicznej w latach 80. ubiegłego wieku przez brytyjskiego anestezjologa Archibalda Braina, a obecnie stosowana jest także w ratownictwie medycznym (8,12). Jest to nadgłośniowy przyrząd do udrożniania dróg oddechowych zakładany na ślepo. Jego wprowadzenie zazwyczaj nie nastręcza trudności i nie wymaga użycia laryngoskopii bezpośredniej. Jak wykazały badania, maskę krtaniową można założyć w czasie poniżej 30 sekund i zabezpieczyć drożność dróg oddechowych w 98 99% przypadków (16,17). W innym badaniu oceniano skuteczność jej założenia w zależności od warunków. W warunkach wewnątrzszpitalnych poprawność założenia wynosiła %, w przedszpitalnych 71 90% (18). Ponieważ podczas zakładania maski krtaniowej nie wykonuje się żadnych ruchów głowy ani kręgosłupa szyjnego pacjenta, jest to preferowany sposób udrożniania dróg oddechowych u poszkodowanych z obrażeniami kręgosłupa szyjnego (1,19). Maski krtaniowe występują w kilku rozmiarach, dzięki czemu możliwe jest ich zastosowanie u poszkodowanych w każdym wieku (tabela 2). Technika zakładania maski krtaniowej polega na wprowadzeniu jej, po uprzednim pokryciu żelem i ewentualnym dociśnięciu do twardego podłoża (nadanie odpowiedniego kształtu), po tylnej ścianie gardła, aż do momentu napotkania oporu. Dystalny koniec maski skierowany jest w stronę brzuszną. Następnie należy wypełnić mankiet odpowiednią objętością powietrza (zależną od masy ciała dziecka i rozmiaru maski) i ostrożnie wentylować za pomocą worka samorozprężalnego, sprawdzając skuteczność prowadzonej wentylacji (osłuchać nadbrzusze, a następnie płuca). Jeśli maska znajduje się w prawidłowym położeniu, trzeba założyć rurkę Guedela, przymocować ją do maski i kontynuować wentylację (12). Wskazaniem do zastosowania maski krtaniowej jest konieczność utrzymania drożności dróg oddechowych w przypadku zachowanego oddechu własnego bądź oddechu zastępczego z ciśnieniami szczytowymi nieprzekraczającymi 20 cm H 2 O (8), a także brak możliwości intubacji w sytuacji utrudnionego dostępu do poszkodowanego (12). Przeciwwskazaniami względnymi są wysokie ciśnienie w drogach oddechowych lub mała podatność płuc (obrzęk płuc, skurcz oskrzeli, odma, rozwinięty wstrząs anafilaktyczny, POChP). Maski krtaniowej nie stosuje się też u pacjentów płytko nieprzytomnych (mogą reagować kaszlem, wymiotami, skurczem krtani) oraz u chorych z ciężkimi uszkodzeniami ustnej części krtani, jak również patologicznymi zmianami w obrębie gardła (np. ropień) (1,12,13,14,19,20). MasKa KRtaniowa typu Proseal Maska krtaniowa typu ProSeal (ProSeal LMA) jest modyfikacją klasycznej maski krtaniowej. Posiada ona dodatkowy tylny mankiet uszczelniający oraz kanał żołądkowy, który daje możliwość kontroli zarówno dróg oddechowych, jak i przewodu pokarmowego. Ulepszony mankiet uszczelniający okolicę krtaniową umożliwia wentylację przy wyższych ciśnieniach wdechowych w drogach oddechowych (zwykle do cm H 2 O). Ponieważ ciśnienia, przy których obserwuje się przeciek powietrza podczas stosowania masek ProSeal, mają większe wartości, możliwe jest uzyskanie odpowiednich objętości wentylacji podczas nieprzerywanego prowadzenia uciśnięć klatki piersiowej w trakcie resuscytacji krążeniowo oddechowej. Dzięki tym modyfikacjom maska typu ProSeal jest najbardziej wszechstronną maską krtaniową (8,21). Technika jej założenia jest identyczna jak w przypadku klasycznej LMA. RuRKa KRtaniowa Rurka krtaniowa (laryngeal tube, LT) jest nadgłośniowym przyrządem służącym do zabezpieczenia drożności dróg oddechowych, który może być alternatywnym rozwiązaniem wobec wentylacji przez maskę twarzową lub maskę krtaniową, a także w przypadkach, gdy intubacja dotchawicza nie jest konieczna. Można ją zakładać w różnym ułożeniu dziecka, bez odchylania jego głowy (przydatna w przypadku podejrzenia obrażeń odcinka szyjnego kręgosłupa) (1,22). Rurka krtaniowa została wprowadzona do użycia w 2001 roku. Posiada dwa mankiety uszczelniające ustno gardłowy i przełykowy. Oba wypełniane są jednoczasowo dołączoną do zestawu strzykawką, na której naniesione są objętości powietrza w zależności od rozmiaru rurki. Rozmiary kodowane są kolorem łącznika (tabela 3). Mankiety stabilizują rurkę, uszczelniają część ustną i nosową gardła oraz minimalizują ryzyko wdmuchnięcia powietrza Rozmiar Pacjent Masa ciała/wzrost Kolor łącznika 0 Noworodek <5 kg Przezroczysty 1 Niemowlę 5-12 kg Biały 2 Dziecko kg Zielony 2,5 Dziecko starsze cm Pomarańczowy 3 Dziecko/niski <155 cm Żółty dorosły Tabela 3. Rozmiary rurek krtaniowych i przeznaczenie dla grup wiekowych (12)
6 do żołądka. Dolny koniec rurki jest umieszczany na ślepo (bez użycia laryngoskopu) w górnym odcinku przełyku i powoduje jego obturację po napełnieniu mankietu przełykowego. Wentylacja odbywa się przez otwór znajdujący się między mankietem przełykowym a ustno gardłowym (1,23). Po właściwym wprowadzeniu rurki wentylacja dodatnim ciśnieniem nie powinna spowodować przecieku mieszaniny oddechowej ani też rozdęcia żołądka (18). Procedurę założenia rurki krtaniowej należy rozpocząć, podobnie jak w przypadku innych przyrządów nadgłośniowych, od doboru prawidłowego jej rozmiaru. Następnie trzeba skontrolować szczelność mankietów, a przed samym wprowadzeniem ponownie opróżnić je z powietrza. Część rurki krtaniowej, która będzie miała kontakt z tylną ścianą gardła, musi być powleczona żelem w celu ułatwienia jej wprowadzenia. Przed rozpoczęciem procedury należy ułożyć głowę pacjenta w tzw. pozycji węszącej, jednak w razie konieczności LT może być zakładana także w pozycji neutralnej. Rurkę należy chwycić ręką dominującą przy łączniku, a drugą ręką otworzyć usta pacjenta. Końcówkę urządzenia wprowadza się do jamy ustnej, jednocześnie obracając rurkę o 45 90, tak aby linia orientacyjna umieszczona na rurce dotykała kącika ust. Końcówkę rurki należy następnie wsunąć do jamy ustnej i przesunąć pod językiem. Gdy znajdzie się ona pod podstawą języka, trzeba obrócić ją z powrotem w taki sposób, by linia orientacyjna znajdowała się na górze. Bez użycia siły należy wsunąć rurkę głębiej do momentu, kiedy łącznik osiągnie poziom zębów. Następnie należy wypełnić mankiety zalecaną przez producenta ilością powietrza. Po uszczelnieniu trzeba podłączyć worek samorozprężalny i skontrolować poprawność założenia rurki poprzez obserwację ruchów klatki piersiowej, osłuchanie szmerów oddechowych lub odczyt wyników kapnografii (8,12,14). Wskazaniem do zastosowania LT jest wentylacja dziecka bez odruchów obronnych (np. przy nagłym zatrzymaniu krążenia). Jest także alternatywnym przyrządem udrożniania dróg oddechowych w przypadku stwierdzenia w nich utrudnień (12,24 26). Przeciwwskazaniem do zastosowania rurki krtaniowej są zachowane odruchy z tylnej ściany gardła (ryzyko wymiotów i aspiracji) oraz nagłe stany, w których dochodzi do zamknięcia dróg oddechowych (np. zatrucie wziewne, reakcja alergiczna, ciało obce) (12,24 26). Założenie rurki krtaniowej jest prostsze niż maski krtaniowej oraz maski krtaniowej typu ProSeal. Ponadto charakteryzuje się ona lepszą szczelnością w porównaniu z LMA. Jak wykazano w badaniach, osoby przeszkolone skutecznie zakładały LT w 80% przypadków (1). MasKa i gel Maska I gel jest innowacyjnym nadgłośniowym przyrządem do udrożniania dróg oddechowych. Rozmiar Pacjent Masa ciała 1,0 Noworodek 2-5 kg 1,5 Niemowlę 5-12 kg 2,0 Dziecko kg 2,5 Dziecko starsze kg 3,0 Dziecko/mały dorosły kg Tabela 4. Rozmiary maski I-gel w zależności od masy ciała dziecka (29) Do praktyki anestezjologicznej została wprowadzona w 2007 roku, a obecnie jest powszechnie stosowana w anestezjologii i ratownictwie medycznym na całym świecie (27). Mankiet I gel nie wymaga napełniania powietrzem, ponieważ jest wykonany z termoplastycznego żelu. Skutkuje to szybszym założeniem tego typu maski w porównaniu z innymi przyrządami nadgłośniowymi (1,28). Oprócz tego maska ta jest wyposażona w zabezpieczenie przed przygryzieniem oraz w wąski przewód do wprowadzenia sondy żołądkowej. Rozmiar I gel jest dobierany do wagi pacjenta (tabela 4) (29). Zaleca się, by maskę I gel używały osoby przeszkolone, które nie mają doświadczenia w intubacji dotchawiczej. W badaniach przeprowadzonych na manekinach oraz na nieprzytomnych pacjentach skuteczność właściwego użycia I gel przez osoby bez doświadczenia oceniono na 82,5%. średni czas założenia wyniósł 15 sekund (1,30). intubacja Intubacja dotchawicza jest najskuteczniejszą metodą zabezpieczenia dróg oddechowych zarówno u dorosłych, jak i u dzieci. Umożliwia optymalną kontrolę ciśnienia podczas wentylacji, zapobiega rozdęciu żołądka, a poprawnie wprowadzona rurka intubacyjna w pełni chroni przed aspiracją treści żołądka do dróg oddechowych oraz ułatwia wentylację w trakcie uciskania klatki piersiowej (1 4). Intubacja polega na wprowadzeniu pod kontrolą wzroku rurki intubacyjnej przez jamę ustną lub nosową, gardło i krtań do tchawicy znieczulonego pacjenta (12). Wskazaniami do jej wykonania są sytuacje, w których nie ma możliwości utrzymania prawidłowej wentylacji za pomocą innych metod lub przewiduje się przedłużającą się wentylację wspomaganą. Do najczęstszych należą: przedłużona wentylacja wspomagana, konieczność stosowania wysokiego ciśnienia w celu zapewnienia prawidłowej wentylacji, konieczność zabezpieczenia dróg oddechowych przed aspiracją treści żołądkowej, wystąpienie poważnej anatomicznej lub funkcjonalnej przeszkody w utrzymaniu drożności dróg oddechowych, potrzeba odsysania drzewa oskrzelowego, nadmierny wysiłek oddechowy mogący prowadzić do wyczerpania, oparzenia dróg oddechowych, obrzęk dróg oddechowych (1,2,5,7,8,12). Wykonanie intubacji dotchawiczej wymaga uprzedniego przygotowania potrzebnego sprzętu. Wyposażenie 347
7 348 powinno obejmować: worek samorozprężalny, odpowiednio dobraną i dopasowaną do twarzy dziecka maskę twarzową, źródło tlenu, laryngoskop z odpowiednim rozmiarem łyżki, rurki intubacyjne (jedna właściwego rozmiaru, jedna pół numeru większa i jedna pół numeru mniejsza), prowadnicę, ssak, kleszczyki Magilla, strzykawkę do uszczelnienia mankietu, bandaż lub plaster do umocowania rurki. Laryngoskop to przyrząd, za pomocą którego możliwe jest uwidocznienie wejścia do krtani w czasie wykonywania intubacji. Składa się on z rękojeści, źródła światła oraz łyżki. Istnieją dwa rodzaje łyżek: prosta (Millera) i zakrzywiona (Macintosha). Ich rola jest taka sama przytrzymanie języka i takie przesunięcie nagłośni, aby uwidocznić struny głosowe. Przy zastosowaniu laryngoskopu z prostą łyżką unosi się nagłośnię, umieszczając łyżkę od strony krtaniowej nagłośni, natomiast w przypadku łyżki zakrzywionej wprowadza się ją do dołu nagłośniowego. U małych dzieci, poniżej 2. roku życia, z powodu warunków anatomicznych (ułożenia krtani bardziej ku przodowi i nagłośni zwisającej ku dołowi) zaleca się stosowanie prostych łyżek (Millera), u dzieci starszych i osób dorosłych łyżek zakrzywionych (Macintosha). Oba typy łyżek dostępne są w kilku rozmiarach. Wyboru odpowiedniego rozmiaru dokonuje się na podstawie masy ciała dziecka lub odległości między kącikiem ust a chrząstką tarczowatą. W razie wątpliwości należy pamiętać, że możliwa jest intubacja łyżką, która jest za długa, ale nie ma takiej możliwości, gdy jest zbyt krótka (1,7,8,12). Zalecaną wielkość i rodzaj łyżki w zależności od masy ciała dziecka przedstawiono w tabeli 5. Ważnym elementem przygotowania do wykonania intubacji dotchawiczej jest również wybór właściwego rozmiaru rurki intubacyjnej. Nieodpowiednia rurka może spowodować przeciek powietrza, zagrożenie zachłyśnięciem (gdy jest za mała), obrażenia i obrzęk strun głosowych (gdy jest za duża). Ogólne zasady doboru prawidłowego rozmiaru rurek intubacyjnych w zależności od wieku zostały przedstawione w tabeli 6. Zdecydowanie najskuteczniejszym sposobem w celu ustalenia właściwej wielkości rurki intubacyjnej dla dziecka w zależności od długości ciała jest zastosowanie taśmy Broselowa (1,8,12). Do określania głębokości, na jaką należy wprowadzić rurkę, by znajdowała się we właściwym miejscu Masa ciała Łyżka laryngoskopu 0-3 kg Millera kg Millera 0 lub kg Millera kg Macintosha kg Macintosha 2, Millera 2 >30 kg Macintosha 3, Millera 2 Tabela 5. Rodzaje i rozmiary łyżek laryngoskopu w zależności od masy ciała dziecka (7) w tchawicy, można użyć wzorów uwzględniających wiek dziecka, tj. dla rurki wprowadzanej przez usta: (wiek w latach/2) + 12, dla rurki wprowadzanej przez nos: (wiek w latach/2) + 15 (1). Oczywiście jest to szacowana wartość i konieczne po zaintubowaniu jest potwierdzenie położenia rurki. Przed rozpoczęciem intubacji należy zastosować wentylację 100% tlenem za pomocą worka samorozprężalnego i maski twarzowej. W trakcie intubacji trzeba stale monitorować akcję serca i saturację za pomocą pulsoksymetru. Umożliwia to szybkie reagowanie w przypadku wystąpienia bradykardii lub hipoksji. Jeśli taka sytuacja ma miejsce, należy przerwać intubację i ponownie rozpocząć wentylację 100% tlenem (1). Intubacja dotchawicza polega na wykonaniu sekwencji następujących po sobie czynności. Pierwszą jest ułożenie głowy poszkodowanego w tzw. pozycji węszącej, tak aby dolny odcinek kręgosłupa szyjnego był zgięty w stawie szczytowo potylicznym (zapewnia to ułożenie jamy ustnej, gardła, krtani i tchawicy w jednej linii). Intubacja przez usta jest preferowana w czasie resuscytacji, ponieważ jest łatwiejsza i szybsza do przeprowadzenia w porównaniu z intubacją przez nos. Laryngoskop należy trzymać w lewej ręce. Łyżkę wprowadza się do ust, zaczynając od prawego kącika, a następnie przesuwa się ją do linii środkowej. Potem należy przemieścić łyżkę w stronę nasady języka (w dołek nagłośniowy, między nagłośnię a nasadę języka, co umożliwia uniesienie nagłośni), równocześnie przesuwając język na lewą stronę. Rękojeść laryngoskopu unoszona jest ku górze zgodnie z jej długą osią bez wykonywania rotacji. Na skutek tego ruchu, czyli uniesienia nasady języka i nagłośni, możliwe jest uwidocznienie miejsca umieszczenia rurki intubacyjnej. Następnie pod kontrolą wzroku należy wprowadzić między struny głosowe odpowiednio dobraną rurkę, po czym delikatnie usunąć laryngoskop, cały czas stabilizując rurkę, aby się nie wysunęła. Jeśli intubacji dokonano rurką z mankietem uszczelniającym, to trzeba go uszczelnić i niezwłocznie po uzyskaniu pewności prawidłowego umieszczenia rurki rozpocząć wentylację (1,8,12). Intubacja przez nos wymaga zastosowania kleszczyków Magilla, aby wprowadzić rurkę między struny głosowe. Ta technika jest bardziej czasochłonna. Nigdy nie używa się prowadnicy w czasie intubacji przez nos (1). Przemieszczenie, złe umiejscowienie lub zatkanie rurki często występują u zaintubowanych dzieci i związane Wiek Rurka bez mankietu Rurka z mankietem Noworodek 3,5 Zazwyczaj się nie stosuje Niemowlę 3,5-4,0 3,0-3,5 Dziecko r.ż. 4,0-4,5 3,5-4,0 Dziecko >2. r.ż. (wiek w latach/4) + 4 (wiek w latach/2) + 3,5 Tabela 6. Rozmiary rurek intubacyjnych w zależności od wieku dziecka (1)
8 są ze zwiększonym ryzykiem zgonu zarówno w przypadku wprowadzenia rurki intubacyjnej przez usta, jak i przez nos. Ocena właściwego umiejscowienia rurki intubacyjnej opiera się między innymi na: obserwacji w laryngoskopii bezpośredniej przejścia rurki przez struny głosowe, wykryciu końcowo wydechowego dwutlenku węgla (kapnometria/kapnografia), monitorowaniu systematycznych ruchów klatki piersiowej, obserwacji skraplającej się pary wodnej w rurce intubacyjnej, braku rozdęcia żołądka, symetrycznie słyszalnych szmerach oddechowych przy obustronnym osłuchiwaniu w liniach pachowych i szczytach płuc, braku odgłosów obecności powietrza przy osłuchiwaniu żołądka, normalizacji częstości akcji serca do wartości należnej dla wieku, zastosowaniu detektora przełykowego, wykonaniu zdjęcia RTG potwierdzającego położenie rurki, potwierdzeniu umieszczenia rurki w tchawicy za pomocą USG. Żadna metoda stosowana pojedynczo nie jest w 100% niezawodna w różnicowaniu intubacji do przełyku i intubacji dotchawiczej (1,7,8,12). Przy podejrzeniu intubacji do przełyku należy usunąć rurkę i kontynuować wentylację za pomocą maski i worka samorozprężalnego lub dokonać oceny położenia rurki w laryngoskopii bezpośredniej. Jeśli podczas osłuchiwania występuje asymetria, szczególnie gdy ściszenie jest obecne po lewej stronie, trzeba ostrożnie wycofywać rurkę co około 0,5 cm, aż do momentu usłyszenia symetrycznych szmerów oddechowych. Taka sytuacja wskazuje na uprzednie wprowadzenie rurki intubacyjnej do prawego oskrzela głównego. W przypadku gwałtownego pogorszenia się stanu zaintubowanego dziecka, konieczne jest rozważenie jego przyczyn. Użytecznym angielskim akronimem obejmującym prawdopodobne przyczyny nagłego pogorszenia się stanu zaintubowanego dziecka jest DOPES: D (displacement) przemieszczenie się rurki intubacyjnej, O (obstruction) zatkanie się rurki intubacyjnej lub układu nawilżacza, P (pneumothorax) odma prężna, E (equipment) problem ze sprzętem (źródłem tlenu, respiratorem), S (stomach) rozdęcie żołądka, które może utrudniać wentylację (1). W przypadku spadku saturacji lub bradykardii intubację należy przerwać. Jeśli nie ma możliwości monitorowania saturacji, intubację trzeba przerwać w momencie wystąpienia sinicy, bladości lub bradykardii (akcja serca <60/min lub gwałtowny spadek częstości pracy serca). W wymienionych wyżej sytuacjach bądź po upływie 30 sekund należy powrócić do wspomaganej wentylacji do czasu, aż stan dziecka poprawi się (8). PODSUMOWANIE Udrożnienie dróg oddechowych u dzieci znajdujących się w stanach bezpośrednio zagrażających życiu musi zostać wykonane natychmiast. Wczesne zapewnienie drożności dróg oddechowych ma podstawowe znaczenie dla dalszego postępowania i poprawy rokowania. Istnieje wiele czynników utrudniających właściwe udrożnienie dróg oddechowych i prawidłową wentylację u dzieci. Wybór odpowiedniej techniki udrożnienia dróg oddechowych zależy w dużej mierze od znajomości metod udrożniania dróg oddechowych u dzieci oraz praktycznych umiejętności osoby udzielającej pomocy. U dzieci przytomnych, z zachowanymi odruchami obronnymi oraz prawidłową wydolnością układu oddechowego, udrożnienie dróg oddechowych polega na odchyleniu głowy i wysunięciu żuchwy do przodu. U dzieci nieprzytomnych, ze zniesionymi odruchami obronnymi, najlepszym rozwiązaniem jest intubacja dotchawicza, która powinna być wykonywana tylko przez osoby posiadające odpowiednie umiejętności. W sytuacji napotkania przeszkód uniemożliwiających intubację dotchawiczą bądź braku odpowiednich umiejętności alternatywą jest zastosowanie innych metod udrożniających drogi oddechowe. Wykorzystanie nadgłośniowych przyrządów w tym celu jest zdecydowanie łatwiejsze oraz obciążone mniejszą liczbą powikłań niż intubacja. Według wytycznych Europejskiej Rady Resuscytacji z 2010 roku użycie alternatywnych metod udrożnienia górnych dróg oddechowych w trakcie resuscytacji jest wskazane i znacznie skuteczniejsze w porównaniu z czynnościami bezprzyrządowymi (1). Bez względu na przyczyny niedrożności dróg oddechowych u dzieci priorytetem w postępowaniu jest jak najszybsze jej rozpoznanie oraz zastosowanie odpowiednich technik umożliwiających udrożnienie dróg oddechowych oraz prawidłową wentylację. PIśMIENNICTWO: BIBLIOGRAPHY: 1. Nolan J.P., Soar J., Zideman D.A. i wsp.: European Resuscitation Council Guidelines for Resuscitation 2010 Section 1. Executive summary. Resuscitation 2010; 81: Kuisma M., Suominen P., Korpela R.: Paediatric outofhospital cardiac arrests epidemiology and outcome. Resuscitation 1995; 30: Sirbaugh P.E., Pepe P.E., Shook J.E. i wsp.: A prospective, population based study of the demographics, epidemiology, management, and outcome of out of hospital pediatric cardiopulmonary arrest. Ann. Emerg. Med. 1999; 33: Reis A.G., Nadkarni V., Perondi M.B. i wsp.: A prospective investigation into the epidemiology of in hospital pediatric cardiopulmonary resuscitation using the international Utstein reporting style. Pediatrics 2002; 109: Young K.D., Gausche Hill M., McClung CD., Lewis R.J.: A prospective, population based study of the epidemiology and outcome of out of hospital pediatric cardiopulmonary arrest. Pediatrics 2004; 114: Nakayama D.K., Gardner M.J., Rowe M.I.: Emergency endotracheal intubation in pediatric trauma. Ann. Surg. 1990; 211:
9 7. Tobias J.D.: Airway management for pediatric emergencies. Pediatr. Ann. 1996; 25: , Andres J. (red.).: Zaawansowane zabiegi resuscytacyjne u dzieci. Polska Rada Resuscytacji, Kraków Goniewicz M.: Pierwsza pomoc. Podręcznik dla studentów. Wydawnictwo Lekarskie PZWL, Warszawa Pietrzyk M., Grześkiewicz M., Gaszyński W. i wsp.: Porównanie urządzeń nadkrtaniowych do udrażniania dróg oddechowych pod względem zabezpieczenia przed zachłyśnięciem treścią żołądkową badanie manekinowe. Anestezjol. Ratown. 2011; 5: Szreter T.: Intubacja i inne zaawansowane metody utrzymywania drożności dróg oddechowych. W: Pietrzyk J.J., Szajewska H., Mrukowicz J. (red.): ABC zabiegów w pediatrii. Podręcznik dla studentów medycyny, pielęgniarek i lekarzy. Medycyna Praktyczna, Kraków 2010: Flake F., Runggaldier K.: Ratownictwo medyczne. Procedury od A do Z. Elsevier Urban & Partner, Wrocław Czukowska L.: Udrożnianie dróg oddechowych. W: Stany zagrożenia życia w warunkach podstawowej opieki zdrowotnej. Medycyna Praktyczna, Kraków 2008: Żaba Z., Grześkowiak M.: Zaawansowane metody udrożnienia dróg oddechowych i prowadzenia wentylacji. Przew. Lek. 2002; 5: Marciniak B.: Airway management and supraglottic devices: which solution for which problem? Eur. J. Anaesthesiol. 2010; 27: López Gil M., Brimacombe J., Álvarez M.: Safety and eficacy of the laryngeal mask airway. A prospective survey of 1400 children. Anaesthesia 1996; 51: Brimacombe J.: Laryngeal Mask Anesthesia. Principles and Practice. Saunders Elsevier Ltd., Londyn Ocker H., Wenzel V., Schmucker P. i wsp.: A comparison of the laryngeal tube with the laryngeal mask airway during routine surgical procedures. Anesth. Analg. 2002; 95: Bailey A.R., Hett D.A.: The laryngeal mask airway in resuscitation. Resuscitation 1994; 28: Samarkandi A.H., Seraj M.A., el Dawlatly A. i wsp.: The role of laryngeal mask airway in cardiopulmonary resuscitation. Resuscitation 1994; 28: López Gil M., Brimacombe J.: The ProSeal laryngeal mask airway in children. Paediatr. Anaesth. 2005; 15: Schalk R., Scheller B., Peter N. i wsp.: Laryngeal tube II: alternative airway for children? Anaesthesist 2011; 60: Gaitini L., Madrid V., Capdevila M., Ariño J.J.: The laryngeal tube. Rev. Esp. Anestesiol. Reanim. 2008; 55: Genzwuerker H.V., Hilker T., Hohner E., Kuhnert Frey B.: The laryngeal tube: new adjunct for airway management. Prehosp. Emerg. Care 2000; 4: Agro F., Galli B., Ravissin P.: Preliminary results using the laryngeal tube for supraglottic ventilation. Am. J. Emerg. Med. 2002; 20: Genzwuerker H.V., Dhonau S., Ellinger K.: Use of the laryngeal tube for out of hospital resuscitation. Resuscitation 2002; 52: Ramesh S., Jayanthi R., Archana S.: Paediatric airway management: What is new? Indian J. Anaesth. 2012; 56: Mitra S., Das B., Jamil SN.: Comparison of size 2.5 i gel with Proseal LMA in anaesthetised, paralyzed children undergoing elective surgery. N. Am. J. Med. Sci. 2012; 4: Adres: gel.com. 30. Abukawa Y., Hiroki K., Ozaki M.: Initial experience of the i gel supraglottic airway by the residents in pediatric patients. J. Anesth. 2012; 26: Zasady prenumeraty kwartalnika Pediatria i Medycyna Rodzinna 1. Prenumeratę można rozpocząć od dowolnego numeru pisma. Prenumerujący otrzyma zamówione numery kwartalnika pocztą na podany adres. 2. Pojedynczy egzemplarz kwartalnika kosztuje 25 zł. Przy zamówieniu rocznej prenumeraty (4 kolejne numery) koszt całorocznej prenumeraty wynosi 80 zł. Koszt całorocznej prenumeraty zagranicznej wynosi 30 dolarów. 3. Istnieje możliwość zamówienia numerów archiwalnych (do wyczerpania nakładu). Cena numeru archiwalnego 25 zł. 4. Zamówienie można złożyć: Wypełniając załączony blankiet i dokonując wpłaty w banku lub na poczcie. Dokonując przelewu z własnego konta bankowego (ROR) wpłaty należy kierować na konto: Medical Communications Sp. z o.o., ul. Powsińska 34, Warszawa Deutsche Bank PBC SA Prosimy o podanie dokładnych danych imiennych i adresowych. Drogą mailową: redakcja@pimr.pl. Telefonicznie lub faksem: tel.: , faks: Wypełniając formularz prenumeraty zamieszczony na stronie 5. Zamawiający, którzy chcą otrzymać fakturę VAT, proszeni są o kontakt z redakcją.
TECHNIKI UDRAŻNIANIA DRÓG ODDECHOWYCH I WENTYLACJI
 TECHNIKI UDRAŻNIANIA DRÓG ODDECHOWYCH I WENTYLACJI Udrażnianie dróg oddechowych i wentylacja Bezprzyrządowe techniki udrażniania dróg oddechowych i wentylacji Przyrządowe techniki udrażniania dróg oddechowych
TECHNIKI UDRAŻNIANIA DRÓG ODDECHOWYCH I WENTYLACJI Udrażnianie dróg oddechowych i wentylacja Bezprzyrządowe techniki udrażniania dróg oddechowych i wentylacji Przyrządowe techniki udrażniania dróg oddechowych
EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 2019 ZASADY OCENIANIA
 Układ graficzny CKE 209 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 209 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Wykonywanie
Układ graficzny CKE 209 EGZAMIN POTWIERDZAJĄCY KWALIFIKACJE W ZAWODZIE Rok 209 ZASADY OCENIANIA Arkusz zawiera informacje prawnie chronione do momentu rozpoczęcia egzaminu Nazwa kwalifikacji: Wykonywanie
Trudne drogi oddechowe
 Trudne drogi oddechowe Tryb planowy. Tryb ratunkowy: Miejsce wypadku. Miejsce zdarzenia: Izba Przyjęć/ Szpitalny Oddział Ratunkowy. Oddziały szpitalne sala chorych. Diagnostyka pracownie. Trudne drogi
Trudne drogi oddechowe Tryb planowy. Tryb ratunkowy: Miejsce wypadku. Miejsce zdarzenia: Izba Przyjęć/ Szpitalny Oddział Ratunkowy. Oddziały szpitalne sala chorych. Diagnostyka pracownie. Trudne drogi
I PRZYRZĄDOWE. Tomasz Gaszyński Katedra Anestezjologii i Intensywnej Terapii Akademii Medycznej w Łodzi
 1 SPOSOBY WENTYLACJI BEZPRZYRZĄDOWE I PRZYRZĄDOWE Tomasz Gaszyński Katedra Anestezjologii i Intensywnej Terapii Akademii Medycznej w Łodzi 2 Wskazania do prowadzenia wentylacji zastępczej brak lub niewydolność
1 SPOSOBY WENTYLACJI BEZPRZYRZĄDOWE I PRZYRZĄDOWE Tomasz Gaszyński Katedra Anestezjologii i Intensywnej Terapii Akademii Medycznej w Łodzi 2 Wskazania do prowadzenia wentylacji zastępczej brak lub niewydolność
OCENA ZASTOSOWANIA NADGŁOŚNIOWYCH URZĄDZEŃ DO WENTYLACJI W WARUNKACH RATUNKOWEGO ZABEZPIECZENIA DROŻNOŚCI DRÓG ODDECHOWYCH
 lek. med. Andrzej Bielski OCENA ZASTOSOWANIA NADGŁOŚNIOWYCH URZĄDZEŃ DO WENTYLACJI W WARUNKACH RATUNKOWEGO ZABEZPIECZENIA DROŻNOŚCI DRÓG ODDECHOWYCH Rozprawa na stopień doktora nauk medycznych Streszczenie
lek. med. Andrzej Bielski OCENA ZASTOSOWANIA NADGŁOŚNIOWYCH URZĄDZEŃ DO WENTYLACJI W WARUNKACH RATUNKOWEGO ZABEZPIECZENIA DROŻNOŚCI DRÓG ODDECHOWYCH Rozprawa na stopień doktora nauk medycznych Streszczenie
Anatomia. Górne drogi oddechowe. Dolne drogi oddechowe
 Anatomia Górne drogi oddechowe Dolne drogi oddechowe Anatomia Płuca Płat górny Płat środkowy Płat dolny Anatomia Drogi przewodzące przestrzeń bezużyteczna. Powierzchnia oddechowa. Przepływ laminarny -
Anatomia Górne drogi oddechowe Dolne drogi oddechowe Anatomia Płuca Płat górny Płat środkowy Płat dolny Anatomia Drogi przewodzące przestrzeń bezużyteczna. Powierzchnia oddechowa. Przepływ laminarny -
Techniki przyrządowe w zaawansowanych zabiegach resuscytacyjnych (ALS)
 Anna Durka Techniki przyrządowe w zaawansowanych zabiegach resuscytacyjnych (ALS) Studenckie Koło Naukowe Anestezjologii, Intensywnej Terapii i Medycyny Ratunkowej II Zakład Anestezjologii i Intensywnej
Anna Durka Techniki przyrządowe w zaawansowanych zabiegach resuscytacyjnych (ALS) Studenckie Koło Naukowe Anestezjologii, Intensywnej Terapii i Medycyny Ratunkowej II Zakład Anestezjologii i Intensywnej
RAMKA. Lista standardowego sprzętu potrzebnego do intubacji. 86 CZĘŚĆ PIERWSZA: Informacje wstępne
 86 CZĘŚĆ PIERWSZA: Informacje wstępne cego lub zmiana położenia zacisku będą wpływały na szybkość przepływu płynu. Intubacja dotchawicza Podstawy Postępowanie w zabezpieczeniu dróg oddechowych pacjenta
86 CZĘŚĆ PIERWSZA: Informacje wstępne cego lub zmiana położenia zacisku będą wpływały na szybkość przepływu płynu. Intubacja dotchawicza Podstawy Postępowanie w zabezpieczeniu dróg oddechowych pacjenta
ALGORYTM P-BLS. Podstawowe zabiegi resuscytacyjne u dzieci KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY. P-BLS Paediatric Basic Life Support
 KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji Podstawowe zabiegi resuscytacyjne u dzieci OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r.
KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji Podstawowe zabiegi resuscytacyjne u dzieci OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r.
Resuscytacja krążeniowo-oddechowa u osoby dorosłej i dziecka
 Resuscytacja krążeniowo-oddechowa u osoby dorosłej i dziecka dr n. o zdr. Krystyna Ziółkowska Akademia Pomorska w Słupsku Instytut Nauk o Zdrowiu Zakład Ratownictwa Medycznego BLS Basic Life Support Podstawowe
Resuscytacja krążeniowo-oddechowa u osoby dorosłej i dziecka dr n. o zdr. Krystyna Ziółkowska Akademia Pomorska w Słupsku Instytut Nauk o Zdrowiu Zakład Ratownictwa Medycznego BLS Basic Life Support Podstawowe
Resuscytacja noworodka. Dorota i Andrzej Fryc
 Resuscytacja noworodka Dorota i Andrzej Fryc Dlaczego szkolić położne? - Statystyki wewnątrzszpitalne, - Alternatywne miejsca porodu, - Kierunek samodzielność 09:55 2 Źródła zasad dotyczących resuscytacji
Resuscytacja noworodka Dorota i Andrzej Fryc Dlaczego szkolić położne? - Statystyki wewnątrzszpitalne, - Alternatywne miejsca porodu, - Kierunek samodzielność 09:55 2 Źródła zasad dotyczących resuscytacji
Podstawowe zabiegi resuscytacyjne u dorosłych
 1 Podstawowe zabiegi resuscytacyjne u dorosłych Algorytm BLS zaleca: 1. Upewnij się czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego (rys. 1): delikatnie
1 Podstawowe zabiegi resuscytacyjne u dorosłych Algorytm BLS zaleca: 1. Upewnij się czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego (rys. 1): delikatnie
Przyrządowe udrażnianie górnych dróg oddechowych
 Przyrządowe udrażnianie górnych dróg oddechowych Przypadek 1 52 letni mężczyzna wezwanie do nagłej utraty przytomności brak oddechu brak tętna na tętnicach szyjnych Jak udrożnić drogi oddechowe? Jak udrożnić
Przyrządowe udrażnianie górnych dróg oddechowych Przypadek 1 52 letni mężczyzna wezwanie do nagłej utraty przytomności brak oddechu brak tętna na tętnicach szyjnych Jak udrożnić drogi oddechowe? Jak udrożnić
STUDENCKA PRAKTYKA ZAWODOWA
 STUDENCKA PRAKTYKA ZAWODOWA RATOWNICTWO MEDYCZNE STUDIA I STOPNIA STUDIA NIESTACJONARNE SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO ROK III Rodzaj i czas trwania praktyki Miejsce praktyki Cele ogólne kształcenia
STUDENCKA PRAKTYKA ZAWODOWA RATOWNICTWO MEDYCZNE STUDIA I STOPNIA STUDIA NIESTACJONARNE SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO ROK III Rodzaj i czas trwania praktyki Miejsce praktyki Cele ogólne kształcenia
PODSTAWOWE ZABIEGI RESUSCYTACYJNE U OSÓB DOROSŁYCH ZAWSZE PAMIĘTAJ O SWOIM BEZPIECZEŃSTWIE KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY. Basic Life Support
 KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r. PODSTAWOWE ZABIEGI RESUSCYTACYJNE U OSÓB
KURS KWALIFIKOWANEJ PIERWSZEJ POMOCY Wytyczne 2005 wg Europejskiej Rady ds. Resuscytacji OPRACOWANIE: mgr Dorota Ladowska mgr Sławomir Nawrot Gorzów Wlkp. 2010r. PODSTAWOWE ZABIEGI RESUSCYTACYJNE U OSÓB
RESUSCYTATOR RĘCZNY : DLA DOROSŁYCH / DZIECI/ NIEMOWLĄT
 LIFE DRIVE CE 0434 RESUSCYTATOR RĘCZNY : DLA DOROSŁYCH / DZIECI/ NIEMOWLĄT 1. Przed użyciem (1) Dla lepszego efektu, wybrać resuscytator i maskę, który będzie dla pacjenta odpowiedni. (2) Zawsze sprawdzić
LIFE DRIVE CE 0434 RESUSCYTATOR RĘCZNY : DLA DOROSŁYCH / DZIECI/ NIEMOWLĄT 1. Przed użyciem (1) Dla lepszego efektu, wybrać resuscytator i maskę, który będzie dla pacjenta odpowiedni. (2) Zawsze sprawdzić
Wytyczne Difficult Airway Society (zmodyfikowane wg SPUDO) dla postępowania w przypadku nieprzewidzianej trudnej intubacji (u pacjentów dorosłych).
 Wytyczne Difficult Airway Society (zmodyfikowane wg SPUDO) dla postępowania w przypadku nieprzewidzianej trudnej intubacji (u pacjentów dorosłych). Tomasz Gaszyński Sekcja Przyrządowego Udrażniania Dróg
Wytyczne Difficult Airway Society (zmodyfikowane wg SPUDO) dla postępowania w przypadku nieprzewidzianej trudnej intubacji (u pacjentów dorosłych). Tomasz Gaszyński Sekcja Przyrządowego Udrażniania Dróg
Klinika Anestezjologii i Intensywnej Terapii. Centralny Szpital Kliniczny
 Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Dysphagia in the intensive care unit: epidemiology, mechanisms, and clinical management. Critical Care 2019, marzec Systematyczny
Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Dysphagia in the intensive care unit: epidemiology, mechanisms, and clinical management. Critical Care 2019, marzec Systematyczny
Wariant A: Na miejscu zdarzenia znajdują się osoby postronne Wariant B: Na miejscu zdarzenia nie ma osób postronnych
 R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia znajdują się osoby postronne Wariant B: Na miejscu zdarzenia nie ma osób postronnych
R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia znajdują się osoby postronne Wariant B: Na miejscu zdarzenia nie ma osób postronnych
Europejska Rada Resuscytacji. Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej
 Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej CELE Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak wykonać ocenę nieprzytomnego poszkodowanego Jak
Kurs Podstawowych Zabiegów Resuscytacyjnych i Automatycznej Defibrylacji Zewnętrznej CELE Po zakończeniu kursu uczestnik powinien umieć zademonstrować: Jak wykonać ocenę nieprzytomnego poszkodowanego Jak
Zabezpieczenie dróg oddechowych u dzieci
 Zabezpieczenie dróg oddechowych u dzieci Wojciech Krajewski Klinika Anestezjologii i Intensywnej Terapii Medycznej ICZMP w Łodzi 1 Z akt sprawy u dziecka wystąpił bezdech z bradykardią - zwolnienie czynności
Zabezpieczenie dróg oddechowych u dzieci Wojciech Krajewski Klinika Anestezjologii i Intensywnej Terapii Medycznej ICZMP w Łodzi 1 Z akt sprawy u dziecka wystąpił bezdech z bradykardią - zwolnienie czynności
KONTROLA CZYNNOŚCI ŻYCIOWYCH. - kontrola przytomności, - kontrola drożności dróg oddechowych, - kontrola oddychania, - kontrola krążenia krwi.
 moduł V foliogram 7 KONTROLA CZYNNOŚCI ŻYCIOWYCH Kolejność postępowania: - kontrola przytomności, - kontrola drożności dróg oddechowych, - kontrola oddychania, - kontrola krążenia krwi. moduł V foliogram
moduł V foliogram 7 KONTROLA CZYNNOŚCI ŻYCIOWYCH Kolejność postępowania: - kontrola przytomności, - kontrola drożności dróg oddechowych, - kontrola oddychania, - kontrola krążenia krwi. moduł V foliogram
Udzielanie pierwszej pomocy dzieciom w placówkach oświatowych. Beata Łaziuk Zespół Medycznych Szkół Policealnych w Siedlcach
 Udzielanie pierwszej pomocy dzieciom w placówkach oświatowych Beata Łaziuk Zespół Medycznych Szkół Policealnych w Siedlcach Cele wdrażania pierwszej pomocy Moralny obowiązek ochrony życia Obowiązek prawny
Udzielanie pierwszej pomocy dzieciom w placówkach oświatowych Beata Łaziuk Zespół Medycznych Szkół Policealnych w Siedlcach Cele wdrażania pierwszej pomocy Moralny obowiązek ochrony życia Obowiązek prawny
Z A D Ł A W I E N I E
 www.scanwork.glt.pl Z A D Ł A W I E N I E CIAŁO OBCE W DROGACH ODDECHOWYCH Szkolenia z pierwszej pomocy WYTYCZNE RESUSCYTACJI 2010 POSTĘPOWANIE U OSÓB DOROSŁYCH I DZIECI POWYŻEJ 1 ROKU ŻYCIA I. ŁAGODNA
www.scanwork.glt.pl Z A D Ł A W I E N I E CIAŁO OBCE W DROGACH ODDECHOWYCH Szkolenia z pierwszej pomocy WYTYCZNE RESUSCYTACJI 2010 POSTĘPOWANIE U OSÓB DOROSŁYCH I DZIECI POWYŻEJ 1 ROKU ŻYCIA I. ŁAGODNA
Pierwsza pomoc w nagłych wypadkach
 Pierwsza pomoc w nagłych wypadkach Obowiązek udzielania pierwszej pomocy Kto człowiekowi znajdującemu się w położeniu grożącym niebezpieczeństwem utraty życia lub zdrowia nie udziela pomocy, mogąc jej
Pierwsza pomoc w nagłych wypadkach Obowiązek udzielania pierwszej pomocy Kto człowiekowi znajdującemu się w położeniu grożącym niebezpieczeństwem utraty życia lub zdrowia nie udziela pomocy, mogąc jej
Technika zakładania zgłębnika nosowo-żołądkowego, nosowo-jelitowego oraz opieka nad zgłębnikiem. Monika Kupiec, Magdalena Sumlet
 Technika zakładania zgłębnika nosowo-żołądkowego, nosowo-jelitowego oraz opieka nad zgłębnikiem Monika Kupiec, Magdalena Sumlet SPRZĘT POTRZEBNY DO ZAŁOŻENIA ZGŁĘBNIKA Rękawiczki Zgłębnik Środek znieczulający,
Technika zakładania zgłębnika nosowo-żołądkowego, nosowo-jelitowego oraz opieka nad zgłębnikiem Monika Kupiec, Magdalena Sumlet SPRZĘT POTRZEBNY DO ZAŁOŻENIA ZGŁĘBNIKA Rękawiczki Zgłębnik Środek znieczulający,
KAPNOGRAFIA I KAPNOMETRIA W TEORII I PRAKTYCE
 KAPNOGRAFIA I KAPNOMETRIA W TEORII I PRAKTYCE Długosz Katarzyna 1, Trzos Arkadiusz 1,2, Łyziński Karol 1,3 1 Zakład Medycyny Katastrof i Pomocy Doraźnej UJCM 2 Atmed Medycyna i Edukacja 3 Krakowskie Pogotowie
KAPNOGRAFIA I KAPNOMETRIA W TEORII I PRAKTYCE Długosz Katarzyna 1, Trzos Arkadiusz 1,2, Łyziński Karol 1,3 1 Zakład Medycyny Katastrof i Pomocy Doraźnej UJCM 2 Atmed Medycyna i Edukacja 3 Krakowskie Pogotowie
Wentylacja u chorych z ciężkimi obrażeniami mózgu
 Wentylacja u chorych z ciężkimi obrażeniami mózgu Karolina Mroczkowska Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Źródło Critical Care 2018: Respiratory management in patients
Wentylacja u chorych z ciężkimi obrażeniami mózgu Karolina Mroczkowska Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny Źródło Critical Care 2018: Respiratory management in patients
Etap ABCDE Czynność Możliwe sposoby postępowania w przypadku nieprawidłowości A Airway Drogi oddechowe - drożność
 Etap ABCDE Czynność Możliwe sposoby postępowania w przypadku nieprawidłowości A Airway Drogi oddechowe - drożność Ocena drożność dróg oddechowych 1. Odessanie 2. udrożnienie metodą bezprzyrządową Uwaga:
Etap ABCDE Czynność Możliwe sposoby postępowania w przypadku nieprawidłowości A Airway Drogi oddechowe - drożność Ocena drożność dróg oddechowych 1. Odessanie 2. udrożnienie metodą bezprzyrządową Uwaga:
WSTĘPNE ZABEZPIECZENIE DRÓG ODDECHOWYCH
 WSTĘPNE ZABEZPIECZENIE DRÓG ODDECHOWYCH Cele kursu Po odbyciu tego kursu Słuchacz powinien umieć: 1. 2. 3. 4. 5......... Omówić anatomie i fizjologie układu oddechowego Wyjaśnić jaka jest rola tlenu w
WSTĘPNE ZABEZPIECZENIE DRÓG ODDECHOWYCH Cele kursu Po odbyciu tego kursu Słuchacz powinien umieć: 1. 2. 3. 4. 5......... Omówić anatomie i fizjologie układu oddechowego Wyjaśnić jaka jest rola tlenu w
Komentarz ratownik medyczny 322[06]-02 Czerwiec 2009
![Komentarz ratownik medyczny 322[06]-02 Czerwiec 2009 Komentarz ratownik medyczny 322[06]-02 Czerwiec 2009](/thumbs/25/5457233.jpg) Strona 1 z 22 Strona 2 z 22 Strona 3 z 22 Strona 4 z 22 W pracach egzaminacyjnych oceniane były następujące elementy: I. Tytuł pracy egzaminacyjnej. II. Założenia do projektu, czyli dane niezbędne do opracowania
Strona 1 z 22 Strona 2 z 22 Strona 3 z 22 Strona 4 z 22 W pracach egzaminacyjnych oceniane były następujące elementy: I. Tytuł pracy egzaminacyjnej. II. Założenia do projektu, czyli dane niezbędne do opracowania
ZASADY UDZIELANIA PIERWSZEJ POMOCY RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA
 ZASADY UDZIELANIA PIERWSZEJ POMOCY RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. Sprawdź reakcje poszkodowanego: delikatnie potrząśnij
ZASADY UDZIELANIA PIERWSZEJ POMOCY RESUSCYTACJA KRĄŻENIOWO - ODDECHOWA Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. Sprawdź reakcje poszkodowanego: delikatnie potrząśnij
PROCEDURY MEDYCZNE Tytuł: Standard monitorowania pacjenta podczas znieczulenia.
 Data obowiązywania: 17.05.2014 r Wydanie: 1 Strona 1 z 5 Cel procedury: Ujednolicenie sposobu monitorowania pacjenta podczas znieczulenia w zależności od rodzaju zabiegu i stanu ogólnego pacjenta Zakres
Data obowiązywania: 17.05.2014 r Wydanie: 1 Strona 1 z 5 Cel procedury: Ujednolicenie sposobu monitorowania pacjenta podczas znieczulenia w zależności od rodzaju zabiegu i stanu ogólnego pacjenta Zakres
URAZY KLATKI PIERSIOWEJ
 URAZY KLATKI PIERSIOWEJ URAZY KLATKI PIERSIOWEJ W 25 % są przyczyną zgonów MECHANIZM URAZU Bezpośrednie (przenikające, tępe, miażdżące) Pośrednie (deceleracja, podmuch) Najczęściej bez widocznych uszkodzeń
URAZY KLATKI PIERSIOWEJ URAZY KLATKI PIERSIOWEJ W 25 % są przyczyną zgonów MECHANIZM URAZU Bezpośrednie (przenikające, tępe, miażdżące) Pośrednie (deceleracja, podmuch) Najczęściej bez widocznych uszkodzeń
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia...
 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia..... w sprawie szczegółowego zakresu medycznych czynności ratunkowych, które mogą być podejmowane przez ratownika medycznego Na podstawie art. 11 ust. 2 ustawy
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia..... w sprawie szczegółowego zakresu medycznych czynności ratunkowych, które mogą być podejmowane przez ratownika medycznego Na podstawie art. 11 ust. 2 ustawy
POMOC W OMDLENIACH. Szkolenia bhp w firmie Pomoc w omdleniach 1
 POMOC W OMDLENIACH Szkolenia bhp w firmie Pomoc w omdleniach 1 Podstawa prawna Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego uszczerbku
POMOC W OMDLENIACH Szkolenia bhp w firmie Pomoc w omdleniach 1 Podstawa prawna Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego uszczerbku
Nieinwazyjna wentylacja. Nonivasive ventilation (NV)
 Nieinwazyjna wentylacja Nonivasive ventilation (NV) Rodzaje NV NV wentylacja objętościowa, objętościowo-zmienna (CMV) NPPV wentylacja ciśnieniowa np. CPAP, BiPAP, PSV NPV np. żelazne płuca poncho NPPV
Nieinwazyjna wentylacja Nonivasive ventilation (NV) Rodzaje NV NV wentylacja objętościowa, objętościowo-zmienna (CMV) NPPV wentylacja ciśnieniowa np. CPAP, BiPAP, PSV NPV np. żelazne płuca poncho NPPV
Ratownictwo XXI wieku
 Zakład Medycyny Ratunkowej 02-005 Warszawa ul. Lindleya 4 Kierownik Zakładu Dr n. med. Zenon Truszewski Sekretariat: +48225021323 Ratownictwo XXI wieku Łańcuch przeżycia Złota godzina Czas upływający
Zakład Medycyny Ratunkowej 02-005 Warszawa ul. Lindleya 4 Kierownik Zakładu Dr n. med. Zenon Truszewski Sekretariat: +48225021323 Ratownictwo XXI wieku Łańcuch przeżycia Złota godzina Czas upływający
Przewlekła obturacyjna choroba płuc. II Katedra Kardiologii
 Przewlekła obturacyjna choroba płuc II Katedra Kardiologii Definicja Zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe.
Przewlekła obturacyjna choroba płuc II Katedra Kardiologii Definicja Zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe.
PROCEDURY MEDYCZNE Tytuł: Standard postępowania podczas wykonywania tracheotomii przezskórnej
 Data obowiązywania: 17.05.2014 r Wydanie: 1 Strona 1 z 5 Cel procedury: Określenie oraz ujednolicenie standardów postępowania podczas bezpiecznego wykonywania tracheotomii przezskórnej. Zakres obowiązywania:
Data obowiązywania: 17.05.2014 r Wydanie: 1 Strona 1 z 5 Cel procedury: Określenie oraz ujednolicenie standardów postępowania podczas bezpiecznego wykonywania tracheotomii przezskórnej. Zakres obowiązywania:
Ratownictwo medyczne. Studenci uczestniczą w zajęciach w stroju umożliwiającym swobodę podczas ćwiczeń.
 Cel: Zadaniem niniejszego przewodnika jest przedstawienie zagadnień które będą przedmiotem nauczania, realizowanego w ramach przedmiotu. Przedmiot ten stanowi wprowadzenie do medycyny ratunkowej i medycyny
Cel: Zadaniem niniejszego przewodnika jest przedstawienie zagadnień które będą przedmiotem nauczania, realizowanego w ramach przedmiotu. Przedmiot ten stanowi wprowadzenie do medycyny ratunkowej i medycyny
Podstawowe zabiegi reanimacyjne
 Podstawowe zabiegi reanimacyjne Wskazania do resuscytacji Podmiotem obowiązkowych zabiegów resuscytacyjnych jest umierający człowiek potencjalnie zdolny do życia u którego proces rozpoczął się od jednego
Podstawowe zabiegi reanimacyjne Wskazania do resuscytacji Podmiotem obowiązkowych zabiegów resuscytacyjnych jest umierający człowiek potencjalnie zdolny do życia u którego proces rozpoczął się od jednego
Sytuacje Krytyczne w Czasie Znieczulenia Podręcznik Anestezjologa
 Sytuacje Krytyczne w Czasie Znieczulenia Podręcznik Anestezjologa David C. Borshoff Leeuwin Press we współpracy z Polską Radą Resuscytacji, Kraków 2014, ISBN 978-83- 89610-21- 8 Cena 90 PLN Do nabycia
Sytuacje Krytyczne w Czasie Znieczulenia Podręcznik Anestezjologa David C. Borshoff Leeuwin Press we współpracy z Polską Radą Resuscytacji, Kraków 2014, ISBN 978-83- 89610-21- 8 Cena 90 PLN Do nabycia
Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji
 Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji Prof. dr hab. med. Janusz Andres Katedra Anestezjologii i Intensywnej Terapii UJCM w Krakowie Polska Rada Resuscytacji janusz.andres@uj.edu.pl
Wytyczne Resuscytacji 2015 Europejskiej Rady Resuscytacji Prof. dr hab. med. Janusz Andres Katedra Anestezjologii i Intensywnej Terapii UJCM w Krakowie Polska Rada Resuscytacji janusz.andres@uj.edu.pl
W A R U N K I D L A O D D Z I A Ł Ó W A N E S T E Z J O L O G I I I I N T E N S Y WN E J T E R A P I I ORAZ ODDZIAŁÓW ANESTEZJOLOGII W SZPITALACH
 Załączniki do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych (Dz..) Załącznik
Załączniki do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych (Dz..) Załącznik
PIERWSZA POMOC. Ocena stanu poszkodowanego
 PIERWSZA POMOC Ocena stanu poszkodowanego W celu dokonania oceny podstawowych funkcji życiowych pacjenta, należy sprawdzić czy poszkodowany 1. Jest przytomny? Ratownik powinien głośno odezwać się do pacjenta
PIERWSZA POMOC Ocena stanu poszkodowanego W celu dokonania oceny podstawowych funkcji życiowych pacjenta, należy sprawdzić czy poszkodowany 1. Jest przytomny? Ratownik powinien głośno odezwać się do pacjenta
Borgis Alternatywne metody udrażniania dróg oddechowych u dzieci
 Prace poglądowe Review papers Borgis Alternatywne metody udrażniania dróg oddechowych u dzieci *Łukasz Szarpak 1, Andrzej Kurowski 2, Rafał Osłowski 3, Katarzyna Karczewska 4 1 Klinika Kardiochirurgii
Prace poglądowe Review papers Borgis Alternatywne metody udrażniania dróg oddechowych u dzieci *Łukasz Szarpak 1, Andrzej Kurowski 2, Rafał Osłowski 3, Katarzyna Karczewska 4 1 Klinika Kardiochirurgii
OSTRA NIEWYDOLNOŚĆ ODDECHOWA. Małgorzata Weryk SKN Ankona
 OSTRA NIEWYDOLNOŚĆ ODDECHOWA Małgorzata Weryk SKN Ankona definicja Układ oddechowy nie zapewnia utrzymania prężności O2 i CO2 we krwi tętniczej w granicach uznanych za fizjologiczne PaO2 < 50 mmhg (przy
OSTRA NIEWYDOLNOŚĆ ODDECHOWA Małgorzata Weryk SKN Ankona definicja Układ oddechowy nie zapewnia utrzymania prężności O2 i CO2 we krwi tętniczej w granicach uznanych za fizjologiczne PaO2 < 50 mmhg (przy
BiPAP Vision. z PAV (Proportional Assist Ventilation)
 BiPAP Vision z PAV (Proportional Assist Ventilation) P A V nowa generacja nieinwazyjnej wentylacji PAV nowy tryb wentylacji asystującej - różnica w koncepcji - wspomaganie ciśnieniowe proporcjonalne do
BiPAP Vision z PAV (Proportional Assist Ventilation) P A V nowa generacja nieinwazyjnej wentylacji PAV nowy tryb wentylacji asystującej - różnica w koncepcji - wspomaganie ciśnieniowe proporcjonalne do
Oceń sytuację, zadbaj o bezpieczeństwo. Jest bezpiecznie. Zbadaj przytomność. Nie reaguje (osoba nieprzytomna)
 R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia nie ma osób postronnych Wariant B: Na miejscu zdarzenia znajdują się osoby postronne
R E S U S C Y T A C J A K R Ą Ż E N I O W O - O D D E C H O W A ALGORYTM RKO U DOROSŁYCH Wariant A: Na miejscu zdarzenia nie ma osób postronnych Wariant B: Na miejscu zdarzenia znajdują się osoby postronne
RESUSCYTACJA KRĄŻENIOWO ODDECHOWA
 RESUSCYTACJA KRĄŻENIOWO ODDECHOWA Podstawowe zabiegi resuscytacyjne u dorosłych: 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni 2. Sprawdź reakcję poszkodowanego (ryc.1):
RESUSCYTACJA KRĄŻENIOWO ODDECHOWA Podstawowe zabiegi resuscytacyjne u dorosłych: 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni 2. Sprawdź reakcję poszkodowanego (ryc.1):
Organizacja i zasady udzielania pomocy przedlekarskiej:
 Organizacja i zasady udzielania pomocy przedlekarskiej: Materiały szkoleniowe Łańcuch pomocy: ocenić i zabezpieczyć miejsce wypadku, zawsze pamiętać o bezpieczeństwie postronnych, swoim, poszkodowanych
Organizacja i zasady udzielania pomocy przedlekarskiej: Materiały szkoleniowe Łańcuch pomocy: ocenić i zabezpieczyć miejsce wypadku, zawsze pamiętać o bezpieczeństwie postronnych, swoim, poszkodowanych
J.m. Ilość Cena jedn. netto w zł
 ZP250/00/206 Załącznik Nr 2 do SIWZ FORMULARZ CENOWY PAKIET NR. RURKI INTUBACYJNE Z ODSYSANIEM ZNAD MANKIETU. katalogowy brutto w Rurka intubacyjna z mankietem, posiadająca duży otwór nad mankietem pozwalający
ZP250/00/206 Załącznik Nr 2 do SIWZ FORMULARZ CENOWY PAKIET NR. RURKI INTUBACYJNE Z ODSYSANIEM ZNAD MANKIETU. katalogowy brutto w Rurka intubacyjna z mankietem, posiadająca duży otwór nad mankietem pozwalający
Algorytm BLS sekwencja postępowania
 Algorytm BLS (basic live support) zaleca : 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego, delikatnie potrząśnij za ramiona i głośno zapytaj:
Algorytm BLS (basic live support) zaleca : 1. Upewnij się, czy poszkodowany i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję poszkodowanego, delikatnie potrząśnij za ramiona i głośno zapytaj:
Zdjęcie rentgenowskie oraz tomografia komputerowa u chorych z mechanicznym wspomaganiem oddychania
 Zdjęcie rentgenowskie oraz tomografia komputerowa u chorych z mechanicznym wspomaganiem oddychania Jan Głowacki Współcześnie stosowane metody w diagnostyce chorób KLP: -zdjęcie sumacyjne P-A i boczne -zdjęcie
Zdjęcie rentgenowskie oraz tomografia komputerowa u chorych z mechanicznym wspomaganiem oddychania Jan Głowacki Współcześnie stosowane metody w diagnostyce chorób KLP: -zdjęcie sumacyjne P-A i boczne -zdjęcie
RESUSCYTACJA DOROSŁEGO
 RESUSCYTACJA DOROSŁEGO W Europie rocznie dochodzi do około 700,000 nagłych zatrzymań krążenia z przyczyn kardiologicznych Przeżycia do wypisu ze szpitala wynoszą obecnie około 5-10% Podjęcie RKO przez
RESUSCYTACJA DOROSŁEGO W Europie rocznie dochodzi do około 700,000 nagłych zatrzymań krążenia z przyczyn kardiologicznych Przeżycia do wypisu ze szpitala wynoszą obecnie około 5-10% Podjęcie RKO przez
uszkodzenie tkanek spowodowane rozszerzeniem lub zwężeniem zamkniętych przestrzeni gazowych, wskutek zmian objętości gazu w nich zawartego.
 Barotrauma uszkodzenie tkanek spowodowane rozszerzeniem lub zwężeniem zamkniętych przestrzeni gazowych, wskutek zmian objętości gazu w nich zawartego. Podział urazów ciœnieniowych płuc zatok obocznych
Barotrauma uszkodzenie tkanek spowodowane rozszerzeniem lub zwężeniem zamkniętych przestrzeni gazowych, wskutek zmian objętości gazu w nich zawartego. Podział urazów ciœnieniowych płuc zatok obocznych
Łańcuch przeżycia 2015-04-23. Wytyczne resuscytacji krążeniowooddechowej. 2005 (Update 2010) Mechanizmy nagłego zatrzymania krążenia (NZK)
 Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
DZIENNIK PRAKTYK. Imię i nazwisko studenta Nr albumu Rok akademicki. Kierunek studiów Rok studiów Forma studiów
 Uczelnia Warszawska im. Marii Skłodowskiej-Curie 03-204 Warszawa, ul. Łabiszyńska 25 tel. 22 814 32 37, 22 814 32 48, tel./fax 22 675 88 66 DZIENNIK PRAKTYK Imię i nazwisko studenta Nr albumu Rok akademicki
Uczelnia Warszawska im. Marii Skłodowskiej-Curie 03-204 Warszawa, ul. Łabiszyńska 25 tel. 22 814 32 37, 22 814 32 48, tel./fax 22 675 88 66 DZIENNIK PRAKTYK Imię i nazwisko studenta Nr albumu Rok akademicki
Katedra i Zakład Medycyny Sądowej Collegium Medicum Uniwersytetu Jagiellońskiego. Uduszenie gwałtowne. Tomasz Konopka
 Katedra i Zakład Medycyny Sądowej Collegium Medicum Uniwersytetu Jagiellońskiego Uduszenie gwałtowne Tomasz Konopka Śmierć w wyniku uduszenia jest następstwem zatrzymania dopływu tlenu do ważnych dla życia
Katedra i Zakład Medycyny Sądowej Collegium Medicum Uniwersytetu Jagiellońskiego Uduszenie gwałtowne Tomasz Konopka Śmierć w wyniku uduszenia jest następstwem zatrzymania dopływu tlenu do ważnych dla życia
Białystok,
 Białystok, 2018-04-03 1 Ocena rozprawy doktorskiej mgr Pawła Piotra Gawłowskiego pt.: Porównanie wybranych typów laryngoskopów podczas intubacji pacjenta w warunkach symulowanego uszkodzenia odcinka szyjnego
Białystok, 2018-04-03 1 Ocena rozprawy doktorskiej mgr Pawła Piotra Gawłowskiego pt.: Porównanie wybranych typów laryngoskopów podczas intubacji pacjenta w warunkach symulowanego uszkodzenia odcinka szyjnego
PROGRAM NAUCZANIA NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2017/2018 PRZEWODNIK DYDAKTYCZNY Lekarski I FAKULTET II ROK
 PROGRAM NAUCZANIA NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2017/2018 PRZEWODNIK DYDAKTYCZNY Lekarski I FAKULTET II ROK 1. NAZWA PRZEDMIOTU: Kwalifikowana Pierwsza Pomoc II 2. NAZWA JEDNOSTKI Realizującej
PROGRAM NAUCZANIA NA WYDZIALE LEKARSKIM I ROK AKADEMICKI 2017/2018 PRZEWODNIK DYDAKTYCZNY Lekarski I FAKULTET II ROK 1. NAZWA PRZEDMIOTU: Kwalifikowana Pierwsza Pomoc II 2. NAZWA JEDNOSTKI Realizującej
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 14 czerwca 2007 r. w sprawie doskonalenia zawodowego ratowników medycznych
 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 14 czerwca 2007 r. w sprawie doskonalenia zawodowego ratowników medycznych Na podstawie art. 12 ust. 2 ustawy z dnia 8 września 2006 r. o Państwowym Ratownictwie
ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 14 czerwca 2007 r. w sprawie doskonalenia zawodowego ratowników medycznych Na podstawie art. 12 ust. 2 ustawy z dnia 8 września 2006 r. o Państwowym Ratownictwie
Wytyczne resuscytacji krążeniowooddechowej. 2005 (Update 2010)
 Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 1 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
Wytyczne resuscytacji krążeniowooddechowej 2005 (Update 2010) II KATEDRA KARDIOLOGII CM UMK 2014 1 Mechanizmy nagłego zatrzymania krążenia (NZK) Migotanie komór szybka chaotyczna depolaryzacja i repolaryzacja
Pierwsza pomoc w nagłych przypadkach zagraŝających Ŝyciu
 Pierwsza pomoc w nagłych przypadkach zagraŝających Ŝyciu PrzeŜycie osób cięŝko rannych ( poszkodowanych ) po wypadkach i katastrofach zaleŝy od jak najszybszego udzielenia pomocy medycznej i właściwej
Pierwsza pomoc w nagłych przypadkach zagraŝających Ŝyciu PrzeŜycie osób cięŝko rannych ( poszkodowanych ) po wypadkach i katastrofach zaleŝy od jak najszybszego udzielenia pomocy medycznej i właściwej
Warszawa, dnia 27 kwietnia 2016 r. Poz. 587
 Warszawa, dnia 27 kwietnia 2016 r. Poz. 587 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 20 kwietnia 2016 r. w sprawie medycznych czynności ratunkowych i świadczeń zdrowotnych innych niż medyczne czynności
Warszawa, dnia 27 kwietnia 2016 r. Poz. 587 ROZPORZĄDZENIE MINISTRA ZDROWIA 1) z dnia 20 kwietnia 2016 r. w sprawie medycznych czynności ratunkowych i świadczeń zdrowotnych innych niż medyczne czynności
ZATRZYMANIE KRĄŻENIA KRWI. Szkolenia bhp w firmie Zatrzymanie krążenia krwi 1
 ZATRZYMANIE KRĄŻENIA KRWI Szkolenia bhp w firmie Zatrzymanie krążenia krwi 1 Podstawa prawna Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego
ZATRZYMANIE KRĄŻENIA KRWI Szkolenia bhp w firmie Zatrzymanie krążenia krwi 1 Podstawa prawna Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego
SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO NA KIERUNKU RATOWNICTWO MEDYCZNE. PRAKTYKI ZAWODOWE ROK II (4 semestr)
 SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO NA KIERUNKU RATOWNICTWO MEDYCZNE PRAKTYKI ZAWODOWE ROK II (4 semestr) JEDNOSTKA TERENOWA PAŃSTWOWEJ STRAŻY POŻARNEJ Rodzaj i czas trwania Obowiązkowa praktyka
SZCZEGÓŁOWY OPIS KSZTAŁCENIA PRAKTYCZNEGO NA KIERUNKU RATOWNICTWO MEDYCZNE PRAKTYKI ZAWODOWE ROK II (4 semestr) JEDNOSTKA TERENOWA PAŃSTWOWEJ STRAŻY POŻARNEJ Rodzaj i czas trwania Obowiązkowa praktyka
OCENA SYTUACJI Jest to pierwszy krok pierwszej pomocy, który ma znaczenie w dalszych czynnościach u poszkodowanego.
 OCENA SYTUACJI Jest to pierwszy krok pierwszej pomocy, który ma znaczenie w dalszych czynnościach u poszkodowanego. W tym momencie musimy zwrócić uwagę na: - sprawdzenie co się stało, okoliczności,zagrożenie
OCENA SYTUACJI Jest to pierwszy krok pierwszej pomocy, który ma znaczenie w dalszych czynnościach u poszkodowanego. W tym momencie musimy zwrócić uwagę na: - sprawdzenie co się stało, okoliczności,zagrożenie
Ostra niewydolność serca
 Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Ostra niewydolność serca Prof. dr hab. Jacek Gajek, FESC Uniwersytet Medyczny we Wrocławiu Niewydolność serca Niewydolność rzutu minutowego dla pokrycia zapotrzebowania na tlen tkanek i narządów organizmu.
Poprawa opieki zdrowotnej nad dziećmi w regionie przygranicznym Litwy i Polski (Interreg V-A Litwa-Polska)
 Projekt LT-PL-1R-042 Poprawa opieki zdrowotnej nad dziećmi w regionie przygranicznym Litwy i Polski (Interreg V-A Litwa-Polska) Workshop wymiana doświadczeń Białystok, Polska, 17.04.2018 17-2-15 Resuscytacja
Projekt LT-PL-1R-042 Poprawa opieki zdrowotnej nad dziećmi w regionie przygranicznym Litwy i Polski (Interreg V-A Litwa-Polska) Workshop wymiana doświadczeń Białystok, Polska, 17.04.2018 17-2-15 Resuscytacja
PROCEDURA ORGANIZACJI PIERWSZEJ POMOCY W PRZEDSZKOLU MIEJSKIM NR 10 W JAŚLE
 PROCEDURA ORGANIZACJI PIERWSZEJ POMOCY W PRZEDSZKOLU MIEJSKIM NR 10 W JAŚLE Podstawa prawna: Ustawa z dnia 8 września 2006 r. o Państwowym Ratownictwie Medycznym (Dz.U. z 2006 r. Nr 191 poz. 1410 ze zm.),
PROCEDURA ORGANIZACJI PIERWSZEJ POMOCY W PRZEDSZKOLU MIEJSKIM NR 10 W JAŚLE Podstawa prawna: Ustawa z dnia 8 września 2006 r. o Państwowym Ratownictwie Medycznym (Dz.U. z 2006 r. Nr 191 poz. 1410 ze zm.),
PIERWSZA POMOC Z ELEMENTAMI PIELĘGNIARSTWA
 Projekt OPERACJA SUKCES unikatowy model kształcenia na Wydziale Lekarskim Uniwersytetu Medycznego w Łodzi odpowiedzią na potrzeby gospodarki opartej na wiedzy współfinansowany ze środków Europejskiego
Projekt OPERACJA SUKCES unikatowy model kształcenia na Wydziale Lekarskim Uniwersytetu Medycznego w Łodzi odpowiedzią na potrzeby gospodarki opartej na wiedzy współfinansowany ze środków Europejskiego
Zakres wiedzy i umiejętności niezbędnych do prowadzenia zajęć edukacyjnych w zakresie udzielania pierwszej pomocy:
 Załączniki do rozporządzenia Ministra Zdrowia z dnia 26 sierpnia 2009 r. Załącznik nr 1 Zakres wiedzy i umiejętności niezbędnych do prowadzenia zajęć edukacyjnych w zakresie udzielania pierwszej pomocy:
Załączniki do rozporządzenia Ministra Zdrowia z dnia 26 sierpnia 2009 r. Załącznik nr 1 Zakres wiedzy i umiejętności niezbędnych do prowadzenia zajęć edukacyjnych w zakresie udzielania pierwszej pomocy:
Stany naglące w pediatrii
 Stany naglące w pediatrii dr n. med. Jolanta Meller Przyczyny i mechanizmy stanu zagrożenia życia w różnych grupach wiekowych Rozpoznanie stanu krytycznego u dziecka zaburzenia świadomości i siły mięśniowej
Stany naglące w pediatrii dr n. med. Jolanta Meller Przyczyny i mechanizmy stanu zagrożenia życia w różnych grupach wiekowych Rozpoznanie stanu krytycznego u dziecka zaburzenia świadomości i siły mięśniowej
WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA. Katedra Fizjoterapii i Nauk o Zdrowiu. Kierunek: Fizjoterapia SYLABUS
 PAŃSTWOWA WYŻSZA SZKOŁA ZAWODOWA W KONINIE WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA Katedra Fizjoterapii i Nauk o Zdrowiu Kierunek: Fizjoterapia SYLABUS Nazwa przedmiotu Kwalifikowana pierwsza pomoc
PAŃSTWOWA WYŻSZA SZKOŁA ZAWODOWA W KONINIE WYDZIAŁ KULTURY FIZYCZNEJ I OCHRONY ZDROWIA Katedra Fizjoterapii i Nauk o Zdrowiu Kierunek: Fizjoterapia SYLABUS Nazwa przedmiotu Kwalifikowana pierwsza pomoc
ASSESSMENT BADANIE CHOREGO PO URAZIE
 BADANIE CHOREGO PO URAZIE 1 ZAGADNIENIA 5 Ocena miejsca zdarzenia Ocena Wstępna Szybkie Badanie Urazowe Decyzja o transporcie i krytyczne interwencje Badanie szczegółowe Badanie dalsze 2 5 3 OCENA MIEJSCA
BADANIE CHOREGO PO URAZIE 1 ZAGADNIENIA 5 Ocena miejsca zdarzenia Ocena Wstępna Szybkie Badanie Urazowe Decyzja o transporcie i krytyczne interwencje Badanie szczegółowe Badanie dalsze 2 5 3 OCENA MIEJSCA
Ocena wstępna i resuscytacja w ciężkich urazach
 Ocena wstępna i resuscytacja w ciężkich urazach Cele wykładu Trauma team - organizacja zespołu System oceny w urazach Rozpoznanie i leczenie stanów zagrożenia życia Podstawy bezpiecznego transportu Postępowanie
Ocena wstępna i resuscytacja w ciężkich urazach Cele wykładu Trauma team - organizacja zespołu System oceny w urazach Rozpoznanie i leczenie stanów zagrożenia życia Podstawy bezpiecznego transportu Postępowanie
DZIENNIK PRAKTYK. Imię i nazwisko studenta Nr albumu Rok akademicki. Kierunek studiów Rok studiów Forma studiów
 Uczelnia Warszawska -Curie 03- tel. 22 814 32 37, 22 814 32 48, tel./fax 22 675 88 66 DZIENNIK PRAKTYK Imię i nazwisko studenta Nr albumu Rok akademicki Kierunek studiów Rok studiów Forma studiów PRAKTYKA
Uczelnia Warszawska -Curie 03- tel. 22 814 32 37, 22 814 32 48, tel./fax 22 675 88 66 DZIENNIK PRAKTYK Imię i nazwisko studenta Nr albumu Rok akademicki Kierunek studiów Rok studiów Forma studiów PRAKTYKA
UTRATA ŚWIADOMOŚCI. Utrata świadomości jest stanem, w którym poszkodowany nie reaguje na bodźce z zewnątrz.
 moduł V foliogram 34 UTRATA ŚWIADOMOŚCI Utrata świadomości jest stanem, w którym poszkodowany nie reaguje na bodźce z zewnątrz. Możliwe przyczyny: uraz czaszki, krwotok, niedotlenienie mózgu, choroby wewnętrzne,
moduł V foliogram 34 UTRATA ŚWIADOMOŚCI Utrata świadomości jest stanem, w którym poszkodowany nie reaguje na bodźce z zewnątrz. Możliwe przyczyny: uraz czaszki, krwotok, niedotlenienie mózgu, choroby wewnętrzne,
tel:
 Funkcjonalny model krtani, powiększenie 4x Nr ref: MA01453 Informacja o produkcie: Funkcjonalny model krtani. Powiększenie 4x Wysokiej jakości powiększony model krtani wraz z kością gnykową. W prawej części
Funkcjonalny model krtani, powiększenie 4x Nr ref: MA01453 Informacja o produkcie: Funkcjonalny model krtani. Powiększenie 4x Wysokiej jakości powiększony model krtani wraz z kością gnykową. W prawej części
Sekwencja założeń taktycznych w ratownictwie medycznym Procedura 1. Przybycie na miejsce zdarzenia
 Sekwencja założeń taktycznych w ratownictwie medycznym Procedura 1 Przybycie na miejsce zdarzenia : - zabezpieczenie ratowników - identyfikacja zagrożeń - liczba poszkodowanych - potrzebne dodatkowe siły
Sekwencja założeń taktycznych w ratownictwie medycznym Procedura 1 Przybycie na miejsce zdarzenia : - zabezpieczenie ratowników - identyfikacja zagrożeń - liczba poszkodowanych - potrzebne dodatkowe siły
CIAŁO OBCE W DROGACH ODDECHOWYCH (ZADŁAWIENIE)
 CIAŁO OBCE W DROGACH ODDECHOWYCH (ZADŁAWIENIE) Niedrożność dróg oddechowych spowodowana ciałem obcym jest rzadką, potencjalnie uleczalną przyczyną przypadkowej śmierci. Ponieważ rozpoznanie niedrożności
CIAŁO OBCE W DROGACH ODDECHOWYCH (ZADŁAWIENIE) Niedrożność dróg oddechowych spowodowana ciałem obcym jest rzadką, potencjalnie uleczalną przyczyną przypadkowej śmierci. Ponieważ rozpoznanie niedrożności
Program powszechnego dostępu do wczesnej pomocy medycznej na Lotnisku Chopina
 Program powszechnego dostępu do wczesnej pomocy medycznej na Lotnisku Chopina Zespół Medycyny Ratunkowej Warszawa, 11-02-2009 Skróty używane w prezentacji AED - Automatic External Defibrillator automatyczny
Program powszechnego dostępu do wczesnej pomocy medycznej na Lotnisku Chopina Zespół Medycyny Ratunkowej Warszawa, 11-02-2009 Skróty używane w prezentacji AED - Automatic External Defibrillator automatyczny
HIPOTERMIA definicje, rozpoznawanie, postępowanie
 HIPOTERMIA definicje, rozpoznawanie, postępowanie dr med. Maciej Sterliński Szkolenie z zakresu ratownictwa lodowego WOPR Województwa Mazowieckiego Zegrze, 19.02.2006 Główne cele działania zespołów ratowniczych
HIPOTERMIA definicje, rozpoznawanie, postępowanie dr med. Maciej Sterliński Szkolenie z zakresu ratownictwa lodowego WOPR Województwa Mazowieckiego Zegrze, 19.02.2006 Główne cele działania zespołów ratowniczych
Zaawansowane metody utrzymywania drożności dróg oddechowych
 1 z 16 2013-06-24 00:13 Medycyna Praktyczna - portal dla lekarzy Zaawansowane metody utrzymywania drożności dróg oddechowych ABC zabiegów diagnostycznych i leczniczych w pediatrii Odcinek 4: Zaawansowane
1 z 16 2013-06-24 00:13 Medycyna Praktyczna - portal dla lekarzy Zaawansowane metody utrzymywania drożności dróg oddechowych ABC zabiegów diagnostycznych i leczniczych w pediatrii Odcinek 4: Zaawansowane
Metody udrażniania dróg oddechowych. Sztuczna wentylacja.
 Metody udrażniania dróg oddechowych. Sztuczna wentylacja. Niedrożność dróg oddechowych Całkowita Oddech daremny paradoksalny Mechaniczna Na każdym odc. Układu Niecałkowita dodatkowe wrażenia osłuchowe
Metody udrażniania dróg oddechowych. Sztuczna wentylacja. Niedrożność dróg oddechowych Całkowita Oddech daremny paradoksalny Mechaniczna Na każdym odc. Układu Niecałkowita dodatkowe wrażenia osłuchowe
J.m. Ilość Cena jedn. netto w zł
 ZP250/092/205 Załącznik Nr 2 do SIWZ FORMULARZ CENOWY PAKIET NR. MASKI KRTANIOWE katalogowy J.m. Ilość Cena netto w zł brutto w zł [(kol. 7 x kol. 8) +kol. 7] Maska krtaniowa jednorazowego użytku z mankietem
ZP250/092/205 Załącznik Nr 2 do SIWZ FORMULARZ CENOWY PAKIET NR. MASKI KRTANIOWE katalogowy J.m. Ilość Cena netto w zł brutto w zł [(kol. 7 x kol. 8) +kol. 7] Maska krtaniowa jednorazowego użytku z mankietem
układu krążenia Paweł Piwowarczyk
 Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
Monitorowanie układu krążenia Paweł Piwowarczyk Monitorowanie Badanie przedmiotowe EKG Pomiar ciśnienia tętniczego Pomiar ciśnienia w tętnicy płucnej Pomiar ośrodkowego ciśnienia żylnego Echokardiografia
S YL AB US MODUŁ U ( PRZEDMIOTU) I nforma cje ogólne. Anestezjologia i reanimacja
 Kod modułu Rodzaj modułu Wydział PUM Kierunek studiów Specjalność Poziom studiów S YL AB US MODUŁ U ( PRZEDMIOTU) Nazwa modułu I nforma cje ogólne Anestezjologia i reanimacja Obowiązkowy Lekarsko-Stomatologiczny
Kod modułu Rodzaj modułu Wydział PUM Kierunek studiów Specjalność Poziom studiów S YL AB US MODUŁ U ( PRZEDMIOTU) Nazwa modułu I nforma cje ogólne Anestezjologia i reanimacja Obowiązkowy Lekarsko-Stomatologiczny
ZAPYTANIE OFERTOWE. Zleceniodawca: WOPR Województwa Zachodniopomorskiego ul. Sowińskiego 68, Szczecin, NIP
 Szczecin, 7.04.2016 r. ZAPYTANIE OFERTOWE Dotyczy realizacji zadania publicznego pod nazwą Zapewnienie bezpieczeństwa na obszarach wodnych Województwa Zachodniopomorskiego 2016 na podstawie umowy pomiędzy
Szczecin, 7.04.2016 r. ZAPYTANIE OFERTOWE Dotyczy realizacji zadania publicznego pod nazwą Zapewnienie bezpieczeństwa na obszarach wodnych Województwa Zachodniopomorskiego 2016 na podstawie umowy pomiędzy
OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS
 OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS Ciężkie zaburzenie oddechowe przebiegające ze sztywnymi płucami, rozlanymi obustronnymi naciekami w płucach, zwykle oporną na leczenie hipoksemią, przy istniejącym czynniku
OSTRA NIEWYDOLNOŚĆ ODDECHOWA ARDS Ciężkie zaburzenie oddechowe przebiegające ze sztywnymi płucami, rozlanymi obustronnymi naciekami w płucach, zwykle oporną na leczenie hipoksemią, przy istniejącym czynniku
ROZPORZĄDZENIE MINISTRA ZDROWIA
 Medyczne czynności ratunkowe i świadczenia zdrowotne inne niż medyczne czynności ratunkowe, które mogą być udzielane przez ratownika medycznego. Dz.U.2016.587 z dnia 2016.04.27 Status: Akt obowiązujący
Medyczne czynności ratunkowe i świadczenia zdrowotne inne niż medyczne czynności ratunkowe, które mogą być udzielane przez ratownika medycznego. Dz.U.2016.587 z dnia 2016.04.27 Status: Akt obowiązujący
International Trauma Life Support Ratownictwo przedszpitalne w urazach
 pod redakcją - r z m^łtr Johna Emory ego Campbella, MD, FACEP International Trauma Life Support Ratownictwo przedszpitalne w urazach International Trauma Life Support Ratownictwo przedszpitalne w urazach
pod redakcją - r z m^łtr Johna Emory ego Campbella, MD, FACEP International Trauma Life Support Ratownictwo przedszpitalne w urazach International Trauma Life Support Ratownictwo przedszpitalne w urazach
W A R U N K I D L A O D D Z I A Ł Ó W A N E S T E Z J O L O G I I I I N T E N S Y WN E J T E R A P I I. Lp. Oddział Warunki wymagane
 Załącznik Nr 1 do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych prowadzących
Załącznik Nr 1 do rozporządzenia Ministra Zdrowia z dnia.. w sprawie standardów postępowania medycznego w dziedzinie anestezjologii i intensywnej i intensywnej terapii dla podmiotów leczniczych prowadzących
OBJAWY. kaszel, ktoś nagle, bez jasnej przyczyny przestaje oddychać, sinieje, traci przytomność.
 ZADŁAWIENIE Ciało obce OBJAWY kaszel, ktoś nagle, bez jasnej przyczyny przestaje oddychać, sinieje, traci przytomność. RÓŻNICOWANIE ZADŁAWIENIA (NIEDROŻNOŚCI) Objawy Czy się zadławiłeś? Inne objawy Łagodna
ZADŁAWIENIE Ciało obce OBJAWY kaszel, ktoś nagle, bez jasnej przyczyny przestaje oddychać, sinieje, traci przytomność. RÓŻNICOWANIE ZADŁAWIENIA (NIEDROŻNOŚCI) Objawy Czy się zadławiłeś? Inne objawy Łagodna
RAM Cannula. Nieinwazyjne wsparcie oddechowe od sali porodowej do wypisu. konsultacja medyczna dr n. med Krzysztof Truszkowski
 RAM Cannula Nieinwazyjne wsparcie oddechowe od sali porodowej do wypisu konsultacja medyczna dr n. med Krzysztof Truszkowski Rozwój neonatologii: Zastosowanie wczesnego CPAP jest bezpieczną i skuteczną
RAM Cannula Nieinwazyjne wsparcie oddechowe od sali porodowej do wypisu konsultacja medyczna dr n. med Krzysztof Truszkowski Rozwój neonatologii: Zastosowanie wczesnego CPAP jest bezpieczną i skuteczną
J.m. Ilość Cena jedn. netto w zł
 ZP250/092/205 Załącznik Nr 2 do SIWZ FORMULARZ CENOWY PAKIET NR. MASKI KRTANIOWE katalogowy J.m. Ilość Cena netto w zł brutto w zł [(kol. 7 x kol. 8) +kol. 7] Maska krtaniowa jednorazowego użytku z mankietem
ZP250/092/205 Załącznik Nr 2 do SIWZ FORMULARZ CENOWY PAKIET NR. MASKI KRTANIOWE katalogowy J.m. Ilość Cena netto w zł brutto w zł [(kol. 7 x kol. 8) +kol. 7] Maska krtaniowa jednorazowego użytku z mankietem
Prawo gazów doskonałych
 Urazy ciśnieniowe Prawo gazów doskonałych p = ciśnienie V = objętość T = temperatura pv T = const DOTYCZY PRZESTRZENI GAZOWYCH!!! Przestrzenie gazowe nurka Płuca Przewód pokarmowy Zatoka czołowa Zatoka
Urazy ciśnieniowe Prawo gazów doskonałych p = ciśnienie V = objętość T = temperatura pv T = const DOTYCZY PRZESTRZENI GAZOWYCH!!! Przestrzenie gazowe nurka Płuca Przewód pokarmowy Zatoka czołowa Zatoka
