aktualności biomérieux wrzesień 2009 Diagnostyka źródłem dobrego zdrowia
|
|
|
- Filip Skrzypczak
- 8 lat temu
- Przeglądów:
Transkrypt
1 50 wrzesień 2009 aktualności biomérieux Diagnostyka źródłem dobrego zdrowia
2 Spis treści 2 od wydawcy 3 Postępowanie w przypadku nieprawidłowego wyniku badania cytologicznego 8 Identyfikacja mrna genów E6/E7 ludzkiego wirusa brodawczaka w wymazach z szyjki macicy kobiet z nieprawidłowym wynikiem cytologicznym badania wstępne 11 Profilaktyka zakażeń paciokowcowych w ciąży Co jeszcze możemy dla Pani zrobić? 16 Zapobieganie przenoszeniu zakażeń HIV z matki na dziecko 20 Udział Ureaplasma parvum i Ureaplasma urealyticum w zakażeniach kobiet, noworodków i mężczyzn 19 Diagnostyka Strepto B 24 QuickVue - szybki test do wykrywania antygenu Chlamydii 25 Zapobieganie zakazeniom Streptococcus agalactiae (paciorkowcem grupy B, GBS) u noworodków 27 wydawca: biomérieux Polska Sp. z o.o. Osoba odpowiedzialna: Elżbieta Wójcik Osoby biorące udział w przygotowaniu nr 50: Piotr Czajka Marcin Iszkuło Barbara Krawczyńska Ireneusz Popławski Piotr Szczegłow Aneta Tarnowska (korekta) Adres redakcji i wydawcy: biomérieux Polska Warszawa, ul. Żeromskiego 17 tel. (22) fax (22) opracowanie graficzne i druk: Agencja Wydawnicza SOWA od wydawcy Szanowni Państwo, Przekazujemy kolejny numer Aktualności, już trzeci w roku 2009, ale co istotne i znaczące to już 50. numer w działalności firmy biomérieux Polska. Jak zwykle adresowany jest on do naszych Czytelników i Użytkowników produktów firmy biomérieux oraz do tych Wszystkich którym bliska jest tematyka diagnostyki laboratoryjnej. Pierwszy numer Aktualności został oddany w Państwa ręce w maju 1997 roku. Dzisiaj po 12. latach mamy satysfakcję, że udało nam się zaistnieć i przetrwać w Państwa pamięci. Sukcesem naszym jest brak przerw w cyklu wydawniczym, mimo różnych zawirowań w diagnostyce i służbie zdrowia, co nie zdarza się tak często w środowisku diagnostycznym. Staraliśmy się ułatwić Państwu systematyczny dostęp do informacji o naszych produktach i firmie oraz o trendach w diagnostyce laboratoryjnej. Dla nas najważniejsze jest to, że chcą Państwo wciąż czytać nasze Aktualności i pytają o następne numery. Bardzo prosimy Państwa o przesyłanie opinii na temat naszych Aktualności na nastepujący adres poczty internetowej: barbara.krawczynska@eu.biomerieux.com Jesteśmy również zainteresowani nowymi propozycjami tematów, które Państwa interesują i o których chcielibyście Państwo znaleźć informacje na łamach naszego pisma. Prosimy o informacje pod naszym adresem internetowym: barbara.krawczynska@eu.biomerieux.com Dr Elżbieta Wójcik Dyrektor Generalny biomérieux Polska
3 wirusologia Postępowanie w przypadku nieprawidłowego wyniku badania cytologicznego dr hab. n. med. Ewa Nowak-Markwitz Klinika Onkologii Ginekologicznej Uniwersytetu Medycznego w Poznaniu Celem dalszego postępowania diagnostycznego u kobiet, u których uzyskano nieprawidłowy wynik rozmazu cytologicznego jest potwierdzenie lub wykluczenie wewnątrznabłonkowej neoplazji (CIN, AIS) i wczesnych postaci raka szyjki macicy. W statystykach podawanych w różnych krajach nieprawidłowe wyniki badania cytologicznego stanowią od 1% do 8% wszystkich ocenionych rozmazów. W Populacyjnym Programie Profilaktyki i Wczesnego Wykrywania Raka Szyjki Macicy w 2008 roku wśród wykonanych badań cytologicznych było (2, 47%) nieprawidłowych wyników cytologii, a wyniki ASCUS i LSIL stanowiły 75% z nich. Nieprawidłowe wyniki cytologii W klasyfikacji Bethesda 2001 (The Bethesda System - TBS), która jest uznana za obowiązującą w Polsce do oceny rozmazów, za nieprawidłowe uznaje się następujące wyniki cytologiczne: ASC (atypical squamous cells) atypowe komórki nabłonkowe; grupa ta została podzielona na dwie podgrupy: ASC-US (atypical squamous cells of undetermined significance) atypowe komórki nabłonkowe o nieokreślonym znaczeniu ASC-H (atypical squamous cells, cannot exclude HSIL) atypowe komórki nabłonkowe, nie można wykluczyć obecności zmian HSIL LSIL (low-grade squamous intraepithelian lesion) małego stopnia zmiany w komórkach nabłonka płaskiego HSIL(high-grade squamous intraepithelial lesion) dużego stopnia zmiany w komórkach nabłonka płaskiego AGC (atypical glandular lesion) atypowe zmiany w komórkach gruczołowych Wyniki cytologiczne w systemie TBS mogą ponadto zawierać bezpośrednie wskazanie obecności komórek raka płaskonabłonkowego lub gruczołowego. Badanie cytologiczne jest testem przesiewowym i nie służy do rozpoznawania wewnątrznabłonkowej neoplazji i raka. Jedynie wskazuje kobiety, u których może być obecna taka patologia. Jest badaniem obarczonym dużym ryzykiem błędów, które mogą wynikać z nieprawidłowego przygotowania kobiety do badania, z nieprawidłowego pobrania i utrwalenia komórek, z błędnego odczytania rozmazu i wreszcie istnieje możliwość pomyłki danych osobowych pacjentki. Wyniki cytologii mogą być, zatem zarówno fałszywie pozytywne jak i fałszywie negatywne. Wyniki fałszywie negatywne mogą zostać zweryfikowane, niestety, dopiero po kolejnym pobraniu rozmazu i jego ocenie. Wyniki fałszywie pozytywne zostają zweryfikowane, a prawdziwie pozytywne potwierdzone w toku prowadzenia dalszej diagnostyki szyjki macicy. Wybór postępowania w weryfikacji nieprawidłowych wyników jest niezmiernie ważny, ponieważ zastosowanie właściwej metody lub metod pozwala na szybkie wykluczenie bądż potwierdzenie obecności CIN, AIS lub raka, co umożliwia niezwłoczne podjęcie leczenia. Jednocześnie u kobiet, u których wynik cytologii był fałszywie pozytywny, szybka jego weryfikacja ma duże znacznie w ograniczeniu nadmiernego stresu i innych niekorzystnych reakcji psychologicznych. Metody stosowane w weryfikacji nieprawidłowych wyników cytologii Zgodnie z Rekomendacjami Centralnego Ośrodka Koordynującego Populacyjny Program Profilaktyki i Wczesnego Wykrywania Raka Szyjki Macicy, Polskiego Towarzystwa Ginekologicznego, Polskiego Towarzystwa Patologów i Polskiego Towarzystwa Kolposkopii i Patofizjologii Szyjki Macicy zastosowanie znalazły następujące metody: powtórne badanie cytologiczne molekularny test HPV (test DNA HR HPV i test mrna HR HPV) badanie kolposkopowe z wykonaniem biopsji diagnostyczno-terapeutyczne wycięcie zmiany na szyjce macicy z oceną histologiczną uzyskanego materiału. Wymienione badania mają różną czułość i swoistość oraz dodatnią i ujemną wartość predykcyjną w wykrywaniu wewnątrznabłonkiwej neoplazji i raka. Wykonanie każdego z powyższych badań dostarcza też innego typu informacji o stanie szyjki macicy. Rozpoznanie CIN lub raka jest możliwe tylko na podstawie badania histopatologicznego. Jednak wykonanie biopsji szyjki i jej kanału nie jest konieczne 3
4 4 w weryfikacji każdego nieprawidłowego wyniku cytologii. Powtórzone badanie cytologiczne może być wykonane jedynie jako weryfikacja wyników ASCUS oraz LSIL i dostarcza takich samych informacji jak badanie pierwotne. Wynik testu molekularnego DNA HR (high risk) HPV stwierdza fakt, że w pobranej próbce jest obecne lub nie jest obecne DNA wysokoonkogennych wirusów. Ujemny wynik testu świadczy o braku obecności zakażenia wysokoonkogennymi HPV i u badanej kobiety nie istnieje ryzyko rozwoju neoplazji szyjki macicy w krótkim czasie (wg różnych badań w czasie od 3 do 6 lat). Dodatni wynik testu stwierdza fakt obecności w badanej próbce DNA wysokoonkogennych wirusów. Jednokrotnie wykonując test DNA HR HPV nie uzyskujemy jednak informacji od jak dawna trwa zakażenie. Możliwe jest, że infekcja jest obecna od bardzo krótkiego czasu i w krótkim czasie ulegnie regresji (zakażenie przygodne) lub zakażenie trwa od kilku lat, jest już zakażeniem przetrwałym, a kobieta jest w grupie dużego ryzyka rozwoju CIN. Takie informacje są możliwe do uzyskania dopiero po powtórnym wykonaniu testu DNA HR HPV, za co najmniej 12 miesięcy i wynik ma wtedy pewne znaczenie prognostyczne. Dodatni wynik testu nie mówi także, czy w nabłonku szyjki jest obecna neoplazja. Inaczej sytuacja przedstawia się, jeżeli wykonamy test mrna HR HPV. Pozytywny wynik testu mrna HR HPV oznacza, że w próbce komórek są obecne transkrypty E6 i E7 onkogennych wirusów, co świadczy o tym, że zakażenie wysokoonkogennymi wirusami trwa od dłuższego czasu i proces karcinogenezy już się rozpoczął. Badanie nie określi jednak, gdzie jest obecna neoplazja na szyjce macicy. Oba testy mają dużą wartość prognostyczną u kobiet z nieprawidłowymi wynikami cytologii pod warunkiem, że zgodnie z zaleceniami wspomnianych Rekomendacji badania są prowadzone przy użyciu testów posiadających właściwe certyfikaty. Rekomendowane testy DNA HPV wykrywają obecność znanych wysokoonkogennych typów wirusa brodawczaka, a test mrna proces transkrypcji pięciu, najczęściej występujących wirusów (HPV: 16, 18, 31, 33 i 45). Biopsja szyjki macicy i jej kanału wykonana po przeprowadzeniu badania kolposkopowego jest najbardziej adekwatnym narzędziem w rozpoznawaniu CIN, AIS i raka. Kolposkopia wskazuje miejsca, z jakich należy pobrać tkankę do badania histopatologicznego, które z kolei jest niezbędne do rozpoznania neoplazji. Diagnostyczno-terapeutyczne wycięcie zmiany na szyjce macicy z oceną histologiczną uzyskanego materiału posiada taką samą wartość w rozpoznawaniu CIN i raka, jak biopsja. Zgodnie z Rekomendacjami niedopuszczalne jest stosowanie w tym celu metod destrukcji tkankowej, po wykonaniu których nie ma materiału do badania histologicznego. Wybór metody Wybór metody diagnostycznej zależny przede wszystkim od rodzaju zmian obecnych w rozmazie, wieku badanej oraz od dostępności dla kobiety i lekarza proponowanego kolejnego badania. Wybierając metodę do weryfikacji wyniku cytologii należy przede wszystkim zwrócić uwagę, że ryzyko istnienia zmian CIN lub raka jest różne dla poszczególnych nieprawidłowych wyników rozmazów, czyli inaczej mówiąc, różna jest waga poszczególnych nieprawidłowych wyników. Lekarz konsultujący powinien znać ryzyko CIN oraz raka związane z danym nieprawidłowym wynikiem i zaproponować odpowiednie do sytuacji dalsze postępowanie. Wybór metody zależy także od wieku kobiety. Zakażenie HPV jest powszechnie spotykane u kobiet młodych, a częstość jego maleje wraz z wiekiem. Nie wykonuje się testów molekularnych u kobiet młodych, ponieważ wynik będzie często dodatni i nie wniesie istotnych informacji o rzeczywistym stanie szyjki macicy. Nie wszystkie omówione metody są jednakowo dostępne na terenie naszego kraju. Proponując badanie należy wziąć zatem pod uwagę możliwości danej kobiety dotarcia do często odległego ośrodka na badanie. Postępowanie ASC U kobiet z rozpoznaniem ASC ryzyko obecności raka szyjki macicy jest małe i wynosi od 0,1 do 0,2%. CIN2+ (czyli CIN2 i CIN3) występuje znamiennie częściej u kobiet z ASC-H w porównaniu do ASC-US. W związku z tym kobiety z rozpoznaniem ASC-H powinny zostać poddane dalszemu postępowaniu diagnostycznemu zgodnie z algorytmem stosowanym dla wyników HSIL. ASC-US Dalsze postępowanie obejmuje wykonanie: 1. dwóch badań cytologicznych w odstępach sześciomiesięcznych, 2. testu na obecność DNA HPV. Wykonanie każdego z tych badań oddzielnie jest wystarczające dla poszerzenia diagnostyki nieprawidłowego wyniku cytologii. Negatywne wyniki testu
5 pozwalają na skierowanie kobiety do dalszego prowadzenia rutynowych badań przesiewowych. Dodatni wynik testu molekularnego lub nieprawidłowa powtórna cytologia jest wskazaniem do skierowania kobiety do badania kolposkopowego z wykonaniem biopsji szyjki macicy. U kobiet po 30 roku życia test DNA HR HPV ma większą wartość prognostyczną niż powtórzona ocena rozmazu. U kobiet z ASC-US, szczególnie nastolatek i tuż po 20 roku życia, u których nie ma możliwości dokonania weryfikacji kolposkopowej, wystarczające jest dwukrotne pobranie rozmazu, a obecność ASC-US w ciągu 24 miesięcy należy potraktować, jako wskazanie do wykonania kolposkopii i biopsji. U kobiet z wynikiem ASC-US nie powinno się wykonywać konizacji szyjki macicy jako postępowania diagnostyczno-terapeutycznego. LSIL Dalsze postępowanie powinno obejmować wykonanie: dwóch badań cytologicznych w odstępach sześciomiesięcznych lub badania kolposkopowego z zamiarem wykonania biopsji lub testu molekularnego na obecność HR HPV. Zakażenie onkogennymi typami HPV współistnieje z LSIL w 76,6% przypadków, a CIN2+ rozpoznaje się w badaniu kolposkopowym u 12% do 16% badanych. U kobiet z dodatnim wynikiem testu DNA HPV ryzyko CIN2+ jest takie samo w przypadku rozpoznania ASC-US. Dlatego dalsze postępowanie w obu tych grupach rozpoznań cytologicznych jest podobne. Wyjątek stanowią kobiety po menopauzie, u których z uwagi na większe prawdopodobieństwo zakażenia przetrwałego HPV test DNA HR HPV ma znacznie wyższą wartość prognostyczną, a test mrna HPV ma wysoką predykcyjną wartość diagnostyczną. U nastolatek i młodych kobiet nie należy w przypadku wyniku LSIL wykonywać testu DNA HPV. Negatywny test molekularny HPV i dwukrotnie prawidłowy wynik rozmazu kwalifikują chorą do powrotu do rutynowego postępowania przesiewowego. Pozytywny wynik testu HR HPV lub stwierdzenie w kolejnym rozmazie ASC-US, LSIL lub HSIL powinno zostać zweryfikowane badaniem kolposkopowym. Postępowanie z wynikiem LSIL u nastolatek i młodych kobiet jest takie samo jak w przypadku ASC-US. U chorych z LSIL także nie należy wykonywać konizacji szyjki macicy jako postępowania diagnostycznego. HSIL i ASC-H Postępowanie polega na wykonaniu: badania kolposkopowego z biopsją zmian podejrzanych o CIN oraz pobraniu materiału z kanału szyjki lub diagnostyczno-terapeutycznym wycięciu zmiany na szyjce z biopsją kanału. Wynik HSIL związany jest z dużym ryzykiem obecności zmian CIN na szyjce macicy. Badanie kolposkopowe potwierdza fakt obecności CIN u 53-66% kobiet, a konizacja diagnostyczna u 84-97% chorych. U około 2% kobiet z HSIL rozpoznaje się raka inwazyjnego. U większości kobiet z HSIL w nabłonku jest obecny onkogenny typ HPV. Wykonanie testu DNA HPV nie ma u tych kobiet wartości diagnostycznej. W przypadku niesatysfakcjonującej kolposkopii należy zaproponować wykonanie zabiegu diagnostyczno-terapeutycznego wycięcia zmiany. Brak obecności CIN2+ w badaniu histologicznym po wykonaniu biopsji, skrobania kanału lub elektrokonizacji jest wskazaniem do wykonania cytologii i kolposkopii co 6 miesięcy. Negatywne wyniki po 12 miesiącach pozwalają na powrót kobiety do rutynowego badania skriningowego. U kobiet z HSIL nie należy wykonywać na szyjce macicy zabiegów, po których nie uzyskujemy materiału do badania histologicznego. Konizację diagnostyczno-terapeutyczną można wykonać także u kobiet, które planują dalszy rozród. Kwalifikacja do takiego zabiegu oraz wybór techniki operacyjnej powinny być staranne, ponieważ prawdopodobieństwo wystąpienia niepłodności i porodu przedwczesnego jest większe w tej grupie kobiet. U nastolatek i młodych kobiet z HSIL wykonuje się wycięcie zmiany na szyjce w przypadku niesatysfakcjonującej kolposkopii lub jeśli CIN2+ jest obecne w kanale szyjki macicy. Zmiany HSIL oraz CIN2+ u nastolatek i młodych kobiet mogą także ulec samoistnej regresji. AGC Atypowe komórki gruczołowe są rzadko spotykane w rozmazach. Najczęściej są to komórki nienowotworowe pochodzące z polipów lub tkanki zmienionej zapalnie. Fizjologicznie u 0,5 do 1,8% kobiet po 40 roku życia oraz tych, które przyjmują HTZ, spotyka się w rozmazie komórki gruczołowe. Jednak 9% do 38% kobiet z wynikiem AGC ma zmiany CIN, AIS, a 3-17% raka nie tylko szyjki macicy, ale także endometrium, jajnika lub jajowodu. Test HR HPV i po- 5 HPV16 HPV18
6 Wynik Powtórna Test HPV Kolposkopia Konizacja cytologia (z biopsją szyjki diagnostyczno i kanału) -terapeutyczna ASCUS TAK TAK NIE NIE LSIL TAK TAK TAK NIE HSIL, ASC-H NIE NIE TAK TAK AGC NIE TAK TAK NIE Podejrzenie raka NIE NIE TAK TAK Tab. 1. Proponowany algorytm diagnostyczny u kobiet z nieprawidłowym wynikiem badania cytologicznego Wynik badania Wiek kobiety Test DNA HPV Test mrna HPV cytologicznego ASCUS < 30 lat NIE TAK > 30 lat TAK TAK LSIL < 30 lat NIE TAK > 30 lat NIE TAK AGC każdy TAK TAK HSIL, ASC-H każdy NIE NIE Tab. 2. Proponowany algorytm diagnostyczny dla testów molekularnych HR HPV 6 wtórny wymaz cytologiczny mają niewystarczającą czułość dla wykrycia takich zmian. U pacjentek z AGC powinno się zastosować panel badań diagnostycznych, w skład których wchodzą kolposkopia, biopsja kanału szyjki, test DNA lub mrna HR HPV, biopsja endometrium, ultrasonografia dopochwowa i oznaczanie markera CA125. W pierwszej kolejności należy wykonać kolposkopię oraz pobrać materiał z endocervix. Biopsja endometrium jest szczególnie rekomendowana u kobiet po 35 roku życia. U kobiet młodszych wykonanie biopsji endometrium jest uzasadnione, gdy podejrzewa się patologię endometrium na podstawie objawów klinicznych. W przypadku uzyskania satysfakcjonującego, ujemnego wyniku kolposkopii i nieobecności zmian CIN2+ w kanale szyjki macicy należy wykonać test HR HPV. Ujemny wynik testu pozwala na zalecenie powtórnego wykonania rozmazu za 12 miesięcy. Pozytywny wynik testu obliguje do ponownego pobrania rozmazu lub wykonania kolposkopii za 6 miesięcy. Ujemne wyniki obu badań pozwalają na powrót do rutynowego badania przesiewowego. U kobiet, u których nie wykonano testu DNA HPV i wyniki biopsji są negatywne należy wykonać czterokrotnie rozmaz cytologiczny co 6 miesięcy. Jego prawidłowy wynik pozwala na skierowanie kobiety ponownie do skriningu. Obecność komórek raka w rozmazie Stwierdzenie obecności komórek raka płaskonabłonkowego w rozmazie wymaga niezwłocznego wykonania biopsji celowanej i skrobania kanału szyjki macicy. Użycie kolposkopii nie jest konieczne w przypadku klinicznych objawów raka szyjki macicy. Obecność nowotworowych komórek endometrialnych wymaga wykonania biopsji błony śluzowej trzonu macicy. Nieprawidłowy wynik cytologii u kobiet w ciąży Uzyskujemy je u ciężarnych z taką samą częstością jak u kobiet nieciężarnych. Postępowanie diagnostyczne jest podobne. Należy w pierwszej kolejności wykonywać badania nieinwazyjne, takie jak powtórne pobranie rozmazu, testy HR HPV oraz badanie kolposkopowe. Badania powinny być prowadzone w ośrodkach, które mają dostęp do wszystkich wymienionych wyżej metod diagnostycznych. Wykonanie biopsji jest rekomendowane, jeżeli istnieje uzasadnione podejrzenie CIN2+. U kobiet w ciąży nie wykonuje się biopsji kanału szyjki macicy. Podsumowanie W powyższej tabeli wskazano sposób postępowania w poszczególnych, nieprawidłowych wynikach badania przesiewowego rekomendowany przez polskie towarzystwa Ginokologiczne, Patologów, Kolposkopii i Patofizjolofii Szyjki Macicy oraz Centralny Ośrodek Koordynujący Populacyjny Program Profilaktyki i Wczesnego Wykrywania Raka Szyjki Macicy. Piśmiennictwo u Autora
7 Przełom w profilaktyce raka szyjki macicy Test mrna HPV z certyfikatem CE-IVD Wykrywa przetrwałą, aktywną infekcję HPV Wykrywa ekspresję onkogenów E6 i E7 Rozróżnia typy HPV Dostarcza jednoznaczne wyniki dla istotnych decyzji klinicznych Diagnostyka źródłem dobrego zdrowia Informację na temat laboratoriów wykonujących badanie mrna HPV można uzyskać pod numerem telefonu
8 mikrobiologia Identyfikacja mrna genów E6/E7 ludzkiego wirusa brodawczaka w wymazach z szyjki macicy kobiet z nieprawidłowym wynikiem cytologicznym badania wstępne dr hab. n. med. Witold Kędzia Klinika Onkologii Gineklogicznej Uniwersytetu Medycznego w Poznaniu dr n. biol. Agata Józefiak Ginekologiczno Położniczy Szpital Kliniczny UM w Poznaniu Pracownia Patofizjologii Szyjki Macicy 8 Wstęp Zakażenia onkogennymi typami ludzkiego wirusa brodawczaka (HPV - Human Papillomaviruses) może prowadzić do rozwoju neoplazji i stanowi czynnik niezbędny do rozwoju raka szyjki macicy. Znanych jest przeszło 200 typów HPV, które z uwagi na ich różny potencjał onkogenny można podzielić na trzy grupy: - wysokiego ryzyka: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 i 82, - prawdopodobnie wysokiego ryzyka: 26, 53 i 66, - niskiego ryzyka: 6, 11, 40, 42, 43, 44, 54, 61, 70, 72 i 81 (6, 10). Wirusy te należą do rodziny Papillomaviridae i mają podobny schemat organizacji genomu. Materiał genetyczny onkogennych typów wirusa brodawczaka występuje prawie w 100 % raków płaskonabłonkowych szyjki macicy, 1/3 zmian geoplastycznych i u 15% kobiet bez patologii szyjki macicy. W zmianach CIN II/CIN III oraz rakach płaskonabłonkowych najczęściej identyfikowane typy HPV to: 16, 18, 31, 33 i 45. Ludzki wirus brodawczaka zawiera materiał genetyczny w postaci dwuniciowego DNA zbudowany z ok pz. W genomie wirusa można wyróżnić 3 rejony: - wczesny (E) kodujący do 8 białek wczesnych wirusa, w tym dwa E6 i E7 o wysokim potencjale onkogennym, - późny zawierający geny L1 i L2 kodujące białka strukturalne wirusa, - region regulatorowy LCR (Long Control Region), w którym umiejscowione są wirusowe promotory oraz liczne elementy wiążące białko wirusowe E2, a także czynniki komórkowe odpowiedzialne za regulację replikacji i transkrypcji wirusowego DNA. Cykl replikacyjny wirusa HPV zależy od stadium rozwoju nabłonka i zachodzi tylko w pełni dojrzałych keratynocytach. Za transformacje nowotworową keratynocytów odpowiedzialne są przede wszystkim dwa onkogenne białka wirusowe: E6 i E7. Białko E6 HPV 16 w wyniku interakcji z białkiem komórkowym p53 prowadzi do ubikwitynacji i proteolizy białka p53. Efektem tego są zaburzenia regulacji cyklu komórkowego i ekspresji genów odpowiedzialnych za hamowanie wzrostu tj np. p21waf. Z kolei drugie białko wirusa E7 powoduje zaburzenia w funkcjonowaniu dróg metabolicznych regulowanych przez białko p16 oraz białka należące do rodziny RB. E7 wiąże także i inaktywuje inhibitor cdk, p21, WAF1. W komórkach raka płaskonabłonkowego szyjki macicy genom wirusa HPV 16 jest zintegrowany z genomem komórkowym w regionie kodującym białko E1/E2. Prowadzi to do wyłączenia ekspresji białka E2, które jest jednym z regulatorów replikacji i transkrypcji wirusowego DNA. Brak E2 w komórce zakażonej HPV powoduje wzrost ekspresji onkogennych białek wirusowych E6 i E7. Zakażenie ludzkim wirusem brodawczaka jest bardzo powszechne u młodych kobiet poniżej 35 roku życia. Infekcja ta może powodować morfologiczne zmiany komórek nabłonkowych szyjki macicy, lecz tylko u niewielu z tych pacjentek dojdzie do rozwoju raka szyjki macicy. Wykazano, że w procesie kancerogezezy szyjki macicy ekspresja E6/E7 jest niezbędna, aby mogło dojść do transformacji nowotworowej i unieśmiertelnienia komórki. Identyfikacja transkryptów E6 i E7 HPV może pomóc w ocenie ryzyka progresji zmian do zmian dysplastycznych wysokiego stopnia i raka inwazyjnego szyjki macicy. W naszych badaniach analizowaliśmy występowanie transkryptów genów E6/E7 wirusów HPV wysokiego ryzyka (typ 16, 18, 31, 33 i 45) w wymazach z szyjki macicy. Detekcje RNA przeprowadziliśmy z zastosowaniem NASBA. Wyniki badań były porównane z wynikami cytologicznymi oraz histopatologicznymi. Materiał i metody Analizą objęto 52 pacjentki z nieprawidłowym wynikiem cytologicznym oraz 19 kobiet po zabiegu konizacji szyjki macicy zgłaszające się do Poradni Patofizjologii Szyjki Macicy Ginekologiczno Położniczego Szpitala Klinicznego Uniwersytetu Medycznego im. K. Marcinkowskiego w Poznaniu w ramach ogólnopolskiego programu profilaktyki raka szyjki macicy.
9 Grupę kontrolną stanowiły 22 pacjentki z prawidłowym wynikiem cytologicznym. Pacjentki zgłaszały się w czasie od stycznia do czerwca 2009 roku. Średnia wieku diagnozowanych kobiet to 32 lata (19-35 lat). U wszystkich badanych przeprowadzono test mrna E6/E7 HPV (typy 16, 18, 31, 33 i 45) (NucliSENS EasyQ HPV, biomérieux) i badanie cytologiczne. U pacjentek z nieprawidłowym wynikiem cytologicznym wykonano biopsję oraz histopatologiczne badanie skrawków tkankowych. Wymazy pobierano ze strefy przekształceń szczoteczką cervex brush i nanoszono na szkiełko mikroskopowe. Pozostałą część materiału zawieszano w buforze ThinPrep PreservCyt. Materiał komórkowy naniesiony na szkiełko mikroskopowe poddawano analizie cytologicznej, natomiast zawieszony w podłożu transportowym wykorzystano do badania wirusologicznego. Zabezpieczony materiał do badań HPV przechowywano w temp C i poddawano analizie w ciągu 2 tyg. od pobrania. Z miejsc podejrzanych w obrazie kolposkopowym pobierano biopsję i przekazywano do Pracowni Patomorfologicznej Ginekologiczno Położniczego Szpitala Klinicznego Uniwersytetu Medycznego im. K. Marcinkowskiego w Poznaniu celem analizy histopatologicznej. Izolacja kwasów nukleinowych Kwasy nukleinowe izolowano z użyciem automatycznego ekstraktora easymag (biomérieux) metodą Booma zgodnie z instrukcją dołączoną przez producenta. Próbki materiału zawieszone w roztworze ThinPrep PreservCyt podawano lizie w temp. pokojowej (10 min.) z buforem lizującym (NucliSens Lysis Buffer, biomérieux). Tak przygotowane próbki materiału umieszczano w aparacie wraz z mieszaniną roztworu silikonowego (NucliSens easymag Magnetic Silica, biomérieux) i poddawano automatycznej ekstrakcji. Objętość eluatu stanowiła 55 µl. Uzyskane eluaty natychmiast zabezpieczano w temp C. 5 µl eluatu kwasów nukleinowych. W celu uniknięcia wyników fałszywie ujemnych związanych z degradacją kwasów nukleinowych zastosowano startery oraz sondy komplementarne do ludzkiego genu metabolizmu podstawowego U1A mrna. Dla każdej próbki przeprowadzono jednoczesną reakcję dla HPV16/U1A, HPV18/31 oraz HPV33/45. Jako kontrole dodatnie posłużyły sondy ssdna komplementarne do analizowanych typów wirusów oraz genu U1A. Wyniki W grupie 74 badanych transkrypty genów E6/E7 wirusów HPV identyfikowano u 31 (41,9%) badanych, w tym u 6 (35,2%) pacjentek z wynikiem cytologicznym ASCUC, 17 (68,0%) z LSIL oraz 8 (80,0%) z wynikiem cytologiczny HSIL. Wszystkie pacjentki z grupy kontrolnej miały ujemny wynik testu mrna HPV (tab. 1) Wyniki N Wyniki mrna Typy HPV (%) cytologiczne HPV dodatnie 16 (%) 18 (%) 31 (%) 33 (%) 45 (%) (%) HSIL 10 8 (80,0) 6 (60,0) 1 (10,0) 0 (0,0) 1 (10,0) 0 (0,0) LSIL (68,0) 6 (24,0) 2 (8,0) 2 (8,0) 6 (24,0) 1 (4,0) ASCUS 17 6 (35,2) 4 (23,5) 1 (5,9) 1 (5,9) 0 (0,0) 0 (0,0) Prawidłowa cytologia Ogółem (41,9) 16 (21,6) 4 (12,9) 3 (5,4) 7 (9,4) 1 (1,3) Tabela 1. Częstość występowania transkryptów mrna genów E6/E7 wirusów HPV 16, 18, 31, 33 i 45 w wymazach szyjki macicy. Wśród pacjentek z pozytywnym wynikiem testu mrna HPV najczęściej identyfikowano transkrypty genów E6/E7 wirusów HPV 16, 33 i 18 odpowiednio u 16 (51,6%), 7 (22,6%) i 4 (12,9%) kobiet (tab. 2). W grupie pacjentek z wynikiem cytologicznym ASCUS i HSIL transkrypty wirusy HPV 16 wykrywano odpowiednio u 4 (23,5%) i 6 (60%) badanych, natomiast u pacjentek rozpoznaniem cytologicznym LSIL dominowały typy HPV 16 i 33 i występowały one z taką samą częstotliwością tj 24%. Powielanie i identyfikacja mrna HPV Detekcję transkryptów genów E6 i E7 ludzkich wirusów brodawczaka przeprowadzono z zastosowaniem testów komercyjnych (NucliSENS EasyQ HPV, biomérieux) opartych na metodzie real-time PCR (NASBA). NASBA jest metodą izotermalnej amplifikacji RNA osiągniętej poprzez jednoczesną aktywność enzymatyczną odwrotnej transkryptazy wirusa AMV (avian myoblastosi virus), polimerazy T7 RNA oraz RNasy H. W reakcji stosowano startery oraz sondy MB (Molecular Beacon) komplementarne do transkryptów genów E6/E7 wirusów HPV typ: 16, 18, 31, 33 i 45 (biomérieux). Stężenie sond MB użytych w reakcji wynosiło 2,5 mm. Reakcja NASBA została przeprowadzona w końcowej objętości 20 µl przez 2 godziny w temp 41 0 C. Do reakcji użyto Wyniki N Typy HPV (%) cytologiczne 16 (%) 18 (%) 31 (%) 33 (%) 45 (%) HSIL 8 6 (75,0) 1 (12,5) 0 (0,0) 1 (12,5) 0 (0,0) LSIL 17 6 (35,3) 2 (11,8) 2 (11,8) 6 (35,3) 1 (5,9) ASCUS 6 4 (66,7) 1 (16,7) 1 (16,7) 0 (0,0) 0 (0,0) Prawidłowa 0 0 (0,0) 0 (0,0) 0 (0,0) 0 (0,0) 0 (0,0) cytologia Ogółem (51,6) 4 (12,9) 3 (9,7) 7 (22,6) 1 (3,2) Tabela 2. Identyfikacja wirusów HPV w grupie pacjentek mających dodatni wynik testu mrna E6/E7 HPV Wśród 14 pacjentek z histopatologicznie potwierdzonymi zmianami typu CIN 13 (92,8%) miało pozytywny wynik mrna HPV, w grupie pacjentek z koilocytozą 8 (44%), natomiast u pacjentek, u których 9
10 10 badanie histopatologiczne nie potwierdziło zmian komórkowych związanych z zakażeniem HPV, 5 kobiet (25,5%) miało dodatni wynik testu mrna HPV. Wyniki Wyniki histopatologiczne Razem (%) mrna CIN (I, II i III) Koilocytosis Bez patologii (%) (%) (%) mrna HPV (+) 13 (92,8) 8 (44,4) 5 (25,0) 26 (50) mrna HPV (-) 1 (7,1) 10 (55,5) 15 (75,0) 26 (50) Ogółem Tabela 3. Porównanie wyników identyfikacji transkryptów genów E6/E6 wirusów HPV (typ 16, 18, 31, 33 i 45) oraz wyników histopatologicznych pacjentek z nieprawidłowym badaniem cytologicznym. Wyniki Wyniki histopatologiczne Razem (%) mrna CIN (I, II i III) Koilocytosis Bez patologii (%) (%) (%) mrna HPV (+) 3 (100,0) 2 (100,0) 2 (18,2) 7 (36,8) Wyniki cytologiczne mrna HPV (-) Cytologia koilocytosis Cytologia pozytywna negatywna (81,2) 9 (47,4) Ogółem Tabela 4. Porównanie wyników identyfikacji transkryptów genów E6/E6 wirusów HPV (typ 16, 18, 31, 33 i 45) oraz wyników histopatologicznych i cytologicznych pacjentek po zabiegu konizacji szyjki macicy. Generalnie mrna E6 i E7 wirusów HPV występowało u 13 kobiet z nieprawidłowym wynikiem cytologicznym i histopatologicznie potwierdzonymi zmianami typu CIN (92,8%). Wśród 19 pacjentek po konizacji szyjki macicy u 3 (15,8%) wystąpił nawrót CIN, natomiast u 2 (10,52%) badanie histopatologiczne wykazało koilocytozę. U wszystkich tych pacjentek identyfikowano transkrypty wirusów HPV (100%). Dyskusja Jedną z głównych przyczyn rozwoju raka szyjki macicy jest przetrwałe zakażenie onkogennymi typami ludzkiego wirusa brodawczaka. Proces ten nie został do końca poznany, jednak uważa się, że do transformacji nowotworowej i unieśmiercenia komórki niezbędna jest ekspresja genów E6 i E7 wirusów HPV. U pacjentek z nieprawidłowym wynikiem cytologicznym najczęściej identyfikowane są typy HPV to: 16, 18, 31, 33 oraz 45. Występują one u około 60% wszystkich pacjentek zakażonych wirusami HPV. Ekspresję genów E6 i E7 HPV obserwuje się natomiast u około 2 na 3 kobiety zakażone tym wirusem. Wyniki niniejszej pracy wykazały aktywność analizowanych wirusów HPV wysokiego ryzyka u 50% pacjentek z nieprawidłowym wynikiem cytologicznym, w tym u 13 (92,8%) spośród 14 badanych z potwierdzonymi histopatologicznie zmianami typu CIN w obrębie szyjki macicy. Uzyskane wyniki są zgodne z danymi opisanymi w literaturze. Kraus i wsp. wykazali aktywność wspomnianych 5 typów wirusów HPV u 92,0% pacjentek z CIN III. Podobne wyniki uzyskali inni autorzy identyfikując mrna E6/E7 u 84-97% pacjentek z zmianami dysplastycznymi wysokiego stopnia. W zmianach dysplastycznych niskiego stopnia transkrypty genów E6/E7 HPV identyfikowane są od 0-80% badanych przypadków. Wyniki naszych badań wykazały obecność mrna HPV w zmianach typu LSIL u 68,0% badanych. Według danych literaturowych w grupie pacjentek z nieprawidłową cytologią najczęściej stwierdza się aktywność transkrypcyjną wirusów HPV 16. Zarówno wyniki naszych badań, jak i innych zespołów badawczych wykazały obecność mrna HPV 16 w ok. 50% kobiet z pozytywnym wynikiem testu mrna HPV. Pozostałe typy analizowanych wirusów HPV wykazują zróżnicowaną aktywność transkrypcyjną wg. różnych badaczy. W naszej pracy najczęściej identyfikowano wirusy HPV to typ 16, 33 i 18 odpowiednio u 21,6%, 9,4% i 5,4% badanych pacjentek. U pacjentek z ASCUS HPV 16 identyfikowano w 23,5% przypadków. Według innych autorów HPV 16 u pacjentek z ASCUS występuje od 12,3-50%. Wirusy HPV 16 identyfikowane są w zmianach dysplastycznych wysokiego stopnia od 28-66% badanych. Wyniki naszych badań wykazały obecność transkryptów genów E6/E7 analizowanych typów wirusów HPV w 60% przypadków. Aktywność ludzkich wirusów jest identyfikowana nie tylko w zmianach typu CIN. Transkrypty genów E6/E7 analizowanych wirusów HPV stwierdzaliśmy także w wymazach 5 pacjentek (25,0%), u których badanie histopatologiczne nie potwierdziło zmian komórkowych związanych z zakażeniem HPV. Wynik ten może wskazywać na potencjalne ryzyko rozwoju zmian dysplastycznych wysokiego stopnia. Wykazano, że aktywność wirusowa może być identyfikowana jeszcze przed wystąpieniem zmian komórkowych obserwowanych w badaniu histopatologicznym. U 1 (7,1%) pacjentki z CIN nie identyfikowaliśmy mrna E6/E7 HPV. Pacjentka ta miała rozpoznanie cytologiczne CIN I. Krausa i wsp. u pacjentek z CIN I nie identyfikowali aktywności transkrypcyjnej wspomnianych typów wirusów HPV. Uważa się, że zmiany dysplastyczne typu CIN I nie muszą być bezpośrednio związane z zakażeniem HPV i procesem nowotworzenia. Ponadto możemy mieć tutaj do czynienia z infekcją innymi typami HPV. Wnioski Detekcja wirusów HPV na podstawie ich aktywności transkrypcyjnej może stanowić ważne narzędzie diagnostyczne w celu identyfikacji kobiet zakażonych HPV o zwiększonych ryzyku rozwoju tego nowotworu. Ponadto metoda ta może pomóc w ocenie ryzyka nawrotu CIN u kobiet po konizacji szyjki macicy z powodu zmian dysplastycznych w obrębie tego narządu. Piśmiennictwo u Autorów
11 mikrobiologia Profilaktyka zakażeń paciorkowcowych w ciąży - Co jeszcze możemy dla Pani zrobić? dr Krzysztof Hadaś, Nereida Specjalistyczny Gabinet Lekarski Poznań Określenie wartości diagnozowania zakażeń paciorkowcami beta-hemolizującymi (GBS) u kobiet w ciąży najlepiej obrazuje stwierdzenie, że zakażenia te są najczęstszą przyczyną zgonów u noworodków. Mogą wywoływać u noworodka posocznicę, zapalenie płuc, zapalenie opon mózgowo rdzeniowych, zapalenie szpiku kostnego i ropne zapalenie stawów. Mogą też spowodować zgon wewnątrzmaciczny płodu. Wśród powikłań u kobiet można wymienić posocznicę, zapalenie błony śluzowej macicy, zapalenie opon mózgowo-rdzeniowych. Ogromny stres dla matki i pierwsze pytanie: Czy można było tego uniknąć? poparte pytaniem pediatry, neonatologa Czy miała Pani wykonywany posiew moczu w trakcie ciąży w kierunku paciorkowców grupy B? Skuteczność terapii antybiotykami pozwala na ograniczenie śmiertelności noworodków, ale przebyte zakażenie może mieć negatywny wpływ na prawidłowy rozwój dziecka. Kolonizacja paciorkowcem beta-hemolizującym przebiega bezobjawowo. Jedynie wcześniejsze wykrycie zakażenia w układzie moczowym poparte badaniem posiewu moczu pozwala zakwalifikować kobietę do grupy ryzyka i wprowadzić właściwe leczenie. Ważnym jest, aby zaznaczyć, że mocz pochodzi od kobiety ciężarnej lub zlecić wykonanie posiewu celowanego. Rezerwuarem GBS jest przewód pokarmowy. Ocenia się, że częstość występowania kolonizacji w pochwie lub odbytnicy wynosi od 10 do 30 %. Kolonizacja pochwy może mieć charakter przejściowy, dlatego wykonywanie posiewów we wczesnej ciąży nie znajduje uzasadnienia klinicznego i nie stanowi ryzyka przeniesienia zakażenia na płód i noworodka. W praktyce klinicznej może dochodzić do zakażenia drogą wstępującą i być przyczyną porodu przedwczesnego, zakażenia wewnątrzmacicznego, pęknięcia błon płodowych. Zakażenie szerzące się drogą wstępującą może doprowadzić do zakażenia wewnątrzmacicznego, zaaspirowania płynu owodniowego przez płód i doprowadzić do zgonu wewnątrzmacicznego. Doświadczenia własne, szczególnie w sytuacji przedwczesnej czynności skurczowej macicy, dolegliwości bólowych podbrzusza wykazują, że należy rozważyć posiew dla zdiagnozowania zakażenia Ureaplasmą urealiticum i GBS, a w oczekiwaniu na wynik wdrożyć bezpieczną i skuteczną antybiotykoterapię. Do przeniesienia zakażenia na płód dochodzi najczęściej w trakcie porodu, po pęknięciu błon płodowych. Czynnikiem ryzyka jest przedwczesne pękniecie błon płodowych i przedłużony pierwszy okres porodu. Nie stwierdza się podwyższonego ryzyka w przypadku wykonywania efektywnego cięcia cesarskiego z zachowaną ciągłością błon płodowych. Ocenia się, że obecność GBS w pochwie zwiększa ryzyko zakażenia u noworodka 25 krotnie. Postępowanie profilaktyczne. Profilaktyka zakażeń GBS u noworodków obejmuje dwie strategie: 1. Określenie czynników ryzyka na podstawie obrazu klinicznego zakażenia wewnątrzmacicznego (np.: tachykardia u płodu, wzrost temperatury ciała, monitorowanie CRP w obliczu objawów zakażenia), poród przedwczesny, przedłużony czas po pęknięciu błon płodowych. Stosowanie profilaktycznej antybiotykoterapii śródporodowej bez wykonywania posiewów większa częstość terapii antybiotykami i możliwość występowania objawów ubocznych leczenia. Szczególną sytuacją dla stosowania profilaktycznej antybiotykoterpii jest obciążony wywiad urodzenie w przeszłości dziecka z zakażeniem GBS. Leczymy bez wykonania posiewów. 2. Badania przesiewowe wykonywane w zależności od sytuacji klinicznej, najlepiej w 35 do 37 tyg. ciąży, zgodnie z wytycznymi CDC oraz rekomen- 11
12 dacjami Polskiego Towarzystwa Ginekologicznego. W zagrażającym porodzie przedwczesnym uzasadnienie znajduje wcześniejsze wykonanie badań. Termin wykonania badań wynika z oczekiwania na wynik posiewu mikrobiologicznego oraz czasu potrzebnego na wdrożenie antybiotykoterapii w razie dodatniego posiewu. Z drugiej strony wykonanie posiewu wcześniej niż 5 tygodni przed porodem może być zawodne. Po zakończeniu leczenia w dniu następnym należy wykonać kontrolny posiew określający skuteczność zastosowanego leczenia. Do badań przesiewowych można zaliczyć leczenie porodu przedwczesnego wykonanie posiewu i rozpoczęcie antybiotykoterapii w razie ujemnego wyniku posiewu zaprzestanie leczenia, a w razie wyniku dodatniego kontynuacja leczenia. Materiał do badań Materiał do badań pobieramy z pochwy i odbytnicy. Nie znajduje klinicznego uzasadnienia pobieranie posiewów z kanału szyjki macicy. Materiał do badania z odbytnicy powinien być pobrany po pokonaniu oporu zwieracza odbytu. Fakt pobrania dwóch materiałów nieznacznie zwiększa koszty badania profilaktycznego, ale jednocześnie podnosi jego czułość. Można próbować negocjować z laboratorium wykonanie posiewu na jednej płytce nie ma znaczenia diagnozowanie, w którym z dwóch miejsc występują bakterie. Leczenie jest takie same. Innym sposobem obniżenia kosztów jest wykonanie posiewu jedną wymazówką najpierw z pochwy, następnie z odbytu. Na materiale koniecznie należy zaznaczyć kierunek posiewu zastosowanie odpowiedniego podłoża zwiększa szansę na izolację GBS. Brak odpowiedniego opisania materiału może prowadzić do wyników fałszywie ujemnych sięgających 50%. Podsumowanie Jednym z najgorszych błędów w praktyce lekarskiej jest błąd zaniechania. Zakwalifikowanie badania profilaktycznego wykrywającego zakażenia GBS jako zalecane a nie obowiązkowe przenosi ciężar odpowiedzialności za jego brak na lekarza. Oczywiście można odnotować w kartotece fakt propozycji wykonania badania i odmowę zgody na badanie poparty podpisem pacjentki. Jaki będzie los dziecka, które niczego nie podpisywało, a ma np.: sepsę? Tok myślenia matki chorego dziecka zawsze będzie obwiniał lekarza, bo jeżeli nie zgodziła się na badanie, to znaczy, ze lekarz wystarczająco dobrze nie wytłumaczył, jakie jest jego znaczenie! Praktyka jest jednak taka, że bieda jest złym doradcą, a przysłowie biedny płaci dwa razy sprawdza się tutaj boleśnie. W codziennej praktyce lekarskiej wielokrotnie stajemy przed dylematem wykonywania badań profilaktycznych wykrywających zagrożenia lub diagnozujących choroby. Relacje kosztów do szansy wykrycia czynnika ryzyka lub zdiagnozowania choroby powodują ograniczanie zalecanych badań. Lekarz na podstawie wywiadu, obrazu klinicznego, czynników ryzyka musi zdecydować o zleceniu konkretnego badania. Wielokrotnie koszty badań są znaczne i pokrywane są z kieszeni pacjenta lub ewentualnie wykonywane są w ramach diagnostycznych hospitalizacji. W ramach standaryzacji opieki medycznej nad kobietą ciężarną badania klasyfikuje się jako badania obowiązkowe lub zalecane. Biorąc pod uwagę znaczenie wykrycia kolonizacji GBS w organizmie ciężarnej kobiety, wydaje się, że badanie to powinno być wykonane u każdej ciężarnej, stać się badaniem obowiązkowym. 12
13 Szybki test ciążowy Wygodne formaty testów kasetkowych Nr kat.: testów Nr kat.: testów Nr kat.: testów Nr kat.: testów Procedura Surowica 5 min Mocz 3 min
14 A to numer już 50. numerów Aktualności dla Zespół pracowników biomérieux Polska przygotował dla Państwa 50. numer Aktualności. Pierwszy numer naszego periodyku oddaliśmy do rąk czytelników w maju 1997 roku. Było to rozpoczęcie 6. roku działalności biomérieux Polska. Dzisiaj, po kolejnych dwunastu latach powtarzamy nasze motto z pierwszego numeru Pragniemy, aby Aktualności biomérieux Polska ułatwiły Państwu dostęp do informacji o naszych nowych produktach oraz o najnowszych trendach w diagnostyce laboratoryjnej. Pragnę pogratulować sukcesu jaki odniosły Aktualności biomérieux w promowaniu nowoczesnych metod w diagnostyce zakażeń w Polsce. Ponadto Aktualności biomérieux odegrały istotną rolę w prezentacji ośrodków mikrobiologicznych w naszym kraju co doprowadziło do lepszej integracji środowiska mikrobiologów w Polsce. Serdecznie gratuluję i życzę dalszych sukcesów. 14 Prof. dr hab.med. Waleria Hryniewicz Konsultant Krajowy w dziedzinie mikrobiologii lekarskiej
15 naszych Czytelników Czytając Aktualności Biomerieux zawsze obserwuję nienaganną szatę graficzną czasopisma, doskonałą dokumentację ilustracyjną i staranny dobór publikowanych artykułów oraz wyważone połączenie informacji komercyjnych firmy z materiałami edukacyjnymi. Wszystkie te cechy powodują, że czasopismo odgrywa wartościową rolę w podnoszeniu poziomu merytorycznego pracowników polskich laboratoriów diagnostyki medycznej. Mam nadzieję, że dalsza ewolucja czasopisma będzie odzwierciedleniem trendów rozwoju nowoczesnej diagnostyki laboratoryjnej. Prof. dr hab. n. med. Jerzy W Naskalski 15
16 mikrobiologia Zapobieganie przenoszeniu zakażeń HIV z matki na dziecko Dorota Rogowska-Szadkowska, Zakład Medycyny Rodzinnej i Pielęgniarstwa Środowiskowego Uniwersytetu Medycznego w Białymstoku 16 HIV/AIDS jest w Europie, także w Polsce, poważnym problemem zdrowotnym. Dane epidemiologiczne potwierdzają, że częstość zakażeń HIV w krajach będących członkami Unii Europejskiej wzrasta wśród młodych ludzi w wieku lat. W większości krajów osoby przyjmujące narkotyki w iniekcjach i homo/biseksualni mężczyźni stanowią największe grupy osób zakażonych, wzrasta jednak liczba zakażeń w następstwie kontaktów heteroseksualnych, co sprawia, iż rośnie liczba kobiet zakażonych HIV. Z kolei wzrost częstości zakażeń kobiet prowadzi do zwiększenia liczby dzieci urodzonych przez kobiety żyjące z HIV. W 2006r. zakażenia HIV rozpoznano w Polsce u 750 osób, w tym u 171 kobiet, co stanowiło 22,8%. Ale w czterech województwach odsetek kobiet wśród przypadków nowo rozpoznanych zakażeń HIV był większy. W województwie lubelskim kobiety stanowiły 58,3% przypadków, w opolskim 45,5%, świętokrzyskim 44,4%, w podlaskim 40,0%. W większości przypadków nie podano informacji o drodze przeniesienia zakażenia HIV. Jednak od lat liczba osób podających przyjmowanie narkotyków w iniekcjach ulega zmniejszeniu, wzrasta natomiast liczba osób zakażonych w następstwie kontaktów heteroseksualnych. Zdarzają się przypadki, w których kobieta została zakażona HIV przez swojego pierwszego i jedynego partnera seksualnego. Przeniesienie HIV z matki na dziecko możliwe jest podczas ciąży, porodu, a także w następstwie karmienia piersią. Najczęściej dochodzi do tego w czasie porodu (75%), znacznie rzadziej przed trzecim trymestrem ciąży (10%), a 10 15% zakażeń dzieci jest konsekwencją karmienia ich piersią przez matki zakażone HIV. Przed wprowadzeniem profilaktyki zmniejszającej ryzyko przeniesienia zakażenia HIV z matki na dziecko odsetek takich zakażeń wynosił w Europie 15 20%, w USA 16 30%, w Afryce 25 40% i 13 48% w Azji Południowo- Wschodniej. W krajach Europy Zachodniej, w których ponad 70% kobiet zakażonych HIV otrzymuje skojarzoną terapię antyretrowirusową w czasie ciąży, a w 66% przypadków rozwiązanie następuje przy pomocy elektywnego cesarskiego cięcia, częstość zakażeń HIV u dzieci wynosi około1,0%. W Wielkiej Brytanii w ciągu ostatnich lat częstość zakażeń wertykalnych HIV zmniejszyła się z 25% do mniej niż 1%, wówczas gdy kobiety były świadome swego zakażenia. W Szwecji, w której narodowy program badań przesiewowych, wykonywanych u kobiet ciężarnych, został wprowadzony już w 1987 r., a od 1994 r. zaczęto stosować metody zapobiegające przeniesieniu zakażenia z matki na dziecko, odsetek zakażeń wertykalnych zmniejszył się z 24,7% w latach do 0,6% w latach , a później nie obserwowano takich zakażeń. W Polsce w latach odsetek okołoporodowych zakażeń HIV wynosił 25%, w latach następnych zmniejszył się do 21,4%, zaś u dzieci, których matki otrzymywały profilaktycznie AZT (zydowudyna) obniżył się do 1,8%. Jednakże ryzyko przeniesienia HIV na dzieci matek nieświadomych zakażenia, więc nieleczonych podczas ciąży i porodu wynosi 40%. Ciągle jeszcze zdarza się rozpoznanie zakażenia HIV u kobiety dopiero po rozpoznaniu AIDS u jej dziecka. Zakażenia wertykalne dzieci nie powinny się zdarzać. Od 1994r. wiadomo, iż podawanie tylko jednego leku kobiecie ciężarnej (AZT, zydowudyny) zmniejsza ryzyko transmisji wertykalnej. W późniejszych latach wykazano, iż elektywne cesarskie cięcie dodatkowo zmniejsza to ryzyko. Obecnie wiadomo też, iż także inne leki antyretrowirusowe mogą być skutecznie stosowane w profilaktyce zakażeń wertykalnych. Jeśli kobieta zakażona HIV jest świadoma swojego zakażenia, w czasie ciąży przyjmuje leki antyretrowirusowe, ciąża jest rozwiązana poprzez elektywne cięcie cesarskie, wówczas ryzyko zakażenia HIV jest mniejsze niż 1%. Praktycznie kobiety świadome swojego zakażenia, otrzymujące profilaktykę zakażeń wertykalnych rodzą zdrowe dzieci. Jednak ciągle rodzą się w Polsce dzieci zakażone HIV. Według danych Państwowego Zakładu Higieny w 2008 r. zakażenie HIV rozpoznano u 12 dzieci matek zakażonych HIV, u 4 dzieci rozpoznano AIDS. W Polsce zakażenia wertykalne u dzieci rozpoznawane są późno, średnio powyżej 2 roku życia, często na etapie znacznego zaawansowania choroby. Tak późne rozpoznania dotyczą dzieci matek, które nie wiedziały o swoim zakażeniu HIV. Dla zwiększenia częstości rozpoznawania zakażeń HIV u kobiet ciężarnych i zapobieżenia transmisjom wertykalnym zespół ekspertów Polskiego Towarzystwa Ginekologicznego opracował rekomendacje dotyczące zapobiegania perinatalnej transmisji HIV, opublikowane na początku 2009r. (pełny tekst rekomendacji dostępny jest na stronie internetowej czasopisma).
17 Światowe badania w kierunku wykrywania wirusa HIV u kobiet w ciąży Międzynarodowe zalecenia dotyczące HIV/AIDS i praw człowieka, sformułowane w 1997r. przez Organizację Narodów Zjednoczonych, zalecają stosowanie trzech zasad dotyczących testowania w kierunku HIV: testy muszą być poufne, musi im towarzyszyć przekazanie właściwych informacji, mogą być wykonywane tylko po uzyskaniu świadomej zgody pacjenta/pacjentki. W początkach epidemii HIV/AIDS testy w kierunku zakażenia HIV wykonywano tylko kobietom ciężarnym należącym do grup podwyższonego ryzyka. Jednak doświadczenia wielu krajów wskazywały, iż nie było to skuteczne. Lekarze często zakładali, iż ich pacjentki nie wykazują ryzyka zakażenia HIV, zaś kobiety niewłaściwie oceniały swoje ryzyko, przekonane, iż pozostawanie w stałym związku chroni je przed zakażeniem. Mimo to na przykład w Australii od 1998r. zaleca się oferowanie testów kobietom należącym do grup podwyższonego ryzyka. Stosowane obecnie w większości krajów świata strategie dobrowolnego testowania wykorzystują podejścia określane jako opt-in lub opt-out. W strategii opt-in test proponowany jest przez lekarza rodzinnego lub ginekologa, towarzyszy temu przekazanie istotnych informacji dotyczących HIV/AIDS przed testem, konieczne jest też uzyskanie świadomej zgody każdej pacjentki, ustnej lub pisemnej. W strategii opt-out test na HIV wykonywany jest rutynowo wraz z innymi badaniami wykonywanymi przez kobietę ciężarną, ale wymagane jest powiadomienie pacjentki o wykonaniu testu traktowanego jako badane rutynowe i o możliwości odmowy jego wykonania lub odłożenia na później, nie jest konieczne uzyskiwanie zgody pacjentki. W USA zalecenia z 2006r. stanowią, iż testy przesiewowe w kierunku HIV powinny być częścią rutynowych badań wykonywanych u wszystkich kobiet ciężarnych, nie jest konieczne uzyskiwanie pisemnej zgody na test, a zgoda na opiekę medyczną powinna być uznawana za zgodę także na test w kierunku HIV, chyba że pacjentka odmówi jego wykonania (opt-out); powtórny test w trzecim trymestrze ciąży zalecany jest w jurysdykcjach z podwyższoną częstością zakażeń HIV u kobiet w ciąży. Zwolennicy strategii opt-out podkreślają, iż jej wprowadzenie powoduje zmniejszenie się częstości odmów wykonania testu przez kobiety ciężarne. W kanadyjskim stanie Alberta wprowadzenie w 1998r. podejścia opt-out spowodowało już w ciągu pierwszych 4 miesięcy zmniejszenie odsetka odmów do 4,7%, w 1999r. do 3,3% i w 2000r. do 1,7%. W żadnym z krajów Unii Europejskiej nie jest zalecane obowiązkowe wykonywanie testów na HIV. W niektórych krajach, jak Francja, Finlandia, Szwecja i w regionie autonomicznym Hiszpanii Galicji lekarze zobowiązani są do oferowania testów na HIV wszystkim kobietom ciężarnym. W Holandii test oferowany jest wszystkim kobietom w ciąży w ramach standardowej opieki nad kobietami ciężarnymi od 2004r. Republika Czeska i Estonia stosują także podejście opt-out. W 11 krajach (Austria, Finlandia, Francja, Hiszpania, Irlandia, Litwa, Łotwa, Niemcy, Portugalia, Słowacja, Wielka Brytania) stosowane jest opt-in. W Danii w 1994r. wprowadzono powszechne badania przesiewowe w kierunku zakażeń HIV, jednak od 1997r., z powodu niskiej częstości zakażeń u kobiet ciężarnych, zaczęto wykonywać testy tylko kobietom ciężarnym należącym do grup ryzyka, takich jak imigrantki z krajów o dużej częstości zakażeń HIV, kobiety mające wielu partnerów seksualnych, kobiety mające zakażonego HIV partnera, przyjmujące narkotyki w iniekcjach, kobiety sprzedające usługi seksualne i kobiety, których partnerzy należą do grup ryzyka. Na Malcie, gdzie częstość zakażeń HIV jest bardzo mała, badania przesiewowe wykonywane są tylko u kobiet mających większe ryzyko zakażenia HIV, a także u kobiet będących pacjentkami klinik leczących choroby przenoszone drogą płciową lub w przypadku ciąż pozamałżeńskich. W Wielkiej Brytanii początkowo badano tylko kobiety należące do grup ryzyka, jednak ta strategia okazała się nieskuteczną, tak więc w 1999r. wprowadzono powszechne badania w kierunku HIV. Nie wszyscy eksperci opowiadają się za podejściem opt-out. Niektórzy obawiają się, iż wprowadzenie takiego podejścia może spowodować, iż kobiety nie będą informowane o wykonaniu w badaniach prenatalnych testów w kierunku HIV, co sprawi, iż testy staną się obowiązkowe. Z kolei obowiązkowe testy mogą przyczynić się do tego, że kobiety w ciąży nie będą się zgłaszały do lekarzy lub będą się zgłaszały bardzo późno. Brak informacji dotyczących HIV może sprawić, iż kobiety będą sądziły, iż ryzyko wykonania testu na HIV nie jest większe, niż ryzyko wykonania innych badań wykonywanych w ramach opieki perinatalnej, co nie jest prawdą. Konsekwencje dodatniego wyniku mogą być poważne dla dalszego życia kobiety, także dla jej związku, co z kolei może odbić się niekorzystnie na opiece nad dzieckiem. Kobiety, które nie uzyskają informacji dotyczących HIV przed podjęciem decyzji mogą obawiać się, że odmowa wykonania testu może spowodować oskarżenia o zaniedbanie dziecka, wpłynąć niekorzystnie na jakość opieki okołoporodowej. Przeciwnicy opt-out podkreślają, iż przekazanie właściwych informacji przed wykonaniem testu sprawia, iż kobiety decydują się świadomie na wykonanie testu. W kanadyjskiej prowincji Ontario przeprowadzanie testów u kobiet ciężarnych z właściwym poradnictwem przed i po teście, po uzyskaniu świadomej zgody (optin) zwiększyło odsetek kobiet wykonujących testy z 47% w 1999r. do 76,6% w 2003r., choć w dalszym ciągu wiele kobiet odmawiało wykonania testu. Odmowy wynikały przede wszystkim z braku podstawowej wiedzy pacjentek dotyczącej HIV/AIDS. Zapobieżenie infekcji wertykalnej wymaga współpracy zakażonej HIV kobiety z lekarzem. Zmniejszenie ryzyka zakażenia dziecka wymaga od kobiety przyjmowania leków antyretrowirusowych i podawania ich później nowo narodzonemu dziecku. Chociaż schematy leków stosowanych w profilaktyce prenatalnej mogą być prostsze, niż stosowane w leczeniu osób zakażonych HIV, to jednak leki muszą być przyjmo- 17
18 każenia dla samej pacjentki, a także dla jej dziecka. Także w Polsce zdarza się, iż ginekolodzy nie mają informacji niezbędnych do oferowania testów. Testy na HIV w opinii kobiet ciężarnych 18 wane kilka razy na dobę, przez wiele tygodni. Z kolei zmuszanie do przyjmowania leków antyretrowirusowych kobiety, która nie jest do tego przygotowana, a nawet obawia się takich leków, może być nieskuteczne, trudne jest także do uzasadnienia etycznego. Ponadto zakażone HIV matki muszą karmić swoje dzieci butelką (HIV może być przeniesiony z mlekiem matki), co w erze promowania, a praktycznie wymuszania na oddziałach położniczych karmienia piersią może być kolejnym problemem dla kobiety. Czy partnerzy kobiet ciężarnych powinni być także badani w kierunku HIV? W literaturze medycznej rzadko dyskutowana jest ta kwestia. Ale w Kanadzie w 2 przypadkach wertykalnej transmisji HIV w początkach lat 2000 kobiety wykonywały testy w kierunku HIV w czasie ciąży i ich wyniki były ujemne. W czasie ciąży uprawiały kontakty seksualne bez zabezpieczenia ze swoimi stałymi partnerami, a do serokonwersji doszło już po wykonaniu badania. W Republice Południowej Afryki częstość zakażeń wśród kobiet ciężarnych jest czterokrotnie wyższa, niż u kobiet nie będących w ciąży. Jak już wspominano, zakażenie HIV przenosi się łatwiej w kontaktach seksualnych z mężczyzn na kobiety, zdarza się też, iż kobieta zostaje zakażona HIV przez swojego pierwszego i jedynego partnera. Dlaczego ginekolodzy nie proponują testów na HIV swoim pacjentkom? Burke i wsp. w 2007r. dokonali przeglądu amerykańskiej literatury medycznej w poszukiwaniu barier utrudniających proponowanie testów pacjentkom planującym zajście w ciążę lub będących w ciąży. Najczęstszą przeszkodą był brak czasu, kolejną poczucie lekarza, iż pacjentki nie wykazują ryzyka nabycia zakażenia HIV, a także konieczność uzyskiwania zgody pacjentki. Rzadziej wymieniano brak wiedzy i umiejętności lekarza dotyczący rozmów o HIV, brak akceptacji takich badań przez pacjentki, obawy przed urażeniem pacjentek, obawy dotyczące leczenia zakażonych HIV kobiet, obawy związane z przekazywaniem informacji o dodatnim wyniku testu. W wielu krajach wykazywano, iż podstawowym powodem, dla którego ginekolodzy nie proponują testów na HIV swoim ciężarnym pacjentkom jest brak wiedzy o korzyściach wynikających z rozpoznania za- Niewiele badań poświęcono opiniom o testowaniu przez samych zainteresowanych. Zwracano w nich uwagę na fakt, iż samo proponowanie kobietom ciężarnym testów na HIV, szczególnie w krajach o małej znajomości dróg przenoszenia zakażenia, może sprawiać, iż będą stawiane w sytuacji podejrzanych o ryzyko zakażenia, a więc o promiskuityzm, a rozpoznanie zakażenia może doprowadzać do zerwania małżeństwa lub stałego związku. W Polsce znajomość dróg zakażenia, a także sposobów profilaktyki transmisji wertykalnej nie jest doskonała także wśród studentów kończących studia medyczne. W badaniach prowadzonych w Wielkiej Brytanii wykazano, iż kobiety zamężne lub pozostające w trwałych związkach częściej zgadzają się na wykonanie testu na HIV prawdopodobnie dlatego, iż są przekonane o braku ryzyka zakażenia i są pewne ujemnego wyniku. Zdaniem autorów tych badań większa wiedza kobiet dotycząca ryzyka transmisji wertykalnej może zmieniać poczucie niewielkiego ryzyka zakażenia i zwiększać akceptację testów. Niektórzy eksperci zwracają uwagę na fakt, iż wynik dodatni będzie miał ogromny wpływ na życie kobiet i ich rodzin. Kobiety zakażone HIV doświadczają często znacznie większej dyskryminacji ze strony swoich partnerów, rodzin i społeczności, niż zakażeni HIV mężczyźni. Zdarzają się sytuacje, w których po ujawnieniu swojego statusu serologicznego kobiety doznają niezwykle dramatycznych konsekwencji, wpływających negatywnie na ich życie i życie ich dzieci. W niedawno opublikowanych badaniach z USA wykazano, iż kobiety podkreślają, iż test na HIV jest odmienny od innych badań wykonywanych w czasie ciąży i same zainteresowane powinny wiedzieć wiele o HIV/AIDS i konsekwencjach testu przed jego wykonaniem. Podsumowanie Profilaktyka zakażeń HIV przenoszonych z matek na ich dzieci powinna być ważnym celem opieki perinatalnej. Jednak jej powodzenie zależy od wiedzy samych kobiet, a także ginekologów i położnych. Wynik testu na HIV, zwłaszcza dodatni, pociągać może za sobą poważne, negatywne konsekwencje dla matki, a więc także dla jej dziecka. Dlatego testy powinny być wykonywane zawsze w warunkach zapewniających poufność zarówno samych badań, jak i ich wyników. W Polsce działa ponad 20 Punktów Konsultacyjno-Diagnostycznych, w których badania przeprowadzane są z kompetentnym poradnictwem przed i po teście, bezpłatnie i bez skierowania (lista tych Punktów znajduje się na stronie internetowej Krajowego Centrum ds. AIDS Piśmiennictwo u Autorki
19 od badań przesiewowych do testów genetycznych Immunochromatograficzne testy przesiewowe Automatyczne testy 4. generacji Vidas HIV DUO Quick & Ultra Amplfikacja i pomiar ilościowy Real-Time wiremii HIV-1
20 mikrobiologia Udział Ureaplasma parvum i Ureaplasma urealyticum w zakażeniach kobiet, noworodków i mężczyzn dr n. biol. Alicja Ekiel Katedra i Zakład Mikrobiologii Lekarskiej Śląskiego Uniwersytetu Medycznego w Katowicach 20 Mykoplazmy należą do grupy najmniejszych, wolno żyjących drobnoustrojów całkowicie pozbawionych ściany komórkowej. Zgodnie z przyjętą taksonomią zaliczane są do klasy Mollicutes, rzędu Mycoplasmatales, rodziny Mycoplasmataceae. Gatunki mykoplazm istotne z punktu widzenia mikrobiologii lekarskiej należą do dwóch rodzajów Mycoplasma i Ureaplasma. Istniejący w obrębie gatunku Ureaplasma urealyticum (U. urealyticum) podział szczepów na 14 serowarów zebranych w dwa biowary doprowadził w roku 1999 do wyodrębnienia nowego gatunku Ureaplasma parvum (U. parvum). Ten nowo utworzony gatunek objął serowary 1, 3, 6 i 14 zaliczane wcześniej do biowaru 1 (tzw. parvo biovar). Serowary 2,4,5 oraz 7-13 należące do biowaru 2 tworzą nadal gatunek U. urealyticum. U. parvum ma obok M. genitalium najmniejszy genom wśród bakterii. U. parvum obejmuje serowary o małym genomie: 0,75-0,76 Mbp (megabase pairs), w odróżnieniu od U. urealyticum (0,88 1,2 Mbp). Spośród znanych gatunków mykoplazm obecnie pięć (M. pneumoniae, M. hominis, M. genitalium, U. urealyticum i U. parvum) odgrywa istotną rolę w patologii człowieka. Rodzaj Mycoplasma obejmuje poza wymienionymi liczne gatunki, które mogą należeć do fizjologicznej flory zarówno człowieka jak i zwierząt. Patogeneza zakażeń mykoplazmowych Do czynników warunkujących patogenność mykoplazm należą: zdolność przylegania do komórek nabłonka dróg moczowo-płciowych i oddechowych, aktywność ureazowa, wytwarzanie wysoce zmiennych białek powierzchniowych (głównie lipoprotein), co stanowi mechanizm obronny przed działaniem komórek układu odpornościowego gospodarza; stymulacja jak i supresja komórek (w tym limfocytów, monocytów, makrofagów) poprzez indukcję produkcji cytokin (głównie TNF-, IL-1, IL-1, IL-6, IL-8 oraz IL-10). Wpływ mykoplazm na stężenia cytokin wykazano zarówno w badaniach wydzieliny pochwowej, gdzie średnie stężenia IL-1, IL-1, IL-6 i IL-8 były wyższe u kobiet z dodatnim wynikiem badania na obecność mykoplazm urogenitalnych w porównaniu do grupy kontrolnej, jak i w hodowli komórek in vitro oraz na modelu zwierzęcym (myszy zarażono izolatem U. urealyticum). Mykoplazmy urogenitalne M. genitalium, M. hominis, U. urealyticum i U. parvum stanowią grupę mykoplazm urogenitalnych istotnych w patologii układu moczowo-płciowego, są uznanym czynnikiem etiologicznym nierzeżączkowego zapalenia cewki moczowej (nongonococcal urethritis NGU), zapalenia gruczołu krokowego, zapalenia narządów miednicy mniejszej (pelvic inflammatory diseases PID), waginozy bakteryjnej (bacterial vaginosis BV); analizowany jest ich wpływ na przebieg ciąży (zapalenie błon płodowych, przedwczesne pęknięcia błon płodowych, poród przedwczesny), masę urodzeniową noworodka, wystąpienie gorączki popołogowej, a także na płodność. U noworodków, zwłaszcza urodzonych przedwcześnie i z niską masą urodzeniową mogą powodować zakażenia układu oddechowego i ośrodkowego układu nerwowego. Publikowane prace zwracają uwagę na mało jeszcze poznaną rolę mykoplazm urogenitalnych jako czynnika etiologicznego zakażeń u osób z obniżoną odpornością. Epidemiologia i następstwa zakażeń Ureaplasmaparvum i Ureaplasma urealyticum Drogi rodne 20-50% aktywnych seksualnie kobiet są kolonizowane przez mykoplazmy głównie z rodzaju Ureaplasma, ich obecność wykazano nawet u 70% badanych. Szczepy z rodzaju Mycoplasma występują rzadziej, bo tylko u kilku procent badanych, z podobną częstością stwierdza się współwystępowanie w drogach rodnych mykoplazm należących do różnych gatunków. Współwystępowanie różnych gatunków, biowarów i serowarów mykoplazm urogenitalnych w drogach rodnych jest zjawiskiem często opisywanym. Znacząca większość izolowanych szczepów z rodzaju Ureaplasma należy do gatunku U. parvum. Również w naszych badaniach obserwujemy dominację U. parvum, przynależność do tego gatunku wykazuje około 80% izolowanych przez nas szczepów, serowary 3/14 i 1 są izolowane najczęściej. W badanych materiałach wykazywaliśmy jednoczesną obecność DNA różnych serowarów U. parvum.
98 Rekomendacje Polskiego Towarzystwa Ginekologicznego
 Rekomendacje Centralnego Ośrodka Koordynującego Populacyjny Program Profilaktyki i Wczesnego Wykrywania Raka Szyjki Macicy, Polskiego Towarzystwa Ginekologicznego, Polskiego Towarzystwa Patologów i Polskiego
Rekomendacje Centralnego Ośrodka Koordynującego Populacyjny Program Profilaktyki i Wczesnego Wykrywania Raka Szyjki Macicy, Polskiego Towarzystwa Ginekologicznego, Polskiego Towarzystwa Patologów i Polskiego
Pytania z zakresu ginekologii i opieki ginekologicznej
 Pytania z zakresu ginekologii i opieki ginekologicznej - 2017 1. Proszę wymienić zagrożenia zdrowotne dla kobiety jakie mogą wystąpić w okresie okołomenopauzalnym. 2. Proszę omówić rolę położnej w opiece
Pytania z zakresu ginekologii i opieki ginekologicznej - 2017 1. Proszę wymienić zagrożenia zdrowotne dla kobiety jakie mogą wystąpić w okresie okołomenopauzalnym. 2. Proszę omówić rolę położnej w opiece
ROZPRAWA DOKTORSKA STRESZCZENIE
 Uniwersytet Medyczny w Lublinie Katedra i Zakład Patomorfologii Klinicznej ROZPRAWA DOKTORSKA STRESZCZENIE Lek. Joanna Irla-Miduch WERYFIKACJA HISTOPATOLOGICZNA I OCENA EKSPRESJI BIAŁKA p16 INK4A ORAZ
Uniwersytet Medyczny w Lublinie Katedra i Zakład Patomorfologii Klinicznej ROZPRAWA DOKTORSKA STRESZCZENIE Lek. Joanna Irla-Miduch WERYFIKACJA HISTOPATOLOGICZNA I OCENA EKSPRESJI BIAŁKA p16 INK4A ORAZ
Cytodiagnostyka i kolposkopia Choroby szyjki macicy. Dr hab. n. med. Ewa Romejko-Wolniewicz
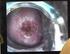 Cytodiagnostyka i kolposkopia Choroby szyjki macicy Dr hab. n. med. Ewa Romejko-Wolniewicz Nabłonki szyjki macicy tarcza części pochwowej szyjki macicy - nabłonek wielowarstwowy płaski kanał szyjki macicy
Cytodiagnostyka i kolposkopia Choroby szyjki macicy Dr hab. n. med. Ewa Romejko-Wolniewicz Nabłonki szyjki macicy tarcza części pochwowej szyjki macicy - nabłonek wielowarstwowy płaski kanał szyjki macicy
ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY
 Załącznik nr 3 do zarządzenia Nr 81/2013/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 17grudnia 2013 r. ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY I. CZĘŚĆ A. 1. Opis problemu zdrowotnego
Załącznik nr 3 do zarządzenia Nr 81/2013/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 17grudnia 2013 r. ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY I. CZĘŚĆ A. 1. Opis problemu zdrowotnego
ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY
 Załącznik nr 3 do zarządzenia Nr 84/2014/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 16 grudnia 2014r. I. CZĘŚĆ A. ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY 1. Opis problemu zdrowotnego
Załącznik nr 3 do zarządzenia Nr 84/2014/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 16 grudnia 2014r. I. CZĘŚĆ A. ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY 1. Opis problemu zdrowotnego
ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY
 Załącznik nr 3 do zarządzenia Nr 57/2009/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 29 października 2009 r. I. CZĘŚĆ A. ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY 1. Opis problemu
Załącznik nr 3 do zarządzenia Nr 57/2009/DSOZ Prezesa Narodowego Funduszu Zdrowia z dnia 29 października 2009 r. I. CZĘŚĆ A. ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY 1. Opis problemu
Agencja Oceny Technologii Medycznych
 Agencja Oceny Technologii Medycznych Opinia Prezesa Agencji Oceny Technologii Medycznych nr 22/2014 z dnia 25 lutego 2014 r. o projekcie programu Program wczesnej identyfikacji zakażenia wirusem brodawczaka
Agencja Oceny Technologii Medycznych Opinia Prezesa Agencji Oceny Technologii Medycznych nr 22/2014 z dnia 25 lutego 2014 r. o projekcie programu Program wczesnej identyfikacji zakażenia wirusem brodawczaka
Wczesna diagnostyka chorób nowotworowych Rak szyjki macicy. lek. Agnieszka Wrzesińska
 Wczesna diagnostyka chorób nowotworowych Rak szyjki macicy lek. Agnieszka Wrzesińska Sytuacja epidemiologiczna na świecie i w Polsce Epidemiologia raka szyjki macicy Rak szyjki macicy jest DRUGIM po raku
Wczesna diagnostyka chorób nowotworowych Rak szyjki macicy lek. Agnieszka Wrzesińska Sytuacja epidemiologiczna na świecie i w Polsce Epidemiologia raka szyjki macicy Rak szyjki macicy jest DRUGIM po raku
Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy dla konkursu RPSW IZ /17 w ramach RPOWŚ
 Załącznik nr X Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy dla konkursu RPSW.08.02.03-IZ.00-26-081/17
Załącznik nr X Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy dla konkursu RPSW.08.02.03-IZ.00-26-081/17
Załącznik nr 5 do materiałów informacyjnych PRO
 SZCZEGÓŁOWY OPIS ŚWIADCZEŃ I ZASAD ICH UDZIELANIA ORAZ WYMAGANIA WOBEC ŚWIADCZENIODAWCÓW W PROGRAMIE PROFILAKTYKI RAKA SZYJKI MACICY 1. OPIS ŚWIADCZEŃ Porada na etapie podstawowym obejmuje: 1) zarejestrowanie
SZCZEGÓŁOWY OPIS ŚWIADCZEŃ I ZASAD ICH UDZIELANIA ORAZ WYMAGANIA WOBEC ŚWIADCZENIODAWCÓW W PROGRAMIE PROFILAKTYKI RAKA SZYJKI MACICY 1. OPIS ŚWIADCZEŃ Porada na etapie podstawowym obejmuje: 1) zarejestrowanie
Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci.
 Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci. dr n. med. Agnieszka Ołdakowska Klinika Chorób Zakaźnych Wieku Dziecięcego Warszawski Uniwersytet Medyczny Wojewódzki Szpital Zakaźny w Warszawie
Testy dla kobiet w ciąży. Zakażenie HIV i AIDS u dzieci. dr n. med. Agnieszka Ołdakowska Klinika Chorób Zakaźnych Wieku Dziecięcego Warszawski Uniwersytet Medyczny Wojewódzki Szpital Zakaźny w Warszawie
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ ( )
 ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
ZAPROSZENIE NA BADANIA PROFILAKTYCZNE WYKONYWANE W RAMACH PODSTAWOWEJ OPIEKI ZDROWOTNEJ (2015-08-03) PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA ADRESACI - Osoby zadeklarowane do lekarza POZ, w wieku 35, 40, 45,
ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY
 Załącznik nr 3 do zarządzenia nr 66/2007/DSOZ ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY 1. Opis problemu zdrowotnego Rak szyjki macicy jest szóstym*, co do częstości, nowotworem u kobiet
Załącznik nr 3 do zarządzenia nr 66/2007/DSOZ ZASADY REALIZACJI PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY 1. Opis problemu zdrowotnego Rak szyjki macicy jest szóstym*, co do częstości, nowotworem u kobiet
UCHWAŁA Nr II/25/2018 RADY GMINY KOBYLNICA z dnia 29 listopada 2018 roku
 UCHWAŁA Nr II/25/2018 RADY GMINY KOBYLNICA z dnia 29 listopada 2018 roku w sprawie przyjęcia gminnego programu zdrowotnego pn.: Program Profilaktyki Zakażeń HPV w Gminie Kobylnica na lata 2019-2022 Na
UCHWAŁA Nr II/25/2018 RADY GMINY KOBYLNICA z dnia 29 listopada 2018 roku w sprawie przyjęcia gminnego programu zdrowotnego pn.: Program Profilaktyki Zakażeń HPV w Gminie Kobylnica na lata 2019-2022 Na
Badania. przesiewowe stosowane w celu wczesnego wykrycia raka szyjki macicy. zalecenia National Comprehensive Cancer Network (NCCN)
 Badania przesiewowe stosowane w celu wczesnego wykrycia raka szyjki macicy zalecenia National Comprehensive Cancer Network (NCCN) Zalecenia dotyczące badań przesiewowych stosowanych w celu wczesnego wykrycia
Badania przesiewowe stosowane w celu wczesnego wykrycia raka szyjki macicy zalecenia National Comprehensive Cancer Network (NCCN) Zalecenia dotyczące badań przesiewowych stosowanych w celu wczesnego wykrycia
Załącznik nr 3 do zarządzenia Nr 53/2006 Prezesa Narodowego Funduszu Zdrowia. Program profilaktyki raka szyjki macicy
 Program profilaktyki raka szyjki macicy 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY, zwanego dalej Programem. 1. Opis problemu zdrowotnego Rak szyjki macicy jest drugim,
Program profilaktyki raka szyjki macicy 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY, zwanego dalej Programem. 1. Opis problemu zdrowotnego Rak szyjki macicy jest drugim,
3. Profilaktyka raka szyjki macicy
 3. Profilaktyka raka szyjki macicy Rak szyjki macicy Na świecie, każdego roku, na raka szyjki macicy zapada około 500 000 kobiet. W Europie, co 18 minut z powodu raka szyjki macicy umiera kobieta. Co roku
3. Profilaktyka raka szyjki macicy Rak szyjki macicy Na świecie, każdego roku, na raka szyjki macicy zapada około 500 000 kobiet. W Europie, co 18 minut z powodu raka szyjki macicy umiera kobieta. Co roku
Kobieta współczesna - O CZYM WIEDZIEĆ POWINNA BEZPŁATNE BADANIE CYTOLOGICZNE DLA KAŻDEJ POLKI
 POPULACYJNY PROGRAM PROFILAKTYKI I WCZESNEGO WYKRYWANIA RAKA SZYJKI MACICY Kobieta współczesna - O CZYM WIEDZIEĆ POWINNA KAMPANIA SPOŁECZNA BEZPŁATNE BADANIE CYTOLOGICZNE DLA KAŻDEJ POLKI w wieku od 25-59
POPULACYJNY PROGRAM PROFILAKTYKI I WCZESNEGO WYKRYWANIA RAKA SZYJKI MACICY Kobieta współczesna - O CZYM WIEDZIEĆ POWINNA KAMPANIA SPOŁECZNA BEZPŁATNE BADANIE CYTOLOGICZNE DLA KAŻDEJ POLKI w wieku od 25-59
Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy
 Załącznik nr XI Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy Program jest skierowany
Załącznik nr XI Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy Warunki realizacji przedsięwzięć w ramach Programu profilaktyki raka szyjki macicy Program jest skierowany
Kodeks Profilaktyki Raka Szyjki Macicy
 Kodeks Profilaktyki Raka Szyjki Macicy Spis treści Wstęp 3 Cele Kodeksu Profilaktyki RSM 4 Zasady skutecznej komunikacji z kobietami 5 Czynniki ryzyka rozwoju raka szyjki macicy 6 Badanie cytologiczne
Kodeks Profilaktyki Raka Szyjki Macicy Spis treści Wstęp 3 Cele Kodeksu Profilaktyki RSM 4 Zasady skutecznej komunikacji z kobietami 5 Czynniki ryzyka rozwoju raka szyjki macicy 6 Badanie cytologiczne
Wirus HPV przyczyny, objawy i leczenie
 Wirus HPV przyczyny, objawy i leczenie Spis treści: 1. 2. 3. 4. 5. Informacje ogólne Przyczyny Objawy Leczenie Rodzaje HPV Informacje ogólne Wirus brodawczaka ludzkiego (HPV Human Papilloma Virus) stanowi
Wirus HPV przyczyny, objawy i leczenie Spis treści: 1. 2. 3. 4. 5. Informacje ogólne Przyczyny Objawy Leczenie Rodzaje HPV Informacje ogólne Wirus brodawczaka ludzkiego (HPV Human Papilloma Virus) stanowi
dokształcającego prowadzonego przez Centralny Ośrodek Koordynujący lub wojewódzki ośrodek koordynujący w latach 2007 2010 w zakresie
 Dziennik Ustaw Nr 52 3302 Poz. 271 2. Program profilaktyki raka szyjki macicy macicy etap podstawowy pobranie materiału z szyjki macicy do przesiewowego badania cytologicznego. macicy etap diagnostyczny
Dziennik Ustaw Nr 52 3302 Poz. 271 2. Program profilaktyki raka szyjki macicy macicy etap podstawowy pobranie materiału z szyjki macicy do przesiewowego badania cytologicznego. macicy etap diagnostyczny
Załącznik nr 3 do zarządzenia Nr 38/2006 Prezesa Narodowego Funduszu Zdrowia. Program profilaktyki raka szyjki macicy
 Program profilaktyki raka szyjki macicy 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY, zwanego dalej Programem. 1. Opis problemu zdrowotnego Rak szyjki macicy jest drugim,
Program profilaktyki raka szyjki macicy 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU PROFILAKTYKI RAKA SZYJKI MACICY, zwanego dalej Programem. 1. Opis problemu zdrowotnego Rak szyjki macicy jest drugim,
Profilaktyka Raka Piersi i Raka Szyjki Macicy prezentacja dla uczniów szkół gimnazjalnych i ponadgimnazjalnych
 Profilaktyka Raka Piersi i Raka Szyjki Macicy prezentacja dla uczniów szkół gimnazjalnych i ponadgimnazjalnych 2015-02-03 1 opracowała: Agnieszka Podlaszczak Powiatowa Stacja Sanitarno-Epidemiologiczna
Profilaktyka Raka Piersi i Raka Szyjki Macicy prezentacja dla uczniów szkół gimnazjalnych i ponadgimnazjalnych 2015-02-03 1 opracowała: Agnieszka Podlaszczak Powiatowa Stacja Sanitarno-Epidemiologiczna
ZAPRASZAMY Rodziców uczniów. klas VII na spotkanie
 ZAPRASZAMY Rodziców uczniów klas VII na spotkanie PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) ósma edycja 2017-2018 Powiatowa Stacja Sanitarno-Epidemiologiczna we Wrocławiu Dolnośląskie
ZAPRASZAMY Rodziców uczniów klas VII na spotkanie PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) ósma edycja 2017-2018 Powiatowa Stacja Sanitarno-Epidemiologiczna we Wrocławiu Dolnośląskie
Profilaktyka raka szyjki macicy
 Profilaktyka raka szyjki macicy Rak szyjki macicy jest szóstym, co do częstości, nowotworem u kobiet w Polsce. Każdego roku odnotowuje się ok. 3500 nowych przypadków zachorowań. Rocznie ok. 1700 kobiet,
Profilaktyka raka szyjki macicy Rak szyjki macicy jest szóstym, co do częstości, nowotworem u kobiet w Polsce. Każdego roku odnotowuje się ok. 3500 nowych przypadków zachorowań. Rocznie ok. 1700 kobiet,
Pakiet onkologiczny. w podstawowej opiece zdrowotnej
 Pakiet onkologiczny w podstawowej opiece zdrowotnej Agnieszka Jankowska-Zduńczyk Specjalista medycyny rodzinnej Konsultant krajowy w dziedzinie medycyny rodzinnej Profilaktyka chorób nowotworowych Pakiet
Pakiet onkologiczny w podstawowej opiece zdrowotnej Agnieszka Jankowska-Zduńczyk Specjalista medycyny rodzinnej Konsultant krajowy w dziedzinie medycyny rodzinnej Profilaktyka chorób nowotworowych Pakiet
Uratuj swoje zdrowie i życie!
 PRZECZYTAJ, PRZEKONAJ SIĘ! Zrób badanie cytologiczne. Uratuj swoje zdrowie i życie! MATERIAŁY INFORMACYJNE NA TEMAT PROFILAKTYKI RAKA SZYJKI MACICY www.wok.wroclaw.pl W wielu krajach dzięki zorganizowanym,
PRZECZYTAJ, PRZEKONAJ SIĘ! Zrób badanie cytologiczne. Uratuj swoje zdrowie i życie! MATERIAŁY INFORMACYJNE NA TEMAT PROFILAKTYKI RAKA SZYJKI MACICY www.wok.wroclaw.pl W wielu krajach dzięki zorganizowanym,
EPIDEMIOLOGIA HIV/AIDS W Polsce i na świecie* www.aids.gov.pl. www.aids.gov.pl
 EPIDEMIOLOGIA HIV/AIDS W Polsce i na świecie* * Materiał do wykorzystania w ramach kampanii Krajowego Centrum ds. AIDS trwającej od 1 lipca 2008 do 1 grudnia 2009 r. - Wybrane problemy w walce z epidemią
EPIDEMIOLOGIA HIV/AIDS W Polsce i na świecie* * Materiał do wykorzystania w ramach kampanii Krajowego Centrum ds. AIDS trwającej od 1 lipca 2008 do 1 grudnia 2009 r. - Wybrane problemy w walce z epidemią
Epidemiologia raka szyjki
 Epidemiologia raka szyjki W 2004 roku na raka szyjki macicy (kanału łączącego trzon macicy z pochwą) zachorowało blisko 3 500 Polek, a prawie 2 000 zmarło z jego powodu. Wśród wszystkich zachorowań kobiet
Epidemiologia raka szyjki W 2004 roku na raka szyjki macicy (kanału łączącego trzon macicy z pochwą) zachorowało blisko 3 500 Polek, a prawie 2 000 zmarło z jego powodu. Wśród wszystkich zachorowań kobiet
Nowe możliwości diagnostyczne zmian nowotworowych szyjki macicy. Ewa Zembala-Nożyńska Zakład Patologii Nowotworów
 Nowe możliwości diagnostyczne zmian nowotworowych szyjki macicy. Ewa Zembala-Nożyńska Zakład Patologii Nowotworów Historia badań cytologicznych 1926- Aurel Babes (1886-1961) Bukareszt, Rumuniaodkrycie
Nowe możliwości diagnostyczne zmian nowotworowych szyjki macicy. Ewa Zembala-Nożyńska Zakład Patologii Nowotworów Historia badań cytologicznych 1926- Aurel Babes (1886-1961) Bukareszt, Rumuniaodkrycie
Program wczesnego wykrywania zakażeń wirusem brodawczaka ludzkiego HPV Łódź, 2013 roku
 Załącznik do Uchwały nr Zarządu Województwa Łódzkiego z dnia Program wczesnego wykrywania zakażeń wirusem brodawczaka ludzkiego HPV Łódź, 2013 roku Diagnoza problemu Nowotwory złośliwe stanowią zarówno
Załącznik do Uchwały nr Zarządu Województwa Łódzkiego z dnia Program wczesnego wykrywania zakażeń wirusem brodawczaka ludzkiego HPV Łódź, 2013 roku Diagnoza problemu Nowotwory złośliwe stanowią zarówno
S T R E S Z C Z E N I E
 STRESZCZENIE Cel pracy: Celem pracy jest ocena wyników leczenia napromienianiem chorych z rozpoznaniem raka szyjki macicy w Świętokrzyskim Centrum Onkologii, porównanie wyników leczenia chorych napromienianych
STRESZCZENIE Cel pracy: Celem pracy jest ocena wyników leczenia napromienianiem chorych z rozpoznaniem raka szyjki macicy w Świętokrzyskim Centrum Onkologii, porównanie wyników leczenia chorych napromienianych
EPIDEMIOLOGIA DANE KRAJOWE
 EPIDEMIOLOGIA DANE KRAJOWE Dane krajowe zostały opracowane na podstawie informacji przekazanych przez Narodowy Instytut Zdrowia Publicznego - Państwowy Zakład Higieny (zwany dalej NIZP-PZH) oraz zamieszczonych
EPIDEMIOLOGIA DANE KRAJOWE Dane krajowe zostały opracowane na podstawie informacji przekazanych przez Narodowy Instytut Zdrowia Publicznego - Państwowy Zakład Higieny (zwany dalej NIZP-PZH) oraz zamieszczonych
i uczestnika programu o udzieleniu i otrzymaniu danego świadczenia.
 Załącznik nr 19 Zestawienie stawek jednostkowych dla Ogólnopolskiego programu nowotworów głowy i szyi Stawki jednostkowe określone poniżej dotyczą świadczeń zdrowotnych, które będą udzielane w ramach wdrażania
Załącznik nr 19 Zestawienie stawek jednostkowych dla Ogólnopolskiego programu nowotworów głowy i szyi Stawki jednostkowe określone poniżej dotyczą świadczeń zdrowotnych, które będą udzielane w ramach wdrażania
DIGITAL MEDICINE IN THE FUTURE
 1 I Gdańskie prezentacje kolposkopowe- atlas multimedialny XIV. Konrad Florczak, Janusz Emerich, Ewa Żmudzińska Wcześnie wykryty rak szyjki macicy w zdecydowanej większości przypadków jest wyleczalny.
1 I Gdańskie prezentacje kolposkopowe- atlas multimedialny XIV. Konrad Florczak, Janusz Emerich, Ewa Żmudzińska Wcześnie wykryty rak szyjki macicy w zdecydowanej większości przypadków jest wyleczalny.
Opis przedmiotu zamówienia wraz z wymaganiami technicznymi i zestawieniem parametrów
 Załącznik nr 1 do SIWZ Nazwa i adres Wykonawcy Opis przedmiotu zamówienia wraz z wymaganiami technicznymi i zestawieniem parametrów Przedmiot zamówienia; automatyczny system do diagnostyki molekularnej:
Załącznik nr 1 do SIWZ Nazwa i adres Wykonawcy Opis przedmiotu zamówienia wraz z wymaganiami technicznymi i zestawieniem parametrów Przedmiot zamówienia; automatyczny system do diagnostyki molekularnej:
Zapewniamy indywidualny tryb szkolenia praktycznego na dwu i wielostanowiskowych mikroskopach.
 Zakład Patologii Nowotworów Centrum Onkologii w Gliwicach oraz Polskie Towarzystwo Patologów organizują kurs podstawowy, cytologiczny kierowany do Diagnostów Laboratoryjnych, zainteresowanych nabyciem
Zakład Patologii Nowotworów Centrum Onkologii w Gliwicach oraz Polskie Towarzystwo Patologów organizują kurs podstawowy, cytologiczny kierowany do Diagnostów Laboratoryjnych, zainteresowanych nabyciem
Dlaczego w Polsce ciągle musimy leczyć inwazyjnego raka szyjki macicy?
 Dlaczego w Polsce ciągle musimy leczyć inwazyjnego raka szyjki macicy? Cytologia eksfoliatywna szyjki macicy. Dr n.med.a.wojcieszek Quiz co to jest? A tak to się zaczęło Obrazy cytologiczne 5 stopni czyli
Dlaczego w Polsce ciągle musimy leczyć inwazyjnego raka szyjki macicy? Cytologia eksfoliatywna szyjki macicy. Dr n.med.a.wojcieszek Quiz co to jest? A tak to się zaczęło Obrazy cytologiczne 5 stopni czyli
Poznań, ul. Przybyszewskiego 49 tel Recenzja
 UNIWERSYTET MEDYCZNY IM. KAROLA MARCINKOWSKIEGO W POZNANIU ZAKŁAD DERMATOLOGII I WENEROLOGII WNOZ 60-355 Poznań, ul. Przybyszewskiego 49 tel. 61 8691285 e-mail: ryszardzaba@gmail.coml Poznań, dnia 27.04.2019
UNIWERSYTET MEDYCZNY IM. KAROLA MARCINKOWSKIEGO W POZNANIU ZAKŁAD DERMATOLOGII I WENEROLOGII WNOZ 60-355 Poznań, ul. Przybyszewskiego 49 tel. 61 8691285 e-mail: ryszardzaba@gmail.coml Poznań, dnia 27.04.2019
PILOTAŻOWY PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) W GMINIE ZAGNAŃSK NA LATA 2013-2017
 Załącznik nr 1 do Uchwały nr 68/2013 Rady Gminy Zagnańsk z dnia 26 sierpnia 2013 roku PILOTAŻOWY PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) W GMINIE ZAGNAŃSK NA LATA 2013-2017 Autor
Załącznik nr 1 do Uchwały nr 68/2013 Rady Gminy Zagnańsk z dnia 26 sierpnia 2013 roku PILOTAŻOWY PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) W GMINIE ZAGNAŃSK NA LATA 2013-2017 Autor
Ginekologia i położnictwo - opis przedmiotu
 Ginekologia i położnictwo - opis przedmiotu Informacje ogólne Nazwa przedmiotu Ginekologia i położnictwo Kod przedmiotu 12.0-WL-Lek-GiPoł Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil
Ginekologia i położnictwo - opis przedmiotu Informacje ogólne Nazwa przedmiotu Ginekologia i położnictwo Kod przedmiotu 12.0-WL-Lek-GiPoł Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil
Wstęp Cele pracy Materiał i metody
 Wstęp. Wirus brodawczaka ludzkiego (HPV, human papillomavirus) ma istotny udział w etiopatogenezie raka płaskonabłonkowego ustnej części gardła. Obecnie częstość występowania raka HPV-zależnego w krajach
Wstęp. Wirus brodawczaka ludzkiego (HPV, human papillomavirus) ma istotny udział w etiopatogenezie raka płaskonabłonkowego ustnej części gardła. Obecnie częstość występowania raka HPV-zależnego w krajach
PRACA ZALICZENIOWA Z PRAKTYK ZAWODOWYCH ODDZIAL GINEGOLOGICZNO POŁOŻNICZY
 W.S.H.E w Łodzi Kierunek Pielęgniarstwo Poziom B Mariola Krakowska Nr Albumu 42300 PRACA ZALICZENIOWA Z PRAKTYK ZAWODOWYCH ODDZIAL GINEGOLOGICZNO POŁOŻNICZY TEMAT PRACY: UDZIAŁ PIELĘGNIARKI W PROFILAKTYCE
W.S.H.E w Łodzi Kierunek Pielęgniarstwo Poziom B Mariola Krakowska Nr Albumu 42300 PRACA ZALICZENIOWA Z PRAKTYK ZAWODOWYCH ODDZIAL GINEGOLOGICZNO POŁOŻNICZY TEMAT PRACY: UDZIAŁ PIELĘGNIARKI W PROFILAKTYCE
WOJEWÓDZKI OŚRODEK KOORDYNACYJNY.
 WOJEWÓDZKI OŚRODEK KOORDYNACYJNY. Załącznik nr 2a Wojewódzki Ośrodek Koordynujący (WOK), który nadzoruje realizację programu profilaktyki w podległym regionie-województwie tworzą: A/ kierownik WOK Pracą
WOJEWÓDZKI OŚRODEK KOORDYNACYJNY. Załącznik nr 2a Wojewódzki Ośrodek Koordynujący (WOK), który nadzoruje realizację programu profilaktyki w podległym regionie-województwie tworzą: A/ kierownik WOK Pracą
Diagnostyka, profilaktyka i wczesne wykrywanie raka szyjki macicy -rekomendacje Polskiego Towarzystwa Ginekologicznego
 Diagnostyka, profilaktyka i wczesne wykrywanie raka szyjki macicy -rekomendacje Polskiego Towarzystwa Ginekologicznego Powołana z polecenia Zarządu Głównego PTG Grupa Ekspertów dokonała oceny aktualnej
Diagnostyka, profilaktyka i wczesne wykrywanie raka szyjki macicy -rekomendacje Polskiego Towarzystwa Ginekologicznego Powołana z polecenia Zarządu Głównego PTG Grupa Ekspertów dokonała oceny aktualnej
W Gminnym Ośrodku Zdrowia w Konopiskach prowadzone są aktualnie trzy programy profilaktyczne finansowane przez NFZ:
 W Gminnym Ośrodku Zdrowia w Konopiskach prowadzone są aktualnie trzy programy profilaktyczne finansowane przez NFZ: "Profilaktyka raka szyjki macicy"- dla wszystkich Pań w wieku 25-59 lat, które nie miały
W Gminnym Ośrodku Zdrowia w Konopiskach prowadzone są aktualnie trzy programy profilaktyczne finansowane przez NFZ: "Profilaktyka raka szyjki macicy"- dla wszystkich Pań w wieku 25-59 lat, które nie miały
Weronika Dmuchowska I Liceum Ogólnokształcące im. Marii Skłodowskiej-Curie w Starogardzie Gdańskim
 Weronika Dmuchowska I Liceum Ogólnokształcące im. Marii Skłodowskiej-Curie w Starogardzie Gdańskim Szeroko rozpowszechniony wirus, który występuje w około 100 typach, z czego 30 może być niebezpieczne
Weronika Dmuchowska I Liceum Ogólnokształcące im. Marii Skłodowskiej-Curie w Starogardzie Gdańskim Szeroko rozpowszechniony wirus, który występuje w około 100 typach, z czego 30 może być niebezpieczne
uzyskano tylko w 13 przypadkach gruźlicy PŁUC tzn. w 21,0% przypadków gruźlicy u dzieci
 Sytuacja epidemiologiczna gruźlicy w Polsce 2012/2013 Dane o zachorowaniach na gruźlicę w Polsce pochodzą z Krajowego Rejestru Zachorowań na Gruźlicę, który prowadzony jest w Instytucie Gruźlicy i Chorób
Sytuacja epidemiologiczna gruźlicy w Polsce 2012/2013 Dane o zachorowaniach na gruźlicę w Polsce pochodzą z Krajowego Rejestru Zachorowań na Gruźlicę, który prowadzony jest w Instytucie Gruźlicy i Chorób
Kampania edukacyjna Jeden test. Dwa życia. Zrób test na HIV. Dla siebie i swojego dziecka
 Kampania edukacyjna Jeden test. Dwa życia. Zrób test na HIV. Dla siebie i swojego dziecka Krajowe Centrum ds. AIDS, agenda Ministra Zdrowia, 20 listopada 2014 r. rozpoczyna ogólnopolską kampanię edukacyjną
Kampania edukacyjna Jeden test. Dwa życia. Zrób test na HIV. Dla siebie i swojego dziecka Krajowe Centrum ds. AIDS, agenda Ministra Zdrowia, 20 listopada 2014 r. rozpoczyna ogólnopolską kampanię edukacyjną
CENTRALNY OŚRODEK KOORDYNACYJNY. Szczegółowa struktura, zasady działania i organizacja centralnego ośrodka koordynującego.
 Załącznik nr 2b CENTRALNY OŚRODEK KOORDYNACYJNY Szczegółowa struktura, zasady działania i organizacja centralnego ośrodka koordynującego. Centralny Ośrodek Koordynujący (nazywany dalej COK) nadzoruje realizację
Załącznik nr 2b CENTRALNY OŚRODEK KOORDYNACYJNY Szczegółowa struktura, zasady działania i organizacja centralnego ośrodka koordynującego. Centralny Ośrodek Koordynujący (nazywany dalej COK) nadzoruje realizację
NARODOWY FUNDUSZ ZDROWIA
 Załącznik do Zarządzenia Prezesa Funduszu nr 19/2004 NARODOWY FUNDUSZ ZDROWIA SZCZEGÓŁOWE MATERIAŁY INFORMACYJNE O PRZEDMIOCIE POSTĘPOWANIA W SPRAWIE ZAWARCIA UMÓW O UDZIELANIE ŚWIADCZEŃ OPIEKI ZDROWOTNEJ
Załącznik do Zarządzenia Prezesa Funduszu nr 19/2004 NARODOWY FUNDUSZ ZDROWIA SZCZEGÓŁOWE MATERIAŁY INFORMACYJNE O PRZEDMIOCIE POSTĘPOWANIA W SPRAWIE ZAWARCIA UMÓW O UDZIELANIE ŚWIADCZEŃ OPIEKI ZDROWOTNEJ
r Vlp/. 2012-09- '1 2
 to PROJEKT UCHWAL y Uchwala nr. Rady Miasta Katowice z dnia. I BIURO RADY MIASTA KATOWICE f;'.:.;~_i r Vlp/. 2012 09 '1 2 BRM w sprawie przyjęcia "Programu profilaktyki zakażeń wirusem brodawczaka ludzkiego
to PROJEKT UCHWAL y Uchwala nr. Rady Miasta Katowice z dnia. I BIURO RADY MIASTA KATOWICE f;'.:.;~_i r Vlp/. 2012 09 '1 2 BRM w sprawie przyjęcia "Programu profilaktyki zakażeń wirusem brodawczaka ludzkiego
Agencja Oceny Technologii Medycznych i Taryfikacji
 Agencja Oceny Technologii Medycznych i Taryfikacji www.aotmit.gov.pl Opinia Prezesa Agencji Oceny Technologii Medycznych i Taryfikacji nr 21/2015 z dnia 9 lutego 2015 r. o projekcie programu Program wczesnego
Agencja Oceny Technologii Medycznych i Taryfikacji www.aotmit.gov.pl Opinia Prezesa Agencji Oceny Technologii Medycznych i Taryfikacji nr 21/2015 z dnia 9 lutego 2015 r. o projekcie programu Program wczesnego
Ginekologia i położnictwo - opis przedmiotu
 Ginekologia i położnictwo - opis przedmiotu Informacje ogólne Nazwa przedmiotu Ginekologia i położnictwo Kod przedmiotu 12.0-WL-Lek-GiP Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil
Ginekologia i położnictwo - opis przedmiotu Informacje ogólne Nazwa przedmiotu Ginekologia i położnictwo Kod przedmiotu 12.0-WL-Lek-GiP Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil
Wirus HPV w ciąży. 1. Co to jest HPV?
 Wirus HPV w ciąży Czy zdajesz sobie sprawę z tego, że rak szyjki macicy jest drugą, najczęstszą chorobą nowotworową u kobiet na świecie a piąta wśród kobiet i mężczyzn łącznie? W samej Polsce, jak donosi
Wirus HPV w ciąży Czy zdajesz sobie sprawę z tego, że rak szyjki macicy jest drugą, najczęstszą chorobą nowotworową u kobiet na świecie a piąta wśród kobiet i mężczyzn łącznie? W samej Polsce, jak donosi
ZNACZENIE DIAGNOSTYKI I WYKRYWALNOŚCI ZAKAŻEŃ HCV NA POZIOMIE POZ
 ZNACZENIE DIAGNOSTYKI I WYKRYWALNOŚCI ZAKAŻEŃ HCV NA POZIOMIE POZ Lek. med. Jacek Krajewski Praktyka Lekarza Rodzinnego Jacek Krajewski Seminarium Nowe perspektywy w leczeniu HCV znaczenie diagnostyki
ZNACZENIE DIAGNOSTYKI I WYKRYWALNOŚCI ZAKAŻEŃ HCV NA POZIOMIE POZ Lek. med. Jacek Krajewski Praktyka Lekarza Rodzinnego Jacek Krajewski Seminarium Nowe perspektywy w leczeniu HCV znaczenie diagnostyki
Nazwa i adres Wojewódzkiego Ośrodka Koordynującego. Data, miejscowość. Numer protokołu kontroli. Nazwa i adres świadczeniodawcy.
 PROTOKÓŁ Z KONTROLI JAKOŚCI BADAŃ CYTOLOGICZNYCH ETAPU DIAGNOSTYCZNEGO WYKONYWANEJ W RAMACH POPULACYJNEGO PROGRAMU PROFILAKTYKI I WCZESNEGO WYKRYWANIA RAKA SZYJKI MACICY Nazwa i adres Wojewódzkiego Ośrodka
PROTOKÓŁ Z KONTROLI JAKOŚCI BADAŃ CYTOLOGICZNYCH ETAPU DIAGNOSTYCZNEGO WYKONYWANEJ W RAMACH POPULACYJNEGO PROGRAMU PROFILAKTYKI I WCZESNEGO WYKRYWANIA RAKA SZYJKI MACICY Nazwa i adres Wojewódzkiego Ośrodka
PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) Okres realizacji: wrzesień 2012 grudzień 2015
 PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) Okres realizacji: wrzesień 2012 grudzień 2015 Autor programu: Miasto Kielce, ul. Rynek 1, 25-303 Kielce 1 I. Opis problemu zdrowotnego Rak
PROGRAM PROFILAKTYKI ZAKAŻEŃ WIRUSEM BRODAWCZAKA LUDZKIEGO (HPV) Okres realizacji: wrzesień 2012 grudzień 2015 Autor programu: Miasto Kielce, ul. Rynek 1, 25-303 Kielce 1 I. Opis problemu zdrowotnego Rak
Tyreologia opis przypadku 15
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 15 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letnia kobieta zgłosił się do Poradni Endokrynologicznej.
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 15 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 28-letnia kobieta zgłosił się do Poradni Endokrynologicznej.
Profilaktyka HIV i AIDS Krajowe Centrum ds. AIDS
 Profilaktyka HIV i AIDS Krajowe Centrum ds. AIDS Środowiska medyczne Narzędzia profilaktyki 2013 Wydawnictwa E-learning Cele I. Ograniczanie nowych zakażeń II. Lepsze zdrowie pacjenta Wcześniejsze rozpoznania
Profilaktyka HIV i AIDS Krajowe Centrum ds. AIDS Środowiska medyczne Narzędzia profilaktyki 2013 Wydawnictwa E-learning Cele I. Ograniczanie nowych zakażeń II. Lepsze zdrowie pacjenta Wcześniejsze rozpoznania
Badanie przesiewowe szyjki macicy: Objaśnienie wyników. Poradnik zaktualizowany
 Badanie przesiewowe szyjki macicy: Objaśnienie wyników Poradnik zaktualizowany Page 2 Niniejsza ulotka zawiera objaśnienie wyników badania przesiewowego szyjki macicy, które ma na celu wykrywanie zmian
Badanie przesiewowe szyjki macicy: Objaśnienie wyników Poradnik zaktualizowany Page 2 Niniejsza ulotka zawiera objaśnienie wyników badania przesiewowego szyjki macicy, które ma na celu wykrywanie zmian
Służba Zdrowia nr 24-26 z 23 marca 2000. Znaczenie badań przesiewowych w zwalczaniu raka piersi. Zbigniew Wronkowski, Wiktor Chmielarczyk
 Służba Zdrowia nr 24-26 z 23 marca 2000 Znaczenie badań przesiewowych w zwalczaniu raka piersi Zbigniew Wronkowski, Wiktor Chmielarczyk Korzystny wpływ skryningu na zmniejszenie umieralności z powodu raka
Służba Zdrowia nr 24-26 z 23 marca 2000 Znaczenie badań przesiewowych w zwalczaniu raka piersi Zbigniew Wronkowski, Wiktor Chmielarczyk Korzystny wpływ skryningu na zmniejszenie umieralności z powodu raka
Zakażenie HPV w onkologii. Nowe wezwania
 Gorący temat: Zakażenie HPV w onkologii Nowe wezwania W. T. Olszewski LAO Warszawa 11 08 2016 RAK SZYJKI MACICY RAK JAMY USTNEJ I GARDŁA ( oropharynx ) POLSKA Populacja 38 milionów Rak szyjki macicy Zachorowalność
Gorący temat: Zakażenie HPV w onkologii Nowe wezwania W. T. Olszewski LAO Warszawa 11 08 2016 RAK SZYJKI MACICY RAK JAMY USTNEJ I GARDŁA ( oropharynx ) POLSKA Populacja 38 milionów Rak szyjki macicy Zachorowalność
Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
 PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
PROGRAM POPRAWY WCZESNEGO WYKRYWANIA I DIAGNOZOWANIA NOWOTWORÓW U DZIECI W PIĘCIU WOJEWÓDZTWACH POLSKI Przykłady opóźnień w rozpoznaniu chorób nowotworowych u dzieci i młodzieży Analiza przyczyn i konsekwencji
PAMIĘTAJ O ZDROWIU! ZBADAJ SIĘ
 PAMIĘTAJ O ZDROWIU! ZBADAJ SIĘ Przewodnik po programach profilaktycznych finansowanych przez NFZ Lepiej zapobiegać niż leczyć Program profilaktyki chorób układu krążenia Choroby układu krążenia są główną
PAMIĘTAJ O ZDROWIU! ZBADAJ SIĘ Przewodnik po programach profilaktycznych finansowanych przez NFZ Lepiej zapobiegać niż leczyć Program profilaktyki chorób układu krążenia Choroby układu krążenia są główną
Zalecenia rekomendowane przez Ministra Zdrowia. KPC - ang: Klebsiella pneumoniae carbapenemase
 Zalecenia dotyczące postępowania w przypadku identyfikacji w zakładach opieki zdrowotnej szczepów bakteryjnych Enterobacteriaceae wytwarzających karbapenemazy typu KPC * * KPC - ang: Klebsiella pneumoniae
Zalecenia dotyczące postępowania w przypadku identyfikacji w zakładach opieki zdrowotnej szczepów bakteryjnych Enterobacteriaceae wytwarzających karbapenemazy typu KPC * * KPC - ang: Klebsiella pneumoniae
Epidemiologia zakażenia HIV. Specyfika pacjenta zakażonego.
 Epidemiologia zakażenia HIV. Specyfika pacjenta zakażonego. dr med. Monika Bociąga-Jasik 1981 stwierdza się liczne przypadki pneumocystozowego zapalenia płuc i mięska Kaposiego u młodych, dotychczas zdrowych
Epidemiologia zakażenia HIV. Specyfika pacjenta zakażonego. dr med. Monika Bociąga-Jasik 1981 stwierdza się liczne przypadki pneumocystozowego zapalenia płuc i mięska Kaposiego u młodych, dotychczas zdrowych
Pani Ewa Ryszka Dyrektor Samodzielnego Publicznego Zakładu Opieki Zdrowotnej ul. Idzikowskiego 7b Sulejówek
 Warszawa, G c u a u o l2018 r. WOJEWODA MAZOWIECKI WZ-VI.9612.3.3.2018 Pani Ewa Ryszka Dyrektor Samodzielnego Publicznego Zakładu Opieki Zdrowotnej ul. Idzikowskiego 7b 05-070 Sulejówek WYSTĄPIENIE POKONTROLNE
Warszawa, G c u a u o l2018 r. WOJEWODA MAZOWIECKI WZ-VI.9612.3.3.2018 Pani Ewa Ryszka Dyrektor Samodzielnego Publicznego Zakładu Opieki Zdrowotnej ul. Idzikowskiego 7b 05-070 Sulejówek WYSTĄPIENIE POKONTROLNE
Jednoznaczne ODPOWIEDZI na ważne pytania
 Jednoznaczne ODPOWIEDZI na ważne pytania TEST PRENATALNY HARMONY to nowy test DNA z krwi matki określający ryzyko zespołu Downa. Test Harmony jest bardziej dokładny niż tradycyjne testy i można go wykonywać
Jednoznaczne ODPOWIEDZI na ważne pytania TEST PRENATALNY HARMONY to nowy test DNA z krwi matki określający ryzyko zespołu Downa. Test Harmony jest bardziej dokładny niż tradycyjne testy i można go wykonywać
CYTODIAGNOSTYKA I KOLPOSKOPIA
 CYTODIAGNOSTYKA I KOLPOSKOPIA DR N. MED. BARBARA SUCHOŃSKA I KATEDRA I KLINIKA POŁOŻNICTWA I GINEKOLOGII WUM KIEROWNIK KLINIKI: PROF. DR HAB. MED. MIROSŁAW WIELGOŚ RAK SZYJKI MACICY Rak szyjki macicy (RSM):
CYTODIAGNOSTYKA I KOLPOSKOPIA DR N. MED. BARBARA SUCHOŃSKA I KATEDRA I KLINIKA POŁOŻNICTWA I GINEKOLOGII WUM KIEROWNIK KLINIKI: PROF. DR HAB. MED. MIROSŁAW WIELGOŚ RAK SZYJKI MACICY Rak szyjki macicy (RSM):
Standardy prowadzenia ciąży
 Standardy prowadzenia ciąży Gdańsk 2015 Redaktor prowadzący: Olga Strzelec Redakcja: Joanna Fiuk, Olga Strzelec Korekta: Joanna Fiuk, Olga Strzelec Projekt okładki: Andrzej Owsiany Skład: Iwona Łytkowska
Standardy prowadzenia ciąży Gdańsk 2015 Redaktor prowadzący: Olga Strzelec Redakcja: Joanna Fiuk, Olga Strzelec Korekta: Joanna Fiuk, Olga Strzelec Projekt okładki: Andrzej Owsiany Skład: Iwona Łytkowska
POLSKIE TOWARZYSTWO OKULISTYCZNE
 POLSKIE TOWARZYSTWO OKULISTYCZNE Iwona Grabska-Liberek Badania przesiewowe w kierunku jaskry ważnym elementem profilaktyki Centrum Medyczne Kształcenia Podyplomowego Klinika Okulistyki Działania PTO na
POLSKIE TOWARZYSTWO OKULISTYCZNE Iwona Grabska-Liberek Badania przesiewowe w kierunku jaskry ważnym elementem profilaktyki Centrum Medyczne Kształcenia Podyplomowego Klinika Okulistyki Działania PTO na
Statystyki zachorowań
 I AIDS Informacje ogólne Budowa wirusa HIV Statystyki zachorowań Światowy dzień HIV/AIDS Aktywność fizyczna Zapobieganie HIV HIV u kobiet Możliwości z HIV Przeciwskazania Ciąża Ludzie młodzi HIV u dzieci
I AIDS Informacje ogólne Budowa wirusa HIV Statystyki zachorowań Światowy dzień HIV/AIDS Aktywność fizyczna Zapobieganie HIV HIV u kobiet Możliwości z HIV Przeciwskazania Ciąża Ludzie młodzi HIV u dzieci
Załącznik nr 5 do zarządzenia Nr 53/2006 Prezesa Narodowego Funduszu Zdrowia. Program badań prenatalnych
 Program badań prenatalnych 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU BADAŃ PRENATALNYCH, zwanego dalej Programem. 1. Opis problemu zdrowotnego W ostatnich latach wzrasta systematycznie średni wiek
Program badań prenatalnych 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU BADAŃ PRENATALNYCH, zwanego dalej Programem. 1. Opis problemu zdrowotnego W ostatnich latach wzrasta systematycznie średni wiek
Tyreologia opis przypadku 14
 Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 14 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 32 letnia pacjentka zgłosiła się do Poradni Endokrynologicznej.
Kurs Polskiego Towarzystwa Endokrynologicznego Tyreologia opis przypadku 14 partner kursu: (firma nie ma wpływu na zawartość merytoryczną) Opis przypadku 32 letnia pacjentka zgłosiła się do Poradni Endokrynologicznej.
HPV......co to jest?
 HPV......co to jest? HPV- wirus brodawczaka ludzkiego Wirus z rodziny papillomawirusów. Szacuje się, że istnieje od 100 do 200 typów tego wirusa, które wywołują różne choroby. CHOROBY WYWOŁYWANE PRZEZ
HPV......co to jest? HPV- wirus brodawczaka ludzkiego Wirus z rodziny papillomawirusów. Szacuje się, że istnieje od 100 do 200 typów tego wirusa, które wywołują różne choroby. CHOROBY WYWOŁYWANE PRZEZ
HI H V? AI A DS D? J.Kadowska 2006
 W Ŝyciu jak w tańcu kaŝdy krok ma znaczenie. HIV? AIDS? J.Kadowska 2006 HIV? To ludzki wirus upośledzenia odporności AIDS? To zespół nabytego upośledzenia odporności to końcowy etap zakażenia wirusem HIV
W Ŝyciu jak w tańcu kaŝdy krok ma znaczenie. HIV? AIDS? J.Kadowska 2006 HIV? To ludzki wirus upośledzenia odporności AIDS? To zespół nabytego upośledzenia odporności to końcowy etap zakażenia wirusem HIV
Darmowe badania w kierunku HCV dla Pań w ciąży
 Darmowe badania w kierunku HCV dla Pań w ciąży Szanowna Pani, Do listopada 2014r. kobiety ciężarne mają możliwość bezpłatnego przebadania się w kierunku zakażenia wirusem zapalenia wątroby C (HCV). Stanowią
Darmowe badania w kierunku HCV dla Pań w ciąży Szanowna Pani, Do listopada 2014r. kobiety ciężarne mają możliwość bezpłatnego przebadania się w kierunku zakażenia wirusem zapalenia wątroby C (HCV). Stanowią
(Nie)przychodzi Polka do lekarza
 ()przychodzi Polka do lekarza Wyniki badania Kontakt: Aneta Jaworska Tel. +48 +48 (22) 592 63 00 e-mail: aneta.jaworska@grupaiqs.pl Z badania omnibusowego IQS96, przeprowadzonego przez instytut badawczy
()przychodzi Polka do lekarza Wyniki badania Kontakt: Aneta Jaworska Tel. +48 +48 (22) 592 63 00 e-mail: aneta.jaworska@grupaiqs.pl Z badania omnibusowego IQS96, przeprowadzonego przez instytut badawczy
Kwestionariusz wiedzy dla pracowników programów i placówek narkotykowych
 Inicjatywa EMCDDA na rzecz redukcji szkód Zwiększanie testowania na obecność wirusa zapalenia wątroby (WZW) typu C oraz skierowań do leczenia wśród iniekcyjnych użytkowników narkotyków w programach i placówkach
Inicjatywa EMCDDA na rzecz redukcji szkód Zwiększanie testowania na obecność wirusa zapalenia wątroby (WZW) typu C oraz skierowań do leczenia wśród iniekcyjnych użytkowników narkotyków w programach i placówkach
HPV - wirusem brodawczaka ludzkiego
 HPV - wirusem brodawczaka ludzkiego 1. Zakażenia HPV u ludzi są powszechne. 2. HPV powoduje nabłonkowe zmiany na skórze narządów płciowych i błony śluzową. 3. Większość zakażeń jest łagodna i samoograniczająca
HPV - wirusem brodawczaka ludzkiego 1. Zakażenia HPV u ludzi są powszechne. 2. HPV powoduje nabłonkowe zmiany na skórze narządów płciowych i błony śluzową. 3. Większość zakażeń jest łagodna i samoograniczająca
Kampania informacyjna Krajowego Centrum ds. AIDS skierowana do środowisk medycznych. 29 listopada 2013 r.
 Kampania informacyjna Krajowego Centrum ds. AIDS skierowana do środowisk medycznych 29 listopada 2013 r. Logotyp Test na HIV należy rozważyć w przypadku każdej choroby przebiegającej nietypowo, niepoddającej
Kampania informacyjna Krajowego Centrum ds. AIDS skierowana do środowisk medycznych 29 listopada 2013 r. Logotyp Test na HIV należy rozważyć w przypadku każdej choroby przebiegającej nietypowo, niepoddającej
NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau
 NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau Nieinwazyjne badania prenatalne, polegające na ocenia parametrów biochemicznych, takie jak
NIFTY TM Nieinwazyjny, Genetyczny Test Prenataly określający ryzyko wystąpienia zespołu Downa, Edwardsa i Patau Nieinwazyjne badania prenatalne, polegające na ocenia parametrów biochemicznych, takie jak
Onkologia - opis przedmiotu
 Onkologia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Onkologia Kod przedmiotu 12.0-WL-Lek-On Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj studiów jednolite
Onkologia - opis przedmiotu Informacje ogólne Nazwa przedmiotu Onkologia Kod przedmiotu 12.0-WL-Lek-On Wydział Wydział Lekarski i Nauk o Zdrowiu Kierunek Lekarski Profil praktyczny Rodzaj studiów jednolite
Co mogę zrobić, aby ochronić się przed rakiem szyjki macicy i innymi chorobami powodowanymi przez HPV*? Wszystko, co mogę
 Co mogę zrobić, aby ochronić się przed rakiem szyjki macicy i innymi chorobami powodowanymi przez HPV*? Wszystko, co mogę Mam tyle marzeń co zrobić, aby je ochronić? Wszystko, co mogę. Marzenia są po to,
Co mogę zrobić, aby ochronić się przed rakiem szyjki macicy i innymi chorobami powodowanymi przez HPV*? Wszystko, co mogę Mam tyle marzeń co zrobić, aby je ochronić? Wszystko, co mogę. Marzenia są po to,
Raport Euro-Peristat Konferencja Prasowa Instytutu Matki i Dziecka
 Raport Euro-Peristat 2015 Konferencja Prasowa Instytutu Matki i Dziecka 13.02.2019 https://www.europeristat.com/ Celem działania projektu Euro-Peristat jest stworzenie uzasadnionych naukowo i wiarygodnych
Raport Euro-Peristat 2015 Konferencja Prasowa Instytutu Matki i Dziecka 13.02.2019 https://www.europeristat.com/ Celem działania projektu Euro-Peristat jest stworzenie uzasadnionych naukowo i wiarygodnych
Uchwała Nr XLIV/73/2013. z dnia 25 listopada 2013 roku. Rady Gminy Bodzechów
 Uchwała Nr XLIV/73/2013 z dnia 25 listopada 2013 roku Rady Gminy Bodzechów w sprawie przyjęcia gminnego programu zdrowotnego pod nazwą Program profilaktyki zakażeń wirusem brodawczaka ludzkiego HPV u dziewcząt
Uchwała Nr XLIV/73/2013 z dnia 25 listopada 2013 roku Rady Gminy Bodzechów w sprawie przyjęcia gminnego programu zdrowotnego pod nazwą Program profilaktyki zakażeń wirusem brodawczaka ludzkiego HPV u dziewcząt
629-35 - 69, 628-37 - 04 621-07 - 57, 628-90 - 17 UŚWIADOMIENIE I ZACHOWANIA ZDROWOTNE KOBIET W ZAKRESIE PROFILAKTYKI RAKA PIERSI I SZYJKI MACICY
 CENTRUM BADANIA OPINII SPOŁECZNEJ SEKRETARIAT ZESPÓŁ REALIZACJI BADAŃ 629-35 - 69, 628-37 - 04 621-07 - 57, 628-90 - 17 UL. ŻURAWIA 4A, SKR. PT.24 00-503 W A R S Z A W A TELEFAX 629-40 - 89 INTERNET: http://www.cbos.pl
CENTRUM BADANIA OPINII SPOŁECZNEJ SEKRETARIAT ZESPÓŁ REALIZACJI BADAŃ 629-35 - 69, 628-37 - 04 621-07 - 57, 628-90 - 17 UL. ŻURAWIA 4A, SKR. PT.24 00-503 W A R S Z A W A TELEFAX 629-40 - 89 INTERNET: http://www.cbos.pl
Hotel Andersia****, Poznań
 III Interaktywne Warsztaty Tematyczne Od rozpoznania do leczenia Telemedycyna konsultacyjna na usługach kolposkopii ambulatoryjnej. Praktyczne wykorzystanie metylacji, biomarkerów i optoelektroniki - przełom
III Interaktywne Warsztaty Tematyczne Od rozpoznania do leczenia Telemedycyna konsultacyjna na usługach kolposkopii ambulatoryjnej. Praktyczne wykorzystanie metylacji, biomarkerów i optoelektroniki - przełom
Atlas dla dobra nauki!
 Pierwszy mobilny ATLAS KOLPOSKOPOWY jest już na rynku Atlas dla dobra nauki! Katalog przypadków klinicznych połączony z mobilną kolposkopią EVA SYSTEM, wsparty naukowym doświadczeniem, wieloletnią praktyką
Pierwszy mobilny ATLAS KOLPOSKOPOWY jest już na rynku Atlas dla dobra nauki! Katalog przypadków klinicznych połączony z mobilną kolposkopią EVA SYSTEM, wsparty naukowym doświadczeniem, wieloletnią praktyką
AUDYT DIAGNOSTYCZNY W PROGRAMIE PROFILAKTYKI RAKA SZYJKI MACICY W WOJEWÓDZTWIE MAZOWIECKIM
 AUDYT DIAGNOSTYCZNY W PROGRAMIE PROFILAKTYKI RAKA SZYJKI MACICY W WOJEWÓDZTWIE MAZOWIECKIM PIOTR BOBKIEWICZ MAZOWIECKI OŚRODEK KOORDYNUJĄCY POPULACYJNY PROGRAM PROFILAKTYKI I WCZESNEGO WYKRYWANIA RAKA
AUDYT DIAGNOSTYCZNY W PROGRAMIE PROFILAKTYKI RAKA SZYJKI MACICY W WOJEWÓDZTWIE MAZOWIECKIM PIOTR BOBKIEWICZ MAZOWIECKI OŚRODEK KOORDYNUJĄCY POPULACYJNY PROGRAM PROFILAKTYKI I WCZESNEGO WYKRYWANIA RAKA
przytarczyce, niedoczynność przytarczyc, hipokalcemia, rak tarczycy, wycięcie tarczycy, tyreoidektomia
 SŁOWA KLUCZOWE: przytarczyce, niedoczynność przytarczyc, hipokalcemia, rak tarczycy, wycięcie tarczycy, tyreoidektomia STRESZCZENIE Wstęp. Ze względu na stosunki anatomiczne oraz wspólne unaczynienie tarczycy
SŁOWA KLUCZOWE: przytarczyce, niedoczynność przytarczyc, hipokalcemia, rak tarczycy, wycięcie tarczycy, tyreoidektomia STRESZCZENIE Wstęp. Ze względu na stosunki anatomiczne oraz wspólne unaczynienie tarczycy
 Czy wiesz, czym jest nowotwór głowy i szyi? Zrozumieć nowotwory głowy i szyi Nowotwory głowy i szyi stanowią 5 % wszystkich zachorowań na raka. Najczęściej rozpoznaje się je i leczy, gdy są w stadium zaawansowanym.
Czy wiesz, czym jest nowotwór głowy i szyi? Zrozumieć nowotwory głowy i szyi Nowotwory głowy i szyi stanowią 5 % wszystkich zachorowań na raka. Najczęściej rozpoznaje się je i leczy, gdy są w stadium zaawansowanym.
WZW C rok po przełomie. Dr hab. med. Anna Piekarska, Prof. UM Klinika Chorób Zakaźnych i Hepatologii UM w Łodzi Szpital Biegańskiego w Łodzi
 WZW C rok po przełomie Dr hab. med. Anna Piekarska, Prof. UM Klinika Chorób Zakaźnych i Hepatologii UM w Łodzi Szpital Biegańskiego w Łodzi Transmisja HCV w Polsce Zakażenia krwiopochodne drogą płciową
WZW C rok po przełomie Dr hab. med. Anna Piekarska, Prof. UM Klinika Chorób Zakaźnych i Hepatologii UM w Łodzi Szpital Biegańskiego w Łodzi Transmisja HCV w Polsce Zakażenia krwiopochodne drogą płciową
Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011
 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki,
Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki, pęcherza moczowego i prostaty 2011 Wytyczne postępowania dla lekarzy POZ i lekarzy medycyny pracy w zakresie raka nerki,
Załącznik nr 1 do Zarządzenia Nr 21/2006 Prezesa Narodowego Funduszu Zdrowia. Program wczesnego wykrywania zakażeń HIV u kobiet w ciąży
 Program wczesnego wykrywania zakażeń HIV u kobiet w ciąży 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU WCZESNEGO WYKRYWANIA ZAKAŻEŃ HIV U KOBIET W CIĄŻY, zwanego dalej Programem. 1. Opis problemu zdrowotnego.
Program wczesnego wykrywania zakażeń HIV u kobiet w ciąży 1 I. UZASADNIENIE CELOWOŚCI WDROŻENIA PROGRAMU WCZESNEGO WYKRYWANIA ZAKAŻEŃ HIV U KOBIET W CIĄŻY, zwanego dalej Programem. 1. Opis problemu zdrowotnego.
WIEDZA. wskazuje lokalizacje przebiegu procesów komórkowych
 Załącznik nr 7 do zarządzenia nr 12 Rektora UJ z 15 lutego 2012 r. Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: Medycyna Molekularna w Praktyce Klinicznej Typ studiów:
Załącznik nr 7 do zarządzenia nr 12 Rektora UJ z 15 lutego 2012 r. Opis zakładanych efektów kształcenia na studiach podyplomowych Nazwa studiów: Medycyna Molekularna w Praktyce Klinicznej Typ studiów:
Światowy Dzień Pamięci o Zmarłych na AIDS
 Światowy Dzień Pamięci o Zmarłych na AIDS 17 maja Warszawa 2015 Międzynarodowy Dzień Pamięci o Zmarłych na AIDS obchodzony jest w trzecią niedzielę maja od 1984 roku. Inicjatorem obchodów była międzynarodowa
Światowy Dzień Pamięci o Zmarłych na AIDS 17 maja Warszawa 2015 Międzynarodowy Dzień Pamięci o Zmarłych na AIDS obchodzony jest w trzecią niedzielę maja od 1984 roku. Inicjatorem obchodów była międzynarodowa
